Изобретение относится к медицине, а именно к реконструктивной хирургии, и может быть использовано в онкологии, травматологии, ортопедии при выполнении тотальной реконструкции наружного носа.
По данным статистики на 2018 г., заболеваемость злокачественными онкологическими заболеваниями в Российской Федерации составила 624709 случаев. Прирост этого показателя по сравнению с 2017 г. составил 1,2% [1]. Рак области головы и шеи – одна из самых распространенных форм рака, находящаяся на восьмом месте в структуре смертности от онкологических заболеваний. Согласно эпидемиологическим исследованиям, заболеваемость орофарингеальной плоскоклеточной карциномой в последнее время выросла. Злокачественные новообразования придаточных пазух носа составляют <5% всех новообразований головы и шеи, с частотой 0,5-1,0 на 100 000 человек [2]. Пациентам со злокачественными образованиями нередко выполняется частичная либо тотальная ринэктомия, зачастую производимая с захватом окружающих тканей. Деформация, вызванная потерей носа и окружающих структур, вызывает не только психологические проблемы и проблемы социальной адаптации у пациентов, но и может приводить к нарушению таких важных функций как дыхание, жевание и речь.
Соответствующее лечение способствует реабилитации пациентов, компенсации утраченных функций, адаптации в социальной среде и улучшению качества их жизни. Зачастую оперативное лечение таких пациентов носит комплексный характер: хирургическое лечение разбито на несколько этапов, привлечены специалисты из разных специальностей в условиях, когда ресурсы для реконструкции ограничены, а потребность в квалифицированной помощи высока. Оно является вызовом как для врачебной бригады, так и для пациента.
Тотальная реконструкция носа и окружающих анатомических структур – наиболее подходящая опция для таких пациентов. Специально для этих целей в 1970-х в Китае был представлен лучевой лоскут для комплексной реконструкции назо-оральных дефектов [3]. С тех пор лучевой лоскут – один из наиболее часто используемых лоскутов для закрытия дефектов носа, поскольку с его помощью возможна реконструкция как наружных дефектов, так и дефектов слизистых оболочек [4,5]. Лучевой лоскут также был описан в сложенном варианте, предназначенном для одновременного закрытия дефекта кожи и слизистой оболочки, например, при полнослойных дефектах щек и губ [6,7]. Реконструкция тотальных дефектов носа подразумевает восстановление кожи, хрящевой ткани и слизистой оболочки. В этой связи может потребоваться перенос лоскута с применением микрохирургической техники [8-10]. Одним из таких вариантом и стал лучевой лоскут [11, 12]. Гибкая кожа без волосяного покрова с богатой и надежной васкуляризацией позволяет создавать различные трехмерные конструкции для реконструкции мягкого неба [13-16], обеспечивая создание внутренней оболочки носа [10,11].
Существующие методики реконструкции тотальных и субтотальных дефектов наружного носа включают: экзопротезирование, микрохирургические лоскутные методики и комбинированные методы. Устранение дефекта с помощью экзопротеза позволяет получить сравнительно быстрый, стойкий и предсказуемый результат, однако пациент не ощущает протез как часть своего тела. Также необходимо ежедневно проводить гигиенические процедуры протезного ложа и самого протеза, который со временем изнашивается, требуя замены. Реконструкция наружного носа с помощью лоскутных методик способна закрыть дефект, привнося большие объемы мягких тканей, однако главной проблемой является отсутствие поддерживающего каркаса, который необходимо создавать на дополнительных хирургических этапах, увеличивая продолжительность лечения. При использовании комбинированных методов реконструкции также привносится достаточный объем мягких тканей, и решается проблема с формированием поддерживающего каркаса. Однако такие методы лечения подразумевают реконструкцию в несколько этапов, увеличивая тем самым период лечения.
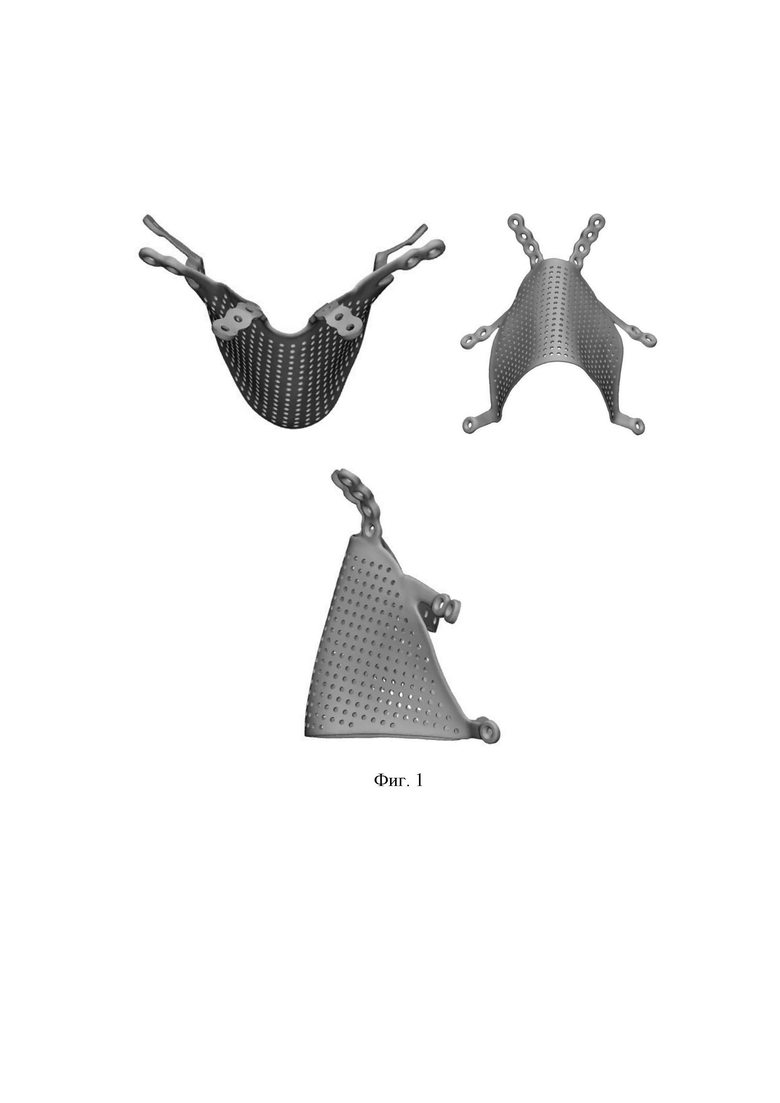
Разработанный нами метод подразумевает использование особого кроя микрохирургического лучевого лоскута в комбинации с кастомизированной титановой пластиной. Разработанная нами титановая пластина (сплав Ti-6Al-4V) за счет своей уникальной формы является персонифицированной – печатается на 3D-принтере с учетом всех индивидуальных анатомических особенностей. На фиг. 1 представлен внешний вид пластины: вид сверху (слева вверху), передне-нижний вид (справа вверху), вид сбоку (внизу). Система фиксации имеет 6 отогнутых ножек с отверстиями для винтов диаметром 1,5 мм. Угол сгиба ножек формируется индивидуально для каждого пациента в зависимости от характера и размеров дефекта, а также анатомических особенностей конкретного пациента таким образом, чтобы обеспечить функциональный зазор в 5-7 мм между пластиной и костными структурами. Количество отверстий также может изменяться в зависимости от анатомических особенностей пациента, зависящих от сохранных костных структур, определяемых предыдущим хирургическим лечением таким образом, чтобы обеспечить надежную фиксацию пластины. Винты, используемые для фиксации пластины к кости, произведены из того же сплава, 1,5 мм в диаметре, выполнены в варианте 4 и 5 мм. Выбор длины винта осуществляется в зависимости от толщины костной структуры, к которой осуществляется фиксация. Толщина пластины составляет 0,6 мм. Пластина имеет большое количество перфораций диаметром 1 мм. Расстояние между перфорациями 1 мм.
Применение описанной пластины имеет ряд преимуществ. Первое: система фиксации пластины состоит из 6 ножек, благодаря которым достигается необходимый функциональный зазор между пластиной и костными структурами. Зазор необходим для того, чтобы исключить сдавление сосудистой ножки и мягких тканей лоскута, которыми оборачивается пластина. Второе: наличие перфораций в пластине, расстояние между которыми составляет 1 мм. Это дает возможность, при необходимости, фиксировать к ней лоскут. Третье: создание многослойной структуры путем оборачивания лоскута вокруг пластины сокращает количество этапов лечения, так как известные методики предполагают выращивание носа в области предплечья с последующей пересадкой в область лица в несколько этапов [17]. Также необходимо учитывать заинтересованность пациентов с онкологическим анамнезом в получении результата в меньшее число этапов, а также территориальную особенность нашей огромной страны, которая зачастую ограничивает возможность многократных посещений пациентами крупных федеральных центров. Наша методика позволяет получить удовлетворительный функциональный и эстетический результат уже за один этап. При этом методика оборачивания лоскута вокруг пластины не допускает контакта агрессивной среды носовой полости с металлическими элементами. Для того чтобы этого добиться, по предварительному расчету выполняется перфорирование лоскута в двух местах с целью продевания через них ножек пластины. При этом необходимый размер лоскута определяется заранее, исходя из размеров пластины, достаточный для укрытия пластины с внутренней и наружной сторон. Далее выполняется деэпидермизация полоски кожи, которая прилегает к дальней части конструкции. Четвертое: большинство известных методик [11] подразумевает использование лучевого лоскута для восстановления внутренней выстилки наружного носа для формирования носовых ходов, а наружная поверхность укрывается с помощью перемещенного лобного лоскута. В этой связи появляется ряд недостатков: увеличивается количество этапов лечения, образуется дефект донорской зоны в лобной области, а также появляется необходимость в свободной кожной пластике лобной области. Применение нашего метода реконструкции наружного носа лишено вышеописанных недостатков.
Таким образом, использование новой методики умеет ряд преимуществ, что многократно снижает риски неблагоприятных исходов за счет одновременного решения нескольких задач.
Клинический пример
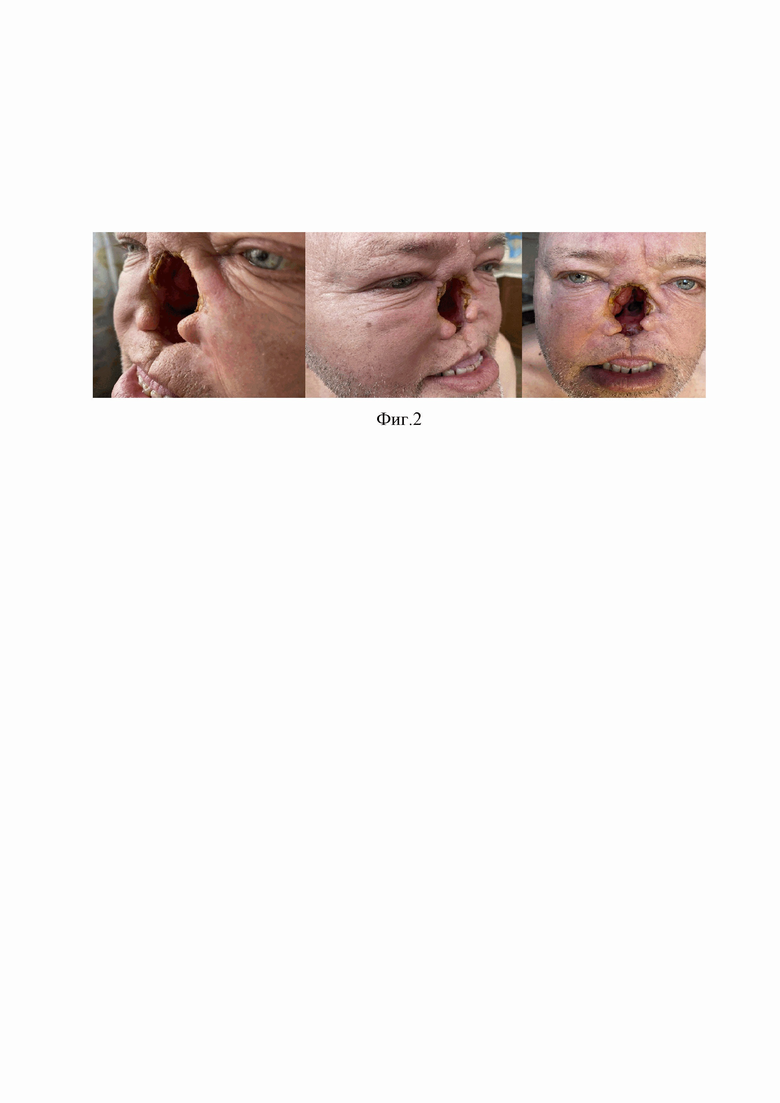
Рак кожи носа (плоскоклеточная неороговевающая карцинома) с T4aN0M0. Состояние после дистанционной лучевой терапии от 2022 г. Прогрессирование от 2022 г. (метастазы в подчелюстные л/узлы с двух сторон). Состояние после хирургического лечения от 09.2022 г: ринэктомия и двусторонняя шейная лимфодиссекция. На фиг. 2 изображен дефект наружного носа пациента, вид слева (слева), вид справа (по центру), фронтально (справа).
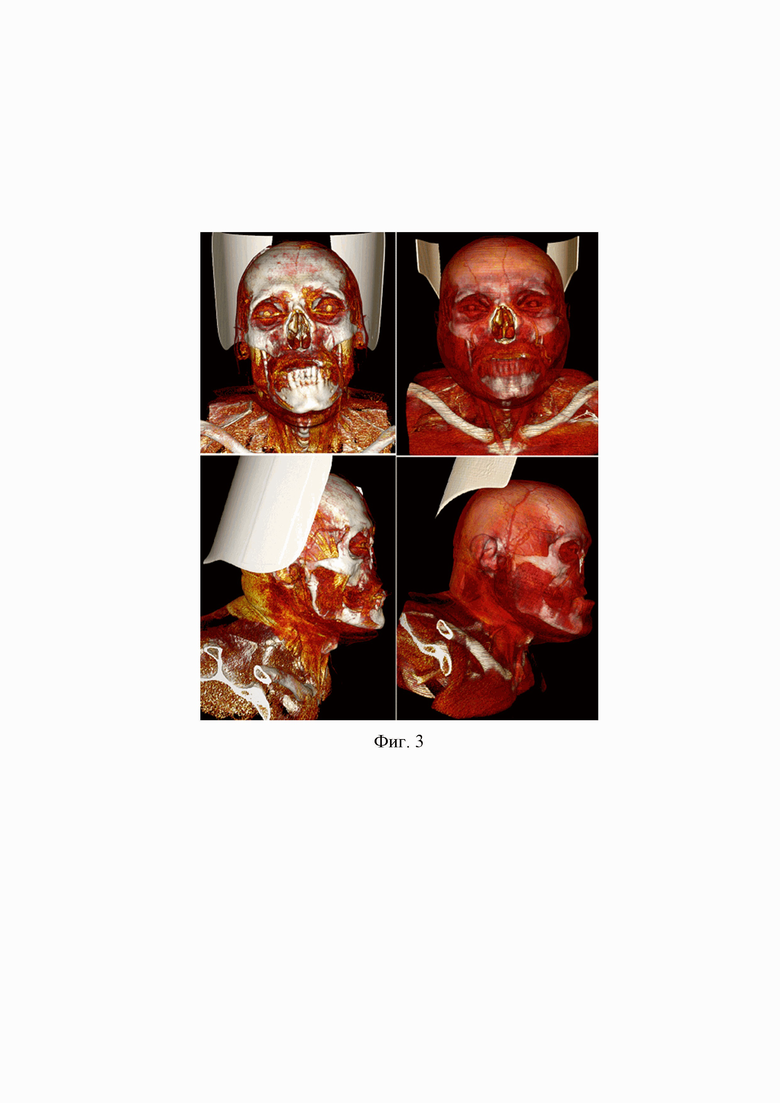
Подготовка к операции: выполнено КТ и МСКТ области головы и шеи с контрастом с толщиной среза 0,2 мм. На фиг. 3 изображены КТ области головы и шеи: фронтальный вид (слева верх), боковой вид (слева низ), МСКТ области головы и шеи: фронтальный вид (справа верх), боковой вид (справа низ). Данное исследование необходимо для точного построения 3D модели и разработки шаблона для моделирования песонифицированной металлической пластины.
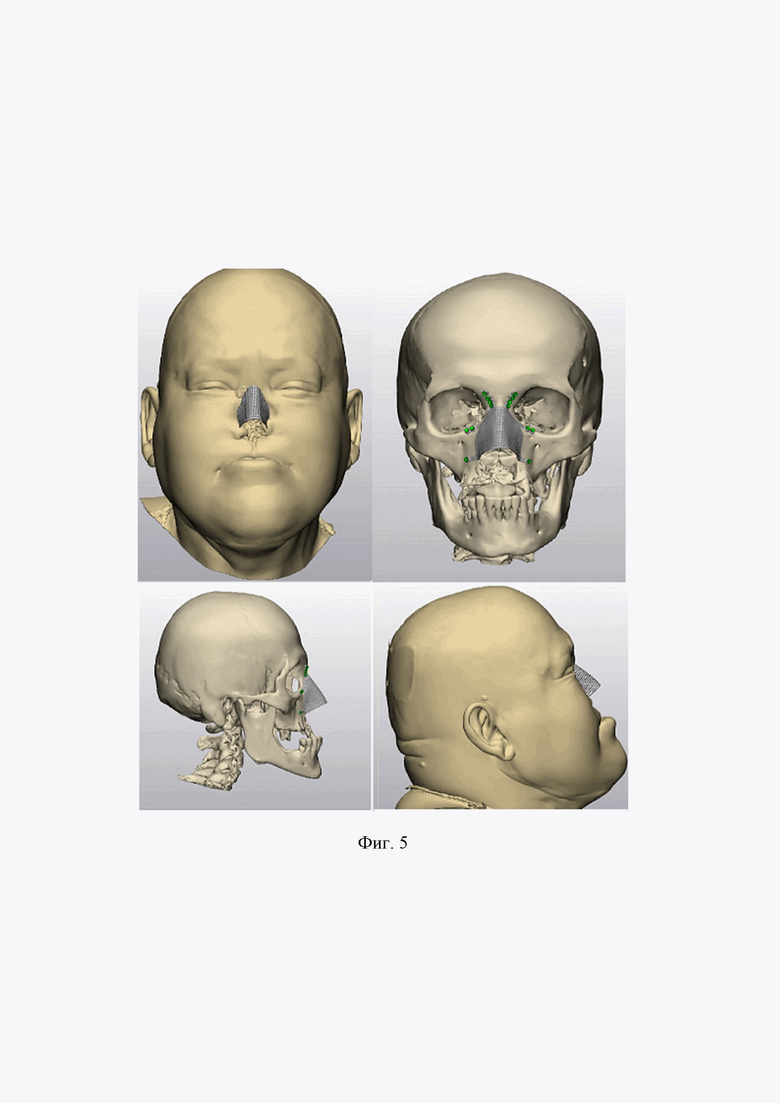
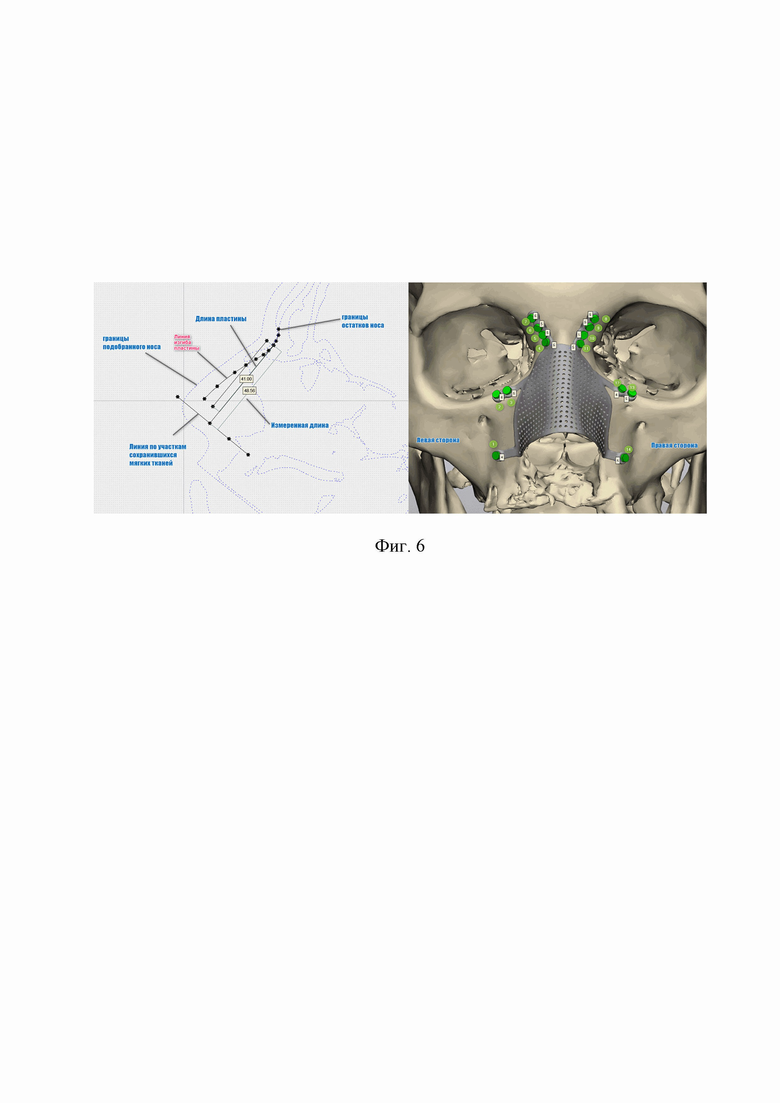
На фиг. 4 изображена кастомизированная металлическая пластина (сверху), сопоставление с костными структурами на воссозданной модели (снизу). На фиг. 5 и фиг. 6 показано моделирование персонифицированной пластины из металла.
В представленном клиническом случае пластина имела следующие параметры: верхние две ножки умеют угол сгиба 48,5° по отношению к пластине и по 4 отверстия для винтов диаметром 1,5 мм. Средние две – 58° и имеют по 2 отверстия для винтов. Нижние две – 40° и имеют по одному отверстию для винтов. Винты, используемые для фиксации в количестве 14 шт., произведены из того же сплава, 1,5 мм в диаметре, выполнены в варианте 4 и 5 мм.
Ход оперативного вмешательства
Отсроченная гибридная реконструкция наружного носа с помощью дублированного свободного лучевого аутотрансплантата и аддитивной пластины:
1 этап (поиск реципиентных сосудов): По старому рубцу в левой поднижнечелюстной области слева выполнен разрез кожи в проекции поднижнечелюстного треугольника шеи. Выполнено рассечение подлежащих тканей до уровня глубокой фасции в проекции a. Facialis. При ревизии выявлена полная окклюзия этой артерии вследствие перевязки во время предшествующих оперативных вмешательств. Далее выполнена диссекция в каудальном направлении в целях поиска альтернативного источника для кровоснабжения лоскута. Визуализирована a. thyroidea superior, взята на держалки. Также выполнена диссекция v. Jugularis externa. Сосуды подготовлены к формированию микрососудистых анастомозов.
2 этап (подготовка ложа): согласно заранее выполненным в программе расчетам производилась подготовка реципиентного ложа в средней зоне лица. Выполнено иссечение рубцовых сращений по периметру дефекта наружного носа, с помощью распатора расчищены костные края для последующей фиксации аддитивной пластины. Фиксация пластины к костным структурам осуществлялась с помощью трех пар ножек. Верхние ножки приложены к лобной кости, средние к скуловым, нижние к верхнечелюстным. При этом образуется зазор в 5-7 мм между пластиной и костными структурами. Далее выполнено формирование подкожного тоннеля для выведения сосудистой ножки лоскута из области средней зоны лица в область шеи для формирования микрососудистых анастомозов.
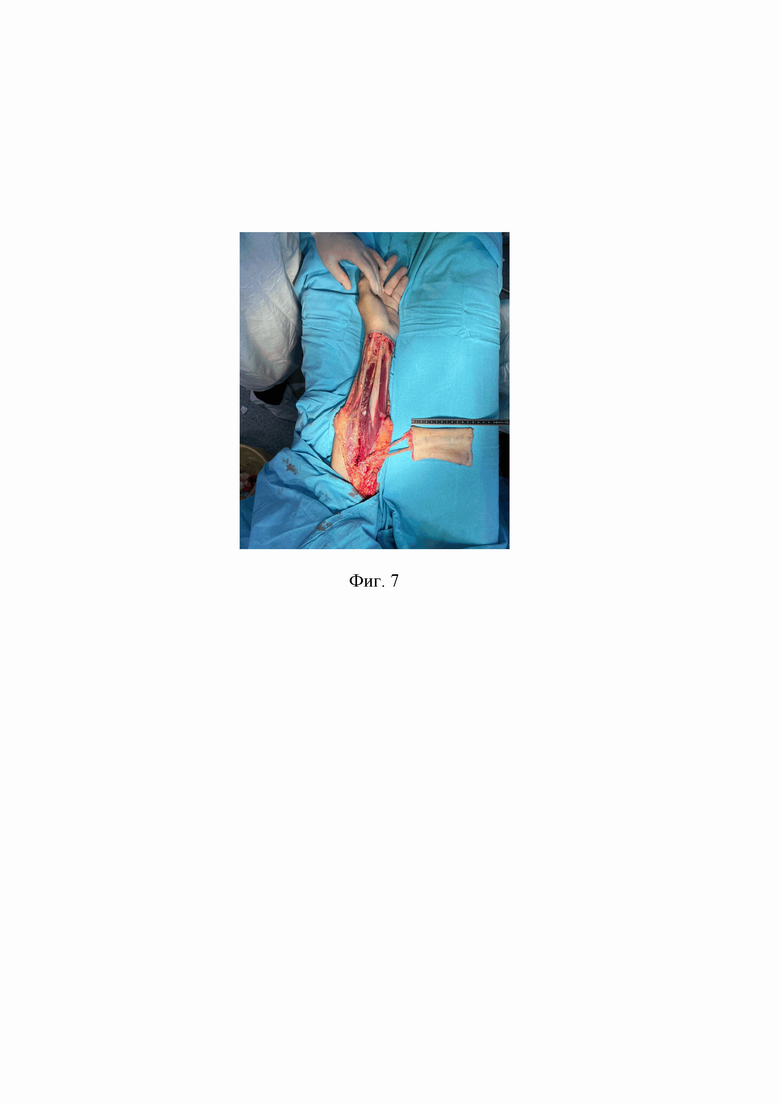
3 этап (выделение лоскута по стандартной методике): наложен жгут в средней трети левого предплечья. По ранее нанесенной разметке выполнено рассечение кожи и подлежащих тканей до уровня мышечной фасции. Подъем свободного кожно-фасциального лучевого лоскута выполнялся от локтевой к лучевой поверхности предплечья и в краниальном направлении. По ходу диссекции клипировались мелкие сосудистые ветви. Далее выделена сосудистая ножка лоскута, включающая a. et v. Radialis. На фиг. 7 приведен интраоперационный вид лучевого лоскута на питающий сосудах. Дополнительно в состав лоскута была включена одна из подкожных вен предплечья. Отсечение сосудистой ножки выполнено в зоне бифуркации в области локтевой ямки. Одномоментно выполнялся забор и подготовка полнослойного кожного аутотрансплантата из области передней брюшной стенки. Снятие жгута. Гемостаз. Далее выполнена аутодермопластика дефекта мягких тканей дистальной и средней трети предплечья с помощью полнослойной кожи. Наложена мазевая давящая повязка с левомеколем.
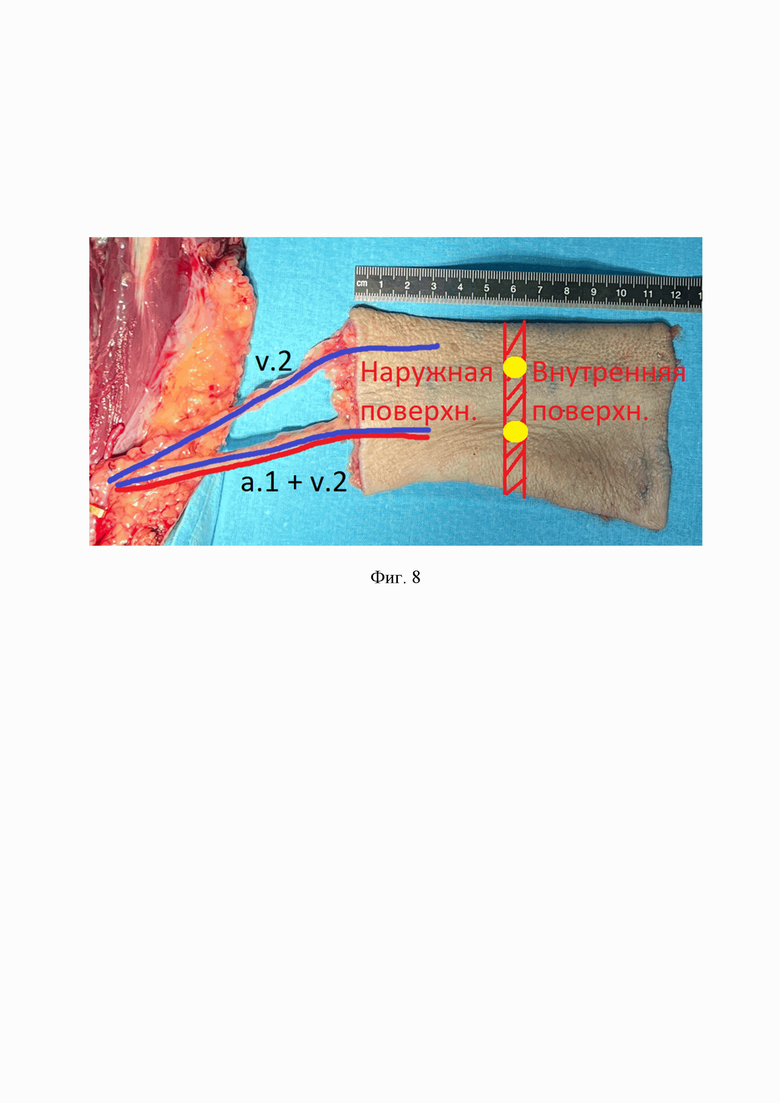
4 этап (моделирование лоскута): ткань лоскута была обернута вокруг титановой пластины таким образом, чтобы поверхность кожной площадки была направлена в сторону носовой полости и наружу. Далее выполняется деэпидермизация полоски кожи шириной в 5 мм, прилегающей к дальней части конструкции. В полоске деэпидермизированной ткани формируются две перфорации для продевания через них средней и нижней правых ножек конструкции. На фиг. 8 приведена схема лоскута: Наружная поверхность – наружная часть лоскута, Внутренняя поверхность – внутренняя часть, заштрихованная зона – зона деэпидермизации, желтые круги – перфорации для ножек пластины, a.1 – a. Radialis, v.1 - v. comitans, v.2 - v. Basilica. Титановая пластина фиксирована по периметру с помощью 14 титановых винтов. Сосудистая ножка выведена через сформированный ранее подкожный тоннель в область шеи.
5 этап: с помощью микрохирургической техники были наложены анастомозы конец-в-конец артерия и вена (a. Radialis – a. Thyroidea sup., v. comitans – Jugularis ext., v. Basilica – v. Thyroidea sup.). Осуществлен запуск кровотока. Пульсация отчетливая, двухпинцетная проба положительная.
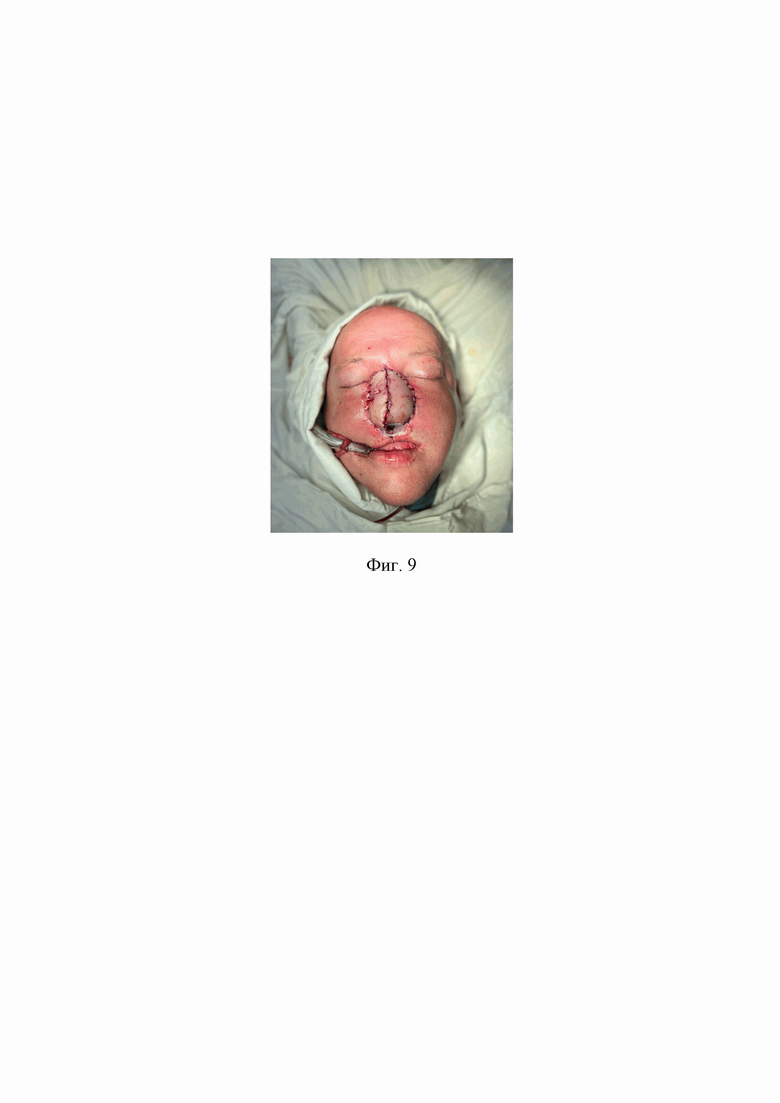
Этап 6: кожа лоскута и рана в области шеи ушиты послойно, дренированы. На фиг. 9 приведен вид после операции.
Этап 7: с помощью технологии флуоресцентной визуализации выполнили контрольное исследование перфузии лоскута после пуска кровотока. После внутривенного введения 5мл IСG в концентрации 25 мг/мл выполнен контроль перфузии в кожной площадке аутотрансплантата. Перфузия хорошая.
Послеоперационный период
Без осложнений. Ткань лоскута нормальной окраски, теплая на ощупь, капиллярная реакция в норме. Повязки умеренно пропитаны геморрагическим содержимым. Установлены дренажи, антибиотикотерапия 7 дней, период госпитализации – 14 дней.
Реабилитация
Состояние лоскута и косметический внешний вид в реабилитационном периоде удовлетворительные. Носовое дыхание восстановлено сразу после операции с помощью пластикового сплинта. Сплинт удален через 20 дней. После удаления сплинта дыхание самостоятельное.
Реконструкция тотальных дефектов носа и смежных структур всегда осуществлялась в несколько этапов (от закрытия самого дефекта до воссоздания формы и функций органа) и была весьма непростым процессом, зачастую требовавшим революционных по тем временам решений. С наступлением эры аддитивных технологий стало возможно создавать идивидуальные решения еще на этапе планирования оперативного вмешательства. Уникальность нашего метода заключается в формировании дублированной структуры, которая изолирует металлическую пластину от агрессивной среды полости носа. При использовании нашего метода обеспечивается одноэтапность даже такой сложной реконструкции. Уникальный дизайн изделия, подразумевающий наличие функционального зазора между пластиной и костными структурами, создает “парящую” конструкцию, и это обеспечивает возможность складывания лоскута. Исключается дополнительная травма тканей лица как при использовании местных лоскутов лицевой области. Данный метод подразумевает изготовление шаблонов и использованию 3D-визуализации, что в данном случае привело к сокращению периода лечения с 5-ти месяцев, как представлено в работе Robert L Walton [17], до 20 дней, включая период реабилитации. В случае, описанном Robert L Walton и других работах лечение состоит из 2-3 этапов с временным промежутком между этапами в несколько месяцев [17-19]. С помощью предложенного метода удалось добиться закрытия дефекта, создания формы утраченного носа, а также восстановления носового дыхания за один этап операции, что значительно сокращает реабилитационный период. В нашем случае он составил 20 дней, а в других исследованиях несколько месяцев [17-19].
Таким образом, предложенный нами метод имеет ряд существенных преимуществ и перспектив применения у пациентов с тотальными дефектами наружного носа.
Список литературы
1) Каприн А.Д., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2018 году (заболеваемость и смертность). М.: МНИОИ им. П.А. Герцена — филиал ФГБУ «НМИЦ радиологии» Минздрава России; 2019.
2) Rajat Thawani, Myung Sun Kim, Asad Arastu. The contemporary management of cancers of the sinonasal tract in adults. CA Cancer J Clin. 2023 Jan;73(1):72-112. doi: 10.3322/caac.21752
3) Song R., Gao Y., Song Y., Yu Y, Song Y. The forearm flap. Clin Plast Surg. 1982;9:21–26.
4) Soutar D.S., Scheker L.R., Tanner N.S., McGregor I.A. The radial forearm flap: A versatile method for intra-oral reconstruction. Br. J. Plast. Surg. 1983;36:1–8. doi: 10.1016/0007-1226(83)90002-4.
5) Shah J.P., Gil Z. Current concepts in management of oral cancer--surgery. Oral. Oncol. 2009;45:394–401. doi: 10.1016/j.oraloncology.2008.05.017.
6) Freedman A.M., Hidalgo D.A. Full-thickness cheek and lip reconstruction with the radial forearm free flap. Ann. Plast. Surg. 1990;25:287–294. doi: 10.1097/00000637-199010000-00008.
7) Jeng S.F., Kuo Y.R., Wei F.C., Su C.Y., Chien C.Y. Total lower lip reconstruction with a composite radial forearm-palmaris longus tendon flap: A clinical series. Plast. Reconstr. Surg. 2004;113:19–23. doi: 10.1097/01.PRS.0000090722.16689.9A.
8) Burget G.C., Menick F.J. Nasal support and lining: The marriage of beauty and blood supply. Plast. Reconstr. Surg. 1989;84:189–202. doi: 10.1097/00006534-198908000-00001.
9) Menick F.J. A new modified method for nasal lining: The Menick technique for folded lining. J. Surg. Oncol. 2006;94:509–514. doi: 10.1002/jso.20488.
10) Burget G.C., Walton R.L. Optimal use of microvascular free flaps, cartilage grafts, and a paramedian forehead flap for aesthetic reconstruction of the nose and adjacent facial units. Plast. Reconstr. Surg. 2007;120:1171–1207. doi: 10.1097/01.prs.0000254362.53706.91.
11) Salibian A.H., Menick F.J., Talley J. Microvascular Reconstruction of the Nose with the Radial Forearm Flap: A 17-Year Experience in 47 Patients. Plast. Reconstr. Surg. 2019;144:199–210. doi: 10.1097/PRS.0000000000005777.
12) Tobias Ettl, Maximilian Gottsauner, Thomas Kühnel. The Folded Radial Forearm Flap in Lip and Nose Reconstruction-Still a Unique Choice. J Clin Med. 2023 May 24;12(11):3636. doi: 10.3390/jcm12113636.
13) Rieger J.M., Zalmanowitz J.G., Li S.Y., Tang J.L., Williams D., Harris J., Seikaly H. Speech outcomes after soft palate reconstruction with the soft palate insufficiency repair procedure. Head. Neck. 2008;30:1439–1444. doi: 10.1002/hed.20884.
14) Sinha U.K., Young P., Hurvitz K., Crockett D.M. Functional outcomes following palatal reconstruction with a folded radial forearm free flap. Ear Nose Throat J. 2004;83:45–48. doi: 10.1177/014556130408300116.
15) Lee M.C., Lee D.W., Rah D.K., Lee W.J. Reconstruction of a total soft palatal defect using a folded radial forearm free flap and palmaris longus tendon sling. Arch. Plast. Surg. 2012;39:25–30. doi: 10.5999/aps.2012.39.1.25.
16) Seikaly H., Rieger J., Zalmanowitz J., Tang J.L., Alkahtani K., Ansari K., O’Connell D., Moysa G., Harris J. Functional soft palate reconstruction: A comprehensive surgical approach. Head. Neck. 2008;30:1615–1623. doi: 10.1002/hed.20919.
17) Robert L Walton, Rosemary Seelaus, Brent R Robinson. Subtotal Nasal Reconstruction Using a Custom 3-Dimensional Porous Polyethylene Construct. Plast Reconstr Surg Glob Open. 2019 Dec 11;7(12):e2568. doi: 10.1097/GOX.0000000000002568.
18) Jin Woo Jung, Dong-Heon Ha, Boo Young Kim. Nasal Reconstruction Using a Customized Three-Dimensional-Printed Stent for Congenital Arhinia: Three-Year Follow-up. Laryngoscope. 2019 Mar;129(3):582-585. doi: 10.1002/lary.27335.
19) Dominik Horn, Michael Engel, Jens Philipp Bodem. Reconstruction of a near-total nasal defect using a precontoured titanium mesh with a converse scalping flap. J Craniofac Surg. 2012 Sep;23(5):e410-2. doi: 10.1097/SCS.0b013e31825cef78.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ реконструкции тотальных дефектов наружного носа | 2023 |
|
RU2826854C1 |
| Способ устранения тотального дефекта заднего отдела стопы V-образным реваскуляризированным трансплантатом из гребня подвздошной кости с применением 3Д проектирования | 2023 |
|
RU2808928C1 |
| СПОСОБ ФОРМИРОВАНИЯ ДВУХУРОВНЕВОГО ЛОСКУТА ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ | 2020 |
|
RU2723740C1 |
| СПОСОБ МИКРОХИРУРГИЧЕСКОЙ РЕКОНСТРУКЦИИ ЯЗЫКА И ДНА ПОЛОСТИ РТА ПОСЛЕ РАСШИРЕННОЙ ГЕМИГЛОССЭКТОМИИ | 2020 |
|
RU2745190C2 |
| СПОСОБ ЗАКРЫТИЯ ФАРИНГОЭЗОФАГОСТОМЫ | 1994 |
|
RU2074658C1 |
| Способ хирургической реконструкции нижней губы | 2024 |
|
RU2830410C1 |
| СПОСОБ КОЖНО-КОСТНОЙ ПЛАСТИКИ ПРИ ДЕФЕКТЕ ТКАНЕЙ ФАЛАНГИ ПАЛЬЦА КИСТИ ПРИ НАЛИЧИИ НЕФУНКЦИОНАЛЬНОЙ КУЛЬТИ ДРУГОГО ПАЛЬЦА | 2015 |
|
RU2586311C1 |
| СПОСОБ УСТРАНЕНИЯ ТОТАЛЬНЫХ И СУБТОТАЛЬНЫХ ДЕФЕКТОВ НОСА | 1997 |
|
RU2129838C1 |
| Способ устранения дефектов языка после частичной глоссэктомии | 2024 |
|
RU2822407C1 |
| СПОСОБ УДЛИНЕНИЯ МЯГКОГО НЕБА ПРИ РУБЦОВОМ ЕГО УКОРОЧЕНИИ | 1997 |
|
RU2128955C1 |

Группа изобретений относится к медицине, а именно к реконструктивной хирургии, и может быть использована в онкологии, травматологии, ортопедии. На основании данных КТ и МСКТ области головы и шеи с толщиной среза 0,2 мм выполняют построение 3D модели структур зоны интереса. Моделируют и печатают на 3D принтере персонифицированную металлическую аддитивную пластину. Выполняют поиск и подготовку реципиентных сосудов зоны интереса. Выполняют подготовку ложа для аддитивной пластины. Выполняют формирование подкожного тоннеля для выведения сосудистой ножки лоскута к реципиентным сосудам для формирования микрососудистых анастомозов. Выполняют выделение лучевого лоскута из области предплечья, достаточный для укрытия пластины с внутренней и наружной сторон. Ткань лоскута оборачивают вокруг аддитивной пластины таким образом, чтобы поверхность кожной площадки была направлена в сторону носовой полости и наружу. Выполняют деэпидермизацию полоски кожи шириной в 5 мм, прилегающей к дальней части конструкции аддитивной пластины, в полоске деэпидермизированной ткани формируют две перфорации для продевания через них средней и нижней правых ножек конструкции. Фиксируют аддитивную пластину к костным структурам зоны интереса с помощью винтов, выполненных из того же сплава, что и аддитивная пластина, и имеющих диаметр 1,5 мм и длину 4-5 мм. Верхние ножки пластины прикрепляют к лобной кости, средние к скуловым, нижние к верхнечелюстным. При этом образуется зазор в 5-7 мм между пластиной и костными структурами. Сосудистую ножку лоскута выводят через сформированный ранее подкожный тоннель. Формируют анастомозы с реципиентными сосудами. Осуществляют запуск кровотока, послойное ушивание раны и дренирование. Способ реализуется за счет устройства - аддитивной пластины, выполненной путем печати на 3D принтере по персонифицированной модели из сплава Ti-6Al-4V, имитирующей форму носа, толщиной 0,6 мм. Аддитивная пластина имеет перфорации по всей своей площади диаметром 1 мм и с расстоянием между перфорациями 1 мм и 6 отогнутых ножек с отверстиями для винтов диаметром 1,5 мм для фиксации на костных структурах. При этом угол сгиба ножек формируется индивидуально для каждого пациента в зависимости от характера и размеров дефекта, а также анатомических особенностей конкретного пациента. Группа изобретений позволяет получить удовлетворительный функциональный и эстетический результат за один этап при выполнении тотальной реконструкции наружного носа, снижает риски неблагоприятных исходов. 2 н.п. ф-лы, 9 ил., 1 пр.
1. Способ отсроченной гибридной реконструкции наружного носа, заключающийся в том, что на основании данных КТ и МСКТ области головы и шеи с толщиной среза 0,2 мм выполняют построение 3D модели структур зоны интереса, моделируют и печатают на 3D принтере персонифицированную металлическую аддитивную пластину;
выполняют поиск и подготовку реципиентных сосудов зоны интереса;
выполняют подготовку ложа для аддитивной пластины;
выполняют формирование подкожного тоннеля для выведения сосудистой ножки лоскута к реципиентным сосудам для формирования микрососудистых анастомозов;
выполняют выделение лучевого лоскута из области предплечья, при этом необходимый размер лоскута определяется заранее, исходя из размеров пластины, достаточный для укрытия пластины с внутренней и наружной сторон;
ткань лоскута оборачивают вокруг аддитивной пластины таким образом, чтобы поверхность кожной площадки была направлена в сторону носовой полости и наружу;
выполняют деэпидермизацию полоски кожи шириной в 5 мм, прилегающей к дальней части конструкции аддитивной пластины, в полоске деэпидермизированной ткани формируют две перфорации для продевания через них средней и нижней правых ножек конструкции;
фиксируют аддитивную пластину к костным структурам зоны интереса с помощью винтов, выполненных из того же сплава, что и аддитивная пластина, и имеющих диаметр 1,5 мм и длину 4-5 мм, которую выбирают в зависимости от толщины костной структуры, к которой осуществляется фиксация: верхние ножки пластины прикрепляют к лобной кости, средние к скуловым, нижние к верхнечелюстным, при этом образуется зазор в 5-7 мм между пластиной и костными структурами;
сосудистую ножку лоскута выводят через сформированный ранее подкожный тоннель, формируют анастомозы с реципиентными сосудами, осуществляют запуск кровотока, послойное ушивание раны и дренирование.
2. Аддитивная пластина для отсроченной гибридной реконструкции наружного носа, выполненная путем печати на 3D принтере по персонифицированной модели из сплава Ti-6Al-4V, имитирующая форму носа, толщиной 0,6 мм, имеющая перфорации по всей своей площади диаметром 1 мм и с расстоянием между перфорациями 1 мм, включающая 6 отогнутых ножек с отверстиями для винтов диаметром 1,5 мм для фиксации на костных структурах, при этом угол сгиба ножек формируется индивидуально для каждого пациента в зависимости от характера и размеров дефекта, а также анатомических особенностей конкретного пациента таким образом, чтобы обеспечить функциональный зазор в 5-7 мм между пластиной и костными структурами; количество отверстий для винтов может изменяться в зависимости от анатомических особенностей пациента, зависящих от сохранных костных структур, определяемых предыдущим хирургическим лечением таким образом, чтобы обеспечить фиксацию пластины.
| Robert L | |||
| Walton et al | |||
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| Plast Reconstr Surg Glob Open | |||
| Станок для придания концам круглых радиаторных трубок шестигранного сечения | 1924 |
|
SU2019A1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ НАРУЖНОГО НОСА ПРИ СУБТОТАЛЬНЫХ ДЕФЕКТАХ | 2010 |
|
RU2452403C1 |
| US 9510940 B2, 06.12.2016 | |||
| Покровская Е.М | |||
| Современные трансплантаты для восстановления костных дефектов в ринологии | |||
| Вестник оториноларингологии, No | |||
Авторы
Даты
2024-06-25—Публикация
2023-09-20—Подача