Изобретение относится к области медицины, а именно онкогинекологии, и может быть использовано для выполнения сталирующих и циторедуктивных лимфаденэктомий при раке тела матки, рецидивных опухолях поясничных лимфоузлов при раке яичников.
Лапароскопическая забрюшинная лимфаденэктомия - доступ, который более широко используется в онкоурологии. В онкогинекологии традиционно поясничная лимфаденэктомия выполняется либо лапаротомным, либо лапароскопическим доступом. При этом, зачастую именно циторедуктивные лимфаденэктомии выполняются лапаротомным доступом, ввиду недостаточно экономичного доступа при лапароскопии, особенно у пациенток с ожирением II и III ст. (ИМТ>35), а также у пациенток ранее перенесших оперативные вмешательства на органах брюшной полости. Полноценной альтернативой является забрюшинный лапароскопический доступ. Эта методика обеспечивает оптимальный угол направления инструментария к зоне парааортальных и паракавальных лимфоузлов, особенно данный доступ удобен у пациенток с ожирением, а также, в случае локальных рецидивов опухолей в поясничных лимфоузлах после ранее выполненных операций (Li, W., Xiong, L., Zhu, Q. et al. Assessment of retroperitoneal lymph node status in locally advanced cervical cancer. BMC Cancer 21, 484, 2021).
Некоторые исследования демонстрируют также более эгрономичный доступ к зоне операции, что позволяет выполнить более полную лимфаденэктомию, по сравнению с лапароскопическим и лапаротомным доступом (Padilla Iserte Pablo, Minig Lucas, Zorrero Cristina (2015) Laparoscopic extraperitoneal para-aortic lymphadenectomy ecancer 9 573).
При этом классические доступы, особенно при операциях у пациенток с низким ростом и ожирением, не позволяют обеспечить адекватного доступа к зоне операции, за счет, как правило, низкого расположения двенадцатиперстной кишки, сравнительно короткого промежутка от лонной кости до мечевидного отростка. Забрюшинный эндоскопический доступ позволяет обеспечить удобный и полноценный угол расположения инструментария, для адекватного удаления нужных лимфатических узлов.
Наиболее близким к заявляемому является способ забрюшинной лимфаденэктомии, описанный в публикации Padilla Iserte Pablo, Minig Lucas, Zorrero Cristina (2015) Laparoscopic extraperitoneal para-aortic lymphadenectomy ecancer 9 573.
Однако при данной методике используются специальные троакары для выполнения забрюшинных вмешательств. Кроме этого, авторы предлагают выполнять доступ с левой стороны, для выполнения парааортального этапа, и продолжать лимфаденэктомию паракавальных лимфоузлов из этого же доступа. Однако удобнее в ходе операции выполнить перестановку инструментария на правую сторону, и продолжить лимфаденэктмию из более удобной позиции.
В предлагаемом способе, вмешательство разбивается на 3 этапа:
1) выполнение забрюшинного доступа;
2) диссекция основных анатомических ориентиров;
3) лимфаденэктомия.
В то время как авторы статьи, предлагают двигаться от общей подвздошной артерии к почечным сосудам последовательно выполняя диссекцию, параллельно с лимфаденэктомией, что не позволяет в полной мере соблюсти безопасность вмешательства, ввиду высокой вариабельности анатомии мелких сосудов, или значительно удлиняет время вмешательства.
Технической проблемой, на решение которой направлено настоящее изобретение, является создание более эффективного и эгрономичного способа выполнения забрюшинной лимфаденэктомии в группе поясничных лимфоузлов.
Техническим результатом является обеспечение малоинвазивного и адекватного доступа к удаляемой группе лимфоузлов, что позволяет выполнить лимфаденэктомию безопасно и полноценно, в т.ч. у пациенток с низким ростом и ожирением.
Краткое описание чертежей
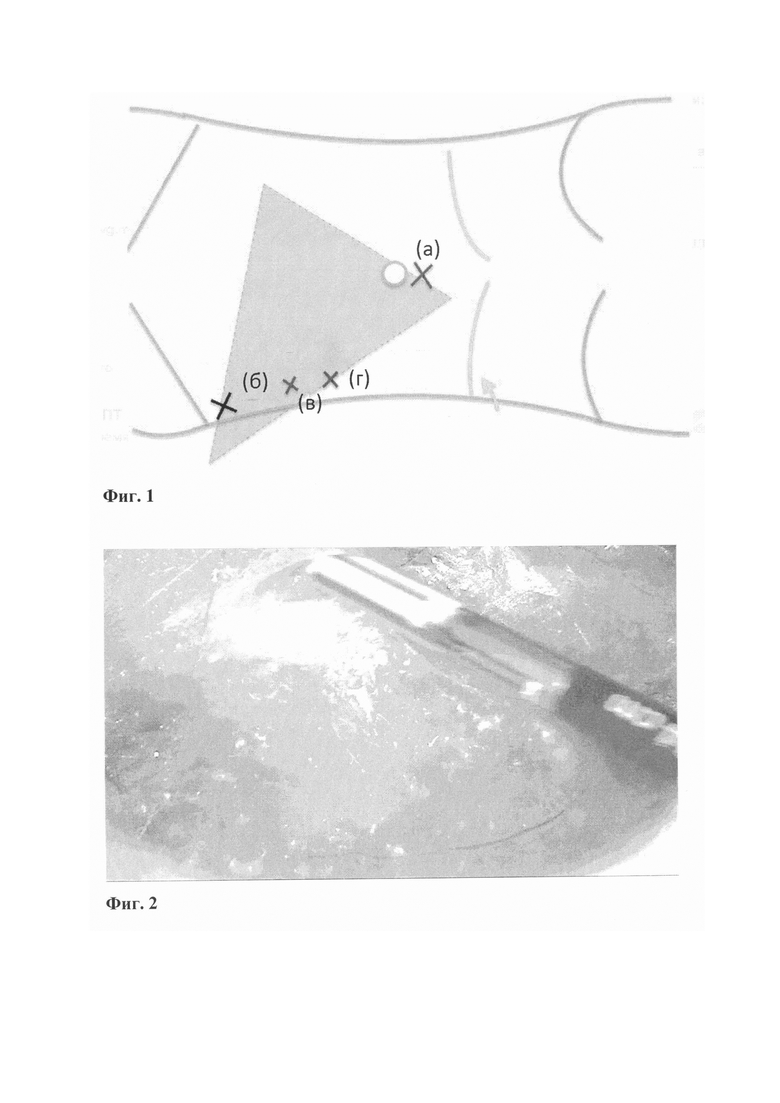
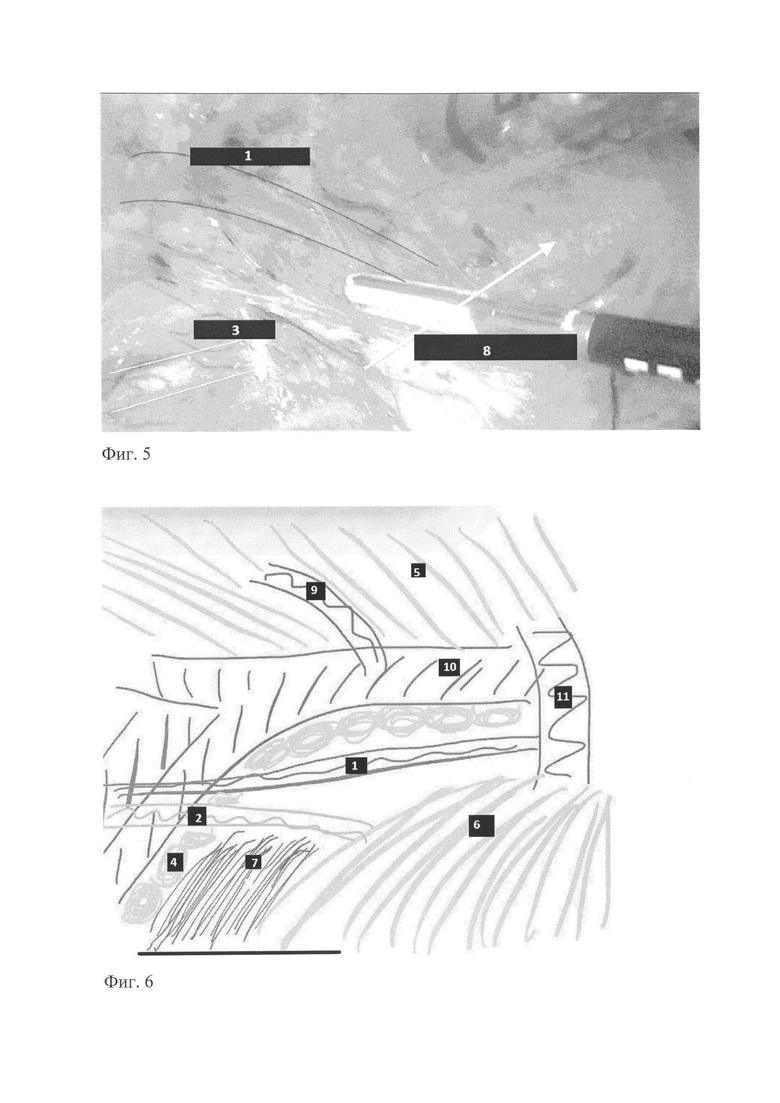
Изобретение поясняется чертежами/фотографиями, где на Фиг. 1 представлена схема расстановки троакаров, при этом оптический первый троакар(Фиг. 1 (а)) устанавливают в точке Калька над пупком. Второй оптический устанавливают в точке над передней верхней остью подвздошной кости, дополнительные троакары (Фиг. 1 (б), (в), (г)), устанавливают рядом выше и ниже первого, в зависимости от удобства у каждого пациента. На Фиг. 2 представлена картина пневморетроперитонеума, после инсуффляции углекислого газа в забрюшинное пространство в точке установки троакара. Внизу визуализируются волокна поясничной мышцы, а перед камерой визуализируются легкоразделимые соединительнотканные волокна, после разделения которых визуализируется картина, представленная на Фиг. 3, где цифрами отмечены: 1 - левая гонадная вена; 2 - мочеточник; 3 - левая общая подвздошная артерия; 4 - лимфатические узлы. На данном этапе требуется использование для диссекции слоя тканей между мочеточником и общей подвздошной артерией. После этого диссекция продолжается вдоль аорты в направлении левой почечной вены, схематическое изображение анатомических ориентиров и слоя диссекции схематично представлено на Фиг. 4 и Фиг 5, где цифрами отмечены: 1 - левая гонадная вена; 2 - мочеточник; 3 - левая общая подвздошная артерия; 4 - лимфоузлы; 5 - клетчатка кишки; 6 - клетчатка почки; 7 - поясничная мышца; 8 - слой хирургической диссекции. Схематичное изображение расположения анатомических ориентиров после лимфаденэктомии представлено на Фиг. 6, где цифрами обозначено: 1 - левая гонадная вена; 2 - мочеточник; 4 - лимфоузлы; 5 клетчатка кишки; 6 - клетчатка почки; 7 - поясничная мышца; 9 - Нижняя брыжеечная артерия; 10 - Аорта; 11 - Левая почечная вена.
Осуществление изобретения
Предлагаемый способ осуществляют поэтапно следующим образом. 1 этап. Создание забрюшинного доступа.
Для этого сначала выполняют классический лапароскопический доступ. Под комбинированным эндотрахеальным наркозом (кЭТН) после обработки операционного поля в точке Калька над пупком выполняют разрез кожи около 10 мм, в него устанавливают первый троакар 10 мм (Фиг. 1 (а)). Проводят инсуффляцию CO2 до давления 12-15 мм.рт.ст. Далее устанавливают второй троакар в левой подвздошной области на 2-3 см выше ости подвздошной кости (Фиг. 1 (б)). При этом троакар со стилетом вводят через слои передней брюшной стенки до брюшины, избегая ее прокол. Перед брюшиной троакар разворачивают к поясничной мышце и отсепаровывают некоторое пространство в проекции поясничной мышцы забрюшинно. Третий и четвертый дополнительные троакары 5 мм для дополнительного инструментария вводятся так же предбрюшинно в точках, расположенных ближе к подреберью (Фиг. 1 (в)(г)). При этом третий троакар вводится как можно ближе к подреберью, а четвертый вводится на одинаковом расстоянии между третим и вторым. После введения, троакарами производится отсепаровка предбрюшинного пространства по направлению ко второму троакару под контролем видеоэндоскопа, расположенного в первом троакаре. После этого эндоскоп вводят во второй троакар, профодят инсуфляцию CO2 в забрюшинное пространство, и уже в забрюшинном пространстве находят третий и четвертый троакары. После этого в них вводят инструменты: зажим и биполярный коагулирующий инструмент с возможностью резания (Ligasure).
2 этап. Диссекция анатомических ориентиров.
Сначала выделяют поясничную мышцу, вдоль которой продолжают диссекцию в направлении левой общей подвздошной артерии. Находят мочеточник и пучок гонадных сосудов. Не важно в какой конфигурации расположения они выявляются. При их появлении диссекцию проводят следующим образом. Мочеточник выделяется латерально по направлению к паранефральной клетчатке. Гонадные сосуды могут оставаться фиксированными к брыжейке кишки (то есть сверху). Для расширения диссекции используют 2 хирургических слоя: первый - между клетчатками почки и толстой кишки, второй над гонадными сосудами. При этом первый слой позволяет расширить пространство. Второй при диссекции ведет к левой почечной вене, которая является верхней границей диссеции. При проведении диссекции между клетчаткой почки и кишки клетчатку толстой кишки отодвигают кверху, а паранефральную - книзу. Затем диссекция продолжается по ходу гонадных сосудов, которые ведут к правой почечной вене. После ее выделения нужно дополнительно провести диссекцию по верхнему контуру левой общей подвздошной артерии, аорты, выделить нижнюю брыжеечную артерию и левую гонадную артерию.
3 этап. Лимфаденэктомия.
На последнем этапе удаляют парааортальные лимфоузлы. Для этого первоначально проводят их диссекцию по латеральной стороне, затем вдоль сосудов. При удалении необходимо соблюдать осторожность, ввиду вариабельности анатомии мелких сосудов, чтобы избежать их повреждение.
После окончания лимфаденэктомии слева, выполняется лимфаденэктомия справа.
Троакары вводят забрюшинно, в том же порядке.
По поясничной мышце проводят диссекцию до нижней полой вены. Мочеточник и гонадные сосуды отделяются от нее кверху. Затем выполняют диссекцию между клетчаткой толстой кишки и паранефральной клетчаткой. При появлении признаков натяжения правого мочеточника - его отделяют книзу (однако это требуется не всегда). Стоит учитывать, что справа гонадная вена впадает в нижнюю полую вену, в связи с чем необходимо соблюдать деликатность при ее выделении в области устья. После выделения анатомических ориентиров, удаляют аортокавальные и паракавальные лимфоузлы.
Примеры реализации изобретения
Пример 1
Пациентка Г., 77 лет.
Основной диагноз: С56 Метастатическое поражение парааортальных лимфатических узлов без выявленной первичной опухоли, клиническая группа II.
Сопутствующие заболевания: J84.1 Интерстициальные постковидные изменения в легких. Гипертоническая болезнь 2 ст, 1 ст АГ, риск 3. Хронический гастродуоденит. Варикозное расширение вен. ПТФС. Постпневмонический пневмофиброз. ДН 1 ст.М33.2 Полимиозит, вероятно паранеопластического генеза. Кардиоспазм 1 степени, Ахалазия 1 ст. Скользящая аксиальная грыжа пищеводного отдела диафрагмы. Высокий рефлюкс-эзофагит. Гастродуоденит. Дискинезия ДПК по смешанному типу. Гипертоническая болезнь II ст, контролируемая, ФР: возраст, дислипидемия ХБП 3а ст. СКФ=47.11 мл/мин/1.7кв.м. Риск ССО 3 ст. Целевой уровень АД 120/80 мм.рт.ст. Послеоперационный гипотиреоз, стадия медикаментозной компенсации.
Анамнез заболевания: с 20.08.2022 г. отмечает появление слабости и утомляемости. Проходила обследование в терапевтическом отделении ГКБ им С.П. Боткина, выявлен конгломерат забрюшинных лимфоузлов (на уровне чревного ствола). Выполнена биопсия. При ИГХ-исследовании - иммунофенотип опухолевых клеток: СК7+, р16+ (выраженная диффузная ядерно-цитоплазматическая реакция), Mesothelin+ (очаговая реакция), РАХ8+, Estrogen+ (в единичных клетках слабое ядерное окрашивание). \r\n Заключение: Иммунофенотип метастаза серозного рака в лимфатическом узле, необходимо исключить первичную опухоль женских половых путей. По данным УЗИ органов малого таза выраженной патологии нет. Исследование РЭА - 2,15 нг/мл. Исследование СА 125 - 11,35 Ед/мл. Исследование СА 15-3 - 85,31 Ед/мл. Исследование НЕ4 - 460,9 мМоль/литр. По данным компьютерной томографии органов брюшной полости и малого таза с контрастированием от 25.07.2022 г. - заключение: состояние после холецистэктомии. Компенсаторная дилатация холедоха. Забрюшинная лимфаденопатия (в забрюшинном пространстве слева, под почечной сосудистой ножкой и далее каудально определяются увеличенные лимфатические узлы в виде конгломерата размерами до 47x42 мм). Кисты левой почки (Босняк 1,2). Дивертикулез толстой кишки без признаков воспаления в дивертикулах. ГПОД. Гемангиома тела L5 позвонка. Двусторонний пневмофиброз.
Госпитализирована 23.08.2022 г. в 70-е онкогинекологическое отделение с целью проведения оперативного лечения и диагностики.
Пациентке проведено оперативное лечение 31.08.2022 г. в объеме - лапароскопия, забрюшинная парааортальная лимфаденэктомия. Билатеральная аднексэктомия. Раздельное диагностическое выскабливание эндометрия, эндоцервикса.
Описание операции. После обработки операционого поля в точке Калька установлен троакрар 10 мм, наложен пневмоперитонеум 12 мм рт.ст. Брюшная полость осмотрена.
При ревизии: в брюшной полости выпота нет. Тело матки не увеличено. Левые и правые придатки обычного строения, яичники атрофичны. Трубы не изменены. Взяты смывы из малого таза. Петли кишечника, сальник, печень без патологических изменений.
Учитывая наличие метастатического поражения забрюшинных лимфоузлов серозной карциномой решено выполнить билатеральную аднексэктомия, РДВ полости матки и удаление пораженных парааортальных лимфоузлов.
В левой подвздошной области над остью подвздошной кости выполнен разрез 1 см. Тупым путем отсепарована клетчатка до брюшины. Предбрюшинно установлены дополнительные троакары в точках ближе к левому подреберью и между первым и вторым троакаром. Выделены анатомические ориентиры: левый мочеточник, гонадные сосуды, наружная подвздошная артерия и аорта. Произведена диссекция между клетчаткой почки и толстой кишки, а затем над гонадными сосудами до левой почечной вены. Мочеточник отсепарован в направлении паранефральной клетчатки. Особождена зона парааортальных лимфоузлов. С использованием биполярной коагуляции выполнено отсечение парааортального конгломерата увеличенных лимфоузлов, верхняя граница диссекции - левая почечная вена. Конгломерат отсечен, извлечен в эндобаге. Гемостаз - сухо.
При помощи LIGASURE выполнена аднексэктомия с двух сторон. Придатки удалены в эндобаге. Шейка матки обнажена в зеркалах, расширение цервикального канала расширителями Гегара до №7. Выскабливание эндоцервикса - соскоб скудный. Выскабливание эндометрия - соскоб скудный.
На кожу отдельные внутрикожные швы. Моча выведена по (постоянному) катетеру 300 мл, светлая. Кровопотеря минимальная.
По данным гистологического исследования от 31.08.2022 г. - микроскопическое заключение: Забрюшинные лимфатические узлы: в одиннадцати из двенадцати лимфатических узлах - метастазы карциномы высокой степени злокачественности, солидного строения, с частичным и субтотальным замещением лимфоидной ткани, без экстракапсулярного распространения, лимфоваскулярной инвазией. Придатки матки: Маточные трубы с фиброзом ворсин. Яичники с белыми телами, кортикальными инклюзионными кистами. В соскобе эндоцервикса - элементы крови, слизь, роговые чешуйки, обрывки атрофичного многослойного плоского эпителия с умеренной лейкоцитарной инфильтрацией. В соскобе эндометрия - элементы крови, слизь, роговые чешуйки, обрывки атрофичного многослойного плоского эпителия с умеренной лейкоцитарной инфильтрацией, единичные мельчайшие обрывки атрофичного эндометрия. Для уточнения истончика метастазов проводилось иммуногистохимическое исследование.
По данным цитологического исследования смывов из брюшной полости от 31.08.2022 г. - заключение: на фоне элементов крови, лимфоцитов, гистиоцитов и клеток мезотелия отмечаются сосочкоподобные скопления из клеток с полиморфизмом и атипией - элементы рака, вероятнее всего аденогенного. Цитологическая картина специфического метастатического экссудата с комплексами аденокарциномы. По результатам ИГХ от 13.09.2022 г. - Заключение: Иммунофенотип соответствует серозной аденокарциномы высокой степени злокачественности. Необходимо исключить серозный рак матки в предшествующих изменениях эндометрия.
Пример 2. Пациентка В., 37 лет.
Основной диагноз: С 54.2 Рак тела матки T1AN0M0 IA стадия. Стромальная саркома HG, cT1aN0M0 IA стадия; клиническая группа II
Сопутствующие заболевания: Ожирение 3 степени.
Анамнез заболевания: С сентября 2022 г отметила нарушение менструального цикла, менструации стали продолжительными, более обильными.
В ноябре по данным УЗИ органов малого таза - полип эндометрия.
22.02.23 выполнена гистерорезектоскопия, раздельное диагностическое выскабливание ц/канала и полости матки в Раменском родильном доме. Гистологическое заключение: Аденосаркома тела матки с очагами некроза.
Пересмотр гистологических препаратов в Московском областном онкодиспансере ИГХИ: Карциносаркома матки с гетерологичной дифференцировкой. Карциносаркома представлена мезенхимальным компонентом High Grade, эпителиальный компонент карциносаркомы не обнаружен.
MPT ОМТ 21.03.23: инвазивного процесса эндометрия не выявлено. КТ ОГК, ОБП, ОМТ с ку: Данных за вторичные изменения органов грудной полости, паренхиматозных органов и костных структур не получено.
Госпитализирована 04.04.2023 г в 70-е оноклогическое отделение с целью проведения оперативного лечения и диагностики.
Пациентке проведено оперативное лечение 17.04.2023 г в объеме - лапароскопия, забрюшинная парааортальная, паракавальная лимфаденэктомия. Тазовая лимфаденэктомия. Оментэктомия.
Описание операции:
После обработки операционого поля в точке Калька установлен троакрар 10 мм, наложен пневмоперитонеум 12 мм рт.ст. Брюшная полость осмотрена. При ревизии: в брюшной полости выпота нет. Матка увеличена до 6-7 недель условной беременности, сероза блестящая, Осмотрены правые и левые придатки матки: яичники - обычного строения, маточные трубы типичного строения, фимбриальные отделы свободные. Взяты смывы из малого таза. Петли кишечника, сальник, печень без патологических изменений.
В левой подвздошной области над остью подвздошной кости выполнен разрез 1 см. Тупым путем отсепарована клетчатка до брюшины. Предбрюшинно установлены дополнительные троакары в точках ближе к левому подреберью и между первым и вторым троакаром. Выделены анатомические ориентиры: левый мочеточник, гонадные сосуды, наружная подвздошная артерия и аорта. Произведена диссекция между клетчаткой почки и толстой кишки, а затем над гонадными сосудами до левой почечной вены. Мочеточник отсепарован в направлении паранефральной клетчатки. Освобождена зона парааортальных лимфоузлов. С использованием биполярной коагуляции инструментом Ligasure Blunt выполнено отсечение парааортального конгломерата увеличенных лимфоузлов, верхняя граница диссекции - левая почечная вена. Лимфатические узлы, извлечен в эндобаге. Гемостаз - сухо.
Раппорт операционной сестры. Счет салфеток и инструментов. Инструменты удалены. Швы на кожу монофиламентной рассасывающейся нитью.
В правой подвздошной области над остью подвздошной кости выполнен разрез 1 см. Тупым путем отсепарована клетчатка до брюшины. Предбрюшинно установлены дополнительные троакары в точках ближе к правому подреберью и между первым и вторым троакаром. Выделены анатомические ориентиры: правый мочеточник, гонадные сосуды, наружная подвздошная артерия и нижняя полая вена. Произведена диссекция между клетчаткой почки и толстой кишки, а затем над гонадными сосудами до нижней полой вены. Мочеточник отсепарован в направлении паранефральной клетчатки. Особождена зона паракавальных лимфоузлов. С использованием биполярной коагуляции выполнено отсечение паракавального конгломерата увеличенных лимфоузлов, верхняя граница диссекции - конфлюенция правой гонадной вены и нижней полой вены. Лимфатические узлы отсечены, извлечен в эндобаге. Гемостаз - сухо.
Раппорт операционной сестры. Счет салфеток и инструментов. Инструменты удалены. Швы на кожу монофиламентной рассасывающейся нитью.
Смывы брюшной полости, коагуляция маточных труб в истмическом отделе. После предварительной высокой коагуляции пересечены круглые связки матки, вскрыт передний листок широкой связки, с последующим выделением анатомических ориентиров: наружной и внутренней подвздошной артерий и вен, мочеточника, пупочной артерии, запирательного нерва. С помощью аппарата LigaSure выполнена лимфоаденэктомия общих, внутренних и наружных подвздошных л/узлов с коагуляцией маточных сосудов у основания. Лимфоузлы помещены в пластиковый контейнер. Аналогично выполнена лимфодиссекция с другой стороны. Произведена коагуляция и пересечение воронкотазовых связок с обеих сторон, с контролем хода мочеточника.
Диссекция заднего листка брюшины с отведением мочеточника медиально Везиковагинальная диссекция. С помощью аппарата LigaSure пересечены маточные сосуды. Выполнена передняя и задняя кольпотомия. Матка с придатками, л/узлы (в эндобаге) извлечены из брюшной полости. С помощью аппарата LigaSure выполнена оментэктомия по поперечно-ободочной кишке.
Большой сальник помещен в эндобаг, удален через влагалище.
Ушивание культи влагалища монофиламентной рассасывающейся нитью. Тщательный лаваж и гемостаз зоны операции. Раппорт операционной сестры. Инструменты удалены. На кожу отдельные внутрикожные швы. Моча выведена по (постоянному) катетеру 300 мл, светлая. Кровопотеря минимальная
По данным гистологического исследования от 21.0.42023 г: Аденосаркома тела матки. pT1a (FIGO IA) N0 R0 LV0
ИГХ от 28.04.2023 года, Иммунофенотип стромального компонента аденоксаркомы соответсвует эндометриальной стромальной саркоме матки HG.
Таким образом, предлагаемый способ позволяет эффективно и безопасно удалить лимфатические узлы поясничной группы, что подтверждается визуальными данными и морфологическим исследованием.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ EN-BLOC РОБОТ-АССИСТИРОВАННОЙ РАДИКАЛЬНОЙ ЦИСТЭКТОМИИ У ПАЦИЕНТОВ С РАКОМ МОЧЕВОГО ПУЗЫРЯ | 2024 |
|
RU2825063C1 |
| Способ малоинвазивного, органосохраняющего хирургического лечения рака слепой кишки с расширенной лимфодиссекцией первично-забрюшинным доступом | 2024 |
|
RU2841563C1 |
| СПОСОБ РОБОТ-АССИСТИРОВАННОЙ РАДИКАЛЬНОЙ ЦИСТЭКТОМИИ У БОЛЬНЫХ С РАКОМ МОЧЕВОГО ПУЗЫРЯ | 2019 |
|
RU2718279C1 |
| Способ хирургического лечения рака ободочной кишки с расширенной сосудосохраняющей лимфодиссекцией первично-забрюшинным доступом | 2023 |
|
RU2827373C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ РАСПРОСТРАНЕННЫМ РАКОМ ЯИЧНИКОВ | 2018 |
|
RU2685465C1 |
| СПОСОБ ВЫПОЛНЕНИЯ ТОТАЛЬНОЙ НЕФРЭКТОМИИ СЛЕВА | 2014 |
|
RU2557886C1 |
| Способ безопасного выделения сосудов почечной ножки при эндовидеохирургической резекции почки и радикальной нефрэктомии в процессе проведения лапароскопических и робот-ассистированных операций | 2020 |
|
RU2742367C1 |
| СПОСОБ ДОСТУПА К ЗАБРЮШИННЫМ ОРГАНАМ И СТРУКТУРАМ ПАНКРЕАТО-ДУОДЕНАЛЬНОЙ ЗОНЫ ПРИ ТРАВМЕ ЖИВОТА | 2010 |
|
RU2421157C1 |
| Способ эндоскопической нефрэктомии почки | 2017 |
|
RU2661099C1 |
| Способ хирургического лечения пациентов с сочетанной патологией почек, надпочечников и желчного пузыря | 2019 |
|
RU2720402C1 |

Изобретение относится к медицине, а именно к онкогинекологии, и может быть использовано для выполнения лимфаденэктомий при раке тела матки, рецидивных опухолях поясничных лимфоузлов при раке яичников. Над пупком устанавливают первый троакар. Затем устанавливают троакары в левой подвздошной области через все слои передней брюшной стенки до брюшины и перед брюшиной, разворачивая троакары к поясничной мышце. Второй троакар со стилетом вводят над передней верхней остью подвздошной кости, третий и четвертый троакары вводят выше второго в направлении к реберной дуге. Выполняют диссекции анатомических ориентиров - левой общей подвздошной артерии, левого мочеточника, гонадных сосудов, левой стороны аорты, нижней брыжеечной артерии. Проводят диссекцию парааортальных лимфоузлов по латеральной стороне, затем аортокавальных лимфоузлов по передней стенке аорты. Переустанавливают троакары и выделяют правую общую подвздошную артерию, правый мочеточник, гонадные сосуды, правую сторону аорты, нижнюю полую вену. Проводят диссекцию паракавальных лимфоузлов. Способ обеспечивает малоинвазивный и адекватный доступ к удаляемой группе лимфоузлов, что позволяет выполнить лимфаденэктомию безопасно и полноценно, в том числе у пациенток с низким ростом и ожирением за счет поэтапного выполнения лимфаденэктомии с переустановкой троакаров. 2 з.п. ф-лы, 6 ил., 2 пр.
1. Способ эндоскопической забрюшинной поясничной лимфаденэктомии, заключающийся в последовательном выполнении следующих действий:
выполняют лапароскопический доступ, при котором над пупком выполняют разрез кожи 10 мм, в него устанавливают первый троакар, проводят инсуффляцию CO2;
устанавливают троакары в левой подвздошной области через все слои передней брюшной стенки до брюшины, избегая ее прокола и перед брюшиной разворачивая троакары к поясничной мышце, при этом второй троакар со стилетом вводят над передней верхней остью подвздошной кости, третий и четвертый троакары вводят выше второго в направлении к реберной дуге;
выполняют диссекцию анатомических ориентиров - левой общей подвздошной артерии, левого мочеточника, гонадных сосудов, левой стороны аорты, нижней брыжеечной артерии, при которой сначала выделяют поясничную мышцу в направлении левой общей подвздошной артерии с последующим выделением сосудистого пучка воронко-тазовой связки и мочеточника, при этом гонадные сосуды и мочеточник при диссекции отделяют кверху, после чего диссекцию проводят вдоль гонадных сосудов в направлении левой почечной вены, затем мочеточник выделяют из окружающих тканей и продолжают диссекцию до появления левой почечной вены в поле зрения, затем выделяют общую подвздошную артерию и левую сторону аорты с выделением нижней брыжеечной артерии;
выполняют лимфаденэктомию, при которой сначала проводят диссекцию парааортальных лимфоузлов по латеральной стороне, затем аортокавальных лимфоузлов по передней стенке аорты;
удаляют троакары в левой подвздошной области;
под контролем оптики первого троакара устанавливают троакары в правой подвздошной области – один над передней верхней остью подвздошной кости и два выше него, троакары вводят через все слои передней брюшной стенки до брюшины, избегая ее прокола, и перед брюшиной разворачивают к поясничной мышце;
выделяют правую общую подвздошную артерию, правый мочеточник, гонадные сосуды, правую сторону аорты, нижнюю полую вену; проводят диссекцию паракавальных лимфоузлов;
выполняют лимфаденэктомию.
2. Способ по п. 1, характеризующийся тем, что для забрюшинного доступа используют троакары для лапароскопических операций.
3. Способ по п.2, отличающийся тем, что используют троакары без надувной манжеты.
| KONDO E | |||
| et al | |||
| Balloon Trocar Is a Suitable Instrument for Retroperitoneal Para-aortic Lymphadenectomy in Gynecologic Malignant Diseases | |||
| J Minim Invasive Gynecol | |||
| Электромагнитный прерыватель | 1924 |
|
SU2023A1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ РАКОМ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ С ЛИМФОГЕННЫМ ПРОГРЕССИРОВАНИЕМ ПОСЛЕ РАДИКАЛЬНЫХ МЕТОДОВ ТЕРАПИИ | 2017 |
|
RU2681139C2 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ СО ЗЛОКАЧЕСТВЕННЫМИ ОПУХОЛЯМИ ТЕЛА МАТКИ I СТАДИИ | 2012 |
|
RU2523647C2 |
| Воздухонагреватель | 1948 |
|
SU76296A1 |
| US 20150223795 A1, 13.08.2015 | |||
| АНПИЛОГОВ С | |||
| В | |||
| и др | |||
| Лапароскопическая | |||
Авторы
Даты
2024-07-11—Публикация
2023-09-29—Подача