Изобретение относится к медицине, а именно к диагностике, и может быть использовано в хирургических отделениях, отделениях реанимации и интенсивной терапии для определения общего состояния, оценки степени тяжести пациентов, с возможностью составления прогноза исхода заболевания, используя при этом легко доступные для обследования клинические и лабораторные показатели.
Оценка тяжести является неотъемлемой задачей врачей для определения необходимого лечебно-диагностического алгоритма оказания полноценной помощи пациентам, находящимся в тяжелом и крайне тяжелом состоянии, а также для определения эффективности лечебных мероприятий в целом. Прогнозирование исходов заболевания также остается важнейший аспектом клинической медицины. Заинтересованность в прогнозировании исхода, как в средстве для принятия решений, вытекает из необходимости улучшения существующих прогностических шкал, их возможного упрощения и приближения к реальным клиническим условиям [1].
Немаловажным также является и юридический аспект. Пациенты и их родственники стали все более активно участвовать в принятии медицинских решений и часто нуждаются в более полной информации о тяжести состояния и возможных последствиях заболевания, прогнозе и эффективности лечения в целом. Полноценное участие в процессе лечения и возможности принятия решений для пациентов и их семей предполагает доступ к достоверной информации об ожидаемых результатах.
В настоящее время существуют различные шкалы и индексы оценки общего состояния пациентов. В основе этих шкал лежат клинические данные и лабораторные показатели. Каждая из них имеет свои преимущества и недостатки. Наиболее часто используемые в клинической практике шкалами оценки степени тяжести состояний являются: APACHE II; SAPS II, MODS и SOFA [2, 3, 4].
В зарубежной литературе существует большое количество публикаций, посвященных использованию этих прогностических шкал для оценки тяжести общего состояния больных. Результаты многочисленных исследований носят противоречивый характер [4, 5].
Шкала APACHE II (система оценки и оценка смертности – система классификации острых функциональных и хронических изменений в состоянии здоровья) состоит из трех блоков: 1) оценка острых физиологических изменений (acute physiology score – APS); 2) возраста; 3) наличия или отсутствия хронических заболеваний. Данные по блоку оценки острых физиологических изменений собираются в течение первых 24 часов поступления пациента в отделение анестезиологии, реанимации и интенсивной терапии (ОАРИТ). Итогом оценки является прогностический интегральный показатель [2].
Недостатки шкалы АРАСНЕ II, по данным Ю.С. Александровича и В.И. Гордеева (2007) являются 1) невозможность её использования у пациентов до 18-и лет; 2) общее состояние здоровья должно оцениваться только у тяжёлых больных, иначе добавление этого показателя ведёт к переоценке состояния; 3) отсутствует оценка состояния до поступления в отделение интенсивной терапии; 4) в случае смерти в первые 8 часов после поступления оценка данных не имеет смысла; 5) при частом повторном использовании шкала даёт несколько более высокую оценку. Кроме того, шкала не дает возможности определить степень дисфункции отдельных систем и органов [2,3]. Наконец, исходя из нашего опыта работы, в повседневной клинической практике представляют определенные трудности определение следующих показателей: показатель кислотности (pH) артериальной крови, парциальное давление углекислого газа в артериальной крови (PaCO2), парциальное давление кислорода в артериальной крови (PaO2).
Шкала MODS используется для оценки тяжести нарушения тех или иных органов и систем при сепсисе, прогнозирования летального исхода и продолжительности нахождения в ОАРИТ. Соотношение PaO2/FiO2 (где FiO2 - фракция кислорода на вдохе) считается без ссылки на использование механической вентиляции или PEEP (Positive end-expiratory pressure, положительное давление конца вдоха). Креатинин сыворотки считается без ссылки на использование диализа. Шкала комы Глазго для пациентов, получающих седацию, миорелаксанты, принимается за нормальное значение, если нет данных о том, что сознание может быть нарушено вследствие каких-то внутренних причин. Оценка функции желудочно-кишечного тракта исключена из анализа, поскольку, по мнению авторов данной шкалы, в последнее время стресс-кровотечения редко встречаются в практике интенсивной терапии, а другие критерии нарушения функции ЖКТ полностью не соответствуют методологическим требованиям [3]. Недостатком данной шкалы, кроме того, является затрудненная оценка показателя PaO2/FiO2 в клинической практике.
Шкала SOFA (Sequential Organ Failure Assessment) применяется для оценки прогноза смертности и степени органной недостаточности у пациентов, находящихся в реанимации. Позволяет оценить эффективность новых терапевтических мероприятий, определить в динамике тяжесть состояния каждого больного. Шкала основана на оценке показателей 6 систем органов. Оценка проводится для всех пациентов при поступлении в отделение интенсивной терапии и через каждые 24 часа, до выписки. Данная шкала может быть использована не только при сепсисе, но и при других патологических процессах и критических состояниях (травма, шок любого генеза, инфаркт миокарда) [3]. Из недостатков можно отметить высокую зависимость и, соответственно, погрешность интегрального показателя от изменения или отсутствия одного из показателей.
В качестве прототипа нами выбрана шкала SAPS II – упрощенная шкала острых физиологических состояний. Шкала используется для оценки пациентов, находящихся в ОАРИТ, и может предугадать риск смертности, основываясь на 15 основных переменных:
- Возраст
- Частота сердечных сокращений (ЧСС)
- Систолическое артериальное давление (АД)
- Температура тела
- PaO2/FiO2 коэффициент
- Диурез
- Мочевина сыворотки
- Лейкоциты
- Калий
- Натрий
- Бикарбонат
- Билирубин
- Шкала комы Глазго
- Вид поступления
- Сопутствующие заболевания (СПИД, рак крови, метастазирование рака).
Данные собираются в течение первых 24 часов после поступления в отделение анестезиологии, реанимации и интенсивной терапии.
Данная шкала разрабатывалась с целью упрощения шкалы APACHE и ее модификаций, но главный недостаток, по данным литературы, это затрудненность оценки прогноза вследствие использования показателей, которые не входят в медико-экономические стандарты диагностики [4]. Кроме того, определенные трудности, на наш взгляд, представляет количественные определения гидрокарбоната крови и отношение PaO2/FiO2.
Предлагаемое нами решение преследует цель повышения эффективности оказания помощи пациентам, находящимся в тяжелом и крайне тяжелом состоянии, в том числе сопровождающимся полиорганной недостаточностью.
Техническим результатом заявленного решения является повышение точности оценки степени тяжести заболевания, прогнозирования вероятности благоприятного или неблагоприятного исхода, а также упрощение процесса оценки и сокращение затрачиваемого на него времени.
Предлагаемый способ оценки тяжести состояния и прогнозирования вероятностного исхода заболевания заключается в определении ряда показателей пациента и их оценке на основании предложенной собственной шкалы «Assessment of the severity of the condition and prognosis of mortality» или «Оценка тяжести состояния и прогноз летальности», сокращенно ASCM. Шкала ASCM включает в себя наиболее эффективные и простые в исполнении показатели. Каждому показателю дается оценка от 1 до 4 баллов, после чего путем суммирования полученных баллов по всем показателям рассчитывается конечный интегральный показатель – индекс оценки тяжести состояния и прогноза летальности IASCM (Index assessment of the severity of the condition and prognosis of mortality) и определяется прогноз заболевания в зависимости от значения IASCM.
В таблице 1 представлены оцениваемые по шкале ASCM показатели. Ниже таблицы представлена трактовка полученных данных, исходя из балльной системы оценки тяжести состояния.
Таблица 1.
Шкала оценки тяжести «Assessment of the severity of the condition and prognosis of mortality» (ASCМ)
40- 59
60-69
70-79
Больше 80
1
2
3
4
40-59
70- 90
91-110
Больше 120
3
0
3
4
130-159
110-129
70-109
50-69
Меньше 49
2
1
0
3
4
Больше 39° С
4
35-49
25-34
12-24
10-11
6-9
3
2
0
2
4
(в мл)
500-999
Больше 1000
2
0
(ммоль/л)
7,4-29.9
Больше 30,0
2
4
(мг/дл)
110-170
171-299
300-400
Больше 440
1
2
3
4
(х109)
4,0-9,0
10,0-14,0
15,0- 20,0
Больше 20,0
0
2
3
4
(х109)
320-400
220-319
120-219
61-119
21-60
2
1
0
2
4
20-32
33-101
102-204
Больше 204
1
2
3
4
(ммоль/л)
3,0-4,9
Больше 5,0
0
2
(ммоль/л)
125-144
Больше 145
0
2
6-8
9-10
11-13
14-15
3
2
1
0
IASCM
Данный способ оценки тяжести состояния и прогнозирования вероятностного исхода заболевания предлагается использовать на момент поступления пациента в ОАРИТ или на первые сутки после операции; на момент перевода пациента из ОАРИТ в хирургическое отделение или в любой другой ситуации, требующей оценки тяжести состояния. В зависимости от количества баллов, полученных по результатам обследования, можно делать заключение о степени тяжести заболевания и вероятностном прогнозе заболевания.
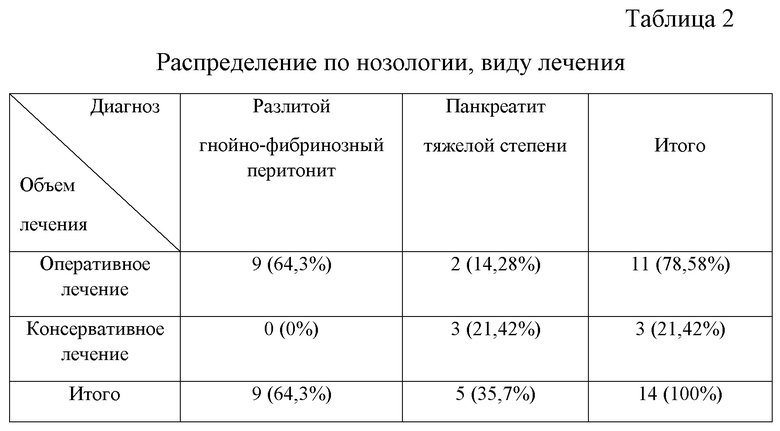
В процессе разработки шкалы ASCM было исследовано 14 пациентов, проходящих лечение в условиях ОАРИТ, из них 9 пациентов с разлитым гнойно-фибринозным перитонитом и 5 пациентов с тяжелым панкреатитом. Распределение по нозологии, виду лечения представлено в таблице 2.
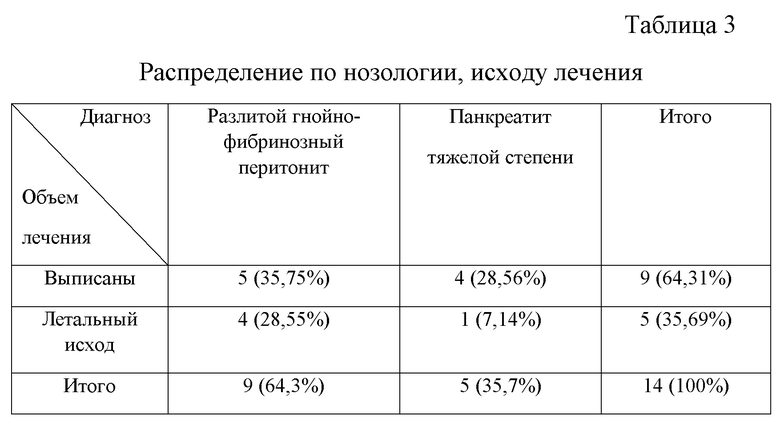
Из 14 проанализированных пациентов 5 пациентов умерло, 9 пациентов выписаны в удовлетворительном состоянии (таблица 3).
Для достижения результата провели оценку общего состояния, степени тяжести у пациентов по шкалам APACHE II; SAPS II; MODS; SOFA и по предложенной нами шкале ASCM, c определением IASCM. Интегральные показатели рассчитывали на момент поступления ОАРИТ, на момент перевода пациента из ОАРИТ в хирургическое отделение и на момент выписки. У пациентов с летальным исходом проводили оценку непосредственно перед смертью (12-24 часа). У всех пациентов на момент оценки общее состояние было тяжелым или крайне тяжелым.
Оценка общего состояния пациентов на момент поступления в ОАРИТ представлено в таблице 4 (средние значения).
Таблица 4
Состояние пациентов на момент поступление в ОАРИТ
0%
(Средняя степень заболевания, большая вероятность благоприятного прогноза).
Оценка общего состояния пациентов на момент перевода из ОАРИТ в хирургическое отделение представлена в таблице 5.
Таблица 5
Состояние пациентов на момент перевода из ОАРИТ в хирургическое отделение
0%
0%
(Средняя степень заболевания, большая вероятность благоприятного прогноза).
Оценка общего состояния пациентов на момент выписки представлена в таблице 6.
Таблица 6
Состояние пациентов на момент выписки из больницы
0%
0%
(Легкая степень заболевания, благоприятный прогноз).
Оценка общего состояния умерших пациентов на момент летального исхода представлена в таблице 7.
Таблица 7
Состояние пациентов за 12-24 часов перед летальным исходом
5%
(Тяжелая степень заболевания, малая вероятность благоприятного прогноза)
Анализируя данные, представленные в таблицах 4-7, можно констатировать, что более подробную и точную информацию предоставляет именно предложенный нами IASCM, рассчитанный с помощью предложенной шкалы ASCM.
Пример 1. Пациент Ф., 35 лет, поступил 23.09.2021 г. с жалобами на интенсивные боли по всему животу, общую слабость. В анамнезе рак тела желудка Т4N2M0, комбинированная гастрэктомия, субтотальная резекция пищевода, спленэктомия, резекция хвоста и тела поджелудочной железы, с лимфодиссекцией Д2, еюностомия по Майдлю. Диагноз: «Поддиафрагмальный абсцесс слева, вскрывшийся в брюшную полость. Разлитой гнойно-фибринозный перитонит». Была выполнена операция: «Лапаротомия, вскрытие и дренирование поддиафрагмального абсцесса слева. Санация и дренирование брюшной полости. Лапаростомия». После операции пациент был направлен в ОАРИТ для дальнейшего лечения. Общее состояние пациента на момент поступления в ОАРИТ с оценкой по шкалам APACHE II, SAPS II, MODS, SOFA и предложенной нами шкале оценки тяжести ASCМ, представлено в таблице 8. Согласно нашим данным, состояние пациента соответствует тяжелой степени заболевания, малой вероятности благоприятного прогноза, в отличие от других 4-х шкал оценки.
Таблица 8
Оценка вероятности летального исхода на момент поступления пациента в ОАРИТ
(тяжелая степень заболевания, малая вероятность благоприятного прогноза).
25.09.2021 г. состояние пациента ухудшилось, нарастали явления интоксикации, появились сильные боли в животе, симптомы перитонита. Было принято решение выполнить релапаротомию в экстренном порядке. Оценка состояния на момент перевода в ОАРИТ из операционной представлена в таблице 9.
Таблица 9
Оценка общего состояния пациента после экстренной релапаротомии и перевода в ОАРИТ
(Средняя степень тяжести заболевания, большая вероятность благоприятного прогноза).
Следует отметить, что общее состояние пациента стабилизировалось, явления полиорганной недостаточности не нарастали. Однако, в дальнейшем состояние пациента стало прогрессивно ухудшаться и через 6 суток пациент скончался. За сутки до летального исхода результаты исследования представлены в таблице 10.
Таблица 10
Оценка общего состояния пациента за сутки до летального исхода
(тяжелая степень заболевания, малая вероятность благоприятного прогноза).
Исходя из оценки общего состояния пациента по четырем диагностическим шкалам и по ASCM, предложенного нами, мы можем сделать вывод что IASCM наиболее точно отобразил состояние пациента по сравнению с другими диагностическими шкалами.
Пример 2. Пациент С., 27 лет, поступил в х/о 11.01.2022 г. с жалобами на интенсивные боли по всему животу, общую слабость. Больным себя считал с 10.01.2022 г., когда после длительного употребления спиртных напитков появились интенсивные боли в верхних отделах живота. Диагноз: «Острый тяжелый панкреатит». Пациент был госпитализирован, проводилась интенсивная консервативная терапия в условиях хирургического отделения, состояние удалось стабилизировать. Результаты оценки тяжести состояния и прогнозирования вероятностного исхода заболевания представлены в таблице 11.
Таблица 11
Оценка состояния пациента на момент поступления в хирургическое отделение
(Легкая степень заболевания, большая вероятность благоприятного прогноза).
13.01.2022 состояние пациента резко ухудшилось, больной был переведен в ОАРИТ с подозрением на панкреонекроз. Дальнейшее лечение было продолжено в ОАРИТ. Состояние пациента на момент перевода в ОАРИТ представлено в таблице 12.
Таблица 12
Оценка состояния пациента на момент перевода в ОАРИТ
(Средняя степень заболевания, большая вероятность благоприятного прогноза).
Оценивая общее состояние пациента на 13.01.2022 по шкале оценки тяжести ASCM, предложенную нами, можно констатировать, что предлагаемая шкала анализирует ухудшение общего состояния пациента более точно по сравнению с четырьмя сравниваемыми диагностическими шкалами.
17.01.2022 г. состояние пациента улучшилось, и он был переведен в хирургическое отделение (табл. 13). 28.01.2022 выписан в удовлетворительном состоянии.
Таблица 13
Оценка состояния пациента на момент перевода в ОАРИТ
(Легкая степень заболевания, большая вероятность благоприятного прогноза).
Оценивая общее состояние пациента на 17.01.2022 по предложенной нами шкале ASCM, получаем 5 баллов, что соответствует легкой степени заболевания и большой вероятности благоприятного прогноза.
Таким образом, предлагаемый нами способ оценки общего состояния, степени тяжести пациентов с явлениями полиорганной недостаточности, использующий новую шкалу ASCM и интегральный показатель IASCM, позволяет более точно отразить клиническую картину по сравнению со шкалами: APACHE II; SAPS II; MODS; SOFA. При этом используются легко определяемые показатели, входящие в медико-экономические стандарты диагностики.
Данная шкала неспецифична и, в силу своей уникальности, простоты выполнения, может применяться на этапе оказания высокоспециализированной медицинской помощи для оценки тяжести состояния и прогнозирования вероятностного исхода заболевания как в отделениях интенсивной терапии и реанимации, хирургических отделениях, так и при различных тяжелых состояниях и патологиях у пациентов нехирургического профиля.
Список литературы
1. Семенов Д. Ю., Щербюк А. Н., Морозов С. В., Лобаков А. И., Юнин А. С., Аверин А. А., Левицкая А. Н., Левицкая К. Н., Шаламова С. В. Сравнение шкал для оценки степени тяжести острого панкреатита. Вестник хирургии. 2020; 179(1): 31-38.
2. Александрович Ю. С, Гордеев В. И. Оценочные и прогностические шкалы в медицине критических состояний. СПб.: Сотис, 2007. – С. 22-43.
3. Гельфанд Б. Р., Гологорский В. А., Бурневич С. З., Гельфанд Е. Б., Топазова Е. Н., Алексеева Е. А. (под ред. академика В.С. Савельева). Антибактериальная терапия абдоминальной хирургической инфекции. М.: Литтерра, 2002. – С. 23-26.
4. Гельфанд Б. Р., Ярошецкий А. И., Проценко Д. Н., Романовский Ю. Я. Интегральные системы оценки тяжести у пациентов при политравмах. Вестник интенсивной терапии. 2004; 1: 1-10.
5. Винник Ю. С., Дунаевская С. С., Антюфриева Д. А. Диагностическая ценность интегральных шкал в оценке степени тяжести острого панкреатита и состояния больного. Вестн. Рос. акад. мед. наук. 2015; 70(1): 90-94.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗА ИСХОДА ЗАБОЛЕВАНИЯ ПАЦИЕНТОВ С УРГЕНТНОЙ ХИРУРГИЧЕСКОЙ ПАТОЛОГИЕЙ ОРГАНОВ БРЮШНОЙ ПОЛОСТИ | 2007 |
|
RU2352948C1 |
| Способ выбора тактики лечения больных острым деструктивным панкреатитом | 2016 |
|
RU2625742C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ДЛИТЕЛЬНОСТИ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ У ПАЦИЕНТОВ С СИНДРОМОМ ОСТРОГО ЛЕГОЧНОГО ПОВРЕЖДЕНИЯ | 2012 |
|
RU2497442C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЛЕТАЛЬНОГО ИСХОДА У ПАЦИЕНТОВ С ПОЛИОРГАННОЙ ДИСФУНКЦИЕЙ | 2017 |
|
RU2670198C1 |
| ПРОАДРЕНОМЕДУЛЛИН В КАЧЕСТВЕ МАРКЕРА, УКАЗЫВАЮЩЕГО НА НЕБЛАГОПРИЯТНОЕ СОБЫТИЕ | 2018 |
|
RU2775090C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ГНОЙНЫХ ОСЛОЖНЕНИЙ ПАНКРЕОНЕКРОЗА НА РАННИХ СРОКАХ ЗАБОЛЕВАНИЯ | 2015 |
|
RU2605851C1 |
| СПОСОБ РАННЕЙ ДИАГНОСТИКИ ПОЛИОРГАННОЙ НЕДОСТАТОЧНОСТИ У ПАЦИЕНТОВ ПОСЛЕ АБДОМИНАЛЬНЫХ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВ | 2016 |
|
RU2628571C1 |
| СПОСОБ ОЦЕНКИ СТЕПЕНИ ТЯЖЕСТИ И ПРОГНОЗИРОВАНИЯ ЛЕТАЛЬНОГО ИСХОДА У ПОСТРАДАВШИХ С СОЧЕТАННОЙ ТРАВМОЙ И ПРОДОЛЖАЮЩИМСЯ КРОВОТЕЧЕНИЕМ | 2013 |
|
RU2549531C1 |
| Способ дифференциальной диагностики стерильного и инфицированного панкреатита | 2022 |
|
RU2793647C1 |
| СПОСОБ ОЦЕНКИ СТЕПЕНИ ТЯЖЕСТИ ЭНДОГЕННОЙ ИНТОКСИКАЦИИ | 2007 |
|
RU2357248C1 |
Изобретение относится к медицине, а именно к хирургии, и может быть использовано при оценке степени тяжести острых заболеваний органов брюшной полости. Определяют такие показатели, как возраст, частота сердечных сокращений, среднее артериальное давление, температура тела, частота дыхательных движений в 1 минуту, диурез за 24 часа, азот мочевины крови, креатинин, лейкоциты, количество тромбоцитов сыворотки крови, билирубин, калий, натрий, количество баллов по шкале комы Глазго. Полученным показателям присваивают баллы в соответствии с таблицей 1, представленной в описании. Затем рассчитывают индекс оценки тяжести состояния IASCM путем суммирования полученных баллов по всем показателям. При значении IASCM от 0 до 4 степень тяжести заболевания оценивают как легкую, при значении IASCM от 5 до 12 - как среднюю и при значении IASCM от 13 до 32 - как тяжелую. Способ позволяет повысить точность оценки степени тяжести заболевания и спрогнозировать вероятность благоприятного или неблагоприятного исхода за счет осуществления интегральной оценки наиболее значимых показателей. 1 з.п. ф-лы, 13 табл., 2 пр.
1. Способ оценки степени тяжести острых заболеваний органов брюшной полости, включающий определение следующих показателей пациента:
возраст; частота сердечных сокращений; среднее артериальное давление; температура тела; частота дыхательных движений в 1 минуту; диурез за 24 часа; азот мочевины крови; креатинин; лейкоциты; количество тромбоцитов сыворотки крови; билирубин; калий; натрий; количество баллов по шкале комы Глазго;
при этом каждый показатель согласно шкале оценки «Assessment of the severity of the condition and prognosis of mortality» оценивают от 1 до 4 баллов в соответствии с таблицей 1, представленной в описании, после чего рассчитывают индекс оценки тяжести состояния IASCM путем суммирования полученных баллов по всем показателям и трактуют значение IASCM следующим образом:
значение IASCM от 0 до 4 - легкая степень тяжести заболевания;
значение IASCM от 5 до 12 - средняя степень тяжести заболевания;
значение IASCM от 13 до 32 - тяжелая степень тяжести заболевания.
2. Способ по п.1, отличающийся тем, что при значении показателя IASCM 0-4 баллов и легкой степени тяжести заболевания прогнозируют вероятность летального исхода до 1,5%,
при значении показателя IASCM от 5 до 8 баллов и средней степени тяжести заболевания прогнозируют вероятность летального исхода 3,8%,
при значении показателя IASCM от 9 до 12 баллов и средней степени тяжести заболевания прогнозируют вероятность летального исхода 19,2%,
при значении показателя IASCM от 13 до 16 баллов и тяжелой степени тяжести заболевания прогнозируют вероятность летального исхода 38,4%,
при значении показателя IASCM от 17 до 20 баллов и тяжелой степени тяжести заболевания прогнозируют вероятность летального исхода 57,6%,
при значении показателя IASCM от 21 до 24 баллов и тяжелой степени тяжести заболевания прогнозируют вероятность летального исхода 76,9%,
при значении показателя IASCM от 25 до 28 баллов и тяжелой степени тяжести заболевания прогнозируют вероятность летального исхода 85%,
при значении показателя IASCM от 29 до 32 баллов и тяжелой степени тяжести заболевания прогнозируют вероятность летального исхода 100%.
| МАКАРОВ И.В | |||
| Эффективность современных прогностических шкал оценки тяжести состояния пациентов с острым тяжелым панкреатитом | |||
| Наука и инновации в медицине | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| ПАРОВАЯ ИЛИ ГАЗОВАЯ ТУРБИНА | 1914 |
|
SU278A1 |
| СПОСОБ ОЦЕНКИ ТЯЖЕСТИ ПОЛИОРГАННОЙ ДИСФУНКЦИИ И ПРОГНОЗИРОВАНИЯ ЛЕТАЛЬНОГО ИСХОДА У РЕАНИМАЦИОННОГО ПАЦИЕНТА ДЕТСКОГО ВОЗРАСТА | 2015 |
|
RU2604393C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ СТЕПЕНИ ТЯЖЕСТИ СОСТОЯНИЯ БОЛЬНЫХ С ХИРУРГИЧЕСКИМ СЕПСИСОМ | 2011 |
|
RU2479251C1 |
| СОРОКИН Э.П | |||
| и др | |||
| Опыт применения прогносических шкал для оценки выживаемости у пациентов с сочетанными | |||
Авторы
Даты
2024-07-18—Публикация
2023-03-16—Подача