Изобретение относится к области медицины, а именно к хирургической стоматологии и челюстно-лицевой хирургии и может быть применен для восполнения дефектов зубных рядов, сопровождающихся выраженной вертикальной и горизонтальной атрофией альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти, при невозможности применения других методов дентальной имплантации. Протезирование на индивидуальных накостно-поднадкостничных имплантатах является альтернативой при невозможности применения таких операций как: горизонтальная и вертикальная направленная костная регенерация, протезирование на внутрискуловых имплантатах, операции синуслифтинга.
Известен метод поднадкостничной имплантации (М.З. Каплан и соавторы. Вестник РУДН, серия Медицина, 2011, №3), суть которого заключается в следующем: на дооперационном этапе проводится конусно-лучевая компьютерная томография костей лицевого скелета, изготавливается стереолитографическая модель, на которой изготавливается индивидуальная оттискная ложка. На первом хирургическом этапе пациенту проводится разрез по вершине альвеолярного отростка в области дефекта зубного ряда, скелетируется альвеолярный отросток и прилегающие к нему участки тела челюсти, в области локализации перекидных лент на альвеолярном отростке выполняются пропилы глубиной 1-2 мм. С операционной раны снимается оттиск, накладываются временные швы. Оттиск передается в лабораторию для изготовления огнеупорной модели. На модели воспроизводится восковая модель имплантата. Техник готовит восковую модель к литью, обрабатывает и полирует отлитый имплантат. Конструкция стерилизуется. Второй хирургический этап начинается через 10 часов. Обнажается альвеолярный отросток, рана промывается антисептиком, имплантат устанавливается с погружением перекидных лент в ранее выполненные пропилы, производится мобилизация слизисто-надкостничных лоскутов, рана ушивается.
Недостатки метода: двухэтапность и длительность хирургического лечения, травма кортикального слоя челюстных костей, неточность во время снятия оттисков. Фиксация имплантата только за счет механической ретенции.
Наиболее близким к патентуемому методу является способ изготовления и установки индивидуального имплантата (RU 2717605, опубликованный 24.03.2020). При данном способе на дооперационном этапе пациенту проводится конусно-лучевая компьютерная томография костей лицевого скелета с 3D реконструкцией, на данной виртуальной модели проектируется компьютерная модель имплантата. На основании цифровой реконструкции изготавливается имплантат путем прямого лазерного спекания титанового порошка с помощью 3D принтера. После изготовления тела имплантата к нему привариваются ортопедические конструкции. На хирургическом этапе производят разрез в необходимой области через дефект, скелетируют альвеолярный отросток, проводят примерку имплантата, мобилизуют мягкие ткани в области дефекта, производят фиксацию имплантата с использованием хирургических винтов, на ортопедический компонент устанавливают формирователь десны, рану герметично ушивают и проводят нагрузку для стабилизации мягких тканей.
Недостатки метода: необходимость наличия высокотехнологичного оборудования для послойной печати металлов, дороговизна метода, наличие сварных соединений в конструкции, более низкая прочность конструкций из порошковых металлов, производимых путём лазерного спекания, по сравнению с литыми. Наличие в конструкции имплантата сварных соединений, подверженных хрупкому разрушению.
Задачами и техническим результатом предлагаемого изобретения являются:
1. Снизить травматичность оперативных вмешательств при накостно-поднадкостничной имплантации;
2. Сократить сроки хирургического лечения.
3. Снизить стоимость изготавливаемых конструкций.
4. Упростить производство поднадкостничных имплантатов, избегая сложных технологических процессов и применения дорогостоящего оборудования, без ущерба качеству и надежности конструкций.
Предлагается способ изготовления литых индивидуальных накостно-поднадкостничных имплантатов, включающий этап дооперационный этап, когда проводится конусно-лучевая компьютерная томография, на основе которой воссоздается 3D реконструкция лицевого скелета, данная виртуальная модель конвертируется в формат STL, и изготовление стереолитографической модели из полимерных смол, на которой определяют ретенционные пункты для будущего поднадкостничного имплантата, моделируют восковую композицию имплантата, моделируют абатменты, с учетом нужного их позиционирования в полости рта, и отверстия под фиксирующие винты, после этого отливают цельнометаллический имплантат толщиной 1,5 мм из сплава Ni 59,3%, Cr 24,0%, Mo 10,0% в лаборатории, проводят пескоструйную обработку, полученную конструкцию стерилизуют, и хирургический этап. Отличием является то, что под местной анестезией пациенту по вершине беззубого альвеолярного отростка или альвеолярной части проводится разрез, который дополняется вертикальными разрезами, отслаиваются два трапециевидных слизисто-надкостничных лоскута, индивидуальный поднадкостничный имплантат устанавливается на альвеолярный отросток, в проекции отверстий под фиксирующие винты сверлом в кости создают каналы и фиксирует имплантат при помощи хирургических винтов, проводят мобилизацию слизисто-надкостничных лоскутов, которые укладывают на место, обхватывая абатменты у их основания, сопоставляют раневые края и ушивают без натяжения, швы снимаются на 7-10 сутки
Способ изготовления литых индивидуальных накостно-поднадкостничных имплантатов, включает дооперационный этап, когда проводится конусно-лучевая компьютерная томография, на основе которой воссоздается 3D реконструкция лицевого скелета, данная виртуальная модель конвертируется в формат STL, и этап изготовления стереолитографической модели из полимерных смол, на которой определяют ретенционные пункты для будущего поднадкостничного имплантата, моделируют восковую композицию имплантата, моделируют абатменты, с учетом нужного их позиционирования в полости рта, и отверстия под фиксирующие винты, после этого отливают цельнометаллический имплантат толщиной 1,5 мм из сплава Ni 59,3%, Cr 24,0%, Mo 10,0% в лаборатории, проводят пескоструйную обработку, полученную конструкцию стерилизуют, и хирургический этап. Под местной анестезией пациенту по вершине беззубого альвеолярного отростка или альвеолярной части проводится разрез, который дополняется вертикальными разрезами, отслаиваются два трапециевидных слизисто-надкостничных лоскута, индивидуальный поднадкостничный имплантат устанавливается на альвеолярный отросток, в проекции отверстий под фиксирующие винты сверлом в кости создают каналы и фиксирует имплантат при помощи хирургических винтов, проводят мобилизацию слизисто-надкостничных лоскутов, которые укладывают на место, обхватывая абатменты у их основания, сопоставляют раневые края и ушивают без натяжения, швы снимаются на 7-10 сутки.
Новизна изобретения: имплантат выполнен из медицинского никель-хромового сплава (Ni 59,3%, Cr 24,0%, Mo 10,0%), который имеет модуль упругости свыше 210 ГПа, данное значение превышает модуль упругости титана, который составляет 110 ГПА. Изготовление имплантатов из вышеуказанного сплава не требует наличия высокотехнологичного и дорогостоящего оборудования, и позволяет уменьшить объём имплантатов без снижения показателей прочности, что приводит к менее травматичной установке имплантатов и смещению слизисто-надкостничных лоскутов. Малая толщина имплантата снижет деформацию мягких тканей вокруг альвеолярного отростка верхней челюсти или альвеолярной части нижней челюсти, что в последующем снижает риск механической травмы слизистой оболочки над имплантатом. Имплантат моделируется на стереолитографической модели челюстей, что исключает необходимость снятия оттиска с раны. Имплантат является цельнолитым, что исключает возможность хрупкого разрушения сварных соединений из-за местных напряжений, вызванных сосредоточением нагрузок или деформаций деталей. Отсутствие сварных соединений позволяет уменьшить объём цельнолитого абатмента, что приводит к уменьшению зоны инфицирования в импланто-надкостнично-слизистом соединении. Цельнолитые конструкции обладают более высокими показателями прочности относительно конструкций, изготовленных путем прямого лазерного спекания порошков металлов. Хирургическое вмешательство одноэтапное. Имплантат является индивидуальным, точно повторяет контуры кости и может быть применен для замещения дефектов верхнего и нижнего зубных рядов.
Существенные признаки и их влияние на технический результат:
1. Снижение травматичности операции за счет планирования конструкции имплантатов на стереолитографической модели и отсутствие препарирования костного ложа.
2. Одноэтапность хирургического вмешательства.
3. Отсутствие неточностей, которые могут возникнуть при снятии оттисков с операционной раны.
4. Индивидуальность конструкций и возможность точного позиционирования абатментов в полости рта.
5. Применение сплава Ni 59,3%, Cr 24,0%, Mo 10,0%.
6. Отсутствие сварных соединений.
7. Уменьшение объёма конструкций.
Совокупность существенных признаков позволяет получить новый технический результат, заключающийся в создании индивидуального литого накостно-поднадкостничного имплантата, представленного краевыми лентами, расположенными на границе альвеолярного отростка или альвеолярной части и тела челюсти, и перекидных лент, соединяющих краевые ленты и переходящих через вершину альвеолярного ортостка или альвеолярной части, на вершинах перекидных лент располагаются опорные головки. На краевых лентах располагаются отверстия под фиксирующие винты. Имплантат плотно прилегает к поверхности кости, что вместе с фиксацией на хирургические винты позволяет достичь стойкой первичной и вторичной стабильности, не создавая дополнительных ретенционных пунктов путем препарирования кости. Применение стереолитографических моделей позволяет планировать конструкции имплантатов, анатомически повторяющие поверхность альвеолярных отростков, в дооперационном периоде, исключает этап снятия оттиска с операционной раны. Применение сплава Ni 59,3%, Cr 24,0%, Mo 10,0% повышает прочность конструкций, позволяет уменьшить их толщину и объём, упрощает производство и снижает его стоимость. Данный сплав биотолерантен, не оказывает местного и общего токсического воздействия на организм, не отторгается.
Сущность предлагаемого изобретения поясняется на чертежах, где:
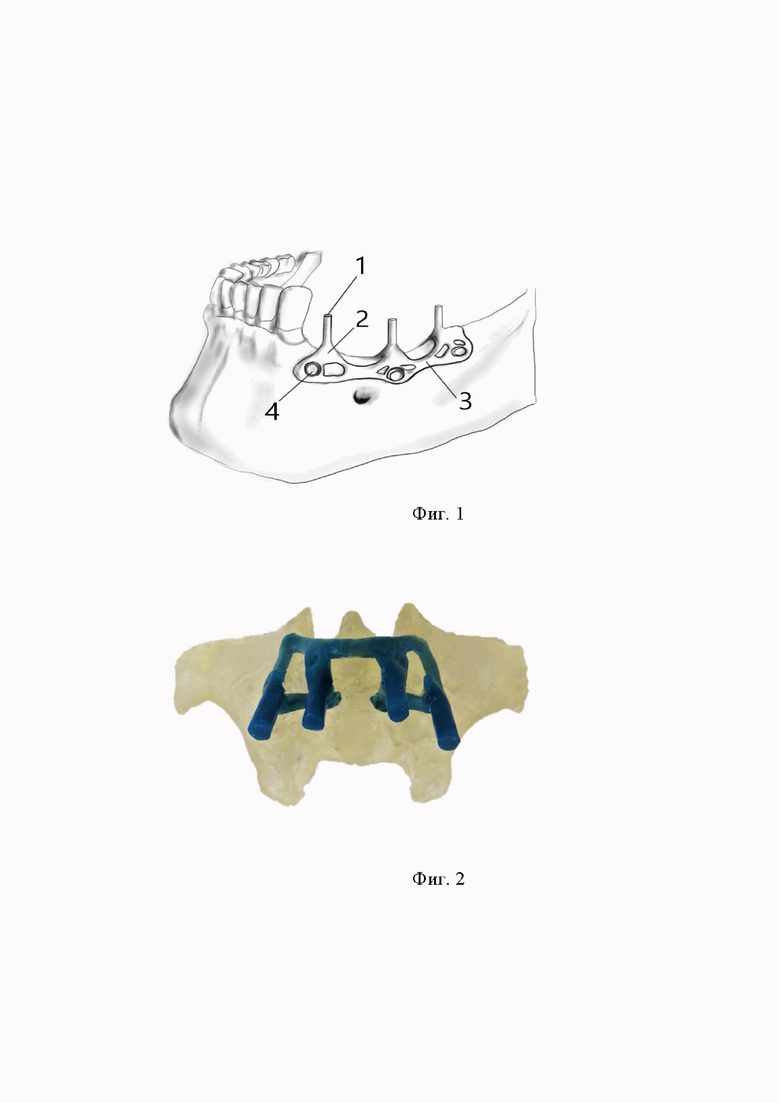
На Фиг. 1 обозначены: опорные головки 1, перекидные ленты 2, краевые ленты 3, отверстия под хирургические винты 4.
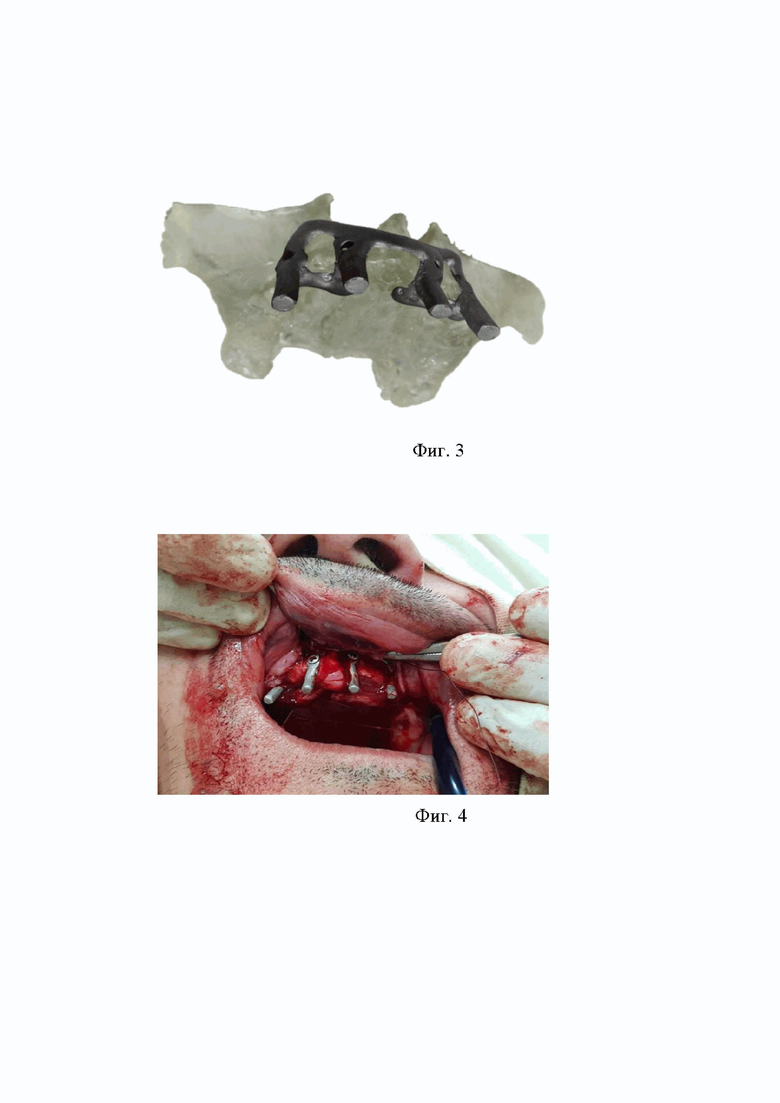
На Фиг 2. Представлена восковая композиция имплантата на стереолитографической модели.
На Фиг. 3 представлен вид отлитого индивидуального накостно-поднадкостничного имплантата на стереолитографической модели.
На Фиг. 4 представлен вид имплантата, установленного на альвеолярный отросток верхней челюсти.
Осуществляется изобретение следующим образом. На дооперационном этапе пациенту проводится конусно-лучевая компьютерная томография, на основе которой воссоздается 3D реконструкция лицевого скелета, данная виртуальная модель конвертируется в формат STL, после чего изготавливается стереолитографическая модель из полимерных смол, на стереолитографической модели, определяются ретенционные пункты для будущего поднадкостничного имплантата, моделируется восковая композиция имплантата, моделируются абатменты 1 ,с учетом нужного их позиционирования в полости рта, и отверстия под фиксирующие винты 4, отливается цельнометаллический имплантат из сплава Ni 59,3%, Cr 24,0%, Mo 10,0% в лаборатории, полируется, полученная конструкция стерилизуется, на хирургическом этапе под местной анестезией пациенту по вершине беззубого альвеолярного отростка или альвеолярной части проводится разрез, который дополняется вертикальными разрезами, отслаиваются два трапециевидных слизисто-надкостничных лоскута, индивидуальный поднадкостничный имплантат устанавливается на альвеолярный отросток и фиксируется при помощи хирургических винтов, проводится мобилизация слизисто-надкостничных лоскутов, которые укладываются на место, обхватывая абатменты у их основания, сопоставляются и ушиваются без натяжения, швы снимаются на 7-10 сутки.
Клинический пример:
Пациент А., 44 года, обратился в ГАУЗ КОКБ им. С.В. Беляева по поводу отсутствия зубов 1.4, 1.2 ,1.1.1, 2.1, 2.2, .2.3, .2,4, 2.5. В ходе дооперационной подготовки пациенту проведена мультиспиральная компьютерная томография лицевого черепа на томографе Siemens Somatom Sefinition AS+ при следующих параметрах: FOW - 210, mA 40 - 320, kV - 120 -130. параметры окна W 800; L + 175, минимальным шагом сканирования 0,6 мм. Полученный файл формата DICOM конвертирован в формат STL в программе InVesalius, благодаря чему получена виртуальная модель верхней челюсти пациента. На 3D принтере Sonic Frozen 8 напечатана модель верхней челюсти из полимерных смол. На полученной модели создана восковая композиция имплантата с учетом ретенционных пунктов и анатомических образований, смоделированы отверстия под фиксирующие винты, а также абатменты. Восковая модель загипсована в кювету и проведена отливка имплантата из сплава (Ni 59,3%, Cr 24,0%, Mo 10,0%) путем высокоточного вакуумного литья. На хирургическом этапе пациенту проведены следующие манипуляции: инфильтрационная анестезия раствором артикаина с адреналином 1:100000, проведение разрезов слизистой оболочки и надкостницы, скелетирование альвеолярного отростка верхней челюсти путем отслаивания вестибулярного и нёбного слизисто-надкостничных лоскутов, установка имплантата на поверхность кости, перфорация кости в проекции отверстий под фиксирующие винты и фиксация имплантата винтами, мобилизация лоскутов и ушивание раны ПГА 4-0. Послеоперационный период протекал без особенностей. Швы сняты на 7 сутки, изготовлен провизорный пластмассовый мостовидный протез. На 14 сутки после операции изготовлен и фиксирован металлокерамический протез. На контрольных осмотрах через 3, 6 и 12 месяцев пациент жалоб не предъявляет, слизистая оболочка в периимплантной зоне бледно-розовая, без воспалительных и дистрофических изменений, фиксация имплантата стабильная, на контрольных ОПТГ и КЛКТ деструктивных изменений костной ткани в области имплантата не выявлено.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ замещения костных дефектов челюстей с возможностью временного зубного протезирования на период интеграции дентальных имплантатов | 2023 |
|
RU2793523C1 |
| Способ изготовления и установки индивидуального имплантата для протезирования ортопедическими конструкциями и способ применения индивидуального имплантата для устранения дефектов в полости рта | 2019 |
|
RU2717605C1 |
| ДЕНТАЛЬНЫЙ ВНУТРИКОСТНО-ПОДНАДКОСТНИЧНЫЙ ИМПЛАНТАТ И СПОСОБ ЕГО УСТАНОВКИ | 2013 |
|
RU2529472C2 |
| Способ использования дентального пористого внутрикостного-поднадкостничного имплантата | 2022 |
|
RU2797300C1 |
| Устройство для временного зубного протезирования пациента на период направленной костной регенерации челюстей | 2021 |
|
RU2748200C1 |
| СПОСОБ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ (ВАРИАНТЫ) | 2012 |
|
RU2519630C2 |
| СПОСОБ ВНУТРИСИНУСОВОЙ ИМПЛАНТАЦИИ ДЛЯ УСТРАНЕНИЯ АДЕНТИИ ВЕРХНЕЙ ЧЕЛЮСТИ | 2018 |
|
RU2683558C1 |
| Способ проведения операции синус-лифтинга с одномоментным удалением ретенционной кисты верхнечелюстного синуса | 2023 |
|
RU2790553C1 |
| ВНУТРИКОСТНО-ПОДНАДКОСТНИЧНЫЙ ИМПЛАНТАТ ТЮНИНА И СПОСОБ ПРОТЕЗИРОВАНИЯ НА ЕГО ОСНОВЕ | 2008 |
|
RU2401651C2 |
| РЕКОНСТРУКЦИЯ ФРОНТАЛЬНОГО ОТДЕЛА ВЕРХНЕЙ ЧЕЛЮСТИ ПРИ ПОМОЩИ СТЕРЕОЛИТОГРАФИЧЕСКОЙ МОДЕЛИ | 2012 |
|
RU2508070C2 |
Изобретение относится к медицине, а именно к хирургической стоматологии и челюстно-лицевой хирургии. На дооперационном этапе протезирования на индивидуальных накостно-поднадкостничных имплантатах проводят конусно-лучевую компьютерную томографию, на основе которой изготавливают стереолитографическую модель, на которой определяют ретенционные пункты. Моделируют восковую композицию имплантата, абатменты и отверстия под фиксирующие винты. После этого отливают цельнометаллический имплантат толщиной 1,5 мм из сплава Ni 59,3%, Cr 24,0%, Mo 10,0% и проводят пескоструйную обработку, затем полученную конструкцию стерилизуют. На хирургическом этапе по вершине беззубого альвеолярного отростка или альвеолярной части проводят разрез, который дополняют вертикальными разрезами и отслаивают два трапециевидных слизисто-надкостничных лоскута. Имплантат устанавливают на альвеолярный отросток, в проекции отверстий под фиксирующие винты сверлом в кости создают каналы и фиксируют имплантат при помощи хирургических винтов. Достигается снижение травматичности оперативных вмешательств при накостно-поднадкостничной имплантации. 4 ил., 1 пр.
Способ протезирования на индивидуальных накостно-поднадкостничных имплантатах, включающий дооперационный этап, во время которого проводят конусно-лучевую компьютерную томографию, на основе которой воссоздают 3D реконструкцию лицевого скелета, данную виртуальную модель конвертируют в формат STL и изготавливают стереолитографическую модель из полимерных смол, на которой определяют ретенционные пункты для будущего поднадкостничного имплантата, моделируют восковую композицию имплантата, моделируют абатменты с учетом их позиционирования в полости рта и отверстия под фиксирующие винты, после этого отливают цельнометаллический имплантат толщиной 1,5 мм из сплава Ni 59,3%, Cr 24,0%, Mo 10,0%, проводят пескоструйную обработку, полученную конструкцию стерилизуют, и хирургический этап, характеризующийся тем, что под местной анестезией пациенту по вершине беззубого альвеолярного отростка или альвеолярной части проводят разрез, который дополняют вертикальными разрезами, отслаивают два трапециевидных слизисто-надкостничных лоскута, индивидуальный поднадкостничный имплантат устанавливают на альвеолярный отросток, в проекции отверстий под фиксирующие винты сверлом в кости создают каналы и фиксируют имплантат при помощи хирургических винтов, проводят мобилизацию слизисто-надкостничных лоскутов, которые укладывают на место, обхватывая абатменты у их основания, сопоставляют раневые края и ушивают без натяжения, швы снимают на 7-10 сутки.
| Способ изготовления и установки индивидуального имплантата для протезирования ортопедическими конструкциями и способ применения индивидуального имплантата для устранения дефектов в полости рта | 2019 |
|
RU2717605C1 |
| Способ очистки промывных вод при газоочистке в доменном производстве | 1935 |
|
SU50107A1 |
| СПОСОБ ИЗГОТОВЛЕНИЯ ИНДИВИДУАЛЬНОГО ЧЕЛЮСТНО-ЛИЦЕВОГО ИМПЛАНТАТА | 2022 |
|
RU2789580C1 |
| ЭНДООСАЛЬНО-СУБПЕРИОСТАЛЬНЫЙ ИМПЛАНТАТ | 1996 |
|
RU2145819C1 |
| 0 |
|
SU162614A1 | |
| EP 3677217 A1, 08.07.2020. | |||
Авторы
Даты
2024-08-13—Публикация
2023-11-05—Подача