Изобретение относится к медицине, а именно к челюстно-лицевой хирургии, и может быть использовано для удаления доброкачественных новообразований глоточного отростка околоушных слюнных желез с распространенным опухолевым процессом.
Известен способ тотального удаления околоушной слюнной железы при обширной опухоли глоточного отростка (Неробеев А.И., Либин В.В. Стоматология. 2014;93 (6): 47-48). В основе способа лежит тотальное удаление околоушной слюнной железы с обширной опухолью глоточного отростка, с перевязкой наружной сонной артерии (НСА), выделении и сохранении ветвей лицевого нерва и удалении новообразования путем его подталкивания между III и IV ветвями лицевого нерва.
Однако данный способ имеет существенные недостатки: его использование предполагает полную утрату органа; выделение ветвей лицевого нерва технически сложно; перевязка НСА создает высокие риски местных гемодинамических осложнений.
Известен способ удаления аденомы глоточного отростка околоушной слюнной железы методом фрагментирования (Светицкий П.В., Енгибаян М.А., Гусарева М.И., Донская А.К. Рецидивная плеоморфная аденома глоточного отростка околоушной слюнной железы. Стоматология. 2014;93(6):49-51), заключающийся удалении новообразования кускованием фрагментов опухоли с последующей мануальной ревизией операционной полости, с предварительным проведением трахеостомии и перевязки наружной сонной артерии.
Описанный способ имеет ряд недостатков: необходимость в наложении трахеостомы, что может привести к послеоперационным рубцовым изменениям гортани; перевязка наружной сонной артерии создает высокие риски местных гемодинамических осложнений; высокий риск рецидива опухоли вследствие вскрытия её капсулы.
Обращает на себя внимание, что при распространённых опухолях глоточного отростка околоушных слюнных желёз оперативное вмешательство нередко дополняется различными видами остеотомий нижней челюсти (Клиника, диагностика и лечение опухолей основания черепа А.М. Мудунов, Е.Г. Матякин ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России, Москва).
Технический результат: сокращение времени хирургического и анестезиологического пособия за счёт уменьшения риска кровотечения во время оперативного вмешательства; отсутствие необходимости перевязки наружной сонной артерии, в выделении ствола и ветвей лицевого нерва и проведении остеотомии нижней челюсти; сохранение околоушной железы как органа.
Указанный результат достигается путем применения двухэтапного способа лечения доброкачественных новообразований глоточного отростка околоушных слюнных желёз, включающего на первом этапе эмболизацию питающих новообразование ветвей наружной сонной артерии; через 7 дней, на втором этапе – непосредственное удаление новообразования под наркозом с назотрахеальной интубацией по фибробронхоскопу.
Особенностью заявляемого способа является то, что сначала путем КТ-ангиографии мягких тканей челюстно-лицевой области и шеи определяют локализацию новообразования и источники его кровоснабжения; а после проведения эмболизации патологической сосудистой сети на первом этапе уменьшается риск кровотечения и улучшаются условия для выделения новообразования на последующем этапе, что исключает необходимость выделения ствола и ветвей лицевого нерва, предотвращает применения способа фрагментации опухоли, уменьшая риск её рецидива. Кроме того, отмечается быстрое восстановление жизненно важных функций организма в раннем реабилитационном периоде благодаря отсутствию необходимости в проведении трахеостомии и перевязке наружной сонной артерии.
Способ поясняется подробным описанием, клиническим примером и иллюстрациями, на которых изображено:
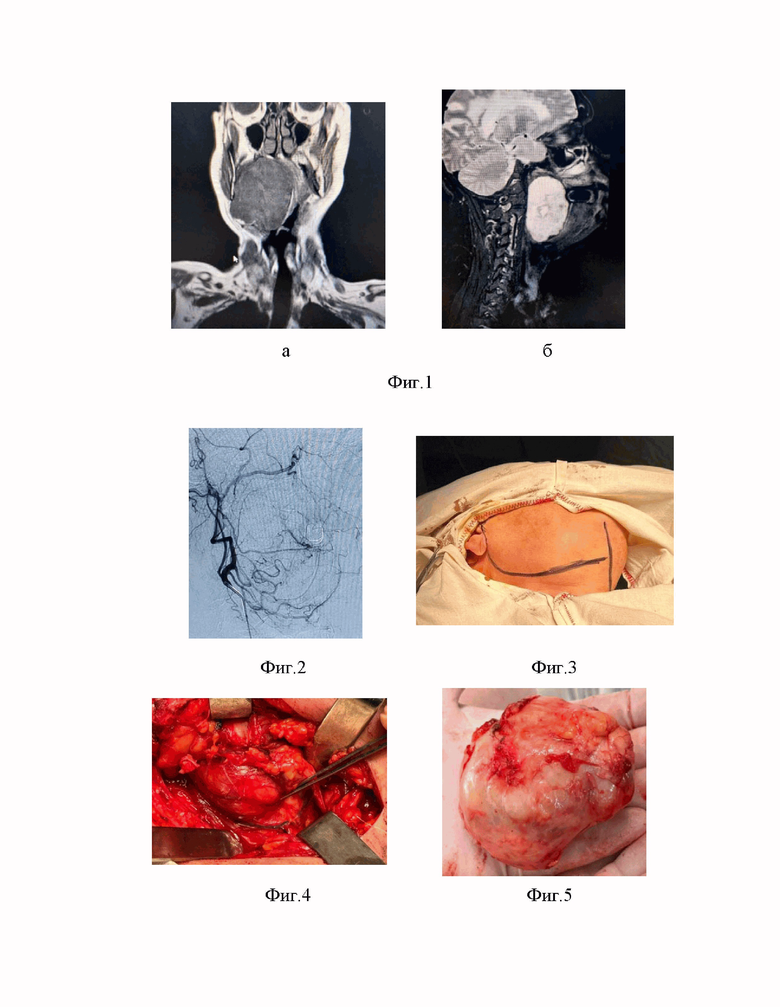
фиг. 1 а, б - фотоиллюстрация диагностического исследования КТ мягких тканей челюстно-лицевой области и шеи;
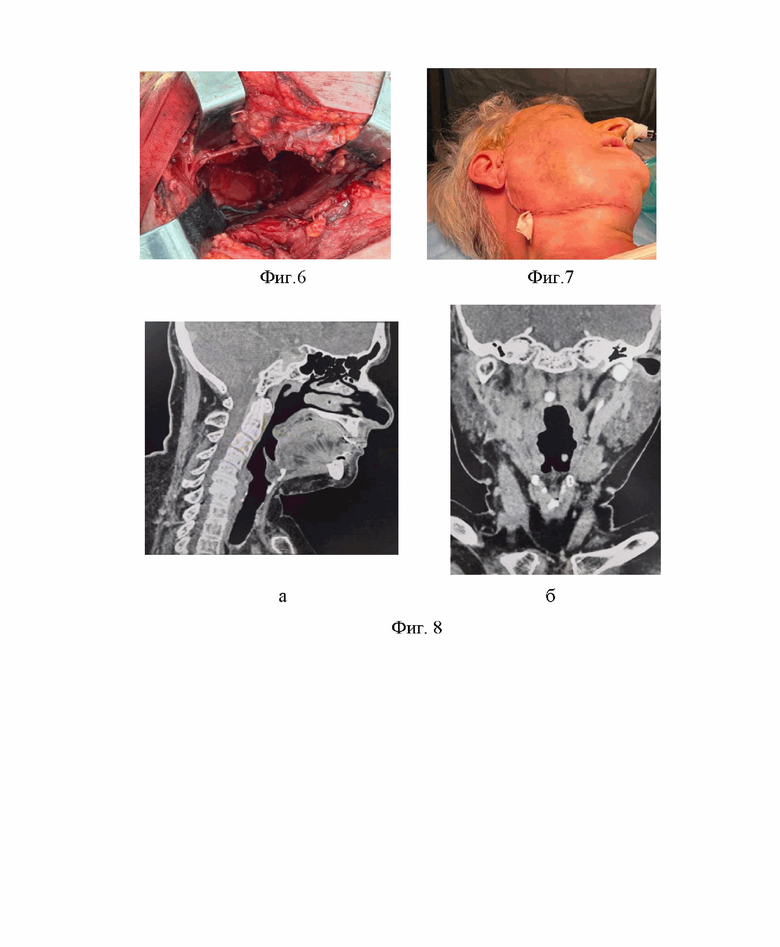
фиг. 2 - фотоиллюстрация этапа эмболизации питающих опухоль ветвей наружной сонной артерии;
фиг. 3 - фотоиллюстрация разметки линии разреза;
фиг. 4 - фотоиллюстрация новообразования в операционной ране с наличием сети затромбированных питающих сосудов на поверхности опухоли;
фиг. 5 - фотоиллюстрация удаленного новообразования в капсуле;
фиг. 6 - фотоиллюстрация дна операционной раны с визуализацией эмболизированных сосудов ветвей наружной сонной артерии;
фиг. 7 - фотоиллюстрация ушитой операционной раны с дренажем;
фиг. 8 а, б - фотоиллюстрация результата лечения, КТ мягких тканей челюстно-лицевой области и шеи через 6 месяцев после операции.
Способ осуществляется следующим образом: пациенту предварительно проводят диагностические исследования – КТ-ангиографию мягких тканей челюстно-лицевой области и шеи на аппарате Toshiba Aguilion 64 (Япония) с контрастным введением препарата Омнипак 350–100 мл внутривенно, с целью определения локализации новообразования и источников его кровоснабжения.
На первом этапе выполняют эмболизацию питающих опухоль ветвей наружной сонной артерии. Под местной анестезией раствором новокаина 0,25% - 40,0 мл трансфеморальным доступом последовательно катетеризуют наружную сонную артерию катетером 5F JR 4.0, производят визуализацию патологической сосудистой сети, определяют её размеры. Далее с помощью микрокатетера и коронарного проводника Maestro Merit Mediacal 2.4 F производят суперселективную катетеризацию патологических ветвей. Под контролем артериограммы, последовательно, производят эмболизацию питающих ветвей ПВА-частицами 150-200 микрон Boston Scientific. Катетер извлекают. Накладывают асептическую давящую повязку.
Ко второму этапу лечения приступают через 7 дней. Ввиду нарушения проходимости дыхательных путей проводят эндоскопическую интубацию трахеи назотрахеальным доступом по фибробронхоскопу (Fujinon, Япония), после чего приступают непосредственно к оперативному лечению. С использованием лупы налобной с осветителем EyeMagProf (Германия) производят разрез в поднижнечелюстной области, окаймляя угол нижней челюсти. Длина разреза зависит от размеров новообразования. Послойно рассекают: кожу, подкожную клетчатку, поверхностную фасцию шеи с подкожной мышцей шеи, поверхностный листок собственной фасции шеи. Краевую ветвь лицевого нерва отводят кверху. Выделяют, пересекают и перевязывают лицевые артерию и вену по ходу разреза. Кивательную мышцу и подлежащий сосудисто-нервный пучок шеи отводят кзади, вскрывают парафарингеальное пространство. Визуализируют новообразование, исходящее из глоточного отростка околоушной слюнной железы. Обращает на себя внимание наличие сети затромбированных питающих сосудов на поверхности опухоли и связанное с этим уплотнение аваскулярной капсулы новообразования. Новообразование выделяют, отделяют от глоточного отростка околоушной слюнной железы и удаляют целиком с прилегающей железистой тканью. Операционную рану обрабатывают раствором хлоргексидина 0,05%. Производят осмотр раны, в области дна раны визуализируют эмболизированные сосуды. Рану дренируют, послойно ушивают, накладывают асептическую повязку. На 1-2 сутки удаляют дренаж, на 4 сутки снимают повязку, швы - на 7-е сутки. Препарат новообразования с прилежащей железистой тканью направляют на патогистологическое исследование. Спустя 6 месяцев пациенту производят КТ-контроль мягких тканей челюстно-лицевой области и шеи.
Изобретение поясняется клиническим примером.
Клинический пример №1. Пациентка Г., 1957 года рождения (66 лет), поступила в отделение челюстно-лицевой хирургии с жалобами на наличие новообразования в области ротоглотки справа, затрудненное глотание, затрудненное дыхание в положении лежа, нарушение речи, чувство страха.
Из анамнеза: в течение нескольких лет отмечает наличие новообразования в полости рта, в июле 2023г. обратилась в ГСП по месту жительства, осмотрена врачом стоматологом-хирургом, направлена на ЦИ. ЦИ от 20.07.2023 г.: железистоподобные структуры из клеток эпителия с мелкими и укрупненными округлыми ядрами. Цитоплазма умеренно и слабо базофильная, оксифильные массы. Заключение: цитологически больше данных, что пунктат получен из участка слюнной железы, плеоморфной аденомы справа. КТ мягких тканей от 21.04.2023г. – в окологлоточном пространстве шеи справа скелетотопически от уровня нижних отделов ската до уровня С3 позвонка, определяется наличие дополнительного образования неправильной овоидной формы, размером 6,5×4,4×7,3 см, неоднородного по структуре, с четкими ровными контурами с наличием тонкой капсулы, без перифокального отека, образование интимно прилежит (исходит правой околоушной железы). Образование деформирует трахею и пищевод, дислоцируя их влево, деформирует дно ротовой полости и корень языка, приводит к сужению просвета глотки (фиг. 1 а, б). КТ ангиография от 18.08.23г. заключение: на уровне исследования - объемное образование шеи справа, питание осуществляется из ветвей наружной сонной артерии справа – восходящей глоточной артерии и восходящей небной артерии.
Диагноз: D11.9 Доброкачественное новообразование околоушной слюнной железы справа с распространением в область ротоглотки.
Первый этап лечения - проведен в ГКБ №4 с 07.09.2023г. по 11.09.2023г. в отделении сердечно-сосудистой хирургии, где 08.09.2023г. проведено оперативное лечение – эндоваскулярная эмболизация ветвей наружной сонной артерии справа (фиг. 2).
Протокол операции: под инфильтрационной анестезией р-ром новокаина 0,25% - 40,0 мл трансфеморальным доступом справа последовательно катетеризирована правая наружная сонная артерия (катетер 5F JR 4.0), в проекции угла и ветви нижней челюсти справа из бассейна глоточной артерии и восходящей небной артерии визуализируется патологическая сосудистая сеть, размерами 6,5×4,4×7,3 мм. Далее с помощью микрокатетера Maestro Merit Mediacаl 2.4F и коронарного проводника суперселективно катетеризированы патологические ветви справа, последовательно произведена эмболизация ПВА-частицами (150-250 микрон - Boston Scientific). На контрольной артериограмме патологические ветви не контрастируются. Признаков дистальной эмболии не отмечено. Катетер извлечен. Мануальный гемостаз, наложена асептическая давящая повязка
На 5-е сутки после первого этапа лечения (13.09.2023г.) пациентка госпитализирована в отделение челюстно-лицевой хирургии КСБ ПГМУ. При осмотре: лицо асимметрично за счет наличия новообразования в поднижнечелюстной области справа. Кожные покровы физиологической окраски. Носогубные, подбородочные складки выражены умеренно. При пальпации поднижнечелюстной области справа, в толще мягких тканей определяется округлое новообразование около 6×8 см, четкие размеры не определяются, плотно-эластической консистенции, ограничено подвижное, не спаяно с кожей, поверхность его бугристая, пальпация безболезненная. Кожные покровы над новообразованием физиологической окраски. Функция ветвей лицевого нерва не нарушена. Регионарные лимфатические узлы не пальпируются. Рот открывает в полном объёме на 4,5 см. В полости рта: объемное новообразование локализовано в области ротоглотки справа и занимает практически весь просвет ротоглотки, размером 6×7 см с четкими границами, слизистая оболочка над образованием и полости рта физиологической окраски, влажная, блестящая, без элементов поражения. Из устьев протоков больших слюнных желёз - прозрачная слюна в умеренном количестве. Движения языка сохранены, ограничены вправо безболезненные, речь затруднена. Прикус фиксирован частичными съемными пластиночными протезами.
На 6-е сутки после первого этапа приступили ко второму этапу лечения.
Ход операции: под эндоскопической интубацией трахеи назотрахеальным доступом по фибробронхоскопу, с помощью лупы налобной с осветителем EyeMagProf (Германия) произведен разрез, окаймляющий угол нижней челюсти с переходом на поднижнечелюстную область, длиной 12 см (фиг. 3). Рассечена кожа, подкожная клетчатка, поверхностная фасция шеи, подкожная мышца шеи, поверхностный листок собственной фасции шеи. Визуализированы и перевязаны лицевые артерия и вена. Вскрыты поднижнечелюстное и окологлоточное пространства, обнаружена опухоль овальной формы серого цвета в оболочке, распространяющееся в глубокие отделы ротоглотки и наружного основания черепа. Опухоль занимает поднижнечелюстное, окологлоточное пространства, смещает кнутри глотку, корень языка, небную миндалину. Снаружи она ограничена внутренней поверхностью тела, угла и ветви нижней челюсти, спереди - передним брюшком двубрюшной мышцы, сзади - предпозвоночной фасцией. Опухоль тупо и остро выделена, визуализирована сеть эмболизированных ветвей глоточной и восходящей небной артерии, питавшие опухоль (фиг. 4). Новообразование отделено от глоточного отростка околоушной слюнной железы и удалено с прилегающей железистой тканью полностью (фиг. 5). Размер опухолевого узла 7,5×7,5×4,5 см, серого цвета, в оболочке, с бугристой поверхностью. Операционная рана промыта раствором хлоргексидина 0,05%. В области дна раны визуализированы эмболизированные сосуды ветвей наружной сонной артерии (фиг. 6). Рана послойно ушита сапфилом 3.0, дренирована резиновым выпускником (фиг. 7). Внутрикожный шов сапфилом 4.0. Дренаж удален на 2 сутки, швы сняты на 7 сутки, заживление раны первичным натяжением. Препарат новообразования с прилежащей железистой тканью направлен на патогистологическое исследование.
Результат патогистологического исследования от 19.09.23г. – доброкачественное новообразование слюнной железы (плеоморфная аденома).
Контрольное КТ мягких тканей головы и шеи с контрастированием от 11.02.2024г. – ранее выявленное объемное образование шеи справа на данный момент не определяется. Анатомия полости рта без особенностей. Надгортанник не изменен. Преднадгортанниковый жир без патологических изменений. Связки гортани асимметричны, без дополнительных образований в структуре. Парафарингеальное и ретрофарингеальное пространства – не изменены. Заключение: состояние после удаления объемного образования шеи справа. КТ-признаки рецидива не выявлены (фиг. 8 а, б).
Таким образом, предлагаемый способ позволяет сократить время хирургического и анестезиологического пособия, уменьшить риск кровотечения во время оперативного вмешательства, исключить необходимость перевязки НСА, остеотомии нижней челюсти, а также выделения ствола и ветвей лицевого нерва, сохранить околоушную слюнную железу как орган, обеспечить быстрое восстановление жизненно важных функций организма, сократить период нетрудоспособности и реабилитации пациента.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ШИЛОПОДЪЯЗЫЧНОГО СИНДРОМА | 2006 |
|
RU2325124C1 |
| СПОСОБ УДАЛЕНИЯ ОПУХОЛЕЙ КРАНИОВЕРТЕБРАЛЬНОЙ ЛОКАЛИЗАЦИИ | 2015 |
|
RU2599688C1 |
| СПОСОБ РЕЗЕКЦИИ ШИЛОВИДНОГО ОТРОСТКА ВИСОЧНОЙ КОСТИ | 1999 |
|
RU2149590C1 |
| Способ хирургического удаления опухолей верхней трети шеи и наружного основания черепа с вовлечением сосудисто-нервного пучка с использованием внутриротовой межкортикальной остеотомии нижней челюсти | 2021 |
|
RU2774228C1 |
| Способ удаления плеоморфной аденомы околоушной слюнной железы | 2023 |
|
RU2820089C1 |
| СПОСОБ ЭКЗАРТИКУЛЯЦИИ НИЖНЕЙ ЧЕЛЮСТИ ПРИ САРКОМАХ ЕЕ ВЕТВИ | 1995 |
|
RU2112441C1 |
| Способ устранения деформации околоушно-жевательной области кровоснабжаемым лоскутом поверхностной височной фасции после паротидэктомии | 2022 |
|
RU2783454C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЦИЛИНДРОМ (ЦИСТОАДЕНОИДНЫХ КАРЦИНОМ) ПОДНИЖНЕЧЕЛЮСТНОЙ СЛЮННОЙ ЖЕЛЕЗЫ С КЛИНИЧЕСКИ НЕГАТИВНЫМИ РЕГИОНАРНЫМИ МЕТАСТАЗАМИ | 1995 |
|
RU2112440C1 |
| СПОСОБ ОБЕЗБОЛИВАНИЯ ОКОЛОУШНОЙ ЖЕЛЕЗЫ И ЛЕЧЕНИЕ ПАРОТИТА И СИАЛОЗА | 1994 |
|
RU2071353C1 |
| СПОСОБ ОТВЕДЕНИЯ ЛИМФЫ ПРИ ШЕЙНОЙ ДИССЕКЦИИ В ПРОЦЕССЕ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ | 1993 |
|
RU2090153C1 |
Изобретение относится к области медицины, в частности к челюстно-лицевой хирургии. Путем КТ-ангиографии мягких тканей челюстно-лицевой области и шеи определяют локализацию новообразования и источники его кровоснабжения. Затем на первом этапе лечения производят суперселективную катетеризацию патологических ветвей. Под контролем артериограммы последовательно производят эмболизацию ветвей наружной сонной артерии, питающих опухоль, ПВА-частицами 150-200 микрон Boston Scientific. Через 7 дней, на втором этапе лечения, под наркозом с назотрахеальной интубацией по фибробронхоскопу осуществляют оперативное вмешательство наружным доступом из поднижнечелюстной области. Новообразование выделяют, отделяют от глоточного отростка околоушной слюнной железы и удаляют с прилегающей железистой тканью. Выполняют послойное ушивание мягких тканей, дренирование раны, наложение асептической повязки. Способ позволяет сохранить околоушную железу при удалении доброкачественных новообразований глоточного отростка околоушной слюнной железы, снизить риск кровотечения во время оперативного вмешательства, сократить время хирургического и анестезиологического пособия. 8 ил., 1 пр.
Способ хирургического лечения доброкачественных новообразований глоточного отростка околоушной слюнной железы, включающий осуществление оперативного вмешательства наружным доступом из поднижнечелюстной области, выделение патологического очага и удаление его в пределах здоровых тканей, послойное ушивание мягких тканей, дренирование раны, наложение асептической повязки, отличающийся тем, что сначала путем КТ-ангиографии мягких тканей челюстно-лицевой области и шеи определяют локализацию новообразования и источники его кровоснабжения; затем на первом этапе лечения производят суперселективную катетеризацию патологических ветвей, под контролем артериограммы последовательно производят эмболизацию ветвей наружной сонной артерии, питающих опухоль, ПВА-частицами 150-200 микрон Boston Scientific; через 7 дней, на втором этапе лечения, под наркозом с назотрахеальной интубацией по фибробронхоскопу новообразование выделяют, отделяют от глоточного отростка околоушной слюнной железы и удаляют с прилегающей железистой тканью.
| Светицкий П.В | |||
| и др | |||
| Рецидивная плеоморфная аденома глоточного отростка околоушной слюнной железы | |||
| Стоматология | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| Болотова Р.С | |||
| и др | |||
| Эмболизация при кровотечениях из опухолей головы и шеи | |||
| Онкология | |||
| Журнал им | |||
| П.А | |||
| Герцена | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| Елизарьева Н.Л | |||
| Автореферат диссертации на соискание ученой степени доктора медицинских | |||
Авторы
Даты
2024-10-14—Публикация
2024-03-06—Подача