Изобретение относится к медицине, а именно к урогинекологии и практически может быть использовано при лечении пролапса.
Пролапс тазовых органов является распространенным заболеванием. В журнале Российский вестник акушера-гинеколога (2018г. с. 67-69) в статье «Хирургический метод укрепления матки у пациенток с тяжелой формой апикального пролапса» авторы Мгелиашвили М.В., Буянова С.Н., Петракова С.А., Ерема В.В. приводят статистику при обследовании 27342 женщин в возрасте от 50 до 79 лет у 41% из них имеетя пролапс тазовых органов. Вопрос техники проведения операции и используемого материала остается актуальным.
В этой же статье приводится техника проведения операции с использованием гипоаллергенного ситетического сетчатого материала.
Известен способ лечения передне-апикального пролапса 3-4 степени с использованием полипропиленового импланта и собственных тканей (патент №2780142, заявка №2022103449, класс МПК А61В 17/42, опубликован 19.09.22 г. бюл. №26).
Коротко об известном способе. Проводят мобилизацию интравагинальной части грыжи мочевого пузыря вместе с пубоцервикальной фасцией, перешейка матки и отдельно - верхнего края пубоцервикальной фасции в зоне ее переднего поперечного дефекта. После смещения грыжи мочевого пузыря медиально производят вскрытие эндопельвикальной фасции таза с использованием ножниц Купера, а также мобилизацию и смещение внутритазовой части мочевого пузыря и ампулярного отдела прямой кишки медиально. Осуществляют формирование паравезикальных и в продолжение -параректальных каналов с седалищными остями с обеих сторон. Обнажают переднюю поверхность сакроспинальных связок, дополнительно смещают медиально прямую кишку и параректальную клетчатку, с использованием транссакроспинального троакара по принципу «изнутри-наружу» осуществляют прокол сакроспинальной связки в области внутренней ее трети на середине ее ширины.Через прокол проводят провизорную нить-проводник, троакар извлекают, аналогичную манипуляцию производят с противоположной стороны, имплантат-ленту проводят через сформированные туннели. При этом середину протеза фиксируют нерассасывающейся нитью симметрично по линии в трех участках к передней полуокружности перешейка матки, а рукава ленты выводят транссакроспинально наружу через проколы в ягодичных областях. Свободный край мобилизованной пубоцервикальной фасции нерассасывающимся шовным материалом 2-0 в 5-ти точках отдельными или непрерывными швами равномерно подшивают к имплантату-ленте и к тканям перешейка матки, укрывая полностью ленту элементами пубоцервикальной фасции. Способ включает синхронную коррекцию гистероптоза посредством имплантата-ленты и цистоцеле посредством восстановления собственных тканей.
Известен способ лечения передне - апикального пролапса гениталий (патент №2727758, заявка №2019133632, класс МПК А61В17/42, опубликован 23.07.20 г., бюл. 21).
Согласно известного способа изготавливают имплантат из легкой полипропиленовой сетки в форме равнобедренной трапеции с индивидуальными размерами для каждой пациентки, которые определяют следующим образом: высота трапеции равна расстоянию от интроитуса до вершины купола влагалища, широкое основание трапеции, являющееся передней частью имплантата, равно половине расстояния между внутренними поверхностями седалищных бугров плюс два сантиметра, узкое основание трапеции, являющееся задней частью имплантата, равно ширине шейки матки плюс два сантиметра. После чего к боковым сторонам сетки, отступив 1-1,5 сантиметра от углов, прилегающих к широкому основанию трапеции, нерассасывающейся нитью фиксируют симметрично слева и справа два передних полипропиленовых рукава шириной один сантиметр и длиной десять сантиметров каждый. Производят переднюю кольпотомию с обязательным рассечением лобково-шеечной фасции, выполняют широкую мобилизацию задней стенки мочевого пузыря и его правой и левой латеральных сторон, обнажают паравагинальное пространство и пространство вокруг запирательных отверстий. При этом дополнительно из полипропиленовой сетки изготавливают ленту шириной один сантиметр и длиной двадцать сантиметров, к средней части которой фиксируют узкое основание трапеции имплантата отдельными узловыми швами нерассасывающейся проленовой нитью с возможностью образования двух задних рукавов, с фиксацией середины задней части имплантата к шейке матки или к куполу влагалища - при отсутствии матки и ее шейки. Передние рукава проводят через запирательные отверстия справа и слева, задние рукава имплантата выводят в брюшную полость. При этом сетчатый полипропиленовый имплантат устанавливают под лобково-шеечную фасцию, окончательно расправляют и без натяжения устанавливают под заднюю стенку мочевого пузыря.
Недостатком известного способа является то, что синтетические материалы могут вызывать уменьшение объема и сократительной способности гладких мышц, а также деградацию ключевых структурных белков (коллагена и эластина). Таким образом, при использовании синтетических сетчатых материалов иногда развиваютсяимплант-ассоциированные осложнения (mesh-ассоциированные осложнения) в виде эрозий слизистой влагалища с миграции фрагмента сетки в мочевой пузырь или в уретру, которые проявляются болями, патологическими выделениями, диспареуниейи различными нарушениями мочеиспускания [12, 13]. В случае рецидива пролапса при установке полипропиленовых имплантов и необходимости повторной пластики возникают значительные технические трудности. В некоторых случаях, при таких операциях, возникают пролапсы в ранее не оперированных отделах тазового дна(de novo) [18]. Все это вызывает необходимость совершенствования способов лечения пролапса тазовых органов и стрессового недержания мочи [19]. Кроме того, имплантат из легкой полипропиленовой сетки в изготавливается в форме равнобедренной трапеции, что не всегда соответствует анатомическим особенностям пациентки.
Лоскут сетки хирургической универсальной ксеноперикарлиальной «КемПлас» известен в сосудистой хирургии с 1993г. и известен как эффективный и безопасный хирургический материал
Техническим результатом предлагаемого изобретения являетсянаиболее эффективное устранение передне-апикального пролапса с возможностью уменьшения количества интраоперационных и послеоперационных осложнений (эрозии стенки мочевого пузыря и стенок влагалища, отторжение имплантата, формирование пузырно-влагалищных свищей, смещение протеза, гнойно-воспалительные осложнения) а также с возможностью уменьшения частоты рецидива.
Способ лечения передне-апикального пролапса с применением ксеногенных биоматериалов включающий проведение пластики передней стенки влагалища в процессе которой проводят инфильтрацию под слизистую оболочку влагалища подлежащих тканей и паравагинальных пространств с обеих сторон с использованием 80 мл смеси раствора натрия хлорида 0,9% 400 мл с адреналином 1 мл (1 мг), производят линейный разрез слизистой передней стенки влагалища, отступя до 1,5 см от наружного отверстия уретры, слизистую отслаивают остро в обе стороны, излишки отсекают, заднюю стенку мочевого пузыря отсепаровывают от шейки матки по средней линии, поднимают высоко вверх, проводят коррекцию передне-апикального пролапса.
Отличием является то, что выкраивают лоскут трапецевидной формы из ксеноперикардиальной сетки в зависимости от анатомических особенностей пациентки, где широкое основание лоскута, равно расстоянию между верхними углами отсепарованной фасции мочевого пузыря, высота лоскута равна расстоянию от уретры до шейки матки, узкое основание лоскута равно ширине шейки матки, лоскут устанавливают на фасцию мочевого пузыря отдельными узловыми швами, нерассасывающийся нитью ( 2-0 Ethibond , 75 см) в 6 точках первая точка верхне-правый угол - между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, вторая точка верхне-левый угол - между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, третья точка нижне-правый угол - между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, четвертая точка нижне-левый угол - между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, пятая точка на фасцию мочевого пузыря на 2 см ниже наружного отверстия уретры по средней линии, шестая точка на фасцию мочевого пузыря на уровне перешейка по средней линии, при этом все швы располагаются не менее 2-3 мм от края ксеноперикардиальной сетки.
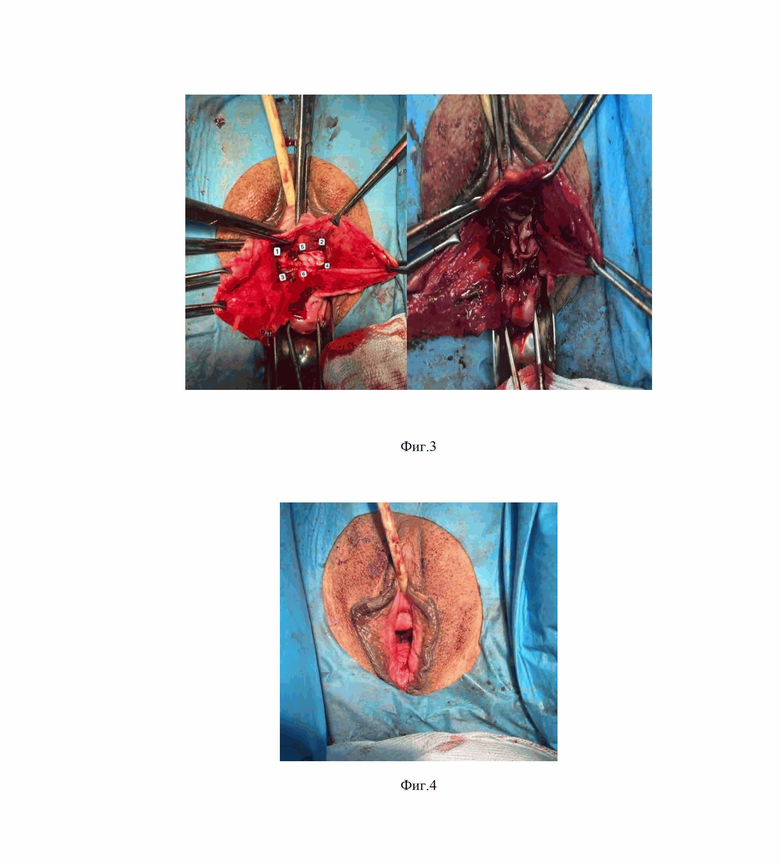
Сущность предлагаемого способа показана на фиг. 1, фиг. 2, фиг. 3, фиг. 4, фиг. 5, фиг. 6 где на фиг. 1 показана грыжа мочевого пузыря после отсепаровки передней стенки влагалища, фиг. 2 установка его, на фиг. 3 показаны точки установки импланта, на фиг. 4 - восстановление слизистой передней стенки влагалища непрерывным швом по Ревердену (Полисорб - 0), на фиг. 5 - результат пластики задней стенки влагалища, леваторопластика, на фиг. 6 выкройка лоскута в зависимости от анатомических способностей пациентки.
Авторами предлагается способ применения медицинского изделия сетки хирургической универсальной ксеноперикардиальной «КемПлас», у женщин с передне-апикальным пролапсом.
Способ осуществляется включает пять этапов и осуществляется слудующим образом.
Этапы проведения операции:
I этап - проведение пластики передней стенки влагалища
II этап - подготовка и выкраивание лоскута из ксеноперикардиальной сетки.
III этап - установка ксеноперикардиальной сетки на фасцию мочевого пузыря
IV этап - восстановление слизистой передней стенки влагалища швом по Ревердену.
V этап - пластика задней стенки влагалища, леваторопластика.
На первом этапе осуществляютпроведение пластики передней стенки влагалища: проводят инфильтрацию под слизистую оболочку влагалища подлежащих тканей и паравагинальных пространств с обеих сторон (использовано 80 мл смеси раствора натрия хлорида 0,9% 400 мл с адреналином 1 мл (1 мг).Производят линейный разрез слизистой передней стенки влагалища, отступя приблизительно 1,5 см от наружного отверстия уретры. Слизистая отслаивается остро в обе стороны, излишки отсекаются. Мочевой пузырь отсепаровывается от шейки матки по средней линии, поднимается высоко вверх.
На втором этапе подготавливают и выкраивают лоскут из ксеноперикардиальной сетки трапецевидной формы, в зависимости от анатомических особенностей пациентки: с помощью стерильных ножниц выкраивается лоскут трапециевидной формы (Фиг. 6),широкое основание лоскута (показано 1), равно расстоянию между верхними углами отсепарованной фасции мочевого пузыря, высота лоскута (показано 2) равна расстоянию от уретры до шейки матки, узкое основание лоскута (показано 3) равно ширине шейки матки. При этом лоскут выкраивают по анатомическим особенностям пациентки. Например, как показано на фиг. 6 или фиг. 5.
На третьем этапе устанавливают ксеноперикардиальную сетку на фасцию мочевого пузыря: производится фиксация сетки отдельными узловыми швами, нерассасывающийся нитью (2-0 Ethibond , 75 см) в 6 точках:
1 Верхне-правый угол - между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря;
2 Верхне-левый угол - между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря;
3 Нижне-правый угол - между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря;
4 Нижне-левый угол - между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря;
5 На фасцию мочевого пузыря на 2 см ниже наружного отверстия уретры по средней линии;
6 На фасцию мочевого пузыря на уровне перешейка по средней линии.
Все швы располагаются не менее 2-3 мм от края сетки.
Дополнительные отдельные швы викрилом 2-0 на внутреннюю поверхность передней стенки влагалища и переднюю поверхность шейки матки с целью профилактики протрузии протеза.
На четвертом этапе проводят восстановление слизистой передней стенки влагалища непрерывным швом по Ревердену (Полисорб - 0).
На пятом этапе осуществляютпластику задней стенки влагалища, леваторопластика.
На слизистой задней стенке влагалища выкраивается якореобразный лоскут, слизистая отсепаровывается остро, отсекается. Проводится леваторопластика. На слизистую накладывается непрерывный шов по Ревердену. На промежность косметический шов.
В настоящее время применение сетки хирургической универсальной ксеноперикардиальной «КемПлас» для лечения переднее-апикального пролапса не известно.
Описание клинических случаев.
Пациентка С., 62 лет, поступила в гинекологическое отделение №2 ГАУЗ КОКБ им. С.В.Беляева с диагнозом: Неполное выпадение матки и стенок влагалища по классификации РОР-Q: А ant. (+1) B ant. (+2) Cervix (-3) Duglas (-6) A post. (0)B post. (0). Сопутствующие заболевания: Гипертоническая болезнь II степени, риск 2.
Пациентка предъявляла жалобы на недержание мочи при кашле, изменении положения тела, физической нагрузке, ощущение инородного тела в области наружных половых органов, чувство дискомфорта при ходьбе.
Анамнез: Постменопауза в течение 11 лет. Родов двое, осложнившиеся разрывом промежности II-III степени. У гинеколога наблюдалась регулярно. В течение 4-х лет беспокоило недержание мочи при кашле, изменении положения тела, физической нагрузке, периодически возникающее затруднение при мочеиспускании. Последние 6 месяцев отмечала чувство дискомфорта при ходьбе.
При гинекологическом осмотре отмечено провисание передней стенки влагалища за пределы половой щели. Проба Вальсальвы положительная. При УЗИ мочевого пузыря, почек патологии не выявлено. Проведено лечение по предложенному способу с использованием всех признаков формулы изобретения. Длительность операции составила 2 часа 05 минут. Пациентка выписана на 8-е сутки.
В результате проведенного лечения отмечено полное удержание мочи, улучшилось качество жизни. При осмотре: не отмечено провисание передней стенки влагалища и уретры во время проведения пробы Вальсальвы. При диспансерном наблюдении на протяжении 6 месяцев рецидива пролапса, воспалительных реакций, миграции, отторжения импланта не обнаружено.
Пациентка Ч., 65 лет, поступила в гинекологическое отделение №2 ГАУЗ КОКБ им. С.В.Беляева диагнозом: неполное выпадение матки и стенок влагалища по классификации РОР-Q: А ant. (+1) B ant. (+2) Cervix (-3) Duglas (-6) A post. (0)B post. (0). Сопутствующие заболевания: Гипертоническая болезнь II степени, риск 3, хронический гастродуоденит, ремиссия.
Пациентка предъявляла жалобы на недержание мочи при кашле, изменении положения тела, физической нагрузке, ощущение инородного тела в области наружных половых органов, чувство дискомфорта при ходьбе.
Анамнез: Постменопауза в течение 15 лет. Родов двое, крупным плодом, осложнившиеся разрывом промежности II-III степени. У гинеколога наблюдалась регулярно. В течение 2-х лет беспокоило недержание мочи при кашле, изменении положения тела, физической нагрузке, периодически возникающее затруднение при мочеиспускании. Последние 7 месяцев отмечала чувство дискомфорта при ходьбе. При гинекологическом осмотре отмечено провисание передней стенки влагалища за пределы половой щели. Проба Вальсальвы положительная. При УЗИ мочевого пузыря, почек патологии не выявлено.
Проведено лечение по предложенному способус использованием всех признаков формулы изобретения. Длительность операции составила 2 часа 25 минут. Пациентка выписана на 8-е сутки.
В результате проведенного лечения отмечено полное удержание мочи, улучшилось качество жизни. При осмотре: не отмечено провисание передней стенки влагалища и уретры во время проведения пробы Вальсальвы. При диспансерном наблюдении на протяжении 6 месяцев рецидива пролапса, воспалительных реакций, миграции, отторжения импланта не обнаружено.
Таким образом, предлагаем способ, включающий пошаговое применение ксеноперикардиальной сетки, как методику хирургической коррекции передне-апикального пролапса.
Применение ксенотрансплантанта при десценции тазового дна описано в следующих источниках.
Список литературы:
1. Min H, Li H, Bingshu L, Yanxiang C, Lu C, Qing S, Xuejiao Z, Wenying W, Debin W, Shasha H, Wenjuan D, Jie M, Xiaohong Z, Wenjun G, Jianhua C, Qian L, Yuling L. Meta-analysis of the efficacy and safety of the application of adjuvant material in the repair of anterior vaginal wall prolapsed. Arch Gynecol Obstet. 2013 May;287(5):919-36. doi: 10.1007/s00404-012-2626-6. Epub 2012 Dec 4. PMID: 23208458.
2. Juma S, Raheem OA. Solvent-dehydrated dermal allograft (AXIS™) augmented cystocele repair: longitudinal results. Int Urogynecol J. 2017 Aug;28(8):1159-1164. doi: 10.1007/s00192-016-3245-8. Epub 2016 Dec 30. PMID: 28039517.
3. Экспериментальное морфологическое обоснование применения культур мультипотентных мезенхимальных стволовых клеток в комбинации с биоматериалами в реконструкции тазового дна / В. Н. Павлов, А. Г. Ящук, И. И. Мусин [и др.] // Урология. - 2019. - № 4. - С. 32-37. - DOI 10.18565/urology.2019.4.32-37. - EDN HUYTHV.
4. Maher C, Feiner B, Baessler K, Christmann-Schmid C, Haya N, Marjoribanks J. Transvaginal mesh or grafts compared with native tissue repair for vaginal prolapse. Cochrane Database of Systematic Reviews 2016, Issue 2. Art. No.: CD012079. DOI: 10.1002/14651858.CD012079
5. Сравнительная эффективность некоторых видов биологических материалов при различных дефектах тазового дна / А. Г. Ящук, И. И. Мусин, Р. А. Нафтулович [и др.] // Вестник современной клинической медицины. - 2018. - Т. 11, № 3. - С. 82-88. - DOI 10.20969/VSKM.2018.11(3).82-88. - EDN XTGJQD.
6. Winkelman WD, Macharia A, Bharadwa S, Bharadwaj M, Hacker MR, Rosenblatt PL. Composite Outcomes After Posterior Colporrhaphy With and Without Biologic Graft Augmentation. Female Pelvic Med Reconstr Surg. 2021 Feb 1;27(2):e414-e417. doi: 10.1097/SPV.0000000000000949. PMID: 32910081; PMCID: PMC8903065.
7. Shoureshi PS, Dubinskaya A, Magner D, Eilber KS. Robotic Sacrohysteropexy With Concurrent Rectopexy using Fascia Lata Graft. Urology. 2023 Mar;173:228. doi: 10.1016/j.urology.2022.12.015. Epub 2022 Dec 25. PMID: 36577453.
8. Анализ экспериментального изучения и клинического применения импланта Permacol / Д. А. Хубезов, С. Н. Трушин, А. Ю. Огорельцев, М. В. Мнихович // Вестник экспериментальной и клинической хирургии. - 2016. - Т. 9, № 4. - С. 296-303. - DOI 10.18499/2070-478X-2016-9-4-296-303. - EDN XTCGVX.
9. Cour F, Munier P, Kaulanjan K, Vidart A, Bosset PO, Neuzillet Y. Small intestinal submucosa xenograft to manage lower urinary tract prostheses perforation: a new path? Int Urogynecol J. 2022 Mar;33(3):627-635. doi: 10.1007/s00192-021-04771-5. Epub 2021 Mar 31. PMID: 33787953.
10. Wang J, Wang X, Hua K, Chen Y. Laparoscopic Sacrocolpopexy Plus Colporrhaphy With a Small Intestine Submucosa Graft Versus Total Pelvic Floor Reconstruction for Advanced Prolapse: A Retrospective Cohort Study. Int Neurourol J. 2019 Jun;23(2):144-150. doi: 10.5213/inj.1938014.007. Epub 2019 Jun 30. PMID: 31260614; PMCID: PMC6606933.
11. Lipetskaia L, Gonzalez RR, Wu JM, Northington GM, Henley BR, Lane F, Brucker BM, Jarnagin B, Rosenblatt PL. Thirty-six-month Prospective Study of Transvaginal Bovine Graft vs Native Tissue Repair for the Treatment of Pelvic Organ Prolapse. Urology. 2022 Sep;167:234-240. doi: 10.1016/j.urology.2022.06.003. Epub 2022 Jun 15. PMID: 35716871.
12. Maher C, Feiner B, Baessler K, Christmann-Schmid C, Haya N, Marjoribanks J. Transvaginal mesh or grafts compared with native tissue repair for vaginal prolapse. Cochrane Database Syst Rev. 2016 Feb 9;2(2):CD012079. doi: 10.1002/14651858.CD012079. PMID: 26858090; PMCID: PMC6489145.
13. Kim S, Pollock GR, Twiss CO, Funk JT. Surgery for Posterior Compartment Vaginal Prolapse: Graft Augmented Repair. Urol Clin North Am. 2019 Feb;46(1):87-95. doi: 10.1016/j.ucl.2018.08.015. PMID: 30466706.
14. Reid FM, Aucott L, Glazener CMA, Elders A, Hemming C, Cooper KG, Freeman RM, Smith ARB, Hagen S, Kilonzo M, Boyers D, MacLennan G, Norrie J, Breeman S; [for the PROSPECT study group]. PROSPECT: 4- and 6-year follow-up of a randomised trial of surgery for vaginal prolapse. Int Urogynecol J. 2023 Jan;34(1):67-78. doi: 10.1007/s00192-022-05308-0. Epub 2022 Aug 26. PMID: 36018353; PMCID: PMC9834125.
15. Glazener CM, Breeman S, Elders A, Hemming C, Cooper KG, Freeman RM, Smith AR, Reid F, Hagen S, Montgomery I, Kilonzo M, Boyers D, McDonald A, McPherson G, MacLennan G, Norrie J; PROSPECT study group). Mesh, graft, or standard repair for women having primary transvaginal anterior or posterior compartment prolapse surgery: two parallel-group, multicentre, randomised, controlled trials (PROSPECT). Lancet. 2017 Jan 28;389(10067):381-392. doi: 10.1016/S0140-6736(16)31596-3. Epub 2016 Dec 21. PMID: 28010989.
16. Hijazi S, Echtle D, Aboumarzouk OM, Heinrich E. Abdominal sacrocolpopexy with Pelvicol xenograft and concomitant Burch colposuspension. Int J Womens Health. 2017 Sep 6;9:625-630. doi: 10.2147/IJWH.S134239. PMID: 28919825; PMCID: PMC5593406.
17. Azadi A, Casey S, Ramanujam P, Tehranchi D, Ostergard D. Repair of Posterior Vaginal Wall Defect Using Biologic Graft for Stage III-POP-Q Pelvic Organ Prolapse in a Patient with History of a J-Pouch. Case Rep Obstet Gynecol. 2020 Jul 27;2020:8892014. doi: 10.1155/2020/8892014. PMID: 32802533; PMCID: PMC7403897.
18. Reid FM, Elders A, Breeman S, Freeman RM; PROSPECT study group. How common are complications following polypropylene mesh, biological xenograft and native tissue surgery for pelvic organ prolapse? A secondary analysis from the PROSPECT trial. BJOG. 2021 Dec;128(13):2180-2189. doi: 10.1111/1471-0528.16897. Epub 2021 Sep 27. PMID: 34473896; PMCID: PMC9292877.
19. Brunes M, Johannesson U, Drca A, Bergman I, Söderberg M, Warnqvist A, Ek M. Recurrent surgery in uterine prolapse: A nationwide register study. Acta Obstet Gynecol Scand. 2022 May;101(5):532-541. doi: 10.1111/aogs.14340. Epub 2022 Mar 7. PMID: 35257371; PMCID: PMC9564727.
20. Antosh DD, Dieter AA, Balk EM, Kanter G, Kim-Fine S, Meriwether KV, Mamik MM, Good MM, Singh R, Alas A, Foda MA, Rahn DD, Rogers RG. Sexual function after pelvic organ prolapse surgery: a systematic review comparing different approaches to pelvic floor repair. Am J Obstet Gynecol. 2021 Nov;225(5):475.e1-475.e19. doi: 10.1016/j.ajog.2021.05.042. Epub 2021 Jun 2. PMID: 34087227.
21. Whooley J, Cunnane EM, Do Amaral R, Joyce M, MacCraith E, Flood HD, O'Brien FJ, Davis NF. Stress Urinary Incontinence and Pelvic Organ Prolapse: Biologic Graft Materials Revisited. Tissue Eng Part B Rev. 2020 Oct;26(5):475-483. doi: 10.1089/ten.TEB.2020.0024. Epub 2020 Apr 21. PMID: 32192400.
22. Luchristt D, Weidner AC, Siddiqui NY. Urinary basement membrane graft-augmented sacrospinous ligament suspension: a description of technique and short-term outcomes. Int Urogynecol J. 2022 May;33(5):1347-1350. doi: 10.1007/s00192-022-05159-9. Epub 2022 Mar 16. PMID: 35294566.
23. Darvish R, Davenport A, Dao A, Slopnick E, Chapman G, Sheyn D. Evaluation of 30-day complication rates following vaginal anterior compartment repair with and without graft augmentation in a propensity score matched cohort. World J Urol. 2021 Jun;39(6):2191-2196. doi: 10.1007/s00345-020-03360-3. Epub 2020 Jul 15. PMID: 32671606.
24. Тканеинженерные сосудистые заплаты -сравнительная характеристика и результаты преклинических испытаний на модели овцы / Л. В. Антонова, А. В. Миронов, А. Р. Шабаев [и др.] // Вестник трансплантологии и искусственных органов. - 2022. - Т. 24, № 4. - С. 94-108. - DOI 10.15825/1995-1191-2022-4-94-108. - EDN NQANED.
25. Федорова М.Г. Морфологические изменения тканей в зоне имплантации полипропиленовой сетки и ксеноперикардиальной пластины : автореф… дис. кан. мед.наук. - Ульяновск.: 2013 г. - 22 с.
26. Калмин О.В., Никольский В.И., Федорова М.Г., Феоктистов Я.Е. Морфологические изменения тканей в зоне имплантации комбинированного герниопротеза в разные сроки после хирургического вмешательства // Саратовский научно-медицинский журнал. 2017. №3.
27. Изучение перспективы применения ксеноперикардиальной пластины в урогинекологии / О. А. Баулина, Д. В. Вихрев, М. Г. Федорова [и др.] // Фундаментальные исследования. - 2012. - № 10-1. - С. 20-24. - EDN PUKNWJ.
28. Внедрение ксенобиоматериалов в герниологию и урогинекологию / О.А. Баулина, А. В. Баулин, Д. В. Вихрев [и др.] // Фундаментальные исследования. - 2012. - № 10-2. - С. 228-231. - EDN RCYNTJ.
29. Никольский А.В. Эксперементально-клиническое обоснование нефропексии ксеноперикардиальным имплантом : автореф… дис. кан. мед.наук. - Саранск.: 2013 г. - 18 с.
30. Башков, В. А. Применение ксеноперикарда в хирургическом лечении стрессового недержания мочи / В. А. Башков, А. В. Никольский, В. В. Михеев // Новые задачи современной медицины : Материалы II Международной научной конференции, Санкт-Петербург, 20-23 мая 2013 года. - Санкт-Петербург: Реноме, 2013. - С. 33-36. - EDN TIUCOY.
31. Никольский, А. В. Лапароскопическая нефропексия ксеноперикардом / А. В. Никольский, Д. А. Демидов, М. С. Александров // Урологические ведомости. - 2015. - Т. 5, № 1. - С. 68-69. - EDN TRSGPJ.
32. Шинкарев, С. А. Реконструкция тазового дна ксеноперикардиальной тканью / С. А. Шинкарев, Ю. П. Латышев, О. Н. Клычева // Исследования и практика в медицине. - 2018. - Т. 5, № S2. - С. 77. - EDN UZFMCZ.
33. Merriman AL, Kennelly MJ. Biologic Grafts for Use in Pelvic Organ Prolapse Surgery: a Contemporary Review. Curr Urol Rep. 2020 Oct 24;21(12):52. doi: 10.1007/s11934-020-01013-x. PMID: 33098501.
34. Селихова, М. С. Пролапс тазовых органов скрытая эпидемия XXI века / М. С. Селихова, Г. В. Ершов, А. Г. Ершов // Успехи геронтологии. - 2021. - Т. 34, № 3. - С. 431-437. - DOI 10.34922/AE.2021.34.3.013. - EDN CINNPN.
35. Sohlberg EM, Dallas KB, Weeks BT, Elliott CS, Rogo-Gupta L. Reoperation rates for pelvic organ prolapse repairs with biologic and synthetic grafts in a large population-based cohort. Int Urogynecol J. 2020 Feb;31(2):291-301. doi: 10.1007/s00192-019-04035-3. Epub 2019 Jul 12. PMID: 31312846.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургической коррекции опущения передней стенки влагалища у пациенток с формированием цистоцеле | 2024 |
|
RU2834878C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОПУЩЕНИЯ И/ИЛИ ВЫПАДЕНИЯ СТЕНОК ВЛАГАЛИЩА У ЖЕНЩИН ПОСЛЕ ЭКСТИРПАЦИИ МАТКИ | 2011 |
|
RU2476175C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОЛАПСА ТАЗОВЫХ ОРГАНОВ В СОЧЕТАНИИ С ЭЛОНГАЦИЕЙ ШЕЙКИ МАТКИ (МОСКОВСКАЯ ОПЕРАЦИЯ) | 2021 |
|
RU2755668C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОПУЩЕНИЯ ПЕРЕДНЕЙ СТЕНКИ ВЛАГАЛИЩА У ЖЕНЩИН С ВЫСОКИМ РИСКОМ РЕЦИДИВА ПОСЛЕ ЭКСТИРПАЦИИ МАТКИ | 2011 |
|
RU2499570C2 |
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ СОЧЕТАННОГО ПРОЛАПСА ТАЗОВЫХ ОРГАНОВ | 2022 |
|
RU2795649C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОПУЩЕНИЯ ЗАДНЕЙ СТЕНКИ ВЛАГАЛИЩА У ЖЕНЩИН, ЖИВУЩИХ ПОЛОВОЙ ЖИЗНЬЮ | 2011 |
|
RU2499569C2 |
| Хирургическое лечение сочетанных форм пролапса гениталий | 2023 |
|
RU2815036C1 |
| Способ хирургической реконструкции тазового дна | 2017 |
|
RU2661042C1 |
| Система доставки лигатур для аксиальной фиксации структур тазового дна при пролапсе тазовых органов и стрессовом недержании мочи | 2020 |
|
RU2739682C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ ОПУЩЕНИЯ МАТКИ И ПЕРЕДНЕЙ СТЕНКИ ВЛАГАЛИЩА (ЦИСТОЦЕЛЕ) ВАГИНАЛЬНЫМ ДОСТУПОМ | 2017 |
|
RU2688433C1 |


Изобретение относится к медицине, а именно к оперативной урогинекологии. Осуществляют проведение пластики передней стенки влагалища, в процессе которой проводят инфильтрацию под слизистую оболочку влагалища в подлежащие ткани и паравагинальные пространства с обеих сторон 80 мл смеси раствора натрия хлорида 0,9% 400 мл с адреналином 1 мл. Производят линейный разрез слизистой передней стенки влагалища, отступая до 1,5 см от наружного отверстия уретры, слизистую отслаивают в обе стороны, излишки отсекают, заднюю стенку мочевого пузыря отсепаровывают от шейки матки по средней линии, поднимают вверх, проводят коррекцию передне-апикального пролапса. При этом выкраивают лоскут трапециевидной формы из ксеноперикардиальной сетки, где широкое основание лоскута равно расстоянию между верхними углами отсепарованной фасции мочевого пузыря, высота лоскута равна расстоянию от уретры до шейки матки, узкое основание лоскута равно ширине шейки матки. Лоскут укладывают на фасцию мочевого пузыря и фиксируют отдельными узловыми швами, нерассасывающейся нитью 2-0 Ethibond, 75 см в 6 точках: первая точка верхнеправый угол – между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, вторая точка верхнелевый угол – между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, третья точка нижнеправый угол – между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, четвертая точка нижнелевый угол – между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, пятая точка на фасцию мочевого пузыря на 2 см ниже наружного отверстия уретры по средней линии, шестая точка на фасцию мочевого пузыря на уровне перешейка по средней линии. При этом все швы накладывают в 2-3 мм от края ксеноперикардиальной сетки. Способ позволяет уменьшить количество интраоперационных и послеоперационных осложнений в виде эрозии стенки мочевого пузыря и стенок влагалища, отторжения имплантата, формирования пузырно-влагалищных свищей, смещения протеза, гнойно-воспалительных осложнений, уменьшить частоту рецидива. 6 ил., 2 пр.
Способ лечения передне-апикального пролапса с применением ксеногенных биоматериалов, включающий проведение пластики передней стенки влагалища, в процессе которой проводят инфильтрацию под слизистую оболочку влагалища в подлежащие ткани и паравагинальные пространства с обеих сторон 80 мл смеси раствора натрия хлорида 0,9% 400 мл с адреналином 1 мл, производят линейный разрез слизистой передней стенки влагалища, отступая до 1,5 см от наружного отверстия уретры, слизистую отслаивают в обе стороны, излишки отсекают, заднюю стенку мочевого пузыря отсепаровывают от шейки матки по средней линии, поднимают вверх, проводят коррекцию передне-апикального пролапса, отличающийся тем, что выкраивают лоскут трапециевидной формы из ксеноперикардиальной сетки, где широкое основание лоскута равно расстоянию между верхними углами отсепарованной фасции мочевого пузыря, высота лоскута равна расстоянию от уретры до шейки матки, узкое основание лоскута равно ширине шейки матки, лоскут укладывают на фасцию мочевого пузыря и фиксируют отдельными узловыми швами, нерассасывающейся нитью 2-0 Ethibond, 75 см в 6 точках: первая точка верхнеправый угол – между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, вторая точка верхнелевый угол – между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, третья точка нижнеправый угол – между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, четвертая точка нижнелевый угол – между внутренней поверхностью слизистой передней стенки влагалища и фасцией мочевого пузыря, пятая точка на фасцию мочевого пузыря на 2 см ниже наружного отверстия уретры по средней линии, шестая точка на фасцию мочевого пузыря на уровне перешейка по средней линии, при этом все швы накладывают в 2-3 мм от края ксеноперикардиальной сетки.
| Способ хирургического лечения передне-апикального пролапса гениталий | 2019 |
|
RU2727758C1 |
| Способ лечения передне-апикального пролапса 3-4 степеней с использованием полипропиленового имплантата и собственных тканей | 2022 |
|
RU2780142C1 |
| RU 2012114668 A, 20.10.2013 | |||
| КАМОЕВА С.В | |||
| Новые технологии использования сетчатых имплантатов в реконструктивной хирургии тазового дна при пролапсе тазовых органов у женщин | |||
| Российский вестник акушера-гинеколога | |||
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
| КЛЮШНИКОВ И.Д | |||
| и др | |||
| Хирургическая коррекция | |||
Авторы
Даты
2024-11-07—Публикация
2024-04-11—Подача