Изобретение относится к медицине, а именно к реконструктивной челюстно-лицевой хирургии, и может быть использовано в травматологии, ортопедии и онкологии для устранения комбинированных дефектов верхней челюсти с использованием индивидуального эндопотеза.
Несмотря на небольшой удельный вес опухолей челюстно-лицевой области (около 0,5%) в общей структуре злокачественных новообразований, лечение их является одной из самых сложных проблем современной онкологии. Это обусловлено анатомическим взаимодействием органов головы и шеи и жизненно важными функциями для человека. В клинической практике на долю местно-распространенных опухолей челюстно-лицевой области приходиться до 75% случаев. Местная распространенность опухолей требует выполнение обширных резекций, приводящих к образованию послеоперационных дефектов, которые, требуют последующей реконструкции. В противном случае грубые косметические и функциональные нарушения снижают качество жизни пациентов, а в ряде случаев, ведут к грозным, летальным осложнениям. В настоящее время общепризнанным и наиболее эффективным методом в реконструкции дефектов черепно-лицевой области является использование собственных тканей. Выполнение подобных операций возможно с помощью методов микрохирургической техники. Однако, возможность замещения дефектов собственными тканями организма ограничена необходимостью многоэтапных сложных операций, дополнительной хирургической травмой и высокой стоимостью лечения. Выполнение подобных реконструкций возможно в высокоспециализированных медицинских центрах и не доступно для большинства онкологических диспансеров и отделений областных больниц. К тому же, не всегда удается достичь точного соответствия используемых аутотканей (костные ткани) зоне реконструкции, особенно при реконструкции костей носа и стенок орбиты. Таким образом, вопрос поиска и использования адекватного реконструктивного материала для устранения дефектов верхней челюсти не потерял своей актуальности в настоящее время.
Одним из решений может быт использование искусственных реконструктивных эндопротезов. Однако кости висцерального отдела черепа имеют самую сложную геометрию среди всех костей скелета, что существенно затрудняет протезирование. К тому же задачей замещения послеоперационных костных дефектов в этом случае является не только восстановление каркасной функциональности протезируемого участка, но и достижение - более сложных эстетических аспектов, таких как, восстановление мимики, артикуляции, контура и симметрии лица, сохранение хороших эстетические и функциональные результатов на протяжении длительного времени в послеоперационном периоде.
Известны методики по устранению костных дефектов челюстно-лицевой области с использованием имплантатов, эндопротезов из различных материалов. К числу таких материалов относятся различные ксеноматериалы, брефоматериалы, трикальцийфосфаты, гидроксиапатиты, композиционные материалы на основе синтетических и/или биологических структур, керамики, различные металлы и их сплавы. Ограниченное применение данных материалов в реконструктивной хирургии обусловлено их недостатками в число которых входят: потенциальная токсичность, опасность передачи инфекционных заболеваний, развитие воспалительных осложнений, низкая интеграционная способность и неадекватность восстановления каркасной функции резецированного фрагмента черепа, сложности интраопрационного моделирования.
Известен способ реконструкции фрагментов лицевого скелета и тканей лица при помощи аутотрансплантата с включением мышечного лоскута из прямой мышцы живота на нижне-эпигастральной сосудистой ножке, хрящевого фрагмента реберной дуги и кожной площадки в эпигастральной области. При этом мышечную часть лоскута используют для отграничения раны от носовой полости, ротоглотки, носоглотки и восполнения объема дефекта. Хрящевую часть лоскута используют для устранения дефекта стенок орбиты, а часть лоскута используют для восстановления кожных покровов лица. Данный способ не отвечает современным требования максимального точного восстановления челюстно-лицевой области с использованием CAD/CAM-технологий и поэтому не может быть рекомендован для широкого использования. Аналогичные лоскуты широко используется в клинической практике на протяжении многих лет и на сегодняшний день представляют исторический интерес [Патент РФ №RU 2187288, опубл. 20.08.2002].
Известен способ реконструкции костных стенок верхне-челюстного синуса путем замещения костного дефекта передней стенки верхне-челюстной пазухи тканью из никелида титана. Данный способ применим при устранении небольших, окончатых дефектов лицевого скелета, что крайне редко встречается в реконструктивной хирургии у онкологических больных [Патент РФ №RU 2289335, опубл. 20.12.2006].
Описан способ замещения орбито-орофациальных дефектов сложно компонентным лоскутом с одномоментной реконструкцией нижней стенки орбиты. В основе методики лежит использование сетчатого (каркасного) имплантата из титана, которым размещают и фиксирует в области нижней стенки глазницы. Поверх данного титанового имплантат последовательно размещают свободный, неваскуляризированный костный лоскут (из теменной кости), а затем кожно-мышечный свободный реваскуляризированный лоскут (торакодорзальный лоскут). Недостатками методики является то, что использование двух лоскутов (костного и кожно-мышечного) подразумевает операционную травму в двух донороских участках, что удлиняет как хирургический этап лечения, так и послеоперационный реабилитационный период. Также, использование титановой каркасной сетки связано с уже описанными и возможными осложнениями и ограничениями, вызванными развитием воспалительных реакций в окружающих тканях, нестабильностью имплантата в области контакта с костной тканью, ограничением в проведение курса послеоперационной лучевой терапии в случае комбинированного лечения онкологических больных [Патент №РФ RU 2617886, опубл. 28.04.2017].
Известен способ реконструкции верхней челюсти и подглазничной области с использованием имплантата, который изготавливают методом послойного селективного лазерного плавления и выполнен в виде изогнутой перфорированной пластины из титана, повторяющей геометрию части верхней челюсти, подглазничной области и снабженной в верхней части сетчатым элементом, загнутым внутрь глазницы, имплантат имеет форму неправильного треугольника, обращенного вершиной вниз, и снабжен тремя средствами крепления, при этом по периметру имплантат выполнен из сплошного титана, перфорация выполнена в виде пористой трехмерной структуры с ячейками. Однако описанный имплантат представляет собой достаточно громоздкую металлическую конструкцию, которой в большинстве случае свойственна экструзия через покровные ткани особенно в условия дефицита мягких тканей у онкологических больных, поскольку не предусматривает использование дополнительных мягкотканных лоскутов [Патент РФ №RU2734629, опубл. 21.10.2019].
Существует способ реконструкции стенок глазницы за счет имплантата, состоящего из двух пластин, изготовленных из сетчатого титана с использованием стереолитографической модели, которую получают на основании данных компьютерной томографии с 3D-реконструкцией и моделированием костного дефекта в зависимости от архитектоники средней зоны лица, после чего определяют форму и размер имплантата. Моделируют шаблон имплантата, который разделяют на две составные части в виде пластин, исходя из индивидуальных особенностей костного дефекта пациента. Смоделированный имплантат изготавливают методом аддитивного производства. Данный метод подходит для устранения небольших дефектов нижней стенки орбиты, что свойственно для узкого контингента травматологических больных [Патент РФ №RU216320, опубл.30.01.23].
Наиболее близким к предлагаемому является способ реконструкции сложных дефектов челюстно-лицевой области, при котором используют индивидуальные эндопротезы из биоактивной керамики и мягкотканые лоскуты. Индивидуальный имплантат изготавливается из керамического материала оксида алюминия или оксида циркония с помощи аддитивных технологий. Также описанный способ включает использование малоберцового лоскута с целью реконструкции альвеолярного края верхней челюсти. Однако используемые керамические эндопротезы не поддаются интраоперационному моделированию и корректировки при возникновении необходимости, а также является достаточно хрупкими. [Патент РФ №RU2696533, опубл. 02.08.2019].
Новый технический результат - повышение эффектинвости за счет достижения более лучших функциональных и эстетических результатов, при снижении частоты осложнений, обусловленных излишней травматизацией, более адекватным восстановлением каркасной функции резецированного фрагмента верхней челюсти, улучшение качества жизни пациентов.
Для достижения нового технического результата в способе устранения комбинированных дефектов верхней челюсти с использованием индивидуального эндопротеза, включающем замещение дефекта после выполнения резекции пораженных костных структур эндопротезом выполненным из реконструктивного материала на основе данных спиральной компьютерной томографии лицевого скелета индивидуально для каждого пациента с применением технологии 3D печати методом послойного наплавления, стерилизацию, установку и закрепление в зоне дефекта, после ее подготовки, включающей удаление мягких тканей вокруг костных краев, выравнивание костного края дефекта посредством фрезевой обработки костных краев раны, проверку точности соприкосновения всех точек крепления эндопротеза, формирование отверстий в костных краях дефекта и фиксацию в них эндопротеза при помощи мини-винтов из титана, и при отсутствии флотации эндопротеза при нагрузке выполнение его укрытия свободным реваскуляризированным мягкотканным лоскутом с хорошим кровоснабжением, в качестве реконструктивного материала используют поливинилиденфторид с взаимосвязанной пористой архитектурой представленной микропорами, по форме близкой к сферической, диаметром от 300 до 900 мкм и толщиной стенок от 100 мкм до 300 мкм, плотность заполнения при печати составляет от 30 до 75%, с внешней стороны зону дефекта укрывают кожно-костно-мышечным малоберцовым лоскутом.
Способ осуществляют следующим образом
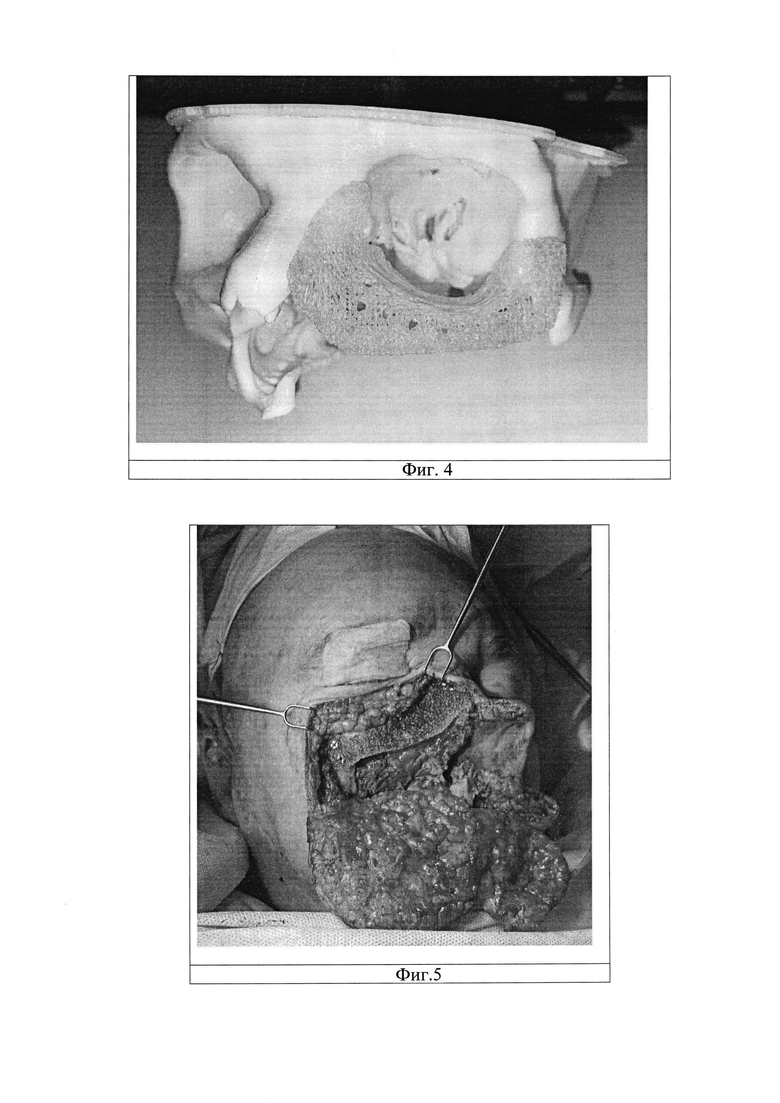
Эндопротез создают индивидуально для каждого пациента на основании данных спиральной компьютерной томографии лицевого скелета с использованием CAD/CAM-технологий (Фиг. 3 и 4). В настоящее время, данная методика является актуальной, ввиду того что для 3-D печати в основном используется только металлы (титан и его сплавы). Данный эндопротез создают из фторполимера, а именно поливинилиденфторида, он максимально точно повторяет контуры и архитектонику утраченных костных структур челюстно-лицевой области и обладает биомеханическим сродством с костной тканью. Прочность на растяжение фторполимера может управляемо достигать до 55 МПа.
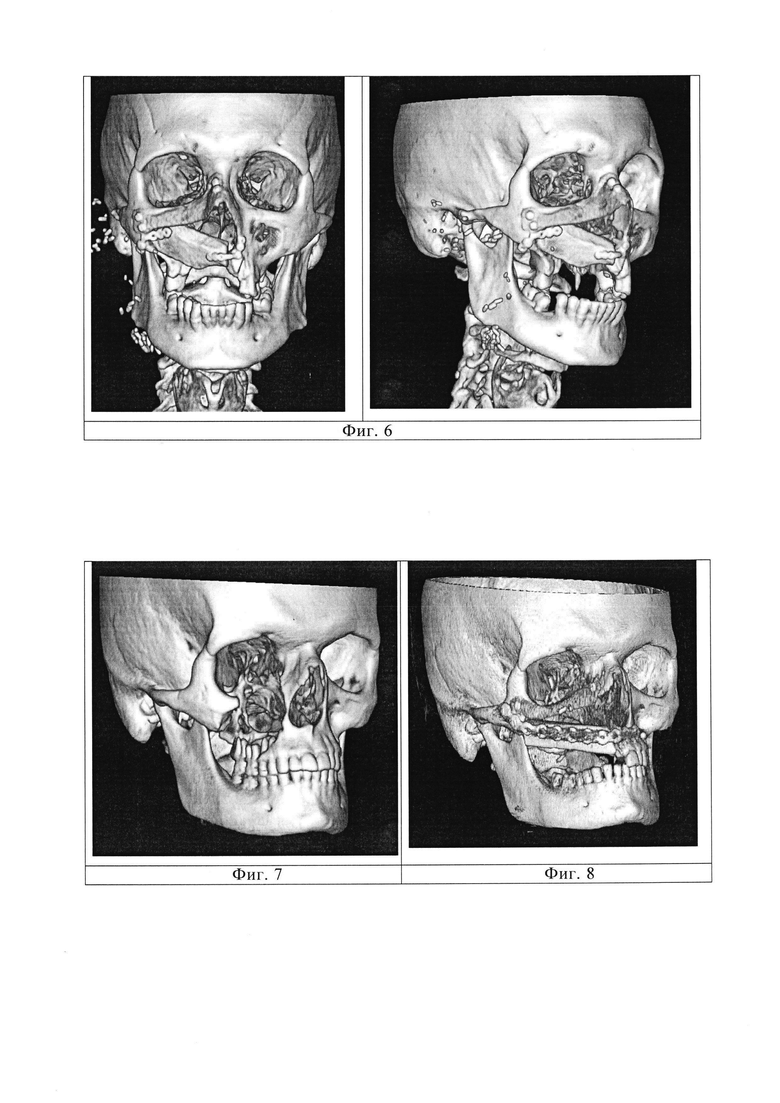
После всех технологических этапов по созданию эндопротеза его передают хирургу для проведения реконструктивной операции. Данный эндопротез можно стерилизовать всеми валидированными способами (сухожаровой шкаф, автоклавирование, воздействие оксидом этилена и радиацией). Однако рекомендуется использовать стерилизацию оксидом этилена для сохранения его структурно-функциональных свойств. После проведения всех мероприятий, направленных на стерилизацию, эндопротез может быть использован для реконструкции верхней челюсти. После выполнения резекции пораженных костных структур при первичной реконструкции или освобождения от рубцовой ткани ранее существующего дефекта костей челюстно-лицевой области, в случае отстроченного восстановительного хирургического лечения, выполняется реконструктивный этап. Осуществляется адекватный доступ к дефекту с учетом свободного, без натяжения покровных тканей, расположения индивидуального эндопротеза. Выполняют подготовку костных краев дефекта: удаление мягких тканей вокруг костных краев и выравнивание костного края дефекта при помощи фрез, к которым будет крепиться эндоротез. На данном этапе важно добиться точности прилежания крепежных площадок эндопротеза к костным краям дефекта. Данное условие достигается путем фрезевой обработки костных краев раны. После полного и точного соприкосновения всех крепежных площадок эндопротеза с костными краями дефекта челюстно-лицевой области, при помощи операционной дрели и сверла диаметром 1,5-1,7 мм одним маневром формируют отверстия как в самих крепежных площадках эндопротеза, так и в костной ткани с целью последующего вкручивания в них титановых минивинтов диаметром 2,0-2,5 мм. После полной фиксации эндопротеза, в 2-3 местах, при помощи титановых минивинтов к костным краям дефекта, проводят контроль фиксации, проверяют отсутствие флотации эндопротеза при нагрузке, и выполняется его укрытие за счет кожной - по наружной поверхности и мышечной - по внутренней поверхности, порции химерного малоберцового лоскута. Данное условие необходимо в предлагаемом способе реконструкции, с целью надежного закрытия от внешней среды и полостей лицевого отдела черепа эндопротеза из поливинилиденфторида, а также для сохранения результата реконструкции в течение длительного периода времени. Костный фрагмент малоберцового лоскута моделируют под дефект альвеолярного края верхней челюсти и возмещают его. После фиксации всех компонентом малоберцового лоскута выполняют наложение микрососудистых анастомозов между лицевыми сосудами и сосудами малоберцового лоскута с целью восстановления кровоснабжения лоскута.
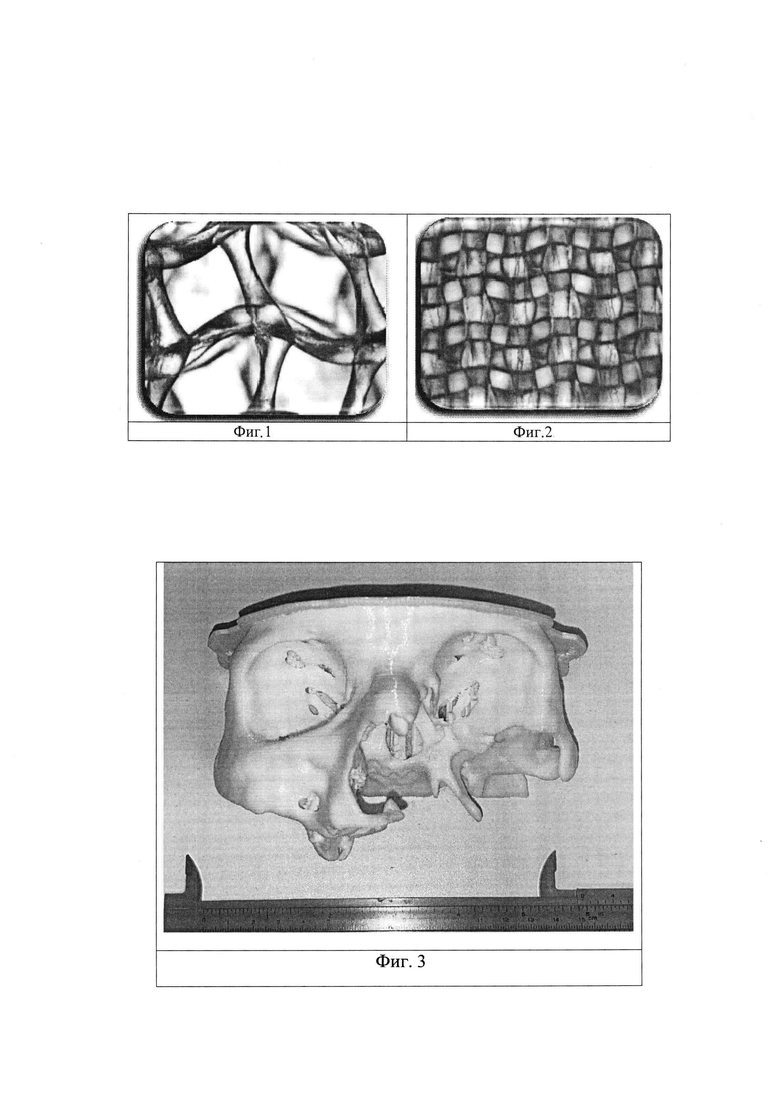
Необходимо отметить, что в предлагаемом способе для реконструкции комбинированных дефектов верхней челюсти применяют индивидуальный, созданный методами CAD/CAM-технологий эндопротез из поливинилиденфторида отличительной особенностью которого является взаимосвязанная пористая архитектура представленная микропорами, с формой, близкой к сферической, диаметром пор от 300 до 900 мкм и толщиной стенок от 100 мкм до 3 см. Плотность заполнения при печати составляет от 30 до 75%, и может варьироваться, в зависимости от структуры протезируемой костной ткани (Фиг 1, Фиг 2). Механические параметры индивидуальных реконструктивных эндопротезов определяются плотностью заполнения при печати, рисунком заполнения, диаметром пор и формой эндопротеза, что позволяет воспроизвести механические характеристики восстанавливаемой костной ткани. Так же большим преимуществом данного эндопротеза является возможность интраоперационного формирования крепежных отверстий, что позволяет оптимизировать ход выполняемой реконструктивной операции. Следует отметить, что эндопротез из поливинилиденфторида может использовать у онкологических больных в случаях, когда планируется проведение послеоперационной лучевой терапии, что не всегда выполнимо при использовании титановых эндопротезов.
Таким образом, в предлагаемом способе используется индивидуально созданный для каждого клинического случая эндопротез, который точно повторяет утраченные костные структуры, способен адекватно восстановить опорную функцию сегмента верхней челюсти, обладает высоким интеграционным потенциалов в силу своего структурного сродства с костной тканью, надежно фиксируется в области дефекта при помощи стандартных методик с использованием титановых минивинтов и позволяет проводить химиолучевую терапию в послеоперационном периоде, что не выполнимо при использовании металлических эндопротезов. Так же разработанная методика подразумевает использование химерного (кожно-костно-мышечного) малоберцового лоскута в целях улучшения функциональных и косметических результатов реконструкции.
Данные преимущества метода применимы при реконструкции комбинированных дефектах верхней челюсти, возникающих после выполнения радикальных резекции, при местно-распространенных стадиях опухолевого процесса, даже в случаях необходимости послеоперационной лучевой терапии.
Положительные результаты данных операций, техническая готовность способа к передаче в широкое пользование свидетельствуют о соответствии предложения к критерию изобретения «промышленная применимость».
Достижимость технического результата подтверждена клиническими примерами применения способа в реконструктивном лечении больных опухолями верхней челюсти в отделении опухолей головы и шеи НИИ онкологии Томского НИМЦ.
Для лучшего понимания сущности изобретения приведены этапы лечения на Фиг1-Фиг8:
Фиг 1. Микрофото структуры материала эндоротеза при плотности заполнении пор 30%
Фиг 2. Микрофото структуры материала эндоротеза при плотности заполнении пор 75%
Фиг 3. Индивидуальная пластиковая модель черепа пациента с наличие дефекта верхней челюсти слева
Фиг 4. Индивидуальная пластиковая модель черепа пациента с установленный индивидуальным эндоротеза в область нижней стенки глазницы и передней стенки верхнечелюстной пазухи
Фиг 5. Интраоперационное фото после фиксации индивидуальным материала эндоротеза в область передней стенки верхне-челюстной пазухи справа.
Фиг 6. Данные компьютерной томографии после устранения дефекта верхней челюсти справа. В области нижнего края глазницы и передней стенки верхне-челюстной пазухи установлен индивидуальный эндоротеза.
Фиг 7. Данные компьютерной томографии до устранения дефекта верхней челюсти справа.
Фиг8. Данные компьютерной томографии после устранения дефекта верхней челюсти справа. В области нижней стенки глазницы и передней стенки верхне-челюстной пазухи справа установлен индивидуальный материала эндоротеза.
Пример №1.
Пациент У., 48 лет. Диагноз: Базальноклеточный рак кожи правой носогубной складки T4N0M0. В 2021 г. пациенту был установлен базальноклеточный рак кожи носогубной области. За лечением пациент не обращался. Обратился за помощью в НИИ онкологии Томского НИМЦ в марте 2023 г. На момент поступления опухоль инфильтративно-язвенной формы роста занимает практически всю правую щечную область, отмечаются явления контактного кровотечения. По данным СКТ лицевого скелета отмечалась деструкция скуловой кости и передней стенки верхне-челюстной пазухи справа. Учитывая обширность предстоящей резекции мягких и костных тканей челюстно-лицевой области, дефицит местных тканей для адекватного устранения послеоперационного дефекта было принято решение о выполнении комбинированной резекции верхней челюсти с одномоментной реконструкцией верхней челюсти при помощи эндопротеза из фторполимера - восстановление скуло-орбитального комплекса согласно предлагаемому способу и химерного кожно-костного малоберцового лоскута для восстановления альвеолярного края верхней челюсти, твердого неба и мягких к тканей средней зоны лица справа. Запланированный объем хирургического лечения был выполнен 14.04.2023 г.
На основании данных спиральной компьютерной томографии с применением 3-D технологий был создан индивидуальный реконструктивный эндопротез из поливинилиденфторида для скуло-орбитального комплекса, плотность заполнения при печати составила 75%. Перед протезированием эндопротез стерилизовали оксидом этилена. В ходе операции, после выполнения резекции верхней челюсти с резекцией альвеолярного и небного отростка, подготовили при помощи моторной системы и фрезы костные края в области скуловой кости и костей ската носа справа. Осуществлена фиксация индивидуального эндопротеза для реконструкции скуло-орбитального комплекса. Эндопротез фиксирован к костным краям при помощи двух титановых минивинтов в сформированные, при помощи операционного сверла, отверстия в костных краях дефекта (фиг.5). Используемый имплантат точно повторял форму и контуры реконструируемого участка лицевого скелета. Таким образом, был восстановлен скуло-орбитальный комплекс.
Далее, для восполнения костного дефекта альвеолярного и небного отростка, а также мягких тканей средней зоны лица был использован кожно-костный малоберцовый лоскут слева. Размер кожной площадки - 14*7 см. Кожный лоскут поднят на двух перфорантных сосудах. Длина сосудистой ножки - 12 см. Костный фрагмент длиной - 5 см. Выполнено моделирование костного фрагмента по длине и форме дефекта альвеолярного отростка верхней челюсти. Лоскут отсечен от питающих сосудов и перенесен в область дефекта на лице. Рана на голени ушита с оставлением активного дренажа. Дефект кожи на голени закрыт за счет полнослойного кожного лоскута, взятого с брюшной стенки. Костный фрагмент фиксирован к скуловой кости справа и альвеолярному отростку верхней челюсти слева при помощи реконструктивной титановой пластины и 6 минивинтов. Наложено 2 микрососудистых анастомоза с лицевой артерией и веной справа. Шовный материал - Пролен 9-0. Контроль проходимости сосудистых анастомозов. Контроль кровотока во всех фрагментах лоскута. Контроль гемостаза. Послойное ушивание раны на шеи с оставлением резинового выпускника. За счет кожной части лоскута закрыт дефект твердого неба справа. Кожный лоскут развернут в щечной область и выполнена пластика мягких тканей и кожи щечной области справа и дна полости носа справа, а также укрыта передняя поверхность индивидуального эндопротеза из поливинилиденфторида.
Данный клинический пример показывает возможность реконструкции столь протяженного и сложного дефекта челюстно-лицевой области. Использованный эндопротез из поливинилиденфторида позволил полностью и максимально точно восстановить скуло-орбитальный комплекс. Выбранная высокая (75%) плотность материала заполнения эндопротеза была обусловлена необходимостью достижения высоких прочностных характеристиками в реконструируемой области. Использование химерного кожно-костного малоберцового лоскута позволило адекватно и максимально полно восстановить альвеолярный край верхней челюсти, создать благоприятные условия для последующей дентальной имплантации и сохранить косметический и функциональный эффект в течение длительного периода времени (фиг.6). Также особенность данного случая применения индивидуального эндопротеза из поливинилиденфторида стала возможность проведения послеоперационной лучевой терапии, с учетом наличия фактора риска рецидива, подтвержденного данными гистологическом исследования. Пациент получил курс послеоперационной лучевой терапии в суммарной дозе 50 Гр без возникновения каких-либо осложнений со стороны области реконструкции.
Пример №2.
Пациент Г., 35 лет. С февраля 2023 г. стал отмечать болезненность в области правой верхне-челюстной пазухи. По месту жительства проводилось консервативное лечение без выраженного эффекта. После выполненной СКТ лицевого скелета было выявлено образование в области верхне-челюстной пазухи. По месту жительства была выполнена операционная биопсия по средствам гайморотомии. По результатам гистологического исследования верифицировано злокачественное образование верхне-челюстной пазухи (для более точного ответа необходимо больше операционного материала). Для дальнейшего лечения пациент был направлен в НИИ онкологии Томского НИМЦ. При поступлении в отделение опухолей головы и шеи отмечалась рубцовая деформация мягких тканей щечной области справа за счет рубцового втяжения, птоз глазного яблока справа. Пациент отмечал выраженные боли в области верхней челюсти справа, которые купировались только наркотическими анальгетиками. По данным СКТ лицевого скелета с контрастированием отмечалась деструкция всех стенок верхне-челюстной пазухи справа (больше передней и задне-латеральной) (фиг.7). Было принято решение о выполнении комбинированной резекции верхней челюсти справа с одномоментной реконструкцией верхней челюсти согласно-предлагаемому способу. Целью реконструкции было восстановление костных структур верхней челюсти: нижней стенки глазницы, части скуловой кости, передней стенки верхне-челюстной пазухи и альвеолярного гребня верхней челюсти справа. С учетом сложности анатомической реконструкции нижней стенки глазницы и скуловой кости за счет собственных костных тканей, было принято решение об использовании эндопротеза из поливинилиденфторида для этих целей. Данный эндопротез был изготовлен на основании данных спиральной компьютерной томографии и с использованием технологии 3-D печати, и максимально точно повторял утраченные костные структуры скуло-орбитального комплекса, плотностью заполнения при печати 30%. После процедуры стерилизации, эндопротез был готов к использованию.
В ходе операции был выполнен разрез кожи в области в области верхней губы с продление по боковой стенке носа и нижнему веку. Кожно-мышечный щечный лоскут откинут в сторону. Выполнено иссечение мягких тканей по передней поверхности носа. При ревизии верхне-челюстной пазухи отмечена деструкция всех ее стенок. Выполнена резекция боковой стенки носа с резекцией нижней и средней носовых раковин. Резекция твердого неба и альвеолярного отростка от 11 зуба до бугра справа. Осуществлена резекция скуловой кости. Выполнено удаление опухоли из области нижней стенки глазницы с резекцией капсулы орбиты и нижних глазодвигательных мышцы. Резекций в области нижней стенки глазницы выполнена до вершины орбиты. Также резецирована задняя стенка пазухи с резекцией крыловидных мышц. В подчелюстной области справа подготовлены для наложения микрососудистых анастомозов лицевые сосуды (артерия и вена). Сформирован подкожный туннель в щечной области слева от дефеката к подчелюстной области.
В области нижней стенки орбиты и скуловой кости установлен индивидуальный эндопротез из поливинилиденфторида. Данный имплантат фиксирован при помощи двух минивинтов диаметром 2 мм (фирмы Stryker) к скуловой кости и костям носа в сформированные, при помощи сверла диаметром 1,5 мм, отверстия. Таким образом, был восстановлен наиболее выступающий и отвечающий за симметрию участок верхней челюсти. Для восстановления твердого неба и мягких тканей щечной области был использован химерный костно-кожный малоберцовый лоскут слева. Размер кожной площадки - 18*6 см. Кожный лоскут поднят на двух перфорантных сосудах. Длина сосудистой ножки - 12 см. Костный фрагмент длиной 10 см был использован для восстановления альвеолярного гребня верхней челюсти справа. Костный фрагмент фиксирован к скуловой кости и альвеолярному отростку верхней челюсти слева при помощи стандартной реконструктивной титановой пластины (фирмы Stryker) и минивинтов диаметром 2 мм (фирмы Stryker). Выполнено закрытие дефекта твердого неба справа и восполнение дефицита мягких тканей щечной области справа за счет кожной части лоскута за счет кожной части лоскута. Для обеспечения кровотока в используемом кожно-костном лоскуте выполнено сшивание сосудов лоскута с лицевыми сосудами шеи справа путем наложения двух микрососудистых анастомозов (1 артериальный и 1 венозный). Использовали шовный материал - Пролен 9-0. После оценки проходимости сосудистых анастомозов и контроля кровотока во всех фрагментах лоскута осуществлено окончательное распределение лоскута и ушивание раны с силиконового выпусника в ране на шеи.
Представленный клинический случай показывает возможность реконструкции костных верхней челюсти (скуло-орбитального комплекса), которая отличается сложностью архитектоники костной ткани (трехмерность, разная толщина костной ткани). Использованный эндопротез из поливинилиденфторида позволил максимально точно восстановить скуло-орбитальный комплекс, без развития послеоперационных осложнений со стороны области реконструкции. Выбранная низкая (30%) плотность заполнения была мотивирована низкими прочностными свойствами нижней стенки орбиты и отсутствием необходимости противостоять высоким нагрузкам в данной области. Использование кожно-костного малоберцового лоскута позволило восстановить альвеолярный край верхней челюсти, предотвратить последующую рубцовую деформацию лица (за счет втягивания мягких тканей) и создать благоприятные условия для последующей дентальной имплантации (фиг.8). Использование предлагаемого способа позволило получить максимальный косметический и функциональный результат. Также, следует отметить что в послеоперационном периоде, с учетом полученного гистологического результата (лейомиосаркома), пациент получил химиолучевую терапия по радикальной программе: лучевая терапия с суммарной очаговой дозе 66 Гр + 6 курсов полихимиотерапии. Данное обстоятельство позволяет заключить, что фторполимерный имплантат не является противопоказанием для проведения и завершения специального противоопухолевого лечения и позволяет выполнять подобные реконструкции у онкологических больных.
Таким образом, применение предлагаемого способа дает возможность провести эффективную реконструкцию дефекта верхней челюсти. Используемый эндопротез из поливинилиденфторида позволяет максимально точно восстановить костные структуры верхней челюсти - скуло-орбитальный комплекс, без увеличения частоты послеоперационных осложнений со стороны области реконструкции, а также без влияния на очередность и этапность проводимого противоопухолевого лечения, также использование химерного кожно-костного малоберцового лоскута создает благоприятные условия для биоинтеграции эндопротеза за счет окружения его костными и мягкими тканями. Использование предлагаемого способа позволяет получить максимальный косметический и функциональный результат при реконструкции комбинированных дефектов верхней челюсти.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ реконструкции сложных дефектов челюстно-лицевой области | 2018 |
|
RU2696533C1 |
| Способ и устройство для реконструкции нижней челюсти | 2021 |
|
RU2762318C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ СРЕДНЕЙ ЗОНЫ ЛИЦА ПОСЛЕ РЕЗЕКЦИИ ВЕРХНЕЙ ЧЕЛЮСТИ И СКУЛОВОЙ КОСТИ С СОХРАНЕНИЕМ МЯГКИХ ТКАНЕЙ СКУЛО-ЩЕЧНОЙ ОБЛАСТИ | 2019 |
|
RU2726459C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ СРЕДНЕЙ ЗОНЫ ЛИЦА ПОСЛЕ РЕЗЕКЦИИ ИЛИ ТРАВМАТИЧЕСКОГО ПОВРЕЖДЕНИЯ | 2017 |
|
RU2663075C1 |
| Способ устранения дефектов задней и боковой стенок верхнечелюстной пазухи у пациентов с травматическими повреждениями скуло-глазнично-верхнечелюстного комплекса | 2024 |
|
RU2835322C1 |
| Способ хирургического лечения распространенных опухолей средней трети лицевого скелета, полости носа и околоносовых пазух | 2024 |
|
RU2835730C1 |
| СПОСОБ ИЗГОТОВЛЕНИЯ ИМПЛАНТАТА ДЛЯ ПРОТЕЗИРОВАНИЯ СТЕНОК ОРБИТЫ | 2015 |
|
RU2639429C2 |
| Способ выбора тактики замещения дефектов нижней челюсти при опухолевых заболеваниях | 2020 |
|
RU2741240C1 |
| СПОСОБ РЕКОНСТРУКЦИИ НИЖНЕЙ ЧЕЛЮСТИ | 2017 |
|
RU2665147C1 |
| Способ хирургического лечения пациентов с посттравматическими дефектами и деформациями средней зоны лицевого черепа | 2024 |
|
RU2834340C1 |
Изобретение относится к медицине, а именно к реконструктивной челюстно-лицевой хирургии. Способ устранения комбинированных дефектов верхней челюсти с использованием индивидуального эндопротеза включает замещение эндопротезом дефекта после выполнения резекции пораженных костных структур. Эндопротез выполняют на основе данных спиральной компьютерной томографии лицевого скелета индивидуально для каждого пациента с применением технологии 3D-печати методом послойного наплавления. Проводят его стерилизацию, установку и закрепление в зоне дефекта после ее подготовки. Подготовка включает удаление мягких тканей вокруг костных краев, выравнивание костного края дефекта посредством фрезевой обработки костных краев раны, проверку точности соприкосновения всех точек крепления эндопротеза с костными краями дефекта, формирование отверстий в костных краях дефекта и фиксацию в них эндопротеза при помощи мини-винтов из титана. При отсутствии флотации эндопротеза при нагрузке выполняют его укрытие свободным реваскуляризированным кровоснабжаемым мягкотканным лоскутом. В качестве реконструктивного материала используют поливинилиденфторид с пористой архитектурой, представленной взаимосвязанными сферическими микропорами диаметром от 300 до 900 мкм и толщиной стенок от 100 до 300 мкм. Плотность заполнения при печати составляет от 30 до 75 %, а с внешней стороны зону дефекта укрывают кожно-костно-мышечным малоберцовым лоскутом. Достигается улучшение функциональных результатов при снижении частоты осложнений, обусловленных излишней травматизацией, более адекватное восстановление каркасной функции резецированного фрагмента верхней челюсти и улучшение качества жизни пациентов. 8 ил., 2 пр.
Способ устранения комбинированных дефектов верхней челюсти с использованием индивидуального эндопротеза, включающий замещение дефекта после выполнения резекции пораженных костных структур эндопротезом, выполненным из реконструктивного материала на основе данных спиральной компьютерной томографии лицевого скелета индивидуально для каждого пациента с применением технологии 3D-печати методом послойного наплавления, стерилизацию, установку и закрепление в зоне дефекта после ее подготовки, включающей удаление мягких тканей вокруг костных краев, выравнивание костного края дефекта посредством фрезевой обработки костных краев раны, проверку точности соприкосновения всех точек крепления эндопротеза с костными краями дефекта, формирование отверстий в костных краях дефекта и фиксацию в них эндопротеза при помощи мини-винтов из титана, и при отсутствии флотации эндопротеза при нагрузке выполнение его укрытия свободным реваскуляризированным кровоснабжаемым мягкотканным лоскутом с хорошим кровоснабжением, отличающийся тем, что в качестве реконструктивного материала используют поливинилиденфторид с пористой архитектурой, представленной взаимосвязанными сферическими микропорами диаметром от 300 до 900 мкм и толщиной стенок от 100 до 300 мкм, плотность заполнения при печати составляет от 30 до 75 %, с внешней стороны зону дефекта укрывают кожно-костно-мышечным малоберцовым лоскутом.
| Способ реконструкции сложных дефектов челюстно-лицевой области | 2018 |
|
RU2696533C1 |
| СПОСОБ УСТРАНЕНИЯ ОГРАНИЧЕННЫХ ДЕФЕКТОВ ЧЕЛЮСТЕЙ | 2022 |
|
RU2797101C1 |
| СПОСОБ ЗАМЕЩЕНИЯ ОРБИТО-ОРО-ФАЦИАЛЬНЫХ ДЕФЕКТОВ СЛОЖНОКОМПОНЕНТНЫМ ЛОСКУТОМ С ОДНОМОМЕНТНОЙ РЕКОНСТРУКЦИЕЙ НИЖНЕЙ СТЕНКИ ОРБИТЫ | 2016 |
|
RU2617886C2 |
| ОДНОПЛОСКОСТНЫЙ ИМПЛАНТАТ ДЛЯ ВОССТАНОВЛЕНИЯ ТКАНИ | 2013 |
|
RU2628622C2 |
| УСТРОЙСТВО И СПОСОБ ПОЛУЧЕНИЯ ГОТОВОГО К УПОТРЕБЛЕНИЮ ЖИДКОГО ПРОДУКТА | 2008 |
|
RU2525792C2 |
| ИВАНОВ С | |||
| В | |||
| и др | |||
| Исследование цитокинов у пациентов с послеоперационными вентральными грыжами при эндопротезировании политетрафторэтиленом и поливинилиденфторидом // Новости хирургии | |||
| Способ приготовления лака | 1924 |
|
SU2011A1 |
| Способ изготовления электрических сопротивлений посредством осаждения слоя проводника на поверхности изолятора | 1921 |
|
SU19A1 |
| - С | |||
Авторы
Даты
2024-12-13—Публикация
2024-03-11—Подача