Изобретение относится к области медицины, а именно к педиатрии и неонатологии, и может быть использовано для прогнозирования риска дефицита нервно-психического развития, оцененного по методу скрининг-оценки состояния нервной системы новорожденного (А.Б. Пальчик, 2008 г.) в 34-35 недели постконцептуального возраста, у глубоко недоношенных детей с экстремально низкой и очень низкой массой тела и с функционирующим артериальным протоком. В настоящее время частота рождения недоношенных детей по разным данным колеблется от 4 до 16%, а выживаемость глубоко недоношенных новорожденных составляет около 85% [Н.А. Шилова и др. Перинатальная патология и ее исходы к трехлетнему возрасту у глубоко недоношенных детей с дыхательными нарушениями // Вопросы практической педиатрии, 2021, том 16, №1, с. 23-28]. С недоношенностью связан высокий риск перинатальных повреждений ЦНС (церебральной гипоксии-ишемии, пери- и интравентрикулярных кровоизлияний, перивентрикулярной лейкомаляции), ведущих к стойким неврологическим последствиям, риск заболеваний легких (бронхолегочная дисплазия), нарушений зрения и слуха (ретинопатия недоношенных, тугоухость). При этом величина риска развития различной патологии тем выше, в том числе дефицита нервно-психического развития, чем меньше гестационный возраст и ниже масса тела при рождении. [Glass Н.С., Costarino А.Т., Stayer S.A., Brett С., Cladis F., Davis P.J. Outcomes for Extremely Premature Infants. // Anesth Analg 2015; 120(6): 1337-1351. DOI: 10.1213/ANE.0000000000000705]. Открытый артериальный проток встречается у недоношенных детей в 15-80% случаев, причем с той же закономерностью, чем меньше гестационный возраст новорожденного, тем выше риск фетальной коммуникации. [Буров А.А., Дегтярев Д.Н., Ионов О.В., Крючко Д.С., Митупов З.П., Мовсесян P.P. и др. Открытый артериальный проток у недоношенных детей // Неонатология: новости, мнения, обучение. 2016. №4 (14): 120-128]. Роль функционирующего артериального протока в настоящее время не определена и до сих пор остается дискутабельным вопросом, в том числе по тактике ведения и показаниям к закрытию артериального протока хирургическим путем, особенно у недоношенных детей с экстремально и очень низкой массой тела. Кроме того, не определен вклад функционирующего артериального протока в постнатальной адаптации недоношенных детей с экстремально и очень низкой массой тела. Несмотря на то, что 70-88% глубоко недоношенных детей получают необходимое лечение для оптимизации их развития, многие из них страдают от серьезных неврологических расстройств и дефицита развития [Clements, K.М., Barfield, W.D., Ayadi, М.F., & Wilber, N. (2007). Preterm Birth-Associated Cost of Early Intervention Services: An Analysis by Gestational Age. Pediatrics, 119 (4), e866-e874. doi:10.1542/peds. 2006-1729]. Причины нарушений нервно-психического развития у недоношенных новорожденных являются многофакторными и включают гипоксемию [Poets C.F., Roberts R.S., Schmidt В. et al.: Association between intermittent hypoxemia or bradycardia and late death or disability in extremely preterm infants. JAMA. 2015, 314: 595-603. 10.1001/jama.2015.8841], критические болезни [Cassiano G.C., Furini A.A., Capobianco M.P., Storti-Melo L.M., Cunha M.G., Kano F.S., Carvalho L.H., Soares I.S., Santos S.E., Povoa M.M., Machado R.L. Polymorphisms in В Cell Co-Stimulatory Genes Are Associated with IgG Antibody Responses against Blood-Stage Proteins of Plasmodium vivax. PLoS One. 2016 Feb 22; 11 (2): e0149581. doi: 10.1371/journal.pone.0149581. PMID: 26901523; PMCID: PMC4763038] и перинатальные инсульты [Kallankari H. et al. Cerebral Palsy and Polymorphism of the Chemokine CCL18 in Very Preterm Children // Neonatology 108 (2015): 124 -129]. Согласно стратегии развития медицинской науки в Российской Федерации на период до 2025 года (2012), основными мероприятиями в рамках приоритетного направления по снижению смертности и инвалидизации детей являются разработка современных высокотехнологичных методов диагностики, прогнозирования, течения и исходов гипоксических поражений ЦНС для оптимизации их лечения и реабилитации.
Аналоги изобретения
Существуют различные способы прогнозирования развития неврологического дефицита у недоношенных детей. Есть способ прогнозирования риска развития неврологического дефицита у недоношенных новорожденных с гипоксическим поражением головного мозга [Шимченко Е.В., Клещенко Е.И., Голосеев К.Ф. Раннее прогнозирование исхода перинатального гипоксического поражения головного мозга у недоношенных детей. Вопросы практической педиатрии. 2020; 15 (3): 15-20. DOI: 10.20953/1817-7646-2020-3-15-20]. Изобретение относится к медицине, педиатрии, неонатологии, методам определения выраженности ишемического и ишемически-геморрагического поражения головного мозга у недоношенных новорожденных (срок гестации 29-36 недель), прогнозирования дальнейшего неврологического развития. При выявлении с помощью МРТ в режиме диффузионно-взвешенных изображений на 2-10 сутки жизни среднего значения измеряемого коэффициента диффузии (СЗИКД) белого вещества головного мозга на уровне передних и задних рогов боковых желудочков, тел боковых желудочков обоих полушарий от 1,75×10-3 мм2/сек до 1,37×10-3 мм2/сек и СЗИКД серого вещества коры лобных долей и чечевицеобразных ядер обоих полушарий от 1,34×10-3 мм2/сек до 1,18×10-3 мм2/сек прогнозируют отсутствие в дальнейшем стойкого неврологического дефицита и развитие у ребенка функциональных нарушений, что соответствует церебральной ишемии (ЦИ) II степени. При условии выявления СЗИКД белого вещества головного мозга от 2,00×10-3 мм2/сек до 1,87×10-3 мм2/сек, серого вещества головного мозга от 1,47×10-3 мм2/сек до 1,35×10-3 мм2/сек у новорожденных со сроком гестации 29-33 недели и СЗИКД белого вещества головного мозга от 1,24×10-3 мм2/сек до 1,05×10-3 мм2/сек, серого вещества головного мозга от 1,06×10-3 мм2/сек до 0,93×10-3 мм2/сек у новорожденных со сроком гестации 34-35 недель прогнозируют развитие стойкого неврологического дефицита, что соответствует ЦИ III степени. Способ обеспечивает точность, достоверность прогнозирования упомянутого риска и в зависимости от результатов возможность подобрать более адекватную тактику лечения.
Кроме того, существует способ прогнозирования развития бронхолегочной дисплазии у недоношенных детей с экстремально низкой массой тела при рождении. Изобретение относится к медицине, а именно к способу прогнозирования бронхолегочной дисплазии у недоношенных детей с экстремально низкой массой тела (ЭНМТ) при рождении [Павлинова Е.Б., Кривцова Л.А., Синевич О.Ю. Прогнозирование риска развития бронхолегочной дисплазии у недоношенных новорожденных. Педиатрия. Журнал им. Г.Н. Сперанского. 2012. 91 (2), 23-29]. Сущность способа состоит в том, что исследуют пуповинную кровь ребенка на основе определения информативных показателей: гестационного возраста ребенка при рождении, концентрации интерферона и С-реактивного белка в сыворотке пуповинной крови с последующим вычислением прогностического индекса по формуле. При D менее 0 делают заключение об отсутствии прогностических признаков развития бронхолегочной дисплазии у недоношенных детей с экстремально низкой массой тела (ЭНМТ), а при D более 0 прогнозируют развитие бронхолегочной дисплазии. Использование заявленного способа позволяет осуществить раннее доклиническое прогнозирование развития бронхолегочной дисплазии у новорожденного с ЭНМТ.
Также существует способ прогнозирования гемодинамически значимого функционирующего артериального протока у недоношенных новорожденных [Е.Г. Фурман, А.В. Пермякова, А.Н. Биянов, О.Б. Бахметьева, М.В. Битхаева, А.А. Породиков. Способ прогнозирования гемодинамически значимого функционирующего артериального протока у недоношенных новорожденных / заявитель и правообладатель ФГБОУ ВО ПГМУ им. Академика Е.А. Вагнера Минздрава России (RU). - №2019123210; заявл. 15.10.2019; опубл. 18.07.2019, 6 с.]. Изобретение относится к области медицины, а именно к педиатрии и детской кардиологии, и может быть использовано для прогнозирования гемодинамически значимого функционирующего артериального протока (ГЗФАП) у недоношенных новорожденных. Для этого у недоношенного новорожденного в сыворотке крови методом иммуноферментного анализа определяют уровень N-терминального фрагмента предшественника мозгового натрийуретического пептида (NT-pro BNP) и рассчитывают коэффициент вероятности ГЗФАП по формуле (логарифмическому уравнению), выведенной из логарифмической регрессии: где Р - вероятность в % ГЗФАП; е - основание натурального логарифма, равное 2,7; X - значение NT-pro BNP конкретного больного в пг/мл. При значении Р, равном и более 50%, делают вывод о наличии ГЗФАП, и менее 50% - об отсутствии ГЗФАП. Изобретение обеспечивает объективизацию способа, а также повышение точности прогнозирования ГЗФАП и назначение своевременного лечения за счет использования количественного критерия прогнозирования.
Для исследования двигательных, речевых и психических функций нервно-психического развития у недоношенных детей разными методами. Шкала КАТ/КЛАМС (CAT/CLAMS - The Clinical Adaptive Test / Clincal Linguistic and Audtory Milestone Scale) [David A. Kube, MD, William M. Wilson, MA, Mario C. Petersen, MD, and Frederick B. Palmer, MD. CAT/CLAMS: Its Use in Detecting Early Childhood Cognitive Impairment // Pediatric neuvrology / Vol. 23 No. 3, 208-215] разработана Американской академией педиатрии и представляет собой компиляцию всех распространенных шкал, максимально унифицированную и упрощенную в соответствии с поставленными задачами. Для более углубленного исследования такая шкала, безусловно, не подходит, но является незаменимой для скрининга и быстрой оценки динамики формирования навыков ребенка и обладает большой степенью достоверности. Данная методика, позволяющая оценить формирование навыков решения наглядных (раздел КАТ) и речевых (раздел КЛАМС) задач, а также развитие моторики ребенка (шкала развития макромоторики) создана для тестирования детей до 2 лет. Сопоставляя возраст развития с фактическим возрастом, определяют коэффициент развития, который равен отношению возраста развития к фактическому возрасту, умноженному на 100. Коэффициент развития высчитывается раздельно по 3 описанным выше параметрам. При их совпадении и соответствии фактическому возрасту или если коэффициент развития больше либо равен 75, считается, что ребенок имеет нормальное развитие. Для доношенных детей коэффициент развития ниже 75 свидетельствует об отставании ребенка, а при различных показателях в 3 системах говорит о диссоциации развития и позволяет выбирать соответствующую тактику коррекционных мероприятий.
Прототипы
За ближайший аналог по оценке нервно-психического развития принят метод скрининг-оценки состояния нервной системы новорожденного (А.Б. Пальчик. Оценка неврологического статуса недоношенных детей. Методические рекомендации. СПб. 2008. 60 с.) в возрасте 2, 4, 6, 8 недель жизни. Оптимальные показатели нервно-психического развития новорожденного расценены как 0; субоптимальные как отличимые от 0. Рассмотрение неврологического статуса новорожденного сквозь призму взаимодействия процессов возбуждения и торможения, при этом избыток возбуждения и недостаток торможения оценивается как положительное значение (умеренно +1, выраженно +2), а недостаток возбуждения и избыток торможения как отрицательное значение (умеренно -1, выраженно -2). Профиль состоит из 7 основных шкал: общей активности (OA); мышечного тонуса (Т); глубоких рефлексов (Р); рефлексов новорожденных (РН); вегетативной (В). OA включает в себя 5 биполярных и 2 униполярных позитивных субшкал особых феноменов (судорог и тремора). Для построения профиля суммируются баллы субшкал и вычисляется средняя арифметическая для данной шкалы, оценивается суммарный показатель по всем субшкалам (Y) и высчитывается суммарная оценка по шкалам (S). Суммарная оценка выражена в баллах. В соответствии с сроком постконцептуального возраста имеется нормальный (>75%), оптимальный (90%) и максимальный (100%) бальные показатели. Главной особенностью данного метода является возможность исследования неврологического статуса у недоношенных новорожденных с постконцептуального возраста 22 недели до 35 недель.
Кроме того, прототипом предложенного изобретения является способ прогнозирования гемодинамически значимого функционирующего артериального протока у недоношенных новорожденных, где для прогнозирования использовалось логарифмическое уравнение, полученное из логарифмической регрессии.
Данный метод исследует другое фенотипическое проявление в неонатальном периоде, но по своему методическому подходу является наиболее близким к заявленному способу.
Сущность изобретения
Технический результат изобретения заключается в определении доминирующих предикторов риска развития дефицита нервно-психического развития (ДНПР), выявленных с помощью логистической регрессии у глубоко недоношенных детей с экстремально низкой и очень низкой массой тела и с функционирующим артериальным протоком, включающий анализ факторов анамнеза и показателей лабораторных, инструментальных исследований, выполненных в первые сутки после рождения ребенка (эхокардиографию, рентгенографию грудной клетки в прямой проекции, нейросонографию, кислотно-основное состояние (КОС)).
На основе логистической регрессии (метод Quasi-Newton), отражающей нелинейную зависимость бинарной переменной (наличие или отсутствие ДНПР) от различных факторов катамнеза и показателей, лабораторных и инструментальных исследований, была получена формула для расчета вероятности риска развития ДНПР.
Y = exp(z)/(1+exp(z))*100, где z = (1,253+0,012*X1+0,034*X2-0,871*X3-0,165*Х4-0,157*Х5), где Y - вероятность риска неврологического дефицита, оцененного по методу скрининг-оценки состояния нервной системы новорожденного (А.Б. Пальчик. Оценка неврологического статуса недоношенных детей. Методические рекомендации. СПб. 2008. 60 с.) в 34-35 недели постконцептуального возраста (%), а
X1 - Индекс КДР: отношение КДР (конечный диастолический размер, мм) к площади поверхности тела в 48-72 часа жизни (количественный показатель, мм/м2);
Х2 - BE (base excess, дефицит оснований) по КОС (кислотно-основному состоянию), исследованному сразу после рождения (количественный показатель);
Х3 - КТИ (кардио-торакальный индекс) в 48 часов после рождения (качественный показатель: норма - 0, увеличен-1 (КТИ ≥55%));
Х4 - ТПСПЖ (толщина передней стенки правого желудочка) в 48-72 часа (количественный показатель, в мм);
Х5 - КДР (конечный диастолический размер) в 48-72 часа (количественный показатель, мм);
1,253 - положительный свободный член логистической модели.
Суммарная значимость вклада всех пяти предикторов была достоверная (p<0,05).
Критерием разграничения был порог в 40%, свыше которого риск развития дефицита нервно-психического развития в 34-35 недель гестации у глубоко недоношенных детей значимо возрастал и стремился к 100%.
Данная формула была получена при обследовании 98 пациентов (расчет мощности выборки выполнен с помощью on-line калькулятора https://clincalc.com/stats/samplesize.aspx), рожденных в сроки от 23 до 35 недель гестации, с массой тела от 540 грамм до 1500 грамм. Все пациенты находились на лечении в отделении реанимации новорожденных с дальнейшим выхаживанием в отделении патологии новорожденных в ГАУЗ «Кемеровской областной детской клинической больницы имени Ю.А. Атаманова» и ГАУЗ «Кузбасская областная клиническая больница имени С.В. Беляева» «Областной клинический перинатальный центр им. Л.А. Решетовой», являющимися клиническими базами Кемеровского государственного медицинского университета (КемГМУ). В группу входило 55 девочек и 43 мальчика. Критериями включения в исследование были приняты: информированное письменное согласие законных представителей (подписывали информированное согласие на участие их детей в научном исследовании по теме №216 НИР КемГМУ «Здоровье детей крупного промышленного центра»); вес при рождении менее 1500 грамм; срок гестации 23-35 недель, изолированный открытый артериальный проток, не определяющийся инструментальным методом открытый артериальный проток.
Проведен сбор катамнестических данных согласно разработанной анкете. В анкете были представлены разделы: социальный статус родителей, вредные привычки, хронические заболевания родителей, акушерский анамнез матерей, течение настоящей беременности, данные о родах и патологических состояний в перинатальный период.
Для оценки неврологического статуса использовали схемы оценки неврологического состояния недоношенных детей А.Б. Пальчика (Пальчик А.Б. Оценка неврологического статуса недоношенных детей. Методические рекомендации. СПб. 2008. 60 с.). Оценивались шкалы: общей активности (OA); мышечного тонуса (Т); глубоких рефлексов (Р); рефлексов новорожденных (РН). Для построения профиля суммировались баллы субшкал и вычислялась средняя арифметическая для данной шкалы, оценивался суммарный показатель по всем субшкалам (Y) и высчитывалась суммарная оценка по шкалам (S).
При оценке неврологического статуса в постконцептуальном возрасте 34-35 недели каждый показатель оценивался по 1 баллу: рефлекторный ответ на прикосновение, вздрагивание, генерализованные движения, изолированное движение руки, изолированное движение ноги, ретрофлексия головы, поворот головы, нерегулярные дыхательные движения, потягивание, открытие нижней челюсти, антефлексия головы, зевание, координированные движения, медленные движения глаз, быстрые движения глаз, мигательный рефлекс на виброакустическую стимуляцию, фотореакция, фиксация взора на красный шар, латерализация положения головы, поза, мышечный тонус рук, тракция рук, мышечный тонус ног, тракция ног, подколенный угол 150 градусов, экстензорный и флексорный контроли головы, отставание головы, вентральная поддержка, сосание-глотание, поисковый рефлекс, верхний хватательный рефлекс, рефлекс Моро, рефлекс Таланта, нижний хватательный рефлекс. По 0,5 балла слежение за ярким красным шаром, шаговый рефлекс, рефлекс опоры, рефлекс Бабинского, асимметричный шейно-тонический рефлекс. Максимальный показатель (100%) соответствует 37,5 баллов. Оптимальный показатель (>90%) соответствует >34 баллов. Нормальный показатель (>75%) соответствуем 28 баллов.
Данный способ обязывает исследователя всегда одинаково проверять всех детей и четко оценивать, какая функция повторяется. При этом исследователю необходимо всегда самому добиваться ответного действия, а не полагаться на рассказ родителей для того, чтобы оценка была максимально объективной. Развитие каждого конкретного ребенка должно оцениваться по одной и той же шкале, тогда будет заметен прирост функций, другими словами, необходима однотипность исследований. Прирост навыков психомоторного развития у недоношенных детей с экстремально низкой массой тела (ЭНМТ) при рождении необходимо оценивать с учетом постконцептуального возраста.
Основные принципы стандартизации неврологического осмотра недоношенного ребенка:
1. Осмотр проводится при оптимальной температуре палаты около 24-26°С после 1-2 минутной адаптации ребенка в развернутом виде под лучистым источником тепла. При высокой температуре возможно получить реакцию мышечного гипотонуса, при низкой повышение тонуса и тремор.
2. Освещение должно быть симметричным по отношению к новорожденному ребенку, т.к. одностороннее освещение вызывает рефлекторную реакцию сужения зрачка и глазной щели.
3. Положение головы ребенка должно находиться в саггитальной плоскости.
4. Необходимо учитывать время, прошедшее с момента кормления ребенка, т.к. перед кормлением ребенок находится в гипогликемии, что сопровождается беспокойством, повышением мышечного тонуса, тремором. После кормления ребенок расслаблен и у него снижается мышечный тонус и ослабление рефлексов и реакций.
5. Необходимым правилом служит соблюдение стандартизации приемов и манипуляций. Тот или иной рефлекс или реакция могут быть получены различными приемами.
6. Психологическое состояние исследователя также имеет значение: необходимо учитывать психологическое свойство эмпатии у ребенка - возможность воспринимать состояние окружающих его людей (Sillivan), т.к. ребенок заметно реагирует на возбужденное или спокойное состояние исследователя.
7. Следующим этапом неврологического осмотра является квантификация результатов тестов. В соответствии с концепцией H.F.R.Prechtl неврологический осмотр может иметь конечный числовой результат, что подразумевает дифференциацию полученных данных (изменений мышечной силы, рефлексов, мышечного тонуса, координированных движений и т.д.).
8. Оформление полученных данных проводится в виде рутинного описания полученных результатов либо в стандартном бланке.
9. Проверка надежности и валидности теста является прерогативой разработчика теста, метода исследования и т.д., но не практического врача.
Задачи: повышение точности прогнозирования риска развития неврологического дефицита у недоношенных новорожденных в постконцептуальном возрасте 34-35 недели, улучшение достоверности прогноза их дальнейшего неврологического развития, своевременный подбор соответствующего тяжести поражения головного мозга комплекса лечебных мероприятий и улучшение качества жизни данной группы детей. Предложенный способ апробирован на базах ГАУЗ «Кемеровской областной детской клинической больницы имени Ю.А. Атаманова» и ГАУЗ «Кузбасская областная клиническая больница имени С. В. Беляева» «Областной клинический перинатальный центр им. Л.А. Решетовой» совместно с кафедрой педиатрии и неонатологии ФГБОУ ВО "Кемеровский государственный медицинский университет" Министерства Здравоохранения РФ. В исследование включили 98 недоношенных новорожденных (срок гестации 23-35 недель), у которых в первые 48-72 часа жизни у 31 (31,6%) артериальный проток не функционировал, у 67 (68,4%) функционировал. Критериями исключения были приняты: новорожденные с весом при рождении более 1500 г и гестационным возрастом более 35 недель, с тяжелой комбинированной патологией (врожденные пороки развития (в т.ч. сердца и нервной системы), острая хирургическая патология, сепсис).
Способ осуществляют следующим образом: проводят клинико-неврологическое обследование недоношенного новорожденного ребенка с постконцептуального возраста 26 недель до 35 недель и периодичностью каждые 2 недели. В первые 48-72 часа постнатальной жизни проводится нейросонография. В возрасте 48-72 часов жизни проводится эхокардиография с оценкой гемодинамики.
У всех обследованных в первые часы после рождения были проведены исследования кислотно-основного состава крови (КОС).
Всем обследованным выполнены инструментальные методы исследования в первые 48-72 часа постнатальной жизни. Функциональные и морфологические характеристики сердечной деятельности оценивались методом двухмерной эхокардиографии, допплер-эхокардиографии в импульсном режиме и режиме непрерывной волны, цветным допплеровским сканированием [Фейгенбаум, X. Эхокардиография: пер. с англ. X. Фейгенбаум; под ред. В.В. Митькова. - 5-е изд. - М.: Видар, 1999. - 512 с.]. Все данные этих исследований вносились в общую базу данных. Рентгенологическое исследование органов грудной клетки выполнялись в эти же декретированные сроки и учитывались такие характеристики как прозрачность легочной ткани, локальные тени и особенности сосудистого рисунка. Нейросонография выполнялась по стандартной методике [Ватолин К.В. Ультразвуковая диагностика заболеваний головного мозга у детей. - М., 1995. - 118 с.].
Статистический анализ
Статистическую обработку результатов исследований проводили с использованием программ Statistica for Windows фирмы StatSoft Inc., версия 10.0, и MedCalc 17.5.3.
В ходе исследования была использована множественная логистическая регрессия для оценки ассоциации исследуемых факторов с формированием ДНПР. Смысл логистической регрессии заключается в разделении линейной границей пространства значений обучающей выборки на две области соответствующих классов с учетом наличия или отсутствия ДНПР. Этим действием можно идентифицировать логистическую функцию (уравнение вероятности риска формирования события), то есть найти весовые коэффициенты к значениям предикторов. Результатом подстановки значений выборочного объекта в логистическую функцию является вероятность того, что он принадлежит к одному из заданных классов (наличие ДНПР). В настоящем исследовании зависимой переменной было отсутствие или наличие ДНПР, а к независимым отнесены все анализируемые факторы, представленные выше. В результате проведения множественной логистической регрессии было получено уравнение расчета риска формирования ДНПР, отраженного в коэффициенте риска формирования ДНПР. Необходимо отметить, что значимые Бэта - коэффициенты отражают относительное влияние фактора на зависимую переменную, а Б - коэффициенты - прогностическую значимость фактора, как предиктора.
Для оценки качества полученного уравнения использовали ROC-анализ. Были проанализированы параметры: AUC (area under curve) - площадь под кривой, показывающая диагностическую ценность показателя (0,9-1,0 - отличная; 0,8-0,9 - очень хорошая; 0,7-0,8 - хорошая; 0,6-0,7 - средняя; менее 0,6 - неудовлетворительная), специфичность и чувствительность фактора.
Вероятность ошибки первого рода была принята за 5%, а второго уровня - за 20%, соответственно уровень статистической значимости выявлялся при p<0,05, что соответствует стандартным требованиям.
Исследование причин формирования дефицита нервно-психического развития с использованием схемы оценки неврологического состояния недоношенных детей А.Б. Пальчика [Пальчик А.Б. Оценка неврологического статуса недоношенных детей. Методические рекомендации. СПб. 2008. 60 с.] показало большое количество предикторов и протекторов. Для уравнения расчета риска формирования дефицита НПР в 34-35 недель гестации было выбрано по 6 наиболее влиятельных (по коэффициенту бэта) на переменную «дефицит НПР есть» / дефицита НПР нет» предикторов и протекторов, с учетом, что их можно оценить и повлиять на них до наступления ожидаемого события (таблица 1). Примечание к таблице 1 - расшифровка сокращений в тексте. X1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11, X12 - для логистического уравнения.
Как видно из таблицы 1, основными предикторами дефицита НПР в 34-35 недель были показатели эхокардиографии в первые 48-72 часа постнатальной жизни. Это были отношения конечного диастолического размера (КДР) к площади поверхности тела (индекс КДР) и конечного диастолического объема (КДО) к площади поверхности тела (индекс КДО), чем выше были эти показатели, тем был выше риск дефицита НПР в 34-35 недель постнатальной жизни. Надо отметить, что показатели КДР и КДО без расчета индексов к площади поверхности тела были протекторами НПР в 34-35 недель гестации, чем выше КДР и КДО, тем меньше риск формирования дефицита НПР в 34-35 недель гестации. Соответственно индексы КДР и КДО, в данном случае, могут расти только за счет уменьшения площади поверхности тела, то есть, фактически, за счет прогрессирующей после рождения ЗВУР. Одним из показателей эхокардиографии в первые 48-72 часа постнатальной жизни, выступившим предиктором риска формирования дефицита НПР в 34-35 недель беременности, выступил индекс (отношение) левого предсердия к корню аорты (LA/Ao). Это отношение может увеличиваться как за счет увеличения левого предсердия, так и за счет уменьшения размера корня аорты. Это показатель манифестации ремоделирования левых отделов сердца в первые сутки после рождения глубоко недоношенных детей.
Гиповентиляция легких по результатам рентгенологического исследования грудной клетки (R-грамма) в первые 72 часа постнатальной жизни и алкалоз по данным КОС в этот же промежуток времени являются предикторами дефицита НПР в 34-35 недель гестации. Кроме того, из легочных факторов ателектазы в первые 72 часа постнатальной жизни являются значимыми предикторами дефицита НПР в 34-35 недель гестации.
Протекторами дефицита НПР в 34-35 недель гестации были преимущественно показатели эхокардиографии, указывающих на компенсаторные процессы в сердце в первые 72 часа жизни у детей, которые смогут адаптироваться по НПР к 34-35 недели гестации. Это были: толщина передней стенки правого желудочка (ТПСПЖ), фракция выброса левого желудочка (ФВЛЖ), аорто-легочные коллатерали, конечный диастолический объем и конечный диастолический размер. Данные рентгенологического исследования грудной клетки в первые 72 часа указывают на увеличенный кардио-торакальный индекс (КТИ) как протектора дефицита НПР в 34-35 недель гестации.
Тем самым, гемодинамические изменения в сердце в первые 72 часа жизни, значимо отразились на дефиците НПР в 34-35 недель гестации, но роль функционирующего артериального протока на этот процесс не была доказана.
По данным логистической регрессии было построено логистическое уравнения для расчета риска формирования дефицита НПР в 34-35 недель гестации у глубоко недоношенных детей: f(x) = ((exp(z)/1+exp(z))*100), где z = (1,253+0,012*X1+0,014*X2+0,312*X3+0,034*X4+0,542*X5+0,331*X6-0,871*Х12-0,165*Х11-0,016*Х10-0,444*Х9-0,115*Х8-0,157*Х7).
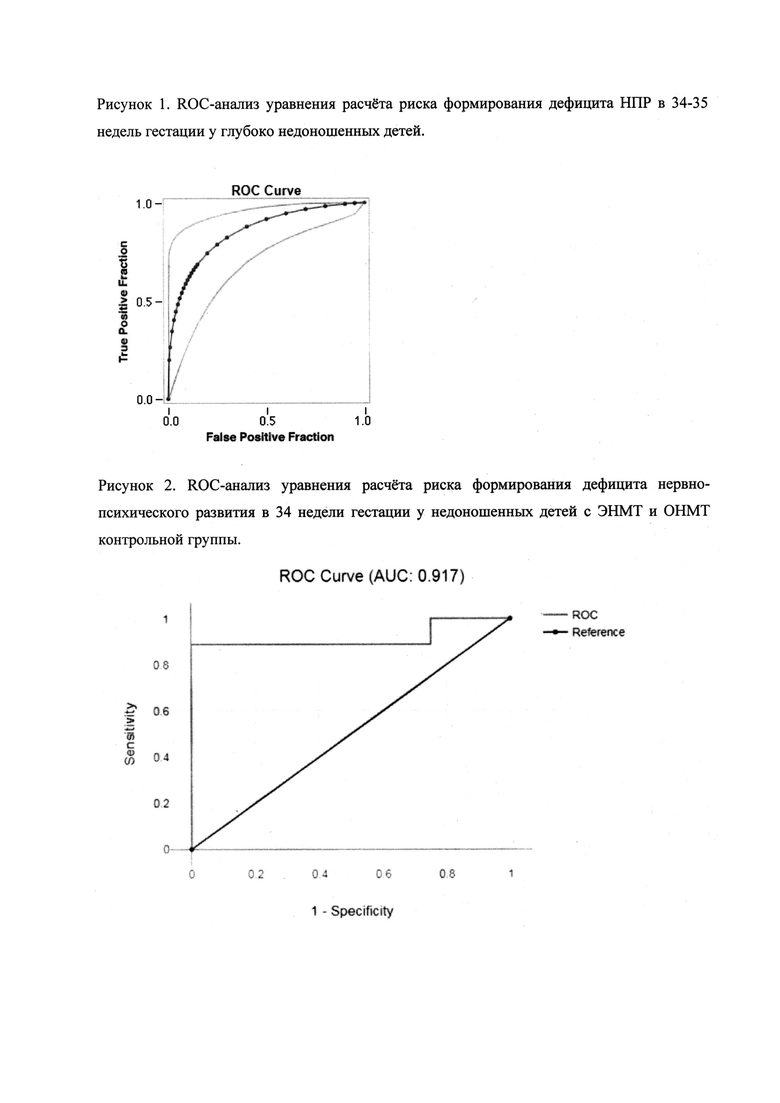
Полученное уравнение было также проверено на выборке глубоко недоношенных детей с дефицитом (ниже 28 баллов) НПР в 34-35 недель гестации (по методике Пальчика А.Б., 2008 г.) и без него с помощью ROC-анализа на онлайн калькуляторе http://www.rad.jhmi.Edu/jeng/javarad/roc /JROCFITi.html (рисунок 1).
Рисунок 1 - ROC-анализ уравнения расчёта риска формирования дефицита НПР в 34-35 недель гестации у глубоко недоношенных детей.
Как видно из рисунка 1, полученное логистическое уравнение значимо описывает взаимодействие предикторных и протекторных факторов с риском формирования дефицита НПР в 34-35 недель гестации у глубоко недоношенных детей. С помощью ROC-анализа установлено, что площадь под кривой была равна 0,852, что значимо отличалась от равновероятного (0,5) распределения признака (p<0,01). Чувствительность и специфичность полученного уравнения прогнозирования составляли 87% и 91% соответственно. Критерием разграничения был порог в 39,6%, свыше которого риск дефицита НПР в 34-35 недель гестации у глубоко недоношенных детей значимо возрастал и стремился к 100%.
Для проверки полученного уравнения было дополнительно проведено наблюдение за 22 детьми, рожденными в срок гестации от 21 до 28 недели, и с массой тела при рождении, находящейся в интервале 500-1400 грамм. В настоящем наблюдении были точно определены анамнестические критерии, показатели эхокардиографии и кислотно-щелочного состояния. У всех детей в 4 недели продолжал функционировать артериальный проток.
Исходя из этого уравнение расчета риска формирования дефицита нервно-психического развития в 34-35 недели несколько изменилось, в частности уменьшилось, но не добавилось, количество анализируемых показателей. Уравнение было следующее: f(x) = ((exp(z)/1+exp(z))*100), где z = (1,253+0,012*X1+0,034*X2-0,871*X3-0,165*X4-0,157*X5), где
X1 - Индекс КДР: отношение КДР (конечный диастолический размер, мм) к площади поверхности тела в 48-72 часа жизни (количественный показатель, мм/м2);
Х2 - BE по КОС, исследованному сразу после рождения (количественный показатель - дефицит оснований);
Х3 - КТИ - кардио-торакальный индекс в 48 часов после рождения (качественный показатель: норма - 0, увеличен - 1 (КТИ ≥55%);
Х4 - ТПСПЖ - толщина передней стенки правого желудочка в 48-72 часа (количественный показатель, в мм);
Х5 - КДР - конечный диастолический размер в 48-72 часа (количественный показатель, мм).
Для данного уравнения выполнен ROC-анализ (Рисунок 2 ROC-анализ уравнения расчёта риска формирования дефицита нервно-психического развития в 34 недели гестации у недоношенных детей с ЭНМТ и ОНМТ контрольной группы), который показал значимое отклонение кривой, ограничивающей площадь под ней (AUC) от равновероятного распределения признака (р = 0,001). Чувствительность уравнения составила 86%, а специфичность - 94%. Эти данные указывает на правомочность использования как первого, так и второго уравнения для расчета риска формирования дефицита нервно-психического развития в 34 недели гестации (по методике Пальчика А.Б., 2008 г.). Критерием разграничения был порог в 40%, свыше которого риск дефицита НПР в 34-35 недель гестации у глубоко недоношенных детей значимо возрастал и стремился к 100%.
Примечание к рисунку 2 - использован онлайн калькулятор https://datatab.net/statistics-calculator/roc-calculator.
Тем самым в предпочтительном варианте выполнения способа технически не сложная процедура сбора анамнеза и показателей лабораторных, инструментальных исследований, выполненных в первые сутки после рождения ребенка (эхокардиографию, рентгенографию, кислотно-щелочное состояние), не затратный по времени метод, не требующий дополнительных контрольных серий исследования.
В другом предпочтительном варианте проводится оценка риска развития ДНПР по предикторам, полученным в логистической регрессии.
Сущность отличий изобретения заключается в следующем. В способе анализа факторов анамнеза, показателей лабораторных, инструментальных исследований, выполненных в первые сутки после рождения ребенка (эхокардиографию, рентгенографию, кислотно-щелочное состояние), и отличающийся тем, что оценка факторов риска проводится в первые сутки после рождения ребенка, при этом прогностическими критериями считают предикторы и протекторы выявленные в логистической регрессии, а вероятный прогноз риска развития неврологического дефицита рассчитывают по формуле: Y = exp(z)/(1+exp(z))*100, где z = (1,253+0,012*Х1+0,034*Х2-0,871*Х3-0,165*Х4-0,157*Х5), где Y - вероятность риска неврологического дефицита (оцененного по методике Пальчика А.Б., 2008 г.) в 34-35 недели гестации (%), а Индекс КДР: отношение КДР (конечный диастолический размер, мм) к площади поверхности тела в 48-72 часа жизни (количественный показатель, мм/м2); Х2 - BE (base excess, дефицит оснований) по КОС (кислотно-основному состоянию), исследованному сразу после рождения (количественный показатель); Х3 - КТИ (кардио-торакальный индекс) в 48 часов после рождения (качественный показатель: норма - 0, увеличен - 1 (КТИ ≥55%)); Х4 - ТПСПЖ (толщина передней стенки правого желудочка) в 48-72 часа (количественный показатель, в мм); Х5 - КДР (конечный диастолический размер) в 48-72 часа (количественный показатель, мм). 1,253 - положительный свободный член логистической модели. Суммарная значимость вклада всех пяти предикторов была достоверная (p<0,05). Критерием разграничения был порог в 40%, свыше которого риск ДНПР в 34-35 недель гестации у глубоко недоношенных детей значимо возрастал и стремился к 100%.
Клинический пример 1
Пациент З., родился от второй беременности, течение которой на фоне врожденной миопатии ЭРБА, описторхоз-ассоциированным гепатитом, артериальной гипертензии. Рожден при сроке: 28 недель, масса тела при рождении 720 г. Общее состояние ребенка при рождении тяжелое. С рождения и до 5 суток ИВЛ, до 25 суток неинвазивная ИВЛ, дотация кислорода проводилась в течение 75 дней. С заместительной целью введен куросурф эндотрахеально болюсно, проводилась коррекция врожденной анемии трансфузией ЭМОЛТ (всего 5 трансфузий). Со вторых суток прогрессирование гуморальной активности крови, получал антибиотикотерапию (меронем + ванкомицин), иммунотерапию (пентаглобин), до трех суток дофамин. Клинически и рентгенологически течение БЛД. При рождении в неврологическом статусе выражены гипорефлексия и гипотония (синдром угнетения). В возрасте 1 месяца неврологически превалировали синдром вегето-висцеральных нарушений и формирующихся двигательных нарушений. Результаты эхокардиографии в 72 часа: правосформированное леворасположенное сердце без клапанных и септальных дефектов. ОАП регистрировался размером 2,5 мм. Наличие аорто-легочных коллатералей. Признаки гипертрофии миокарда: отношение конечного диастолического размера левого желудочка к размеру корня аорты = 2,1. Толщина стенки правого желудочка 7,6 мм, толщина МЖП 4,4 мм, ООО 3 мм, ФВЛЖ 71%, КДР 10 мм, сердечный выброс левого желудочка 158,7 мл/кг/мин, ТЗСЛЖ 1,5 мм. Результаты эхокардиографии в 1 месяц: сохраняется ОАП размером 1,1 мм, отношение конечного диастолического размера левого желудочка к размеру корня сохраняется = 2,1, аорто-легочные коллатерали визуализируются, толщина стенки правого желудочка 9,7 мм, толщина МЖП 4 мм, ООО 3,4 мм.
Рентгенологически при рождении признаки усиления легочного рисунка, с зонами гиповентиляции и наличием ателектазов. Рентгенологически в возрасте 1 месяца сохраняется усиление легочного рисунка и повышение прозрачности легочных полей. При рождении по данным нейросонографии отек головного мозга, в 1 месяц жизни признаки диффузных изменений паренхимы в перивентрикулярных отделах. По данным оценки нервно-психического развития в постконцептуальном возрасте 34 недели составил 25,5 баллов (при нормальном показателе 28 баллов). Проведен расчет риска развития неврологического дефицита по формуле: Y = exp(z)/(1+exp(z))*100, где z = (1,253+0,012*X1+0,034*X2-0,871*X3-0,165*X4-0,157*X5), где Y вероятность риска неврологического дефицита (оцененного по методике Пальчика А.Б., 2008 г.) в 34-35 недели гестации (%), который составил 62%.
Таким образом, можно сделать заключение, что полученный результат расчета риска развития ДНПР выше порога разграничения в возрасте 48-72 часов жизни совпадает с полученным результатами оценки нервно-психического развития по методике Пальчика А.Б. (2008 г.) в 34-35 недель постконцептуального возраста (отставание от нормальных показателей), что позволяет врачу прогнозировать ДНПР в более раннем периоде.
Клинический пример 2
Пациент Г., родился от 2 беременности и 2 родов при сроке 33 недель с массой тела 1490 г. После рождения состояние тяжелое. ИВЛ 3 суток, далее неинвазивная ИВЛ 2 дня, общая зависимость от дотации О2 4 дня. Перенес респираторный дистресс-синдром новорожденных, коньюгационную желтуху. Неврологически превалировал синдром угнетения ЦНС. Результаты эхокардиографии в 72 часа: правосформированное леворасположенное сердце без клапанных и септальных дефектов, ОАП не регистрировался, фракция выброса левого желудочка 73%, КДР 14 мм, сердечный выброс левого желудочка 370 мл/кг/мин, отношение конечного диастолического размера левого желудочка к размеру корня аорты = 2,5, толщина стенки правого желудочка 10 мм, толщина межжелудочковой перегородки (МЖП) 1,7 мм, ТЗСЛЖ 2,4 мм, открытое овальное окно (ООО) 2 мм. Результаты эхокардиографии в 1 месяц: ОАП не визуализируется, отношение конечного диастолического размера левого желудочка к размеру корня = 2,5, аорто-легочные коллатерали визуализируются, фракция выброса левого желудочка 75%, КДР 18,3 мм, сердечный выброс левого желудочка 786 мл/кг/мин, толщина стенки правого желудочка 2,6 мм, толщина МЖП 3,3 мм, ООО 3,8 мм. Рентгенологически при рождении признаки усиления легочного рисунка и наличие ателектазов, повышение прозрачности легочных полей. По данным оценки нервно-психического развития в постконцептуальном возрасте 34-35 недель составил 28 баллов (при нормальном показателе 28 баллов).
Проведен расчет риска развития неврологического дефицита по формуле: Y = exp(z)/(1+exp(z))*100, где z = (1,253+0,012*X1+0,034*X2-0,871*X3-0,165*Х4-0,157*Х5), где Y - вероятность риска неврологического дефицита (оцененного по методике Пальчика А.Б., 2008 г.) в 34-35 недели гестации (%), который составил 12,5%, что является ниже порогового значения. Таким образом, можно сделать заключение, что полученный результат расчета риска развития ДНПР ниже порога разграничения в возрасте 48-72 часов жизни совпадает с полученным результатами оценки нервно-психического развития по методике Пальчика А.Б. (2008 г.) в 34-35 недель постконцептуального возраста (нормальный показатель), что также позволяет врачу прогнозировать ДНПР в более раннем периоде.
Представленные клинические примеры показывают эффективность патентуемой формулы для оценки риска развития ДНПР.
Изобретение относится к медицине, а именно к педиатрии и неонатологии, и может быть использовано для прогнозирования риска развития неврологического дефицита у глубоко недоношенных детей с экстремально и очень низкой массой тела и с функционирующим артериальным протоком. Определяют показатель дефицита оснований (ВЕ) по КЩС сразу после рождения, в первые 48 часов после рождения определяют кардио-торакальный индекс (КТИ), в 48-72 часа жизни определяют показатели конечного диастолического размера (КДР), индекса КДР, толщины передней стенки правого желудочка (ТПСПЖ). На основании полученных данных определяют вероятность риска развития неврологического дефицита (Y) по заданной формуле. При показателе Y более 40% прогнозируют высокий риск развития неврологического дефицита. Способ обеспечивает возможность своевременного подбора соответствующего тяжести поражения головного мозга комплекса лечебных мероприятий, что позволяет улучшить качество жизни глубоко недоношенных детей путем повышения точности прогнозирования риска развития неврологического дефицита у данной группы детей за счет оценки совокупности наиболее значимых показателей. 2 ил., 2 пр.
Способ прогнозирования риска развития неврологического дефицита у глубоко недоношенных детей с экстремально и очень низкой массой тела и с функционирующим артериальным протоком, включающий анализ показателей лабораторных и инструментальных исследований - эхокардиографии, рентгенографии, кислотно-щелочного состояния (КЩС), отличающийся тем, что определяют показатель дефицита оснований (BE) по КЩС сразу после рождения, в первые 48 часов после рождения определяют кардиоторакальный индекс (КТИ), в 48-72 часа жизни определяют показатели конечного диастолического размера (КДР), индекса КДР, толщины передней стенки правого желудочка (ТПСПЖ), затем на основании полученных данных определяют вероятность риска развития неврологического дефицита (Y) по формуле:
Y = exp(z)/(l+exp(z))*100;
где z = 1,253+0,012*Х1+0,034*Х2-0,871*ХЗ-0,165*Х4-0,157*Х5;
1,253 - положительный свободный член логистической модели;
XI - индекс КДР, мм/м2;
Х2 - количественный показатель BE по КОС;
ХЗ - показатель КТИ: норма - 0, увеличение КТИ ≥ 55% - 1;
Х4 - ТПСПЖ, мм;
Х5 - КДР, мм;
и при показателе Y более 40% прогнозируют высокий риск развития неврологического дефицита.
| Способ прогнозирования риска развития неврологического дефицита у недоношенных новорожденных с гипоксическим поражением головного мозга | 2016 |
|
RU2635461C1 |
| Способ раннего прогнозирования риска развития двигательных нарушений у недоношенных новорожденных, рожденных с низкой и экстремально низкой массой тела, с перинатальными гипоксически-ишемическими поражениями головного мозга | 2017 |
|
RU2692670C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ДЕТСКОГО ЦЕРЕБРАЛЬНОГО ПАРАЛИЧА У НЕДОНОШЕННЫХ НОВОРОЖДЕННЫХ С ЭКСТРЕМАЛЬНО НИЗКОЙ МАССОЙ ТЕЛА ПРИ РОЖДЕНИИ | 2014 |
|
RU2548737C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ДЕТСКОГО ЦЕРЕБРАЛЬНОГО ПАРАЛИЧА У ДЕТЕЙ С МАССОЙ ТЕЛА ПРИ РОЖДЕНИИ МЕНЕЕ 1500 Г | 2010 |
|
RU2432121C1 |
| МИРОНОВА А.К | |||
| и др | |||
| Особенности нервно-психического развития недоношенных детей, родившихся с очень низкой и экстремально низкой массой тела | |||
| Российский вестник перинатологии и педиатрии | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| ЗВЯГИНА Ж.А | |||
| и др | |||
Авторы
Даты
2025-02-25—Публикация
2024-03-06—Подача