Изобретение относится к медицинской технике, а именно к устройствам, применяемым в травматологии и ортопедии для внутрикостного скрепления отломков. Известен внутрикостный фиксатор, содержащий стержень с прорезями и помещенными в нем спицами 1. Однако известный фиксатор не обеспечивает жесткой фиксации отломков с плотным кортикальным слоем и неудобен в эксплуатации. Цель изобретения - повышение прочности фиксации отломков с плотным кортикальным слоем и снижение травматичности операции. Указанная цель достигается тем, что во внутрикостном фиксаторе, содержащем стержень с прорезями и помещенными в нем спицами, стержень выполнен монолитным, прорези выполнены в виде направляющих желобов и каналов с дугообразными прорезями, расположенными под углом 5-40° к оси стержня, при этом каналь расположены по обоим концам желобов. На фиг. 1 изображен внутрикостный фиксатор; на фиг. 2 - то же, со смещением; на фиг. 3 - то же, в рабочем состоянии при предельных углах дугообразных прорезей. Внутрикостный фиксатор содержит монолитный стержень 1 с продольными направляющими желобами 2, каналы 3 с дугообразными прорезями 4, расположенными под углом 5-40° к оси стержня 1, при этом каналы 3 расположены по обоим концам продольных желобов 2, а также спицы 5. Внутрикостный фиксатор используют следующим образом. Перед операцией подбирают стержень соответствующей длины и диаметра и спицы 5 диаметром 2 мм и длиной, превыщающей длину стержня 1 не менее чем на 50 мм (обычно используют спицы, выпускаемые промыщленностью к аппарату Илизарова). При поперечном диафизарном перело.ме, например, бедра производят закрытую или открытую репозицию отломков и скрепляют их стержнем 1, проведенным в костно-мозговой канал через операционную рану в надвертельной области. При введении стержень 1 ориентируют таким образом, чтобы направляющие желобы 2 и каналы 3 располагались вдоль переднебоковых и заднебоковых поверхностей. После проведения стержня 1 в костно-мозговой канал обоих отломков, отступя на 5 мм от выступающей над костью головки стержня и ориентируясь по направляющим насечкам, с помощью дрели вводят в направляющий канал 3 через его дугообразную прорезь 4 спицу 5, проводят ее по направляющему желобу 2 и подводят к направляющему каналу 3 у дистального конца стержня. По увеличению сопротивления вводимой спицы 5 определяют момент прохождения спицы 5 через канал 3, после этого продвигают спицу 5 еще на 20-30 мм и введение прекращают. Аналогично вводят все спицы. Делают контрольный рентгеновский снимок, по которому определяют место положения концов спиц 5 в дистальном отломке и проводят соответствующую коррекцию (продвигают спицы глубже или, наоборот, извлекают их, если конць их выступают за пределы кости). После установки всех спиц из их хвостовой части, выступающей над костью в надвертельной области, формируют фиксатор путем закручивания конца спицы в виде пружины до упора в кость (1,5-2 витка). Рану зашивают наглухо. Дополнительная внешняя иммобилизация не требуется. Со второго дня операции можно начинать активное восстановительное лечение. Удаление внутрикостного фиксатора осуществляют в обратном порядке - вначале удаляют спицы, затем стержень. Предлагаемый внутрикостный фиксатор можно использовать при различных видах переломов длинных трубчатых костей, для остеосинтеза переломов медиальной шейки бедра, а также для артродеза любого сустава. Таким образом, применение предлагаемого внутрикостного фиксатора обеспечивает проведение спицы в плотный вертикальный слой диафиза кости и прочную фиксацию костных ртломков. Благодаря этому сокращаются сроки операции, снижается ее травматичность, а сроки стационарного лечения сокращаются в 1,5-2 раза.
| название | год | авторы | номер документа |
|---|---|---|---|
| УСТРОЙСТВО Н.В.ВЫГОВСКОГО ДЛЯ ОСТЕОСИНТЕЗА БЕДРЕННОЙ КОСТИ | 1995 |
|
RU2118134C1 |
| УСТРОЙСТВО ДЛЯ ЛЕЧЕНИЯ ТРУБЧАТЫХ КОСТЕЙ ПРИ ИХ ПЕРЕЛОМАХ | 2000 |
|
RU2186544C2 |
| Внутрикостный фиксатор | 1982 |
|
SU1082416A1 |
| КОМПРЕССИОННО-ДИСТРАКЦИОННЫЙ АППАРАТ | 1993 |
|
RU2068241C1 |
| Способ малоинвазивного блокируемого остеосинтеза проксимальных переломов бедренной кости и устройство для его осуществления | 2015 |
|
RU2649465C2 |
| Способ блокирования интрамедуллярного блокируемого стержня | 2022 |
|
RU2814371C2 |
| Малоинвазивный способ остеосинтеза медиальных переломов шейки бедренной кости | 2024 |
|
RU2826771C1 |
| ВНУТРИКОСТНЫЙ ФИКСАТОР | 2003 |
|
RU2261061C1 |
| УСТРОЙСТВО ДЛЯ ОСТЕОСИНТЕЗА ЛОКТЕВОГО ОТРОСТКА | 1993 |
|
RU2083176C1 |
| УСТРОЙСТВО ДЛЯ ИНТРАМЕДУЛЛЯРНОГО ОСТЕОСИНТЕЗА | 2003 |
|
RU2255696C1 |

ВНУТРИКОСТНЫЙ ФИКСАТОР, содержащий стержень с прорезями и помещенными в кем спицами, отличающийся тем, что, с целью повыщения прочности фиксации отломков с плотным кортикальным слоем и снижения травматичности операции, стержень выполнен монолитным, прорези выполнены в виде направляющих желобов и каналов с дугообразными прорезями, расположенными под углом 5-40° к оси стержня, при этом каналы расположены по обоим концам желобов. Л п Jl.f 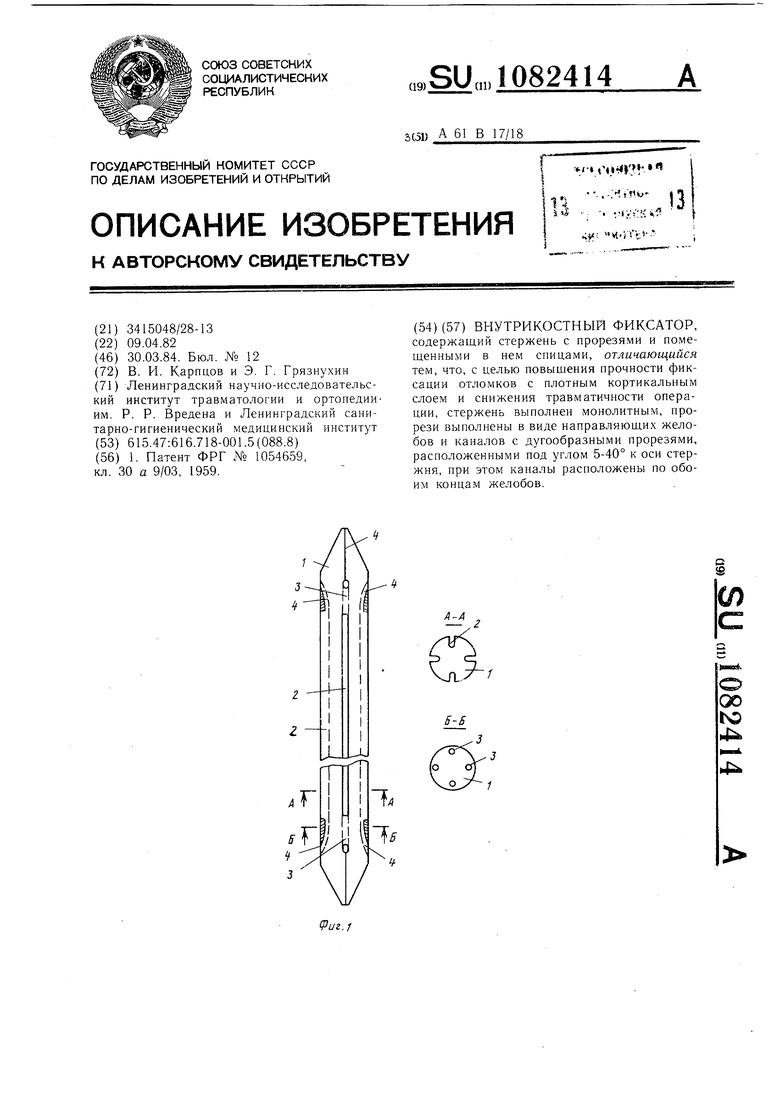
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Регулируемая тепловая труба | 1982 |
|
SU1054659A1 |
| Способ обработки медных солей нафтеновых кислот | 1923 |
|
SU30A1 |
Авторы
Даты
1984-03-30—Публикация
1982-04-09—Подача