Изобретение относится к медицине, а именно к неонатологии, реаниматологии и невропатологии, и может быть использовано для диагностики внутричерепных кровоизлияний у новорожденных детей.
Несмотря на значительные успехи, достигнутые в области родовспоможения, частота родовой внутричерепной травмы остается высокой и среди причин смерти неонатального периода занимает первое место, составляя 24-54% .
По данным ВОС (1975), ежегодно рождается 120 млн. детей, 1% из которых страдает внутричерепной родовой травмой, около 300000 из них умирают и столько же имеют тяжелые последствия в виде умственной и физической отсталости, детских церебральных параличей, эпилептических припадков и других нарушений, обусловливающих глубокую их инвалидизацию.
Внутричерепная родовая травма - это собирательное понятие, включающее неоднородные по этиологии, патогенезу и многообразные по тяжести течения и клинической картине изменения ЦНС, обусловленные большим диапазоном нарушений мозгового кровообращения - от незначительных гемодинамических расстройств до тяжелых внутричерепных кровоизлияний (Бадалян Л. О. , 1984).
По данным американских авторов (Пелок, Майер, 1984) и в отечественных публикациях (Гаврюшов, Елизарова, 1984, 1986) усматривается прямая причинно-следственная связь между хронической внутриутробной, интранатальной гипоксией и родовой травмой. У 60-70% детей, перенесших антенатальную гипоксию, отмечалась церебральная или спинальная родовая травма, а иногда церебро-спинальное поражение ЦНС.
Доказано, что внутриутробная гипоксия при отсутствии каких-либо механических воздействий на мозг плода может являться причиной тяжелых нарушений и множественных кровоизлияний в мозг. В зависимости от степени тяжести повреждения внутричерепная родовая травма заключается в функциональных нарушениях или вызывает необратимые морфологические изменения - очаги ишемического некроза, обширные кровоизлияния и другие.
Результаты многочисленных исследований подтверждают чрезвычайную трудность диагностики внутричерепных кровоизлияний у новорожденных. Существует целы ряд параклинических исследований, помогающих подтвердить предложение клиницистов о внутричерепной геморрагии: осмотр глазного дна в первые дни жизни ребенка, люмбальная пункция, ЭЭГ, нейросонографическое и томографическое обследование и т. д.
Однако, ни одно исследование не лишено недостатков. Отек ретины и очаговые кровоизлияния, обнаруживаемые при осмотре глазного дна новорожденного, не являются патогномоничными для внутричерепных кровоизлияний, они могут встречаться и при отсутствии таковых (Божков Л. К. , 1983).
По данным М. Б. Цукер (1978, 1986), Л. К. Божкова (1983), Л. О. Бадаляна (1884) получение ксантохромного и прозрачного ликвора не позволяет отрицать диагноз внутричерепного родового кровоизлияния; при аутопсии выявляются субарахноидальные и интравентрикулярные кровоизлияния со свернувшейся в желудочках кровью. Эпидуральные, субдуральные кровоизлияния, геморрагические инсульты в области гемисфер мозга и подкорковых структур мозга вообще не дают изменения спинно-мозговой жидкости. Таким образом, только исследование ликвора не позволят с точностью диагностировать внутричерепную геморрагию.
Картина ЭЭГ у новорожденных при внутричерепных родовых кровоизлияниях не отличается строгой специфичностью. Все процессы, сопровождающиеся гипоксией, могут характеризоваться, так же как и интракраниальные геморрагии появлением медленных (дельта) волн, что затрудняет дифференциальную диагностику внутричерепных родовых кровоизлияний на основании ЭЭГ-обследования (Божков Л. К. , 1983; Э. Парайц - Й. Сенаши, 1980).
Введение в практику компьютерной томографии (КТ) для исследования черепа повысило возможности дифференциальной диагностики внутричерепных родовых кровоизлияний у новорожденных.
Недостатками этого метода являются высокая стоимость оборудования и невозможность обследования новорожденных на месте, в то время, как этот контингент больных нуждается в проведении искусственной вентиляции легких с целью ликвидации дыхательных расстройств и поддержания важных витальных функций. Следует отметить небезопасность этого метода (R-излучение), что исключает динамическое наблюдение за новорожденным (Э. Парайц - Й. Сенаши, 1980, Божков Л. К. , 1983).
В последние годы широко применяется ультразвуковое исследование - секторальная эхоэнцефалография (нейросонография). Метод достаточно прост, безопасен, позволяет выявить перивентрикулярные кровоизлияния, определить их размеры, распространение и эволюцию кровоизлияния, но является малоинформативным в случаях подозрения на другую топическую локализацию внутричерепной геморрагии - субдуральну, субарахноидальную, кровоизлияние в глубине структуры вещества мозга (Медведев М. В. , Хрусталева О. П. Мачинская Е. А. , 1986; Мачинская Е. А. , Хрусталева О. П. , Рыбальская И. Н. , 1987).
В качестве прототипа избран способ диагностики внутричерепных родовых кровоизлияний у новорожденных путем исследования периферического мазка крови и определения в нем измененной формы лейкоцитов; при их количестве более 15% от общего числа диагностируют кровоизлияние.
Недостатки данного способа следующие.
Способ непригоден для диагностики внутричерепных родовых кровоизлияний в острую фазу процесса. Известно, что описываемое изменения в лейкоцитах характерны для уже гибнущих клеток (Мясников А. Л. , 1957). Пикноз ядра, вакуолизация протоплазмы, а также приобретение ею вида однородной беззернистой массы возникают при длительном течении процесса. Т. о. , по изменениям лейкоцитов нельзя говорить о наличии кровоизлияния в первые часы после его возникновения, что лишает метод оперативности и не позволяет экстренно решить вопрос о тактике ведения и адекватном лечении новорожденного.
Описываемые изменения формы лейкоцитов в периферическом мазке кров не являются специфичными для родовых внутричерепных кровоизлияний. При целом ряде патологических состояний, сопровождающихся интоксикацией и глубокими метаболическими сдвигами в тканях организма новорожденного, а именно при пневмониях (в том числе внутриутробных, ателектатических, мекониально-аспирационных), гнойно-воспалительных заболеваниях, вирусных инфекциях и других, могут встречаться аналогичные изменения в лейкоцитах. Не указывается, какие именно лейкоциты подвергаются соответствующим изменениям: полиморфноядерные (нейтрофилы, эозинофилы, базофилы), моноциты, лимфоциты. Известно, что каждый из трех перечисленных классов лейкоцитов в норме и патологии имеет характерный вид и несет различную функциональную нагрузку. В характеристике любого форменного элемента должны указываться его точные размеры. В прототипе предлагается только описательная характеристика измененных лейкоцитов. Таким образом, могут возникнуть затруднения в дифференциальной диагностике для врача-лаборанта при микроскопии периферического мазка крови.
Цель изобретения - ранняя диагностика родовых внутричерепных кровоизлияний.
Это достигается тем, что у новорожденного в спинно-мозговой жидкости (СМЖ) определяют уровень протеолитической активности (активности катепсина D) и при уровне ее выше 6,9 нмоль тирозина/мл˙ мин диагностируют внутричерепное родовое кровоизлияние.
В мозге функционирует в основном тот же регуляторный механизм деградации белков, что и в других тканях.
Для регуляции обмена белков в клетке важен их многоступенчатый распад. Этот процесс определяется двумя факторами: наличием протеолитических ферментов и доступных субстратов. Предполагается, что катепсин D, нейтральные протеиназы действуют последовательно.
Повышение активности протеиназ является одним из важнейших механизмов, обеспечивающих развитие процессов альтерации при различных экстремальных состояниях. В том числе установлено, что при различных поражениях ЦНМ (рассеянный склероз, экспериментальная энцефалоишемия, опухоль ЦНС, коматозное состояние, после тяжелых черепно-мозговых травм) отмечается повышение протеолитической активности ферментов в тканях мозга (Gabriescu, 1975, 1978; Einstein, et al, 1972; Smith, 1978; Bowen, Davison, 1974; Norton et al, 1977; Cammer et al, 1977, 1978).
При кровоизлияниях выход форменных элементов из сосудистого русла сопровождается их повреждением, активацией лизосомальных ферментов, в основном за счет кислых протеиназ. Протеолитическая активность СМЖ значительно увеличивается.
Очевидно, что повышение протеолитической активности в спинно-мозговой жидкости может служить достаточно информативным тестом для диагностики внутричерепных родовых кровоизлияний.
Способ осуществляется следующим образом.
У новорожденного ребенка производят в асептических условиях спинно-мозговую пункцию. В полученной СМЖ (0,6 мл) определяют протеолитическую активность катепсинов D по методу, предложенному Ф. И. Комаровым, Б. Ф. Коровкиным, В. Г. Мельниковым (1976).
В опытную пробирку вносят 0,25 мл ликвора и 0,15 мл 3% -ного раствора гемоглобина в 0,1 М ацетатном буфере рН 5,0. Реакционную смесь инкубируют при 37оС 30 мин. Реакцию останавливают добавлением 0,6 мл 8% -ной трихлоруксусной кислоты. Одновременно ставят контрольные пробы на оптическую плотность субстрата и исследуемого материала. С этой целью по 0,25 мл исследуемого материала вносят в пробирку, добавляют 0,15 мл раствора гемоглобина и сразу осаждают белок раствором трихлоруксусной кислоты. Затем инкубируют в термостате вместе с опытной пробой. Опытные и контрольные пробы выдерживают при 4оС 30 мин и центрифугируют 10 мин при 4000 об/мин. Измеряют оптическую плотность при 280 нм на спектрофотометре. Результаты выражают в нмоль тирозина/мл ˙мин, используют калибровочную кривую. Весь анализ с расчетом занимает 1 ч 30 мин.
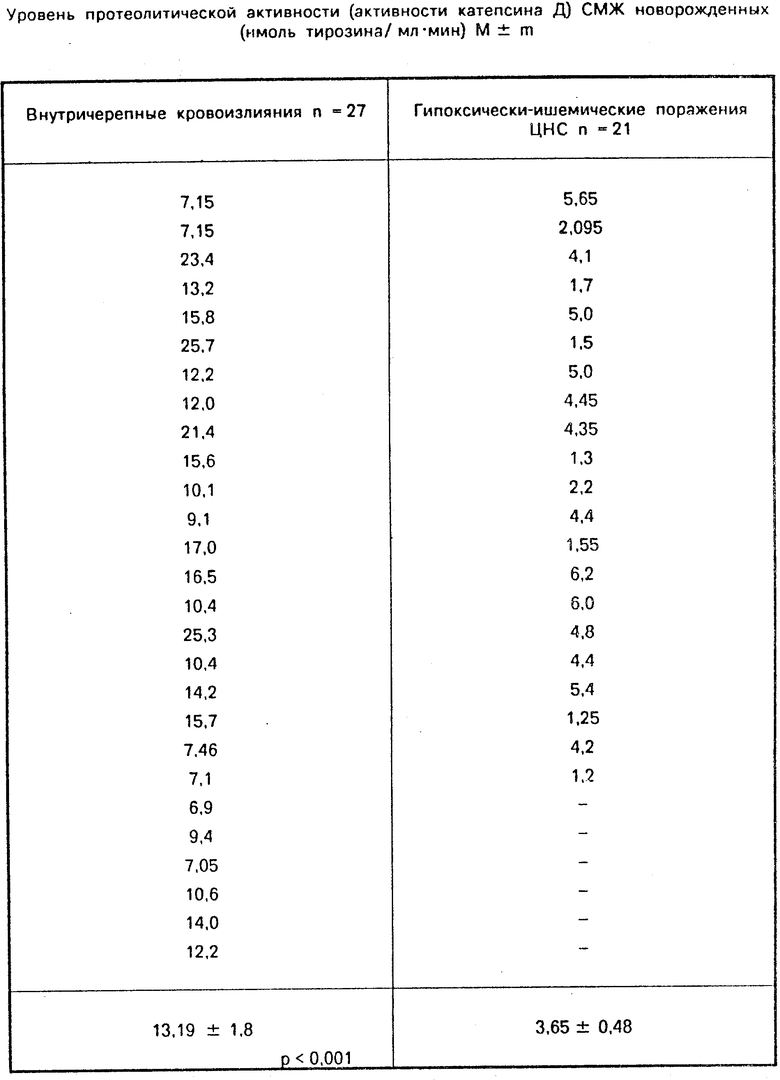
Сопоставление протеолитической активности (активности катепсина D) СМЖ всех обследованных новорожденных (48) с клиническим состоянием и другими методами параклинического обследования (офтальмоскопия, нейросонография, люмбальная пункция), а также в ряде случаев аутопсия (34) позволили утверждать, что при уровне протеолитической активности ликвора (активности катепсина D выше 6,9 нмоль тирозина/мл ˙мин достоверно диагностировали внутричерепное родовое кровоизлияние.
П р и м е р 1. Ребенок П-ва, родилась 13.04.90 г. в 0 ч 30 мин. Беременность I, протекала с гестозом I половины, ОРВИ в 18 недель. Роды I срочные, стремительные. Масса тела при рождении 3200 г, длина 50 см. Оценка по шкале Апгар 6-8 баллов. При осмотре невропатолога в роддоме: крик болезненный, гиперэстезия; спонтанный рефлекс Моро; крупноразмашистый тремор конечностей; головка округлая, незначительно конфигурирована, родовой отек; ЧМИ - гл. щели D= S, зрачки округлой формы, D= S, диаметр 0,3 см, реакция на свет, корнеальный рефлекс сохранены, с-м Грефе положительный, периодически сходящееся косоглазие, н/складки симметричны, язык по средней линии; мышечная дистония, сухожильные рефлексы оживлены, S ≥ D, спинальные автоматизмы: рефлекс опоры, шаговый, Бауэра несколько снижены.
Через 18 ч появились запрокидывание головки, клонус правой ножки, тонико-клонические судороги. Девочка 14.04.90 переведена в реанимационное отделение. Люмбальная пункция (14.04.90): ликвор ксантохромный, прозрачный вытекает под давлением. Выведено 2,0 мл ликвора. Протеолитическая активность (активность катепсина D) 6,9 нмоль тирозина/мл ˙мин. Консультация окулиста: (14.04.90): ангиопатия сетчатки.
Нейросонография (14.04.90): во фронтальной и саггитальной плоскостях лоцируются несколько асимметричные структуры мозга; отмечается расширение переднего рога правого желудочка, сосудистое сплетение справа расширено, гиперэхоплотное, края неровные, края неровные, перивентрикулярный отек; ЖИ - 34% , полости III и IV желудочков свободны, нерасширены.
В отделении ребенок получал лечение: витамин Е 10% - 0,3 мл в/м, ГОМК 20% - 1,0 мл, чередуя через 4 ч с реланиумом - 0,3 мл в/в, викасол, дицинон, Mg. Sulf. -25% -0,5 мл в/в капельно, витамины группы B, C, глюкозу 20% и 10% с компонентами, кавинтон 1,0 в/в капельно, свежезамороженную плазму, антибактериальную терапию, увлажненный кислород через канюли. Ребенок кормился через зонд. 20.04.90 г. девочка переведена в отделение патодогии новорожденных с диагнозом: гипоксически-травматическое поражение ЦНС, острый период, тяжелое течение, ПВК II степени справа, гипертензионный синдром, судорожный с-м.
П р и м е р 2. Ребенок К-ва, родилась 18.04.90 г. в 23 ч 40 мин от женщины, страдающей диффузиотоксическим зобом. Беременность II, протекала с гестозом I, II половины, явлениями фето-плацентарной недостаточности. Роды II срочные. Девочка родилась с внутриутробной гипотрофией I степени. Масса тела 2200 г, длина 50 см. Оценка по шкале Апгар 0-1 балл. Реанимационные мероприятия в родзале в полном объеме. Состояние при рождении тяжелое. Отмечалась резкая конфигурация головки, захождение теменных и затылочных костей. Б. р. 0,5 х 0,5 см. Крик болезненный. При плаче появлялся периоральный и акроцианоз. На коже лица мелкоточечные кровоизлияния, кровоизлияния в склеры. В легких дыхание пуэрильное, проводится во все отделы Тоны сердца приглушены, тахикардия, ЧСС - 160 в мин. Живот мягкий, печень у края реберной дуги. Селезенка не пальпируется. В неврологическом статусе: ЧМИ - гл. щели D= S, горизонтальный, мелкоразмашистый нистагм. Зрачки округлой формы, диаметр 0,3 см, D= S. Реакция зрачков на свет - прямая и содружественная - живая. Корнеальный рефлекс вызывается, несколько вялый. Мышечная диффузия гипотония, арефлексия, D= S. Рефлексы орального и спинального автоматизма угнетены.
Через 6 ч общее состояние ребенка ухудшилось: стал постанывать, в течение 2 ч дал дважды апноэ. Появилась загруженность. 19.04.90 г. консультирован окулистом: на гл. дне - отек сетчатки, полосчатое кровоизлияние справа. При люмбальной пункции получено 0,8 мл резко ксантохромного ликвора, вытекавшего частыми каплями. 19.04.90 г. протеолитическая активность (активность катепсина D - 7,05 нмоль тирозина/ мл ˙мин.
Нейросонография: в саггитальной и фронтальной плоскостях лоцируются симметричные структуры мозга; в парасаггитальной плоскости и справа и слева отмечается расширение сосудистых сплетений повышенной эхоплотности; слева в парасаггитальной проекции в перивентрикулярной области определяется эхопозитивное округлое образование, по плотности приближающееся к кости, сообщающееся с полостью желудочка; во фронтальной проекции в полости боковых желудочков лоцируются уплотненные сосудистые сплетения, слева латерально от бокового желудочка - эхопозитивное образование, вплотную прилегающее к желудочку; третий желудочек, сильвиев водопровод расширены; тень мозжечка и намет мозжечка уплотнены, усиленная пульсация сосудов. Клинический диагноз: перинатальное гипоксически-травматическое поражение ЦНС, острый период, тяжелое течение, внутричерепное кровоизлияние, гипертензионный синдром, коматозное состояние; гипотрофия I степени.
В отделении ребенок получал следующее лечение: респираторную терапию (ИВЛ), дигидратационную терапию (сернокислая магнезия 25% -0,5, в/в кап. , лазикс - 0,3, в/в стр. ), пирацетам 20% -1,0 в/в кап. , вит. Е 10% - 0,3, в/м, вит. группы B, антигеморрагическое лечение (вит. С 5% , дицинон, свежезамороженная плазма), инфузионную терапию в объеме 60 мл на кг массы в сутки. 20.04.90 г. при явлениях острой сердечно-сосудистой недостаточности, несмотря на проводимые реанимационные мероприятия, ребенок экзитировал. Патоморфологический диагноз: основной - интранатальная асфиксия, субэпендимарные кровоизлияния с прорывом в желудочковую систему, обширные субнарахноидальные кровоизлияния коры головного мозга и мозжечка; сопутствующий - в/у гипотрофия.
П р и м е р 3. Ребенок П-н, родился 04.05.90 г в 0 ч 40 мин у женщины 38 лет, страдающей ожирением III степени; гипертонической болезни IIA степени. Беременность V (I беременность - роды живым доношенным ребенком, II-IV беременности - мед. аборты), настоящая беременность протекала с гестозом I-II половины, гестационным пиелонефритом. Роды II, срочные, слабость родовой деятельности, стимуляция окситоцином. В связи с явлениями острой интранатальной асфиксии плода произведено Кесарево сечение в нижнем сегменте матки. Масса тела при рождении 2800 г, длина 51 см. Оценка по шкале Апгар 3-6 баллов. Под контролем прямой ларингоскопии из трахеи удален аспирированный меконий.
В неврологическом статусе: головка округлая, швы открытые, Б. р. 1,5 х 1,0 см. Крик громкий, несколько болезненный. Периодически спонтанный рефлекс Моро. ЧМИ - гл. щели D= S. Мелкоразмашистый горизонтальный нистагм в обе стороны, перемежающееся, сходящееся косоглазие. Зрачки округлой формы, D= S, диаметр 0,3 см. Реакция на свет, корнеальный рефлекс сохранены. Умеренный диффузный гипертонус, гиперрефлексия, D= S. Оральные и спинальные автоматизмы несколько усилены. Симптом "плетения косы", легкая пяточно-варусная установка стоп. Дыхание ритмичное, одышка смешанного характера, цианоз кожных покровов. Перкуссия легких - без особенностей, аускультативно в легких обилие разнокалиберных хрипов.
В связи с нарастанием дыхательных расстройств на 2-е сутки жизни ребенок был переведен в отделение реанимации, с 05.05.90 г - на ИВЛ.
Люмбальная пункция (05.05.90 г): ликвор получен в количестве 0,5 мл, вытекает редкими каплями, прозрачный слегка ксантохромный. Протеолитическая активность (активность катепсина D СМЖ (05.05.90 г. ) - 6,2 нмоль тирозина/мл˙ мин.
Консультация окулиста (05.05.90 г): отек сетчатки обоих глаз.
Рентгенография органов грудной клетки (05.05.90 г): патологии не выявлено.
Нейросонография (05.05.90 г): выраженный отек паренхимы головного мозга, сосудистые сплетения боковых желудочков отечны, отмечается незначительное расширение переднего рога правого бокового желудочка.
Клинический диагноз: гипоксически-ишемическое поражение ЦНС, острый период, тяжелое течение, гипертензионный синдром, с-м пирамидной недостаточности; СДР центрального генеза, мекониально-аспирационный синдром, осложнившийся мекониально-аспирационной пневмонией.
В отделении получал лечение: антигеморрагическая терапия (викасол 1% - 0,2 в/м, вит. С 5% 1,0 в/в струйно), антиоксиданты (витамин Е 10% - 0,2 в/м, пирацетам 20% 1,0, в/в кап. ), эуфиллин 2,4% - 0,5, АТФ 1% 0,1, кокарбоксилаза 25 мг, витамины B2, B6 aa 0,5 в/в струйно, магния сульфат 25% - 1,0 в/в капельно, антибактериальная терапия (амикацин, в/в), фенобарбитал 0,003 х 3 раза в сутки, инфузионная терапия в объеме 50-60 мл на кг в сутки (10% -ная глюкоза, альбумин). Ребенок получал парентеральное питание.
08.05.90 г. наступила остановка сердечной деятельности. Несмотря на проводимые реанимационные мероприятия, восстановить сердечную деятельность не удалось.
Патолого-анатомический диагноз: хроническая внутриутробная гипоксия плода, интранатальная асфиксия, двусторонняя мелкоочаговая мекониально-аспирационная пневмония, множественные дистрофические изменения внутренних органов.
Т. о. , приведенные конкретные клинические примеры подтверждают работоспособность предлагаемого теста для ранней диагностики внутричерепных геморрагий у новорожденных, что важно для выбора правильной тактики и объема лечебных мероприятий.
Предлагаемым способом обследовано всего 48 новорожденных, из которых у 19-ти диагноз кровоизлияние подтвержден морфологическим исследованием. Результаты исследований приведены в таблице.
Из таблицы следует, что имеются статистически высоко достоверные отличия между показателями уровня протеолитической активности (активности катепсина D) СМЖ у новорожденных с внутричерепным кровоизлиянием и гипоксическим-ишемическим поражением ЦНС, что позволяет говорить о возможности использования предлагаемого способа для ранней диагностики внутричерепных родовых кровоизлияний. Точность способа 100% .
Т. о. , предлагаемый способ обладает рядом преимуществ: возможность ранней диагностики и высокая точность способа позволяют реаниматологам, неонатологам и невропатологам правильно выбрать тактику ведения и лечения больных, тем самым снизить процент летальности и осложнений, приводящих к инвалидизации детей; изменения протеолитической активности (активности катепсина D) СМЖ - высокоспецифичный тест для диагностики внутричерепных родовых кровоизлияний у новорожденных; способ прост, оперативен, не требует дорогостоящей аппаратуры, что позволяет широко использовать его в роддомах, реанимационных отделениях, отделениях патологии новорожденных и II этапа выхаживания недоношенных детей.
Заявляемый способ апробирован в отделении реанимации Ростовского НИИ акушерства и педиатрии.
(56) Авторское свидетельство СССР N1320752, кл. G 01 N 33/48, 1987.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ СИНДРОМА РЕСПИРАТОРНОГО ДИСТРЕССА У НОВОРОЖДЕННЫХ | 1991 |
|
RU2021209C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ СУБЭПЕНДИМАЛЬНЫХ И ВНУТРИЖЕЛУДОЧКОВЫХ КРОВОИЗЛИЯНИЙ У ДОНОШЕННЫХ НОВОРОЖДЕННЫХ | 1999 |
|
RU2173852C2 |
| СПОСОБ ДИАГНОСТИКИ ВНУТРИЧЕРЕПНЫХ КРОВОИЗЛИЯНИЙ У НОВОРОЖДЕННЫХ ДЕТЕЙ | 2004 |
|
RU2286577C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ТЕЧЕНИЯ И ИСХОДОВ ГИПОКСИЧЕСКИ-ИШЕМИЧЕСКИХ ПОРАЖЕНИЙ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ У НОВОРОЖДЕННЫХ С РЕСПИРАТОРНЫМ ДИСТРЕСС-СИНДРОМОМ | 1999 |
|
RU2192779C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ГИПЕРТЕНЗИОННОГО СИНДРОМА У НОВОРОЖДЕННЫХ | 1996 |
|
RU2135072C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ПОРАЖЕНИЙ МИОКАРДА У НОВОРОЖДЕННЫХ | 1994 |
|
RU2089900C1 |
| СПОСОБ ЛЕЧЕНИЯ СЕПСИСА У НОВОРОЖДЕННЫХ ДЕТЕЙ | 1991 |
|
RU2012341C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ РЕСПИРАТОРНОГО ДИСТРЕСС-СИНДРОМА НОВОРОЖДЕННОГО | 1994 |
|
RU2089901C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ НАРУШЕНИЙ ЦНС У НОВОРОЖДЕННЫХ ИЗ ГРУППЫ ПЕРИНАТАЛЬНОГО РИСКА | 2004 |
|
RU2276365C1 |
| СПОСОБ ДИАГНОСТИКИ НАРУШЕНИЙ ФУНКЦИОНАЛЬНОГО СОСТОЯНИЯ ЖЕЛУДКА У ДЕТЕЙ РАННЕГО ВОЗРАСТА | 1995 |
|
RU2110797C1 |
Использование: педиатрия, реаниматология, неврология. Сущность изобретения: у новорожденного в спинно-мозговой жидкости определяют уровень протеолитической активности (активность катепсина D) и при показателях его выше 6,9 нмоль тирозина/мл мин диагностируют родовое внутричерепное кровоизлияние. Способ позволяет своевременно выбрать правильную тактику ведения и лечения больных, тем самым снизить процент осложнений и летальности. 1 табл.
СПОСОБ ДИАГНОСТИКИ РОДОВЫХ ВНУТРИЧЕРЕПНЫХ КРОВОИЗЛИЯНИЙ У НОВОРОЖДЕННЫХ, включающий биохимические исследования биологической жидкости, отличающийся тем, что в качестве биологической жидкости используют ликвор, при этом определяют активность катепсина Д и при ее значении выше 6,9 нмоль тирозина/(мл · мин) диагностируют внутричерепное родовое кровоизлияние.
Авторы
Даты
1994-05-15—Публикация
1991-08-02—Подача