Изобретение относится к медицине, а именно к пульмонологии.
Цель изобретения прогнозирование благоприятного и неблагоприятного исходов острых пневмоний у больных в первые два дня госпитализации с использованием минимального комплекса наиболее информативных клинико-инструментальных и лабораторных показателей в логистической модели заболевания.
Острые пневмонии (ОП) являются одними из наиболее частых заболеваний органов дыхания. В последние годы сохраняется тенденции к учащению тяжелых и затяжных форм ОП. При амбулаторном наблюдении в течении 10 лет лиц, выписавшихся из стационара с полным клиническим выздоровлением, в 2,3% случаев отмечается неблагоприятный исход заболевания, при выписке с признаками выздоровления в 11,8%
Проблемы снижения заболеваемости, улучшения лечения, в первую очередь связаны с совершенствованием ранней диагностики и разработкой адекватных методов воздействия на патологический процесс. Современная диагностическая аппаратура, объективизируя состояние отдельных систем больного, увеличивает поток информации, что значительно затрудняет анализ полученных данных и поэтому допускает субъективизм в оценке конечного результата. В связи с этим весьма актуальна разработка аспектов клинико-математического моделирования патологического процесса, что способствует выделению минимально необходимого числа наиболее информативных признаков для прогнозирования различных исходов заболевания. Тем самым достигается возможность своевременного назначения адекватного комплекса лечебных мероприятий.
В современной литературе прогностические аспекты ОП представлены достаточно широко. Из всего разнообразия существующих методов наиболее широко распространены линейная регрессионная модель, последовательный анализ Вальда и вероятностная оценка событий по Вайесу. Вместе с этим некоторые авторы отмечают недостаточную точность или сложность организации диагностического процесса по двум последним методам. Поэтому в качестве прототипа мы использовали работу (Л. В.Куколь, 1989) с прогнозированием исходов ОП по линейно-регрессивной модели заболевания.
Под нашим наблюдением находился 241 больной в возрасте от 15 до 66 лет, из них 180 мужчин и 61 женщина, составившие группу обучения в построении клинико-математической модели прогноза. Проверка модели осуществлялась по 72 наблюдениям на основе изучения среднеквадратичной ошибки прогноза. Все больные были разделены на две группы: 1) с первичными ОП без сопутствующего хронического бронхита (ХБ); 2) с вторичными ОП с сопутствующим обострением ХБ (1).
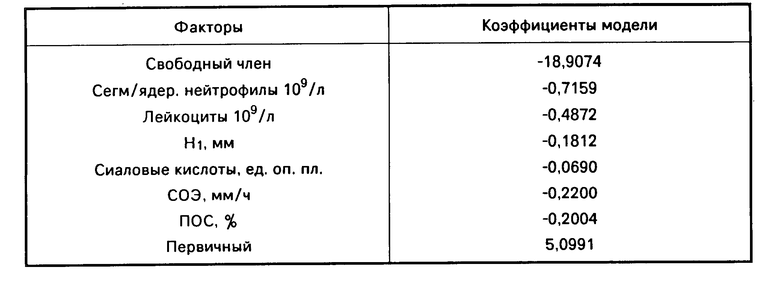
Для отбора минимально необходимого числа наиболее информативных признаков в рациональное комбинаторное сочетание использовался метод факторного анализа. Выявленные информативные признаки составили комплекс из семи клинико-инструментальных и лабораторных параметров (таблица) для расчетов по формуле логистической модели (х).
(x) P 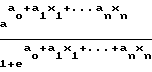 где Р вероятность развития различных исходов заболевания, е основание натурального логарифма, равное 2,71828.х1,хn исследуемые показатели больного; а1,аn коэффициенты логистической модели и ао свободные член, вычисляемые методом максимального правдоподобия; n число параметров. Получаемое в ходе расчетов значение Р всегда является положительным числом от 0 до 1. Бинарный прогноз предполагает жесткое разделение этого отрезка на два равных интервала. Значение Р 0,5 неблагоприятный исход. Вероятность совпадения числовых результатов с узловыми точками шкалы (0; 0,5; 1) ничтожно мала.
где Р вероятность развития различных исходов заболевания, е основание натурального логарифма, равное 2,71828.х1,хn исследуемые показатели больного; а1,аn коэффициенты логистической модели и ао свободные член, вычисляемые методом максимального правдоподобия; n число параметров. Получаемое в ходе расчетов значение Р всегда является положительным числом от 0 до 1. Бинарный прогноз предполагает жесткое разделение этого отрезка на два равных интервала. Значение Р 0,5 неблагоприятный исход. Вероятность совпадения числовых результатов с узловыми точками шкалы (0; 0,5; 1) ничтожно мала.
Линейная логистическая модель прогнозирования исходов ОП приведена в таблице.
Параметры, вошедшие в модель прогноза, определялись по следующим методикам: элементы лейкоформулы подсчитывались в камере Горяева, полярографическая активность сыворотки крови с изучением высоты первой (Н1) и второй (Н2) полярографических ступеней и их соотношения К=Н2/Н1исследовалась (И.Д. Мансуровой и соавт. ) в нашей модификации, сиаловые кислоты методом Гесса, СОЭ по Панченкову, пиковая объемная скорость выдоха/ПОС) построением петли "поток-объем". Фактор "первичный" при наличии сопутствующего обострения ХБ был равен 0, при отсутствии ХБ равен 1.
Заявленное техническое решение соответствует критерию "положительный эффект", так как позволяет с точностью 95,8% при малом критическом уровне значимости модели (0,001%) прогнозировать благоприятный или неблагоприятный исход ОП, что позволяет уже в первые 2 дня госпитализации наметить адекватный объем лечебных мероприятий и определить необходимость в последующей поликлинической реабилитации больных.
Заявленное техническое решение соответствует критерию "существенные отличия", так как точность прогнозирования исходов ОП прототипа составляет всего 77,7% Критический уровень значимости применяемой модели (кр.) нигде не указывается, тогда как известно, что при кр. 5% даже очень малый процент ошибок предсказаний может объясняться чисто случайными совпадениями
Практическая реализация предлагаемого способа прогнозирования исходов ОП.
Клинический пример 1.
Больная Е. 40 лет (история болезни N 6358) поступила в терапевтическое отделение 6-й гор. больницы 13.09.88 г с диагнозом: первичная острая правосторонняя плевропневмония.
При поступлении предъявляла жалобы на сухой кашель, боли в правой половине грудной клетки, усиливающиеся на высоте вдоха и при кашле, одышку при небольшой физической нагрузке, общую слабость. Заболела остро 4 дня назад: появился сухой кашель, поднялась температура до 38,4оС, постепенно стала ощущать боли в правой половине грудной клетке, связанные с дыханием. Амбулаторно без успеха принимала аспирин и тетрациклин ре о. В анамнезе заболеваний бронхо-легочной системы не было. Объективное состояние при первичном осмотре оценено врачом как относительно удовлетворительное. Грудная клетка правильной формы, при спокойном неглубоком режиме симметрично участвует в дыхании. Перкуторный звук еле заметно укорочен возле нижнего угла правой лопатки. Здесь же выслушивается ослабленное жесткое дыхание. Хрипов нет (влажные мелкопузырчатые хрипы появились лишь на 2-й день наблюдений). Частота дыхания 20 в мин. Границы сердца в норме, тоны ясные, ритмичные. Пульс 90 в мин. АД 115/80 мм рт.ст.
В периферической крови при поступлении: Нв 117 г/л. Л. 7,6˙109/л п.3% с. 70% лимф. 20% мон. 7% СОЭ 33 мм/ч.
Биохимический анализ крови: силовые кислоты 380 ед.оп.пл. фибриноген 900 мг% Полярограмма: Н1 58 мм, Н2 62 мм, К=1,07.
Показатели петли "поток-объем" ФВД: МОС25 43% МОС50 44% МОС7564% ПОС 40% СОС25-75 55% СОС75-85 65%
Рентгенологически: справа снижение пневматизации легкого за счет участка инфильтрации, тяжистость корней.
После перерасчета процентного содержания сегментоядерных нейтрофилов в абсолютные цифры подставляем показатели с табличными значениями коэффициентов в формулу (х):
Р>0,5, то есть прогнозируется неблагоприятный исход заболевания.
В стационаре больной проводилось антибактериальное лечение тетраолеаном, затем левомицетином. Состояние ее улучшилось. К моменту выписки жалоб практически не было. Аускультативно выслушивалось везикулярное дыхание с жестковатым оттенком.
Данные лабораторных исследований.
Анализ крови: Л. 8,5˙109/л, СОЭ 15 мм/ч.
Биохимические анализы: сиаловые кислоты 200 ед.оп.пл. фибриноген 350 мг% Полярограмма: Н1 24 мм, Н2 34 мм, К=1,42.
Данные петли "поток-объем": МОС25 73% МОС50 74% МОС75 89% ПОС 68% СОС25-75 83% СОС75-85 92%
Однако, несмотря на положительную, в целом, динамику лабораторных данных, к концу основного курса лечения рентгенологически справа в среднем легочном поле сохранилась остаточная инфильтрация легочной ткани. Это можно расценить как неблагоприятный исход заболевания, что совпадает с нашим прогнозом, данным уже на второй день госпитализации.
Клинический пример 2.
Больной Г. 16 лет (история болезни N 6738), поступил в терапевтическое отделение 6-й гор. больницы 30.09.88 г. с диагнозом: первичная острая правосторонняя бронхопневмония с локализацией в нижней доле.
При поступлении жалобы на кашель со светлой мокротой, общую слабость. Заболел остро 4 дня назад: появился сухой кашель, затем стала отходить мокрота, повысилась температура до 39оС. Амбулаторно эпизодически принимал антипиретики и антибиотики рег о без особого эффекта. В анамнезе заболеваний бронхо-легочной системы не было. Объективное состояние при первичном осмотре оценено врачом как относительно удовлетворительное. Грудная клетка правильной формы равномерно участвует в акте дыхания. Перкуторный звук легочной. В правой нижелопаточной области выслушивается ослабленное жесткое дыхание. Частота дыхания 20 в мин. Границы сердца в норме, тоны ясные, ритмичны, пульс 94 в мин. АД 115/75 мм рт.ст.
Лабораторные данные при поступлении.
Общий анализ крови: Нв 142 г/л, Л. 4,9˙109/л, п.2% с.77% лимф. 16% мон. 5% СОЭ 30 мм/ч.
Биохимические анализы: сиаловые кислоты 300 ед.оп.пл. Полярограмма: Н1 40,3 мм, Н2 50,3 мм, К=1,25.
Показатели петли "поток-объем": МОС25 26,5% МОС50 27,6% МОС7538% ПОС 28,3% СОС25-75 32,4% СОС75-85 40,5%
Рентгенологически: справа в базальном отделе с нечеткими контурами интенсивное инфильтративного характера затемнение, прилежащее к диафрагме, диффузное усиление, нечеткость легочного рисунка.
После перерасчета процентного содержания сегментоядерных нейтрофилов в абсолютные цифры подставляем показатели с табличными значениями коэффициентов в формулу (х):
Р<0,5, то есть прогнозируется благоприятные исход заболевания.
В стационаре больному проводилось антибактериальное лечение пенициллином, затем бруломицином. Температура держалась высокой (38,6оС) в течение 5 дней от поступления, стали выслушиваться мелкопузырчатые влажные хрипы в правом нижнем боком отделе. Постепенно состояние стало прогрессивно улучшаться. К выписке чувствовал себя практически здоровым. Аускультативно определялось везикулярное дыхание с жестковатым оттенком.
Дополнительные методы исследования выявили отчетливую положительную динамику.
Анализ крови: Л. 5,6˙109/л, п.1% с.74% 19% мон.6% СОЭ 12 мм/ч.
Биохимические данные: сиаловые кислоты 140 ед.оп.пл. фибриноген 350 мг% Полярограмма: Н1 28,5 мм, Н2 42,2 мм, К=1,62.
Показатели петли "поток-объем": МОС25 48,2% МОС50 57% МОС7576,1% ПОС 43,5% СОС25-75 60% СОС75-85 73,3%
Рентгенологически инфильтрация разрешилась, сохранялся усиленный легочный рисунок.
Таким образом, несмотря на выраженные клинико-лабораторные изменения, при поступлении исход заболевания у данного больного благоприятный, что совпадает с нашим прогнозом.
Как видим, клинические испытания предлагаемого способа прогнозирования исходов ОП показали возможность его практического применения в терапевтической клинике у самых различных групп больных с ОП. Семь рекомендуемых для прогноза факторов достаточно доступны для изучения в обычной лаборатории и кабинете функциональной диагностики и не требует сложного оборудования.
Автор прототипа использует для прогноза исходов пневмоний 24 клинико-лабораторных показателя. Прогноз осуществляется с точностью 77,7% при необозначенном критическом уровне значимости модели, что является математически не совсем корректным. Кроме того, автор конструирует модель прогноза на основе изучения ОП лишь у рабочих основных профессий судоремонтной промышленности без включения контингента служащих, вместе с тем, отмечая наличие особенностей ОП в данных группах. Поправочный коэффициент включения "12", рекомендуемый автором для использования модели среди лиц с ОП в любых производственно-климатических условиях, предлагается уже после разработки и апробации модели на лицах, занятых в судоремонтной промышленности. Следует также отметить, что рекомендации модели раннего прогноза ОП для "любых климатических условий" не совсем правомочны, так как автор ограничилась исследованиями ОП лишь в условиях муссонного климата Приморья.
Анализируя данную работу, можно также увидеть, что группа обучения состояла на 37,3% (29,5+7,8% ) из вторичных и 62,7% первичных ОП. Средний койко-день составил 29,38±0,58 дней. В наших исследованиях соотношение больных было обратным: 33,6% первичных и 66,4% вторичных ОП. Средний койко-день для первичных ОП составил 15,69±0,65: для вторичных 21,6±0,78 дней. Таким образом, при соотношении больных как у автора койко-день в наших наблюдениях был бы менее 21.
Вопросы изучения нарушений бронхиальной проходимости при ОП широко освещаются в современной литературе. Это отражает актуальность подобных исследований. Поэтому включение автором тех или иных параметров ФВД больных ОП в модель, кроме простой констатации динамики их изменения, несомненно повысило бы клиническую значимость модели.
В разработанном нами способе прогнозирования исходов ОП мы старались избежать выявленных недостатков. Преимущества данной модели позволяют рекомендовать ее к применению в терапевтических отделениях стационаров.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОСОБЕННОСТЕЙ ТЕЧЕНИЯ ОСТРЫХ ПНЕВМОНИЙ | 1992 |
|
RU2084892C1 |
| СПОСОБ ЛЕЧЕНИЯ ОСТРЫХ ПНЕВМОНИЙ | 1990 |
|
RU2054937C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА У БОЛЬНЫХ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНЬЮ ЛЕГКИХ | 2015 |
|
RU2620545C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ КЛИНИЧЕСКОГО ЭФФЕКТА ПРИМЕНЕНИЯ ИНГАЛЯЦИОННЫХ ГЛЮКОКОРТИКОСТЕРОИДНЫХ ПРЕПАРАТОВ У БОЛЬНЫХ ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНЬЮ ЛЕГКИХ | 2010 |
|
RU2424522C1 |
| Способ определения токсикоза у новорожденных детей при остром респираторном заболевании и пневмонии | 1980 |
|
SU1333308A1 |
| Способ прогнозирования риска развития жизнеугрожающих осложнений у пациентов с инфарктом миокарда на фоне хронической обструктивной болезни легких | 2019 |
|
RU2740896C1 |
| Способ прогнозирования течения хронических неспецифических воспалительных заболеваний бронхов | 1984 |
|
SU1409944A1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ БАКТЕРИАЛЬНЫХ ОСЛОЖНЕНИЙ ГРИППА И ОРВИ НА 1 - 5 ДНИ БОЛЕЗНИ | 1992 |
|
RU2063039C1 |
| СПОСОБ ОЦЕНКИ И ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ДИСФУНКЦИИ МАЛЫХ ДЫХАТЕЛЬНЫХ ПУТЕЙ У ПАЦИЕНТОВ С БРОНХИАЛЬНОЙ АСТМОЙ, АССОЦИИРОВАННОЙ С ОЖИРЕНИЕМ | 2021 |
|
RU2778070C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ НЕКОНТРОЛИРУЕМОГО ТЕЧЕНИЯ ТЯЖЕЛОЙ БРОНХИАЛЬНОЙ АСТМЫ | 2011 |
|
RU2470582C1 |
Изобретение относится к медицине, а именно к пульмонологии. Цель: прогнозирование благоприятного и неблагоприятного исходов острых пневмоний (ОП) у больных в первые два дня госпитализации с использованием минимального комплекса наиболее информативных клинико-инструментальных и лабораторных показателей в логистической модели заболевания. Способ осуществляется расчетом вероятности (Р) благоприятного или неблагоприятного исходов ОП по формуле, приведенной в тексте описания. Расчет вероятности исходов ОП данным способом позволяет с точностью 95,8% при малом критическом уровне значимости ( < 0,001%) модели прогнозировать при P < 0,5 благоприятный и при P > 0,5 неблагоприятный исходы заболевания.
СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДОВ ОСТРЫХ ПНЕВМОНИЙ путем исследования крови и вентиляционных функций легких, отличающийся тем, что прогнозирование включает определение количества сегментоядерных нейтрофилов и общего количества лейкоцитов, высоты первой ступени полярографической волны, уровня сиаловых кислот, СОЭ, пиковой объемной скорости выдоха и оценку патогенетического варианта пневмонии с последующим расчетом прогностической вероятности по формуле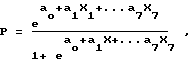
где P прогностический уровень вероятности;
e основание натурального логарифма;
X1 X7 исследуемые показатели больного по порядку: количество сегментоядерных нейтрофилов 10/л, лейкоциты 10/л, высота первой полярографической ступени, уровень сиаловых кислот, СОЭ, пиковая объемная скорость выдоха, показатель "первичной" при наличии обострения хронического бронхита 0, а при отсутствии хронического бронхита 1;
a свободный член 18,9074
a1 -0,4872;
a3 0,1872;
a4 0,069;
a5 0,22;
a5 0,22;
a6 0,2004;
a7 5,0391,
при прогностическом уровне вероятности более 0,5 прогнозируют неблагоприятный исход острой пневмонии, а при значении менее 0,5 благоприятной.
| Куколь Л.В | |||
| Раннее клинико-математическое прогнозирование исходов острой пневмонии | |||
| Автореф.дисс.. | |||
| канд.мед.наук, Владивосток, 1989, с.20. |
Авторы
Даты
1995-12-10—Публикация
1992-09-14—Подача