Изобретение относится к медицине, а именно к неврологии и может быть использовано в клинике нервных болезней при лечении больных с центральными неврологическими расстройствами (далее ЦНР). Известно, что основной причиной инвалидизации этих больных, являются центральные двигательные расстройства: параличи и парезы, основными признаками которых являются частичное или полное уменьшение объема произвольных движений, снижение мышечной силы, повышение тонуса мышц, повышение глубоких (миотических) рефлексов, снижение или отсутствие кожных рефлексов, возникновение патологических синкинезий (1). Кроме этого, могут быть расстройства болевой и температурной чувствительности, нейротрофические нарушения, расстройства глубокой чувствительности. Практически всегда у больных, перенесших острое нарушение мозгового кровообращения или черепно-мозговую травму, отмечается в той или иной степени нарушения эмоционально-волевой сферы.
В настоящее время при лечении больных с ЦНР применяют следующие методы:
1. Фармакологические, включающие препараты следующих классов вазоактивные, антихолинэстеразные, миорелаксанты, препараты ноотропного ряда. Применяются также сочетание фармакотерапии и лечебной физкультуры, массажа, электростимуляции, биоуправления, хирургической реваскуляции пораженного очага.
2. Хирургический метод - применяется операция экстракраниального микроанастомаза (ЭИКМА) для реваскуляции пострадавших зон в коре головного мозга (2,3,4). Метод направлен на улучшение кровоснабжения поврежденного мозга и оптимизацию функционального состояния нервной ткани. Метод создает благоприятный фон для фармакотерапии. Однако он является неспецифичным для лечения ЦНР.
3. Физиотерапия с применением электростимуляции паретичных мышц с синусоидальными модулированными токами (СМТ) в лечении больных, перенесших инсульт (6,7). Метод использован авторами для лечения больных с неосложненным ишемическим инсультом. У больных отмечалось улучшение общего самочувствия, нарастание мышечной силы и объема произвольных движений в парализованных конечностях. Однако метод не является этиопатогенетическим, оказывает влияние только на периферический нейрон, может применяться только в специализированных центрах.
4. Известен метод лечения ЦНР с помощью функционального биоуправления (ФБУ) с электромиографической обратной связью (ЭМГ). Этот метод предполагает организацию направленных целевых тренировок активности конкретной мышцы или мышечных групп, осуществляемых с помощью обратной связи, реализуемой через несколько анализаторов (слуховой, зрительной) и контролирующей успешность выполнения действия (8,9). Метод является эффективным, способствует увеличению объема произвольных движений, повышению мышечной силы тренируемых мышц, восстановлению проприоцептивной чувствительности, исправлению патологических поз, походки, восстановлению сложных двигательных актов. Однако этот метод является вспомогательным и требует специальной аппаратуры, возможен только в специализированных реабилитационных центрах.
5. Известен метод лечения ЦНР с помощью иглорефлексотерапии (ИРТ) - метод направлен на уменьшение трофических нарушений на паретичной стороне, снижение мышечной спастичности, уменьшение степени гемипа-реза. Метод не является патогенетичным, положительный эффект лечения недолговременный. Метод является вспомогательным при лечении ЦНР.
6. Известен способ лечения ЦНР с помощью лечебной физкультуры (ЛФК), метод является вспомогательным, оказывает общеукрепляющее действие, применяется в сочетании с медикаментозными и другими способами лечения (10, 11).
7. Широкое распространение для лечения ЦНР получило использование фармакотерапии. Именно способы лечения с применением фармакопрепаратов наиболее близкие по достигаемому результату к применяемому способу. Известен способ лечения ЦНР препаратом из группы вазоактивных - кавинтон (12). В результате лечения этим препаратом у больных увеличивается общая, в том числе двигательная активность, улучшается внимание нормализуется эмоционально-волевая сфера. Препарат используется с целью улучшения мозгового кровообращения в области ишемии. Средство расширяющее сосуды, действует только на сосуды вне области очага ишемии, что может привести к возникновению "синдрома обкрадывания" из ишемического участка. Этот препарат вызывает также снижение кровяного давления, что дополнительно уменьшает мозговой кровоток.
Известен способ лечения ЦНР с помощью курареподобных препаратов (элатин, миллектин), снижающих мышечный тонус и тем самым уменьшающих степень пареза (13). Эффект сохраняется в течение нескольких месяцев после курса лечения. Недостатком лечения этими препаратами является то, что они оказывают действие лишь на одно звено симптомо-комплекса центрального пареза, именно - на мышечный тонус, и имеют выраженные побочные явления в виде общей слабости, тяжести в области сердца, нарушения дыхания.
Известен способ лечения ЦНР с использованием антихолинэстеразных веществ (прозерина, галантамина) (14). Лечение этими препаратами ускоряет и улучшает восстановление мышечной силы, объема произвольных движений, чувствительности, а иногда и функций сфинктров. Однако у больных со стойкими параличами прозерин повышает мышечный тонус в результате усиления импульсаций во всех холинэргических синапсах, включая мионевральный синапс, что является отрицательным действием. Больным, страдающим гипертонической болезнью, препараты этой группы следует назначить осторожно, учитывая, что прозерин повышает артериальное давление. Кроме того, прозерин влияет на вегетативную нервную систему с нарушением сердечной и дыхательной деятельности.
Известен способ лечения ЦНР с помощью препаратов центрального холинолитического действия (апренал, атропин, пентафен) (14). При лечении апреналом и пентафеном наступает значительное снижение мышечного тонуса, пропадает или ослабляется клонус. Однако снижение мышечного тонуса, пропадает или ослабляется клонус. Однако достигнутый эффект оказывается в большинстве случаев нестойким, приводит только к временному снижению мышечного тонуса, не отмечается нарастание мышечной силы. А в тех случаях, когда состояние больного требует применения слишком высоких доз, одновременно со снижением мышечного тонуса происходит снижение мышечной силы. Возникают побочные эффекты на сердечнососудистую (брадикардия) и дыхательную (бридипноэ) системы
Известен способ лечения ЦНР при нарушении мозгового кровообращения и черепно-мозговой травмы с использованием препарата ноотропил (пирацетам). Этот препарат эффективен при лечении ЦНР вследствие нарушения мозгового кровообращения и черепномозговой травмы. Ноотропил оказывает воздействие на метаболизм нервной ткани, а именно: влияет на энергетический обмен нервных клеток, увеличивает дыхательную активность нервных клеток, стимулирует ферментативные системы цикла Крепса, влияет на синоптическую эффективность гамма-амино-масляной кислоты (ГАМК) которая сводится к обеспечению пре- и постсинаптических тормозных процессов в различных системах центральных нейронов. Авторами применяется ноотропил (пирацетам) для лечения больных с остаточными явлениями инсульта и черепно-мозговой травмы (15). Пациенты применяли препарат в таблетированной форме по 0,4 мг х 3 раза в сутки в течение 2-3 месяцев. После проведенного курса лечения авторы отмечали у всех больных улучшение общей двигательной активности, повышение умственной работоспособности, восстановление адекватных реакций, улучшение навыков. Однако нет данных о влиянии ноотропила (пирацетама) на отдельные двигательные функции, такие как объем произвольных движений, сила мышц, тонус мышц. Кроме того, ноотропил (пирацетам) в ряде случаев вызывает побочные эффекты: головную боль, тошноту, бессонницу, раздражительность (16.17.18.19).
Задачей, которую решает предлагаемое изобретение, является стойкое восстановление двигательной функции у больных с центральными параличами и парезами различной степени различной степени тяжести, различными сроками давности ЦНР. Этот результат достигается применением 1-дезамино-8-Д-аргeнин-вазопрессина (ДДАВП), у которого нами обнаружен центральный нейроторопный эффект, индуцирующий компенсаторные перестройки поврежденной центральной нервной системе (ЦНС).
Этот препарат применялся изначально и рекомендован для лечения несахарного диабета, временной полиурии и полидепсии после операции в области гипофиза, как вспомогательное лечение при ночном недержании мочи и в качестве диагностического средства для определения концентрационной способности почек. Этот лечебный эффект достигался в концентрациях, отличных от приведенных в данном изобретении, причем этот пептид ускоряет восстановительные перестройки поврежденных функций. Пользуясь результатами экспериментов авторы решили использовать ДДАВП для восстановления нарушенных двигательных функций. При этом у больных с двигательными нарушениями было обнаружено, что ДДАВП положительно влияет на восстановление двигательной функции в целом, включая увеличение объема произвольных движений, увеличение мышечной силы, уменьшение тонуса, мышц, восстановление болевой и пропреоцептиной чувствительности, исправление патологических поз, походки, восстановления сложных двигательных актов, и, как следствие, частичное или полное восстановление социально-трудовых навыков. При продолжении исследований оказалось, что через 1-2 месяца после приема двигательная функция у больных отчетливо улучшается, причем эффект носит устойчивый характер. Эффективная доза оказалась в 20 - 30 раз меньшей (1•10-7 г - 2•10-7г), чем доза ДДАВП, применяемая при лечении несахарного диабета и энуреза (1•10-5 г) (20).
Дальнейшие исследования показали, что эффективность действия ДДАПВ возрастает при использовании его интраназально курсами по 2 дня с последующим перерывом на 2 дня (2 дня закапываний, 2 дня перерыв). Такое применение препарата не вызывает снижение чувствительности к нему. Было установлено, что для достижения устойчивого лечебного эффекта общая продолжительность необходимого лечения составляла 1,5 - 2 месяца, препарат применялся указанным способом в стационарных и амбулаторных условиях. Перед началом лечения больные тщательно осматривались невропатологом. Для оценки глубины двигательного дефицита использовалась 6-балльная шкала Р.И.Львовой (21), дополненная системой оценок состояния чувствительности, степени нарушения ходьбы, степени нарушения бытовых и социально-трудовых навыков по Л.Г.Столяровой (22). Результаты обследования каждого больного заносились в таблицу. Объем произвольных движений определялся с помощью транспортира, измерения проводились дважды: до начала лечения и после завершения курса лечения, затем определялся процент по отношению к нормальному объему движения по каждому сегменту конечности.
Приводом НОРМЫ ПРОИЗВОЛЬНЫХ ДВИЖЕНИЙ В КОНЕЧНОСТЯХ:
1. Кисть: сгибание - 90o, разгибание - 70o.
2. Локоть: сгибание - 150o, разгибание - 0o.
3. Плечо: сгибание - 90o, отведение - 90o.
4. Стопа: сгибание - 45o, разгибание - 20o.
5. Колено: сгибание - 150o, разгибание - 0o.
6. Бедро: сгибание - 150o, разгибание - 15o.
ШКАЛА ОЦЕНКИ ОБЪЕМА ДВИЖЕНИЙ ПО БАЛЛАМ
1 балл - отсутствие движений;
2 балла - соответствует 10% нормального объема;
3 балла - соответствует 25% нормального объема;
4 балла - соответствует 50% нормального объема;
5 баллов - соответствует 75% нормального объема;
6 баллов - соответствует нормальному объему движений.
ШКАЛА ОЦЕНКИ СИЛЫ МЫШЦ ПО БАЛЛАМ
(оценивается в сгибателях и разгибателях по тем же сегментам)
1 балл - отсутствие активных движений;
2 балла - едва заметное сокращение мышц, рука исследующего ощущает напряжение;
3 балла - возможность активных движений с устранением илы тяжести;
4 балла - умеренное снижение силы, небольное сопротивление при проверке силы;
5 баллов - легкое снижение силы - уступчивость;
6 балов - полная мышечная сила.
ШКАЛА ОЦЕНКИ СИЛЫ ТОНУСА МЫШЦ ПО БАЛЛАМ
(оценивается в сгибателях и разгибателях по сегментам)
1 балл - динамическая контрактура, исследующему неудается изменить положение сегмента конечности;
2 балла - резкое повышение тонуса, прилагаемое усилие позволяет добиться лишь незначительного объема движений;
3 балла - значительное повышение мышечного тонуса, прилагая большие усилия, исследующему удается добиться не более половины нормального объема пассивных движений;
4 балла - умеренное повышение тонуса, сопротивление антагонистов позволяет осуществить около 75% нормального объема пассивных движений;
5 баллов - небольшое повышение тонуса, возможен полный объем пассивных движений;
6 баллов - нормальный тонус.
ШКАЛА ОЦЕНКИ СТЕПЕНИ НАРУШЕНИЯ ВОЛЕВОЙ ЧУВСТВИТЕЛЬНОСТИ
1 балл - тотальная анестезия;
2 балла - больной ощущает лишь резкие массированные уколы;
3 балла - больной укол ощущает как прикосновение;
4 балла - больной чувствует укол, но не так остро, как на здоровой стороне;
5 баллов - нечеткое и непостоянное снижение чувствительности;
6 баллов - чувствительность не нарушена.
ШКАЛА ОЦЕНКИ СТЕПЕНИ НАРУШЕНИЯ ГЛУБОКОЙ ЧУВСТВИТЕЛЬНОСТИ
1 балл - тотальная анестезия;
2 баллов - больной узнает только очень резкие движения в крупных суставах;
3 балла - больной узнает движения только в крупных суставах;
4 балла - больной узнает движения во всех суставах, но не всегда точно в мелких;
5 баллов - больной узнает движения, но с большим латентным периодом, чем на здоровой стороне;
6 баллов - не нарушена.
ШКАЛА ОЦЕНКИ СТЕПЕНИ НАРУШЕНИЯ ХОДЬБЫ
1 балл - больной не ходит;
2 балла - ходит c посторонней помощью;
3 балла - ходит с опорой, только в пределах помещения;
4 балла - больной ходит с опорой, но сам выходит на улицу;
5 баллов - ходит без опоры с прихрамыванием на паретичную ногу;
6 баллов - походка не нарушена.
ШКАЛА ОЦЕНКИ СТЕПЕНИ ИЗМЕНЕНИЯ БЫТОВЫХ И ТРУДОВЫХ НАВЫКОВ
1 балл - больной беспомощен;
2 балла - больной лишь элементарно обслуживает себя в быту (сам садится, ест и т.д.), нуждается в посторонней помощи при одевании;
3 балл - больной полностью или почти полностью обслуживает себя в быту;
4 балла - больной не работает, но выполняет всю работу по дому;
5 баллов - трудоспособность снижена;
6 баллов - трудоспособность не изменена.
Как видно из таблиц, 6-балльная система оценок степени нарушения объема произвольных движений, силы мышц, тонуса мышц, чувствительности, ходьбы, социально-бытовых навыков, позволяет составить полную клиническую картину с больном до и после лечения, что будет проиллюстрировано примерами.
Расчеты производились по формулам:
1) oбъем произвольных движений - V = (ΣV1-ΣV2)/n, где V - объем движений до лечения. V2 - объем движений после движения, n - число измеряемых сегментов. V - считывается отдельно в сгибателях и разгибателях, в руке и в ноге;
2) аналогичные формулы для расчетов по степени изменения силы мышц, тонуса мышц, чувствительности, ходьбы, социально-трудовой адаптации, например: сила мышц F = (ΣF1-ΣF2)/n, тонус мышц T = (ΣT1-ΣT2)/n и т.д.
Результат лечения оценивался по трем уровням:
1) значительные улучшения - соответствуют уменьшению степени пареза и степени нарушения ходьбы и социальной активности на 1,5 - 2 балла от исходного уровня, например, замену выраженного пареза легким;
2) умеренное улучшение - увеличение на 1 балл от исходного уровня, например, замену выраженного пареза умеренным;
3) небольшое улучшение - увеличение объема произвольных движений лишь в отдельных суставах без существенных изменений двигательной функции.
Сущность способа и результаты применения препарата по разработанной нами схеме поясняем примерами.
Пример 1. Больная О., 42 лет (ист.болезни N 25), служащая, находилась на лечении в реабилитационном центре "САНКТОМЕД-РАСТАВ" при Сестрорецком курорте с 23.01.94 г. Диагноз: oстаточные явления ишемического инсульта от 12.06.94 г. в бассейне левой средней мозговой артерии вследствие вторичной гипертензии.
Сопутствующий диагноз: мочекаменная болезнь вне обострения. Хронический пиелонефрит вне обострения.
При поступлении жаловалось на слабость в правых конечностях, онемения при назывании предметов.
Анамнез: заболела остро 12.06.94г. когда на фоне подъема артериального давления до 170/110 мм рт. ст. появились головная боль, развилась слабость в правых конечностях, нарушилась речь. В экстренном порядке госпитализирована в неврологическое отделение городской больницы N 31. В остром периоде заболевания получала комплексную терапию: вазоактивными, антикоагулянтными, ноотропными и антихолинэстеразными препаратами в сочетании с лечебной физкультурой и массажем, занималась логотерапией. После выписки из стационара двигательная и речевая функции частично восстановились.
Перед началом лечения нашим способом в неврологическом статусе больной было следующее: корковые функции не нарушены, легкое нарушение речи по типу моторной афазии. Зрачки D = S, объем движения глазных яблок полный. Гемианапсии нет. Нистагма нет. Реакция зрачков на свет живая, симметричная. Корниальные рефлексы вызывают с двух сторон. Легкая сглаженность правой носогубной складки, язык расположен по средней линии. Определяется выраженный спастический гемипарез правых конечностей (балльную оценку которого см. в табл. 1). Определяются патологические рефлексы Россолимо-Вендеровича с двух сторон, патологический симптом Бабинского справа. Глубокие рефлексы на руках D >S, на ногах D > S. Брюшные рефлексы: верхние, нижние и средние S > D. Выраженный клонус правой стопы. Болевая чувствительность расстроена по типу легкой правосторонней гемигипостезии. Глубокая чувствительность умеренно нарушена в пальцах правой стопы. Нарушений функций тазовых органов не отмечалось. Координационные пробы хуже выполняла правым конечностями. Ходила с опорой, самостоятельно на улицу не выходила, почти полностью обслуживала себя в быту.
На фоне традиционного лечения гипотензивными, сосудорасширяющими препаратами, в качестве лечебного препарата был назначен адиуретин - СД (водный раствор 1-дезамино-8-Д-аргенин-вазопрессина 1: 10000) производства СПОФА, Чехословакия. 4 капли адиуретина, содержащие 1•10-5 г активного вещества, перед употреблением растворили в 10 мл физиологического раствора хлорида натрия. По 2 капли полученного раствора больной вводили в каждую ноздрю 1 раз в день (1•10-7 г в сутки) по схеме: 2 суток закапываний, 2 суток перерыв. Уже на 8-е сутки после начала лечения препаратом больная отмечала, что у нее наросла сила в паретичных конечностях, улучшилась походка, настроение. Всего за курс лечения больная получила 20 доз (2,0•10-6 г).
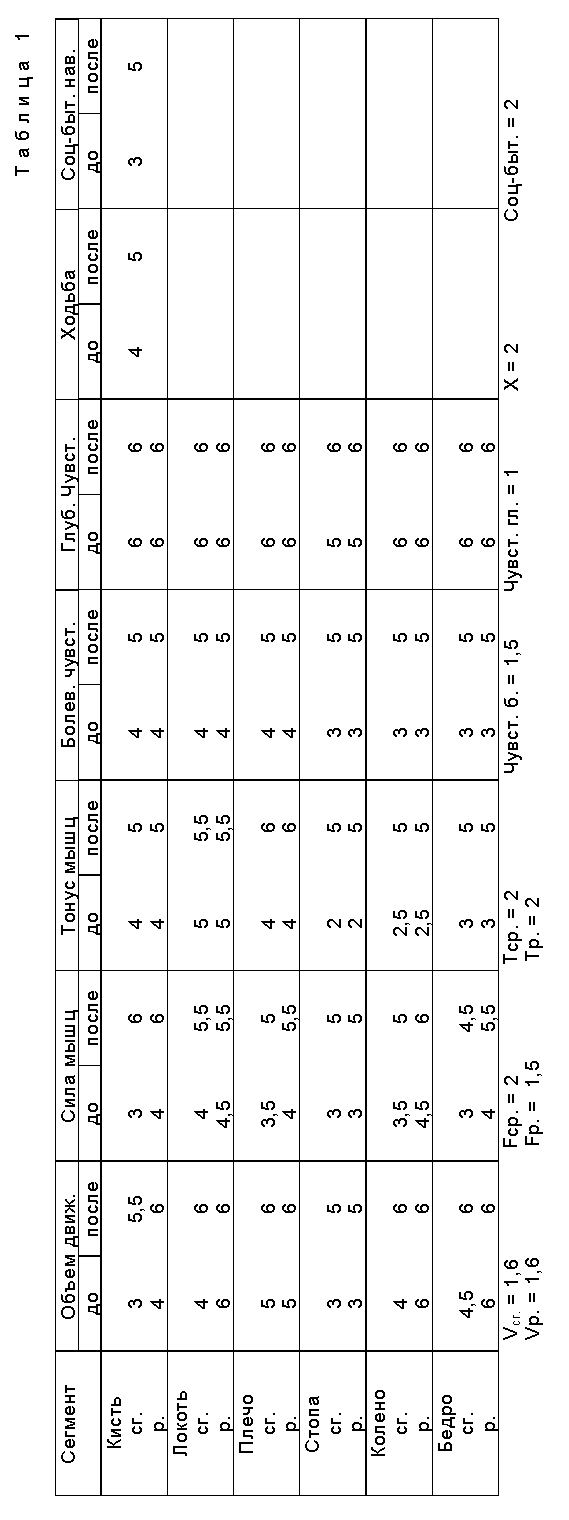
Выписана в удовлетворительном состоянии со значительными улучшениями двигательной функции. Увидеть степень изменения двигательной функции в баллах, произошедшей в результате лечения, позволяет табл. 1
Таким образом больная О., находилась на лечении в отделении неврологической реабилитации в течение 40 дней. За это время объем произвольных движений, в среднем увеличился на 1,6 баллов, сила мышц нарастала на 2 балла, чувствительность улучшилась на 1,5 балла, исчезли полностью расстройства глубокой чувствительности, регрессировал клонус правой стопы, появились возможность ходьбы без опоры, степень нарушения социально-трудовых навыков возросла на 2 балла, что соответствует снижению работоспособности. В данном случае результаты лечения расценены как значительные улучшения. При осмотре в начале июня 1994 года неврологический статус не ухудшился, больная хорошо справляется со своими обязанностями, вышла на работу.
Пример 2. Больной Б. , 50 лет, ист. болезни N 68, по специальности врач-невропатолог, инв. 1 гр., находился на лечении в НИИ им. Бехтерева в отделении реабилитации сосудистых больных N 6 с диагнозом: Остаточные явления острого нарушения мозгового кровообращению по геморрагическому типа от 03.12.88 г. в бассейне правой средней мозговой артерии, в следствие гипертонической болезни III степени с 15.02.90 г. по 25.03.90 г..
Поступил с жалобами на слабость в левых конечностях, преимущественно в руке, спастичность левых конечностей, чувства онемения в левой половине тела.
Анамнез заболевания: заболел остро 03.12.88 г., когда вечером после напряженного рабочего дня почувствовал резкую головную боль, тошноту, была однократная рвота, затем больной потерял сознание. АД было 240/120 мм рт.ст.. В бессознательном состоянии доставлен в неврологическое отделение одной из городских больниц г. Мурманска и диагнозом геморрагический инсульт. В неврологическим статусе отмечалась плегия левых конечностей. Получил курс консервативного лечения кровоостанавливающими, противоотечными, гипотензивными, антигипоксантами, ноотропными, а затем средствами улучшающими микроциркуляции, ЛФК, массаж. Выписан в удовлетворительном состоянии на своих ногах с плегией левой руки. В дальнейшем проходил курсы реабилитационного лечения по месту жительства. На момент поступления в реабилитационное отделение НИИ им. Бехтерева отмечает отсутствие положительной динамики в неврологическом статусе в течение полугода.
Неврологический статус на момент поступления: корковые функции не нарушены, симптом Бернара-Горнара слева. Объем движений глазных яблок полный. Гемианапсии и нистагмы нет. Симптом Маринеску-Родовичи слева. Центральный грубый парез VII и XII пар черепных нервов слева. Глотание и жевание ненарушены. Глубокий парез левой руки, плегия левой кисти. Глубокий парез левой стопы. Тонус слева повышен по пирамидному типу, клонус левой кисти. Глубокие рефлексы на руках и ногах S > D. Патологический симптом Бабинского слева. Левосторонняя гемигипостезия. Глубокая чувствительность не нарушена. Ходит с опорой на палочку, но сам на улицу не выходит. Практически полностью обслуживает себя в быту.
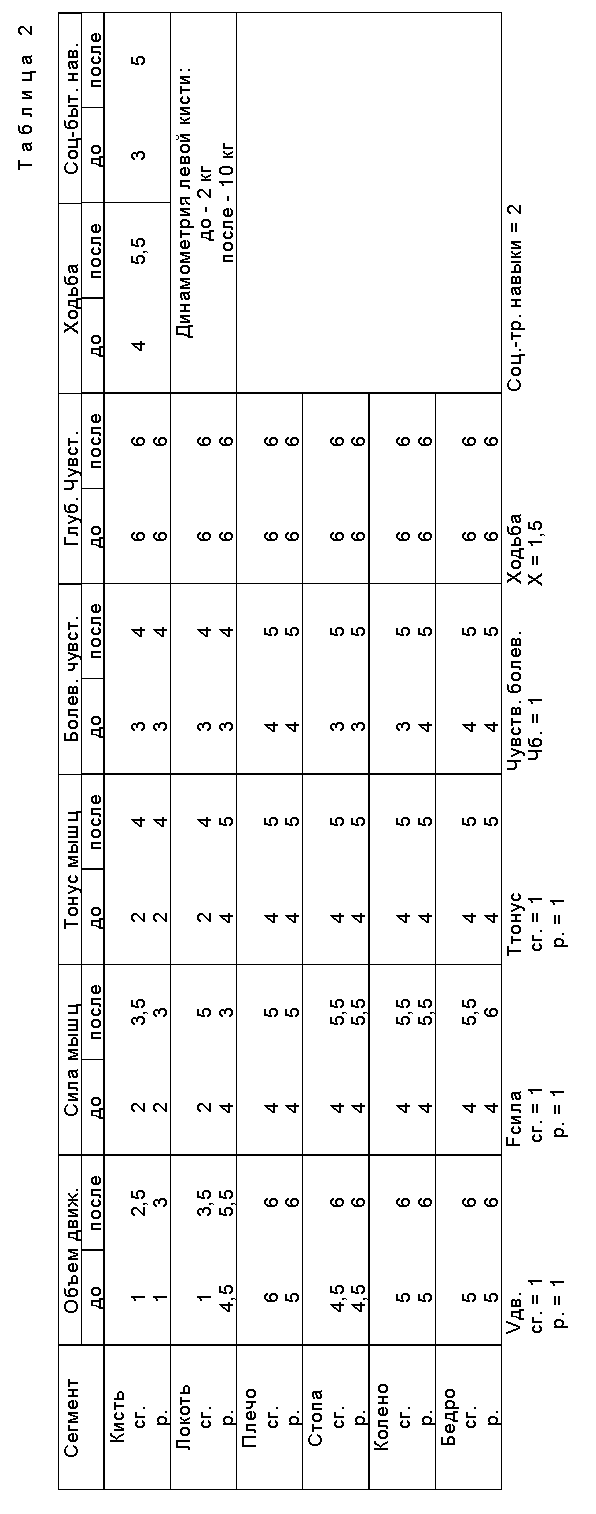
Балльную оценку неврологического статуса см. в табл. 2 .
С 16.02.90 г. начат курс ДДАВП: 4 капли адиуретина - СД растворили в 10,0 мм стерильного физиологического раствора. Затем по 2 капли полученного раствора вводили больному в каждую ноздрю 1 раз в день утром (2•10-7 г/сутки), по схеме 2 дня закапываний, 2 дня перерыв в течение 1,5 месяцев. Таким образом, больной получил общую курсовую дозу ДДАВП (4,0 • 10-6 г).
Неврологический статус до и после лечения приведен в табл. 2.
Уже через 10 дней после начала лечения нашим способом (3 разовые дозы), отмечено улучшение в общем состоянии больного, а именно: улучшилось настроение, уменьшился тонус в левых конечностях, практически исчезла сгибательная контрактура левой кисти, клонус левой стопы стал носить характер затухающего, увеличился объем произвольных движений в левых конечностях. Больной стал совершать прогулки на улицу. Состояние больного улучшилось по мере лечения, через 1,5 мес. После начала лечения (см. табл. 2), степень улучшения двигательной функции, чувствительности, ходьбы и социально-трудовых навыков колеблется от 1 до 1,5 баллов, что позволило расценить результаты лечения как умеренные с тенденцией к значительным. При осмотре через 2 мес. неврологический статус не ухудшился, больной чувствует себя хорошо, проходит курсы специализации по психотерапии с целью возвращения трудовой деятельности в качестве врача-психотерапевта.
Пример 3. Больная К. (ист. болезни N 250), 58 лет, пенсионерка, инв. II гр. , находилась на лечении в клинике нервных болезней с 23.05.93 г. по 10.07.93 г. с диагнозом: Остаточные явления ишемического инсульта в бассейне правой средней мозговой артерии от 17.10.87 г. с левосторонним гемипарезом вследствие гипертонической болезни III, церебрального атеросклероза.
Поступила с жалобами на слабость и скованность в левых конечностях чувство онемения в левой половине тела.
Анамнез заболевания: на протяжении многих лет страдает гипертонической болезнью, постоянно не лечилась, эпизодически принимала гипотензивные препараты. Заболела остро 17.10.92 г., когда на фоне повышения артериального давления до 260/120 мм рт.ст. развилась слабость левых конечностей, утраты сознания не было. В остром периоде прошла курс традиционного лечения в неврологическом отделении одной из городских больниц. Выписана в удовлетворительном состоянии на своих ногах, но передвигалась с посторонней помощью. В дальнейшем наблюдалась невропатологом по месту жительства, принимала сосудорасширяющие, ноотропные, гипотензивные и общеукрепляющие препараты.
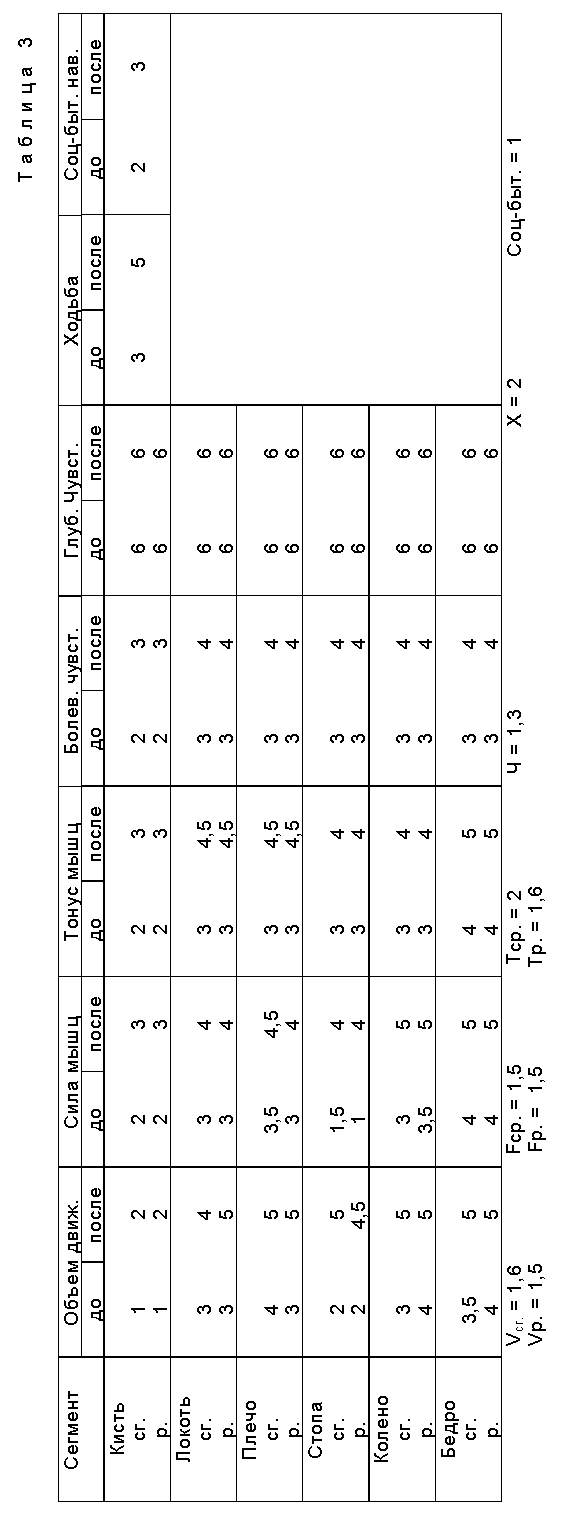
При первичном осмотре в неврологическом статусе отмечалось: корковые функции не нарушены, контактна, адекватна, нарушения речи нет. Зрачки D=S, реакция зрачков на свет живая, движения глазных яблок не ограничены. Гемианапсии и нистагма нет. Сглажена левая носогубная складка, язык расположен по средней линии. Функции глотания и жевания не нарушены. Определяется глубокий спастический левосторонний гемипарез (балльную оценку см. в табл. 3). Глубокие рефлексы S > D, патологические кистевые (Россолимо-Вендеровича) и стопные (симптомы Бабинского, Оппенгейма) знаки слева. Тонус в левых конечностях повышен по пирамидному типу, больше в руке. Возможны ограниченные движения в левом плечевом суставе. В локтевом почти невозможны, мельчайшие сгибательные движения в пальцах левой кисти. В левой ноге отмечается выраженный парез, больше в дистальных отделах. Пяточно-коленную пробу хуже выполняет левой ногой. С 24.05.93 г. начат курс ДДАВП по 4 капли адиуретина-СД, растворенного в 10,0 мл стерильного физиологического раствора. Затем по 2 капли полученного раствора вводили больной в каждую ноздрю 1 раз в день утром (1•10-7 г/сутки) по схеме: 2 дня закапываний, 2 дня перерыв в течение 1,5 мес.. Таким образом больная получили общую курсовую дозу (1,4•10-6 г). Через 8 дней после начала лечения больная почувствовала улучшения, а именно: улучшилось настроение, стала больше ходить, уменьшилась спастика в левых конечностях. К 15 дню лечения ДДАВП появилась отчетливая тенденция по увеличению объема произвольных движений в левом локтевом суставе, наросла сила в сгибателях пальцев левой кисти, наросла ила в разгибателях левой голени, появилась движения в пальцах левой стопы, снизился тонус в левых конечностях. По мере лечения состояние больной продолжало улучшаться. К моменту выписки отмечалось значительное улучшение двигательной функции, больная перестала пользоваться палочкой при ходьбе, совершала длительные прогулки, полностью обслуживала себя в быту.
Динамика изменения двигательной функции приведена в Табл. 3. Как видно в среднем все показатели двигательной функции увеличились на 1 - 1,5 балла, что расценивается как значительное улучшение. При этом, если расценивать состояние двигательной функции отдельно в руке и в ноге, видно, что в ноге уменьшение степени пареза произошло на 2,5 балла в сгибателях стопы и на 1,5 балла в разгибателях стопы. Именно это позволило больной отказаться от ходьбы с опорой, совершать прогулки на улицу, ходить по лестнице, стать в большей степени независимой в быту. Осмотр больной через 3 мес. в амбулаторных условиях показал, что достигнутый эффект стойкий, ухудшений в неврологическом статусе не произошло. Для наглядности приводим сравнительную табл. 4 по всем трем больным, приведенным в качестве примера. Как видно из приведенных данных, метод оказался эффективным во всех случаях, независимо от пола, возраста, давности заболевания, локализации очага и характера инсульта. Во всех случаях достигнутый эффект оказался стойким. Эффективная курсовая доза оказалась в диапазоне от 1,4•10-6 г до 2,0•10-6 г.
Таким способом лечение получили 48 постинсультных больных и 7 пациентов с черепно-мозговой травмой с синдромом центральных неврологических расстройств. В группе было 37 мужчин и 11 женщин в возрасте от 35 до 75 лет. Давность заболевания от 6 мес. до 1 года была у 12 больных, от 1 года до 3 лет - у 16 больных, от 3 до 5 лет - у 7 больных, от 5 до 10 и более лет - у 12 больных. По локализации очага 27 больных были с поражением левой гемисферы (правосторонний гемипарез), у 14 больных очаг поражения располагался в правой гемисфере (левосторонний гемипарез). По характеру инсульта геморрагический был у 7 больных и ишемический инсульт был у 34 больных. Контрольная группа состояла из 50 человек, которым интраназально вводился физиологический раствор (плацебо) по той же схеме, что введение ДДАВП. Состояние двигательной функции оценивалось до и после приема плацебо вышеописанным способом. Ни в одном случае применения плацебо улучшений двигательной функции не было.
Рассматривая указанные катамнезы можно сделать следующие выводы об эффективности предлагаемого способа лечения:
1) предлагаемый способ эффективен при центральных неврологических расстройствах сосудистого и травматического происхождения, а также при заболеваниях различной этиологии, приводящих к центральным неврологическим расстройствам;
2) используемый для лечения препарат является уникальным по воздействию, так как оказывает комплексное влияние на объем произвольных движений, тонус и силу мышц пораженных конечностей. Препарат уменьшает мышечный тонус не снижая силу мышц в отличие от вышеупомянутых аналогов;
3) используемый для лечения препарат эффективен даже при значительных сроках давности заболевания вплоть до 10 и более лет, когда ни один из приведенных в аналогах способов не действует;
4) используемый для лечения препарат улучшает двигательные функции за короткий срок применения, в большинстве случаев не требует повторных курсов введения;
5) достигнутый в результате лечения эффект является стойким и не исчезает при прекращении приема препарата;
6) используемый для лечения препарат улучшает настроение, работоспособность больного, что является важным в процессе реабилитации;
7) предлагаемый способ прост для применения, может быть использован как в стационарных, так и амбулаторных условиях.
Список литературы
1. Скоромец А. А. "Топическая диагностика заболеваний нервной системы" (Ленинград: Медицина, 1989).
2. Чилишвили М. В. , Осадчий А.К. "Показания к созданию ЭИКМА" в книге "Хирургическое лечение ишемии головного мозга" (Рига, 1987, 25 - 23).
3. Лапина В.М. "Динамика неврологических расстройств при хирургической коррекции атеросклеротических акдюзиях церебральных артерий" (Автореф. дисс. канд. Ленинград, 1987).
4. Покровский А.В., Грозовский Р.А., Кованева Л.П. "Компенсаторная роль наружной сонной артерии в васкуляризации и реваскуляризации головного мозга при акклюзии одноименной Внутренной сонной артерии" Ж. Невропатологии и психиатрии им. С.С.Корсакова (1982, N 9, 30 - 42).
5. Триумфова Е.А., Балунов О.А., Дорофеева А.А. и др. "Оптимизация реабилитационного процесса при церебральном инсульте" ЛНИПИ им. В.М. Бехтерева (Ленинград, 1990).
6. Цацкина Н. Д., Шалин А.Г. "Применение электростимуляции при восстановительном лечении больных с постинсультными парезами" в сб. н.тр. ЛНИПИ им. В. М. Бехтерева "Оптимизация реабилитационного процесс при церебральном инсульте" (Ленинград, 1990, 50 - 51).
7. Стрелкова Н.И. "Физические методы в неврологии" (Москва, 1983).
8. Демиденко Т.Д., Львова Р.И., Генин Ю.С. и др. "Применение портативных устройств с обратной связью в системе активной восстановительной терапии у больных с постинсультными двигательными нарушениями" Ж. Невропатологии и психиатрии им. С.С.Корсакова (1983, N 8, 1121 - 1126).
9. Балунов О.А., Демиденко Т.Д., Львова Р.И., Команцев В.Н. "Функциональное биоуправление с обратной связью в реабилитации постинсультных больных" в кн. "Актуальные вопросы психиатрии и неврологии. Тез. докл. III съезда невропатологов, нейрохирургов и психиатров Эстонской ССР (том II, Таллин, 1989, 28 - 32).
10. Демиденко Т.Д, Львова Р.И. "Применение иглорефлексотерапии при реабилитации больных с центральными сосудистым нарушениями" в кн. "Механизмы лечебного действия и практическое применение рефлексотерапии" (Ленинград, 1984, 76 - 79).
11. Демиденко Т. Д. , Леонтьев М.Я. "методы лечения больных со спастическим гемипарезом после мозгового инсульта" Методические рекомендации (Ленинград, 1979).
12. Карлов В.А. "Терапия нервных болезней" (Москва: Mедицина, 1987).
13. Столярова Л.Г., Ткачева Г.Р. "Влияние на мышечный тонус медикаментозной терапии у больных со спастическими парезами в восстановительном периоде после мозгового инсульта" в сб. тр. посвященном 60-летяю ак. мед. наук СССР проф. Е.Ф.Шмидта, под ред. Н.В.Коновалова (Москва: Mедицина, 1968, 172 - 178).
14. Аносов Н.Н., Виленкий Б.С. "Ишемический инсульт" (Ленинград, Mедгиз, 1963).
15. Карлов В. А. , Маркова Е.Д., Гурская Н.З. и др. в кн. "Клиническое значение препарата ноотропила" Брюссель, 1976, 119 - 124).
16. Меньковский Н.Б., Костюченко В.Г., Терещенко Л.А. и др. "Врачебное дело" (1980, N 9, 73 - 77).
17. Лебедева Н.В. Зарецкая И.Х., Волков В.Н. в кн. "Клиническое значение препарата ноотропила" (Брюссель, 1976, 99 - 107).
18. Боголепов Н.Н., Гусев Е.И. и др. "Ультраструктурные аспекты острой ишемии головного мозга в условиях применения ноотропила" Ж. Невропатологии и психиатрии им. С.С.Корсакова (1983, N 7, 9840 - 990).
19. Giurgea C. et ol. "Psychopharmacologia" (Berl., 1971, N 7, 984 - 990).
20. Клюев М.А. "Лекарственные средства" Справочник Бизнес-Наука-Производство (1993, 7 - 8).
21. Львова Р.И. "Восстановительное лечение и социально-трудовая реадаптация постинсультных больных и двигательными нарушениями" Автореф. дисс. канд. (Ленинград, 1975).
22. Столярова Л.Г., Кадыков А.С., Ткачева Г.Р. "Система оценок двигательных функций у больных с постинсультными парезами" Ж. Невропатологии и психиатрии им. С.С.Корсакова (1989, N 9, 15 - 18).
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ МЕДИЦИНСКОЙ РЕАБИЛИТАЦИИ ПОСТИНСУЛЬТНЫХ БОЛЬНЫХ | 1999 |
|
RU2157197C1 |
| СПОСОБ КОМПЛЕКСНОЙ РЕАБИЛИТАЦИИ БОЛЬНЫХ С ЦЕНТРАЛЬНЫМ СПАСТИЧЕСКИМ ПАРЕЗОМ ВЕРХНИХ КОНЕЧНОСТЕЙ | 2009 |
|
RU2422167C2 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ ДЛЯ ЛЕЧЕНИЯ ИШЕМИЧЕСКОГО ИНСУЛЬТА В ВОССТАНОВИТЕЛЬНОМ ПЕРИОДЕ ПРЕПАРАТОМ "НЕЙРОМИДИН" | 2005 |
|
RU2281690C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЕВОГО СИНДРОМА У БОЛЬНЫХ С ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ ПОЗВОНОЧНИКА | 2015 |
|
RU2605311C1 |
| СПОСОБ ЛЕЧЕНИЯ АФАЗИИ | 1994 |
|
RU2123858C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ С ЧАСТИЧНОЙ АТРОФИЕЙ ЗРИТЕЛЬНЫХ НЕРВОВ | 1996 |
|
RU2124875C1 |
| СПОСОБ ЛЕЧЕНИЯ ДВИГАТЕЛЬНЫХ НАРУШЕНИЙ ГОРТАНИ | 2002 |
|
RU2236223C2 |
| СПОСОБ КОРРЕКЦИИ НЕРВНО-ПСИХИЧЕСКИХ ЗАБОЛЕВАНИЙ, СОПРОВОЖДАЮЩИХСЯ ДВИГАТЕЛЬНЫМИ НАРУШЕНИЯМИ | 1997 |
|
RU2122443C1 |
| Способ мультимодальной коррекции двигательных и когнитивных нарушений у пациентов, перенесших ишемический инсульт | 2023 |
|
RU2813807C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ДВИЖЕНИЙ РУК У БОЛЬНЫХ С ВЕРХНИМИ ПАРАЛИЧАМИ И ПАРЕЗАМИ | 2011 |
|
RU2475283C2 |

Изобретение относится к медицине, в частности к неврологии. Оно может быть использовано при лечении больных с центральными неврологическими расстройствами (ЦНР). Вводят препарат I-дезамино-8-D-аргенин-вазопрессин интраназально в количестве 1x10-7 - 2x10-7 г с периодичностью один раз в день два дня подряд с последующим двухдневным перерывом в течение 1-2 месяцев. Способ позволяет получить стойкий лечебный эффект. 1 з.п.ф-лы, 4 табл.
| Боголепов Н.Н | |||
| и др | |||
| Ультраструктурные аспекты острой ишемии головного мозга в условиях применения ноотропила | |||
| Ж.Невроп | |||
| и психиатрии им.С.С.Кореакова, 1983, 7, с | |||
| Гальванический элемент | 1920 |
|
SU984A1 |
Авторы
Даты
1999-02-27—Публикация
1996-01-04—Подача