Изобретение относится к медицине, а именно к сосудистой хирургии.
Поражение вен конечностей занимает одно из первых мест в общей структуре заболеваемости сердечно-сосудистой системы. По данным Н.Dodd, F.B.Cockett, варикозное расширение вен нижних конечностей встречается у каждой пятой женщины. История лечения ВРВ представлена этапами увлечения только оперативными либо консервативными методами. Консервативные методы лечения (склерозирование) в чистом виде имеют строго ограниченные показания, дают большой процент рецидивов через непродолжительное время. Оперативное лечение на длительный период времени (1,5-2 месяца) выводит человека из привычного образа жизни, снижает трудоспособность, появляется риск развития послеоперационных осложнений. Как правило, косметический эффект оперативного вмешательства не удовлетворяет пациентов, особенно женщин. Тем не менее, современные социальные условия требуют от медиков создания способов лечения с минимальной утратой трудоспособности и соблюдение косметических принципов воздействия при условии радикальности излечения от болезни.
Известен способ лечения варикозного расширения вен методом склерозирования (Й.П.Даудярис, "Болезни вен и лимфатической системы конечностей", М., "Медицина", 1984, с. 81-87), заключающийся в инъекционном введении в расширенные вены флебосклерозирующих препаратов, вследствие чего вена рубцуется и облитерируется. Недостатки способа состоят в том, что несмотря на строгое соблюдение технологии процедуры склерозирования через непродолжительное время (год-полтора) развиваются рецидивы у большого числа пролеченных пациентов. Кроме того, метод склерозирования имеет строго ограниченные показания - локальные изменения подкожных вен.
Известен способ лечения варикозного расширения вен эндоскопическим методом ("Varikosis und chronische Veneninsuffizienz in der Praxis", Sigvaris., 2. Auflage 1994. , = 1994 by Ganzoni & Cie AG, St.Gallen/Switzerland., s. 22-23 ), заключающийся в выполнении в проекции расширенной вены небольших разрезов, через которые вводится эндоскоп и осуществляется экстракция патологически измененных вен. Современному эндоскопическому способу флебэктомии присущ хороший косметический эффект, но недостаток способа заключается в травматичности воздействия на подкожные структуры, не отличающуюся от традиционной стандартной операции и в сложности вмешательства на перфорантных венах, требующую дополнительных разрезов кожи, что снижает изначально предполагаемый хороший косметический эффект.
Наиболее близким способом к заявляемому является способ чрезкожной перевязки варикозных подкожных вен (А.С. N 1618395, М.кл. A 61 17/00, 17/12 A 61 L 17/00, БИ N 1, 07.01.91 г.), заключающийся в том, что вену прошивают вдоль ее просвета и при прошивании используют лигатуру, пропитанную 20% водным раствором треххлористого железа. Недостаток способа заключается в продольном прошивании вены, так как сохранение даже капиллярного кровотока в вене латеральнее проведенной нити и сохранение непрерывности вены рано или поздно приводят к ее реканализации. Кроме того, используемое в качестве флебосклерозирующей процедуры пропитывание нити треххлористым железом значительно уступает по своему эффекту стандартным склерозирующим препаратам. В конечном счете указанные недостатки приводят к скорому развитию рецидива болезни.
Задача настоящего изобретения состоит в снижении частоты рецидивов у лиц со II-III степенью варикозного расширения вен с максимальным использованием принципов косметичности воздействия и быстрейшего восстановления трудоспособности.
Поставленная задача достигается тем, что перед прошиванием на несостоятельные перфорантные вены и в случае несостоятельного остиального клапана на устье большой подкожной вены накладывают клипсы из NiTi с памятью формы, при этом после прошивания подкожной вены каждые 2-3 суток осуществляют постепенное дополнительное затягивание нити до полного подкожного пересечения вены; через 1-2 дня после клипирования и прошивания вен дополнительно проводят склерозирование 1,5% тромбоваром фрагментов расширенных вен.
Избежать оперативного лечения ВРВ нижних конечностей и применить щадящие комбинированные методики позволяют существующие способы исследования венозной системы - флебоскопия, -графия, доплерография, с помощью которых устанавливается достоверный топический диагноз причины, степень расширения и нарушение венозного кровообращения в подкожных и глубоких венах ног. Кроме того, использование комбинированных методов лечения ВРВ голени и бедра 2-3 степени без нарушения проходимости глубоких вен, без трофических изменений кожи (когда не требуется коррекция кровотока по магистральным глубоким венам) возможно благодаря анатомическому строению подкожных вен: при отсутствии в них кровотока они быстро спадаются. Поэтому, зная точную причину развития варикоза, можно не выполнять стандартную флебэктомию, а прицельно воздействовать на патологически измененные участки вены, "фрагментируя" ее, выключая из кровообращения и добиваясь ее облитерации. При такой постановке вопроса нет необходимости производить большие кожные разрезы, разрушать клетчатку с лимфатическими сосудами и мелкими кровеносными сосудами по ходу удаляемой вены. Вмешательство не сопровождается кровопотерей, выполняется амбулаторно, через 5-6 дней пациент восстанавливает исходную трудоспособность и бытовое поведение. Отмечается хороший косметический эффект. У основной массы больных общая длительность этапного воздействия на расширенные вены укладывается в 2 недели. До месяца-полутора необходимо ношение эластического бинта или чулка, по прекращению ношения которого выявляются, если таковые имеются, необлитерированные в результате лечения участки вен. При необходимости осуществляется дополнительное воздействие до получения стойкого клинического эффекта выздоровления. Изобретение поясняется чертежом, где на фиг. 1 показана схема операции.
Сущность способа заключается в следующем.
После топической ориентировки в расположении патологически измененных перфорантных вен, измененных участков подкожных вен 1, несостоятельных клапанов подкожных вен, являющихся причиной ретроградного сброса крови, выполняется следующее: маркировка мест вмешательства раствором бриллиантовой зелени; пациент укладывается на перевязочный стол, подкожные вены спадаются. В точках проекции несостоятельных перфорантных вен или клапанов в подкожных венах, которые являются основной причиной расширения вены, осуществляется местная анестезия 0,25 или 0,5% раствором новокаина. Производятся разрезы кожи длиной до 8-10 мм, зажимом типа "москит" препарируется подкожная клетчатка, разделяется фасция, обнаруживается вена. Вводится специальный ранорасширитель из никелида титана и на вену с помощью узкого кровоостанавливающего зажима накладывается клипса 2, также из никелида титана, прерывающая кровоток на этом участке. В случае наложения скрепок на устье большой подкожной вены 3 из одного доступа их накладывается две-три на протяжении для полноценного прекращения поступления крови по всем притокам. Раны на коже вследствие их малого размера, отсутствия кровотечения, допустимо не зашивать, а свести их края лейкопластырем. Участки наибольшего расширения и протяженности измененных вен "фрагментируются" (этапно подкожно пересекаются) с помощью прошивания на расстоянии не более 10-15 см друг от друга. Перпендикулярно ходу вены после анестезии раствором новокаина в месте вкола и выкола иглы, отступя от проекции маркированной вены в обе стороны приблизительно по 0,5 см, с помощью круто изогнутой хирургической иглы под веной проводится толстая (N 8-10) стерильная нить 4. Необходимо стремиться провести нить именно под веной и перпендикулярно ее оси, но не через вену, так как это приводит к быстрой реканализации данного участка и рецидиву заболевания. Проведенные указанным способом нити (число их колеблется в зависимости от протяженности и извитости расширенных вен) завязываются на марлевом шарике 5 максимально туго. Завязанные узлы при необходимости должны легко развязываться, в связи с тем, что каждые 2-3 суток нить развязывается, марлевый шарик удаляется, кожа под ним обрабатывается антисептиком, укладывается новый шарик и нить завязывается вновь, но более туго - нить, находящаяся под кожей должна выйти на поверхность приблизительно на 4-5 мм. На 9-10 сутки после проведения нитей вена за счет периодического подтягивания нити полностью пересекается и облитерируется. Фрагментированная таким образом вена спадается и запустевает. На весь период лечения на конечность накладывается компрессионная повязка - эластический бинт или чулок, снимаемые больным только на ночь. Через 1-2 дня после выполненного клипирования и прошивания вен начинается склерозирование образовавшихся фрагментов тромбоваром, разведенным до 1,5% концентрации, чтобы уменьшить проявления флебита. Инъекционная игла вкалывается в дистальную часть фрагмента вены в положении пациента стоя, затем больного укладывают, конечность слегка приподнимают, чтобы вена максимально опорожнилась и вводят склерозирующий препарат. В один фрагмент достаточно введение 2 мл. Как правило, необходимо лишь однократное склерозирование каждого фрагмента. Несмотря на низкую концентрацию тромбовара, эффект достигается благодаря прекращению кровотока в перевязанном участке. В общей сложности бинт на конечности носится 1-1,5 месяца.
Клинический пример
Больная Ч. 42 лет обратилась на прием к хирургу 4.12.95 года. Был установлен диагноз: Варикозное расширение вен правой голени и нижней трети бедра. Варикозным расширением страдает на протяжении 15 лет, которое возникло после родов, максимум изменений вен наступил в течение года. Периодически носила эластический чулок. За полгода до прихода к хирургу стала появляться периодическая боль по ходу расширенных вен, судороги. При бинтовании конечности чувствует значительное облегчение. Объективный статус: в средней трети голени по внутренней поверхности контурируются расширенные вены в виде четырех извитых тяжей, длиной по 12-15 см, сходящихся в верхней трети голени в крупный узел. На бедро расширенная вена продолжается одним стволом диаметром 1,5 см, заканчивающимся в нижней трети по внутренней поверхности.
При ретроградной флебоскопии с наложенным в верхней трети бедра жгутом при введении 40 мл 30% раствора урографина выяснено, что форма и степень расширения подкожных вен совпадает с визуальной оценкой. В нижней трети бедра и верхней трети голени между расширенной большой подкожной веной подколенной, бедренной веной имеются прямые несостоятельные коммуниканты. Клапаны в большой подкожной вене и ее притоках на протяжении всех расширенных участков несостоятельны - отмечается ретроградный ток крови и "маятникообразное" движение крови в патологически измененных венах. В средней, верхней трети бедра, остиальный клапан устья большой подкожной вены состоятельные, проходимость глубоких вен голени и бедренной вены не нарушена, их клапанный аппарат сохранен. Эвакуация контрастного вещества из глубоких вен в течение 30 секунд.
Выполнена доплерография, с помощью которой на коже голени и бедра определена и отмечена проекция несостоятельных коммуникантных вен в н\3 бедра и в в\ 3 голени. Выявлена проекция участков большой подкожной вены с наибольшим числом несостоятельных клапанов.
В перевязочной в положении пациентки лежа на спине (расширенные вены спались) в точках маркировки произведена местная анестезия 0,5% раствором новокаина (10-15 мл на каждом участке). Над несостоятельными коммуникантными венами в поперечном направлении рассечена кожа до 1 см в длину. Зажимом "москит" тупо распрепарирована подкожная жировая клетчатка, разделена собственная фасция бедра, обнаружены искомые перфорантные вены. Введен ранорасширитель и на вены наложены клипсы, на кожу - единичные узловые швы. Конечность приподнята над столом для максимально полного опорожнения и спадения расширенной подкожной вены и ее притоков. В таком положении нога уложена на возвышение. В маркированных участках вена "обшита" нитями: двумя на бедре и четырьмя на голени. Нити туго завязаны на марлевых шариках. Эластическое бинтование ноги от стопы до паховой связки.
Пациентке рекомендован прием анальгетиков при болях, ограничение двигательного режима и она отпущена домой. Через двое суток состояние удовлетворительное. Чувство умеренной тянущей боли в области проведенных нитей значительно уменьшилось. Слегка прихрамывает. Отека ноги нет. Дома через сутки выполняла обычную работу. При осмотре - расширенные вены спавшиеся, слегка контурируется крупный ствол в области коленного сустава и в с\3 голени. В дистальных точках этих участков пункционно введено по 3 мл 1,5% раствора тромбовара. Сменены марлевые шарики и более туго завязаны нити. Эластическое бинтование. Последующее затягивание нитей еще через 3 дня. В зоне введения склерозирующего препарата умеренный локальный отек и гиперемия.
На 9 сутки с момента выполнения "фрагментирования" нити удалены. Все расширенные вены спавшиеся. Имеется умеренная гиперемия, отек кожи по их ходу и небольшая боль при пальпации. Вены ощущаются в виде плотных тяжей. Чувства распирающей боли в конечности при ношении эластического бинта нет. Отека конечности нет, при ходьбе не хромает, на 6 сутки с начала лечения приступила к труду (работает экономистом). Показаний для дополнительного введения склерозирующего вещества в какие-либо участки вены не найдено. Рекомендовано продолжить эластическое бинтование конечности днем еще в течение 2-3 недель, периодически показываться хирургу для динамического контроля за состоянием.
Пациентка осмотрена через год. Чувствует себя хорошо, жалоб не предъявляет. Ведет привычный образ жизни. Конечность не отекает. Расширенные ранее вены не визуализируются и не пальпируются. На некоторых участках сохраняется умеренная гиперпигментация кожи. Рецидива варикозного расширения вен не выявлено.
Таким образом, описанный амбулаторный способ лечения варикозного расширения вен II-III степени позволяет добиться стойкого хорошего эффекта, сопоставимого с эффектом оперативной флебэктомии, исключив травматичность последнего, достичь высокого косметического результата и быстрого восстановления трудоспособности у больного.
Изобретение относится к области медицины, в частности к сосудистой хирургии. Накладывают клипсы на несостоятельные перфорантные вены. Используют клипсы из NiTi с памятью формы. Затем на участках наибольшего расширения и протяженности измененных вен проводят под веной нити и завязывают на марлевом шарике. Проведение нитей осуществляют перпендикулярно ходу вены на расстоянии не более 10-15 см друг от друга. Каждые 2-3 суток дополнительно затягивают нити. Затягивание осуществляют до выхода нити на поверхность на 4-5 мм. Затягивание нитей проводят до полного подкожного пересечения вены. В случае несостоятельности остального клапана накладывают клипсы на устье большой подкожной вены. Дополнительно через 1-2 дня после клипирования и прошивания вен проводят склерозирование. Осуществляют введение 1,5% раствора тромбовара во фрагменты расширенных вен. Использование способа позволяет провести косметичное воздействие и быстро восстановить трудоспособность больного. 2 з.п. ф-лы, 1 ил.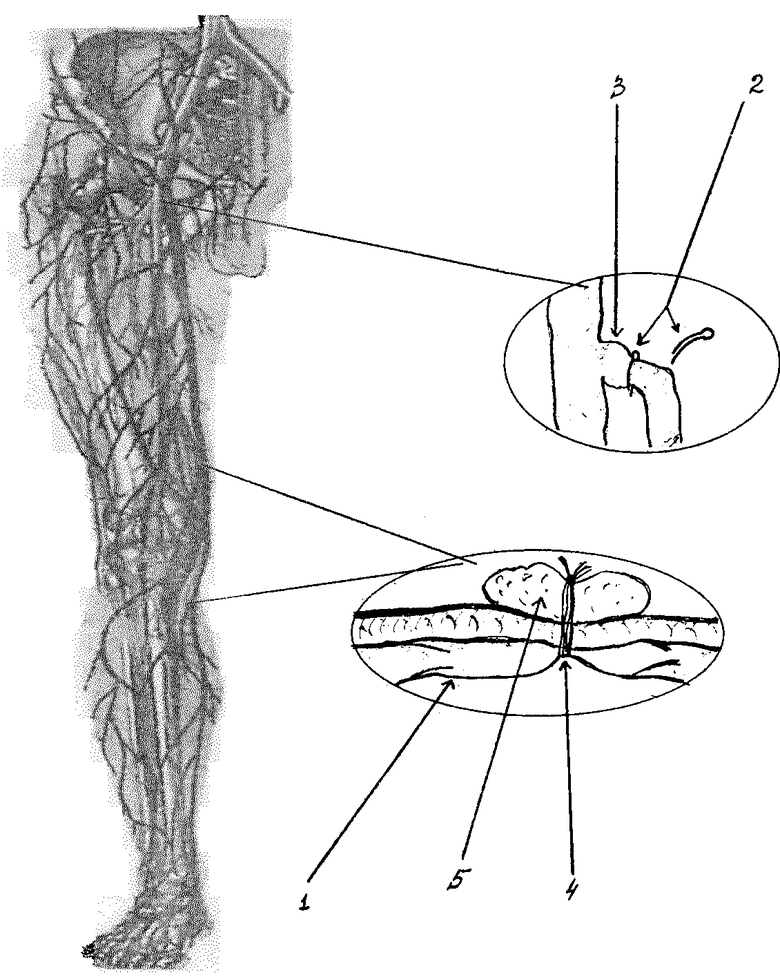
| Способ чрезкожной перевязки варикозно расширенных подкожных вен | 1988 |
|
SU1618395A1 |
| медиц | |||
| институт), 23.08.84 | |||
| Савельев B.C | |||
| и др | |||
| Современный взгляд на оклеротерапию варикозных вен нижних конечностей | |||
| Грудная и сердечно-сосудистая хирургия | |||
| Пуговица для прикрепления ее к материи без пришивки | 1921 |
|
SU1992A1 |
| Кипятильник для воды | 1921 |
|
SU5A1 |
Авторы
Даты
1999-09-20—Публикация
1997-07-16—Подача