Изобретение относится к медицине, а именно к реконструктивной хирургии при опухолях нижней челюсти - одномоментному восполнению планируемых дефектов, превентивно изготовленными индивидуализированными прецизионными имплантатами.
При определенных патологических процессах таких как опухоли, остеонекротические заболевания - остеомиелит, существующие хирургические методы лечения приводят к образованию дефектов костной ткани. При этом производят резекцию фрагмента нижней челюсти, включающего опухоль, с нарушением непрерывности кости без экзартикуляции (без вычленения в височно-нижнечелюстном суставе). Линию резекции проводят на расстоянии 15-20 мм от опухоли. Резекцию нижней челюсти с экзартикуляцией (вычленением в височно- нижнечелюстном суставе) проводят на расстоянии 20-30 мм от границ новообразования (Клиническая оперативная челюстно-лицевая хирургия: Руководство для врачей / Под ред. проф. В.Н. Балина и Н.М. Александрова, 3-е из.- СПб: "Специальная Литература", 1998, - 592 с.). Если одномоментно костную пластику не производят, то образуется дефект, а рану зашивают известными способами. Если производят одномоментную костную пластику нижней челюсти, то костный трансплантат помещают в дефект кости так, чтобы концы его на 15-20 мм накладывались на воспринимающие площадки в накладку. Трансплантат плотно укутывают мягкими тканями и ушивают. Первичная костная пластика после расширенного удаления нижней челюсти в настоящее время применяется редко.
Удаление участков нижней челюсти приводит к значительной деформации лица. На оперированной стороне наступает резкое западение тканей. Оставшаяся часть челюсти смещается в оперированную сторону. Внешний вид больного производит весьма тяжелое впечатление. Возникают глубокие функциональные системные нарушения: системы пищеварения - жевательного аппарата; дыхательной системы - дислокационная стенотическая асфиксия (фиг.1); речевой функции - нарушение артикуляции остатка нижней челюсти, языка, губ; психоневрологического статуса - внешний облик побуждает больных к изоляции и приводит к депрессивным состояниям. Утрачивается профессиональная, социальная и личностная адаптация. Больные теряют трудоспособность, становятся инвалидами.
Для предотвращения негативных последствий резекции нижней челюсти выполняют восстановительные операции. Применяют аутотрансплантаты, аллотрансплантаты и имплантаты. Используют ребро, наружный край лопатки, гребешок подвздошной кости, малую берцовую кость, лучевую кость, имплантаты - титановые, стандартизованные керамические и углеродные (Артыков К.П., Курбанов У. А., Кадыров М. и соавт. Реконструктивно-восстановительные операции при огнестрельных дефектах челюстно-лицевой области. /Анналы пластической, реконструктивной и эстетической хирургии: 1998. N 3. - С. 33.; Вавилов В.Н., Калакуцкий Н.В., Соловьев М.М. и соавт. Малоберцовая кость как трансплантат для устранения протяженных дефектов нижней челюсти. // Там же: С. 34; Губин М. А. , Ходорковский М.А. Замещение дефектов нижней челюсти васкуляризированным малоберцовым аутотрансплантатом. // Там же: С. 38; Калакуцкий Н.В., Соловьев М.М., Вавилов М.М. и соавт. Васкуляризированный реберный трансплантат для замещения изъянов нижней челюсти. // Там же: С. 39; Малаховская В.И. , Неробеев А.И. Реабилитация пациентов с комбинированными дефектами лица. // Там же: С. 40-41; Brit. J. Of Plastic Surg. 1990. vol. 43, N 4, July, p. 403; Brit. J. of Oral and Maxillofacial Surg. 1996. Vol. 34, N 1, Febr., p. 58). Необходимость плотного на большом протяжении контакта поверхностей трансплантата с воспринимающим ложем кости реципиента (фиг. 2) обусловливает снятие половины толщины (потеря материала !) кости как реципиента, так и трансплантата, во время операции при открытой ране. Реконструктивные операции на опорных тканях, выполненные по приведенной методике, являются сложными, продолжительными вмешательствами. Одномоментная костная пластика известными способами сопряжена с осложнениями. Требует дополнительной обширной (величина трансплантата должна превышать дефект на 20-30 мм) и довольно травматичной, органоповреждающей операции, и дополнительной хирургической бригады.
Прототипом является известный способ изготовления трансплантата для устранения больших по протяженности состоявшихся дефектов нижней челюсти - при опухолях, когда измеряют здоровую половину челюсти. Аналогичные измерения проводятся и у трупа-донора. Однако эти измерения математически не достоверны, опосредованны - их проводят снаружи с учетом толщины мягких тканей. Объективные методы обследования включают осмотр, пальпацию, рентгенографию. Обращают внимание на конфигурацию органа, степень асимметрии, границы дефекта, состояние кожного покрова. Рентгенологическое обследование проводят в двух взаимоперпендикулярных проекциях (Н.А. Плотников. Костная пластика нижней челюсти М: Медицина. 1979. С. - 270). Способ основан на предварительном определении анатомического источника трансплантационного материала или имплантата (он должен превышать параметры предполагаемого дефекта). Требует выполнения второй операции резекции костной ткани - взятие трансплантационного материала, подгонка трансплантата (имплантата) к воспринимающему ложу и их взаимную адаптацию. Однако сами параметры имплантата определяются параметрами дефекта и воспринимающего ложа. Использование трупной ткани сопровождается негативными биологическими, морально-этическими и юридическими проблемами.
Применяющиеся наборы титановых, углеродных и керамических имплантатов являются стандартными (Набиев Ф. Х. Клинико-экспериментальное обоснование применения углеродсодержащих материалов в челюстно-лицевой хирургии. Автореф. дисс. докт. мед. наук. M. 1997; Семкин В.А. Патогенез, клиника, диагностика и лечение нарушений движения нижней челюсти. Автореф. дисс. докт. мед. наук. M. 1997). Не могут и не предусмотрены соответствовать параметрам конкретного дефекта определенного индивидуума (фиг. 2; 3). Подгонка проводится во время операции, что, по мнению специалистов, является анахронизмом. Она требует ручной труд - механические воздействия - и определенный уровень скульптурных навыков у хирурга. При этом рана открыта, увеличивается время операции и возрастает риск осложнений, увеличивается период пребывания больного под действием сильнодействующих дорогостоящих наркотических средств и возрастают другие затраты. Эти методы требуют присутствия больного в клинике, не предусматривают и не позволяют проводить объемное математическое моделирование операции. Не позволяют превентивно - до операции - выявить объемные математические параметры планируемого дефекта. Не позволяют спроектировать и математически адаптировать имплантат к воспринимающему ложу. Не позволяют превентивно изготовить трансплантат, имплантат, соответствующий объемным математическим параметрам планируемого дефекта. Не представляют собой единой системы - такой совокупности компонентов (элементов), взаимосвязанное функционирование которых направлено на решение общей для системы задачи. Не представляют собой завершенной технологии, включающей все этапы хирургической реабилитации пациента.
Недостатками известного способа является низкая точность измерения параметров дефекта из-за использования простых измерительных инструментов и измерения линейных, а не объемных параметров. Имплантаты не соответствуют форме и объему конкретного дефекта нижней челюсти определенного индивидуума.
Определение среднестатистических параметров, характеризующих форму и размеры органа, выявили значительную вариабельность, не характеризующуюся какими-либо фиксированными значениями, поскольку форма и размеры каждого индивидуума имеют присущие только ему особенности. Известные способы изготовления имплантата не учитывают индивидуальных особенностей конкретного индивидуума, в то время как установлено (Рабухина Н.А. Рябова И.В., Гунько В.И. и соавт. // - Стоматология: 1996. - Т. - 75, N 2. - С. 44-45; Каламкаров ХА, Рабухина Н. А. , Безруков В.М. Деформации лицевого черепа. - М. Медицина, 1981. - 244 с.), что симметричных черепов не бывает. Необходимо подбирать "фансплантат, соответствующий не только сохранившейся части органа, но и строению скелета, при этом трансплантат не должен превышать анатомические параметры восстанавливаемой ткани. Замещение дефектов костной ткани, этой сложной в смысле архитектурного строения области, продолжает ставить в тупик хирургов, занимающихся этой проблемой (Бельченко В. А., Ипполитов В.П., Кузнецов И. А. , и соавт. - Москва, 1996. Актуальные проблемы комплексного лечения и реабилитации детей с врожденной краниофациальной и нейропатологией. Материалы 1-го Межд. Симпозиума 19-21 ноября. С. 60.).
Основными принципами восстановительных операций считают (Травматология и восстановительная хирургия черепно-челюстно-лицевой области. - 3-е изд., - М.: Медицинская литература, 1999. - 456 с.) адекватность пересаживаемой ткани форме, объему и функции восстанавливаемого органа или его части, симметричность, восстанавливаемого парного органа или его участка. Операция должна восстанавливать структуры и функции: восстановление или сохранение прикуса, функции жевания, свободного дыхания и движения головы. Реабилитация должна иметь минимальное количество операций и минимальный срок между отдельными этапами операции, достижение предельно эффективного в функциональном и косметическом отношениях ближайшего и отдаленного результатов лечения.
В индивидуальной диагностике высокую точность определения объемных параметров черепа и дефекта предоставляют компьютерные томографические исследования, а в конструировании и изготовлении индивидуализированных прецизионных имплантатов - систем автоматического проектирования (САПР). Однако результаты их аналитической обработки не используют для создания завершенности технологии реабилитации и открытости для системы (сети) клиник. Не используют для конструкторской и технологической информации при изготовлении имплантата. Вопросы анатомо-функциональной реабилитации больных решаются фрагментарно и не представляют единой завершенной системы и технологии.
Задачей настоящего изобретения является выбор технологии определения объемных параметров опухоли нижней челюсти, дефекта после ее удаления и на основе этих параметров превентивно изготовить индивидуализированный прецизионный имплантат для восполнения планируемого еще до операции и (или) полученного в результате резекции дефекта.
Технический результат достигается тем, что посредством компьютерной томографии определяют объемные математические параметры тканей нижней челюсти, пораженных опухолью.
Затем:
1. При планировании резекции нижней челюсти с нарушением непрерывности кости без экзартикуляции выполняют компьютерную математическую резекцию тканей нижней челюсти (еще до ее физического удаления), включающих опухоль, в пределах здоровых тканей с увеличением границ на 20-25 мм. После этого на обоих концах дефекта формируют воспринимающие ложа. Затем производят компьютерные симметрические преобразования параметров здоровой ткани нижней челюсти и налагают на полученный дефект по типу "штамп-контрштамп". Разностная оценка объемных математических параметров резецированной и здоровой части нижней челюсти дает объемные математические параметры имплантата. Полученные данные передают на устройство автоматического прототипирования и изготавливают имплантат (или его физическую модель). Изготовленный имплантат подвергают долгосрочной стерилизации и помещают в специальную упаковку готовым к использованию на операции, хранению и транспортировке.
2. При планировании резекции нижней челюсти с нарушением непрерывности кости с экзартикуляций выполняют компьютерную математическую резекцию тканей нижней челюсти (еще до ее физического удаления), включающих опухоль, в пределах здоровых тканей с увеличением границ на 20-25 мм. После этого на конце дефекта формируют воспринимающее ложе. Затем производят компьютерные симметрические преобразования параметров здоровой ткани нижней челюсти и налагают на полученный дефект. Далее математически осуществляют адаптацию суставной головки имплантата к суставной ямке черепа и контактной поверхности имплантата к воспринимающему ложу сохраненного фрагмента челюсти по типу "штамп-контрштамп". Разностная оценка объемных математических параметров резецированной и здоровой части нижней челюсти дает объемные математические параметры имплантата. Полученные данные передают на устройство автоматического прототипирования и изготавливают имплантат (или его физическую модель). Изготовленный имплантат подвергают долгосрочной стерилизации и помещают в специальную упаковку готовым к использованию на операции, хранению и транспортировке.
Техническим результатом решенной нами задачи является снижение травматичности, сокращение времени операции, количества и этапов операции, сроков лечения и реабилитации при новообразованиях нижней челюсти, возможность выбора пациентом времени и места проведения операции, т.е. той или иной клиники для проведения операции и реабилитации.
ОСУЩЕСТВЛЕНИЕ СПОСОБА.
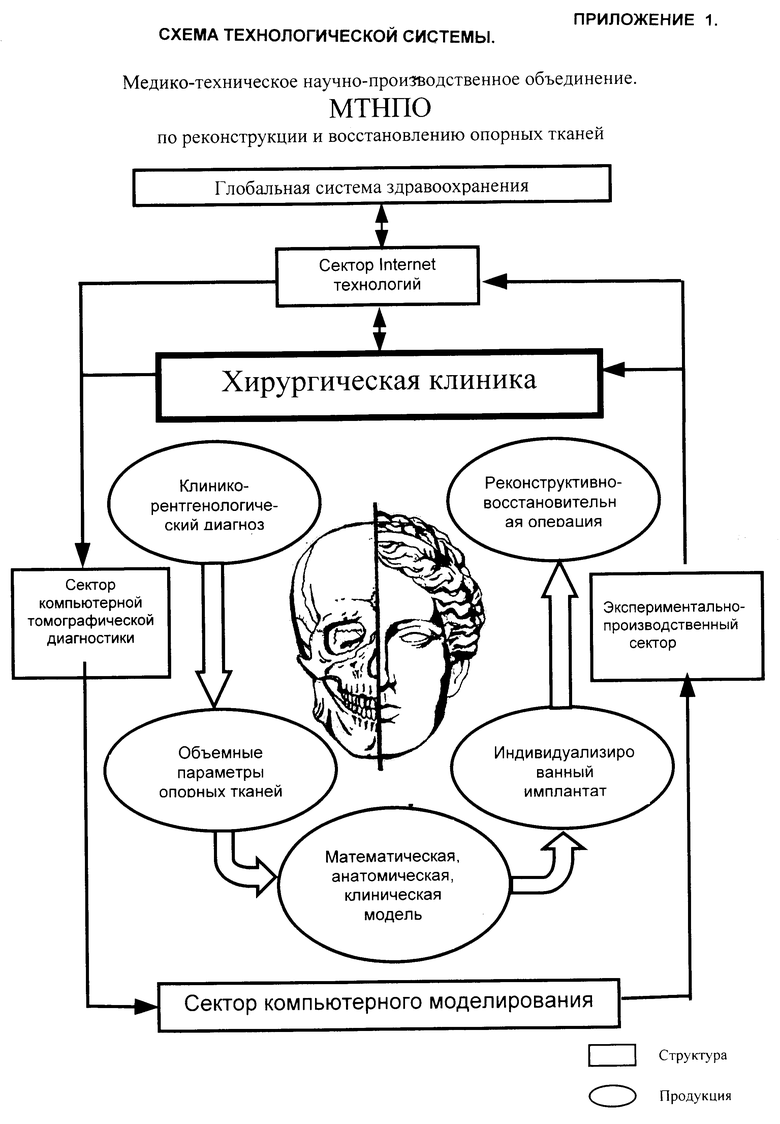
Хирургическая реабилитация пациентов с опухолями нижней челюсти и выполнение способа основаны на функционировании завершенной открытой интегрированной технологической системы, состоящей из ряда звеньев-секторов (Приложение 1):
Сектор клинической хирургии - клиника, которая является первым (обследование, установление клинико-рентгенологического и морфологического диагноза) и последним звеном (оперативное лечение - удаление опухоли и восполнение дефекта) технологической цепи;
Сектор компьютерной томографической диагностики;
Сектор компьютерного проектирования и моделирования;
Сектор экспериментально-производственный.
Система функционирует на основании математической интеграции всех звеньев - секторов (Приложение 2 и 3).
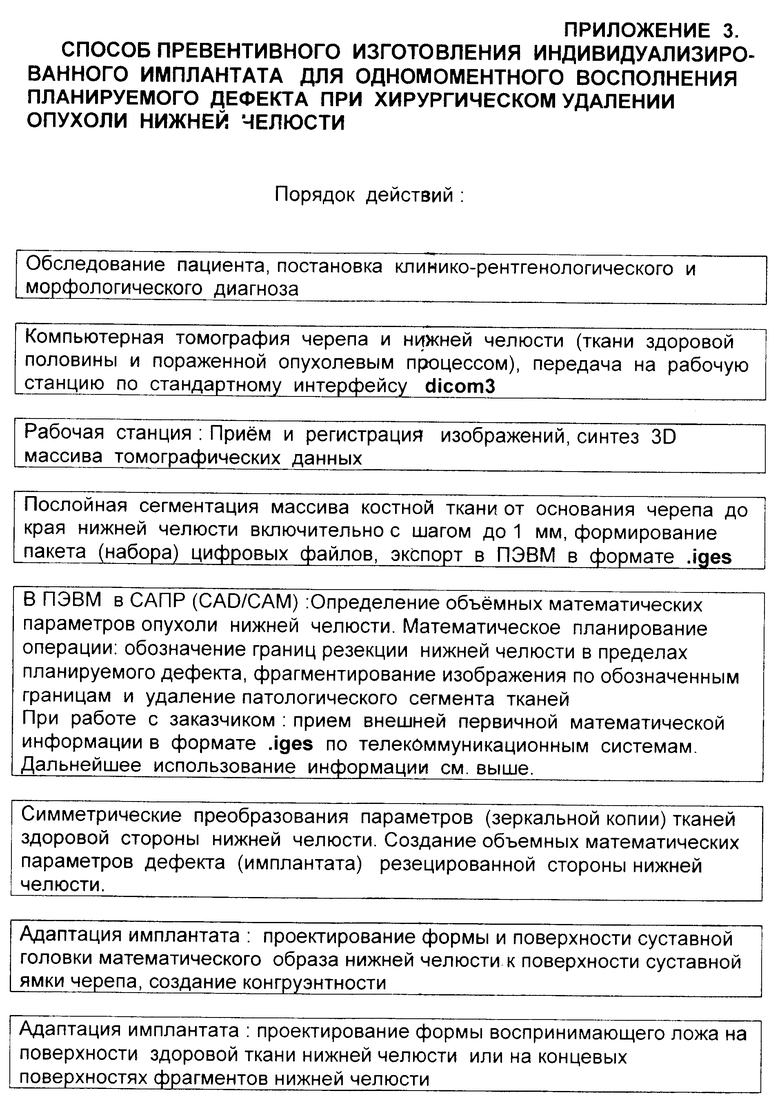
Функция первого звена: пациента обследуют, устанавливают клинико-рентгенологический и морфологического диагноз, обозначают задачи и объем компьютерного томографического исследования тканей черепа и нижней челюсти.
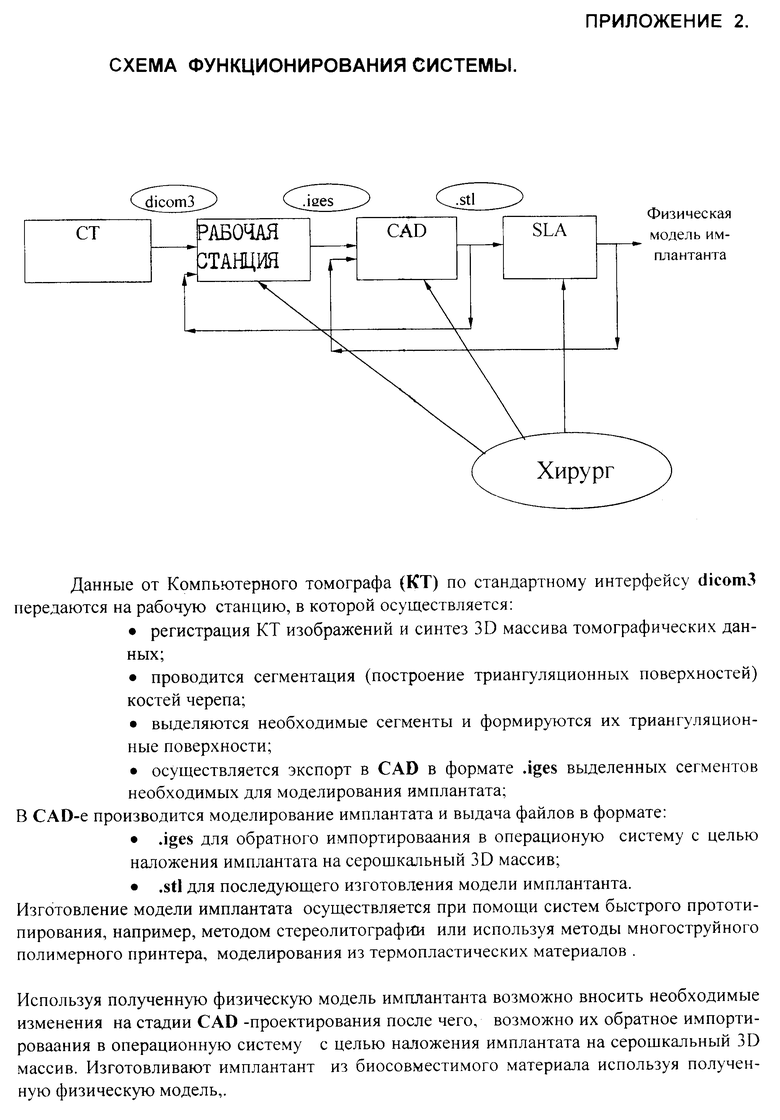
Функция второго звена: производят компьютерное томографическое исследование черепа по специальной методике, учитывающей билатеральность (парность), синтопию и топографию анатомии человека. Данные от компьютерного томографа (КГ) по стандартному интерфейсу dicom3 передают на рабочую станцию, в которой производят регистрацию изображений и синтез 3D массива томографических данных. Выделяют необходимый сегмент костей черепа для операционной математической обработки. Послойный, с шагом 1 мм, оцифрованный набор сечений (пакет файлов) в сегменте от основания черепа до края нижней челюсти (фиг. 5) включительно в формате .iges экспортируют в ПЭВМ (персональная электронно-вычислительная машина).
Функция третьего звена: в ПЭВМ принимают компьютерную математическую информацию от: а) рабочей станции компьютерного томографа в клинике по сетевым коммуникациям; б) от внешней клиники - заказчика по телекоммуникационной сети (интернет). Проводят сегментацию (построение триангулярных поверхностей) костей черепа и нижней челюсти. Выделяют необходимые сегменты и формируют их триангулярные поверхности. В системе автоматического проектирования (CAD/CAM) определяют объемные математические параметры черепа и опухоли нижней челюсти. Математически планируют операцию резекции необходимого объема костных тканей: границы резекции и форму воспринимающего ложа для будущего имплантата. На полученный в результате математической резекции дефект налагают параметры симметричной здоровой ткани, полученной зеркальным симметрическим компьютерным преобразованием. Путем разностной оценки параметров резецированной и здоровой части нижней челюсти определяют параметры имплантата. После удовлетворительной оценки синтезированные объемные математические параметры в виде пакета(набора) файлов в формате .stl экспортируют в лазерный стереолитограф для изготовления имплантата (или его модели).
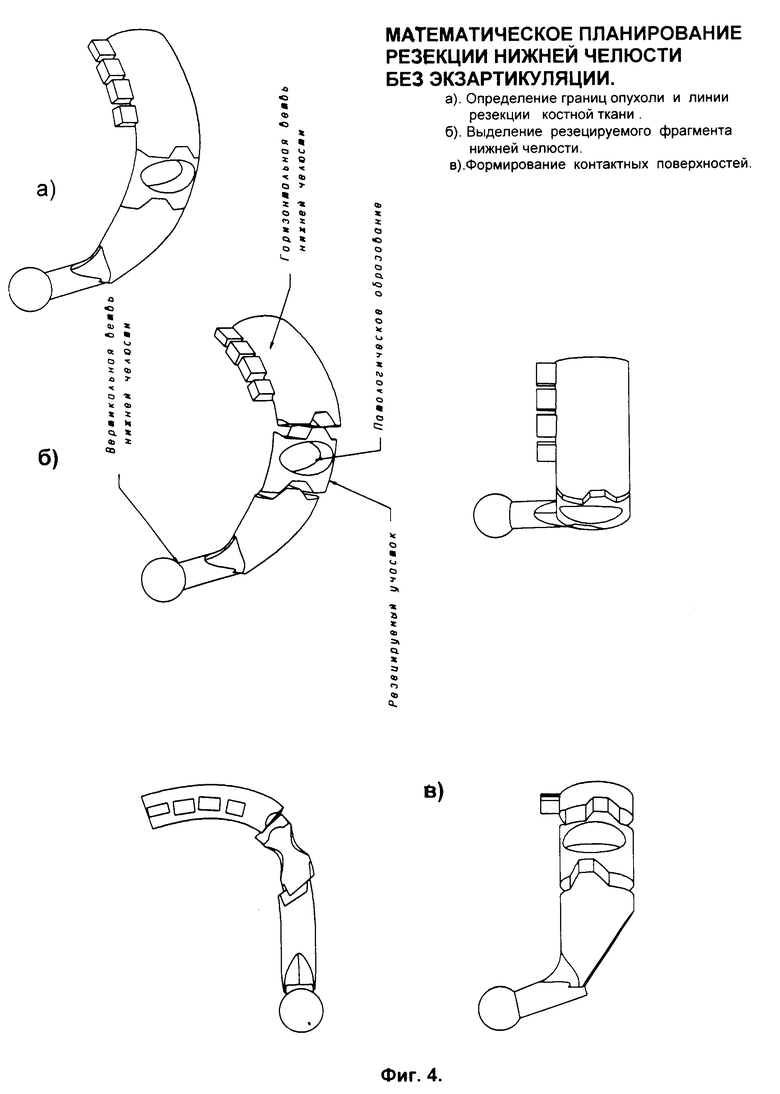
При резекции нижней челюсти с нарушением непрерывности кости без экзартикуляции (вычленения в височно-нижнечелюстном суставе) намечают границы (фиг. 6а), производят математическую резекцию (фиг. 6б) патологического фрагмента нижней челюсти в соответствии с хирургическими требованиями - в пределах 20-25 мм от границ опухоли. После получения математической модели планируемого дефекта нижней челюсти на поверхностях концевых отделов резецированной нижней челюсти математически строят избранную контактную форму и поверхность воспринимающего ложа (фиг. 4в). Данные резецированного фрагмента удаляют из операционной системы.
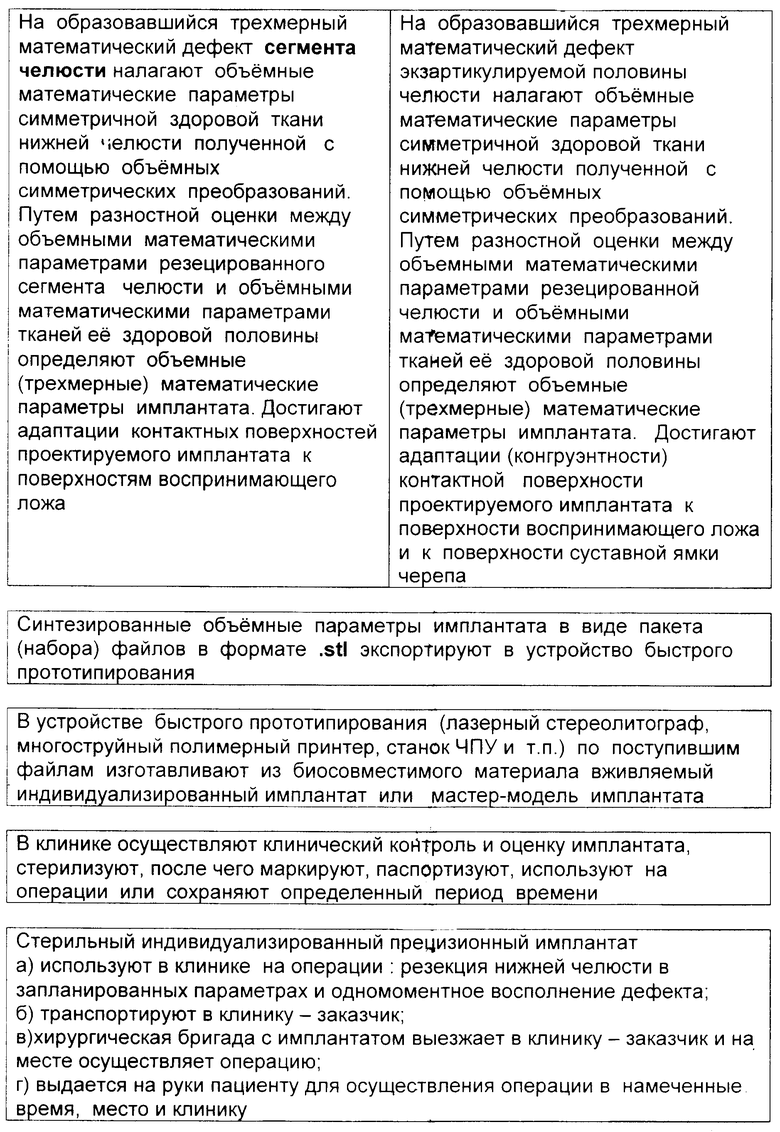
На образовавшийся трехмерный математический дефект налагают объемные математические параметры симметричной здоровой ткани нижней челюсти, полученной с помощью объемных симметрических преобразований. Путем разностной оценки между объемными математическими параметрами резецированной фрагмента челюсти и объемными математическими параметрами тканей ее здоровой половины определяют объемные (трехмерные) математические параметры имплантата. В результате они индивидуализированы для конкретного индивидуума и конкретного планируемого дефекта операции. При этом адаптируют контактную форму и поверхность на имплантате, проектируют (формируют) зеркально как отпечаток: штамп-контрштамп.
При резекции нижней челюсти с экзартикуляцией (вычленением в височно-нижнечелюстном суставе) в ПЭВМ в системе автоматического проектирования по имеющимся в операционной системе данным определяют границы опухоли. Планируют операцию резекции необходимого объема костных тканей челюсти в соответствии с хирургическими требованиями - в пределах 20-25 мм от границ опухоли. Выделяют необходимый сегмент и производят математическую резекцию (фиг. 6а). Массив параметров опухолевой ткани удаляют из операционной системы. Производят послойные симметрические (зеркальные) преобразования параметров здоровой ткани (фиг. 6б) и таким образом синтезируют массив параметров тканей левой половины нижней челюсти, он же соответствует параметрам имплантата (фиг. 7). Посредством объемных симметрических компьютерных преобразований по объемным параметрам здоровых тканей нижней челюсти подобно зеркальному отображению для каждого слоя томограмм синтезируют ориентированные на плоскости объемные параметры удаленной половины или фрагмента нижней челюсти (фиг. 6б и 7а). После получения математической модели сохранившегося фрагмента нижней челюсти на поверхности концевого отдела резецированной нижней челюсти математически строят избранную контактную форму и поверхность воспринимающего ложа. Затем полученный объемный математический образ имплантата адаптируют к анатомическим объектам черепа конкретного индивидуума. Вначале суставную головку имплантата адаптируют к суставной ямке височно-нижнечелюстного сустава на черепе - совмещают центр суставной головки с центром суставной ямки черепа, получают конгруэнтность между ними (фиг. 7а и 8). Затем контактную поверхность имплантата методом отпечатка (штамп-контрштамп) адаптируют к измеренной торцевой воспринимающей поверхности сохраняемого фрагмента нижней челюсти (фиг. 7б и 8б).
После проектирования операции и моделирования имплантата выдают файлы в формате .iges для обратного импортирования в рабочую станцию. Производят математический контроль над спроектированным изделием путем наложения математического образа имплантата на серошкальный массив 3D, на математические параметры дефекта нижней челюсти. После удовлетворительной оценки синтезированные объемные математические параметры в виде пакета (набора) файлов в формате . stl передают в следующее технологическое звено для последующего физического изготовления имплантата.
При функционировании технологии в открытом режиме первичную информацию в цифровом виде принимают по телекоммуникациями (Приложение 1) от любых периферийных лечебных учреждений, располагающих возможностью компьютерной томографической диагностики. Далее ее запускают в технологическую разработку.
Функция четвертого звена: информацию из ПЭВМ в виде пакета (набора) файлов в формате .stl с объемными математическими параметрами имплантата передают на устройство автоматического прототипирования (изготовления) изделия - лазерный стереолитограф, многоструйный полимерный принтер, станок с ЧПУ и т.п. По спроектированному математическому образу создают имплантат физически из биосовместимого материала или его мастер-модель. При необходимости: а) стереолитографическую модель используют для изготовления формообразующей оснастки, в которой формируют имплантат из биосовместимого материала; б) формообразующую оснастку изготавливают, минуя стадию изготовления мастер-модели. Полученное изделие (прототип или имплантат) можно рассматривать в клинике на консилиуме, анализировать, при необходимости вносить коррективы (фиг. 9). Изготовленный имплантат подвергают долгосрочной (месяцы, годы) стерилизации и помещают в специальную упаковку готовым к использованию, хранению и транспортировке (фиг. 10). Маркируют, обозначают паспортные данные пациента, название анатомического объекта, материала изготовления, сроки стерилизации, условия содержания и необходимую дополнительную информацию.
Завершающая стадия реализации способа (хирургическая клиника): имплантат используют по одному из четырех вариантов: 1. В клинике проводят операцию (фиг. 11 и 12)- резекции фрагмента или половины челюсти и восстановительную - восполняют дефект индивидуализированным прецизионным имплантатом. В послеоперационном периоде проводят контрольную компьютерную томографию (фиг. 13 и 14); 2. Имплантат направляют в клинику-заказчик, где пребывает пациент; 3. Имплантат хранят для выполнения операции в приемлемое для пациента и медицинских показаний время; 4. Хирургическая бригада выезжает в клинику с имлантатом и по месту пребывания пациента выполняют операцию.
ПРЕИМУЩЕСТВА СПОСОБА:
1. Позволяет выявить объемные математические параметры черепа и опухоли нижней челюсти конкретного индивидуума.
2. Позволяет выявить объемные математические параметры опухоли и резецируемых тканей нижней челюсти конкретного индивидуума.
3. Проектирует имплантат автоматически посредством (САПР) специальных программ (CAD/CAM).
4. Создает имплантат, адаптированный к концевым отделам сохраняемых фрагментов нижней челюсти.
5. Создает имплантат, адаптированный к анатомии черепа конкретного индивидуума.
6. Обеспечивает точность окончательной детали путем сравнения ее с CAD мастер-моделью и изображения отклонений в виде легко читаемого изображения.
7. Одномоментная резекция костной ткани по математически спроектированной границе и восполнение дефекта индивидуализированным прецизионным имплантатом.
8. Повышает анатомические и функциональные свойства имплантатов нижней челюсти.
9. Системность медицинской хирургической реабилитации.
10. Функциональная интеграция и завершенность системы реализации способа: диагноз - объемное математическое моделирование операции - определение объемных математических параметров дефекта - физическое изготовление индивидуализированного прецизионного имплантата - операция резекции костной ткани и одномоментное восполнение созданного дефекта нижней челюсти.
11. Система реализации способа открыта для функционального взаимодействия с внешними клиниками в сети здравоохранения - не ограничена расстоянием, является глобальной.
12. Обеспечивает промышленную и высокоточную технологию.
13. Обеспечивает серийную технологию в реализации индивидуального подхода при хирургическом лечении.
14. Экономия времени за счет оперативного доступа к информации.
15. Экономия времени и расходов на транспортировку пленок и переезд больного; не требует непосредственного присутствия больного для изготовления имплантата.
16. Повышение качества и доступности информации; равнодоступность информации в различных точках системы; обеспечение целостности и безопасности данных; цифровые снимки находятся в распоряжении клинициста (радиолога, хирурга), становятся доступными для госпитальной системы и возможных последующих математических операций.
17. Возможность интеграции с информационной системой различных лечебных учреждений.
18. Сокращает время первичной диагностики. Более оперативное принятие решений.
19. Позволяет осуществить вывод, просмотр и выделение заданных фрагментов анатомических структур; позволяет использовать ресурсы банка аналогов анатомических структур.
20. Позволяет осуществить математическое планирование и моделирование операции.
21. Восстанавливает биомеханику височно-нижнечелюстного сустава, жевательного аппарата системы пищеварения; речевого аппарата.
22. Снижает травматичность, сокращает время и количество операций, сокращает сроки лечения и реабилитации при опухолях нижней челюсти.
23. Сокращает время пребывания больного под действием сильнодействующих наркотических препаратов и сокращает затраты на них.
24. Повышает эстетические результаты при хирургическом лечении опухолей и при планируемых дефектах нижней челюсти.
25. Уменьшает материалоемкость изготовления индивидуализированного прецизионного имплантата.
26. Уменьшение расходов на пленку и химреактивы.
27. Уменьшение расходов по утилизации фотоотходов.
28. Экономия площадей для хранения пленок - беспленочная технология.
29. Позволяет производить фильтрацию - сглаживание оригиналов, оконтурирование, выделение краев, убирание теней, усреднение; арифметику изображений: сложение, вычитание, усреднение.
30. Измерительные функции: дистанция - измерение прямолинейного расстояния между двумя выбранными точками (до 0,1 мм); угол - измеряет угол между двумя выбранными прямыми (до 0,1 градуса); плотность - измеряет плотность в одной выбранной точке и показывает распределение плотностей по выбранной прямой.
31. Функции реконструкции: двумерные - показывают горизонтальные и вертикальные части индивидуальных анатомических структур; трехмерные реконструкции - показывают слои как трехмерную картину.
32. Автоматическое обновление компьютерной модели для отражения изменений физического прототипа.
33. Свобода выбора времени и места осуществления реконструктивно-восстановительной операции при опухолях черепа - нижней челюсти.
34. Повышает экономическую эффективность медицинской реабилитации при опухолях и планируемых дефектах нижней челюсти.
ПРИМЕР РЕАЛИЗАЦИИ.
У больной П-вой Г.М., 36 лет, был установлен клинико-рентгенологически и подтвержден морфологически диагноз:амелобластома левой половины нижней челюсти (фиг. 5). Принято решение в соответствии с медицинскими показаниями произвести резекцию левой половины нижней челюсти с экзартикуляцией. В соответствии с планируемым объемом резекции костной ткани прогнозировался дефект левой половины нижней челюсти. Было решено одномоментно восполнить планируемый дефект превентивно изготовленным индивидуализированным прецизионный имплантатом.
Больной проведено компьютерное томографическое исследование черепа (спиральный томограф CT Hi speed sti - GE) по специальной методике. Данные от компьютерного томографа (КТ) по стандартному интерфейсу dicom3 были переданы на рабочую станцию, в которой произведена регистрация изображений и синтез 3D массива томографических данных. Выделен необходимый сегмент костей черепа для операционной математической обработки. Послойный, с шагом 1 мм, оцифрованный набор сечений (комплект файлов) в сегменте от основания черепа до края нижней челюсти (фиг. 5) включительно в формате .iges экспортирован в ПЭВМ (персональная электронно-вычислительная машина).
В ПЭВМ в системе автоматического проектирования (САПР: CAD/CAM) по имеющимся в операционной системе данным были определены параметры опухоли. Намечены планируемые границы резекции и форма воспринимающего ложа для будущего имплантата. Граница резекции костной ткани запланирована по срединной линии челюсти (фиг. 6а). Массив параметров опухолевой ткани удален из операционной системы. Произведены послойные симметрические (зеркальные) преобразования параметров здоровой ткани (фиг. 6б) и таким образом синтезирован массив параметров тканей левой половины нижней челюсти, он же соответствует параметрам имплантата (фиг. 7).
Затем полученный объемный математический образ имплантата адаптировали к анатомическим объектам черепа:
вначале суставную головку имплантата адаптировали к суставной ямке на черепе - совместили центр суставной головки с центром суставной ямки черепа (височно-нижнечелюстной сустав), получили конгруэнтность между ними (фиг. 7а и 8а);
затем контактную поверхность имплантата методом отпечатка (штамп-контрштамп) адаптировали к измеренной торцевой воспринимающей поверхности сохраняемого фрагмента нижней челюсти (фиг. 7б и 8б).
После математического планирования операции и моделирования имплантата файлы в формате .iges были обратно импортировны в рабочую станцию. Произвели математический контроль соответствия изделия путем приложения математического образа имплантата на серошкальный массив 3D - к математическим параметрам сохраненного фрагмента нижней челюсти, к его воспринимающему ложу (контактной поверхности), и к поверхности суставной ямки черепа. После удовлетворительной оценки синтезированные объемные математические параметры в виде файлов в формате .stl экспортированы в лазерный стереолитограф (SLA-250). По поступившим файлам были синтезированы силиконовая модель сохраненного правого фрагмента нижней челюсти и силиконовая модель индивидуализированного прецизионного имплантата левой половины нижней челюсти.
Полученные модели представлены на врачебный консилиум (фиг. 9). Проведено клиническое обсуждение формы имплантата, его контактной поверхности (стыковочного узла), формы и поверхности суставной головки. Модель имплантата утверждена и передана в качестве мастер-модели в производство для изготовления имплантата из биосовместимого материала-углерода. Полученный индивидуализированный имплантат левой половины нижней челюсти стерилизовали и в упакованном виде хранили в клинике (фиг. 10). Через 5 месяцев, после решения бытовых проблем и обращения в клинику, больная поступила на операцию.
Под общим обезболиванием проведена операция резекции и удаления левой половины нижней челюсти вместе с опухолью (фиг. 11). В соответствии с математическим планом на сохраненном фрагменте нижней челюсти во время операции сформирована поверхность (контактная) воспринимающего ложа. Одномоментно возникший дефект был восполнен превентивно изготовленным индивидуализированным имплантатом из углерода. На операции установлено соответствие его сформированной контактной поверхности и поверхности суставной ямки черепа (височно-нижнечелюстного сустава).
Послеоперационное течение процесса и состояние больной удовлетворительное (фиг. 12а). Через три недели больная в удовлетворительном состоянии выписана на амбулаторное наблюдение (фиг. 12б). Проведенные контрольные КТ-исследования подтвердили соответствие имплантата форме горизонтальной и вертикальной ветви нижней челюсти (фиг. 13), соответствие суставной головки имплантата суставной ямке черепа (фиг. 14). В настоящее время П-ва Г.М. занимается профессиональной трудовой деятельностью. При ежемесячном контрольном наблюдении жалоб не предъявляет. В жизнедеятельности не ограничена.
Таким образом, способ позволил за счет точности и превентивного изготовления имплантата повысить эффективность и сократить количество операций при одномоментном восполнении планировавшегося дефекта нижней челюсти. Применение способа обеспечило заданные анатомические, функциональные и косметические требования к имплантату. Уменьшило возможный травматизм, сократило время операции. Обеспечило реализацию высокоточной промышленной технологии при хирургическом лечении опухоли нижней челюсти.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ИЗГОТОВЛЕНИЯ ИНДИВИДУАЛИЗИРОВАННОГО ПРЕЦИЗИОННОГО ИМПЛАНТАТА ДЛЯ ВОСПОЛНЕНИЯ СЛОЖНОГО СУБТОТАЛЬНОГО ПОЛИОССАЛЬНОГО ДЕФЕКТА ГЛАЗНИЦЫ | 2000 |
|
RU2164392C1 |
| ИМПЛАНТАТ-ЭНДОПРОТЕЗ ДЛЯ ЗАМЕЩЕНИЯ ОБЪЕМНОГО КОСТНОГО ДЕФЕКТА НИЖНЕЙ ЧЕЛЮСТИ | 2012 |
|
RU2491899C1 |
| СПОСОБ ЗАМЕЩЕНИЯ ПОСЛЕОПЕРАЦИОННОГО ДЕФЕКТА НИЖНЕЙ ЧЕЛЮСТИ | 2014 |
|
RU2559916C1 |
| СПОСОБ ИЗГОТОВЛЕНИЯ СТЕРЕОЛИТОГРАФИЧЕСКИХ МОДЕЛЕЙ И БИОИМПЛАНТАТОВ ДЛЯ ПРИМЕНЕНИЯ В ЧЕРЕПНО-ЧЕЛЮСТНО-ЛИЦЕВОЙ ХИРУРГИИ | 2001 |
|
RU2196543C1 |
| ИНДИВИДУАЛЬНЫЙ ИМПЛАНТАТ ДЛЯ ЗАМЕЩЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ДЕФЕКТОВ НИЖНЕЙ ЧЕЛЮСТИ | 2014 |
|
RU2572355C1 |
| СПОСОБ ФИКСАЦИИ ГЛАЗНОГО ЯБЛОКА ПОСЛЕ УДАЛЕНИЯ ВЕРХНЕЙ ЧЕЛЮСТИ | 2008 |
|
RU2387418C2 |
| Способ и устройство для реконструкции нижней челюсти | 2021 |
|
RU2762318C1 |
| Способ одномоментного устранения дефектов тела и ветви нижней челюсти | 2018 |
|
RU2689195C1 |
| СПОСОБ РЕКОНСТРУКЦИИ НИЖНЕЙ ЧЕЛЮСТИ | 2017 |
|
RU2665147C1 |
| СПОСОБ РЕКОНСТРУКЦИИ НИЖНЕЙ ЧЕЛЮСТИ АЛЛОГЕННЫМ ТРАНСПЛАНТАТОМ С ОДНОМОМЕНТНОЙ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИЕЙ (ВАРИАНТЫ) | 2015 |
|
RU2595087C1 |











Изобретение относится к медицине, а именно к реконструктивной хирургии при опухоли нижней челюсти. Способ включает измерение объемных математических параметров пораженных опухолью тканей нижней челюсти с помощью компьютерной томографии. При планировании резекции нижней челюсти с нарушением непрерывности кости без экзартикуляции для определения параметров имплантата выполняют компьютерные математические - резекцию тканей нижней челюсти, включающих опухоль, формирование на концах дефекта воспринимающего ложа, наложение на полученный дефект параметров симметричной здоровой ткани, полученных симметрическим компьютерным преобразованием с получением разностной оценки параметров резецированной и здоровой части нижней челюсти, которые и будут являться параметрами имплантата. При планировании резекции нижней челюсти с нарушением непрерывности кости с экзартикуляцией для определения параметров имплантата выполняют компьютерные математические - резекцию тканей нижней челюсти, включающих опухоль, формирование на конце дефекта воспринимающего ложа, наложение на полученный дефект математических параметров симметричной здоровой ткани, полученных симметрическим компьютерным преобразованием, адаптации суставной головки имплантата к суставной ямке черепа и контактной поверхности имплантата к воспринимающему ложу сохраненного фрагмента челюсти, путем разностной оценки параметров резицированной и здоровой части нижней челюсти получают объемные параметры. Изготавливают имплантат путем передачи параметров на устройство автоматического прототипирования. Имплантат стерилизуют и помещают в упаковку. Изобретение позволяет изготовить индивидуализированный имплантат для восполнения планируемого дефекта за одну операцию. 2 с.п.ф-лы, 14 ил.
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Плотников Н.А | |||
| Костная пластика нижней челюсти | |||
| - М.: медицина, 1979, с.270 | |||
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| RU 2146507 C1, 20.03.2000 | |||
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| ЧУГУН | 2006 |
|
RU2318058C1 |
| Очаг для массовой варки пищи, выпечки хлеба и кипячения воды | 1921 |
|
SU4A1 |
| Эндопротез для замещения костных дефектов нижней челюсти | 1989 |
|
SU1748815A1 |
| Кипятильник для воды | 1921 |
|
SU5A1 |
| US 5405393 A, 11.04.1995 | |||
| Приспособление для точного наложения листов бумаги при снятии оттисков | 1922 |
|
SU6A1 |
| Распределительное устройство для проволок к кальцеделательному агрегату | 1975 |
|
SU544560A1 |
Авторы
Даты
2001-03-27—Публикация
2000-04-06—Подача