Изобретение относится к области медицины, а именно к абдоминальной хирургии.
Известен способ формирования межкишечного анастомоза И.С. Кузнецова (Кузнецов И. С. Способ наложения анастомоза. Авторское свидетельство СССР N 489503, кл. A 61 B 17/00, 1974), включающий предварительное вскрытие просвета анастомозируемых сегментов петель кишки в толще серозно-мышечной оболочки с последующим наложением 3-4 рядов гофрирующих швов. При натяжении и завязывании концов каждого шва между собой достигается образование серозно-мышечно-слизистого валика, представляющего собой дублирование краев раны за счет концентрации мышечных волокон. Далее из серозно-мышечно-слизистых валиков формируют жом путем наложения инвагинирующих швов на концах разреза до момента смыкания серозно-мышечно-слизистого валика, затем производят анастомозирование органов с помощью двухэтажных швов.
Однако исследования многих авторов показали, что между петлями кишечного анастомоза, вследствие биологической проницаемости последнего, формируется замкнутое инфицированное пространство с большой вероятностью абцедирования, которое приводит к тяжелым осложнениям: несостоятельности швов, анастомозиту, рубцовому сужению соустья.
В качестве ближайшего аналога принят способ формирования межкишечного анастомоза (Запорожец А.А. Послеоперационный перитонит. - Минск: Наука и техника. 1974. - С. 148-149).
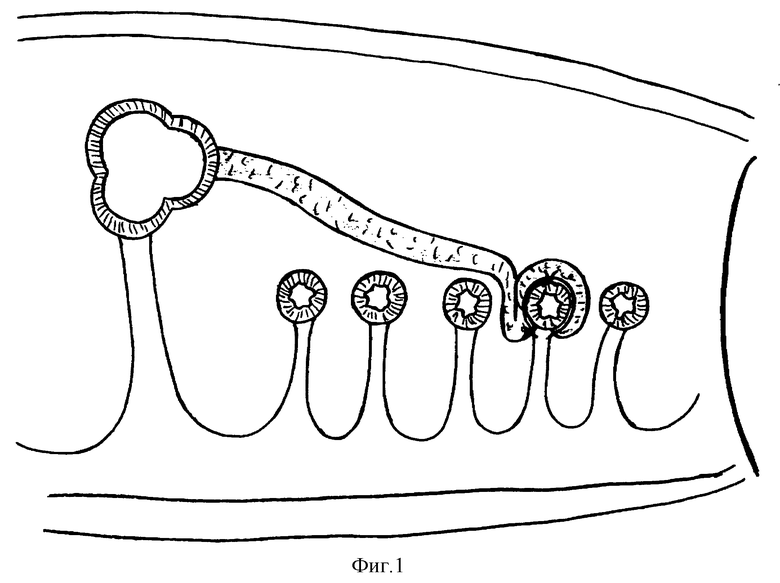
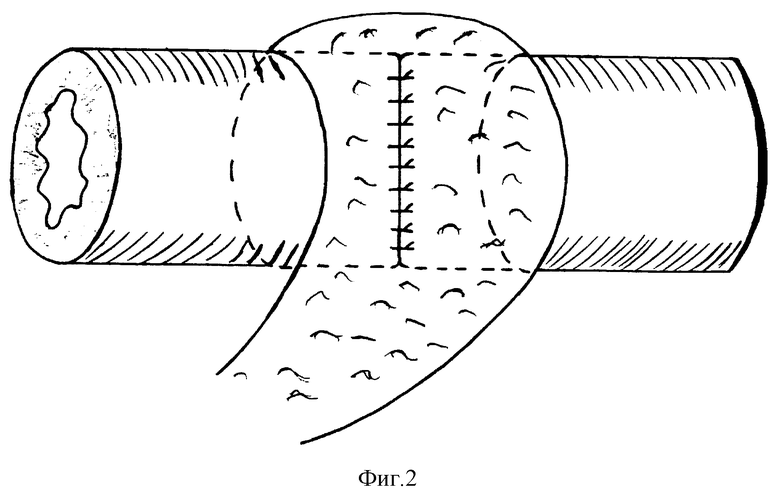
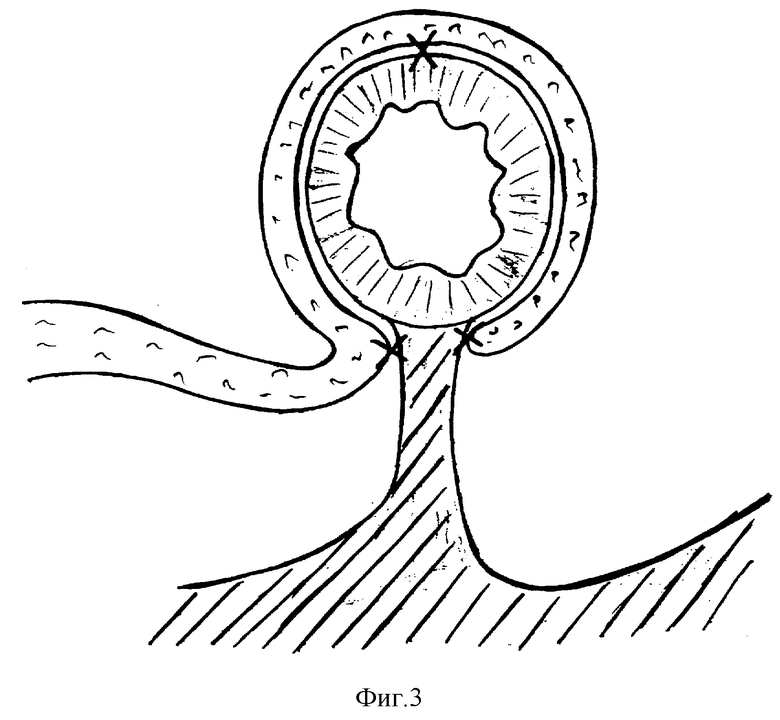
Способ заключается в том, что формируют межкишечный анастомоз. Затем из большого сальника выкраивают лоскут на питающей ножке, подводят его к зоне сформированного анастомоза, который окутывают от одной плоскости брыжейки кишки до другой (фиг. 1-3). При этом середину ширины лоскута располагают по шовной линии, а края на расстоянии 2-3 см по обе стороны от линии швов подшивают к стенке кишки 3-4 узловыми кеткутовыми швами (фиг. 2).
Однако известный способ имеет ряд существенных недостатков. Лоскут большого сальника на сосудистой ножке, фиксированный к кишечному анастомозу, создает в брюшной полости искусственный тяж с множеством окон по переднему и заднему его контурам, что способствует развитию спаечной кишечной непроходимости, частота осложнений значительно повышается у больных с общим перитонитом. Между подшитым лоскутом большого сальника и кишечным анастомозом вследствие биологической проницаемости последнего также формируется замкнутое инфицированное пространство с большой вероятностью развития тяжелых осложнений. Способ не позволяет окутать лоскутом брыжеечную часть анастомоза по линии швов, что не исключает развитие несостоятельности швов в этой зоне.
Кроме того, способ имеет ограниченные функциональные возможности, он не может быть использован при формировании анастомозов сложной конфигурации: "конец в бок", "бок в конец", "бок в бок", т.к. не позволяет их надежно укрепить.
Задачей изобретения является создание более надежного способа формирования межкишечного анастомоза, имеющего более широкие функциональные возможности и позволяющего снизить вероятность послеоперационных осложнений.
Для решения задачи предложена группа изобретений, объединенных единым изобретательским замыслом.
Поставленная задача решается следующим образом.
Вариант 1.
В способе формирования межкишечного анастомоза, включающем выкраивание лоскута на питающей ножке из большого сальника, подведение его к зоне анастомоза и подшивание к стенке кишки, лоскут подводят к зоне анастомоза после резекции кишки позади ее петель путем фиксации отдельными узловыми швами его краев по ходу боковой поверхности корня брыжейки к нижней поверхности мезоколон, в дистальной части лоскута, отступая от его краев на 2-3 см, формируют округлое окно диаметром, соответствующим наружному диаметру приводящей петли кишки, на конец которой его надевают, затем накладывают анастомоз двухрядными узловыми швами, при этом первый внутренний слизисто-мышечно-серозный накладывают кетгутом, а второй, наружный, серозно-серозный - нерассасывающимся шовным материалом, нити которого оставляют неотсеченными, после чего окно лоскута перемещают на линию швов таким образом, чтобы его внутренний край располагался по всему периметру анастомоза, и подвешивают к линии швов оставленными нитями.
Вариант 2.
В способе формирования межкишечного анастомоза, включающем выкраивание лоскута на питающей ножке из большого сальника, подведение его к зоне анастомоза и подвешивание к стенке кишки, лоскут подводят к зоне анастомоза после резекции кишки позади ее петель путем перфорации брыжейки в бессосудистой зоне с последующей фиксацией отдельными узловыми швами его краев к краям образованных в брыжейках окон, в дистальной части лоскута, отступя от его краев на 2-3 см, формируют округлое окно с внутренним диаметром, соответствующим наружному диаметру приводящей петли кишки, на конец которой его надевают, затем накладывают анастомоз двухрядными узловыми швами, при этом первый, внутренний слизисто-мышечно-серозный накладывают кетгутом, а второй, наружный - серозно-серозный - нерассасывающимся шовным материалов, нити которого оставляют неотсеченными, после чего окно лоскута перемещают на линию швов таким образом, чтобы его внутренний край располагался по всему периметру анастомоза, и подшивают к линии швов оставленными нитями.
Использование изобретения позволяет получить следующий технический результат.
Способ позволяет повысить надежность и физическую прочность анастомоза, его герметичность по всему периметру, улучшить кровоснабжение анастомозируемых петель по линии швов. Сводиться до минимума опасность развития послеоперационных осложнений: несостоятельности швов, анастомозита, рубцового сужения соустья, развития спаечной непроходимости.
Способ может быть использован при формировании любого варианта анастомоза и в любом отделе брюшной полости, при этом укрытие линии швов по всему периметру анастомоза, включающему брыжеечный край.
Технический результат достигается за счет формирования в дистальной части лоскута большого сальника округлого окна и подшивания его внутреннего края вторым рядом серозно-мышечных швов по периметру анастомоза, что позволяет укрепить его, повысив физическую и биологическую герметичность.
Способ подведения лоскута большого сальника на сосудистой ножке к кишечному анастомозу - как трансмезентериальный, так и парамезентериальный, позволяет исключить формирование искусственного тяжа в брюшной полости и развития спаечной непроходимости.
Способ осуществляется следующим образом (фиг. 4-9). Производят лапаротомию. После ревизии брюшной полости определяют объем резекции кишки и характер формирования межкишечного анастомоза. Затем мобилизуют часть большого сальника путем отсечения его от большой кривизны желудка с сохранением питающей ножки, включающей ветви левой желудочно-сальниковой артерии. Выкраивают лоскут достаточной длины шириной 6-8 см, который подводят к зоне формирования анастомоза сразу же после резекции кишки одним из предполагаемых способов: парамезентериальным или трансмезентериальным.
При использовании парамезентериального способа лоскут большого сальника подводят к зоне формирования межкишечного анастомоза после резекции кишки позади ее петель тонкой кишки путем фиксации отдельными узловыми швами (на расстоянии 2-3 см друг от друга) краев лоскута по ходу боковой поверхности корня брыжейки тонкой кишки к нижней поверхности мезоколон (фиг. 4).
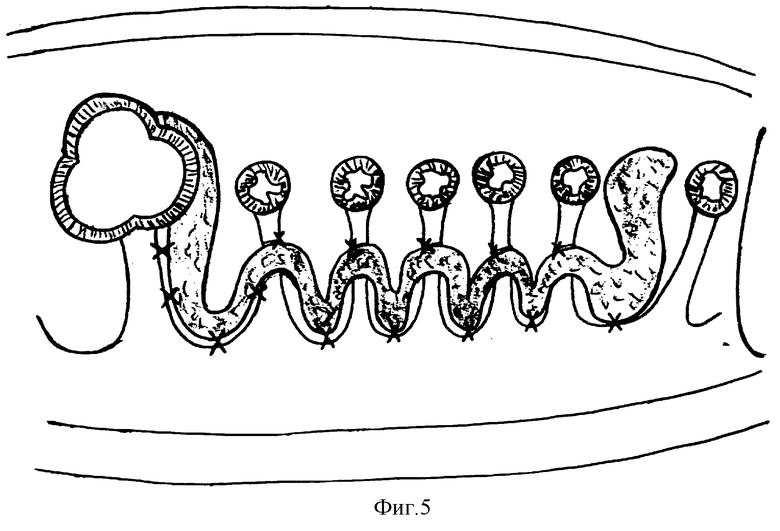
При использовании трансмезентериального способа лоскут большого сальника подводят к зоне формирования анастомоза позади петель тонкой кишки путем перфорации брыжейки в бессосудистой зоне (диаметр окна 2,5-3 см) с помощью скальпеля и фиксации краев лоскута отдельными редкими узловыми швами к краям образованного окна в брыжейке (фиг. 5).
В дистальной части лоскута формируют округлое окно, отступя от его краев на 2-3 см (фиг. 6). Внутренний диаметр окна в лоскуте максимально соответствует наружному диаметру приводящей петли резецированной кишки. Образованное окно надевают на конец приводящей петли на глубину 1,5-2 см в проксимальном направлении (фиг. 7). Накладывают кишечный анастомоз двухрядными узловыми швами: первый, внутренний ряд кетгутом, а второй, наружный - нерассасывающимся шовным материалом (фиг. 8). Нити наружного ряда швов оставляют не отсеченными. Но завершении наложения анастомоза окно лоскута в сальника перемещают с приводящей петли на линию швов таким образом, чтобы внутренний край окна располагался по всему периметру анастомоза. Оставленными неотсеченными нитями второго ряда швов внутренние края окна в лоскута подшивают к линии швов анастомоза, захватывая на глубину 0,5-1 см (фиг. 9). Восстанавливают целостность брыжейки резецированной кишки узловыми швами, захватывая края лоскута сальника в бессосудистой зоне. После ревизии зоны анастомоза и брюшной полости рану на передней брюшной стенке ушивают послойно.
Пример 1.
Больной Г., 63 лет. диагноз: рак печеночного угла ободочной кишки. Сопутствующие заболевания: ИБС, постинфарктный кардиосклероз, гипертоническая болезнь. После интенсивной предоперационной подготовки под эндотрахеальным наркозом выполнена срединно-срединная лапаротомия. При ревизии брюшной полости обнаружена опухоль восходящего отдела ободочной кишки диаметром 9-10 см. Отдаленных метастазов нет. Выполнена гемиколэктомия справа с участком терминального отдела подвздошной кишки. Из левой половины большого сальника выкроен лоскут на питающей ножке длиной 25 см и шириной 6 см, который подведен к зоне анастомоза трансмезентериальным способом позади петель тонкой кишки путем перфорации брыжейки в бессосудистой зоне и фиксации краев лоскута отдельными узловыми швами к краям образовавшихся окон. Затем в дистальной части лоскута, отступя от его краев на 2 см, было сформировано окно с внутренним диаметром соответствующей петли резецированной кишки - 9 см. Образованное окно надели на конец приводящей петли на глубину 1.5-2 см в проксимальном направлении. Наложен первичный илеотрансверзоанастомоз "конец в конец" двухрядными узловыми швами: первый ряд кетгутом, а второй, наружный, - нерассасывающимся шовным материалом, нити которого оставлены неотсеченными. После этого окно лоскута переместили на линию швов, при этом его внутренний край расположился по всему периметру анастомоза. Оставленными нитями внутренние края окна подшили к линии швов анастомоза, захватывая на глубину 0,5 см. Восстановили целостность брыжейки резецированной кишки узловыми швами, захватывая края лоскута сальника в бессосудистой зоне. После ревизии зоны анастомоза и брюшной полости рану на передней брюшной стенке послойно ушили. Послеоперационный период протекал без осложнений. На 3 сутки после операции начали самостоятельно отходить газы, на 4 сутки после клизмы был стул. Выписан на 14 сутки в удовлетворительном состоянии.
Пример 2.
Больной Л., 35 лет. диагноз: множественные огнестрельные сквозные ранения подвздошной кишки, разлитой серозный перитонит. Экстренно под эндотрахеальным наркозом выполнена срединно-срединная лапаротомия. В брюшной полости до 200 мл кишечного содержимого, которое эвакуировано. При ревизии брюшной полости выявлены сквозные ранения терминального отдела подвздошной кишки на расстоянии 3-4 см друг от друга числом 6. Выполнена резекция 30 см подвздошной кишки. Из правой трети большого сальника выкроен лоскут на питающей ножке длиной 20 см и шириной 8 см, который подведен к зоне анастомоза парамезентериальным способом: позади петель тонкой кишки путем фиксации отдельными узловыми швами его краев по хорду боковой поверхности корня брыжейки к нижней поверхности мезоколон. Затем в дистальной части лоскута было сформировано округлое окно, которое надели на конец приводящей петли резецированной кишки. Наложен анастомоз "конец в конец". Окно лоскута переместили на линию швов и подшили к ней его края. После дренирования брюшной полости рана на передней брюшной стенке ушита послойно. Послеоперационный период протекал без осложнений. На 2 сутки у больного нормализовалась перистальтика кишечника. Больной выписан на 14 сутки. Состояние удовлетворительное.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ наложения переднего гастроэнтероанастомоза | 2024 |
|
RU2823456C1 |
| СПОСОБ ФОРМИРОВАНИЯ ИСКУССТВЕННОГО ЖЕЛУДКА | 2010 |
|
RU2445018C2 |
| СПОСОБ СЕГМЕНТАРНОЙ ГАСТРОПЛАСТИКИ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА | 2005 |
|
RU2278621C1 |
| СПОСОБ ПЛАСТИКИ ДОЛЕВЫХ ПЕЧЕНОЧНЫХ ПРОТОКОВ | 2007 |
|
RU2342082C1 |
| СПОСОБ ГАСТРОЕЮНОСТОМИИ И ТОПОГРАФО-АНАТОМИЧЕСКОЙ РЕАБИЛИТАЦИИ ПОСЛЕ ДИСТАЛЬНОЙ РЕЗЕКЦИИ ЖЕЛУДКА | 1996 |
|
RU2166285C2 |
| СПОСОБ ПЛАСТИКИ ГЕПАТИКОХОЛЕДОХА ТРУБЧАТЫМ ТОНКОКИШЕЧНЫМ ТРАНСПЛАНТАТОМ | 2003 |
|
RU2249434C1 |
| СПОСОБ РЕКОНСТРУКЦИИ ПАНКРЕАТОЕЮНАЛЬНОГО СОУСТЬЯ В УСЛОВИЯХ ЭКСТИРПАЦИИ ЖЕЛУДКА | 2016 |
|
RU2641167C1 |
| СПОСОБ ФОРМИРОВАНИЯ ПИЩЕВОДНО-ТОНКОКИШЕЧНОГО АНАСТОМОЗА ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ КАРДИОЭЗОФАГЕАЛЬНОГО РАКА | 2008 |
|
RU2391055C2 |
| Способ формирования концепетлевого илеоректального анастомоза при выполнении реконструктивного этапа операции после колэктомии | 2020 |
|
RU2748250C1 |
| СПОСОБ НАЗОИНТЕСТИНАЛЬНОЙ ИНТУБАЦИИ | 2000 |
|
RU2219847C2 |
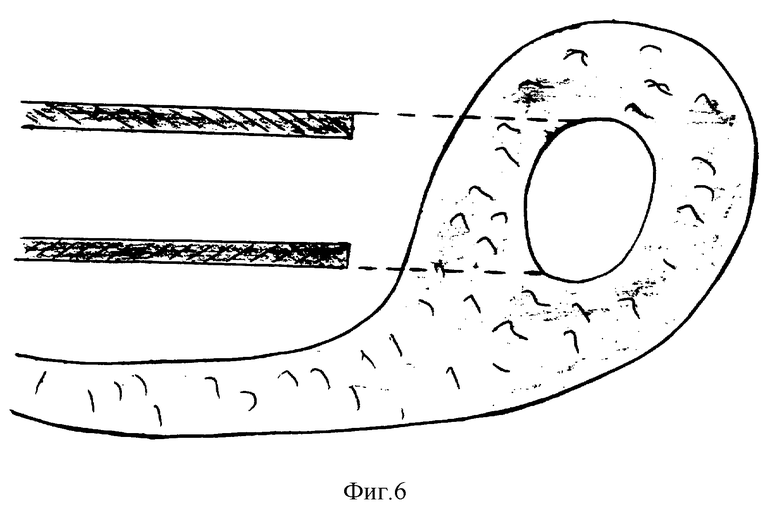
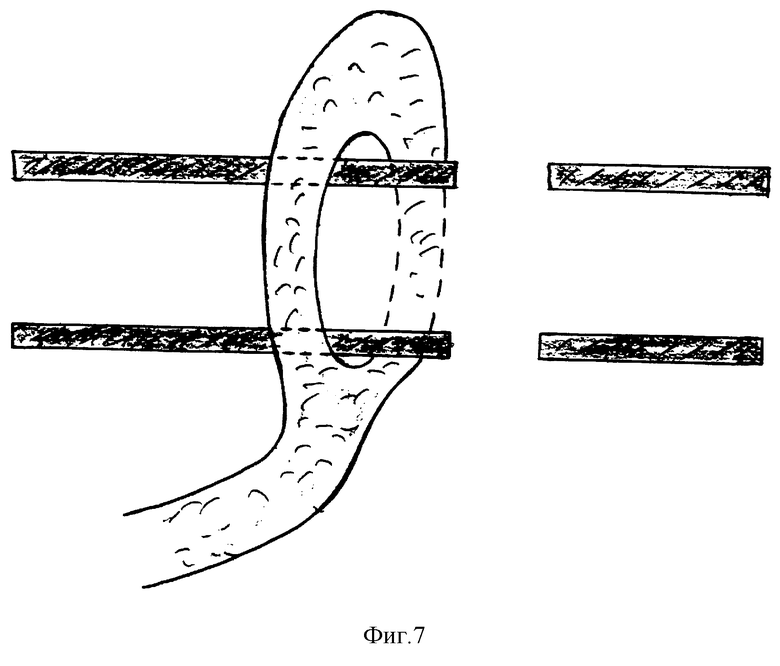
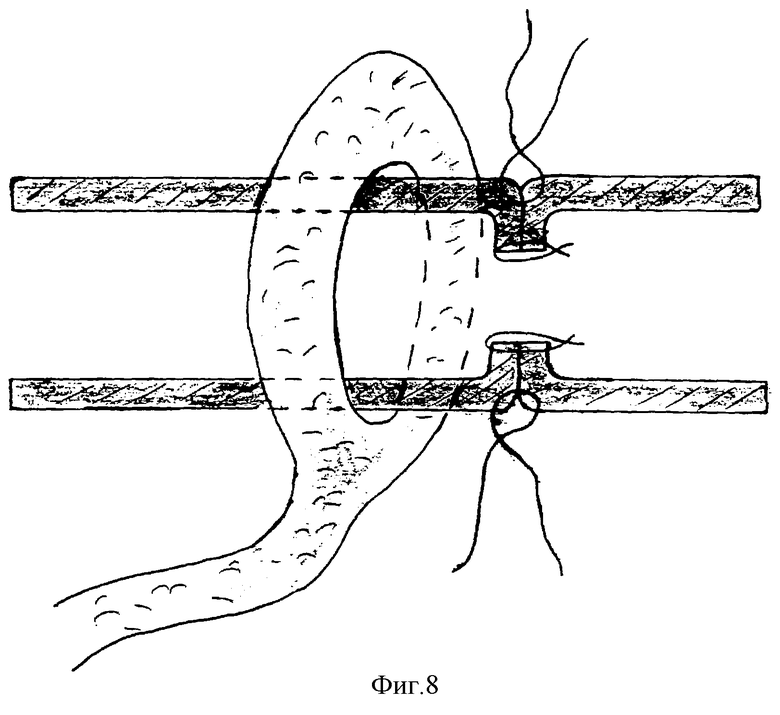

Изобретение относится к медицине, в частности к хирургии, может быть использовано при формировании межкишечного анастомоза. Выкраивают лоскут на питающей ножке из большого сальника. Подводят лоскут к зоне анастомоза после резекции кишки позади ее петель. Фиксируют отдельными узловыми швами края лоскута к нижней поверхности мезоколон по ходу боковой поверхности корня брыжейки. В дистальной части лоскута формируют округлое окно диаметром, соответствующим наружному диаметру приводящей петли. Одевают окно на конец петли. Накладывают анастомоз. Окно лоскута перемещают на линию швов. Внутренний край окна располагают по всему периметру анастомоза. В другом варианте лоскут подводят к зоне анастомоза путем перфорации брыжейки в бессосудистой зоне. Способ позволяет снизить послеоперационные осложнения. 2 c.п. ф-лы, 9 ил.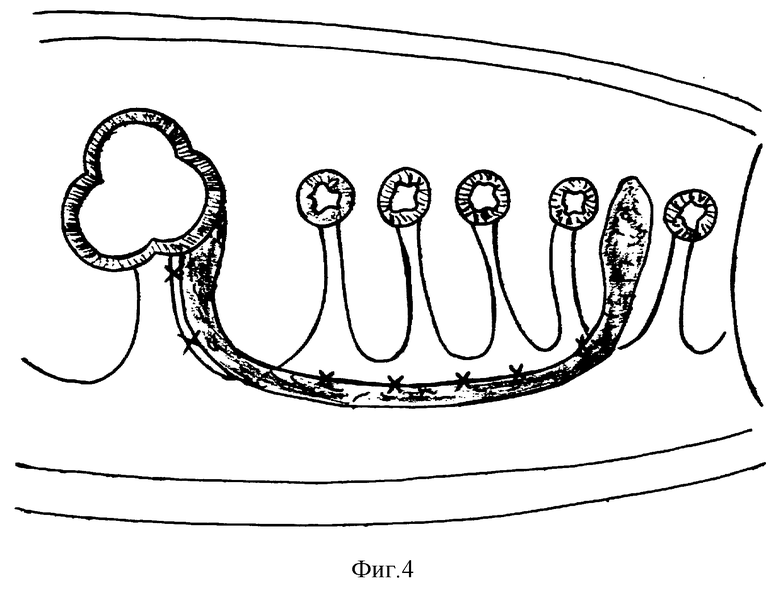
| СПОСОБ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ СИГМОВИДНОЙ КИШКИ | 1994 |
|
RU2086188C1 |
| СПОСОБ НАРУЖНОЙ ЗАЩИТЫ ЖЕЛУДОЧНО-КИШЕЧНОГО ШВА | 1995 |
|
RU2134068C1 |
| RU 94020677 С, 27.08.1996 | |||
| СПОСОБ УКРЕПЛЕНИЯ АНАСТОМОЗА ТОНКОЙ КИШКИ | 1992 |
|
RU2045933C1 |
| RU 94012889 С, 27.08.1999 | |||
| ЛИТМАН ИМРЕ | |||
| Брюшная хирургия | |||
| - Будапешт, 1970, с.191. | |||
Авторы
Даты
2001-12-27—Публикация
2000-06-13—Подача