Изобретение относится к медицине, а именно к нейрохирургии, и может быть использовано для улучшения клинических результатов лечения больных с плотными экстрамедуллярными опухолями спинного мозга, имеющими обильную васкуляризацию.
Известен хирургический способ лечения экстрамедуллярных опухолей спинного мозга, заключающийся в проведении ляминэктомии на уровне расположения опухоли и удаления ее с помощью монополярной коагуляции, пинцета Ройса, скальпеля и хирургической ложечки (Угрюмов В.М. Хирургия центральной нервной системы. Часть 11., М., 1969, - С. 195-206).
Существенным недостатком данного известного способа является то, что этот способ удаления опухоли очень травматичен. При манипуляции на опухоли с использованием данных инструментов, рассекая, иссекая ее скальпелем и манипулируя ложкой, происходит значительная кровопотеря и травматизация спинного мозга, что значительно ухудшает клинические результаты лечения.
Известен способ хирургического удаления экстрамедуллярных опухолей, заключающийся в экономной, в пределах, позволяющих хорошо осмотреть область опухоли, ляминэктомии с сохранением суставных отростков позвонков и удаления опухоли с использованием микрохирургического инструментария, монополярной коагуляции и бинокулярных луп (Окладников Г.И., Харитонова К.И. Патогенез и диагностика опухолей спинного мозга. Издательство Наука, 1987. - 193 с.). После оттеснения спинного мозга от опухоли ее удаляют с использованием металлической электрокоагуляционной петли, металлической ложки, вакуумного отсоса. Почти всегда опухоль удаляют кускованием.
Недостатком данного хирургического метода является то, что при удалении больших располагающихся на протяжении двух тел позвонков менингиом несмотря на использование микрохирургической техники происходит при тракции мозга и использовании вакуумного аспиратора его значительная травматизация. Особенно сильно приходится отодвигать спинной мозг от плотной и большой опухоли, а это неизбежно ведет к его травматизации и иногда значительной. Кроме того, удаление таких менингиом, имеющих обильную васкуляризацию, сопровождается даже при микрохирургическом их удалении порой массивной кровопотерей, что также затрудняет их тотальное удаление и ведет к дополнительной травматизации мозга.
Наиболее близким к заявляемому является хирургический способ, описанный Лившицем А.В. (Хирургия спинного мозга. - М.: Медицина, 1990, - 351 с.). Для удаления экстрамедуллярных опухолей наряду с микрохирургической техникой, биполярной коагуляцией и операционной оптикой используется ультразвуковой аспиратор.
Автор использует методику кускования при удалении неплотных менингиом. При наличии плотной сильно васкуляризированной большой менингиомы спинного мозга удаление ее даже с ультразвуковым аспиратором (УЗА) чрезвычайно сложно и травматично для спинного мозга. Это связано с тем, что УЗА очень плохо или совсем не разрушает паренхиму опухоли. Приходится также значительно отодвигать спинной мозг и использовать рутинные методы удаления (кускование ножницами). Все это затягивает операцию во времени и ведет к увеличению интраоперационной кровопотери.
Задачей предлагаемого способа является уменьшение травматизации спинного мозга при хирургическом удалении плотных экстрамедуллярных опухолей спинного мозга, имеющих обильную васкуляризацию, и снижение времени операции и интраоперационной кровопотери.
Решение поставленной задачи позволяет достичь положительный лечебный эффект - сократить пребывание больного на койке и значительно улучшить послеоперационные результаты лечения данной группы больных.
Поставленная задача решалась за счет того, что проводят обработку сканирующими движениями видимой (латеральных и средних отделов) части опухоли расфокусированным лучом Nl-YAG-лазера диаметром 5 мм, мощностью 40 Вт, в течение 8-10 минут.
Способ осуществлялся следующим образом.
При клинико-томографическом обследовании и интраоперационном подтверждении у больного большой плотной менингиомы спинного мозга, располагающейся на протяжении 1,5-2 позвонков на любом уровне спинного мозга, ему проводилось оперативное вмешательство с использованием Nl-YAG-лазера. Для этого после рассечения твердой мозговой оболочки и обнажения менингиомы спинного мозга, производится без тракции спинного мозга обработка сканирующими движениями ее видимой части (латеральных и средних отделов) расфокусированным лучом Nl-YAG-лазера диаметром 5 мм (длина волны 1,06 мкм) мощностью 40 Вт в течение 8-10 минут. После данной манипуляции происходит коагуляция сосудов, стромы опухоли ("сваривание") и уменьшение ее в объеме в 1,5-2 раза от исходного, так что становятся видны верхний и нижний полюс опухоли. Уменьшение объема опухоли из-за ее "сваривания" позволяет в дальнейшем, используя микрохирургическую технику и оптику, не травмируя спинной мозг, быстро и бескровно тотально удалить ее.
Пример конкретного выполнения:
Больной Задорожный С. В. , 1963 г.р., И/Б N 68/99, поступил в клинику нейрохирургии НИИТО с диагнозом: Опухоль спинного мозга на уровне нижнегрудного отдела позвоночника.
Из анамнеза выяснено, что заболел, примерно 2 года назад, когда стал отмечать боли в грудном отделе позвоночника, спустя 6 месяцев появилась и стала прогрессировать слабость в левой, а затем в правой ноге. Последние пол-года, слабость значительно наросла, с трудом передвигался с помощью палочки. Появились расстройства мочеиспускания по типу задержки. Обратился на консультацию, госпитализирован в НИИТО с подозрением на опухоль спинного мозга на уровне нижне-грудного отдела позвоночника.
В неврологическом статусе при поступлении у больного выявлялся средней степени нижний спастический парапарез, больше выраженный слева. Локальная болезненность при перкуссии остистого отростка на уровне D12 позвонка. Расстройства чувствительности по проводниковому типу с уровня D12-11 сегментов справа. Нарушение функции тазовых органов по типу задержки.
На обзорных R-граммах позвоночника в 2-х проекциях, кроме дегенеративно-дистрофических изменений, патологии не выявлено.
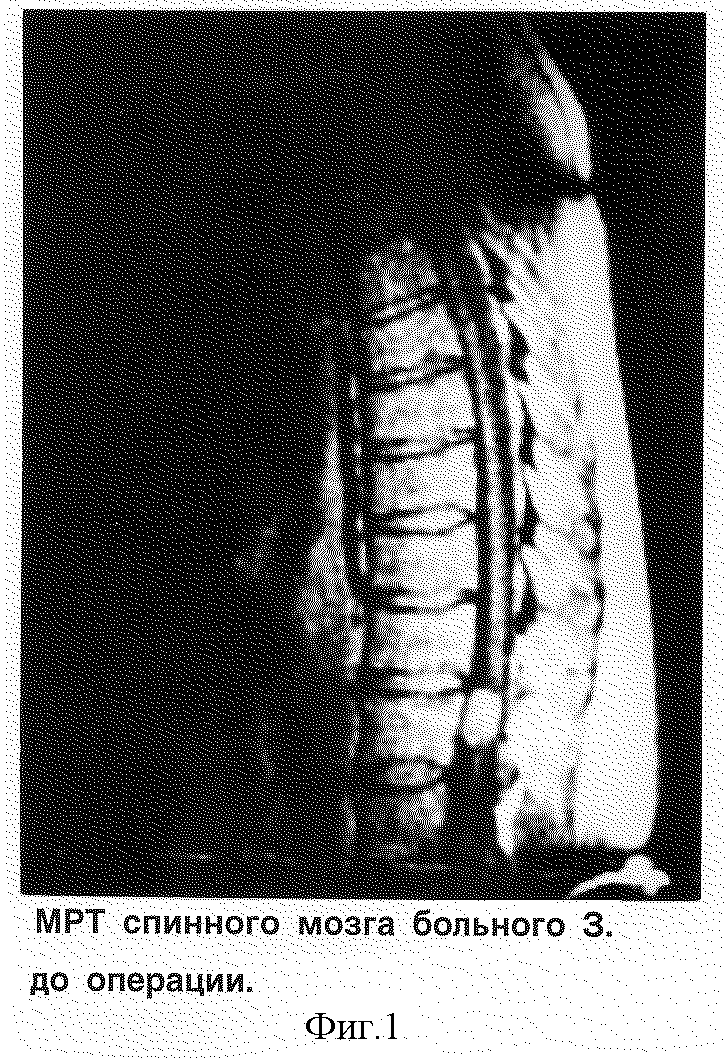
МР-томография: на уровне D11-12 позвонков на переднебоковой поверхности спинного мозга слева выявлено объемное экстрамедуллярное образование размером 3•3•4 см. Более вероятно, менингиома спинного мозга (см. фиг.1).
Для уточнения топического диагноза опухоли дополнительно больному проведена миелография с омнипаком, которая выявила "стоп" контраста на уровне нижнего края D12 позвонка.
На основании клинико-томографического исследования больному был выставлен диагноз: Экстрамедуллярная опухоль спинного мозга, скорее всего менингиома на уровне D11-12 позвонков.
Операционный доступ к опухоли осуществляли следующим образом. В положении на правом боку, под эндотрахеальным наркозом произведен разрез мягких тканей по линии остистых отростков от D10 до L1 позвонков. Скелетирована полудужка D12 позвонка слева. Под увеличением 4,4 произведена типичная гемиляминэктомия D12 позвонка слева с сохранением остистого и суставных отростков D11 и D12 позвонков. Под твердой мозговой оболочкой обнаружено выбухающее плотное образование (опухоль). Произведено вскрытие твердой мозговой оболочки в виде "фартука", с отбрасыванием его кверху. На переднебоковой поверхности спинного мозга слева обнаружена опухоль вишнево-красного цвета с хорошо выраженной капсулой. Она деформировала и резко оттесняла спинной мозг вправо и была видна на площади 2•1 см. Опухоль была плотной консистенции, размером 4•3•3 см. Верхний и нижний край опухоли не были видны в дефект твердой мозговой оболочки.
Не оттесняя спинной мозг от опухоли, произведена ее обработка сканирующими движениями лучом Nl-YAG-лазера диаметром 5 мм, мощностью 40 Вт, в течение 9 минут. Лазером облучалась боковая и задняя поверхность опухоли. Спинной мозг был изолирован ватниками, смоченными фурациллином. После такой манипуляции отмечено сморщивание опухоли в объеме так, что ее верхний и нижний край стал виден в дефект твердой мозговой оболочки (объем ее уменьшился в 2 раза). Внешне опухоль стала представлять вид "вареного мяса" и не кровила. В дальнейшем, используя микрохирургическую технику и оптику, опухоль в течение 5 минут бескровно была удалена тотально. Твердая мозговая оболочка ушита наглухо. Мягкие ткани ушиты послойно.
Гистологический диагноз - типическая псамоматозная менингиома.
В послеоперационном периоде состояние больного оставалось удовлетворительным. Неврологическая симптоматика не наросла.
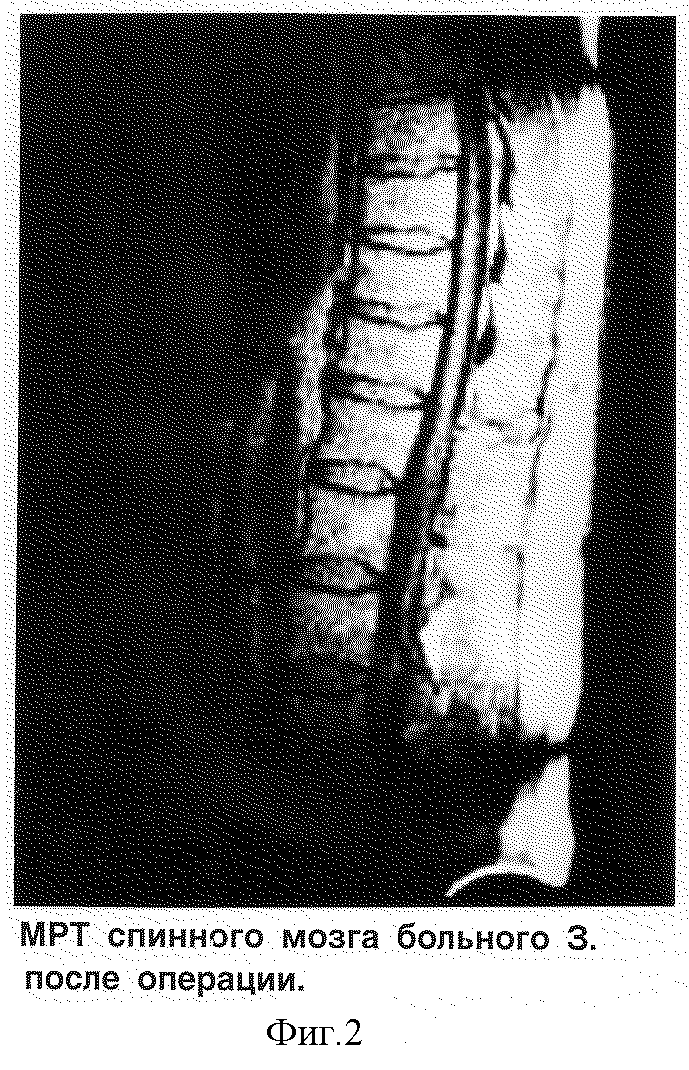
Контрольная МР-томография спинного мозга, проведенная на 2 сутки с момента операции, подтвердила отсутствие опухоли (см. фиг.2). Отек спинного мозга сохранялся на дооперационном уровне. Пациент спустя две недели с момента операции с регрессирующим нижним парапарезом ушел из клиники на своих ногах.
Таким образом, применение Ni-YAG-лазера во время удаления большой плотной менингиомы спинного мозга (3•3•4 см) по разработанной нами методике позволило дополнительно не травмировать спинной мозг (об этом свидетельствует отсутствие наростания неврологической симптоматики в послеоперационном периоде и прежняя степень отека спинного мозга в зоне оперативного вмешательства по контрольным МРТ), провести быстрое и бескровное удаление опухоли и улучшить клинические результаты лечения.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОПЕРАТИВНОГО ДОСТУПА ПРИ УДАЛЕНИИ МЕНИНГИОМЫ СПИННОГО МОЗГА | 1999 |
|
RU2193866C2 |
| СПОСОБ ПРОФИЛАКТИКИ РЕЦИДИВА МЕНИНГИОМЫ СПИННОГО МОЗГА | 2003 |
|
RU2240844C2 |
| СПОСОБ УДАЛЕНИЯ ГИГАНТСКОЙ БАЗАЛЬНОЙ ПЛОТНОЙ МЕНИНГОСОСУДИСТОЙ ОПУХОЛИ ГОЛОВНОГО МОЗГА | 1999 |
|
RU2188048C2 |
| СПОСОБ УДАЛЕНИЯ МЕНИНГИОМЫ ГОЛОВНОГО МОЗГА | 2001 |
|
RU2211058C2 |
| СПОСОБ ПРЕДОТВРАЩЕНИЯ ПРОЦЕДИВА ИНТРАМЕДУЛЛЯРНОЙ ОПУХОЛИ | 2002 |
|
RU2230509C2 |
| СПОСОБ ЗАЩИТЫ АНАТОМИЧЕСКИХ ОБРАЗОВАНИЙ ГОЛОВНОГО МОЗГА ПРИ ЛАЗЕРНОМ УДАЛЕНИИ ЭКСТРАЦЕРЕБРАЛЬНЫХ ОПУХОЛЕЙ | 2003 |
|
RU2235549C1 |
| СПОСОБ ВСКРЫТИЯ КАНАЛА ЗРИТЕЛЬНОГО НЕРВА | 2006 |
|
RU2325882C1 |
| СПОСОБ РЕЗЕКЦИИ ЧАСТИ ВЕРХНЕГО САГИТТАЛЬНОГО СИНУСА, ПОЛНОСТЬЮ ПРОРОСШЕЙ ОПУХОЛЬЮ В СРЕДНЕЙ/ЗАДНЕЙ ЕГО ТРЕТИ | 2006 |
|
RU2322213C1 |
| СПОСОБ УДАЛЕНИЯ МЕНИНГИОМЫ, ВРАСТАЮЩЕЙ В ПОЛОСТЬ ВЕРХНЕГО САГИТТАЛЬНОГО СИНУСА В СРЕДНЕЙ/ЗАДНЕЙ ТРЕТИ | 2006 |
|
RU2316284C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПОРОГА ФУНКЦИОНАЛЬНОЙ ДОЗВОЛЕННОСТИ ЛАЗЕРНОЙ ФОТОКОАГУЛЯЦИИ ИНТРАМЕДУЛЛЯРНОЙ ОПУХОЛИ | 2007 |
|
RU2349283C1 |
Изобретение относится к медицине, а именно к нейрохирургии, и может быть использовано для улучшения клинических результатов лечения больных с экстрамедуллярными плотными опухолями спинного мозга, имеющими обильную васкуляризацию. После вскрытия и обнаружения опухоли ее латеральные и средние отделы обрабатывают сканирующими движениями расфокусированного луча Ni-YFG-лазера диаметром 5 мм, мощностью 40 Вт, в течение 8-10 мин. После уменьшения опухоли в 1,0-1,5 раза осуществляют ее тотальное удаление с помощью микрохирургической техники. Способ позволяет уменьшить травматизацию спинного мозга при хирургическом вмешательстве. 2 ил.
Способ удаления плотной экстрамедулярной опухоли спинного мозга, включающий использование микрохирургической техники, отличающийся тем, что после обнаружения опухоли ее латеральные и средние отделы обрабатывают сканирующими движениями расфокусированного луча Ni-YAG-лазера, диаметром 5 мм, мощностью 40 Вт в течение 8-10 мин, а после уменьшения опухоли в 1,0-1,5 раза осуществляют ее тотальное удаление с помощью микрохирургической техники.
| ЛИВШИЦ А.В | |||
| Хирургия спинного мозга | |||
| - М.: Медицина, 1990, с.131-143 | |||
| СПОСОБ ОПЕРАТИВНОГО ПЕРЕДНЕГО ДОСТУПА К ВЕРХНЕШЕЙНОМУ ОТДЕЛУ ПОЗВОНОЧНИКА | 1991 |
|
RU2023431C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВРОЖДЕННЫХ ГРЫЖ СПИННОГО МОЗГА | 1994 |
|
RU2102011C1 |
Авторы
Даты
2002-11-10—Публикация
1999-07-19—Подача