Изобретение относится к медицине, а именно к грудной хирургии и рентгенологии, и может быть использовано при экстренной диагностике травмы грудной клетки.
Известные клинические и рентгенологические симптомы в остром периоде тяжелой закрытой травмы груди дают лишь основание предположить разрыв главного бронха. Считается, что не удается выделить ни одного патогномоничного признака, указывающего именно на это повреждение /2/.
Прототипом предлагаемого способа является выявление на обзорной рентгенограмме грудной клетки, сделанной при поступлении пострадавшего с подозрением на разрыв бронха, напряженного пневмоторакса, вызывающего спадение легкого и смещение средостения в противоположную сторону. Для ликвидации угрожающих жизни дыхательных и гемодинамических расстройств, связанных с компрессионным синдромом, проводится срочное дренирование плевральной полости. При этом непрерывное поступление воздуха через дренаж свидетельствует о повреждении бронха или легочной паренхимы с образованием клапанного механизма пневмоторакса /1/.
По одной рентгенограмме, свидетельствующей о необходимости срочного дренирования плевральной полости, и по непрерывному поступлению воздуха через дренаж невозможно точно судить о локализации повреждения, прогнозировать течение травмы и установить показания к срочной торакотомии, которая необходима при полном разрыве главного бронха.
Изобретение направлено на решение задачи - повысить точность диагностики полного разрыва главного бронха в остром периоде закрытой травмы груди.
Сущность способа заключается в диагностике полного разрыва главного бронха в остром периоде закрытой травмы груди путем выполнения обзорных рентгенограмм до и после дренирования плевральной полости, сравнения рентгенограмм и при наличии позитивно патогномоничного симптома полного спадения легкого при устраненном напряженном пневмотораксе определяют полный разрыв главного бронха.
Новизна способа заключается в сравнении 2-х рентгенограмм, сделанных до и после дренирования плевральной полости, и диагностировании полного разрыва главного бронха при наличии позитивно патогномоничного симптома полного спадения легкого при устраненном напряженном пневмотораксе. Впервые в рентгенологической семиотике травматических повреждений бронхов и легких предлагается использовать позитивно и отрицательно патогномоничные симптомы полного разрыва главного бронха в остром периоде травмы груди, при этом дренирование плевральной полости рассматривается как выполненный в определенной последовательности диагностический прием.
Способ осуществляют следующим образом.
При поступлении пострадавшего с тяжелой закрытой травмой груди, помимо оценки общего состояния и выяснения механизма травмы, одновременно с началом противошоковой терапии, проводят обзорную рентгенографию грудной клетки. По наличию пневмоторакса или гемопневмоторакса с резким смещением средостения в здоровую сторону и соответствующему коллапсу легкого, определяют показания к срочному дренированию плевральной полости. После дренирования давление в плевральной полости становится равным атмосферному или отрицательным, вследствие этого смещение средостения устраняется, а легкое при полном разрыве бронха полностью спадается, так как оставшийся в нем воздух аспирируется через дистальный конец разорванного бронха. При сравнении рентгенограмм до и после дренирования плевральной полости возникает картина полного спадения легкого при устраненном напряженном пневмотораксе. Это расценивается как позитивно патогномоничный симптом полного разрыва главного бронха.
Способ изображен на чертеже, где на фиг. 1 показан возникший напряженный пневмоторакс при полном разрыве правого главного бронха со смещением средостения влево. На фиг. 2 показано полное спадение правого легкого и устраненный напряженный пневмоторакс после дренирования плевральной полости.
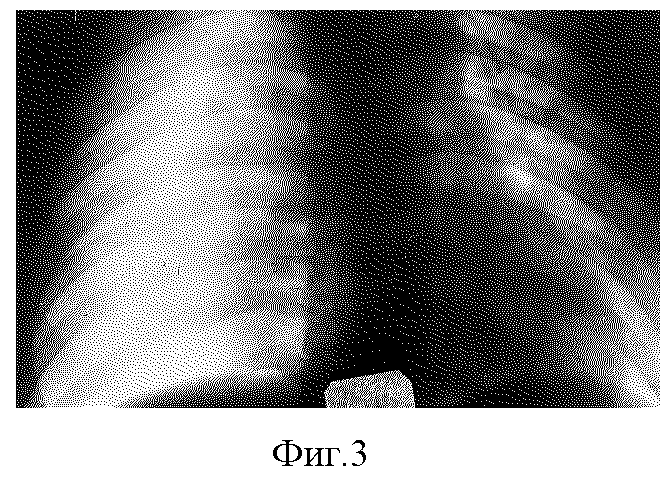
На фото (фиг. 3) представлена демонстрация возникшего напряженного пневмоторакса при полном разрыве правого главного бронха со смещением средостения влево. На фото (фиг. 4) отображено устранение смещения средостения влево и полный коллапс правого легкого после дренирования правой плевральной полости.
Рентгенограммы клинического примера 1 демонстрируют симптом полного спадения легкого при устраненном напряженном пневмотораксе.
При разрыве паренхимы легкого или неполном разрыве бронха с напряженным пневмотораксом спавшееся, но не ателектазированное легкое после дренирования плевральной полости будет иметь тенденцию к расправлению и соответствующее уменьшение смещения средостения, что фиксируется на повторной рентгенограмме как отрицательно патогномоничный симптом полного разрыва главного бронха.
Пример 1. Больной, 24 года, 3 апреля 1985 г. вращающимся механизмом автоэкскаватора получил сильное кратковременное сдавление грудной клетки. Через 20 минут с клиникой плевропульмонального шока доставлен в районную больницу. При поступлении: пульс 140, артериальное давление 70/40 мм рт. ст., нарастающая подкожная эмфизема распространяется на лицо, грудную клетку, конечности. Выраженная дыхательная недостаточность. Правая половина груди не участвует в акте дыхания, дыхание справа не выслушивается. На рентгенограмме (фото 1) правое легкое колабировано, резкое смещение средостения влево, эмфизема средостения. Больному срочно проведено дренирование правой плевральной полости, надгрудинная медиастинотомия, дренирование средостения. Состояние больного улучшилось: стабилизировалась гемодинамика, но сохраняется дыхательная недостаточность. На повторной рентгенограмме после дренирования плевральной полости резкое смещение средостения влево устранилось, но легкое полностью спавшееся (фиг 3). Через 5 часов с момента травмы торакальный хирург санитарной авиации диагностировал разрыв главного бронха и установил показания к экстренной операции.
Операция: под эндотрахеальным наркозом проведена боковая торакотомия справа по 5-межреберью. Легкое полностью спавшееся, медиастинальная плевра отслоена воздухом и разорвана. Обнаружен полный отрыв правого главного бронха от трахеи, дистальный конец бронха отстоит от бифуркации трахеи на 5 см. Интубационная трубка, видимая в просвете трахеи, проведена в левый главный бронх. После перевязки непарной вены и мобилизации концов разорванного бронха узловыми капроновыми швами главный бронх вшит в дефект места его отрыва от трахеи. Легкое расправилось. Выздоровление (фиг. 3 и 4).
Отрицательно патогномоничный симптом полного разрыва главного бронха.
Пример 2. Больная, 36 лет, поступила в клинику госпитальной хирургии 2 марта 1984 года, через 5 часов после сочетанной травмы, полученной в состоянии алкогольного опьянения. Общее состояние тяжелое. В сознании. Кожные покровы бледны. Дыхание поверхностное с частотой 50 в минуту. Пульс 96 ударов, ритмичный, АД 120/80 мм рт. ст. Тоны сердца приглушены. Определяется подкожная эмфизема с обеих сторон грудной клетки. Слева дыхание не выслушивается, справа проводится хорошо. Живот напряжен в верхних отделах, симптомов раздражения брюшины нет. Гематома в средней трети левого предплечья, множественные кровоподтеки в области лица, грудины, поясницы. На рентгенограмме грудной клетки слева определяется: полный коллапс легкого, значительное смещение средостения вправо, подкожная эмфизема, эмфизема средостения, переломы 3, 4 и 10 ребер слева, 8, 9, 10 ребер справа. Диагноз: сочетанная травма. Закрытая травма груди, двухсторонние множественные переломы ребер, разрыв обоих легких, напряженный пневмоторакс слева, ограниченный пневмоторакс справа, подкожная эмфизема, эмфизема средостения. Закрытая травма живота, ушиб почек. Сотрясение головного мозга. Перелом левой лучевой кости. Алкогольное опьянение.
Срочно проведено дренирование левой плевральной полости: под давлением выделился воздух. Состояние больной сразу улучшилось, стало выслушиваться дыхание слева. Справа проведена плевральная пункция - удалено 150 мл воздуха. В отделении реанимации наложен перидуральный блок на уровне Т 9, 10. Иммобилизация левого предплечья. На повторной рентгенограмме грудной клетки левое легкое расправлено, справа определяется пневмоторакс, гиповентиляция нижней доли. Проведена торакоскопия справа: выявлены разрывы паренхимы нижней доли легкого, которые коагулированы, плевральная полость дренирована - легкое расправилось. В последующие дни у больной развивалась анемия, острая почечная недостаточность, левосторонний плеврит. Проводилась интенсивная терапия, включая многократный гемодиализ. На 10-е сутки появилась клиника острого живота. При лапаротомии диагностирован разрыв селезенки, разрыв правой почки, забрюшинная гематома. На 12-й день с момента поступления при нарастающих явлениях легочно-сердечной недостаточности на фоне уремии наступила смерть. Судебно-медицинский диагноз совпал. В нижних долях обоих легких обнаружены разрывы паренхимы.
Положительный эффект использования способа состоит в повышении точности диагностики в остром периоде закрытой травмы груди и установлении показаний к срочной торакотомии, которая необходима при разрыве главного бронха; тем самым снижается летальность и тяжелая инвалидность, которые неизбежны при этой травме.
Используемая литература
1. Вагнер Е.А., Перельман М.И., Кузьмичев А.П., Фирсов В.Д., Седова Т.Н. Разрывы бронхов. Пермь, 1985.
2. Нерсесова Л.И. Комплексное рентгенологическое и радионуклидное исследование при разрывах бронхов и их последствиях. Автореф. дисс. канд. мед. наук. М., 1985.


Способ может быть использован в медицине, а именно в грудной хирургии и рентгенологии. Выполняют вторые обзорные рентгенограммы до и после дренирования плевральной полости. Сравнивают рентгенограммы и при наличии позитивно патогномоничного симптома полного спадения легкого при устраненном напряженном пневмотораксе определяют полный разрыв главного бронха со стороны пневмоторакса. Способ обеспечивает повышение точности способа. 4 ил.
Способ диагностики полного разрыва главного бронха в остром периоде закрытой травмы груди путем выполнения обзорной рентгенограммы грудной клетки, отличающийся тем, что после выполнения первой обзорной рентгенограммы проводят дренирование плевральной полости, затем повторяют обзорную рентгенографию, сравнивают обе рентгенограммы и при наличии позитивно патогномичного симптома полного спадения легкого при устраненном напряженном пневмотораксе, диагностируют полный разрыв главного бронха со стороны пневмоторакса.
| ВАГНЕР Е.А | |||
| и др | |||
| Разрывы бронхов | |||
| Пермь, 1985 | |||
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ ПАТОЛОГИЕЙ ОРГАНОВ ДЫХАНИЯ, ОСЛОЖНЕННОЙ ЛЕГОЧНЫМИ КРОВОТЕЧЕНИЯМИ | 1998 |
|
RU2140211C1 |
| ЛУКОМСКИЙ Г.И | |||
| и др | |||
| Бронхопульмонология | |||
| - М.: Медицина, 1982, с | |||
| Аппарат для получения газа под высоким давлением для работы в поршневом или турбинном двигателе | 1922 |
|
SU387A1 |
Авторы
Даты
2002-12-27—Публикация
2000-11-08—Подача