Предлагаемый способ относится к медицине, а именно к онкологии и хирургии поджелудочной железы, и может быть использован при хирургическом лечении рака головки поджелудочной железы, рака Фатерова соска и терминального отдела холедоха, рака желудка с прорастанием в головку поджелудочной железы, хроническом болевом псевдотуморозном панкреатите при выполнении радикального хирургического вмешательства - панкреатодуоденальной или панкреатогастродуоденальной резекции.
В настоящее время в связи с успехами развития хирургии, анестезиологии и реанимации панкреатодуоденальная резекция стала более распространенной операцией, чем ранее. Разработка технических аспектов и улучшение возможностей послеоперационного ведения больных позволили значительно снизить послеоперационную летальность при выполнении этого вмешательства, но "краеугольным камнем" панкреатодуоденальной резекции продолжает оставаться панкреатоеюнальный анастомоз [1, 2, 3, 4], на долю недостаточности которого приходится наибольший процент послеоперационных осложнений.
О сложности решения этой проблемы свидетельствует большое количество предложенных способов панкреатоеюностомий, из которых ни один не является абсолютно надежным. "Многие авторы (Codivilla, Whipple, Brunschwig и др.) полагают, что было бы разумнее отказаться от наложения этого анастомоза" - цитата из источника [3] . Ряд авторов [2] по этой причине отказываются от выполнения этого анастомоза из-за высокого риска осложнений, осуществляя пломбировку панкреатических протоков или ушивая культю поджелудочной железы наглухо, что однако нередко приводит к послеоперационным панкреонекрозам, а при благоприятном исходе операции полностью исключается экзокринная функция поджелудочной железы.
Другие авторы по той же причине прибегают к панкреатодуоденэктомии [3], что вынуждает при благоприятном исходе операции пожизненно проводить заместительную инсулинотерапию или выполнять гетеротопную трансплантацию поджелудочной железы, что значительно увеличивают материальные затраты и неудобства, связанные с постоянным приемом инсулина. Таким образом, разработка способа панкреатоеюностомии, снижающего риск недостаточности анастомоза до минимума, явилась бы наиболее оптимальным решением.
Наиболее близким по совокупности существенных признаков к предлагаемому способу является способ панкреатоеюноанастомоза при панкреатодуоденальной резекции по А.А.Шалимову [4], который выбран авторами в качестве прототипа.
Известный способ осуществляют следующим образом. Формируют петлю тонкой кишки, приводящий конец которой частично ушивают, затем производят сшивание мобилизованной культи поджелудочной железы с предварительно вскрытым просветом петли тонкой кишки с последующим укрытием зоны анастомоза участками приводящей и отводящей петель тонкой кишки, сшитыми между собой. Известный способ позволяет выполнять панкреатодуоденальный анастомоз при панкреатодуоденальной резекции.
Однако после проведения такой операции сохраняется риск недостаточности панкреатоеюнального анастомоза, так как при небольшом диаметре приводящего и отводящего отдела тонкой кишки не всегда возможно надежное укрытие (без натяжения швов) зоны анастомоза, что может вести к прорезыванию швов и возникновению перитонита.
Задачей предлагаемого способа является уменьшение вероятности возникновения осложнений (недостаточности панкреатоеюноанастомоза) при проведении панкреатодуоденальной резекции.
Поставленная задача решается предлагаемым способом, включающим формирование петли тонкой кишки, ушивание приводящей петли тонкой кишки, сшивание мобилизованной культи поджелудочной железы с предварительно вскрытым просветом петли тонкой кишки, с последующим укрытием зоны анастомоза участками приводящей и отводящей петель тонкой кишки, сшитыми между собой, согласно которому ушивание приводящей петли тонкой кишки производят наглухо, приводящая петля пересекается ниже ушитой наглухо части, из ушитой наглухо петли тонкой кишки образуют дугу, диаметром большим диаметра культи поджелудочной железы, перед сшиванием мобилизованной культи поджелудочной железы с предварительно вскрытым просветом тонкой кишки, в бессосудистом участке брыжейки тонкой кишки, образующим дугу, выкраивают "окно", через которое протягивают культю поджелудочной железы за пришитые по краям капсулы держалки и фиксируют культю поджелудочной железы по окружности за капсулу железы к краям "окна" брыжейки и серозе кишки, подшивая приводящий конец кишки к отводящему циркулярно вокруг культи железы, а последующее укрытие осуществляют сшиванием серозы приводящей и отводящей петель тонкой кишки над анастомозом без захвата ткани поджелудочной железы.
Отличительным признаком является то, что ушивание приводящей петли тонкой кишки производят наглухо, приводящая петля пересекается ниже ушитой наглухо части, из ушитой наглухо петли тонкой кишки образуют дугу, диаметром большим диаметра культи поджелудочной железы, перед сшиванием мобилизованной культи поджелудочной железы с предварительно вскрытым просветом тонкой кишки, в бессосудистом участке брыжейки тонкой кишки, образующим дугу, выкраивают "окно", через которое протягивают культю поджелудочной железы за пришитые по краям капсулы держалки и фиксируют культю поджелудочной железы по окружности за капсулу железы к краям "окна" брыжейки и серозе кишки, подшивая приводящий конец кишки к отводящему циркулярно вокруг культи железы, а последующее укрытие осуществляют сшиванием серозы приводящей и отводящей петель тонкой кишки над анастомозом без захвата ткани поджелудочной железы.
Ушивание приводящего конца петли тонкой кишки позволяет избежать поступления кишечного содержимого к зоне анастомоза, проведение культи поджелудочной железы через "окно" брыжейки тонкой кишки способствует более надежной изоляции анастомоза от свободной брюшной полости за счет дополнительного укрытия брыжейкой кишки, а также более надежному укрытию зоны анастомоза приводящей и отводящей петлями тонкой кишки независимо от диаметра тонкой кишки, участвующей в анастомозе, укрытие передней стенки кишки без захвата ткани поджелудочной железы уменьшает травму поджелудочной железы и снижает риск прорезывания швов.
Анализ научно-технической и патентной информации показал, что предлагаемый способ является новым и отвечает критерию "изобретательский уровень".
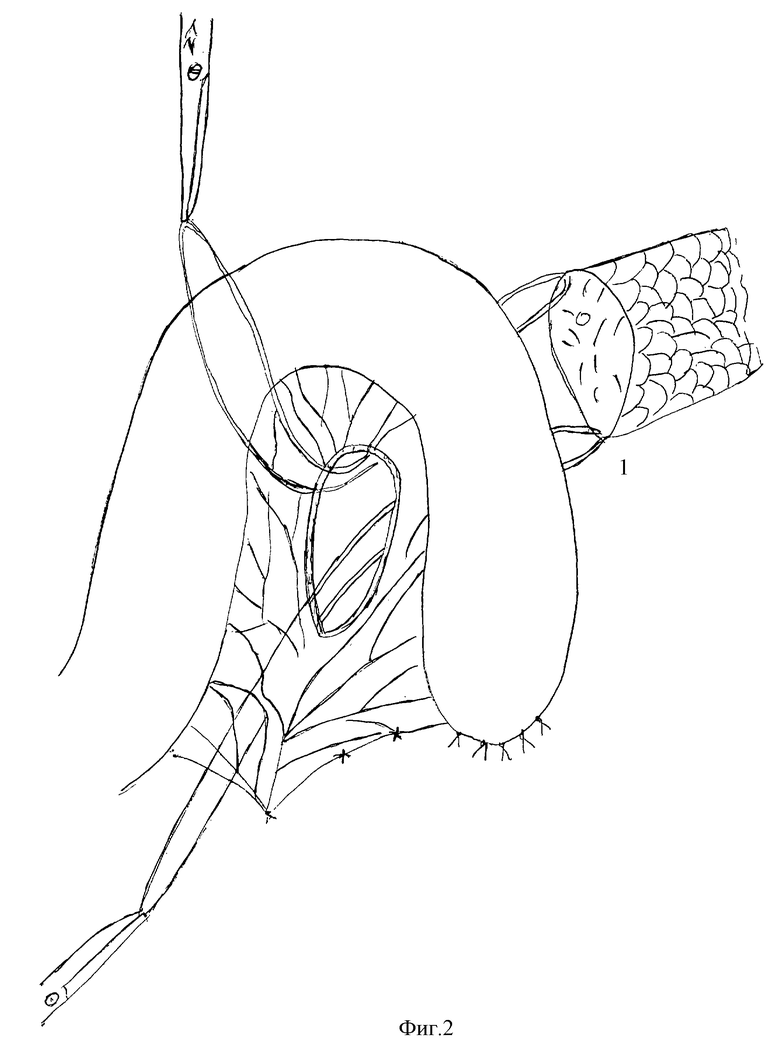
Предлагаемый способ осуществляют следующим образом. После выполнения резекционного этапа железы по одной из общепринятых методик приступают к реконструктивному этапу операции. Выкраивают изолированную по Ру петлю тощей кишки до 40-50 см длиной. Конец кишки ушивают по обычной методике (УКЛ-40, полукисетные и серо-серозные швы). Конец петли сгибают в виде дуги так, чтобы длина колена на 2-3 см превышала длину вертикального среза культи поджелудочной железы. После этого в бессосудистом участке брыжейки выкраивают "окно", достаточное для проведения культи поджелудочной железы (иногда приходится пересечь 1-2 радиарные ветви без ущерба кровоснабжению тонкой кишки). Затем культю поджелудочной железы, предварительно мобилизованную на 1,5-2 см от краевого сосуда (паренхима железы после мобилизации должна кровоточить, после чего производят гемостаз), прошивают по краям за капсулу на две держалки. Держалки проводят через "окно" брыжейки и за них через "окно" протягивается культя поджелудочной железы.
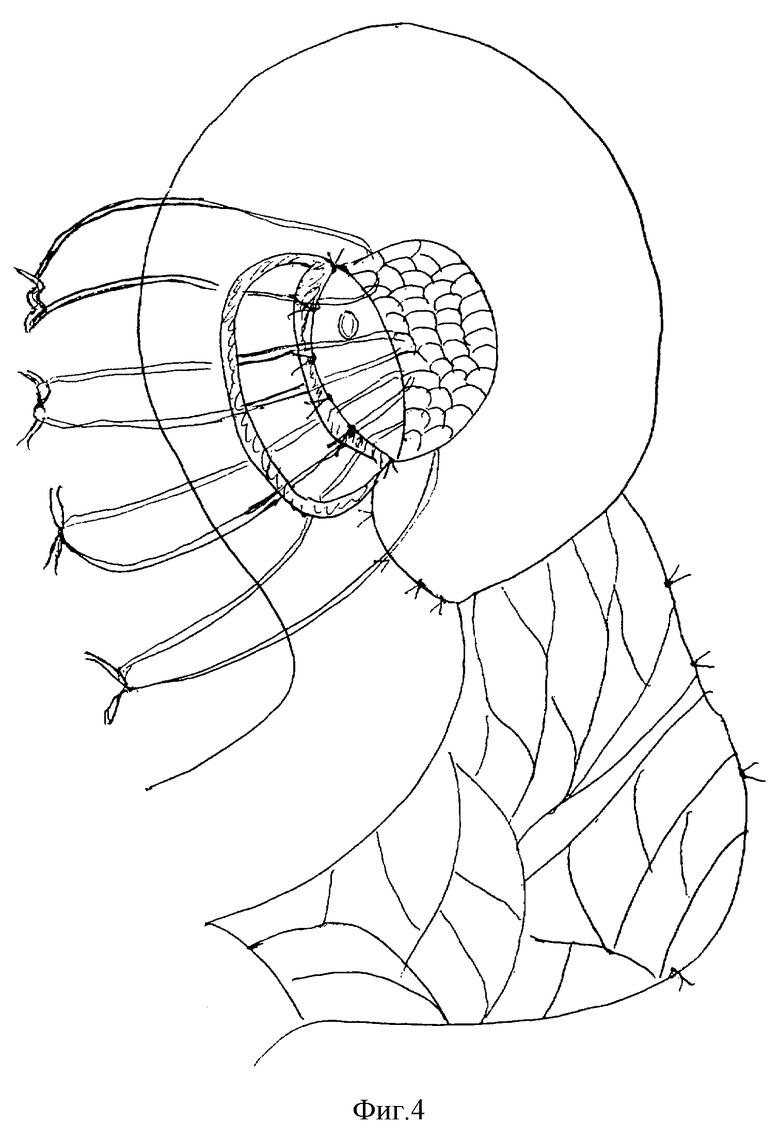
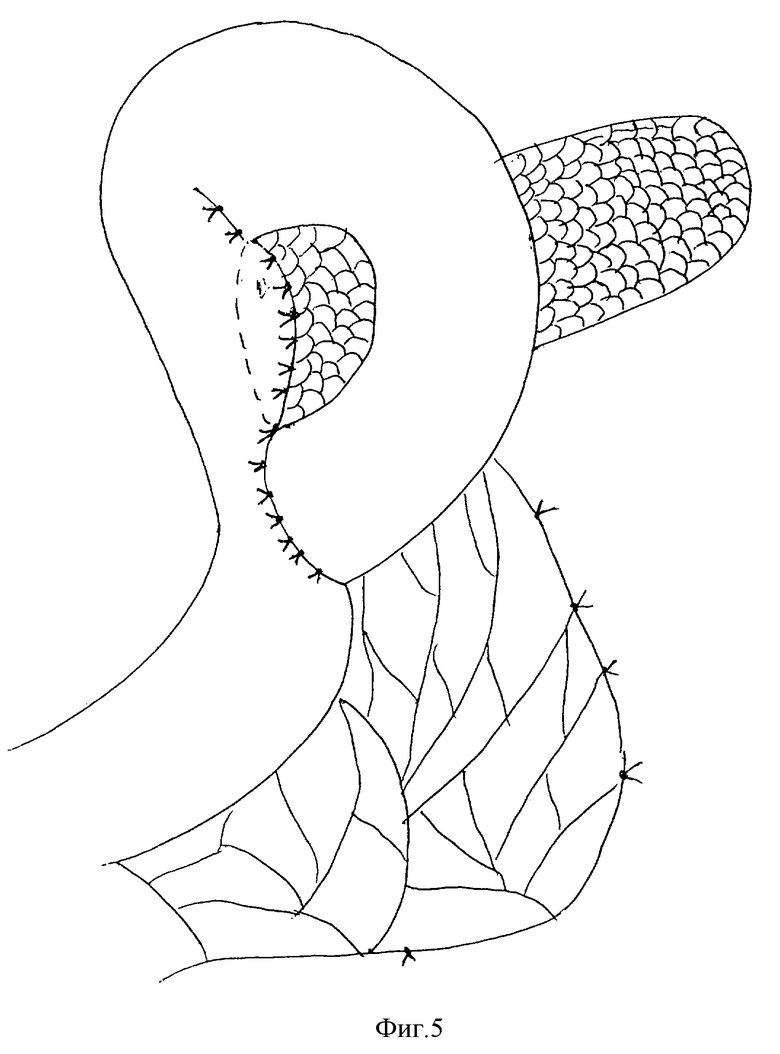
Культю железы фиксируют по окружности за капсулу к серозной оболочке и брыжейке кишки несколькими (6-8) узловыми швами. Конец заглушенной петли тонкой кишки фиксируют к отводящей петле циркулярно вокруг культи поджелудочной железы. Затем электрокоагулятором или скальпелем рассекают продольно отводящую петлю тонкой кишки на протяжении чуть большем поперечника культи поджелудочной железы. После этого края культи поджелудочной железы сшивают со вскрытым просветом тонкой кишки узловыми швами, культю железы при этом погружают в просвет вскрытой тонкой кишки. Затем, начиная с нижнего угла, отводящие и приводящую петли тонкой кишки сшивают узловыми серо-серозными швами без захвата ткани железы.
Предлагаемый способ проиллюстрирован на фиг.1-7, где:
на фиг.1:
1 - культя поджелудочной железы
2 - выкроенное "окно" в брыжейке тонкой кишки
3 - ушитый наглухо приводящий конец петли тонкой кишки;
на фиг.2 - проведение культи поджелудочной железы через "окно" брыжейки тонкой кишки;
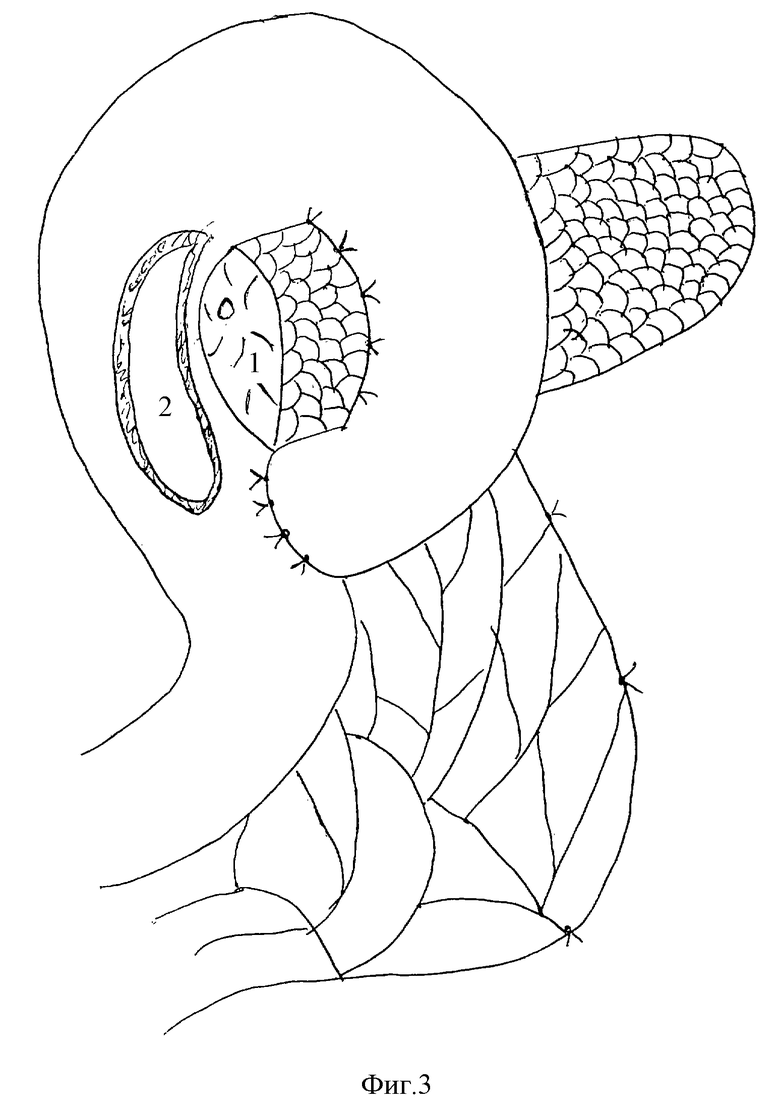
на фиг.3:
1 - культя поджелудочной железы
2 - вскрытый для сшивания просвет тонкой кишки;
на фиг. 4 - сшивание просвета тонкой кишки с культей поджелудочной железы;
на фиг. 5 - закончено сшивание культи поджелудочной железы с просветом тонкой кишки;
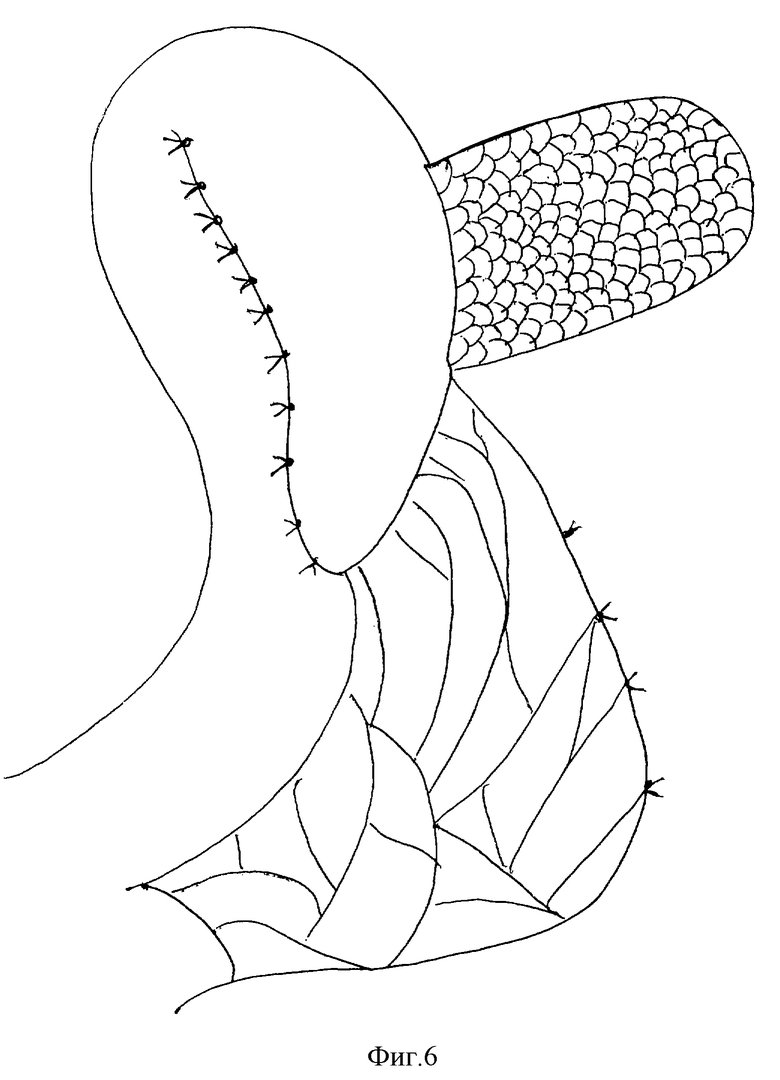
на фиг.6 - сшиты участки приводящей и отводящей петель тонкой кишки над зоной соустья без захвата ткани поджелудочной железы;
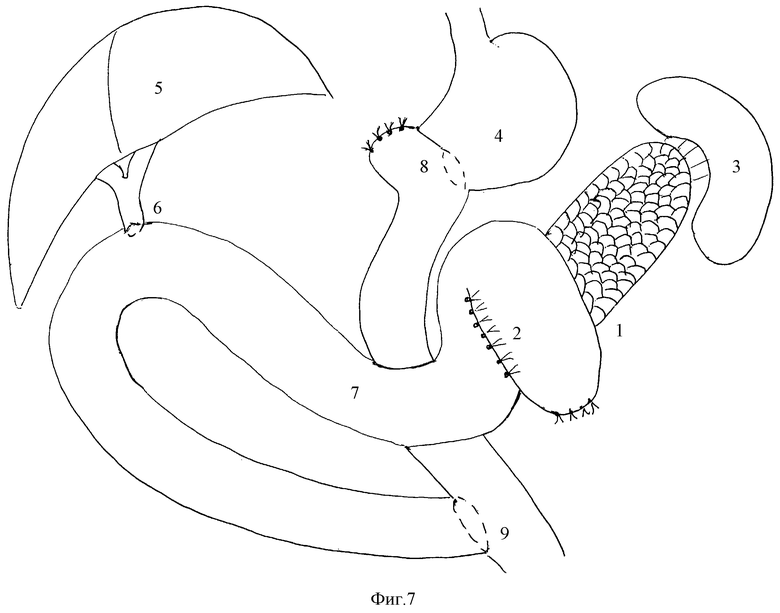
на фиг.7 - общая схема панкреатодуоденальной резекции по разработанному способу, где:
1 - культя поджелудочной железы
2 - зона панкреатоеюноанастомоза
3 - селезенка
4 - культя желудка
5 - печень
6 - гепатикоеюноанастомоз
7 - выкроенная по Ру петля тонкой кишки, участвующая в создании панкреатоеюностомии
8 - гастроеюноанастомоз
9 - еюноеюностомия.
Предлагаемый способ разработан на 10 трупах, затем апробирован в эксперименте на 8 беспородных собаках.
В клинике предлагаемым способом было пролечено шесть пациентов. Трое больных с диагнозом рак головки поджелудочной железы, два пациента с прорастанием рака желудка в головку поджелудочной железы и один пациент с раком Фатерова соска.
Умер один больной от острой сердечно-сосудистой недостаточности через 10 часов после операции по поводу обширного рака желудка: после гастропанкреатодуденальной резекции, правосторонней гемиколэктомии, лимаденэктомии по R3 (при вскрытии в брюшной полости патологической жидкости нет, по дренажам выделилось 150 мл крови). У одного пациента имел место подпеченочный абсцесс вне зоны анастомоза - после вскрытия абсцесса наступило медленное выздоровление.
Остальные пациенты выписаны при относительно гладком послеоперационном течении.
ПРИМЕРЫ КОНКРЕТНОГО ИСПОЛНЕНИЯ ПРЕДЛАГАЕМОГО СПОСОБА
Пример 1
Больная Л., 42 г. N ИБ 4871, поступила в х/о б-цы N 30 05.11.96 с диагнозом Рак головки поджелудочной железы, механическая желтуха. 08.11.96 выполнена лапароскопическая холецистостомия. 26.11.96 операция: гастропанкреатодуоденальная резекция с пластикой верхней брыжеечной вены (В.В.Ершов).
Верхняя срединная лапаротомия. При ревизии опухоль 12•10 см головки поджелудочной железы с прорастанием верхней брыжеечной вены на участке 2•1 см. Выполнена мобилизация гастропанкреатодуоденального комплекса типично с иссечением и местной пластикой верхней брыжеечной вены. Резекция по линии мобилизации. Сформирована петля тонкой кишки по Ру с ушиванием дистального конца наглухо аппаратом УО-40 кисетным и серо-серозными швами. На ушитом наглухо конце петли тощей кишки сформирована дуга диаметром более диаметра культи железы. В брыжейке этой кишки выполнено "окно", через которое проведена предварительно взятая на держалки культя поджелудочной железы. Культя поджелудочной железы циркулярно фиксирована серо-серозными швами к краям "окна" брыжейки и серозе кишки, ушитый наглухо конец петли тонкой кишки подшит циркулярно к отводящей петле вокруг культи. Продольно вскрыт просвет кишки на отводящей части дуги. Культя поджелудочной железы вшита узловыми швами во вскрытый просвет кишки. После этого приводящее и отводящее колена кишки сшиты узловыми серо-серозными швами над анастомозом. В 20 см от панкреатоеюноанастомоза выполнен холедохоеюноанастомоз "конец в бок" после холецистэктомии и дренирования холедоха по Пиковскому. Гастроэнтероанастомоз "конец в бок", анастомоз петли, несущей панкреатоеюноанастомоз с тощей кишкой, подшитой к желудку "конец в бок". Дренажи. Шов раны.
Гистология 6867, от 28.11.96: Паренхиматозный рак поджелудочной железы альвеолярно-трабекулярного строения, инфильтрация стенки 12-перстной кишки.
Гладкое послеоперационное течение. 16.12.96 в удовлетворительном состоянии больная выписана домой.
Пример 2
Больная Б., 60 лет. N ИБ 3271, поступила в х/о б-цы N 30 07.07.97 с диагнозом Рак крючковидного отростка поджелудочной железы. Опухоль по данным КТ и УЗИ 50•60 мм в диаметре, локализуется в проекции тела и крючковидного отростка поджелудочной железы. Больную беспокоит выраженный болевой синдром в мезогастрии и поясничной области, плохо купирующийся ненаркотическими анальгетиками. Операция 15.07.97 (В.В.Ершов). Гастропанкреатодуоденальная резекция.
Верхняя срединная лапаротомия с продолжением разреза на 4 см ниже пупка. При ревизии отдаленных метастазов не выявлено. Вскрыта желудочно-ободочная связка. Имеется плотная бугристая опухоль, исходящая из крючковидного отростка поджелудочной железы, переходящая на тело и головку 60•70 мм в диаметре, муфтообразно охватывающая верхние брыжеечные сосуды. В гепатодуоденальной связке - плотноэластический лимфоузел до 2 см в диаметре. С техническими трудностями произведена мобилизация панкреатодуоденального комплекса и 1/2 желудка, из-за врастания опухоли резецирован небольшой участок верхнебрыжеечной вены с местной пластикой и адвентиция верхней брыжеечной артерии (полной уверенности в радикальности операции нет, резекция производилась из-за выраженного предоперационного болевого синдрома и относительно молодого возраста больной). Единым блоком удалены лимфоузлы гепатодуоденальной связки, паракавальные и парааортальные лимфоузлы. Культя желудка ушита аппаратом TL-60. Культя тонкой кишки на 10 см ниже связки Трейтца ушита аппаратом УО-40 с погружением в кисетный и серо-серозные швы.
На 40 см ушитого конца тонкая кишка после небольшой мобилизации брыжеечного края пересечена аппаратом УО-40, погружена в кисетный и серо-серозный швы и после выполнения панкреатоеюной холедохоеюностомии анастомозирована типично "конец в бок" с культей желудка позадиободочно. Первоначально же выполнен позадиободочно панкреатоеюноанастомоз. Для этого на ушитой наглухо и пересеченной петле тощей кишки сформирована дуга диаметром более диаметра культи железы. В брыжейке этой кишки выроено "окно", через которое проведена предварительно взятая на держалки культя поджелудочной железы. Культя поджелудочной железы циркулярно фиксирована серо-серозными швами к краям "окна" брыжейки и серозе кишки, ушитый наглухо конец петли тонкой кишки подшит циркулярно к отводящей петле вокруг культи. Продольно вскрыт просвет кишки на отводящей части дуги. Культя поджелудочной железы вшита узловыми швами во вскрытый просвет кишки. После этого приводящее и отводящее колена кишки сшиты узловыми серо-серозными швами над анастомозом без захвата паренхимы поджелудочной железы. Затем в 20 см от панкреатоеюноанастомоза выполнен холедохоеюноанастомоз (холецистоеюноанастомоз невозможен из-за низкого впадения культи пузырного протока - вынужденная холецистэктомия) "конец в бок" - dexon 4/0. Петля тощей кишки в 20 см от холедохоеюноанастомоза вшита в анастомозированную с желудком петлю тощей кишки "конец в бок". Ушивание окон брыжейки. Контроль гемостаза. Улавливающие дренажи в правое подпеченочное пространство и левое поддиафрагмальное пространство. Шов раны брюшной стенки. Выписана 18.08.97 в удовлетворительном состоянии.
Как видно из полученных результатов, предлагаемый способ позволил снизить риск послеоперационных осложнений при панкреатодуоденальной резекции, в частности предотвратить возникновение недостаточности швов панкреатоеюноанастомоза и тем самым уменьшить послеоперационную летальность.
Источники информации
1. Кочиашвили В.И. Атлас хирургических вмешательств на желчных путях. - М.: Медицина, 1971, 208 с.
2. Кузин М.И., Данилов М.В., Благовидов Д.Ф. Хронический панкреатит. - М.: Медицина, 1985, 368 с.
3. Оперативная хирургия. /Под общей ред. проф. И. Литтмана, из-во акад. н-ук Венгрии, Будапешт, 1981, 1175 с.
4. Прототип: Шалимов А.А., Радзиховский А.П., Полупан В.Н. Атлас операций на печени, желчных путях, поджелудочной железе и кишечнике. - М.: Медицина, 1979, 214 с.
Изобретение относится к медицине, хирургии, может быть использовано при выполнении панкреатодуоденальной резекции. Формируют петлю тонкой кишки по Ру. Ушивают конец петли наглухо. Из ушитой петли формируют дугу с диаметром большим диаметра культи поджелудочной железы. В бессосудистом участке брыжейки дуги кишки выкраивают "окно". Фиксируют культю железы по окружности к краям "окна" и серозе кишки. При этом подшивают ушитый наглухо конец тонкой кишки к отводящему. Последующее укрытие анастомоза осуществляют сшиванием между собой серозы колен петли кишки без захвата ткани поджелудочной железы. Способ обеспечивает профилактику недостаточности панкреатоеюноанастомоза. 7 ил.
Способ панкреатоеюноанастомоза при панкреатодуоденальной резекции, включающий формирование петли тонкой кишки, сшивание мобилизованной культи поджелудочной железы с предварительно вскрытым просветом тонкой кишки, с последующим укрытием зоны анастомоза участками тонкой кишки, сшитыми между собой, отличающийся тем, что петлю тонкой кишки формируют по Ру, ушивают ее конец наглухо, из ушитой наглухо петли тонкой кишки формируют дугу, диаметром большим диаметра культи поджелудочной железы, перед сшиванием мобилизованной культи поджелудочной железы с предварительно вскрытым просветом тонкой кишки, в бессосудистом участке брыжейки тонкой кишки, образующем дугу, выкраивают "окно", через которое протягивают культю поджелудочной железы за прошитые за края капсулы держалки и фиксируют культю железы по окружности за капсулу к краям "окна" брыжейки и к серозе кишки, подшивая ушитый наглухо конец тонкой кишки к отводящему, а последующее укрытие анастомоза осуществляют сшиванием между собой серозы колен петли кишки без захвата ткани поджелудочной железы.
| ШАЛИМОВ А.А | |||
| и др | |||
| Атлас операций на печени, желчных путях, поджелудочной железе и кишечнике | |||
| - М.: Медицина, 1979, 214. |
Авторы
Даты
2003-02-10—Публикация
1998-01-20—Подача