Изобретение относится к медицине, а именно к онкологии и хирургии поджелудочной железы, и может быть использовано при хирургическом лечении рака головки поджелудочной железы, рака Фатерова соска и терминального отдела холедоха, хроническом болевом псевдотуморозном панкреатите при выполнении радикального хирургического вмешательства - привратникосохраняющей панкреатодуоденальной резекции.
В настоящее время в связи с успехами развития хирургии, анестезиологии и реанимации панкреатодуоденальная резекция стала более распространенной операцией, чем ранее. Разработка технических аспектов и улучшение возможностей послеоперационного ведения больных позволили значительно снизить послеоперационную летальность при выполнении этого вмешательства, но "краеугольным камнем" панкреатодуоденальной резекции (ПДР) продолжает оставаться панкреатодигестивный анастомоз [1, 2, 3, 4], на долю его недостаточности приходится наибольший процент послеоперационных осложнений. О сложности решения этой проблемы свидетельствует большое количество предложенных способов панкреатоеюностомий, из которых ни один не является абсолютно надежным [1].
В последние годы вновь обратились к методике панкреатогастростомии, которая была предложена еще во времена A.Whipple [2]. Позднее он разрабатывался в эксперименте на собаках отечественным хирургом П.В. Кравченко из клиники Е.Л.Березова. На основании эксперимента был сделан вывод о его нецелесообразности [2]. Однако в 1999 году G.Mason привел сводную статистику 45 авторов о 813 ПДР с панкреатогастростомией [4]. Послеоперационный панкреатит развился у 2% больных, панкреатическая фистула вследствие недостаточности панкреатогастрального анастомоза - у 4%. Послеоперационная летальность составила всего лишь 4%.
К преимуществам панкреатогастрального анастомоза относят простоту выполнения, что сокращает время операции [3, 4, 5]. Контакт среза железы с кислым желудочным содержимым препятствует активации панкреатических ферментов. Отсутствие факторов, провоцирующих развитие недостаточности панкреатодигестивного анастомоза, позволяет использовать его при малоизмененной паренхиме железы и узком панкреатическом протоке.
К недостаткам панкреатогастрального анастомоза относят возможность кровотечения из среза поджелудочной железы в просвет желудка, а также захват в шов панкреатического протока при вшивании среза железы в просвет желудка [3].
Таким образом, разработка способа панкреатогастростомии, снижающего риск кровотечения в просвет желудка и устранения риска захвата в шов панкреатического протока, является актуальным.
Наиболее близким по совокупности существенных признаков к предлагаемому способу является способ панкреатогастроанастомоза при ПДР, приведенный в работе Кубышкина В.А. с соавт., 2001 [3], который выбран авторами в качестве прототипа.
Известный способ осуществляется следующим образом: на культе поджелудочной железы формируется футляр из стенки желудка путем фиксации железы к стенке желудка. После этого вскрывается просвет желудка и культя поджелудочной железы сшивается непрерывным швом со стенкой желудка, при этом контролируют, чтобы в шов не попал панкреатический проток. Затем завершают формирование футляра, подшивая узловыми швами капсулу железы к стенке желудка.
Известный способ позволяет выполнять панкреатогастральный анастомоз при ПДР, однако после проведения такой операции сохраняется риск кровотечения в просвет желудка, так как нет возможности “на глаз” проконтролировать зону панкреатогастрального анастомоза после его завершения, что не исключает риск кровотечения из зоны швов. Нет полной уверенности в том, что в шов не взят панкреатический проток. Так Кубышкин В.А. с соавт. [3] приводят результаты панкреатогастроанастомоза у 12 пациентов. При этом у 2 пациентов отмечено кровотечение в просвет желудка из зоны панкреатогастрального анастомоза, которое остановлено эндоскопически. Умерла 1 пациентка от острой сердечно-сосудистой недостаточности.
Целью изобретения является уменьшение вероятности возникновения осложнений (кровотечение из зоны панкреатогастрального анастомоза, ушивание просвета панкреатического протока) при проведении панкреатодуоденальной резекции.
Поставленная цель достигается предлагаемым способом, включающим: поперечный разрез передней стенки желудка в проекции предполагаемого панкреатогастрального анастомоза; наложение кисетного шва на задней стенке желудка в месте предполагаемого анастомоза по диаметру чуть большим, чем срез поджелудочной железы; проведение культи поджелудочной железы с катетеризированным вирсунговым протоком в просвет желудка за швы “держалки” через разрез задней стенки желудка в центре кисетного шва, сшивание культи поджелудочной железы с краями разреза задней стенки желудка узловым швом производят через разрез передней стенки желудка, затем завязывают кисетный шов вокруг культи поджелудочной железы на задней стенке желудка и после контроля гемостаза в зоне панкреатогастрального анастомоза со стороны просвета желудка ушивают разрез передней стенки желудка общепринятым двухрядным швом.
Отличительным признаком является то, что вирсунгов проток катетеризируется полихлорвиниловым дренажом, проведение культи поджелудочной железы в просвет желудка осуществляют через разрез его задней стенки в центре кисетного шва с помощью нитей “держалок”, которые подают через разрез передней стенки желудка в проекции формируемого анастомоза, а сшивание культи поджелудочной железы со стенкой желудка производят со стороны его просвета. После этого затягивают кисетный шов на задней стенке желудка вокруг культи поджелудочной железы.
Разрез передней стенки желудка позволяет осуществлять постоянный визуальный контроль зоны формируемого анастомоза и проводить более качественный гемостаз. Катетеризация вирсунгова протока позволяет предотвратить его прошивание во время выполнения анастомоза. Кисетный шов на задней стенке желудка, завязываемый вокруг культи поджелудочной железы, также повышает надежность гемостаза.
Анализ научно-технической и патентной информации показал, что предлагаемый способ является новым и отвечает критерию "изобретательский уровень ".
Предлагаемый способ осуществляют следующим образом: после выполнения резекционного этапа панкреатодуоденальной резекции с сохранением привратника (по одной из общепринятых методик) приступают к реконструктивному этапу операции.
Катетеризируют вирсунгов проток, для чего используют перфорированный полихлорвиниловый дренаж, соответствующий диаметру протока. Дренаж фиксируют к стенке вирсунгова протока атравматичной рассасывающейся нитью. Культю поджелудочной железы после гемостаза 8-образными узловыми швами прошивают по углам двумя нитями “держалками”, которые в последующем используют для проведения культи в просвет желудка. Выполняют поперечный разрез до 6-7 см длиной передней стенки желудка в проекции предполагаемого панкреатогастрального анастомоза (обычно на 8-10 см выше привратника). Накладывают кисетный шов на задней стенке желудка в месте предполагаемого анастомоза диаметром чуть большим, чем срез поджелудочной железы. В центре кисетного шва выполняют разрез задней стенки желудка, соответствующий срезу поджелудочной железы. С помощью двух хирургических зажимов, введенных в просвет желудка через разрез его передней стенки, принимают нити “держалки”, наложенные за углы культи поджелудочной железы, которые подаются через разрез задней стенки желудка помощником хирурга. За них проводят культю поджелудочной железы с катетеризированным вирсунговым протоком через разрез в центре кисетного шва в просвет желудка на 0,5 см выше слизистой задней стенки желудка. Сшивают культю поджелудочной железы с краями разреза задней стенки желудка узловым швом, затем затягивают ранее наложенный кисетный шов вокруг культи поджелудочной железы на задней стенке желудка. После контроля гемостаза в зоне панкреатогастрального анастомоза со стороны просвета желудка ушивают разрез передней стенки желудка общепринятым 2-х рядным швом.
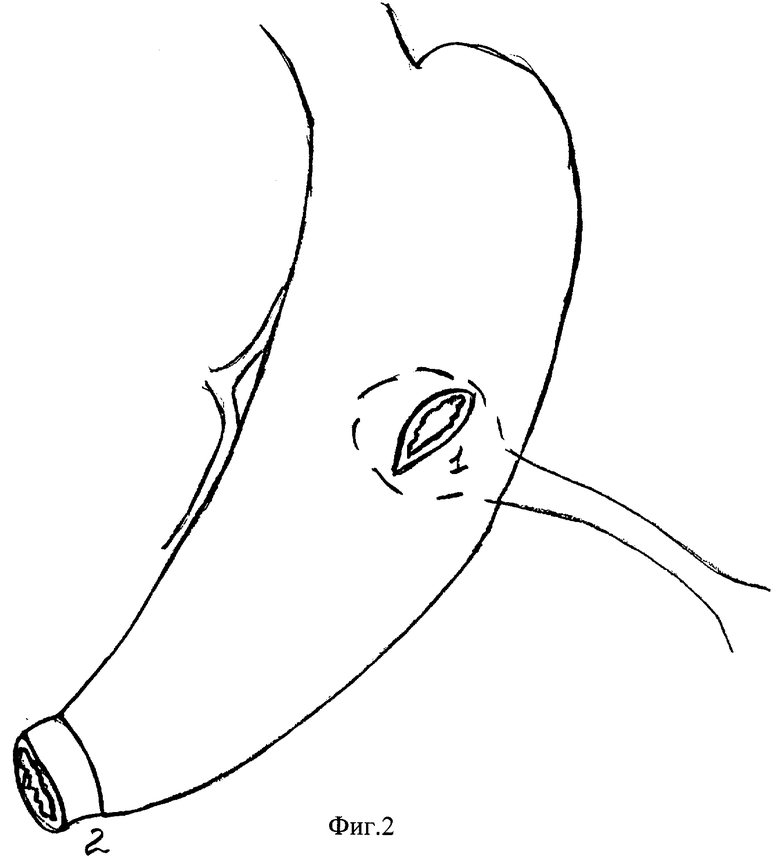
Предлагаемый способ проиллюстрирован на фиг.1-4, где на фиг. 1:
1 - культя поджелудочной железы;
2 - селезенка;
3 - дренаж в вирсунговом протоке;
4 - нити “держалки”, прошитые за края железы на фиг.2:
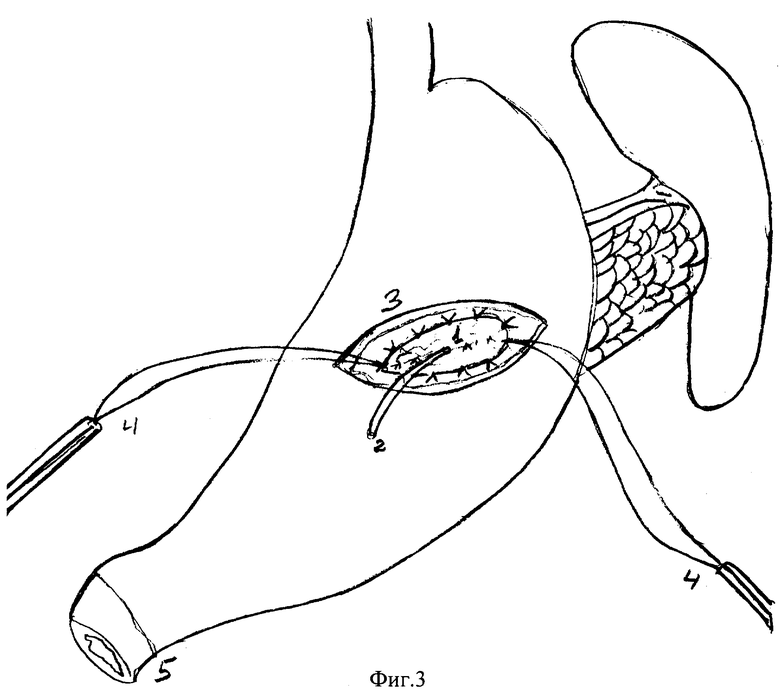
1 - разрез в центре кисетного шва на задней стенке желудка;
2 - привратник
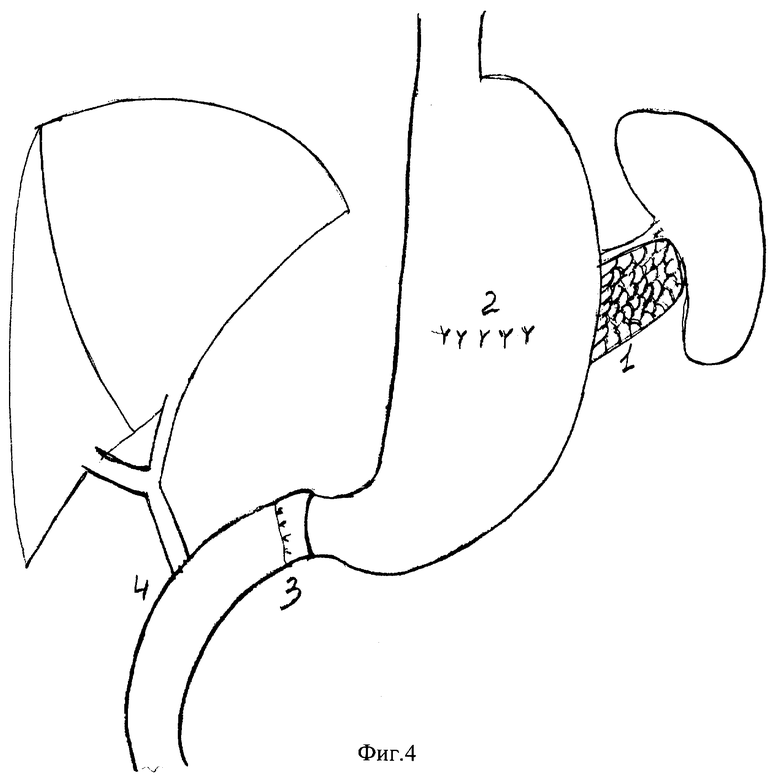
на фиг. 3 - культя поджелудочной железы проведена в желудок и сшита
с его задней стенкой:
1 - срез культи поджелудочной железы;
2 - дренаж в вирсунговом протоке;
3 - разрез передней стенки желудка;
4 - нити держалки;
5 - привратник
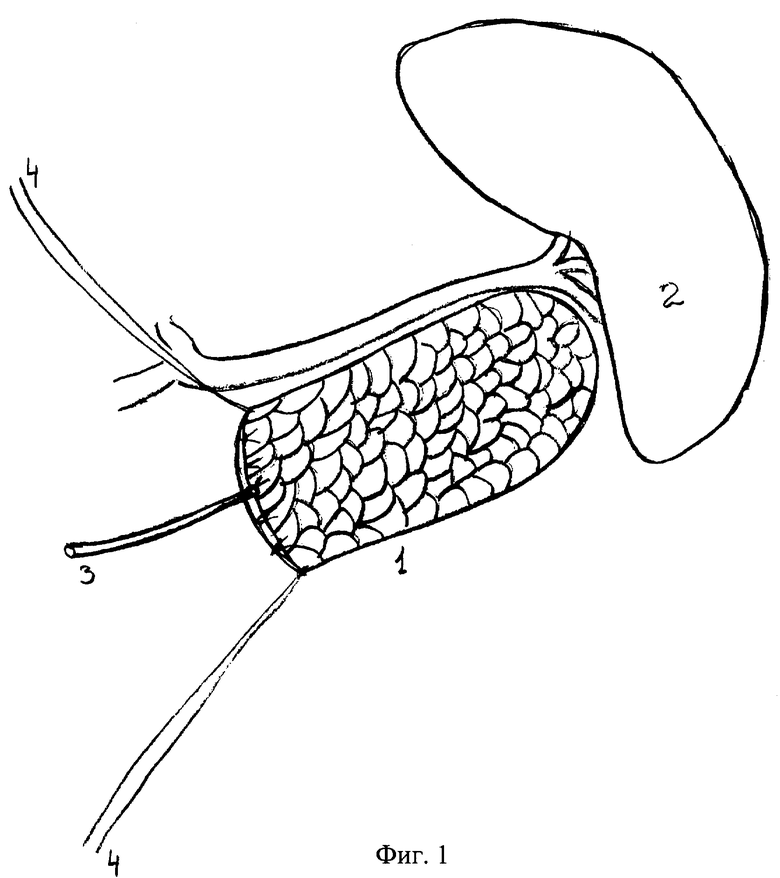
на фиг. 4 - схема завершенной привратникосохранящей панкреатодуоденальной резекции:
1 - культя поджелудочной железы;
2 - шов передней стенки желудка;
3 – дуоденоеюноанастомоз;
4 – гепатикоеюноанастомоз.
Предлагаемый способ разработан на 10 трупах, затем апробирован в эксперименте на 8 беспородных собаках. В клинике применен у 9 пациентов: у троих с раком головки поджелудочной железы и у шестерых был рак Фатерова соска. Осложнений, связанных с панкреатогастральным анастомозом, не отмечено. Летальных исходов не было.
ПРИМЕР № 1. КОНКРЕТНОГО ИСПОЛНЕНИЯ ПРЕДЛАГАЕМОГО СПОСОБА
Больная К., 46 лет, № истории болезни 4871, поступила в хирургическое отделение больницы №30 5.11.99 с диагнозом: желчно-каменная болезнь, механическая желтуха. 8.11.99 выполнена операция: привратникосохраняющая панкреатодуоденальная резекция (В.В.Ершов).
Верхняя срединная лапаротомия. При ревизии опухоль 3×2 см в области Фатерова соска. Желчный пузырь увеличен в размерах, напряжен. Холедох расширен до 1,5 см. Выполнена мобилизация гастропанкреатодуоденального комплекса типично с сохранением привратника. Резекция по линии мобилизации.
Вирсунгов проток катетеризирован перфорированным полихлорвиниловым дренажом, соответствующим диаметру протока. Дренаж фиксирован к стенке вирсунгова протока атравматичной рассасывающейся нитью. Культя поджелудочной железы ушита восьмиобразными швами и прошита по углам двумя нитями. Электрокоагулятором выполнен поперечный разрез до 6-7 см длиной передней стенки желудка в проекции предполагаемого панкреатогастрального анастомоза на 10 см выше привратника. Наложен кисетный шов на задней стенке желудка в месте предполагаемого анастомоза диаметром чуть большим, чем срез поджелудочной железы.
Электрокоагулятором выполнен разрез задней стенки желудка в центре кисетного шва, соответствующий срезу поджелудочной железы. С помощью двух хирургических зажимов, введенных в просвет желудка через разрез его передней стенки, приняты нити “держалки”, наложенные за углы культи поджелудочной железы, которые поданы через разрез задней стенки желудка помощником хирурга. Культя поджелудочной железы с катетеризированным вирсунговым протоком проведена через разрез в центре кисетного шва в просвет желудка на 0,5 см выше слизистой задней стенки желудка. Произведено сшивание культи поджелудочной железы с краями разреза задней стенки желудка узловым швом. Затянут ранее наложенный кисетный шов вокруг культи поджелудочной железы на задней стенке желудка. После контроля гемостаза в зоне панкреатогастрального анастомоза со стороны просвета желудка ушит разрез передней стенки желудка общепринятым 2-х рядным швом.
В ложе 12-перстной кишки проведена петля тощей кишки. Дуоденоеюноанастомоз “конец в конец” двухрядным узловым швом на 2 см ниже привратника. Холецистэктомия. Гепатикоеюностомия “конец в бок” по Шалимову в 25 см от дуоденоеюноанастомоза. Назоеюнальный зонд заведен за дуоденоеюноанастомоз. Дренажи. Шов раны.
Гистологическое исследование препарата № 6764-72 от 28.11.99: умеренно-дифференцированная аденокарцинома Фатерова соска с прорастанием до мышечного слоя 12-перстной кишки. Гладкое послеоперационное течение. 22.11.99 в удовлетворительном состоянии пациентка выписана домой.
ПРИМЕР № 2. КОНКРЕТНОГО ИСПОЛНЕНИЯ ПРЕДЛАГАЕМОГО СПОСОБА
Больной К., 39 лет, № истории болезни 4271 поступил в хирургическое отделение больницы №30 5.11.2000 г. с диагнозом: рак головки поджелудочной железы. Ранее больному в связи с механической желтухой была выполнена холецистодуоденостомия. Операция 9.11.2000 г. Привратникосохраняющая панкреатодуоденальная резекция (В.В.Ершов).
Верхняя срединная лапаротомия с продолжением разреза на 4 см ниже пупка. Разделены послеоперационные сращения. При ревизии отдаленных метастазов не выявлено. Опухоль в области головки поджелудочной железы плотная бугристая до 3 см в диаметре.
Мобилизация панкреатодуоденального комплекса с желчным пузырем. Сохранен участок 12-перстной кишки на 2 см ниже привратника. Резекция комплекса по линии мобилизации.
Вирсунгов проток катетеризирован перфорированным полихлорвиниловым дренажом, соответствующим диаметру протока. Дренаж фиксирован к стенке вирсунгова протока атравматичной рассасывающейся нитью. Культя поджелудочной железы ушита восьмиобразными швами и прошита по углам двумя нитями “держалками”. Электрокоагулятором выполнен поперечный разрез до 6-7 см длиной передней стенки желудка в проекции предполагаемого панкреатогастрального анастомоза на 8 см выше привратника. Наложен кисетный шов на задней стенке желудка в месте предполагаемого анастомоза диаметром чуть большим, чем срез поджелудочной железы. Электрокоагулятором выполнен разрез задней стенки желудка в центре кисетного шва, соответствующий срезу поджелудочной железы. С помощью двух хирургических зажимов, введенных в просвет желудка через разрез его передней стенки, приняты нити “держалки”, наложенные за углы культи поджелудочной железы и поданы через разрез задней стенки желудка помощником хирурга. Культя поджелудочной железы с катетеризированным вирсунговым протоком проведена через разрез в центре кисетного шва в просвет желудка на 0,5 см выше слизистой задней стенки желудка. Произведено сшивание культи поджелудочной железы с краями разреза задней стенки желудка узловым швом. Затянут ранее наложенный кисетный шов вокруг культи поджелудочной железы на задней стенке желудка. После контроля гемостаза в зоне панкреатогастрального анастомоза со стороны просвета желудка ушит разрез передней стенки желудка общепринятым 2-х рядным швом.
В ложе 12-перстной кишки проведена петля тощей кишки. Дуоденоеюноанастомоз “конец в конец” двухрядным узловым швом на 2 см ниже привратника. Гепатикоеюностомия “конец в бок” по Шалимову в 25 см от дуоденоеюноанастомоза. Назоеюнальный зонд заведен за дуоденоеюноанастомоз. Дренажи. Шов раны.
Гистологическое исследование препарата №5748-56 от 28.11.99: умеренно-дифференцированная внутрипротоковая аденокарцинома головки поджелудочной железы. Послеоперационный период осложнился нарушениями эвакуаторной функции желудка в течение 15 суток, которые постепенно восстановились на фоне консервативной терапии. Пациент выписан 2.12.2000 г. в удовлетворительном состоянии.
Источники информации
1. Кочиашвили В.И. Атлас хирургических вмешательств на желчных путях. - М.: Медицина, 1971, 208 с.
2. Кравченко П.В. В кн: Вопросы хирургии желудка и пищевода под ред. проф. Е.Л.Березова, Горький. 1956. С.55-87.
3. Прототип: Кубышкин В.А., В.А.Вишневский, М.В. Данилов и др. Оценка методов завершения панкреатодуоденальной резекции. – Хирургия. – 2001. - №1. - С.46-50.
4. Mason G.R. Pancreatogastrostomy as reconstruction for pancreatoduodenectomy. Wrdi J Surg 1999; 23;23: 221-226.
5. Miedema B.W., Sarr M.G., van Heerden J.A. et al. Complications Follov-ing Pancreaticoduodenectomy. Arch. Surg 1992; Aug; 945-950
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ФОРМИРОВАНИЯ ПАНКРЕАТИКОГАСТРОАНАСТОМОЗА ИЗ ПРОСВЕТА ЖЕЛУДКА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2010 |
|
RU2479269C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ НАРУЖНЫХ ПАНКРЕАТИЧЕСКИХ СВИЩЕЙ | 2010 |
|
RU2447839C1 |
| СПОСОБ ФОРМИРОВАНИЯ ПАНКРЕАТОГАСТРОАНАСТОМОЗА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2021 |
|
RU2779006C1 |
| СПОСОБ ПАНКРЕАТОГАСТРОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 1998 |
|
RU2158546C2 |
| СПОСОБ ФОРМИРОВАНИЯ ПАНКРЕАТИКОГАСТРОАНАСТОМОЗА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2009 |
|
RU2414179C1 |
| СПОСОБ ФОРМИРОВАНИЯ ПАНКРЕАТОГАСТРОАНАСТОМОЗА ПОСЛЕ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2022 |
|
RU2803012C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПАНКРЕАТИТА И НЕКРОЗА КУЛЬТИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ ПОСЛЕ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2009 |
|
RU2393780C1 |
| Способ формирования панкреатогастроанастомоза при робот-ассистированной и лапароскопической панкреатодуоденальной резекциях | 2020 |
|
RU2741408C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СВИЩЕЙ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2010 |
|
RU2445023C1 |
| СПОСОБ ПАНКРЕАТОЕЮНОАНАСТОМОЗА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 1998 |
|
RU2197904C2 |
Изобретение относится к медицине, онкологии и хирургии, может быть использовано при панкреатодуоденальной резекции. Выполняют привратникосохраняющую панкреатодуоденальную резекцию. Формируют культю поджелудочной железы. Вшивают культю в заднюю стенку желудка. При этом вирсунгов проток катетеризируют перфорированным полихлорвиниловым дренажом. Дренаж фиксируют к стенке протока. Культю железы прошивают по углам нитями “держалками”. За держалки проводят культю через разрез задней стенки желудка в центре ранее наложенного кисетного шва. Сшивают культю железы с краями разреза задней стенки желудка через поперечный разрез передней стенки желудка. Завязывают кисетный шов вокруг культи. Ушивают переднюю стенку желудка. Способ позволяет уменьшить вероятность возникновения осложнений при проведении операции. 4 ил.
Способ панкреатогастроанастомоза при привратникосохраняющей панкреатодуоденальной резекции, включающий формирование культи поджелудочной железы, вшивание культи поджелудочной железы в заднюю стенку желудка, отличающийся тем, что вирсунгов проток катетеризируют перфорированным полихлорвиниловым дренажом, который фиксируют к стенке протока атравматичным швом, культю поджелудочной железы прошивают по углам нитями "держалками", за которые ее с катетеризованным вирсунговым протоком проводят через разрез задней стенки желудка в центре наложенного ранее кисетного шва, а сшивание культи железы с краями разреза задней стенкой желудка производят через поперечный разрез передней стенки желудка в проекции формируемого анастомоза, после чего завязывают кисетный шов вокруг культи поджелудочной железы и ушивают переднюю стенку желудка двухрядным швом.
| СПОСОБ НАЛОЖЕНИЯ ПАНКРЕАТОГАСТРОАНАСТОМОЗА ПРИ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 2000 |
|
RU2192794C2 |
| СПОСОБ ПАНКРЕАТОГАСТРОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ | 1998 |
|
RU2158546C2 |
| RU 2155538 С2, 01.06.1998 | |||
| ДАНИЛОВ М.В., ФЕДОРОВ В.Д | |||
| Хирургия поджелудочной железы, М.: Медицина, 1995, 287-296. | |||
Авторы
Даты
2005-06-27—Публикация
2003-08-26—Подача