Изобретение относится к медицине, а именно к детской хирургии.
Состояние вопроса: при закрытых повреждениях брюшной полости разрыв селезенки обнаруживается в 24-33% наблюдений [Пугачев А.Д., Барамия Н.Н. Хирургическое лечение закрытых травм живота. Клиническая хирургия, 1991, 4, с. 34-37, Руппель Г. Г., Лазарь А.М., Тарабарин С.А. Диагностическая лапароскопия при повреждениях живота. Хирургия, 1997, 6, с.26-28, Cywes S, Bass DH. Blunt liver trauma in children. Injury. 1991. Jul; 22(4); 310-314]. После спленэктомии развивается состояние, обозначаемое как "гипоспленизм". Нарушается иммунная резистентность, система кроветворения. Типичными проявлениями постспленэктомического синдрома являются снижение фагоцитарной активности нейтрофилов и моноцитов, нарушение соотношения Т- и В-лимфоцитов, снижение уровня иммуноглобулинов, а также ретикулоцитоз и персистирующий лейкоцитоз. Наиболее частыми осложнениями после операции являются гнойно-септические (21,6%), которые приводят к смерти 7,2% больных [Кошелев В.Н. Осложнения и летальность при травме селезенки. Клиническая хирургия, 1991, 9, с.49-50]. Поэтому целесообразность органсохраняющего лечения закрытых повреждений селезенки не подвергается сомнению [Розинов В.М., Савельев С.Б. Ультразвуковая диагностика в акушерстве и педиатрии. 1992, 1, с.65-69].
Известно устройство для сегментарной внутриселезеночной редукции кровотока при разрывах селезенки [Патент РФ 2112433, БИ 16, 1988, с. 246]. Конструкция устройства выполнена из металла с памятью формы, содержит четыре остроконечные ножки, соединенные попарно перемычкой, в виде скобки, скрепленной с аналогичной скобкой посередине перемычки S-образной пластиной, а дистальные заостренные концы ножек расположены под углом навстречу друг другу.
Недостаток устройства: полностью выполнено из металла с памятью формы, что затрудняет изготовление и исключает широкое применение. При наличии нескольких разрывов необходимо применение 2-3 и более конструкций, что отнимает много времени и вызывает затруднения в условиях продолжающегося кровотечения. Применяется для редукции кровотока по артериям и венам селезенки, находящимся в паренхиме органа, что сопровождается дополнительной травмой ткани органа при проколе селезенки ножками устройства. После применения не удаляется из паренхимы селезенки, приобретая статус инородного тела.
Известно устройство для наложения лигатурной петли [Патент США 5300078, М. кл. А 61 В 17/00, приоритет 09.10.92, опубл. 05.04.94. "Способ и устройство для наложения лигатурной петли"].
Конструкция устройства состоит из полого стержня и нити, имеющей свободный конец и другой конец с петлей. Петля находится на рабочем конце стержня, а свободный конец нити проходит через полый стержень до противоположного конца. К этому концу стержня прикреплена ручка, имеющяя подвижно установленный исполнительный механизм и устройство, соединяющее этот механизм со свободным концом нити таким образом, что этот конец тянется с большей скоростью, чем исполнительный механизм, в результате чего петля затягивается. Соединительное устройство имеет систему шкивов, установленную с возможностью вращения в ручке. Эта система содержит большой и малый шкивы и соединительный элемент между малым шкивом и исполнительным механизмом, свободный конец нити соединен с большим шкивом.
Недостаток устройства: устройство для наложения лигатурной петли применяется для окончательной остановки кровотечения после пережатия и рассечения сосудов, что не позволяет выполнить органсохраняющую операцию при повреждениях селезенки. Устройство после использования удаляется из брюшной полости, не выполняя дренажной функции контроля за возможным повторным кровотечением.
Задача изобретения состоит в создании устройства для окончательной остановки кровотечения и дренирования брюшной полости при повреждениях селезенки без рассечения артерий и вен в режиме временной редукции кровотока и возможности ортотопического сохранения органа.
Задача достигается тем, что при использовании полого силиконового стержня и лигатуры, проходящей внутри стержня с образованием петли, на рабочем конце стержня, вводимом в брюшную полость, выполнены два сквозных дренирующих отверстия, расположенных одно над другим и ориентированных по продольной оси стержня, а на расстоянии от противоположного конца стержня, выполненного для подведения канюли с трубкой для пассивного дренажа, расположено отверстие для вывода наружу свободных концов лигатуры с последующей установкой на эти концы зажимного приспособления. Лигатура выполнена в виде эластичной силиконовой трубки.
Новизна устройства
1. Сочетание в одном стержне перфорационных отверстий для дренажа брюшной полости на его рабочем конце, выполненном для подведения канюли с трубкой для пассивного дренажа, и перфорационного отверстия, расположенного на расстоянии от противоположного конца для вывода и фиксации зажимным приспособлением свободных концов лигатуры, обеспечивает окончательный гемостаз во время операций на селезенке и позволяет выполнять дренажную функцию с целью качественного и количественного контроля отделяемого из брюшной полости в послеоперационном периоде.
2. Фиксация свободных концов лигатуры зажимным приспособлением снаружи стержня позволяет полностью удалить устройство из брюшной полости после временной редукции кровотока и заживления ран селезенки без применения хирургических инструментов.
Положительный эффект от применения данного устройства:
1. Возможность до- и интраоперационного изготовления устройства без применения специального оборудования в короткий отрезок времени.
2. Устройство облегчает применение других методов хирургического лечения (ушивание ран, наложение клипс, скобок, применение биологического клея и т. д. ) в условиях окончательной остановки кровотечения из ран паренхимы селезенки.
3. Может использоваться у пациентов любого возраста, с любой формой повреждения селезенки, что способствует ортотопическому сохранению органа.
4. Не требует дополнительного дренирования зоны операции трубками.
Изобретение поясняется чертежом, на котором изображен общий вид устройства, где 1 - силиконовый стержень, 2 - сквозные перфорационные отверстия для дренажа брюшной полости, 3 - перфорационное отверстие для вывода свободных концов лигатуры, 4 - петля лигатуры, сформированная при ее проведении через внутреннюю полость стержня, 5 - внутренняя полость стержня, 6 - рабочий конец стержня, 7 - свободные концы лигатуры, 8 - зажимное приспособление.
Устройство для временной редукции кровотока и дренирования брюшной полости (см. чертеж) состоит из полого эластичного силиконового стержня 1 для введения и удерживания лигатурной петли, пережимающей сосуды селезенки, внутренний диаметр которого 10 мм. На рабочем конце стержня, вводимом в брюшную полость, имеется два перфорационных отверстия 2, расположенных одно над другим по продольной оси стержня 1. Расстояние крайнего отверстия от конца трубки составляет 20 мм, расстояние между отверстиями составляет 10 мм а диаметр этих отверстий равен 5 мм. На расстоянии 20 мм от противоположного конца стержня выполнено другое отверстие 3 диаметром 6 мм. Петля 4 формируется из лигатурного материала, представляющего собой эластичную силиконовую трубку диаметром 3 мм и длиной 30 см. Лигатура, сложенная вдвое, свободными концами вводится во внутреннюю полость 5 стержня 1 с образованием петли 4 на рабочем конце 6 стержня 1. Свободные концы 7 лигатуры выводятся из отверстия 3, где они после отрегулирования размера петли пережимаются любым зажимным приспособлением 8.
Работает устройство для временной редукции кровотока селезенки и дренирования брюшной полости следующим образом: для ревизии селезенки используется верхнесрединный лапаротомный доступ. Положение больного на спине. Производится продольный разрез от мечевидного отростка до параумбиликальной области, отступя 4 см от пупочной ямки по направлению к лонному сочленению. Последовательно рассекается кожа, подкожно-жировая клетчатка, апоневроз, брюшина. Края раны отводят латерально ранорасширителем. Селезенку за гастролиенальную связку выводят в рану. С применением зажима типа "бильрот" и марлевого тупфера выделяют артерию и вену селезенки. После чего лигатуру одним из свободных концов 7 (см. чертеж) проводят позади сосудов селезенки. Через разрез в передней брюшной стенке длиной 1-1,5 см, выполненный от средней аксилярной линии по направлению к средней линии живота, параллельно и ниже края 12 ребра на 3 см, в брюшную полость рабочим концом 6 вводят силиконовый стержень 1. Во внутреннюю полость 5 стержня вводят оба свободных конца 7 лигатуры таким образом, чтобы в рабочем конце стержня сформировалась петля 4, охватывающая артерию и вены селезенки. Оба конца лигатуры выводят через отверстие 3. За счет потягивания за свободные концы и скольжения лигатуры в полости стержня затягивают петлю. Пережимают сосуды селезенки до прекращения кровотечения из разрыва. Свободные концы лигатуры фиксируют на уровне отверстия 3 любым съемным зажимом 8. При необходимости ушивают разрыв паренхимы, селезенку укладывают в ее ложе, потягивая устройство из брюшной полости. Фиксации за края кожи устройство не требует. К наружному концу стержня подводят канюлю с трубкой для пассивного дренажа из брюшной полости. Послойно ушивают лапаротомную рану. Контроль за гемостазом осуществляют по качеству и количеству отделяемого из брюшной полости через отверстия 2 и полости 5 стержня 1. Применяя УЗИ в послеоперационном периоде, производят контроль заживления разрыва паренхимы селезенки. Через 3-5 дней снимают зажим 8, фиксирующий концы 7 лигатуры, и ослабляют сжатие сосудов селезенки. При отсутствии поступления крови через отверстия 2 по внутренней полости 5 стержня из брюшной полости вытягивают последовательно стержень и лигатуру. Рана после удаления устройства ушивания не требует, заживает вторичным натяжением.
Пример использования устройства
Киреев Кирилл, 13 лет, поступил в клинику в 22.50 21.07.98, выписан 03.08.98, история болезни 5655.
Жалобы при поступлении на боль в левой половине живота.
An. morbi: В 21.00 ребенок упал с высоты 1,5-2 м, ударился левым боком. Появилась боль в животе. Бригадой скорой медицинской помощи через 90 минут доставлен в детское хирургическое отделение. При поступлении состояние тяжелое за счет травмы. Температура тела 36,0. Кожа бледная. Положение вынужденное - сидя с приведенными к животу руками. Одышка до 21 в мин. Пульс до 110 уд. в мин. АД 100/65. Живот не вздут, передняя брюшная стенка не участвует в акте дыхания. При пальпации выраженное напряжение передней брюшной стенки и резкая боль слева по фланку. Симптомы раздражения брюшины резко положительны. Общий анализ крови: эритроциты - 4,1 MIL, гемоглобин - 11,8 g/dl, гематокрит - 35,5%, лейкоцитоы - 16,1 THOU, СОЭ - 7 мм/час. Общий анализ мочи, биохимические показатели крови в пределах возрастной нормы.
Диагноз при поступлении: Закрытое повреждение брюшной полости. Разрыв селезенки.
Из приемно-диагностического отделения ребенок доставлен в операционную, где под эндотрахеальным наркозом выполнена операция: диагностическая лапароскопия, верхне-срединная лапаротомия, ушивание ран селезенки, лаваж брюшной полости.
После обработки кожи раствором хлоргексидина разрез до 1,0 см в точке выше пупочной ямки на 3 см и слева от средней линии живота на 4 см. В брюшную полость через разрез введена игла Вериши. Брюшная полость заполнена СО2, после чего через описанный доступ введен троакар и лапароскоп. При осмотре брюшной полости выявлена жидкая кровь в объеме 300 мл, распространяющаяся по левому фланку и малому тазу. При дальнейшем осмотре выявлен источник кровотечения - разрыв селезенки в проекции нижнего полюса с продолжающимся кровотечением. Лапароскоп отключен от осветителя. После дополнительной обработки антисептиком кожи по средней линии от мечевидного отростка до пупочной ямки разрез кожи до 15 см. Мышцы тупо разведены до брюшины. Брюшина вскрыта, в брюшную полость введен ранорасширитель. В проекции дна операционной раны визуализируется селезенка. Под сосудистую ножку селезенки после ее выделения одним концом подведена лигатура устройства для временной редукции кровотока. Через разрез в передней брюшной стенке до 1,5 см, выполненный слева от средней акселярной линии по направлению к средней линии живота, параллельно и ниже края 12 ребра на 3 см в брюшную полость введен полый силиконовый стержень с двумя перфорационными отверстиями на рабочем конце устройства. В канал диаметром 10 мм стержня введено оба свободных конца лигатуры, сформирована петля, полностью охватывающая артерию и вены селезенки. Оба конца лигатуры выведены через отверстие, расположенное в 20 мм от края противоположного конца стержня и имеющее диаметр 6 мм. За счет потягивания за свободные концы и скольжения лигатуры в полости стержня петля затянута до момента прекращения кровотечения из разрыва селезенки. Свободные концы лигатуры фиксированы зажимом типа "москит". После ушивания разрыва отдельными кетгутовыми швами селезенка уложена в ее ложе. Устройство сохранено в брюшной полости. К наружному концу стержня подведена канюля с трубкой для пассивного дренажа из брюшной полости. Контроль гемостаза. Послойно швы на рану.
Диагноз после операции: Закрытое повреждение брюшной полости. Разрыв нижнего полюса селезенки. Внутрибрюшное кровотечение.
Из операционной ребенок переведен в отделение реанимации, где были продолжены противошоковые мероприятия, гемотрансфузия и стандартная симптоматическая терапия.
21.07.98. Состояние ребенка тяжелое. На фоне восстановления самостоятельного дыхания произведена экстубация трахеи. Температура тела на протяжении суток от 37,5 до 36,9. Пульс - 100 уд. в мин. АД-120/70. Ребенок доступен контакту. Жалоб нет. Живот не вздут, при пальпации умеренная боль в области раны. Сохраняется посттравматический парез кишечника I степени. Аускультативно перистальтика вялая. По зонду из желудка 50 мл слизи. Диурез-1200 мл. По внутренней полости стержня из брюшной полости получено до 30 мл крови.
22.07.98. Состояние прежнее. Жалоб нет. Температура тела 36,3. Живот мягкий. Аускультативно удовлетворительные перистальтические шумы. По зонду из желудка отделяемого нет, последний удален. Начат прием жидкости per os до 300 мл в течение суток. Рвоты не отмечено. Диурез-1500 мл. Контрольные биохимические анализы крови без патологии. Общий анализ крови: эритроциты - 3,8 MIL, гемоглобин - 10,9 g/dl, лейкоциты - 22,8 THOU, СОЭ - 54 мм/час. По полости стержня устройства отделяемого нет.
24.07.98. Состояние ребенка стабильное к средней степени тяжести. Жалоб не предъявляет. Температура тела 36,6. Гемодинамика стабильна, пульс 70-80 уд. в мин. АД 120/70. Живот не вздут, при пальпации мягкий. Перитонеальная симптоматика отсутствует. Аускультативно перистальтика удовлетворительная. Стул на фоне стимуляций кишечника в течении суток три раза. Диурез 1050 мл. Контрольный анализ крови: эритроциты - 3,9 МIL, гемоглобин - 10,7 g/dl, лейкоциты - 11,0 THOU, СОЭ - 13 мм/час. Биохимические анализы крови в пределах возрастной нормы. По цилиндру устройства для опускания петли отделяемого нет. УЗИ брюшной полости - свободной жидкости в брюшной полости нет, структурных изменений печени, почек нет. В зоне разрыва - формирующийся рубец до 5-6 см длиной. Ребенок для дальнейшего лечения переведен в отделение детской хирургии.
25.07.98. Состояние ребенка стабильное, к удовлетворительному. Относительно активен. Разрешено вставать. Температура тела - 36,6. Получает общий стол. Рвоты нет. Пульс до 90 уд. в мин. АД 120/70. Живот не вздут, при пальпации мягкий, безболезненный во всех отделах. Послеоперационный рубец без признаков воспаления. Аускультативно перистальтика удовлетворительная. Стул самостоятельный, оформлен. Дизурии нет. Произведена отмена инфузионной, антибактериальной терапии. В перевязочном кабинете снят зажим, фиксирующий концы лигатуры. Давление петли на сосуды селезенки ослаблено.
Наблюдение в течение 2-х часов не выявило признаков кровотечения. Отделяемого по полости стержня устройства из брюшной полости нет. В перевязочном кабинете после обработки кожи спиртовым раствором хлоргекседина произведено удаление стержня и лигатуры. Начат курс послеоперационной реабилитации.
26.07-03.08.98. Состояние удовлетворительное. Жалоб нет. Температура тела 36,6. Живот мягкий, безболезненный. Признаков воспаления в области послеоперационных ран нет. Заживление последних первичным натяжением. УЗИ селезенки в динамике без особенностей, отчетливо визуализируется рубец в проекции нижнего полюса. Закончен курс лечения. В условиях перевязочной сняты швы (на 9 сутки послеоперационного периода). Ребенок выписан домой с рекомендациями. Анализ крови при выписке: эритроциты - 4,13 MIL, гемоглобин - 11,5 g/dl, лейкоциты - 11,7 THOU, тромбоциты - 183, СОЭ - 31 мм/ч.
Диагноз при выписке: Закрытое повреждение брюшной полости. Разрыв селезенки нижнего полюса селезенки. Внутрибрюшное кровотечение.
Устройство применено при операциях на селезенке у 35 детей в возрасте от 3 до 14 лет. У всех детей при проведении операции остановлено кровотечение из ран селезенки через 5 минут после вскрытия брюшной полости. У 17 детей устройство сохранялось в брюшной полости в течение 3 дней, у 10 детей - в течение 4 дней и у 8 детей - в течение 5 дней. Все дети выписаны с выздоровлением. Амбулаторное наблюдение в течение 1 года, УЗИ селезенки в динамике не выявило осложнений.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ВРЕМЕННОЙ РЕДУКЦИИ КРОВОТОКА ПРИ ОПЕРАЦИЯХ НА СЕЛЕЗЕНКЕ | 2001 |
|
RU2208396C2 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ИЗОЛИРОВАННЫХ ПОВРЕЖДЕНИЙ СЕЛЕЗЕНКИ У ДЕТЕЙ | 2000 |
|
RU2180802C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ЗАКРЫТЫХ ПОВРЕЖДЕНИЙ ПЕЧЕНИ У ДЕТЕЙ | 2000 |
|
RU2195182C2 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ПЕРИТОНИТА У ДЕТЕЙ | 1997 |
|
RU2145807C1 |
| СПОСОБ ДРЕНИРОВАНИЯ ПЛЕВРАЛЬНОЙ ПОЛОСТИ | 2002 |
|
RU2232549C2 |
| УСТРОЙСТВО ДЛЯ ДРЕНИРОВАНИЯ АРАХНОИДАЛЬНЫХ ЛИКВОРНЫХ КИСТ | 1998 |
|
RU2154504C2 |
| СПОСОБ ПРЕДБРЮШИННОЙ ГЕРНИОПЛАСТИКИ ГРЫЖ ПАХОВОЙ ЛОКАЛИЗАЦИИ | 2000 |
|
RU2160562C1 |
| СПОСОБ УСТАНОВКИ ИМПЛАНТАТА ПРИ ПРЕДБРЮШИННОЙ ГЕРНИОПЛАСТИКЕ | 2000 |
|
RU2187970C1 |
| СПОСОБ ФОРМИРОВАНИЯ ХИРУРГИЧЕСКОГО ДОСТУПА ПРИ ОПЕРАЦИЯХ НА ГРУДНОЙ КЛЕТКЕ | 2001 |
|
RU2208395C2 |
| СПОСОБ ГЕРМЕТИЗАЦИИ ШВА СОСУДА | 1998 |
|
RU2135105C1 |
Изобретение относится к детской хирургии. Устройство состоит из полого силиконового стержня и лигатуры. Лигатура проходит внутри стержня и образует петлю вне его рабочего конца. Рабочий конец стержня, который вводят в брюшную полость, имеет два сквозных дренирующих отверстия. Отверстия размещены одно над другим и ориентированы по продольной оси стержня. Противоположный конец стержня выполнен с возможностью подведения канюли с трубкой для пассивного дренажа. На расстоянии от этого конца расположено отверстие для вывода наружу свободных концов лигатуры с последующей установкой на лигатуру зажимного приспособления. В результате создано устройство для окончательной остановки кровотечения и дренирования брюшной полости при повреждениях селезенки без рассечения артерий и вен в режиме временной редукции кровотока и возможности ортотопического сохранения органа. 1 з.п. ф-лы, 1 ил.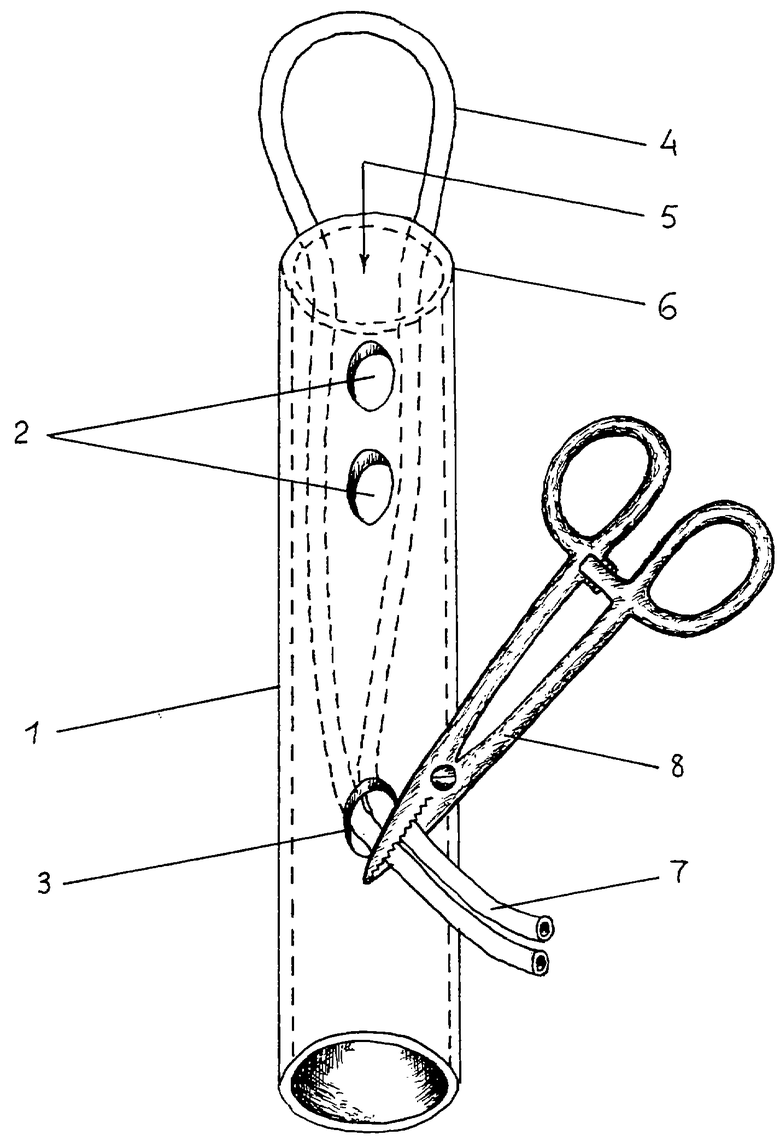
| US 5300078 А, 05.04.1994 | |||
| Муфта устройства для сужения коронарного сосуда в эксперименте | 1985 |
|
SU1398844A1 |
| DE 3504202 А, 29.08.1985 | |||
| US 4177813 А, 11.12.1979. | |||
Авторы
Даты
2003-03-10—Публикация
2000-09-07—Подача