Изобретение относится к медицине, а именно хирургии.
Состояние вопроса: При закрытых повреждениях брюшной полости разрыв селезенки обнаруживается в 24-33% наблюдений [Пугачев А.Д., Барамия Н.Н. Хирургическое лечение закрытых травм живота. Клин. хирургия. 1991. 4. С. 34-37; Руппель Г. Г., Лазарь А.М., Тарабарин С.А. Диагностическая лапароскопия при повреждениях живота. Хирургия. 1997. 6. С.26-28; Cywes S, Bass DH. Blunt liver trauma in children. Injury. 1991. Jul; 22(4): 310-314]. Из имеющихся в настоящее время диагностических методов лапароскопия является безопасным и надежным средством для исключения или подтверждения травм органов брюшной полости [Девятов В.Я. Трудности и ошибки в диагностике и лечении закрытых травм органов брюшной полости. Хирургия, 1993. - 11. С.65-69; Аверин В. И., Катько В.А., Свирский А.А. Лапароскопия в диагностике заболеваний органов брюшной полости у детей. Клин.хирургия. 1992. - 6. С.47 и 48]. Альтернативным методом гемостаза при повреждениях селезенки является спленэктомия. Наиболее частыми осложнениями после операции являются гнойно-септические (21,6%), которые приводят к смерти 7,2% больных [Кошелев В.Н. Осложнения и летальность при травме селезенки. Клиническая хирургия. 1991. - 9. С.49-50]. Поэтому целесообразность органсохраняющего лечения закрытых повреждений селезенки в настоящее время не подвергается сомнению.
Известно много способов гемостаза травматических повреждений селезенки, например "Способ внутриселезеночной редукции кровотока в заданном сегменте" [Патент РФ 2145806, опубл. 27.02.2000, Б.И. 6, МКИ 7 А 61 В 17/12; Тарабарин С. А. , Бонюхов П.А.]. Способ имеет целью повышение эффективности гемостаза при выполнении органсохраняющих операций на селезенке. При осуществлении способа доступом является срединная лапаротомия, после выполнения которой ушивают селезенку любым известным способом. Если после ушивания раны из разрыва или мест вкола иглы продолжается кровотечение, выполняют редукцию кровотока в поврежденном сегменте, устанавливая в паренхиму селезенки скобку из материала с памятью формы. Скобка вводится с висцеральной поверхности селезенки, причем место вкола ножек находится на расстоянии 1,5-2,0 см от ворот селезенки и в направлении от переднего края. Сдавление сосудов в области ворот вызывает редукцию кровотока в одном из сегментов селезенки.
Недостаток способа: При наличии нескольких разрывов паренхимы селезенки необходимо применение 2-3 и более конструкций из металла с памятью формы, что отнимает много времени и вызывает затруднения в условиях продолжающегося кровотечения. Способ применяется для редукции кровотока по артериям и венам селезенки, находящимся в паренхиме органа, что сопровождается дополнительной травмой ткани органа при проколе селезенки ножками устройства.
Наиболее близким к заявляемому является способ органсохраняющих операций при травматических разрывах селезенки, при котором остановка кровотечения и редукция кровотока достигается перевязкой сосудистой ножки селезенки [Розинов В.М. и соавт. Органсохраняющее лечение повреждений селезенки в детском возрасте. Российский вестник перинатологии и педиатрии. - М.: Медицина. 1994. - 2. - С.20-25], выбранный в качестве прототипа. При осуществлении способа после установления разрыва органа по данным УЗИ или лапароскопическом исследовании выполняют срединную лапаротомию, выделяют и перевязывают магистральные сосуды селезенки нитчатой лигатурой.
Недостаток способа: при перевязке магистральных сосудов селезенки лигатурой редукция кровотока постоянна, что замедляет регенерацию ее ткани и удлиняет этап реабилитации пациентов в послеоперационном периоде. При выполнении способа используют широкие лапаротомные доступы. Недостатком широкой лапаротомии является значительная травма мягких тканей, кишечной трубки, что в послеоперационном периоде приводит к усугублению пареза кишечника, развитию гнойных осложнений и риску несостоятельности швов раны, а в отдаленном послеоперационном периоде развитию спаечной кишечной непроходимости и повторным операциям по этой причине.
Задача изобретения состоит в упрощении техники остановки кровотечения при травматических разрывах селезенки и повышении эффективности гемостаза при выполнении органсохраняющих операций на селезенке в режиме временной редукции кровотока.
Задача достигается тем, что для лигирования сосудистой ножки селезенки выполняют два доступа, первый 6-7 см, расположенный от края левой прямой мышцы живота по направлению к передней аксиллярной линии на 3 см ниже края 12 ребра и предназначен для выполнения хирургических манипуляций на селезенке при помощи перитонеоскопа и подведения лигатуры под сосудистую ножку селезенки, и второй доступ 1-1,5 см, расположенный по задней аксиллярной линии на 3-4 см ниже края 12 ребра, в который вводят стержень устройства временной редукции кровотока под контролем перитонеоскопа, лигируют сосудистую ножку селезенки в течение 2-4 дней, после чего устройство удаляют из брюшной полости.
Способ решает данную проблему за счет быстрого лигирования сосудистой ножки селезенки с целью остановки кровотечения из ран устройством для временной редукции кровотока под контролем перитонеоскопа и применения щадящих доступов на передней брюшной стенке. Первый доступ длиной 6-7 см расположен от края левой прямой мышцы живота по направлению к передней аксиллярной линии ниже 12 ребра на 3 см и предназначен для введения клинка перитонеоскопа, по желобу которого в брюшную полость вводят лигатуру устройства и под контролем перитонеоскопа подводят ее под сосудистую ножку селезенки, а для введения стержня устройства используют место проекции сосудистой ножки селезенки на перднюю брюшную стенку, где выполняют второй доступ длиной 1-1,5 см, расположенный слева по задней аксиллярной линии ниже края 12 ребра на 3-4 см.
Новизна способа
1. Способ использует комбинацию двух малотравматичных доступов, первый служит для выполнения хирургических манипуляций на селезенке при помощи перитонеоскопа и подведения под сосудистую ножку лигатуры, а второй для введения стержня устройства временной редукции кровотока.
2. Первый доступ длиной 6-7 см расположен от края левой прямой мышцы живота по направлению к передней аксиллярной линии на 3 см ниже 12 ребра.
3. Второй доступ длиной 1-1,5 см расположен слева по задней аксиллярной линии ниже края 12 ребра на 3-4 см.
4. Устройство для временной редукции кровотока используют для быстрой остановки кровотечения из ран селезенки, проводя лигатуру, сжимающую сосудистую ножку, через первый доступ по желобу перитонеоскопа, а применяя второй доступ, в брюшную полость под контролем перитонеоскопа вводят стержень устройства, при помощи которого формируют петлю и фиксируют лигатуру на сосудистой ножке.
5. Лигирование сосудистой ножки селезенки с целью гемостаза осуществляют в течение 2-4 дней, после чего разжимают петлю и удаляют устройство из брюшной полости.
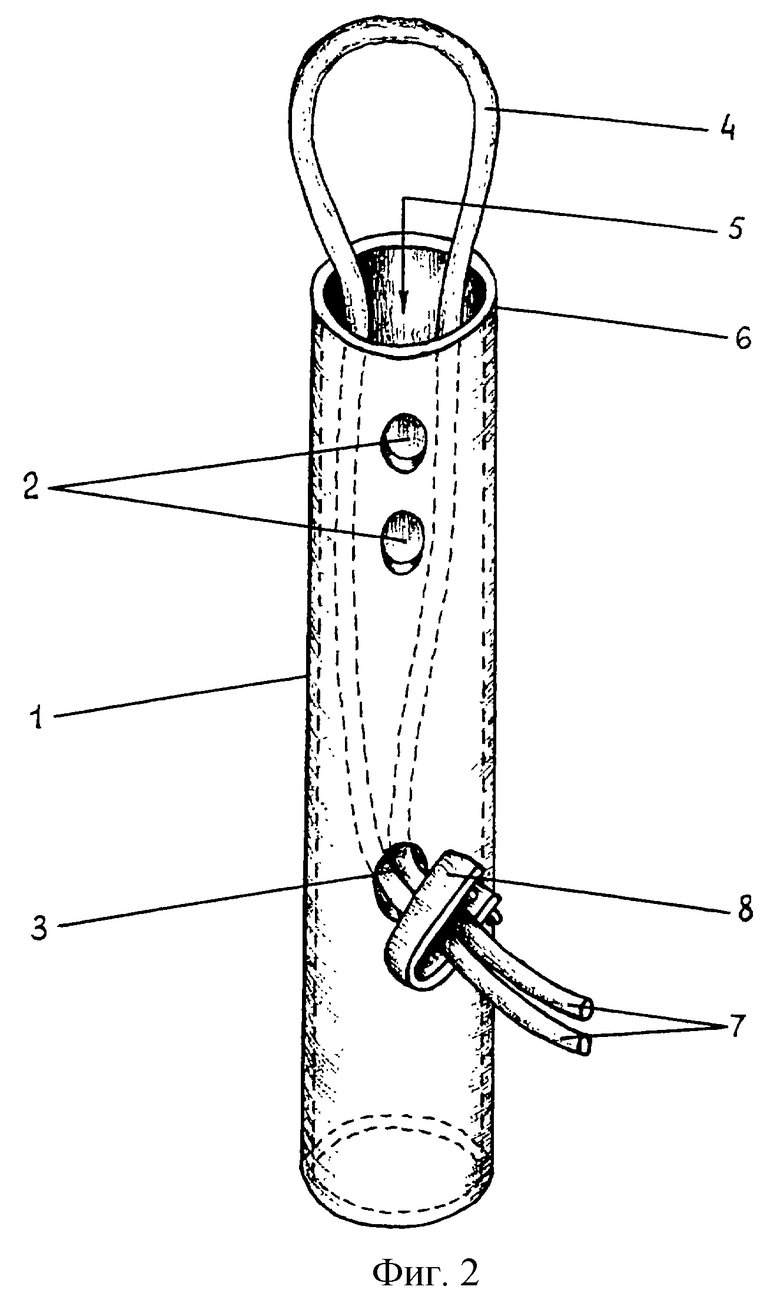
Изобретение поясняется чертежами. На фиг.1 показана схема выполнения доступов, где 1 - это доступ для введения в брюшную полость перитонеоскопа и лигатуры устройства для временной редукции кровотока, 2 - доступ для введения в брюшную полость стержня устройства для временной редукции кровотока. На фиг.2 изображен общий вид устройства для временной редукции кровотока при операциях на селезенке, где 1 - это силиконовый стержень, 2 - сквозные перфорационные отверстия для дренажа брюшной полости, 3 - перфорационное отверстие для вывода свободных концов лигатуры, 4 - петля лигатуры, сформированная при проведении концов лигатуры через внутреннюю полость стержня, 5 - внутренняя полость стержня, 6 - рабочий конец стержня, 7 - свободные концы лигатуры, 8 - зажимное приспособление.
Способ осуществляется следующим образом.
При подозрении на разрыв селезенки ребенок на каталке транспортируется в операционную, где под общим обезболиванием выполняют диагностическую лапароскопию, вводя оптическую систему и манипуляторы лапароскопа через стандартные точки Калька. Оценивают интенсивность кровотечения и определяют локализацию разрыва селезенки.
После выполнения лапароскопии и установления источника внутрибрюшного кровотечения кожу в левом подреберье повторно обрабатывают антисептиком. Выполняют доступ 1 (фиг.1) длиной 6-7 см от края левой прямой мышцы живота по направлению к передней аксиллярной линии на 3 см ниже края 12 ребра. Через доступ в брюшную полость вводят перитонеоскоп таким образом, чтобы он рабочей поверхностью клинка приподнимал и смещал край реберных дуг вверх, а желоб клинка располагался над висцеральной поверхностью селезенки. К перитонеоскопу подключают через световод осветитель от лапароскопа. Выполняют ревизию имеющихся разрывов селезенки. С применением зажима типа "бильрот" и марлевого тупфера выделяют сосудистую ножку селезенки. В брюшную полость по желобу перитонеоскопа вводят лигатуру 7 (фиг.2) устройства для временной редукции кровотока. После чего лигатуру одним из свободных концов проводят позади сосудов селезенки.
В точке 2 (фиг.1), расположенной по задней аксиллярной линии на 3-4 см ниже края 12 ребра, выполняют разрез кожи длиной 1-1,5 см. Зажимом тупо по ходу волокон разводят мышцы передней брюшной стенки. После чего в брюшную полость рабочим концом 6 (фиг.2) вводят стержень 1 устройства для редукции кровотока. Во внутреннюю полость 5 стержня вводят оба свободных конца 7 лигатуры таким образом, чтобы на рабочем конце стержня сформировалась петля 4, лигирующая сосудистую ножку селезенки. Оба конца лигатуры выводят через отверстие 3. За счет потягивания за свободные концы и скольжения лигатуры в полости стержня затягивают петлю. Петлей устройства сжимают сосудистую ножку селезенки до прекращения кровотечения из разрыва. Свободные концы лигатуры фиксируют на уровне отверстия 3 любым съемным зажимом 8. При необходимости ушивают глубокие разрывы паренхимы. После контроля гемостаза селезенку укладывают в ее ложе, потягивая устройство из брюшной полости через доступ 2. Фиксировать устройство к передней брюшной стенке не требуется.
Перитонеоскоп удаляют из брюшной полости. Первый доступ ушивают послойно отдельными швами. Контроль за гемостазом осуществляют по качеству и количеству отделяемого из брюшной полости по внутренней полости 5 (Фиг.2) стержня устройства. Через 2-4 дня снимают зажим, фиксирующий концы лигатуры устройства для временной редукции кровотока, и ослабляют сжатие сосудов селезенки. При отсутствии поступления крови из брюшной полости в течение 1-2 часов удаляют последовательно стержень и лигатуру устройства. Рана до 1 см не ушивается, заживает вторичным натяжением.
Предлагаемый способ позволяет выполнять ортотопическое сохранение органа при различных вариантах повреждения селезенки в условиях минимальной операционной травмы.
Клинический пример
Солуянов Костя 10 лет поступил в клинику в 23.00. 3.05.1994, выписан 23.05.1994, история болезни 1355.
Жалобы при поступлении на боль в животе.
Анамнез: В 22.00. ребенок упал с высоты 2 м, ударился животом. Бригадой скорой мед. помощи через 60 минут доставлен в детское хирургическое отделение. При поступлении состояние средней тяжести за счет травмы. Температура тела 36,0. Кожа бледная. Пульс до 108 в мин. АД 105/60. Живот не вздут, передняя брюшная стенка участвует в акте дыхания. При пальпации напряжение передней брюшной стенки и боль слева. Общий анализ крови: эритроциты - 3,4 MIL, гемоглобин - 11,9 g/dl, гематокрит - 27,8%, лейкоцитоы - 6,0 THOU, СОЭ - 12 мм/ч. Общий анализ мочи, биохимические показатели крови в пределах возрастной нормы.
Диагноз при поступлении: Тупая травма живота. Сотрясение головного мозга.
Из приемно-диагностического отделения ребенок доставлен в операционную, где под эндотрахеальным наркозом выполнена операция: диагностическая лапароскопия, перитонеоскопия, ушивание ран селезенки.
После обработки кожи раствором хлоргексидина из нижней левой точки Калька выполнена диагностическая лапароскопия. При осмотре брюшной полости выявлена жидкая кровь в объеме 150 мл, распространяющаяся по левому фланку и малому тазу. При дальнейшем осмотре выявлен источник кровотечения - разрыв селезенки в проекции нижнего полюса с продолжающимся кровотечением. Лапароскоп отключен от осветителя. После дополнительной обработки кожи антисептиком разрез в левом подреберье до 6 см. Мышцы тупо разведены до брюшины. Брюшина вскрыта, в брюшную полость введен перитонеоскоп. В проекции дна операционной раны визуализируется селезенка. Выделена ее сосудистая ножка. Через имеющийся доступ по желобу перитонеоскопа в брюшную полость введена лигатура устройства для временной редукции кровотока. Под контролем перитонеоскопа последняя одним концом подведена под сосудистую ножку. Через разрез на передней брюшной стенке до 1,0 см, выполненный слева по задней аксиллярной линии и ниже края 12 ребра на 3 см, в брюшную полость рабочим концом введен стержень устройства. Во внутреннюю полость стержня введено оба свободных конца лигатуры, сформированная петля на рабочем конце устройства полностью охватывает сосудистую ножку селезенки. За счет потягивания за свободные концы и скольжения лигатуры в полости стержня петля затянута до момента прекращения кровотечения из разрыва селезенки. Свободные концы лигатуры фиксированы зажимом типа "москит". После ушивания разрыва паренхимы отдельными кетгутовыми швами из подреберного доступа под контролем перитонеоскопа селезенка помещена в ее ложе. Устройство сохранено в брюшной полости. К наружному концу стержня подведена канюля с трубкой для пассивного дренажа отделяемого из брюшной полости. Контроль гемостаза. Послойно швы на рану.
Диагноз после операции: Тупая травма живота. Поперечный разрыв нижнего полюса селезенки.
Из операционной ребенок переведен в отделение реанимации, где была продолжена стандартная симптоматическая терапия.
4.05.94. Состояние ребенка тяжелое за счет травмы. На фоне восстановления самостоятельного дыхания произведена экстубация трахеи. Температура тела на протяжении суток от 37,5 до 36,9. Пульс - 100 в мин. АД - 120/70. Ребенок доступен контакту. Жалоб нет. Живот не вздут, при пальпации умеренная боль в области раны. Сохраняется посттравматический парез кишечника I степени. Аускультативно перистальтика вялая. По зонду из желудка 50 мл слизистого отделяемого. Диурез - 1200 мл. По внутренней полости стержня из брюшной полости получено до 30 мл геморрагического отделяемого.
5.05.94. Состояние прежнее. Жалоб нет. Температура тела 36,3. Живот мягкий. Аускультативно удовлетворительные перистальтические шумы. По зонду из желудка отделяемого нет, зонд удален. Начат прием жидкости через рот, до 300 мл в течение суток. Рвоты не отмечено. Диурез - 1500 мл. Контрольные биохимические анализы крови без патологии. Общий анализ крови: эритроциты - 3,8 MIL, гемоглобин - 10,9 g/dl, лейкоциты - 22,8 THOU, СОЭ - 54 мм/ч. По полости стержня устройства отделяемого из брюшной полости нет.
6.05.94. Состояние ребенка стабильное, к средней степени тяжести. Жалоб не предъявляет. Температура тела 36,6. Гемодинамика стабильна, пульс 70-80 уд. в мин. АД 120/70. Живот не вздут, при пальпации мягкий. Перитонеальная симптоматика отсутствует. Аускультативно перистальтика удовлетворительная. Стул на фоне стимуляций кишечника в течение суток три раза. Диурез 1050 мл. Контрольный ан.крови: эритроциты - 3,9 MIL, гемоглобин - 10,7 g/dl, лейкоциты - 11,0 THOU, СОЭ - 13 мм/ч. Биохимические анализы крови в пределах возрастной нормы.
На перевязке (третьи сутки послеоперационного периода): снят зажим, фиксирующий концы лигатуры. Давление петли на сосуды селезенки ослаблено. Наблюдение в течение 2 часов не выявило признаков кровотечения. После обработки кожи спиртовым раствором хлоргекседина произведено последовательно удаление стержня и лигатуры устройства.
Ребенок для дальнейшего лечения переведен в отделение детской хирургии.
7.05.94. Состояние ребенка стабильное, к удовлетворительному. Относительно активен. Температура тела - 36,6. Получает общий стол. Рвоты нет. Пульс до 90 в мин. АД 120/70. Живот не вздут, при пальпации мягкий, безболезненный во всех отделах. Аускультативно перистальтика удовлетворительная. Стул самостоятельный, оформлен. Дизурии нет. Произведена отмена инфузионной, антибактериальной терапии.
10.05. -20.05.94. Состояние удовлетворительное. Жалоб нет. Температура тела 36,6. Живот мягкий, безболезненный. Заживление послеоперационной раны первичным натяжением. Закончен курс лечения. В условиях перевязочной сняты швы (на 9 сутки послеоперационного периода).
23.05.94. Ребенок выписан домой с рекомендациями. Анализ крови при выписке: эритроциты - 4,13 MIL, гемоглобин - 11,5 g/dl, лейкоциты - 11,7 THOU, тромбоциты - 183, СОЭ - 31 мм/ч.
Диагноз при выписке: Закрытое повреждение брюшной полости. Разрыв нижнего полюса селезенки.
Способ применен при травматических разрывах селезенки у 35 детей в возрасте от 3 до 14 лет. У всех детей при проведении операции остановлено кровотечение из ран селезенки через 5-10 минут после выполнения доступов и произведена органсохраняющая операция. В послеоперационном периоде на фоне полноценного гемостаза отмечено заживление ран селезенки в обычные сроки. У 17 детей лигирование сосудистой ножки селезенки осуществлялось в течение 2 дней, у 10 детей - 3 дней и у 8 детей - 4 дня. Все дети выписаны с выздоровлением. Амбулаторное наблюдение в динамике не выявило осложнений.
| название | год | авторы | номер документа |
|---|---|---|---|
| УСТРОЙСТВО ДЛЯ ВРЕМЕННОЙ РЕДУКЦИИ КРОВОТОКА И ДРЕНИРОВАНИЯ БРЮШНОЙ ПОЛОСТИ ПРИ ОПЕРАЦИЯХ НА СЕЛЕЗЕНКЕ | 2000 |
|
RU2199962C2 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ИЗОЛИРОВАННЫХ ПОВРЕЖДЕНИЙ СЕЛЕЗЕНКИ У ДЕТЕЙ | 2000 |
|
RU2180802C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ЗАКРЫТЫХ ПОВРЕЖДЕНИЙ ПЕЧЕНИ У ДЕТЕЙ | 2000 |
|
RU2195182C2 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ПЕРИТОНИТА У ДЕТЕЙ | 1997 |
|
RU2145807C1 |
| СПОСОБ ДРЕНИРОВАНИЯ ПЛЕВРАЛЬНОЙ ПОЛОСТИ | 2002 |
|
RU2232549C2 |
| СПОСОБ ПРЕДБРЮШИННОЙ ГЕРНИОПЛАСТИКИ ГРЫЖ ПАХОВОЙ ЛОКАЛИЗАЦИИ | 2000 |
|
RU2160562C1 |
| СПОСОБ УСТАНОВКИ ИМПЛАНТАТА ПРИ ПРЕДБРЮШИННОЙ ГЕРНИОПЛАСТИКЕ | 2000 |
|
RU2187970C1 |
| СПОСОБ ФОРМИРОВАНИЯ ХИРУРГИЧЕСКОГО ДОСТУПА ПРИ ОПЕРАЦИЯХ НА ГРУДНОЙ КЛЕТКЕ | 2001 |
|
RU2208395C2 |
| СПОСОБ ДРЕНИРОВАНИЯ АРАХНОИДАЛЬНЫХ ЛИКВОРНЫХ КИСТ | 1998 |
|
RU2138992C1 |
| СПОСОБ ЗАМЕЩЕНИЯ МЯГКОТКАНЫХ ДЕФЕКТОВ ПАЛЬЦА КИСТИ С ПОВРЕЖДЕНИЕМ НОГТЕВОГО ЛОЖА | 1998 |
|
RU2142752C1 |
Изобретение относится к абдоминальной хирургии. Выполняют два доступа, первый 6-7 см, расположенный от края левой прямой мышцы живота по направлению к передней аксиллярной линии на 3 см ниже края 12 ребра, предназначен для выполнения хирургических манипуляций на селезенке при помощи перитонеоскопа и подведения лигатуры под сосудистую ножку селезенки. Второй доступ 1-1,5 см располагают по задней аксиллярной линии на 3-4 см ниже края 12 ребра и вводят через него стержень устройства временной редукции кровотока под контролем перитонеоскопа. Лигируют сосудистую ножку селезенки в течение 2-4 дней. После этого устройство удаляют из брюшной полости. Изобретение позволяет повысить эффективность гемостаза при травматических разрывах селезенки. 2 ил.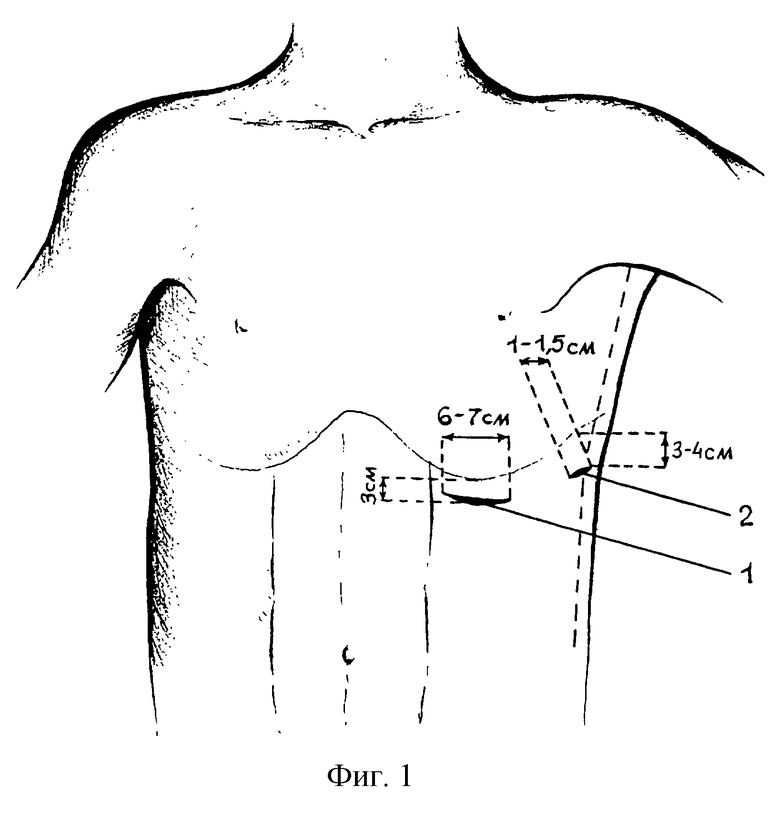
Способ временной редукции кровотока при операциях на селезенке, включающий лигирование сосудистой ножки селезенки, отличающийся тем, что выполняют два доступа, первый 6-7 см, расположенный от края левой прямой мышцы живота по направлению к передней аксиллярной линии на 3 см ниже края 12 ребра и предназначенный для выполнения хирургических манипуляций на селезенке при помощи перитонеоскопа и подведения лигатуры под сосудистую ножку селезенки, и второй доступ 1-1,5 см, расположенный по задней аксиллярной линии на 3-4 см ниже края 12 ребра, в который вводят стержень устройства временной редукции кровотока под контролем перитонеоскопа, лигируют сосудистую ножку селезенки в течение 2-4 дней, после чего устройство удаляют из брюшной полости.
| СПОСОБ ВНУТРИСЕЛЕЗЕНОЧНОЙ РЕДУКЦИИ КРОВОТОКА В ЗАДАННОМ СЕГМЕНТЕ | 1996 |
|
RU2145806C1 |
| ГРИГОРЬЕВ Е.Г | |||
| и др | |||
| Хирургия повреждений селезенки | |||
| - Иркутск, 1996, с.59-60. | |||
Авторы
Даты
2003-07-20—Публикация
2001-06-26—Подача