Изобретение относится к области медицины, в частности к гастроэнтерологии, и может найти применение в диагностике эпигастрального болевого синдрома.
Эпигастральный болевой синдром (ЭБС) является одной из самых частых причин обращения пациента к гастроэнтерологу. Он представляет собой однотипное проявление различных заболеваний верхнего отдела желудочно-кишечного тракта, поэтому определение причин боли не всегда является простым делом для врача, особенно дифференциации различных вариантов неязвенных диспепсий, хронического и реактивного панкреатитов, заболеваний, протекающих с гиперсекреторным синдромом (язвенная болезнь, геликобактерный гастрит), ганглиопатия чревного сплетения.
Работы Ross и Dutton в Великобритании показали, что при первой госпитализации в клинику правильный диагноз устанавливается только у 45-60% взрослых больных, поступивших с диагнозом диспепсия (см. Гастроэнтерология. Барон Дж.Х., Муди Ф.Г. -М.: Медицина, 1988, т.1, с.55-60).
Известен способ диагностики эпигастрального болевого синдрома путем изучения и анализа его клинических симптомов: характера и динамики болей в эпигастральной области, сопутствующей симптоматики, результатов дополнительных методов исследования (лабораторных и инструментальных). Недостатками данного традиционного способа являются:
- использование большого числа диагностических признаков, их неспецифичность, что затрудняет и порой значительно удлиняет сроки диагностики;
- высокая доля врачебного субъективизма в интерпретации полученных данных;
- несовпадение представлений больного и врача об ощущении больного, которое он называет болью.
Одним из последующих шагов в оптимизации диагностики эпигастрального болевого синдрома стал способ диагностики, основанный на применении диагностических критериев функциональных расстройств желудочно-кишечного тракта I и II Римских групп, который принят за прототип. Согласно этому способу оценивают клиническую картину, прежде всего субъективной симптоматики наряду с анатомической локализацией субъективных расстройств, связь с физиологическими отправлениями, при этом полностью исключают органическую природу симптомов.
Однако, еще до этого работы Сау и Hall (там же) с соавторами показали, что традиционные критерии оценки состояния больного часто не отражают собственного мнения больных относительно состояния их здоровья. Например, они порой не могут отличить желудочные боли от дискомфорта в эпигастрии, что очень важно в разграничении, например, видов неязвенной диспепсии - язвенно-подобной и дискинетической, которые требуют разного лечения.
Среди недостатков указанного способа следует отметить и недостаточную оценку врачами общей практики симптоматики пациента, переоценку возможностей и результатов инструментальных обследований (см. Патофизиология органов пищеварения. Хендерсон Дж.М. -М.: Binom, 1999, с.18). Как известно, неточность диагностики ведет к назначению несоответствующих фактическому диагнозу медикаментозных средств, что, в свою очередь, приводит к сохранению или усугублению симптоматики, к ненужным финансовым расходам со стороны больного, в итоге, к недоверию к врачу.
Целью изобретения является повышение точности дифференциальной диагностики эпигастрального болевого синдрома.
Поставленная цель достигается тем, что в способе дифференциальной диагностики эпигастрального болевого синдрома, путем определения клинических симптомов, включающего сбор жалоб, анамнеза, объективное обследование до этапа лабораторно-инструментальных методов диагностики согласно изобретению назначают прием в течение суток разовых терапевтических доз препаратов с различными противоболевыми механизмами действия на него и коротким периодом полувыведения, по данным больного оценивают анальгетический эффект каждого из лекарственных препаратов и регистрируют его, по результатам лекарственной пробы делают заключение об основном механизме эпигастрального болевого синдрома, ставят промежуточный диагноз, затем проводят плановое обследование и ставят окончательный диагноз.
Промежуточный диагноз, выставленный на основании результатов лекарственный пробы, является показанием к назначению плановой терапии эпигастрального болевого синдрома до постановки окончательного диагноза.
По данным научно-технической и патентной информации данный способ диагностики является новым, так как включает в себя новый прием - назначение гастроэнтерологическому больному лекарственной пробы, а в целом новую последовательность действий в процессе диагностирования эпигастрального болевого синдрома, что позволяет сделать вывод о соответствии заявляемого способа критериям изобретения "новизна" и "изобретательный уровень".
Технический результат - значительное повышение точности диагностики заболеваний желудочно-кишечного тракта, в клинической картине которых присутствует эпигастральный болевой синдром.
Диагностирование по заявляемому способу проводилось при неясном хроническом эпигастральном болевом синдроме по следующим основным диагнозам - неязвенная диспепсия дискинетический вариант, группа заболеваний с желудочным гиперсекреторным синдромом (язвенная болезнь, язвенноподобный вариант неязвенной диспепсии, хронический антральный гастрит), хронический панкреатит, ганглиопатия чревного сплетения.
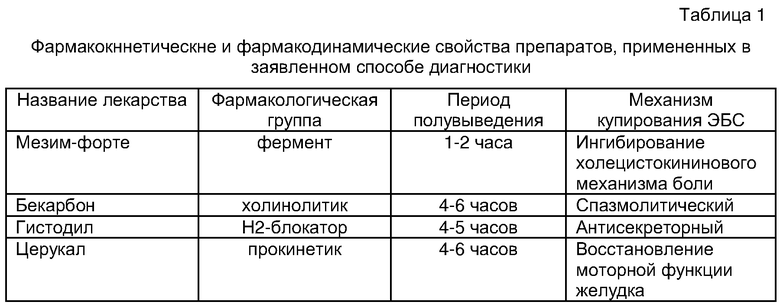
Перед проведением лекарственной пробы больному на основании жалоб, анамнеза и объективных обследований выставлялся предварительный диагноз. Для проведения лекарственной пробы были отобраны 4 препарата различных фармакологических групп, с разными механизмами анальгетического эффекта при эпигастральном болевом синдроме и коротким периодом полувыведения для исключения пересечения действия лекарств. Фармакокинетические и фармакодинамические характеристики примененных препаратов приведены в таблице 1.
Имели место следующие критерии отбора пациентов для проведения лекарственной пробы:
- неясный эпигастральный болевой синдром;
- превалирование в жалобах больного болевого синдрома;
- отсутствие в анамнезе четко сформулированного диагноза как причины эпигастрального болевого синдрома /"множественные" диагнозы/;
- локализация эпигастрального болевого синдрома: эпигастрий, левое подреберье.
Критерии исключения больных из лекарственной пробы:
- подозрение на онкопатологию как причину эпигастрального болевого синдрома;
- ранее точно установленный диагноз, являющийся причиной эпигастрального болевого синдрома;
- остро возникший эпигастральный болевой синдром;
- эпигастральный болевой синдром с эпицентром болезненности справа под ребром;
- отказ больного от проведения пробы.
Методика проведения лекарственной пробы как одного из приемов в составе заявляемого способа диагностики иллюстрируется следующими примерами:
Пример 1. Больная А., 37 лет, при первичном осмотре жалобы на умеренные боли в эпигастрии, через 20-40 мин после приема пищи, отрыжку воздухом. Объективно, кроме обложенного белым налетом языка и определяемой пальпаторно умеренной болезненности в эпигастрии, иной патологии не отмечено. Проведена лекарственная проба. Результат: ферментный препарат и блокатор Н2-гистаминовых рецепторов боли не изменили. Холинолитик их несколько усилил. Прокинетик значительно уменьшил. Промежуточный диагноз - неязвенная диспепсия, дискинетический вариант. Начато курсовое лечение мотилиумом в обычной суточной дозировке. Результаты проведенных после пробы ультразвукового исследования брюшной полости и фиброгастродуоденоскопии патологии не выявили. Окончательный диагноз соответствует промежуточному.
Пример 2. Больная Ж., 39 лет. Жалобы на боли в эпигастрии сразу же после приема любой пищи. Других жалоб не предъявляет, объективно: болезненность в эпигастрии + симптом Менделя. Результаты пробы: фермент и прокинетик боли не изменили. Холинолитик и блокатор Н2-гистаминовых рецепторов уменьшили болевой синдром, особенно Н2-блокатор. Промежуточный диагноз - заболевание с желудочным гиперсекреторным синдромом (язвенная болезнь?). Начато лечение ранитидином и антацидом. При фиброгастродуоденоскопии выявлена язва антрального отдела желудка в острой фазе. Окончательный диагноз соответствует промежуточному.
Пример 3. Больной Л., 36 лет. При первичном осмотре боли в эпигастрии через 30 мин после приема пищи. Отрыжка воздухом, распирание и тяжесть в эпигастрии после приема пищи. Объективно: болезненность в эпигастрии и слева под ребром + симптом Менделя. Результаты пробы: прокинетик боль несколько усиливал, холинолитик, блокатор Н2-гистаминовых рецепторов и особенно ферментный препарат боли значительно уменьшали. Промежуточный диагноз - обострение хронического панкреатита. Курсовое лечение панцитратом и ранитидином в обычных терапевтических дозах. При фиброгастроскопии картина дуоденита. По результатам ультразвукового исследования - отек хвоста поджелудочной железы. Окончательный диагноз - обострение хронического панкреатита.
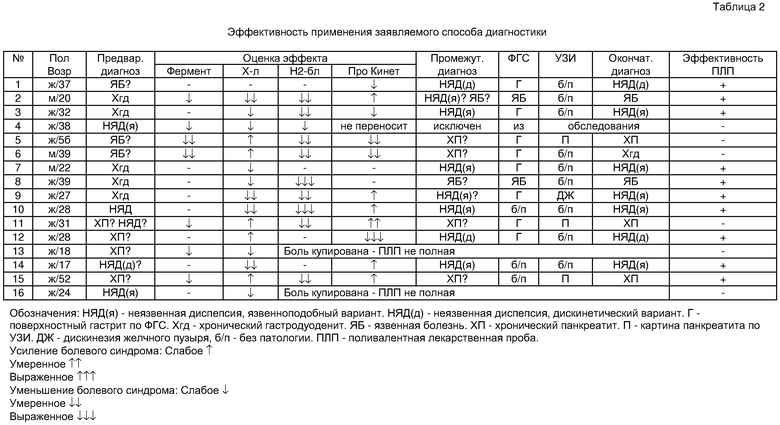
Лекарственные пробы по вышеописанной методике были проведены 16 пациентам, 13 женщинам и 3 мужчинам, возраст от 17 до 52 лет (см. таблицу 2) Из проведенных 16 проб 3 пробы исключены из исследования по следующим мотивам. Проба №4 - во время проведения пробы больная вспомнила, что не переносит церукал, т.о. проба выполнена не полностью. В пробах 13 и 16 к приему третьего лекарства эпигастральный болевой синдром сведен к 0, поэтому оценить эффективность всех препаратов оказалось невозможным. Из оставшихся 13 в пробах 5, 6 и 11 трудно было оценить ведущий механизм болевого синдрома и сформулировать промежуточный диагноз. Так по пробам 5 и 6 можно одновременно говорить как о холецистокининовом, так и дискинетическом механизмах боли. Вероятно оба патофизиологических механизма участвовали в формировании алгии у этих больных. Эти пробы расценены как неэффективные. В оставшихся 10 эффективных пробах промежуточный и окончательный диагноз совпали полностью, тогда как совпадение предварительного и окончательного диагнозов наблюдалось только в 3 случаях, что подтверждает положение о низкой точности диагноза при первичном осмотре больного с эпигастральным болевым синдромом. Выход на промежуточный диагноз с помощью лекарственной пробы после первичного осмотра больного составил 1-2 дня. Тогда как проведение ФГС и УЗИ проводилось только на 5-7 сутки в стационаре, в поликлинике еще позднее. Ориентировочная стоимость набора лекарств для пробы 6-10 рублей, тогда как обычный эмпирический путь к правильному диагнозу и к соответствующему лечению порой обходится больному в сотни рублей.
Если оценивать действие отдельных лекарств пробы в приведенных примерах, то можно говорить о множестве механизмов эпигастрального болевого синдрома у одних и тех же больных. Так, например, в пробе 11 усиление болей было вызвано как холинолитиком, так и прикинетиком. Холинолитик вызвал усиление эпигастрального болевого синдромов в 5 пробах, и если при дискинетическом варианте неязвенной диспепсии это очевидно (проба 12, и результаты таблицы 1),то в случаях хронического панкреатита (пробы 5, 6, 11, 15) это говорит о сложности механизма болевого синдрома у данных больных. Прокинетик усиливал боли при спастическом (гипермоторном) характере болевого синдрома и уменьшал их при желудочной дискинезии. Фермент ни в одном из описанных случаев усиления болей не вызвал и уменьшал боли там, где "это ему положено", в основном, при хроническом панкреатите. Недостатком пробы можно считать возможность "накладки" действия одного лекарства на другое, несмотря на то, что для пробы отобраны препараты с коротким периодом полувыведения.
После проведения лекарственной пробы проводились плановые обследования больного: фиброгастроскопия, УЗИ брюшной полости, клинические обследования крови и мочи. Выставлялся окончательный диагноз. Совпадение окончательного и промежуточного диагнозов составило в нашем исследовании 80%. Таким образом, проведение лекарственной пробы, как новый прием в последовательности действий, указанной в заявляемом способе, позволяет уточнить представление врача о субъективном расстройстве пациента, которое он называет болью и значительно повысить точность первичной диагностики неясного эпигастрального болевого синдрома. Оценивая действие того или иного препарата, его противоболевой механизм, можно предположить тот или иной диагноз.
В целом заявляемый способ диагностики является высокоэффективным, простым и дешевым, позволяющим значительно точнее расшифровать природу эпигастрального болевого синдрома и назначить правильное лечение.
Источники информации
1. Гастроэнтерология. Барон Дж.Х., Муди Ф.Г. -M.: Медицина, 1988, т.1, c.55-60 - прототип.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ ГАСТРОЭЗОФАГЕАЛЬНОГО РЕФЛЮКСА | 2000 |
|
RU2191537C2 |
| СПОСОБ ЛЕЧЕНИЯ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА, АССОЦИИРОВАННЫХ С HELICOBACTER PYLORI | 2004 |
|
RU2278682C2 |
| Способ предварительной диагностики патологических состояний органов верхнего отдела желудочно-кишечного тракта | 2024 |
|
RU2841119C1 |
| СПОСОБ ОЦЕНКИ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ ГАСТРОДУОДЕНАЛЬНЫХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ | 2001 |
|
RU2197737C1 |
| СРЕДСТВО ДЛЯ ЛЕЧЕНИЯ ФУНКЦИОНАЛЬНЫХ ЖЕЛУДОЧНО-КИШЕЧНЫХ РАССТРОЙСТВ | 2020 |
|
RU2744125C1 |
| СПОСОБ ОЦЕНКИ ДИНАМИКИ ТЕЧЕНИЯ НЕЯЗВЕННОЙ ДИСПЕПСИИ У ДЕТЕЙ | 2008 |
|
RU2442538C2 |
| СПОСОБ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ НАРУШЕНИЙ ХОЛЕДИНАМИКИ У ПАЦИЕНТОВ С ЗАБОЛЕВАНИЯМИ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА | 2003 |
|
RU2228142C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ДУОДЕНАЛЬНОЙ НЕПРОХОДИМОСТИ | 2007 |
|
RU2351341C2 |
| СРЕДСТВО ДЛЯ ЛЕЧЕНИЯ ФУНКЦИОНАЛЬНЫХ ЗАБОЛЕВАНИЙ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА | 2020 |
|
RU2740750C1 |
| СПОСОБ ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 1997 |
|
RU2147884C1 |
Изобретение относится к медицине и предназначено для дифференциальной диагностики между дискинетическим вариантом неязвенной диспепсии, группой заболеваний с желудочным гиперсекреторным синдромом, хроническим панкреатитом, ганглиопатией чревного сплетения. Больному после постановки предварительного диагноза назначают в течение суток прием разовых терапевтических доз препаратов, имеющих различный противоболевой механизм действия и короткий период полувыведения, прокинетик - метоклопрамид, блокатор Н2-гистаминовых рецепторов - циметидин, фермент - мезим - форте, м - холинолитик - бекарбон. По субъективным ощущениям больного оценивают противоболевой эффект каждого из препаратов и регистрируют его. По результатам лекарственной пробы делают заключение об основном механизме эпигастрального болевого синдрома и ставят промежуточный диагноз, затем проводят полное обследование больного и ставят окончательный диагноз. Способ позволяет поставить объективный промежуточный диагноз и на его основании назначить плановую терапию до постановки окончательного диагноза. 2 табл.
Способ дифференциальной диагностики между дискинетическим вариантом неязвенной диспепсии, группой заболеваний с желудочным гиперсекреторным синдромом, хроническим панкреатитом, ганглиопатией чревного сплетения путем определения клинических симптомов заболевания, отличающийся тем, что больному, после постановки предварительного диагноза, назначают в течение суток прием разовых терапевтических доз препаратов, имеющих различный противоболевой механизм действия и короткий период полувыведения, прокинетик - метоклопрамид, блокатор Н2 - гистаминовых рецепторов - циметидин, фермент - мезим-форте, м - холинолитик - бекарбон, по субъективным ощущениям больного оценивают противоболевой эффект каждого из препаратов и регистрируют его, по результатам лекарственной пробы делают заключение об основном механизме эпигастрального болевого синдрома и ставят промежуточный диагноз, затем проводят полное обследование больного и ставят окончательный диагноз.
| ШУЛУТКО Б.И | |||
| Справочник терапевта | |||
| - СПб.: РЕНКОР, 1996, с.216-230 | |||
| ПОКРОВСКИЙ В.И и др | |||
| Малая медицинская энциклопедия | |||
| Циркуль-угломер | 1920 |
|
SU1991A1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ТУБЕРКУЛЕЗА И НЕСПЕЦИФИЧЕСКОГО ВОСПАЛЕНИЯ ПОЧЕК | 1999 |
|
RU2159440C1 |
| СПОСОБ ВИЗУАЛИЗАЦИИ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ МЕТОДОМ МАГНИТНО-РЕЗОНАНСНОЙ АНГИОГРАФИИ | 2000 |
|
RU2166909C1 |
| КРЫЛОВ Ю.Ф | |||
| и др | |||
| Регистр лекарственных средств России | |||
| Энциклопедия лекарств | |||
| - М.: РЛС, 2000, с.541-542, 1057 | |||
| БАРОН Д.Х | |||
| и др | |||
| Гастроэнтерология | |||
| - М.: Медицина, 1988, т.1, с.55-60. | |||
Авторы
Даты
2004-03-27—Публикация
2001-11-21—Подача