Изобретение относится к медицине, в частности к травматологии и ортопедии, и предназначено для лечения травм и деформаций бедренной кости.
Известны способы лечения травм и деформаций бедренной кости методом наружного чрескостного остеосинтеза [1, 2].
Общим признаком этих способов лечения деформаций и переломов бедренной кости является установка остеофиксаторов в дистальном отделе бедренной кости перпендикулярно длинной оси.
Недостатком таких способов лечения является недостаточная жесткость остеосинтеза, что является следствием снижения стабильности остеофиксаторов в костной ткани. Это приводит к повышению числа осложнений. По данным разных авторов от 10 до 50% и выше.
Для устранения этого недостатка нами предложено для лечения травм и деформаций бедренной кости методом наружного чрескостного остеосинтеза с целью повышения жесткости и стабильности фиксации дистального отдела бедренной кости, устанавливать сквозной винт-стержень в дистальном метаэпифизе бедренной кости в направлении сверху - вниз снаружи - кнутри сзади - наперед в дополнение к двум перекрещивающимся спицам.
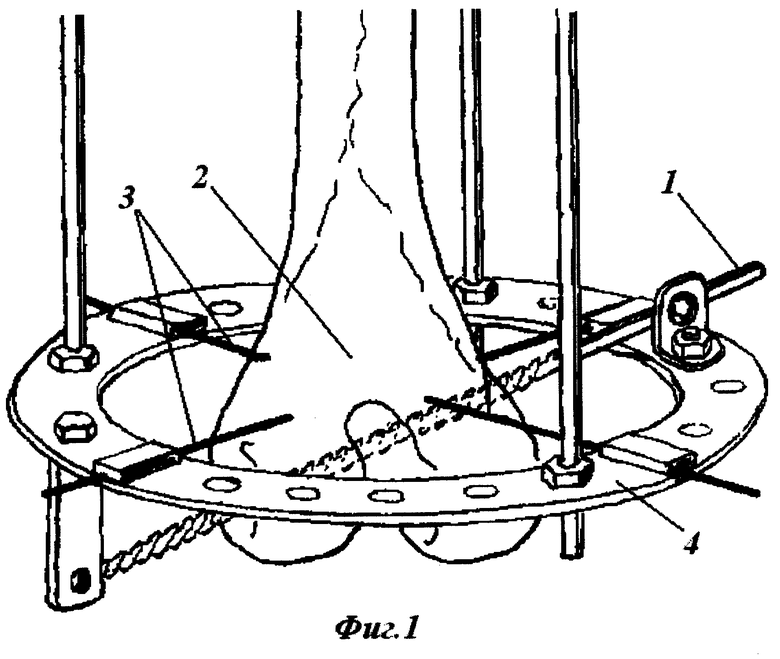
На фиг.1 показана общая схема компоновки аппарата для наружного чрескостного остеосинтеза при лечении переломов и деформаций бедренной кости с помощью предлагаемого способа (вид спереди - назад), где 1 - сквозной винт-стержень; 2 - область дистального метаэпифиза бедренной кости; 3 - две перекрещивающиеся спицы; 4 - внешняя опора аппарата для наружного чрескостного остеосинтеза.
Способ осуществляется следующим образом. При выполнении фиксации дистального отдела бедренной кости аппаратами для наружного чрескостного остеосинтеза спицестержневого типа устанавливается сквозной винт-стержень 1 в области дистального метаэпифиза бедренной кости 2 в направлении сверху - вниз снаружи - кнутри сзади - наперед в дополнении к двум перекрещивающимся спицам 3. Стержень фиксируются к внешней опоре аппарата для наружного чрескостного остеосинтеза 4.
Пример. Больной Г. 5 лет поступил в клинику с диагнозом: Двусторонняя дисплазия наружного мыщелка бедренной кости, вальгусная деформация обеих ног.
Больному произведена операция: остеотомия левой бедренной кости в нижней трети и остеосинтез левых бедра и голени аппаратом спицестержневого типа. При этом при фиксации дистального отдела бедра устанавливали сквозной винт-стержень в дистальном метаэпифизе бедренной кости в направлении сверху - вниз снаружи - кнутри сзади - наперед в дополнение к двум перекрещивающимся спицам. Коррекция деформации в аппарате в течение 7 дней. Аппарат снят с бедра через 2 месяца. Бедренная кость срослась в правильном анатомическом и функциональных положениях. Получен хороший клинический результат.
Пример иллюстрирован фотографиями рентгенограмм больного: фиг.2 - до лечения, фиг.3 - в процессе лечения, фиг.4 - после окончания лечения.
Медико-клиническая эффективность предлагаемого оригинального способа внешней фиксации дистального отдела бедренной кости состоит в том, что установка сквозного винт-стержня область дистального метаэпифиза бедренной кости в направлении сверху - вниз снаружи - кнутри сзади - наперед в дополнении к двум перекрещивающимся спицам позволяет достичь максимальной площади контакта остеофиксатора с костной тканью, а следовательно, увеличить жесткость и стабильность фиксации. Данное преимущество обеспечивает снижение риска возникновения осложнений до 5%.
Источники информации
1. Набор узлов и деталей аппаратов для остеосинтеза костей бедра (по методике Г.А. Илизарова), код 01.01.040. Государственное экспериментальное предприятие "ЦИТО".
2. Бейдик О.В., Островский Н.В., Бутовский К.Г., Лясников В.Н. Спицестержневой наружный чрескостный остеосинтез в лечении некоторых деформаций конечностей // Анналы травматологии и ортопедии 1998 г., № 1, с. 41-49.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ВНЕШНЕЙ ФИКСАЦИИ ПРОКСИМАЛЬНОГО ОТДЕЛА БЕДРЕННОЙ КОСТИ | 2003 |
|
RU2228154C1 |
| СПОСОБ ВНЕШНЕЙ ФИКСАЦИИ ПРИ ЛЕЧЕНИИ ПЕРЕЛОМОВ КЛЮЧИЦЫ | 2003 |
|
RU2254088C2 |
| СПОСОБ ФИКСАЦИИ ДИСТАЛЬНОГО ЭПИФИЗА КОСТЕЙ ГОЛЕНИ | 2002 |
|
RU2225179C2 |
| СПОСОБ ВНЕШНЕЙ ФИКСАЦИИ ПРИ ЛЕЧЕНИИ ВЫВИХОВ АКРОМИАЛЬНОГО КОНЦА КЛЮЧИЦЫ | 2002 |
|
RU2206288C1 |
| СПОСОБ ВНЕШНЕЙ ФИКСАЦИИ ПРИ ЛЕЧЕНИИ АКРОМИАЛЬНЫХ ВЫВИХОВ КЛЮЧИЦЫ | 2004 |
|
RU2267305C1 |
| СПОСОБ УДЛИНЕНИЯ ТРУБЧАТОЙ КОСТИ | 1999 |
|
RU2175857C2 |
| СПОСОБ ФИКСАЦИИ СРЕДНЕГО ОТДЕЛА СТОПЫ ПРИ ЛЕЧЕНИИ ПЕРЕЛОМОВ И ДЕФОРМАЦИЙ КОСТЕЙ СТОПЫ | 2001 |
|
RU2207818C2 |
| СПОСОБ ЧРЕСКОСТНОЙ ФИКСАЦИИ ДИСТАЛЬНОГО МЕТАФИЗА ПЛЕЧЕВОЙ КОСТИ | 2005 |
|
RU2281053C1 |
| АППАРАТ ВНЕШНЕЙ ФИКСАЦИИ ДЛЯ ЛЕЧЕНИЯ ПОВРЕЖДЕНИЙ КЛЮЧИЦЫ | 2001 |
|
RU2217090C2 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ВНУТРИСУСТАВНЫХ И ОКОЛОСУСТАВНЫХ ПЕРЕЛОМОВ КОЛЕННОГО СУСТАВА | 2000 |
|
RU2192191C2 |



Изобретение относится к медицине, в частности к ортопедии и травматологии, и предназначено для наружного чрескостного остеосинтеза. Сущность: устанавливают сквозной винт-стержень в область дистального метаэпифиза бедренной кости в направлении сверху - вниз снаружи - кнутри сзади - наперед в дополнении к двум перекрещивающимся спицам, что позволяет достичь максимальной площадки контакта остеофиксаторов с костной тканью и увеличить жесткость и стабильность фиксации. 4 ил.
Способ внешней фиксации дистального отдела бедренной кости, включающий установку в область дистального метаэпифиза бедра сквозного винт-стержня и двух перекрещивающихся спиц, отличающийся тем, что сквозной винт-стержень устанавливают в направлении сверху - вниз снаружи - кнутри сзади - наперед.
| Анналы травматологии и ортопедии, 1998, 1, с.41-49 | |||
| СПОСОБ ЛЕЧЕНИЯ ПЕРЕЛОМОВ И ЛОЖНЫХ СУСТАВОВ БЕДРЕННОЙ КОСТИ | 1992 |
|
RU2028126C1 |
| СПОСОБ ОСТЕОСИНТЕЗА ВЕРТЕЛЬНЫХ ПЕРЕЛОМОВ БЕДРЕННОЙ КОСТИ | 1997 |
|
RU2119305C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРЕЛОМОВ ПРОКСИМАЛЬНОГО ОТДЕЛА БЕДРА И УСТРОЙСТВО ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 1991 |
|
RU2016554C1 |
| УСТРОЙСТВО ДЛЯ ОСТЕОСИНТЕЗА БЕДРЕННОЙ КОСТИ | 1993 |
|
RU2085142C1 |
| Применение стержневых аппаратов внешней фиксации при переломах | |||
| Методические рекомендации | |||
| Харьков, 1988, 14с | |||
| ГОЛЯХОВСКИЙ В | |||
| и др | |||
| Руководство по чрескостному остеосинтезу методом Илизарова | |||
| - М.: Бином, 1999, 72, 167. | |||
Авторы
Даты
2004-05-10—Публикация
2003-03-31—Подача