Предлагаемое изобретение относится к медицине, в частности к хирургии, и может быть использовано при оперативном лечении больных с травматическими повреждениями селезенки.
Несмотря на множество предложенных способов наложения швов на селезенку при ее травматических повреждениях, ни один из них не доказал свою состоятельность в связи с прорезыванием швов. Зачастую, спленорафия приводит к еще более массивному кровотечению. Особой проблемой остается обширная декапсуляция селезенки, что часто встречается при ее ятрогенных повреждениях. При этом гемостаз на большой декапсулированной поверхности осуществить достаточно трудно.
Аналогом предлагаемого изобретения является способ гемостаза при неглубоких повреждениях селезенки (II и III степени по O.I.S) двухкомпозитным биологическим клеем на основе фибрина (Tissucol; Immuno, Vienna, Austria), которые превращаясь из фибриногена имитируют конечную фазу формирования кровяного сгустка. Вместе с фибрином используется коллагеновая субстанция для закрытия кровоточащей поверхности (Uranüs S., Mischinger H.-J., Pfeifer J., Kronberger L., Rabl H., Werkgartner G., Steindorfer P., Kraft-Kirz J. Hemostatic Methods for the Management of Spleen and Liver Injuries World J Surg. 1996 Oct; 20(8):1107-1115). Недостатком этого метода можно считать необходимость создания сухой поверхности для застывания клея, что можно достичь пережатием сосудистой ножки органа в течение нескольких минут. К недостаткам использования клеевых композитов можно отнести выраженную воспалительную реакцию, ненадежность при выраженном кровотечении и их применение лишь как вспомогательного способа гемостаза (Назаренко П.М. Эффективность применения СО2-лазера и плазменного скальпеля при травмах печени и селезенки //Материалы VI международного конгресса хирургов-гепатологов стран СНГ ″Актуальные вопросы хирургической гепатологии″. - Киев: Анналы хирургической гепатологии. - 1998. - Том 3, №3. - С.197-198).
Прототипом предлагаемого изобретения является использование для гемостаза селезенки аппликации раны препаратом ″ТахоКомб″ (Назыров Ф.Г. с соавтор. Гемостаз раневой поверхности при травме печени и селезенки//Материалы VI международного конгресса хирургов-гепатологов стран СНГ ″Актуальные вопросы хирургической гепатологии″. - Киев: Анналы хирургической гепатологии. - 1998. - Том 3, №3. - С.198-199). Недостатками данного способа являются то, что гемостатический эффект наступает через 5-10 минут, не высока способность к остановке кровотечения при продолжающемся кровотечении. В ряде случаев не исключается отторжение гемостатического материала с развитием внутрибрюшных абсцессов. Кроме того, препарат ″Тахокомб″ фирмы Никомед имеет достаточно высокую стоимость.
Технический результат предлагаемого изобретения - повышение надежности гемостаза, предотвращение послеоперационных осложнений.
Указанный технический результат достигается тем, что во время оперативного лечения по поводу открытой или закрытой травмы живота при повреждении селезенки, после осмотра брюшной полости, ликвидации гемоперитонеума и при наличии условий для выполнения данной операции на поврежденную поверхность накладывают пленку на основе гиалуроновой кислоты, химически связанной с 5-аминосалициловой кислотой и импрегнированной железом, которая при попадании на нее крови размягчалась и принимала форму органа, плотно его облегая. Метод эффективен при продолжающемся кровотечении малой интенсивности. Дополнительной фиксации пленки не требуется. После этого производят санацию брюшной полости и обязательное контрольное дренирование брюшной полости в области селезенки. Повторно осматривали селезенку и левое поддиафрагмальное пространство на предмет кровотечения. Благодаря использованию предлагаемого способа гемостаза, удается сохранить селезенку. При неэффективности данного способа применяли другие методы или спленэктомию.
Для производства гемостатической пленки используют гиалуроновую кислоту с добавлением железа. Гиалуроновая кислота (ГК) является одним из основных компонентов соединительной ткани, обладающим выраженным репаративным действием. Известно применение данной пленки без импрегнации железом в хирургии спаечной болезни брюшины для профилактики спайкообразования. Гиалуроновая кислота (ГК) является одним из основных компонентов соединительной ткани, обладающим выраженным репаративным действием. Важным свойством полученной гиалуроновой кислоты является отсутствие антигенной активности. Предлагается химически модифицированная ГК, полученная из ГК и 5-аминосалициловой кислоты (5-АСК) методом карбодиимидной активации карбоксильных групп полисахарида. ГК для эксперимента получали на базе Института Химии Башкирского филиала Российской академии наук. Модифицированную ГК с различной степенью замещения карбоксильных групп (от 30% до 50% мольн.) получали следующим образом. Как и все салицилаты, модифицированная ГК способна образовывать окрашенные комплексы с FeCl3, которые являются малорастворимыми в воде соединениями. Обрабатывали поверхность пленок из модифицированной ГК раствором FeCl3 и получали нерастворимые в воде материалы.
На фиг.1 изображена химическая формула получения модифицированной гиалуроновой кислоты.
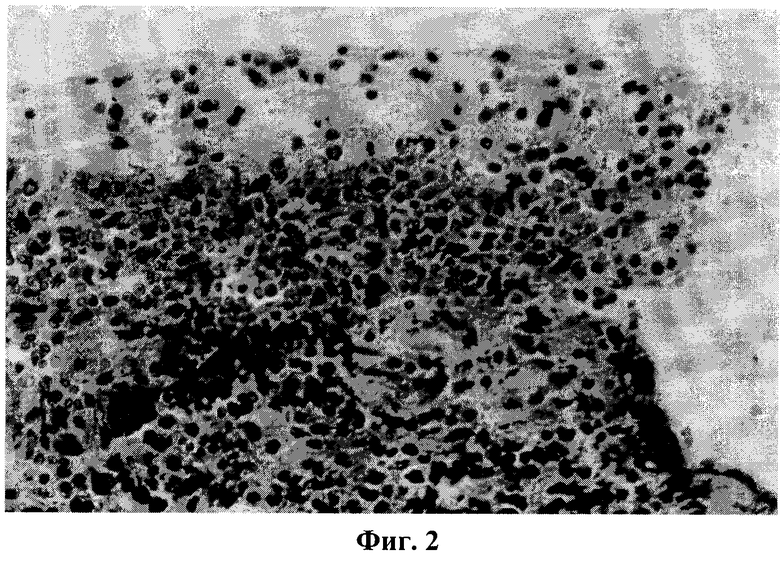
На фиг.2 продемонстрирована картина кровоизлияний под капсулу у края раны селезенки через 1 сутки после эксперимента. Окраска гематоксилин-эозином. Микрофото, ок.10, об.40.
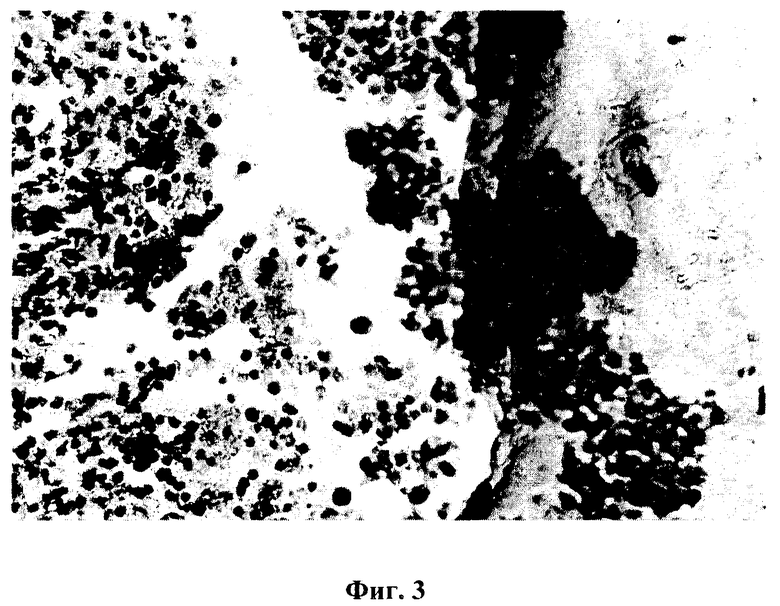
На фиг.3 - рана селезенки и пленка через 1 сутки после эксперимента. Окраска гематоксилин-эозином. Микрофото, ок.10, об.40.
На фиг.4 - гемостаз травмы селезенки через 1 сутки после эксперимента. Окраска гематоксилин-эозином. Микрофото, ок.10, об.40.
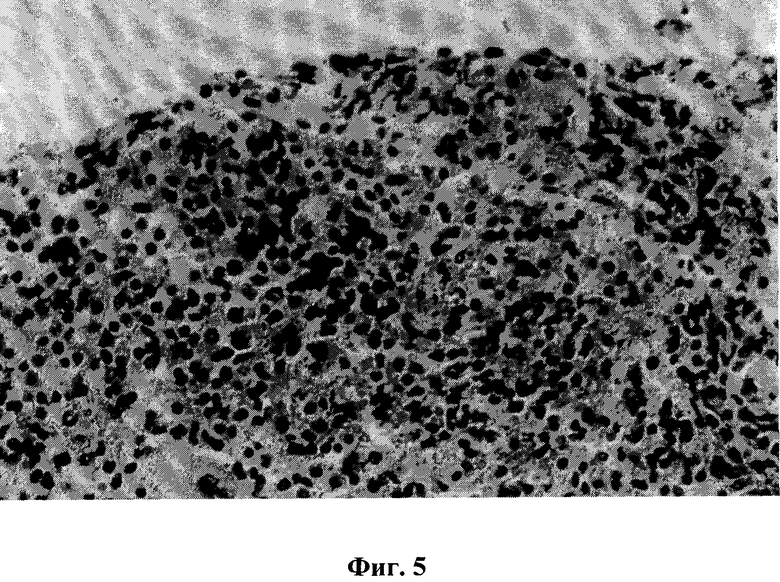
На фиг.5 изображены деструктивно измененные клетки на поверхности раны селезенки через 3 суток после эксперимента. Окраска гематоксилин-эозином. Микрофото, ок.10, об.40.
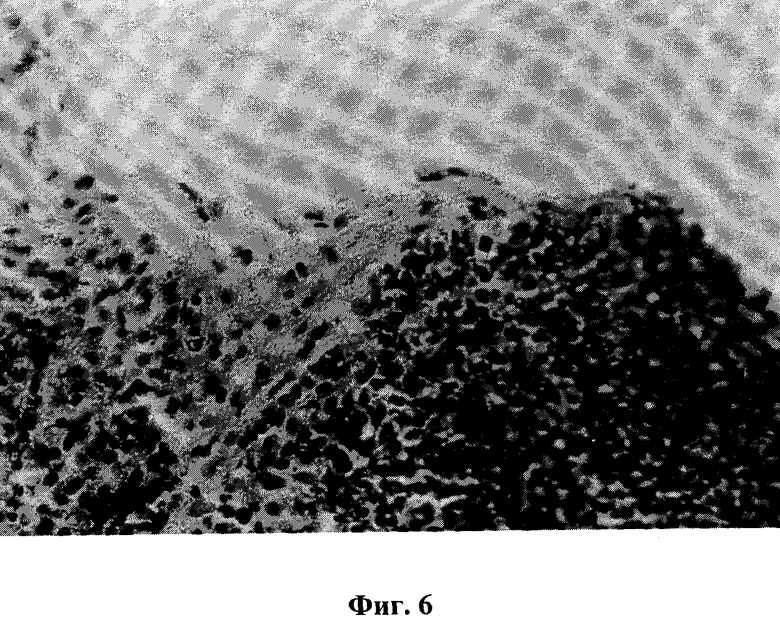
На фиг.6 показана пролиферация фибробластов со стороны трабекул через 3 суток после эксперимента. Окраска гематоксилин-эозином. Микрофото, ок.10, об.40.
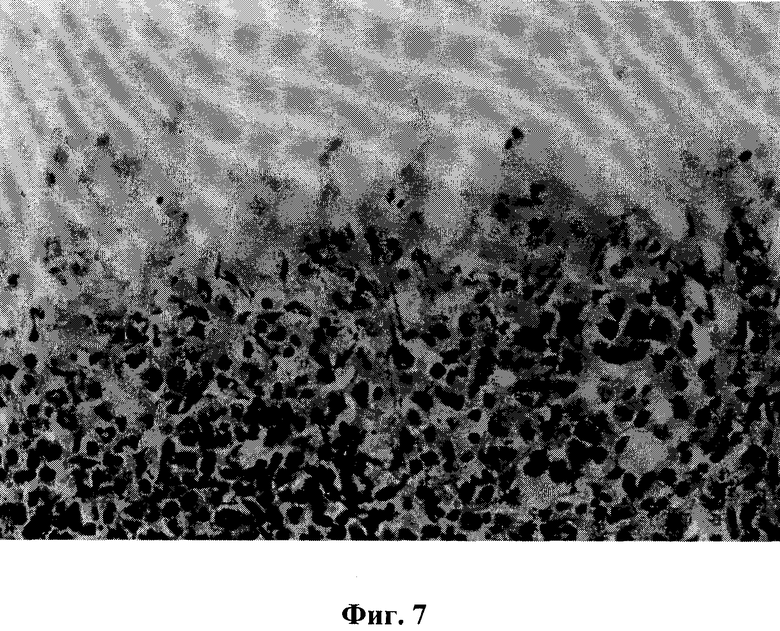
На фиг.7 продемонстрирована образующаяся нежная соединительнотканная капсула в области повреждения селезенки через 7 суток после эксперимента. Окраска гематоксилин-эозином. Микрофото, ок.10, об.40.
На фиг.8 показаны гранулы железа в макрофагах селезенки в непосредственной близости от травмы селезенки через 4 суток после эксперимента. Реакция Перлса. Микрофото, ок.10, об.40.
Показаниями к данному методу являются обширные поверхностные разрывы капсулы и неглубокие повреждения паренхимы органа. Противопоказаниями к данному методу являются повреждения селезенки, локализующиеся в воротах органа, глубокие разрывы с интенсивным кровотечением, размозжение селезенки, профузное кровотечение.
Предварительно проводили экспериментальное исследование на 15 половозрелых белых крысах. Под эфирным наркозом производили верхнесрединную лапаротомию, селезенку выводили в рану и производили резекцию примерно 1/3 селезенки в нижней ее части, причем направление разреза было поперечно длиннику селезенки. Затем на декапсулированную часть накладывали соответствующего размера пленку, которая при этом полностью покрывала поврежденный участок с захватом капсулы. Оценивали состояние фиксированной пленки. Последняя размягчалась и плотно прилегала к поврежденному участку паренхимы вследствие ее гигроскопичности. Кровотечения сквозь пленку не было отмечено ни в одном случае. Рану зашивали. Животных выводили из эксперимента на 1, 3 и 7 день после эксперимента. Крыс забивали, производили визуальную оценку зоны повреждения, забор материала для гистологического исследования.
Через сутки после проведенного эксперимента визуально на раневой поверхности определялась прикрепленная пластинка. На границе прикрепленной к капсуле пластинки и неповрежденной капсулой определялись тромбы, умеренно выраженный отек. В гистологических препаратах вся поврежденная поверхность селезенки и прилежащая к поврежденной зоне часть селезенки заполнялись форменными элементами крови, особенно эритроцитами, лейкоцитами (фиг.2). Клетки крови заполняли узкую полоску между селезенкой и пластинкой (фиг.3). Раневая поверхность проходила через белую и красную пульпу селезенки, причем травмированными оказались трабекулы, а также различные кровеносные сосуды. Имеющиеся сосуды (артерии различного калибра, артериолы, капилляры, венозные синусы) находились в спавшемся состоянии, т.е. достигался гемостаз. В результате травмы селезенки отмечалось выделение медиаторов воспаления, что сопровождалось усиленной экссудацией жидкой части крови с последующим отеком тканей, миграцией лейкоцитов. При этом моноциты прикреплялись к эндотелиоцитам сосудов. После прикрепления и распластывания лейкоциты мигрировали через межклеточные промежутки в периваскулярную зону. В результате повреждения тканей и выделения медиаторов воспаления вырабатывались гемотаксические факторы, преимущественно белково-гликозаминогликановые комплексы, тогда как одним из компонентов этого комплекса является гиалуроновая кислота, прикрепленная к раневой поверхности селезенки, и способствует ускорению гемостатических процессов. Раневая поверхность имела неровную конфигурацию (фиг.4). У края поврежденной части одиночно или группами встречались лимфоциты и эритроциты, часть из них подвергалась деструктивным процессам.
Через 3 суток после эксперимента раневая поверхность имела более ровную поверхность. Большая часть свободно расположенных лимфоидных клеток подвергалась деструктивным процессам, особенно часто отмечался кариопикноз и кариорексис клеток. Дегенеративные изменения проявляли некоторые клеточные элементы селезенки, расположенные в непосредственной близости от линии повреждения, при этом они диффузно и интенсивно окрашивались (фиг.5). Рядом с дегенерирующими клетками располагались как лимфоциты, так и эритроциты. В зоне повреждения селезенки кровеносные сосуды умеренного кровенаполнения, синусы заполнены лейкоцитами и эритроцитами, однако периваскулярный отек сохранялся. На некотором расстоянии от зоны повреждения красная и белая пульпа без выраженной патологии. Отмечался некоторый венозный стаз, тогда как артериальные кровеносные сосуды без изменений.
У края повреждения соединительнотканная оболочка утолщена за счет увеличения количества фибробластов Они тесно связаны с соединительнотканными образованиями трабекул селезенки (фиг.6). Следовательно, раневая поверхность селезенки начинала покрываться нежной рубцовой тканью благодаря пролиферирующим и синтетически активным фибробластам, что обеспечивало эффективность заживления ран. Миграция фибробластов начиналась с краев раны, однако их перемещение вглубь раны идет не сплошным слоем, а путем ″переползания″ клеток с различной интенсивностью. Миграция клеток по раневой поверхности сопровождалось постепенным синтезом очень тонких фибриллярных волоконцев. Как указывалось, по мере развития фибробластических клеток из сохранившихся краев соединительнотканной оболочки, формирование соединительнотканных структур реализовалось и за счет фибробластов многочисленных трабекул. При этом веретеновидные или многоотростчатые фибробласты соединительнотканных перегородок вытягивались на поверхностную зону и постепенно распластывались по раневой поверхности. Сначала они имели однослойное расположение. Фибробласты вплотную прилегали к лимфоцитам красной и белой пульпы. Раневой дефект селезенки закрывался в основном за счет концентрического стягивания краев раны, однако площадь регенерата постепенно уменьшалась путем смещения фибробластов и соединительнотканных перегородок органа. Таким образом, закрытие раны происходило за счет двух взаимосвязанных источников: развития соединительнотканной капсулы из краев раны и миграции и пролиферации фибробластов из соединительной ткани трабекул органа. Клетки перемещались навстречу друг другу и постепенно формировали сплошную тонкостенную соединительную капсулу. Однако все еще сохранялись небольшие участки раневой поверхности, лишенные фибробластической выстилки.
На 7-е сутки после эксперимента в подавляющем большинстве травмированная поверхность селезенки была ровная, в некоторых местах поверхность имела сильно извилистый ход (фиг.7). Раневая поверхность полностью закрывалась нежной соединительнотканной структурой. При этом фибробласты имели двух- или трехслойное расположение. Юные фибробласты начинали синтезировать характерные компоненты межклеточного вещества соединительной ткани (гликозаминогликаны и коллагеновые волокна). В синтезе межклеточного вещества рыхлой соединительной ткани активное участие принимали зрелые фибробласты. Коллагеновые волокна очень тонкие, имели слабоизвилистый ход на фоне основного вещества формирующейся рыхлой соединительной ткани. Наряду с пролиферативными процессами отмечалась гибель некоторых фибробластов механизмом апоптоза с параллельной коллагенолитической активностью других фибробластов и макрофагов регенерата. В подавляющем большинстве случаев отмечалось ослабление признаков развития сосудистой дистонии в зоне нанесенной механической травмы селезенки. Кровеносные сосуды стромы и паренхимы селезенки были без существенных изменений, венозные синусоиды умеренного кровенаполнения, красная и белая пульпа селезенки без видимых изменений как в непосредственной близости от наложенной пластинки гиалуроновой кислоты, так и в отдаленных участках от травмы органа.
Для определения функционального состояния в области повреждения селезенки была произведена оценка степени элиминации старых и поврежденных эритроцитов, а также токсического влияния на иммуннокомпетентные клетки реакцией Перлса с целью определения железа в макрофагах. Гистохимическая реакция на железо определялась только в красной пульпе, в белой пульпе активность определялась лишь в маргинальной зоне, где отмечалась умеренная реакция на железо. Селезеночные тяжи и венозные синусоиды красной пульпы селезенки содержали большое количество макрофагов, проявляющих высокую реакцию на железо. Макрофаги с гранулами железа преимущественно располагались в селезеночных тяжах, при этом клетки распределялись равномерно как в непосредственной близости от травмы органа, так и в остальных участках селезенки (фиг.8).
Таким образом, гиалуроновая кислота способствует пролиферации, ускоряет синтетическую активность фибробластов краевой зоны травмированной капсулы и трабекул селезенки, обеспечивая формирование грануляционной ткани процесса ангиогенеза, предупреждает воспалительный и спаечный процессы. Применение гемостатической пластинки не оказывает токсического действия на макрофаги, сохраняя метаболизм железа. Сочетание двух компонентов в пластинке позволило достигнуть коагуляционных и адгезивных свойств, что стимулирует фибробластическую активность и ускоряет образование грануляций.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ органосохраняющей операции на селезёнке | 2016 |
|
RU2649495C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОВРЕЖДЕНИЙ СЕЛЕЗЕНКИ В ЭКСПЕРИМЕНТЕ | 1994 |
|
RU2113017C1 |
| СПОСОБ ДИФФЕРЕНЦИРОВАННОЙ СТИМУЛЯЦИИ РЕПАРАТИВНОЙ РЕГЕНЕРАЦИИ ТКАНЕЙ ПРИ МОДЕЛИРОВАНИИ ВНУТРИСУСТАВНЫХ ПЕРЕЛОМОВ ВЕРТЛУЖНОЙ ВПАДИНЫ | 2012 |
|
RU2487735C1 |
| РАНЕВОЕ ПОКРЫТИЕ НА ОСНОВЕ КОЛЛАГЕН-ХИТОЗАНОВОГО КОМПЛЕКСА | 2003 |
|
RU2254145C1 |
| СПОСОБ УКРЕПЛЕНИЯ ШВА НА МАТКЕ ПРИ ОПЕРАЦИИ КЕСАРЕВО СЕЧЕНИЕ С ПРИМЕНЕНИЕМ СИНТЕТИЧЕСКОГО ЭНДОПРОТЕЗА | 2014 |
|
RU2559281C1 |
| Способ остановки кровотечения с помощью модифицированного гиалуроната натрия с тромбином и мирамистином | 2024 |
|
RU2839473C1 |
| СПОСОБ ОБРАБОТКИ РАНЕВОЙ ПОВЕРХНОСТИ СЕЛЕЗЕНКИ ПРИ ЕЕ АТИПИЧНЫХ РЕЗЕКЦИЯХ | 2008 |
|
RU2387387C1 |
| ГУБКА КРОВООСТАНАВЛИВАЮЩАЯ КОМБИНИРОВАННАЯ | 2023 |
|
RU2836134C1 |
| Комплексное соединение иона Co и полиакриловой кислоты, обладающее гемостатическими, антимикробными и ранозаживляющими свойствами | 2021 |
|
RU2767853C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПОСТСПЛЕНЭКТОМИЧЕСКОГО СИНДРОМА В ЭКСПЕРИМЕНТЕ | 2003 |
|
RU2247567C2 |


Изобретение относится к медицине, в частности к хирургии, и касается лечения травматических повреждений селезенки. Способ осуществляют путем наложения гемостатической пленки на поврежденную селезенку. При этом в качестве гемостатического материала используют пленку на основе гиалуроновой кислоты (ГК), химически связанной с 5-аминосалициловой кислотой и импрегнированной железом, общей структурной формулы 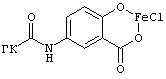 При этом степень замещения карбоксильных групп 5-аминосалициловой кислотой составляет от 30% до 50% мольн. Способ обеспечивает стимуляцию фибробластической активности и ускорение образования грануляций. 8 ил.
При этом степень замещения карбоксильных групп 5-аминосалициловой кислотой составляет от 30% до 50% мольн. Способ обеспечивает стимуляцию фибробластической активности и ускорение образования грануляций. 8 ил.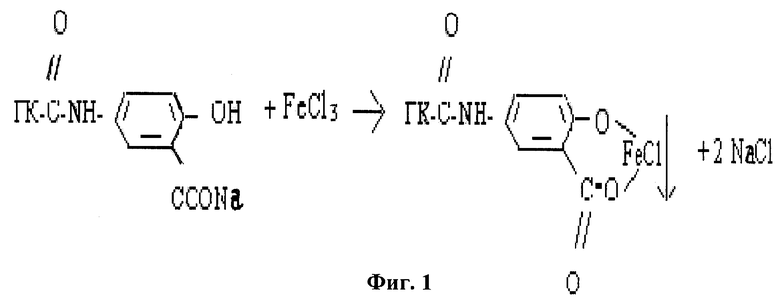
Способ хирургического лечения травматических повреждений селезенки, осуществляемый путем наложения гемостатической пленки на поврежденную селезенку, отличающийся тем, что в качестве гемостатического материала используют пленку на основе гиалуроновой кислоты (ГК), химически связанной с 5-аминосалициловой кислотой и импрегнированной железом, общей структурной формулы
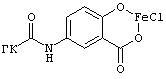
при этом степень замещения карбоксильных групп 5-аминосалициловой кислотой составляет от 30 до 50 мол.%.
| НАЗЫРОВ Ф.Г | |||
| с соавт | |||
| Гемостаз раневой поверхности при травме печени и селезенки | |||
| Материалы VI международного конгресса хирургов-гепатологов стран СНГ "Актуальные вопросы хирургической гепатологии" | |||
| Киев: Анналы хирургической гепатологии, 1988, 3, №3, с.198-199 | |||
| СПОСОБ ПОЛУЧЕНИЯ МАТЕРИАЛА ДЛЯ УКРЫТИЯ РАНЕВОЙ ПОВЕРХНОСТИ ПЕЧЕНИ | 1998 |
|
RU2139735C1 |
| БИОМАТЕРИАЛ ДЛЯ ПРЕДОТВРАЩЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ СПАЕК, ВКЛЮЧАЮЩИЙ ПРОИЗВОДНЫЕ ГИАЛУРОНОВОЙ КИСЛОТЫ (ВАРИАНТЫ) И СПОСОБ ПРЕДОТВРАЩЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ СПАЕК ТКАНИ | 1996 |
|
RU2177332C2 |
| US 6156334, 05.12.2000 | |||
| US | |||
Авторы
Даты
2005-08-20—Публикация
2003-12-16—Подача