Изобретение относится к медицине, а именно к абдоминальной хирургии, и может быть использовано для лечения больных с непаразитарными кистами селезенки.
До настоящего времени в широких хирургических кругах наиболее распространенной операцией при ложных и истинных кистах, а также травмах селезенки остается спленэктомия [1]. Отношение к органосохраняющим вмешательствам остается скептическим.
Известно, что функции селезенки многообразны и удаление ее ведет к развитию так называемого постспленэктомического синдрома, который характеризуется выраженным угнетением противоинфекционного и противоопухолевого иммунитета, нарушением свертывающей системы крови. Кроме того, селезенка является важнейшим источником стволовых клеток во взрослом организме, необходимых тканям для регенерации при повреждениях [2, 3].
Стремительное развитие неинвазивных и инвазивных способов диагностики и лечения, разработка оригинальных и нетрадиционных методов оперирования с учетом озвученных функций селезенки требуют изменения традиционных тактических подходов к хирургической патологии данного органа, а точнее, внедрение органосохраняющих вмешательств [4].
Широкое распространение данной хирургической тактики сдерживается трудностями обработки раневой поверхности селезенки. С этой целью применялись обработка среза аргоноплазменной струей, струей жидкости под давлением, перевязкой сосудистых ветвей первого порядка у ворот органа, использование пластин «ТахоКомб», сшивающих аппаратов и др., но сохраняется неудовлетворенность существующими способами из-за ненадежности гемостаза и риска развития кровотечения в послеоперационном периоде [1, 5, 6, 7].
Таким образом, поиск способов обработки культи селезенки, ее раневой поверхности весьма актуален.
Среди известных методов наиболее близким заявленному является способ, предложенный Л.И.Казимировым, A.M.Гороховым и Н.Б.Ставицкой [8]. Данный способ (прототип) подразумевает перевязку магистральных сосудов селезенки с сохранением коротких желудочных артерий, кровоснабжающих верхний полюс селезенки. Раневая поверхность культи селезенки после перевязки и коагуляции наиболее крупных сосудов прикрывается отдельными П-образными швами.
Недостатками данного способа, на наш взгляд, являются: возможность использования только при патологии нижнего полюса и тела селезенки (у оперированных нами больных во всех случаях страдал верхний полюс), достаточно выраженное натяжение П-образных швов, прикрывающих культю, невозможность использования при субтотальном поражении органа.
Цель работы: разработка надежного бескровного способа обработки раневой поверхности селезенки после атипичной резекции органа или энуклеации при кистозном ее поражении. Цель достигается путем наложения на срез селезенки двух групп гемостатических швов при временном выключении магистрального кровоснабжения.
Способ осуществляется следующим образом.
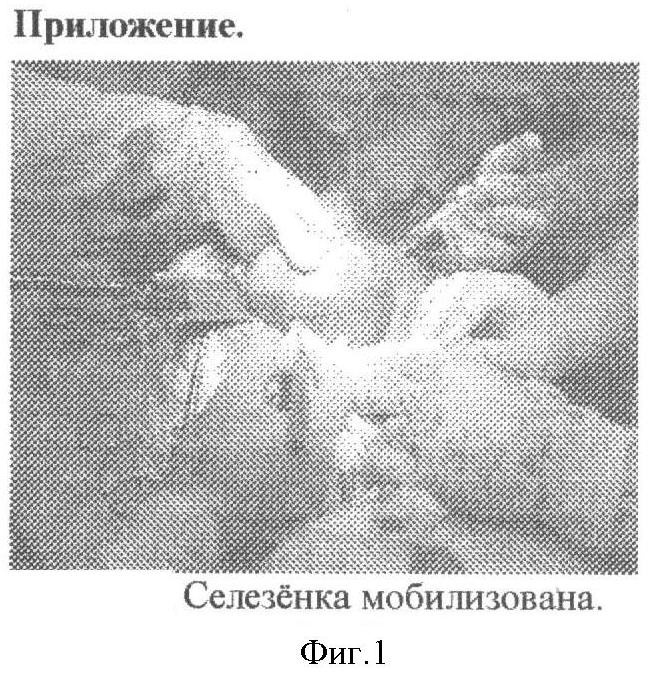
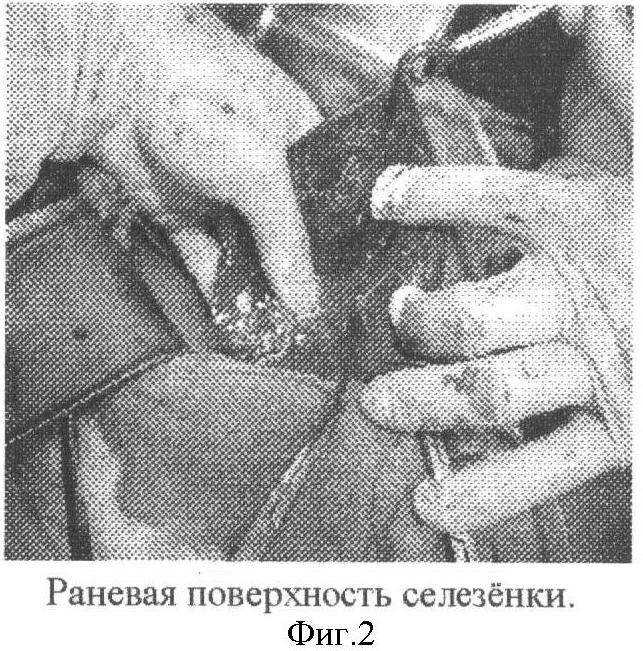
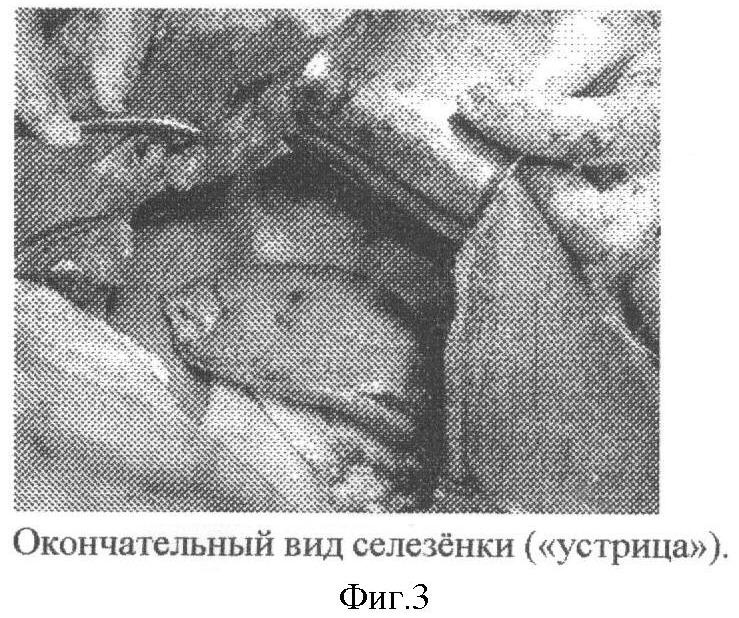
Выполняется срединная лапаротомия. После ревизии селезенки и органов брюшной полости вскрывается желудочно-ободочная и желудочно-селезеночная связка, после рассечения заднего листка брюшины по верхнему и нижнему краю тела поджелудочной железы при помощи диссектора выделяется и берется на турникет поджелудочно-селезеночная связка, которая содержит селезеночные сосуды. Данный прием позволяет значительно снизить кровоток в селезенке. Дальнейшие манипуляции выполняются на «сухом органе», что облегчает их проведение и позволяет контролировать надежность гемостаза путем периодического ослабления турникета. Далее производиться пересечение остальных связок селезенки с целью ее мобилизации, орган «вывихивается» в рану (фигура 1). По границе патологического образования (киста) и паренхимы селезенки делается разрез капсулы, затем тупым и острым путем (строго по капсуле кисты) производится диссекция с выделением и удалением патологического образования. Таким образом, формируется сильновогнутая раневая поверхность (фигура 2), где производится лигирование наиболее крупных, видимых на глаз сосудов. Затем начинается ушивание раневой поверхности «от дна», начиная с самой глубокой части. Для чего накладывается несколько рядов (3-5) непрерывных обвивных гемостатических швов (направление стежков - перпендикулярно ходу трабекул или под утлом к ним, материал - викрил - 3/0), в результате чего раневые поверхности сближаются по типу створок устрицы. После наложения каждого ряда швов проверяется гемостаз путем ослабления турникета. На этом формирование первой группы гемостатических швов завершено. Для увеличения надежности и снятия натяжения с первой группы гемостатических швов в проекции «створок» накладывается несколько (3-4) швов второй группы в виде широких сквозных П-образных швов (фигура 3), проходящих через обе «створки устрицы». Турникет аккуратно снимается, контролируется гемостаз, селезенка помещается в левое подреберье, которое в дальнейшем дренируется. В итоге при использовании данного метода сохраняется практически вся функционально-активная паренхима селезенки с магистральным кровоснабжением. Метод может применяться при поражении верхнего и нижнего полюсов, а также при субтотальных поражениях селезенки, позволяет обойтись без высокотехнологичного оборудования и дорогостоящих гемостатических материалов.
Пример.
Пациентка 18 лет находилась на лечении в клинике с 09.03.06 по 22.03.06. При обследовании выявлена киста, исходящая из селезенки размерами 156×136×139 мм с густым содержимым. 13.03.06 - оперативное лечение: срединная лапаротомия - выявлена гигантская тератома селезенки. Энуклеация кисты с обработкой раневой поверхности оригинальным способом. Послеоперационный период протекал без осложнений. Пациентка выписана на 9 сутки послеоперационного периода в удовлетворительном состоянии. Осмотрена через 3 месяца - здорова.
Предложенный способ апробирован на практике у 3-х пациентов (2 - ложные кисты, 1 - тератома). Во всех случаях удалось добиться надежного гемостаза и дополнительные гемостатические мероприятия не проводились. Кровопотеря составила во всех случаях около 500 мл. Послеоперационный период протекал гладко, осложнений не отмечалось, дренаж из брюшной полости удалялся на вторые сутки.
Источники информации
1. Рагимов Г.С. Способ резекции селезенки / Г.С.Рагимов, М.Г.Ахмадудинов, Х.А.Абдурашидов // Вестник хирургии - 2005. - С.72-73.
2. Апарцин М.М. Хирургическая профилактика и способы коррекции послеоперационного гипоспленизма: Автореф. Дис.…д-ра мед. наук. - Иркутск, 2001. - 35 с.
3. Органосохраняющая и миниинвазивная хирургия селезенки / М.В.Тимербулатов [и др.]. - М.: МЕДпресс-информ, 2004. - 218 с.
4. Миниинвазивные, сохраняющие и замещающие селезенку оперативные пособия: возможности, результаты и перспективы / В.М.Тимербулатов [и др.] // Анналы хирургии - 2007. - № 1 - С.39-43.
5. Маховский В.З. Анатомическая резекция селезенки в эксперименте / В.З.Маховский, А.В.Николаев, В.В.Маховский // Хирургия. - 2002. - № 2. - С.27-31.
6. Усольцев Ю.К. Атипическая резекция селезенки: Автореф. Дис.…канд. мед. наук. - Иркутск, 1998. - 24 с.
7. Черненко О.П. Сохраняющие операции на селезенке с учетом кровоснабжения ее и применения при этом консервированного гемоперикарда: Автореф. Дис.…канд. мед. наук. - Ростов н/Д, 1970. - 26 с.
8. Казимиров Л.И., Горохов A.M., Ставицкая Н.Б. / Способ резекции селезенки. - Патент на изобретение № 1641285 А1.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ полюсной клиновидной резекции селезенки | 2022 |
|
RU2802674C1 |
| Способ органосохраняющей операции на селезёнке | 2016 |
|
RU2649495C1 |
| Способ ушивания почки П-образно-обвивным швом при резекции | 2024 |
|
RU2832043C1 |
| Способ бескровной резекции селезенки | 2018 |
|
RU2675355C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОВРЕЖДЕНИЙ СЕЛЕЗЕНКИ В ЭКСПЕРИМЕНТЕ | 1994 |
|
RU2113017C1 |
| СПОСОБ РЕЗЕКЦИИ СЕЛЕЗЕНКИ | 1994 |
|
RU2113177C1 |
| СПОСОБ УКРЫТИЯ КУЛЬТИ ПОЧКИ | 2011 |
|
RU2458641C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАВМАТИЧЕСКИХ ПОВРЕЖДЕНИЙ СЕЛЕЗЕНКИ ПЛЕНКОЙ НА ОСНОВЕ ГИАЛУРОНОВОЙ КИСЛОТЫ | 2003 |
|
RU2258517C1 |
| СПОСОБ РЕЗЕКЦИИ СЕЛЕЗЕНКИ | 1996 |
|
RU2145802C1 |
| СПОСОБ НАЛОЖЕНИЯ ГЕМОСТАТИЧЕСКОГО ШВА ПРИ РЕЗЕКЦИИ СЕЛЕЗЕНКИ В ЭКСПЕРИМЕНТЕ | 1997 |
|
RU2145194C1 |
Изобретение относится к медицине, а именно к абдоминальной хирургии, и может быть использовано при лечении больных с непаразитарными кистами селезенки для обработки раневой поверхности селезенки при ее атипичных резекциях. Для этого накладывают гемостатический шов на раневую поверхность органа, при этом все манипуляции выполняются на сухом органе. По границе патологического образования и паренхимы селезенки делают разрез капсулы. Производят диссекцию, формируя сильновогнутую раневую поверхность. Затем производят лигирование наиболее крупных сосудов, затем начинают ушивать раневую поверхность «от дна». Для этого накладывают несколько рядов непрерывных обвивных гемостатических швов, причем направление стежков перпендикулярно ходу трабекул или под углом к ним. После чего сближают раневые поверхности по типу створок устрицы. Затем в проекции «створок» накладывают вторую группу гемостатических швов в виде широких сквозных П-образных швов, проходящих через обе створки устрицы. При использовании предложенного способа сохраняется практически вся функционально-активная паренхима селезенки с магистральным кровоснабжением, кроме того, способ позволяет обойтись без высокотехнологичного оборудования и дорогостоящих гемостатических материалов. 3 ил.
Способ обработки раневой поверхности селезенки при ее атипичных резекциях, заключающийся в наложении гемостатических швов на раневую поверхность органа, отличающийся тем, что манипуляции выполняются на сухом органе, по границе патологического образования и паренхимы селезенки делают разрез капсулы, производят диссекцию, формируя сильновогнутую раневую поверхность, производят лигирование наиболее крупных сосудов, затем начинают ушивать раневую поверхность «от дна», для этого накладывают несколько рядов непрерывных обвивных гемостатических швов, причем направление стежков перпендикулярно ходу трабекул или под углом к ним, и сближают раневые поверхности по типу створок устрицы, затем в проекции «створок» накладывают вторую группу гемостатических швов в виде широких сквозных П-образных швов, проходящих через обе створки устрицы.
| РАГИМОВ Г.С | |||
| Выбор способа гемостаза при повреждениях и очаговых поражениях селезенки, Хирургия журнал им | |||
| Н.И Пирогова, 2006, №5, с.42-45 | |||
| Способ резекции селезенки | 1987 |
|
SU1641285A1 |
| АПАРЦИН М.М | |||
| Хирургическая профилактика и способы коррекции послеоперационного гипоспленизма: Автореф | |||
| Дис…д-ра мед | |||
| наук | |||
| Перекатываемый затвор для водоемов | 1922 |
|
SU2001A1 |
Авторы
Даты
2010-04-27—Публикация
2008-09-24—Подача