Изобретение относится к медицине, в частности к оперативной урологии, и может быть использовано при лечении камней мочеточника, а также сужений мочеточника различной этиологии.
Известны способы этой операции, при которых стенку мочеточника, обычно переднюю, рассекают продольно (продольная уретеротомия) или поперечно (поперечная уретеротомия). Относительно преимущества каждого из приведенных способов операции среди авторов публикаций в специальной литературе мнения противоречивы.
Техника продольной уретеротомии, приведенная в руководстве «Оперативная урология» (Н.А.Лопаткин, И.П.Шевцов, 1986, с.162-163), состоит в выделении из поясничного доступа мочеточника в месте расположения патологического очага, фиксации его при помощи турникета, наложенного проксимальнее конкремента, и продольном рассечении его передней стенки достаточной длины для удаления камня. Проходимость мочеточника из нанесенного разреза проверяют введением катетера. После этого разрез стенки мочеточника ушивают тонкими узловыми кетгутовыми парамукозными швами. К ушитой ране мочеточника подводят целофаново-марлевый тампон и дренажную трубку на 2-3 дня.
Ряд авторов [1, 5, 7] сообщили о применении продольной уретеротомии, при которой стеноз мочеточника был отмечен у 30-50% оперированных. Другие авторы [2, 3, 6] отдавали предпочтение поперечной уретеротомии, после которой стеноз мочеточника имел место в 11% случаев операций. Наконец, третьи авторы [8], применив как продольную, так и поперечную уретеротомию, не видели особой разницы в исходах вмешательства после них.
Изучив гистотопографию брюшной части мочеточника у людей, мы установили, что соотношение мышечной и соединительной ткани в передней стенке органа составляет 1,9:1,0, в задней - 1,3:1,0, по латеральному краю и в среднем сужении - 1,0:1,6. В эксперименте на собаках было также установлено, что воспалительная реакция на операционную травму более резко выражена в тех отделах мочеточника, где превалирует мышечная ткань. Весьма вероятно, что именно с этими особенностями строения стенки мочеточника и особенностями воспалительной реакции на операционную травму и связаны нередко наблюдающиеся осложнения.
Для достижения результата изобретения, в частности предупреждения избыточного воспаления и рубцевания стенки органа, сужения канала мочеточника, нами предложена боковая (латеральная) уретеротомия, при которой слои стенки мочеточника рассекают по латеральному краю мочеточника, где превалирует соединительная ткань.
В эксперименте на 10 собаках выполнена продольная уретеротомия в среднем сужении мочеточника по его передней стенке (10 операций) и боковая уретеротомия в этом же отделе органа (10 операций).
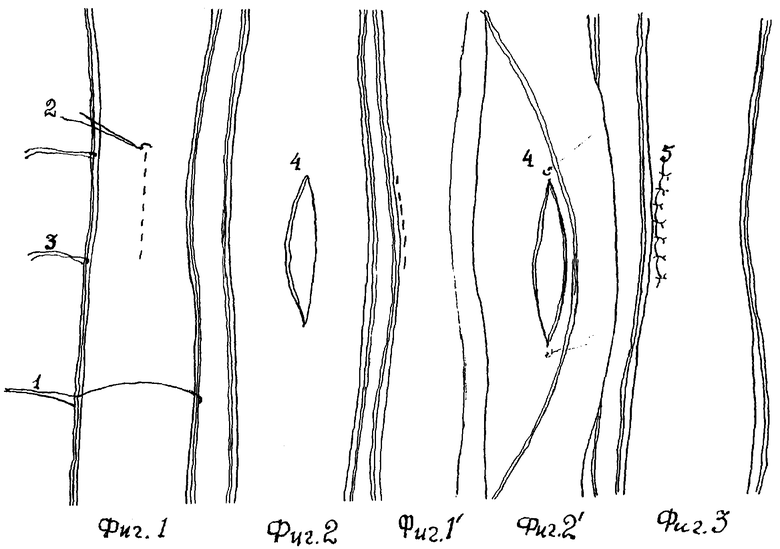
Изобретение поясняется чертежами. На фиг.1 изображен выделенный мочеточник в зоне среднего сужения и взят на лигатуру (1); на переднюю стенку органа наложен мышечно-адвентициальный шов-держалка (2); латеральные мочеточниковые сосуды взяты на две лигатуры-держалки (3); пунктиром изображены направление и локализация разреза стенки мочеточника. На фиг.2 представлен разрез (4) по передней стенке мочеточника (передняя продольная уретеротомия). На фиг.1' пунктирной линией изображено направление и расположение разреза при боковой уретеротомии в среднем сужении мочеточника. На фиг.2' представлен разрез стенки мочеточника (4) по латеральному краю кзади от латеральных сосудов и параллельно им; сосуды на лигатурах-держалках смещены в сторону и кпереди. На фиг.3 представлен микрохирургический мышечно-адвентициальный шов раны мочеточника.
Операции в эксперименте на собаках выполнялись под тиопенталовым наркозом. Доступ к мочеточнику осуществляли срединным или околосрединным разрезом в мезо- и гипогастральной области длиной 10-12 см; выделенный из забрюшинного пространства мочеточник удерживали на двух лигатурах (см. фиг.1, 1).В среднем сужении мочеточника (на уровне пересечения его с подвздошными сосудами) по передней стенке на ее середине (передняя уретеротомия) или по латеральному краю (боковая уретеротомия) накладывали мышечно-адвентициальный шов-держалку (2). При последнем способе операции латеральные мочеточниковые сосуды, расположенные в парауретеральной клетчатке, отводили подведенной под них лигатурой (3). Начиная от шва держалки, в дистальном направлении все слои стенки мочеточника рассекали (4) остроконечными глазными ножницами на протяжении 1-1,5 см (2-2,5 диаметра органа). При боковой уретеротомии рассекали стенку мочеточника кзади от латеральных сосудов, последние на двух лигатурах-держалках отводили в сторону и кпереди. Ушивали рану мочеточника микрохирургическим узловым мышечно-адвентициальным швом (5), применяя в половине опытов ампуллированный хромированный кетгут №000 или силиконовую нить (№4/0) на атравматической игле и используя при этом бинокулярную лупу с 4-кратным увеличением. Мочеточниковый катетер не применяли.
Сроки наблюдения в послеоперационном периоде составили 7, 14 дней, 1, 2, 3-6 мес. В эти сроки животным выполняли экскреторную урографию, хромоцископию. В конце срока наблюдения животных выводили из эксперимента, мочеточник в зоне вмешательства исследовали патоморфологически (окраска гематоксилин-эозином и по Ван Гизон).
В ближайшем и раннем послеоперационном периоде на рентгенограммах и при патоморфологических исследованиях оперированный мочеточник в проксимальных от зоны вмешательства отделах имел небольшое расширение у 3 животных с боковой уретеротомией и у 7 - с передней. У остальных животных, в том числе в поздние сроки, мочеточник имел нормальное анатомо-функциональное состояние.
При патоморфологических исследованиях оказалось, что в зоне шва при передней уретеротомии воспалительные инфильтраты в ближайшие и ранние сроки были более выражены по распространенности и клеточно-тканевой реакции, репаративные явления не завершались к 3-4 мес. наблюдения, тогда как к этим срокам рана по латеральному краю оказалась полностью зажившей во всех случаях.
Мочеточник оказался умеренно расширенным у одного животного с передней уретеротомией в срок 5 мес.
Таким образом, как передняя, так и боковая уретеротомия, выполненная в эксперименте в зоне среднего сужения мочеточника, обеспечивала хорошую и удовлетворительную функцию мочевыделительной системы как в ранние, так и в поздние послеоперационные сроки. Вместе с тем, по травматическому воздействию на стенку мочеточника более рациональной оказалась боковая уретеротомия.
ЛИТЕРАТУРА
1. Горелов С.И., Комяков Б.К., Иванов А.О. и др. Лечение больных с камнями единственной почки. // Материалы 1-й науч.-практич. конф. СПб, 1997. С.30-31.
2. Журавлев В.Н., Зырянов А.В., Баженов И.В. Эндоскопическая хирургия в лечении камней проксимального отдела мочеточника. // Материалы Юб. науч.-практ. конф. Екатеринбург, 2000. С.190-191.
3. Зырянов А.В. Особенности лечения больных камнями верхней и средней трети мочеточника. Автореф. дис ... к.м.н. М., 1995.
4. Лопаткин Н.А., Швецов И.И. (ред.). Оперативная урология. Л., 1986. С.163-163.
5. Терский П.П. Уретеролитотомия из мини-люмботомического межмышечного доступа по данным урологического отделения ГКБ СМП. // Актуальные вопросы хирургии, травматологии и ортопедии: Сб.науч.тр. - Владимир, 1999. С.68-70.
6. Douglas L.L., Wedderbura К., Rattray C.A. et al. // West Indian Med J. - 2003. - Vol.52. - N 2. - P.140-144.
7. Lamotte F., Isadifar V., Fontaine E. et al. // Treatment of ureteral calculi. // Prog. Urol. - 2000. - Vol.10. - N 4. - P.24-28.
8. Lent V., Stober R. Die quere ureterolithotomie. // Urologe Ausg. A. - 1980. - Vol.13. - N 3. - P. 145-146.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ МИКРОХИРУРГИЧЕСКОГО АНАСТОМОЗА БРЮШНОЙ ЧАСТИ МОЧЕТОЧНИКА | 2004 |
|
RU2274424C1 |
| Способ межмочеточникового анастомоза | 1991 |
|
SU1831324A3 |
| Способ анастомоза мочеточника | 1988 |
|
SU1648387A1 |
| СПОСОБ ФОРМИРОВАНИЯ ШВА ПРИ ПИЕЛОПИЕЛО- И ПИЕЛОУРЕТЕРОАНАСТОМОЗАХ | 2008 |
|
RU2369343C1 |
| СПОСОБ УРЕТЕРОЦИСТОАНАСТОМОЗА | 2017 |
|
RU2655123C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ НЕПРОТЯЖЕННОЙ СТРИКТУРЫ МОЧЕТОЧНИКА | 2024 |
|
RU2831664C1 |
| СПОСОБ ФОРМИРОВАНИЯ ДВУХРЯДНОГО ШВА ПРИ ПИЕЛОУРЕТЕРОАНАСТОМОЗАХ | 2014 |
|
RU2562708C1 |
| СПОСОБ МОЧЕТОЧНИКОВО-КИШЕЧНОГО АНАСТОМОЗА | 2006 |
|
RU2323690C1 |
| СПОСОБ ФОРМИРОВАНИЯ КОМПРЕССИОННОГО АНТИРЕФЛЮКСНОГО МОЧЕТОЧНИКОВО-ТОНКОКИШЕЧНОГО АНАСТОМОЗА НА ДРЕНАЖЕ | 2009 |
|
RU2392882C1 |
| СПОСОБ ПЕРЕСАДКИ МОЧЕТОЧНИКА | 2009 |
|
RU2415649C1 |
Изобретение относится к медицине, оперативной урологии, может быть использовано при лечении камней, сужений мочеточника. Продольно рассекают стенку мочеточника по латериальному краю мочеточника кзади от латеральных мочеточниковых сосудов и параллельно им. Разрез проводят в среднем сужении мочеточника. Ушивают раны микрохирургическими мышечно-адвентициальными швами. Способ позволяет предупредить избыточное воспаление и рубцевание стенки органа, сужение канала мочеточника. 3 ил.
Способ продольной уретеротомии, включающий продольное рассечение стенки мочеточника с последующим ушиванием раны микрохирургическими мышечно-адвентициальными швами, отличающийся тем, что разрез стенки проводят по латеральному краю мочеточника кзади от латеральных мочеточниковых сосудов и параллельно им в среднем сужении мочеточника.
| ЛОПАТКИН Н.А | |||
| и др | |||
| Оперативная урология | |||
| Пневматический водоподъемный аппарат-двигатель | 1917 |
|
SU1986A1 |
| Способ лечения стеноза дистального отдела мочеточника | 1985 |
|
SU1291132A1 |
| Способ анастомоза мочеточника | 1988 |
|
SU1648387A1 |
| DOUGLAS L.L | |||
| et all Transverse ureterotomy in open ureterolithotomy, West | |||
| Indian | |||
| Med | |||
| J., 2003, 52(2), 140-144. | |||
Авторы
Даты
2006-02-10—Публикация
2004-09-13—Подача