Изобретение относится к медицине, в частности к нейроинфекционной патологии, и может быть использовано для оценки поражения ЦНС при энцефалитах, менингоэнцефалитах, энцефаломиелитах у детей.
Проблема инфекционного поражения ЦНС является актуальной в детской нейроинфекционной патологии. Инфекционные заболевания ЦНС составляют до 60% всей нейроинфекционной патологии у детей и имеют тяжелые инвалидизирующие последствия. Диагностика выраженности поражения мозга является одной из важнейших составляющих диагностического процесса при этих заболеваниях, так как определяет тактику лечения больных в острый период заболевания, является основой для прогнозирования течения и исхода болезни. У детей формирование хронических и затяжных форм демиелинизирующих энцефалитов достигает 50% и обусловлено диагностическими трудностями, обусловленными стертостью клинической картины, особенно на начальных этапах развития симптоматики. Недостаточная информативность клинической симптоматики как при острых, так и при хронических формах поражения ЦНС диктует необходимость разработки новых методов диагностики тяжести поражения мозга. Характеристика тяжести поражения мозга складывается как из структурных, так и функциональных нарушений. Значительная распространенность демиелинизирующего поражения мозга по данным МРТ и минимальные клинические проявления на ранней стадии заболевания свидетельствуют об отсутствии параллелизма между ними. Степень нарушений функций мозга не всегда связана с выраженностью структурных поражений мозга, что требует дополнительного использования функциональных методов диагностики.
В последние годы исследованиям в этом направлении уделяется все большее внимание. Предложенные способы нейровизуализации - нейросонография, МРТ - позволяют определять размеры и характер выраженности повреждения мозга (А.С.Иова и соавт., 1997), однако не в состоянии оценить функциональную активность пораженных структур. Использование ЭЭГ в оценке степени поражения мозга дает возможность характеризовать преимущественно общую интегративную активность мозга, выявлять эпилептическую активность и диффузные изменения. У детей раннего возраста в раннюю стадию развития энцефалита ЭЭГ изменения могут быть неспецифическими или отсутствовать (Oliveira M.J.P., Carmo F.M.J., 2003). Методика соматосенсорных вызванных потенциалов головного мозга с традиционной рутинной регистрацией используется преимущественно у взрослых больных (В.В.Гнездицкий, 2001) для оценки внутримозговой проводимости и не включает сравнительную оценку амплитудных значений спинальных и корковых потенциалов.
Наиболее близким к предлагаемому способу оценки выраженности поражения мозга относится метод оценки ССВП у детей старшего возраста при японском энцефалите (Kalita J., Misra U.K., 2002). Авторы в раннем периоде заболевания исследуют ССВП как при стимуляции срединного, так и большеберцового нервов. Нарушения ССВП при энцефалите регистрируются в работе только у 5 из 42 больных в виде повышения латентностей коркового ответа Р40, что характеризует замедление проводимости по сенсорным проводникам центральной нервной системы.
Однако недостатком этого метода оценки поражения нервной системы при энцефалите является то, что используются только показатели изменения латентностей вызванных потенциалов, без учета абсолютных значений их амплитуд, а также относительных амплитудных показателей. Описанный способ не обеспечивает полной оценки нарушения функциональной активности корковых структур головного мозга. Известно, что латентность корковых ответов ССВП характеризует только проводящие свойства нервных структур и не отражает степень их активации, которая зависит от объема функционально активных образований и характеризуется амплитудой ответа.
Ликвидации указанных недостатков может помочь предлагаемый авторами способ оценки тяжести инфекционного поражения ЦНС у детей. Способ предусматривает для оценки тяжести измерять не только латентности вызванных потенциалов мозга, но и изменение соотношения амплитуд спинальных и корковых потенциалов, учитывая, что у детей спинальный потенциал поясничного утолщения регистрируется постоянно и минимально подвержен изменениям при энцефалитах.
Технический результат изобретения заключается в повышении информативной значимости ССВП и, соответственно, точности определения. Это достигается тем, что наряду со стандартной регистрацией и анализом латентностей ССВП мозга авторы оценивают тяжесть инфекционного поражения мозга у детей путем дополнительного определения амплитуды коркового потенциала Р37, сравнивают ее со спинальным потенциалом N22, вычисляют коэффициент нормированного показателя амплитуды (КНПА) по формуле 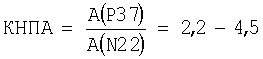 и при значении КНПА<2,2 диагностируют снижение функции, а при КНПА>4,5 - раздражение корковых структур.
и при значении КНПА<2,2 диагностируют снижение функции, а при КНПА>4,5 - раздражение корковых структур.
Дополнительный анализ амплитудных показателей ССВП является существенным отличием от известных способов. Стандартно принятый метод оценки ССВП включает анализ латентных периодов потенциалов, что характеризует состояние проводниковых структур мозга. Однако авторы установили, что инфекционное поражение головного мозга приводит к нарушению не только проводниковых структур, но и активности нервных центров, что вызывает изменение амплитудных значений потенциалов, зависящих от функциональной активности этих центров. Так гибель или временное отсутствие активации центров приводит к исчезновению или снижению амплитуды вызванных потенциалов. Раздражение этих структур при незначительном нарушении обменных процессов мозговой ткани проявляется повышением амплитуды вызванных потенциалов. Таким образом, оценка амплитудных значений ССВП позволяет определять выраженность нарушений мозговой деятельности и характер этих нарушений: выпадение или раздражение нервных структур.
Авторы показали большую роль амплитудных значений ССВП. В основу настоящей оценки положен установленный нами факт, что у детей, в противоположность взрослым, спинальный потенциал с поясничного утолщения N22 является достаточно стабильным (М=0,7 мкВ) и при энцефалитах остается интактным. Использование амплитуды N22 для сравнительной оценки изменения амплитудного значения коркового потенциала Р37 позволяет получать надежный коэффициент нормированного (по N22) показателя амплитуды, рассчитываемый по предлагаемой формуле 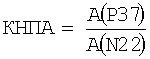 , где КНПА - коэффициент нормированного показателя амплитуды, А - амплитуда вызванного потенциала, и при значении КНПА<2,2 определяют функциональный дефицит, а при КНПА>4,5 - корковую дисфункцию.
, где КНПА - коэффициент нормированного показателя амплитуды, А - амплитуда вызванного потенциала, и при значении КНПА<2,2 определяют функциональный дефицит, а при КНПА>4,5 - корковую дисфункцию.
Использование дополнительного КНПА позволило в нашем способе повысить информационную значимость ССВП, так как изменения ССВП оценивается не только по показателю латентности, но и по показателю амплитуды. Нами обследовано 76 детей в возрасте от полугода до 16 лет с инфекцией ЦНС различной этиологии, включая герпетический и клещевой энцефалит, диссеминированный энцефаломиелит, менингоэнцефалит. Срок от момента заболевания до исследования ССВП составил от 1 недели до 4 лет. Исследование ССВП показало, что в 50% случаев имело место замедление проводимости по сенсорным путям спинного и головного мозга, что выражалось повышением времени центрального проведения (ВЦП) более 21 мс. У остальных 50% больных, показатели проводимости у которых были в норме, выявлено дополнительно нарушение КНПА в 65,7% в виде повышения коэффициента более 4,5 у 64% и понижения его ниже 2,2 у 36% больных. Таким образом, с учетом оценки не только показателей проводимости, но и амплитудных значений нарушения ССВП выявлено у 82,9% детей.
У 47% больных, у которых показатели латентности при инфекционном поражении ЦНС остаются неизмененными, нарушение дополнительно амплитудных значений по КНПА зарегистрировано в 65%.
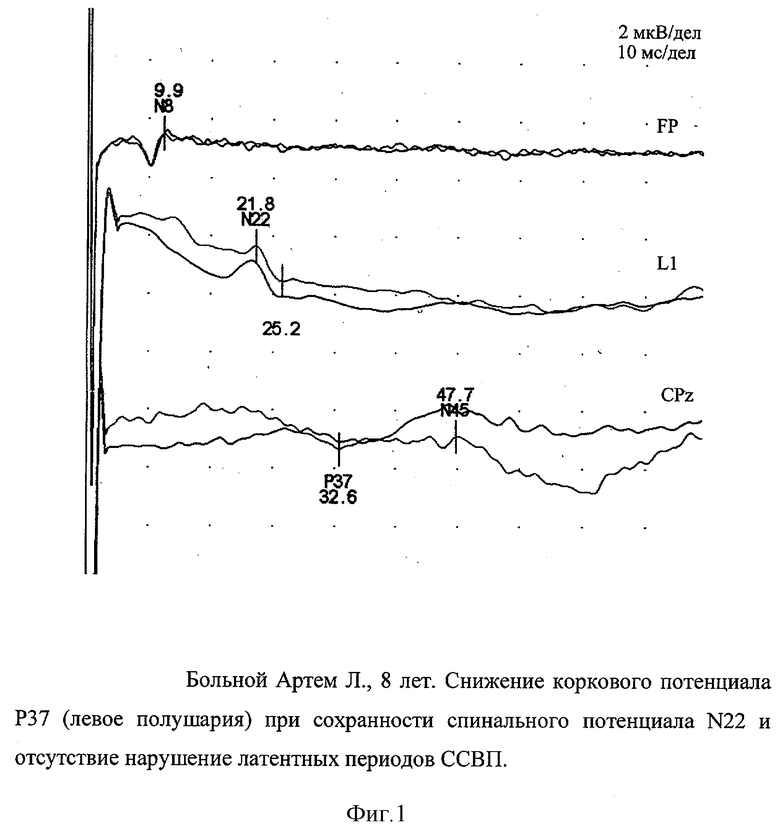
Предлагаемый способ осуществляется следующим образом. Исследование вызванных потенциалов мозга проводится по стандартной методике (Mauguiere F., Allison Т., Babilone С. et al., 1999) на 4-канальном приборе «Кипойнт» фирмы «Медтроник» (Дания-США). Стимулируются последовательно большеберцовые нервы с обеих сторон на уровне медиальной лодыжки. Регистрируются 3 ответа на соответствующих 3-х каналах прибора. На первом - периферический ответ N8 с большеберцового нерва на уровне подколенной ямки, на втором - спинальный потенциал с поясничного утолщения N22 над остистым отростком первого поясничного позвонка, на третьем - корковый потенциал Р37 над проекцией теменных долей мозга (Cpz по международной классификации). Регистрация потенциалов проводится в положении исследуемого лежа на кушетке в расслабленном состоянии. Интенсивность стимуляции нерва составляет от 10 до 50 мА и соответствует трехкратному сенсорному порогу или слабой активации мышцы, отводящей первый палец стопы, что соответствует движению пальца амплитудой около 1 см. В связи с низкими амплитудами потенциалов используется методика выделения потенциалов из шума: накапливаются 1000 сигналов, которые затем усредняются. Частота стимуляции нерва для усреднения ответа составляет 3 Гц. Для оценки воспроизводимости усредненных ответов регистрация повторяется с аналогичным усреднением второй серии 1000 ответов. Полученные ответы маркируются стандартными обозначениями, после чего рассчитываются их латентности и амплитуды (фиг.1).
Способ подтверждается следующими примерами.
Пример 1. Артем Л., 8 лет (21.12.92 г. рождения). Диагноз: клещевой энцефалит, первично-хроническое течение. Эпилепсия Кожевникова (миоклонический гиперкинез правых конечностей, лица; правосторонний гемипарез; генерализованные тонико-клонические приступы). Ребенок от 1-й беременности, 1-х срочных родов, протекавших без осложнений. Редко болел простудными заболеваниями. Физически и психомоторно развивался соответственно возрасту. В анамнезе факта присасывания клеща и употребления в пищу сырого козьего молока не наблюдалось. В конце июля 2001 г. впервые родители заметили неловкость движений в правой руке. В сентябре - октябре 2001 г. симптоматика нарастала, появилась неловкость при ходьбе в правой ноге, а также одиночные миоклонии, сопровождающиеся разгибанием правой руки, сгибанием правой ноги и сокращением мимической мускулатуры правой половины лица длительностью 2-4 с. 1-2 раза в день. С ноября 2001 г. частота, амплитуда и длительность миоклонии наросли. При поступлении в НИИДИ 04.12.2001 г. на 5 месяце от начала заболевания состояние ребенка расценивалось как тяжелое. В течение суток до 60-70 раз в дневное и вечернее время наблюдались серии миоклоний в правых конечностях продолжительностью от 30 с до 2 мин, а также генерализованные тонико-клонические приступы с частотой 1 раз в 2-3 недели. У больного при осмотре отмечались постоянные миоклонии языка, приводившие к расстройству речи. Сглаженность левой носогубной складки. Двусторонняя пирамидная недостаточность с явлением правостороннего гемипареза со снижением мышечной силы в проксимальных отделах до 2-3 баллов, а в дистальных - до 1-2 баллов. Глубокие рефлексы D≥S. Патологические стопные знаки: Россолимо, Бехтерева, Жуковского, Бабинского справа. Астереогноз в правой руке.
При проведении МРТ головного мозга от 27.02.2002 г. были выявлены выраженные атрофические изменения преимущественно левого полушария лобной, теменной, височной и затылочной долей с расширением боковых желудочков, больше справа и субарахноидальных пространств. Диагноз клещевого энцефалита был подтвержден на основании исследования ЦСЖ с выявлением РНК вируса методом ПЦР и антител класса G в ИФА.
Больной получал противовирусную, патогенетическую и противосудорожную терапию, в результате которой удалось в течение 3,5 мес добиться значительного уменьшения степени пареза, а также амплитуды, частоты и длительности миоклоний до 1-2 раз в сутки по 2-3 с и полного исчезновения эпилептических пароксизмов. Последующее диспансерное наблюдение установило, что прогрессирование заболевания не наблюдалось как клинически, так и по данным МРТ.
Исследование ССВП при стимуляции большеберцовых нервов показало, что проводящие свойства головного и спинного мозга нарушены не были: ВЦП составило 10,8 мс. Однако изменения ССВП выражались в значительном снижении амплитуды корковых ответов с наибольшими изменениями в левом полушарии. КНПА составил 0,14, что позволило оценить нарушения ССВП как выраженные, несмотря на отсутствие изменений латентностей Р37 (фиг.1). Именно дополнительный анализ амплитудных значений ССВП позволил к данным МРТ исследования установить снижение функциональной активности структурно-пораженных образований мозга.
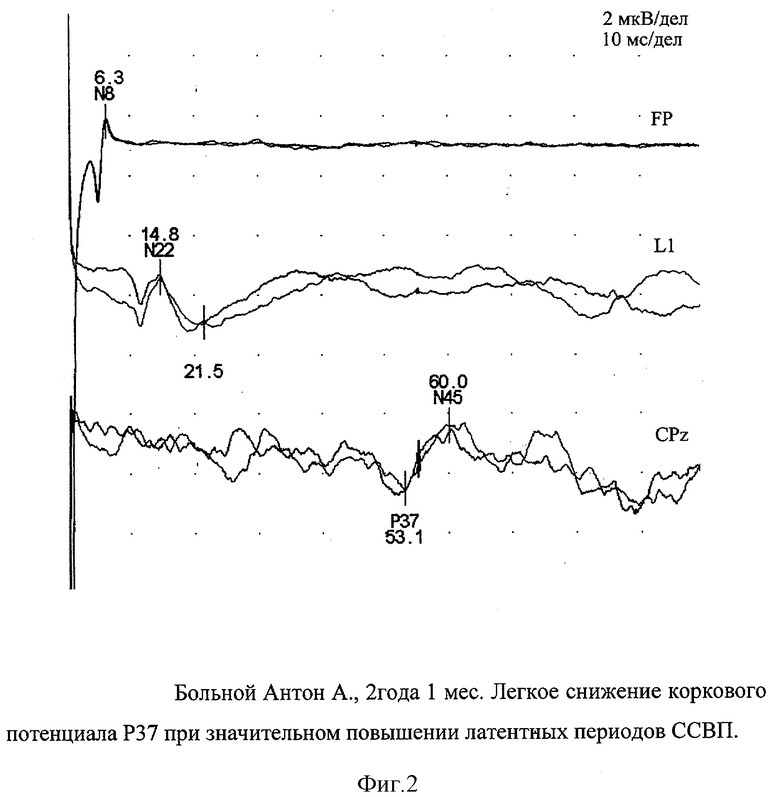
Пример 2. Антон А., 2 года 1 мес. (20.08.1997 г рождения), находился с клинике нейроинфекций НИИДИ с диагнозом: лейкоэнцефалит герпетической этиологии, хроническое течение. Спастический тетрапарез, псевдобульбарный синдром. Ребенок от 1-й беременности, 1-х срочных родов, до настоящего заболевания не болел, развивался по возрасту. Заболел в июне 1999 г. в возрасте 1 года 10 мес с подъема температуры до 39°С, сохранявшейся 3 суток, и развития последующего субфебрилитета в течение 10 дней. В первые сутки заболевания отмечалась однократная рвота. Постепенно со 2-й недели присоединилась шаткость походки, затруднение при еде: плохо жевал и глотал, ухудшилась речь. В последующие месяцы неврологическая симптоматика нарастала: перестал самостоятельно ходить, с трудом сидел, не говорил, плохо жевал и глотал. Диагноз энцефалита был установлен в августе 1999 г. на основании вирусологического обследования. В крови и ЦСЖ методом ПЦР был получен положительный результат на вирус простого герпеса. В крови методом ИФА антитела класса G к вирусу простого герпеса. На фоне проводимой в стационаре г.Улан-Уде терапии положительного результата получено не было, и для исключения диагноза объемное образование головного мозга больной был направлен в г.Санкт-Петербург. При поступлении в НИИДИ 05.09.1999 г. в неврологическом статусе выявлялись грубые нарушения: ребенок самостоятельно не сидел и не стоял, не играл в игрушки, отсутствовала речь, был негативен к окружающему, плохо понимал обращенную речь. Отмечалось расходящееся косоглазие, псевдобульбарный синдром (гиперсаливация, симптомы орального автоматизма, дисфагия, глоточные рефлексы живые). Мышечный тонус был повышен по экстрапирамидному типу. Глубокие рефлексы повышены S>D, клонусы стоп, патологические стопные знаки (симптом Бабинского, Россолимо). На МРТ головного мозга от 06.09.1999 г. выявлялось диффузное поражение белого вещества головного мозга по типу "бабочки" в виде гиперинтенсивного сигнала на Т2-взвешенном изображении (ВИ) и на FLAIR - импульсной последовательности (ИП) и гипоинтенсивные на Т1-ВИ с признаками отека в виде легкого сдавления боковых желудочков и отсутствия накопления контрастного вещества. При исследовании ЦСЖ повторно методом ПЦР выявлена ДНК вируса простого герпеса от 06.09.1999 г. На фоне проводимой этиотропной и патогенетической терапии (зовиракс, гормоны, актовегин, кавинтон, витамины и др.) наблюдалась медленная положительная динамика в виде уменьшения проявлений спастического тетрапареза и псевдобульбарного синдрома. Через 3 мес мальчик начал самостоятельно ходить и появилась речь. Постепенное восстановление неврологического дефицита отмечалось в течение последующих 3,5 лет. В январе 2003 г. в неврологическом статусе отмечалась лишь незначительная неврологическая симптоматика в виде неустойчивости в усложненной позе Ромберга и незначительной брадипсихии. На МРТ головного мозга, выполняемого с частотой 1 раз в год, также определялась положительная динамика, характеризующаяся уменьшением зон измененного сигнала в течение всего периода наблюдения. При исследовании ССВП через 3,5 года от начала заболевания (13.01.2003 г.) имело место сочетанное нарушение как латентного периода Р37, так и снижение амплитудных значений коркового потенциала. Так ВЦП было повышено до 47,4 мс, а КНПА снижен до 2,0 (фиг.2). Незначительное снижение КНПА показывает, что функциональная активность корковых структур грубо не изменена и, несмотря на выраженную задержку проводимости, функциональные возможности мозга в целом достаточные, что подтверждается положительной клинической динамикой.
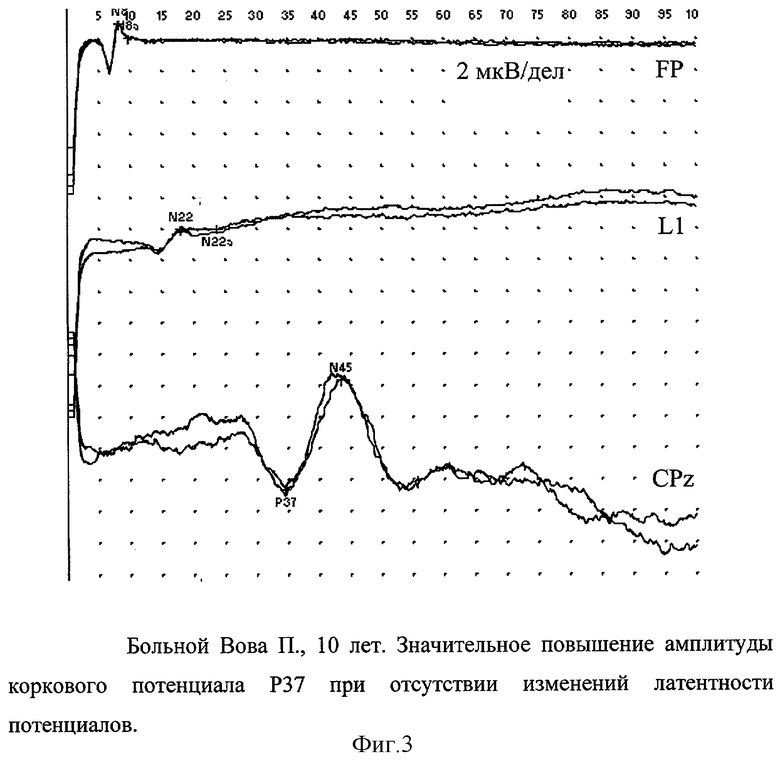
Пример 3. Вова П., 10 лет (24.02.1994 г. рождения).
Диагноз: Ветряночный энфцефалит. Мозжечковые нарушения.
Ребенок от 2-й беременности, 2-х срочных родов. В анамнезе - энурез до 7 лет, редкие простудные заболевания. Физически и психомоторно развивался по возрасту. 12.11.2004 г. заболел ветряной оспой с появления везикулярной сыпи на теле на фоне нормальной температуры. С 14.11. появилась головная боль, 15.11. - рвота 6 раз, усилилась головная боль. 16.11. симптоматика сохранялась. 17.11. (на 5 сутки ветряной оспы) появилась атаксия, выраженная слабость. Мальчик не мог самостоятельно стоять и ходить, нарушение речи. При поступлении в НИИДИ 17.11.2004 г. - состояние тяжелое в сознании, но вял и адинамичен. Речь скандированная. Нистагм горизонтальный в крайних отведениях. Атаксия в туловище и конечностях: не может самостоятельно стоять и ходить, пальце-носовую и коленно-пяточную пробы выполняет с интенцией. При исследовании ЦСЖ от 18.11. цитоз - 8·106 /л, белок - 0,126 г/л. Диагноз ветряночного энцефалита был установлен на основании клинических данных. На фоне проводимой этиотропной и патогенетической терапии (зовиракс, глиатилин, кавинтон, актовегин, преднизолон) улучшилось состояние с 19.11. в виде уменьшения сонливости, с 21.11. - улучшение речи, с 23.11. начал самостоятельно ходить. К моменту выписки (10.12.2004 г.) - практически полное восстановление движений и речи. Сохраняется лишь неустойчивость в усложненной позе Ромберга. ССВП показали отсутствие нарушений проводимости по сенсорным путям головного мозга: ВЦП в норме = 17 мс, однако дополнительно расчет КНПА показал его значительное повышение до 37,8 (фиг.3), что характеризует ирритативный характер поражения коры головного мозга и требует наблюдения за больным в рамках диспансерного контроля. Без дополнительной оценки КНПА ССВП можно оценить как без отклонения от нормы и недоучесть тяжесть поражения мозга.
Таким образом, авторами впервые предложен способ оценки степени выраженности поражения головного мозга по соотношению амплитуд коркового и спинального потенциалов. Рассчитываемый КНПА является дополнительным расчетным показателем к проводимым исследованиям ССВП, не требует дополнительного времени обследования, может использоваться при энцефалитах, энцефаломиелитах, энцефаломиелитах различной этиологии у детей для оценки поражения головного мозга. Способ может использоваться в инфекционных, неврологических стационарах, отделениях интенсивной терапии, неврологами в поликлиниках, восстановительных центрах, отделениях функциональной диагностики.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДОВ ВИРУСНЫХ ЭНЦЕФАЛИТОВ У ДЕТЕЙ | 2008 |
|
RU2372839C1 |
| Способ прогнозирования трансформации хронических диссеминированных энцефаломиелитов в рассеянный склероз у детей | 2020 |
|
RU2740243C1 |
| Способ прогнозирования исходов серозных менингитов у детей | 2015 |
|
RU2612539C2 |
| Способ выявления септической энцефалопатии путем регистрации вызванных потенциалов | 2023 |
|
RU2809915C1 |
| Способ нейрофизиологической диагностики сенсорной радикулопатии L5 у детей | 2022 |
|
RU2799253C1 |
| Способ прогнозирования риска развития энцефалопатии критических состояний у детей с инфекционными заболеваниями | 2020 |
|
RU2741929C1 |
| СПОСОБ ОЦЕНКИ ТЯЖЕСТИ ДЕТСКОГО ЦЕРЕБРАЛЬНОГО ПАРАЛИЧА (ДЦП) И ЗАДЕРЖЕК В ПСИХОРЕЧЕВОМ РАЗВИТИИ (ЗПРР) | 2014 |
|
RU2561290C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ОРГАНИЧЕСКИХ ПОРАЖЕНИЙ ЦНС У ДЕТЕЙ В ОСТРОМ ПЕРИОДЕ | 2017 |
|
RU2648215C1 |
| Способ диагностики поражений центральной нервной системы при профессиональной нейросенсорной тугоухости | 2022 |
|
RU2788644C1 |
| СПОСОБ ДИАГНОСТИКИ ФОРМИРОВАНИЯ ПОСТТРАВМАТИЧЕСКОГО ВЕГЕТАТИВНОГО СТАТУСА У БОЛЬНЫХ С ТЯЖЕЛОЙ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙ | 2007 |
|
RU2342069C1 |
Изобретение относится к области медицины, а именно к неврологии. Осуществляют регистрацию и исследование соматосенсорных вызванных потенциалов (ССВП). При этом проводят стимуляцию большеберцового нерва, регистрируют спинальный потенциал над остистым отростком первого поясничного позвонка и корковый потенциал над проекцией теменной доли. Определяют амплитуду N22 (A(N22)) спинального потенциала и амплитуду Р37 (А(Р37)) коркового потенциала. Рассчитывают коэффициент нормированного показателя амплитуды (КНПА) по формуле
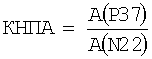
При значении КНПА<2,2 диагностируют снижение функциональной активности пораженных структур мозга, а при КНПА>4,5 - поражение коры головного мозга. Способ позволяет повысить достоверность оценки, что достигается за счет дополнительного определения амплитуды коркового потенциала. 3 ил.
Способ диагностики инфекционного поражения ЦНС у детей, включающий регистрацию и исследование соматосенсорных вызванных потенциалов (ССВП), отличающийся тем, что осуществляют стимуляцию большеберцового нерва, регистрируют спинальный потенциал над остистым отростком первого поясничного позвонка и корковый потенциал над проекцией теменной доли, определяют амплитуду N22 (A(N22)) спинального потенциала и амплитуду Р37 (А(Р37)) коркового потенциала, рассчитывают коэффициент нормированного показателя амплитуды (КНПА) по формуле
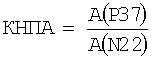
и при значении КНПА<2,2 диагностируют снижение функциональной активности пораженных структур мозга, а при КНПА>4,5 - поражение коры головного мозга.
| СПОСОБ ПРОГНОЗИРОВАНИЯ ТЕЧЕНИЯ И ИСХОДОВ ГЕРПЕТИЧЕСКОГО ЭНЦЕФАЛИТА У ДЕТЕЙ РАННЕГО ВОЗРАСТА | 2000 |
|
RU2173955C1 |
| ПРОМОТОР ГЕНА ЧЕЛОВЕЧЕСКОГО ЭНДОГЛИНА И ЕГО ПРИМЕНЕНИЕ | 1998 |
|
RU2230115C2 |
| WO 2004033690 A, 22.04.2004 | |||
| WO 2004040263 A, 13.05.2004 | |||
| LOGI F | |||
| et al | |||
| The prognostic value of evoked responses from primary somatosensory and auditory corteex in comatose patients - Clin Neurophysiol | |||
| Способ и приспособление для нагревания хлебопекарных камер | 1923 |
|
SU2003A1 |
Авторы
Даты
2007-03-20—Публикация
2005-04-20—Подача