Изобретение относится к медицине, к хирургии, а именно к урологии, и может быть использовано при хирургическом лечении заболеваний, связанных с нарушением проходимости пузырно-мочеточникового соустья.
Необходимость выполнения уретеровезикоанастомоза в урологической практике обусловлена многими заболеваниями: стриктура мочеточника, мегауретер, пузырно-мочеточниковый рефлюкс, мочекаменная болезнь и др. При хирургическом лечении этих заболеваний известны различные способы выполнения уретеровезикоанастомоза по антирефлюксной методике: операции Полетано-Лидбеттера, Грегуара и др. Особенностью этих операций является то, что для выполнения уретеровезикоанастомоза нужен адекватный хирургический доступ как к мочевому пузырю, так и к нижней трети мочеточника. Известен способ хирургического доступа к нижней трети мочеточника по Пирогову, включающий большой клюшкообразный разрез (длиной 15 см) в подвздошно-паховой области с переходом в надлонную (Оперативная урология / Под ред. акад. Лопаткина Н.А. и проф. И.П.Швецова. - Л.: «Медицина», 1986. - С.159). Такой доступ является весьма травматичным, так как связан с широким обнажением забрюшинного и предпузырного пространства и пересечением мышц, что часто приводит к послеоперационным осложнениям, длительным срокам лечения и реабилитации в послеоперационном периоде. Также высокотравматичны известные доступы Пфанненштиля (нижний поперечный разрез), Гибсона (Gibson), Тернер-Ворвика (надлобковый V-образный разрез), парамедиальный разрез, нижний срединный разрез, которые обеспечивают подход к нижней трети мочеточника и мочевому пузырю. Большие травмирующие разрезы, приводящие к послеоперационным осложнениям, нередко вызывают образование гематом и нагноение послеоперационных ран, что ведет к формированию грубых рубцов, т.е. к косметическому дефекту.
Для уменьшения травматичности операций предложены переменные доступы, включающие косые переменные разрезы без пересечения мышц передней брюшной стенки (Оперативная урология / Под ред. акад. Лопаткина Н.А. и проф. И.П.Швецова. - Л.: « Медицина», 1986. - С.160-161). Эти доступы широко используются при операциях на нижней трети мочеточника и являются наиболее простыми и малотравматичными для выполнения экстравезикальных способов уретеровезикоанастомоза (Комяков Б.К., Гулиев Б.Г. Хирургия протяженных сужений мочеточников / С.-Пб.: Диалект, 2005. - С.94). Однако использование в хирургической практике стандартных косопеременных операционных доступов к органам забрюшинного пространства все-таки сопровождается нанесением значительной операционной травмы, связанной с протяженным разрезом передней брюшной стенки и широким продольным расслоением мышц живота, что в свою очередь обуславливает выраженность послеоперационного болевого синдрома и связанное с этим ограничение подвижности больного, нарушения вентиляции легочной ткани и микроциркуляции органов и тканей, приводящие к утяжелению послеоперационного периода.
В настоящее время при операциях на органах забрюшинного пространства используют два принципиально отличных малоинвазивных подхода - лапароскопический и ретроперитонеоскопический. Известен доступ для выполнения уретеровезикоанастомоза с помощью лапароскопии (Степанов В.Н., Кадыров З.А. Атлас лапароскопических операций в урологии / М.: «Миклош», 2001. - С.84-90; Malcolm J. Coptcoat, Adrian D. Joyce / Laparoscopy in Urology // Oxford - 1993. - part 2. - P.143-156). Такой доступ менее травматичен, чем открытый, однако время проведения этой операции очень велико (3-6 часов), что ведет к послеоперационной травме внутренних органов, сравнимой с открытой операцией, за счет длительного пневмоперитонеума и создает большую вероятность послеоперационных осложнений. Кроме того, трансперитонеальный доступ нарушает целостность брюшины, что может привести к перитониту в случае несостоятельности анастомоза. Немаловажно также и то, что для проведения лапароскопии необходимы дорогостоящие оборудование и расходные материалы.
Наиболее близким к заявляемому является способ хирургического доступа для выполнения уретеровезикоанастомоза, включающий косой разрез кожи в подвздошной области, рассечение апоневроза наружной косой мышцы живота, разведение внутренней косой и поперечной мышц живота по ходу волокон, рассечение поперечной фасции живота, отведение брюшинного мешка медиально и выделение мочеточника, рассечение апоневроза прямых мышц живота и их разведение, смещение переходной складки брюшины кверху, обнажение и вскрытие передней стенки мочевого пузыря [SU 1225533, МКИ А61В 17/00, 1986 г.]. В этом способе выполняют разрез в подвздошной области длиной не менее 15 см с дугообразным продолжением над лоном до наружного края прямой мышцы противоположной половины живота (с целью увеличении доступа к пузырно-мочеточниковому сегменту). После этого операцию на пузырно-мочеточниковом сегменте производят со стороны подвздошной раны и вскрытого мочевого пузыря. Этот доступ обеспечивает все необходимые условия при манипуляциях на пузырно-мочеточниковом сегменте. Однако, несмотря на косопеременное формирование межмышечного раневого канала, травматичность этого доступа сохраняется высокой вследствие большого кожного разреза и широкого обнажения клетчаточных пространств.
Задача - снижение травматичности операции, сокращение сроков лечения и предупреждение послеоперационных осложнений.
Технический результат - создание условий для выполнения уретеровезикоанастомоза из малого разреза, снижение повреждения тканей передней брюшной стенки и малого таза.
Этот результат достигается тем, что в способе хирургического доступа для выполнения уретеровезикоанастомоза, включающем косой разрез кожи в подвздошной области, рассечение апоневроза наружной косой мышцы живота, разведение внутренней косой и поперечной мышц живота по ходу волокон, рассечение поперечной фасции живота, отведение брюшинного мешка медиально и выделение мочеточника, рассечение апоневроза прямых мышц живота и их разведение, смещение переходной складки брюшины кверху, обнажение и вскрытие передней стенки мочевого пузыря, авторы предлагают проводить разрез кожи по линии, соединяющей передневерхнюю подвздошную ость с верхним краем бугорка лобковой кости, начиная на 1-2 см латеральнее наружного края прямой мышцы живота и продолжая на 3-4 см в медиальном направлении, кожную рану смещать латерально с отслоением на протяжении 4-5 см подкожной клетчатки от апоневроза наружной косой мышцы живота, который рассекают на эту же длину, после разведения внутренней косой и поперечной мышц живота в рану установить ретроперитонеоскоп (РПС) и рассечь поперечную фасцию живота, отвести клинком РПС брюшинный мешок, формируя раневой канал в забрюшинное пространство, после чего выделить мочеточник, затем РПС поднять в кожную рану, которую клинком РПС сместить медиально и вниз до обнажения белой линии живота в надлонной области с отслоением на протяжении 4-5 см подкожной клетчатки от апоневроза прямой мышцы живота, который рассечь на 4-5 см по белой линии или трансректально, после чего развести прямые мышцы живота, переместить РПС в предпузырное пространство и отвести им переходную складку брюшины, формируя раневой канал к мочевому пузырю, затем обнажить и вскрыть переднюю стенку мочевого пузыря.
Формирование двух операционных раневых каналов (в забрюшинном и предпузырном пространствах) из одного малого разреза позволяет выполнить уретеровезикоанастомоз малотравматичным образом: для выделения мочеточника и экстрапузырного этапа имплантации мочеточника в мочевой пузырь используется первый раневой канал, а для интрапузырного этапа выполнения анастомоза используется преимущественно второй раневой канал. При этом повреждения тканей передней брюшной стенки и малого таза не превышают 4-5 см.
Место косого разреза кожи (по линии, соединяющей передневерхнюю подвздошную ость с верхним краем бугорка лобковой кости, начиная на 1-2 см латеральнее наружного края прямой мышцы живота и продолжая в медиальном направлении) и его длина (3-4 см) были выбраны авторами таким образом, чтобы из этого разреза с помощью РПС можно было выделить как стенку мочевого пузыря, так и нижнюю треть мочеточника, что необходимо для выполнения уретеровезикоанастомоза. Установка в рану РПС и его использование для формирования раневых каналов позволили полноценно выделить необходимые отделы мочеточника и мочевого пузыря без значительного повреждения окружающих их тканей.
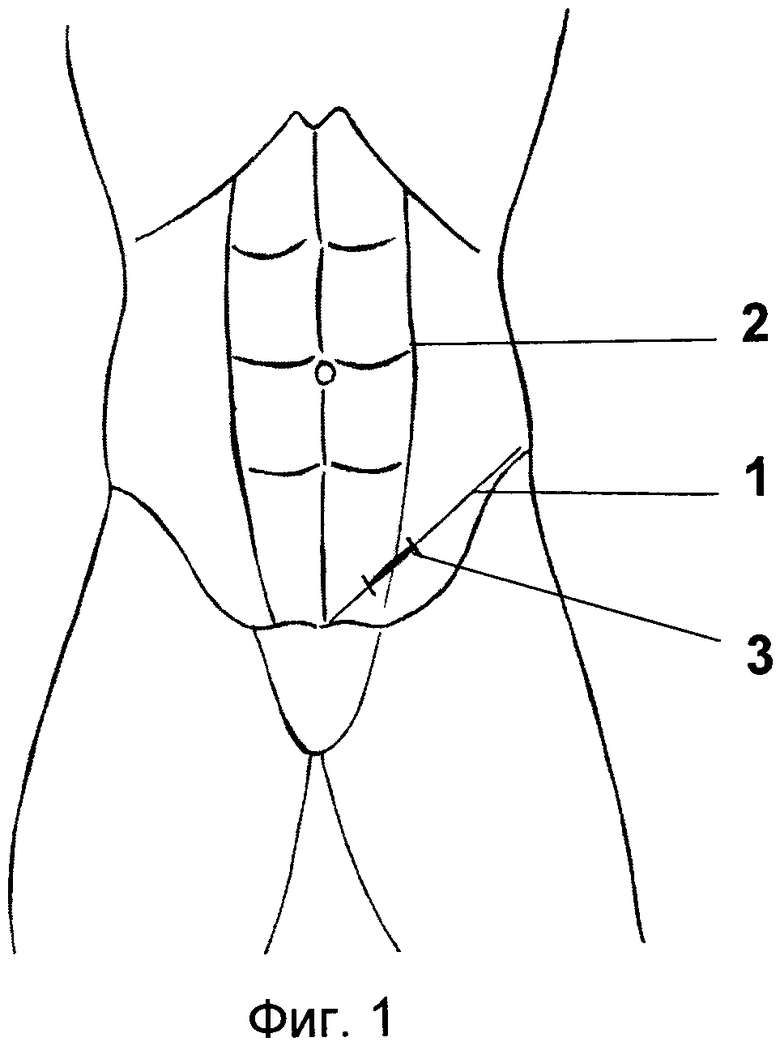
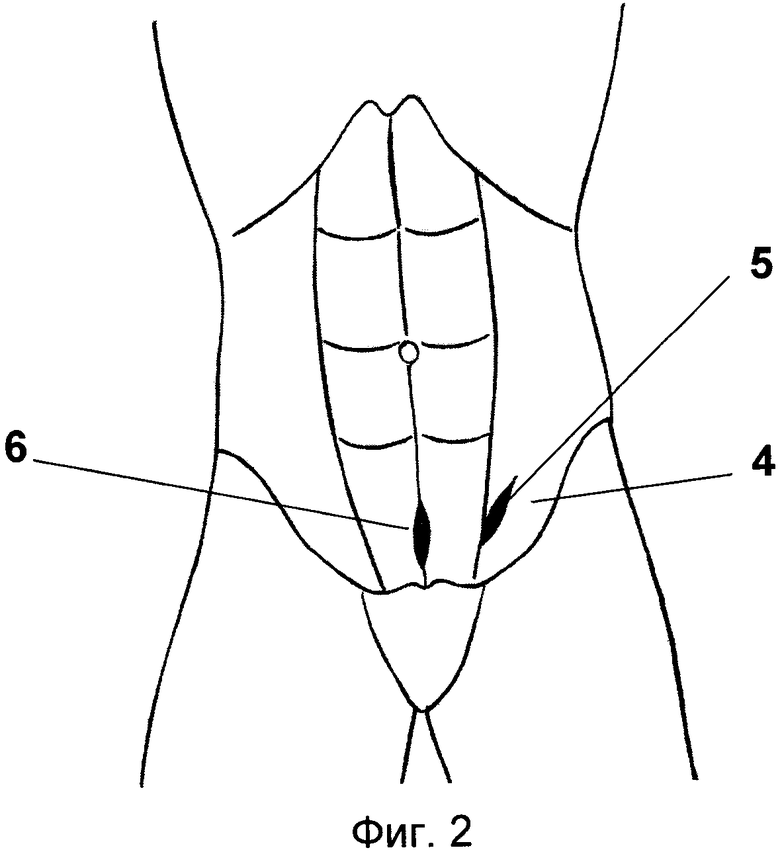
На чертежах изображены кожный разрез заявляемого доступа (фиг.1) и сформированные заявляемым способом раневые каналы (фиг.2).
Способ осуществляют следующим образом. Положение больного на операционном столе на спине с приподнятым ножным концом. Разрез кожи (фиг.1) по линии 1, соединяющей передневерхнюю подвздошную ость с верхним краем бугорка лобковой кости, начинают на 1-2 см латеральнее наружного края 2 прямой мышцы живота и продолжают на 3-4 см в медиальном направлении. Кожную рану 3 смещают латерально с отслоением на протяжении 4-5 см подкожной клетчатки от апоневроза наружной косой мышцы 4 живота (фиг.2), апоневроз обнажают и рассекают вдоль волокон на эту же длину. Тупо раздвигают вдоль волокон внутреннюю косую и поперечную мышцы живота и устанавливают в рану 3 клинок РПС. Рассекают поперечную фасцию живота и отводят медиально клинком РПС брюшинный мешок, формируя раневой канал 5 (фиг.2) в забрюшинное пространство. Тупым путем расслаивают собственно забрюшинную клетчатку, где находят и выделяют мочеточник до заднебоковой стенки мочевого пузыря, после чего РПС поднимают в кожную рану 3, которую клинком РПС смещают с отслоением на протяжении 4-5 см подкожной клетчатки от апоневроза медиально и вниз до обнажения белой линии живота в надлонной области. Апоневроз прямых мышц живота рассекают на 4-5 см или по белой линии или трансректально в зависимости от индивидуальных анатомических особенностей больного (ширина таза, выраженность подкожной клетчатки). Прямые мышцы живота разводят, перемещают РПС в предпузырное пространство и отводят им переходную складку брюшины кверху, формируя раневой канал 6 (фиг.2) к мочевому пузырю. Затем накладывают держалки на стенку мочевого пузыря и вскрывают мочевой пузырь. В дальнейшем имплантацию мочеточника в мочевой пузырь можно выполнить как со стороны раневого канала 5 в подвздошной области, так и со стороны раневого канала 6 в надлонной области по одной из известных методик наложения уретеровезикоанастомоза.
Таким образом, из одного кожного разреза 3 небольшой длины созданы два межмышечных раневых канала 5 и 6 к мочеточнику и мочевому пузырю. Для выделения мочеточника и экстрапузырного этапа уретеровезикоанастомоза используется раневой канал 5, а для интрапузырного этапа выполнения анастомоза используется преимущественно раневой канал 6, то есть создание этих двух операционных каналов обеспечивает полноценное выполнение уретеровезикоанастомоза при различных заболеваниях.
Уменьшение длины разреза, снижение повреждения тканей передней брюшной стенки и малого таза обеспечивают снижение травматичности операции, сокращение сроков лечения и предупреждение послеоперационных осложнений.
С 2005 г. выполнено 7 реконструктивных ретроперитонеоскопических операций по поводу стриктуры пузырно-мочеточникового соустья, мегауретера. Возраст больных от 20 до 38 лет. Средняя продолжительность операции составила 120 минут. Обязательным условием проведения операции считали дренирование верхних мочевых путей стентированием мочеточника. Послеоперационный койкодень сокращен до 6-7 суток. В ближайшем и отдаленном послеоперационном периоде у этих больных осложнений не наблюдали.
Клинический пример. Больная В., 18 лет, поступила в клинику урологии в плановом порядке с диагнозом: аномалия развития мочевой системы - стриктура пузырно-мочеточникового сегмента мочеточника, мегауретер слева. Операцию проводили с использованием оптического увеличения и комплекта инструментов для безгазовой микрохирургической ретроперитонеоскопии (http://www.uemz.ru/production/kidu/). Разрез в подвздошно-паховой области длиной 4 см, формирование раневого канала в забрюшинное пространство по заявляемому способу. При ревизии выявлены стриктура интрамурального отдела мочеточника и расширение мочеточника до 2,5 см. Из сформированного раневого канала выполнена резекция стриктуры мочеточника и проведена ретроперитонеоскопическая уретеропликация по Лопаткину с интраоперационной установкой мочеточникового стента. Формирование раневого канала к мочевому пузырю по заявляемому способу. Уретеровезикоанастомоз по Полетано-Лидбеттеру слева с использованием обоих сформированных раневых каналов. Ранний послеоперационный период без осложнений, пациентка выписана на 6-е сутки. Через 4 недели удален стент. Спустя 3 недели после операции приступила к учебе. Через 1 год после операции проведено комплексное стационарное обследование. Жалоб пациентка не имеет. Анализы крови и мочи в пределах нормы, клиренс-тесты в норме, проходимость уретеровезикального сегмента хорошая. Послеоперационные осложнения отсутствуют.
Таким образом, заявляемый хирургический доступ для выполнения уретеровезикоанастомоза создает вполне достаточные условия в ране для вмешательства на пузырно-мочеточниковом сегменте, позволяющие достигнуть основной цели - ликвидации обструкции пузырно-мочеточникового соустья при минимальной травматичности операции, при этом достигается снижение продолжительности пребывания больного в стационаре, уменьшение расхода лекарственных препаратов, хороший косметический эффект.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ доступа к тазовому отделу мочеточника | 1984 |
|
SU1225533A1 |
| СПОСОБ УДАЛЕНИЯ КАМНЕЙ В СРЕДНЕЙ ЧАСТИ МОЧЕТОЧНИКА | 1996 |
|
RU2146107C1 |
| СПОСОБ ДЕКОМПРЕССИИ КОРЕШКОВ КОНСКОГО ХВОСТА В ПОЯСНИЧНО-КРЕСТЦОВОМ ОТДЕЛЕ ПОЗВОНОЧНИКА ПЕРЕДНИМ НАДЛОБКОВЫМ ЗАБРЮШИННЫМ ДОСТУПОМ | 2002 |
|
RU2209044C1 |
| Способ хирургического лечения пациентов с сочетанной патологией почек, надпочечников и желчного пузыря | 2019 |
|
RU2720402C1 |
| СПОСОБ ПРЕДБРЮШИННОЙ ПАХОВОЙ ГЕРНИОПЛАСТИКИ ЧЕРЕЗ МИНИ-ДОСТУП | 2018 |
|
RU2705107C1 |
| Комбинированный способ оперативного лечения пациентов с локализованными формами рака предстательной железы и камнями средней и нижней трети мочеточника | 2022 |
|
RU2784592C1 |
| СПОСОБ РЕВИЗИИ НАПРЯЖЕННЫХ ГЕМАТОМ С ПРИЗНАКАМИ ПРОДОЛЖАЮЩЕГОСЯ ВНУТРЕННЕГО КРОВОТЕЧЕНИЯ ПРИ ТЯЖЕЛОЙ ТРАВМЕ ТАЗА | 2009 |
|
RU2393779C1 |
| Способ лапароскопической вагинопексии с помощью сетчатого импланта | 2017 |
|
RU2674235C1 |
| СПОСОБ РЕТРОПЕРИТОНЕОСКОПИИ ЗАБРЮШИННОГО ПРОСТРАНСТВА | 2003 |
|
RU2256411C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МЕТАСТАТИЧЕСКОГО ПОРАЖЕНИЯ ПАХОВО-БЕДРЕННЫХ И ПОДВЗДОШНЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ | 1999 |
|
RU2187256C2 |
Изобретение относится к хирургии и может быть использовано в урологии при лечении заболеваний, связанных с нарушением проходимости пузырно-мочеточникового соустья. Выполняют косой разрез кожи в подвздошной области по линии, соединяющей передневерхнюю подвздошную ость с верхним краем бугорка лобковой кости, начиная на 1-2 см латеральнее наружного края прямой мышцы живота и продолжая на 3-4 см в медиальном направлении. Кожную рану смещают латерально с отслоением на протяжении 4-5 см подкожной клетчатки от апоневроза наружной косой мышцы живота, который рассекают на эту же длину. Разводят внутреннюю косую и поперечную мышцы живота по ходу волокон. В рану устанавливают ретроперитонеоскоп (РПС). Рассекают поперечную фасцию живота. Клинком РПС отводят брюшинный мешок медиально, формируя раневой канал в забрюшинное пространство. Выделяют мочеточник. РПС поднимают в кожную рану. Смещают ее клинком РПС медиально и вниз до обнажения белой линии живота в надлонной области с отслоением на протяжении 4-5 см подкожной клетчатки от апоневроза прямой мышцы живота, который рассекают на 4-5 см по белой линии или трансректально. Разводят прямые мышцы живота. Перемещают РПС в предпузырное пространство. Отводят РПС в переходную складку брюшины кверху, формируя раневой канал к мочевому пузырю. Обнажают и вскрывают переднюю стенку мочевого пузыря. Способ позволяет создать условия для выполнения уретеровезикоанастомоза из малого разреза, уменьшить повреждения тканей передней брюшной стенки и малого таза. 2 ил.
Способ хирургического доступа для выполнения уретеровезикоанастомоза, включающий косой разрез кожи в подвздошной области, рассечение апоневроза наружной косой мышцы живота, разведение внутренней косой и поперечной мышц живота по ходу волокон, рассечение поперечной фасции живота, отведение брюшинного мешка медиально и выделение мочеточника, рассечение апоневроза прямых мышц живота, их разведение, смещение переходной складки брюшины кверху, обнажение и вскрытие передней стенки мочевого пузыря, отличающийся тем, что разрез кожи проводят по линии, соединяющей передневерхнюю подвздошную ость с верхним краем бугорка лобковой кости, начиная на 1-2 см латеральное наружного края прямой мышцы живота и продолжая на 3-4 см в медиальном направлении, кожную рану смещают латерально с отслоением на протяжении 4-5 см подкожной клетчатки от апоневроза наружной косой мышцы живота, который рассекают на эту же длину, после разведения внутренней косой и поперечной мышц живота в рану устанавливают ретроперитонеоскоп (РПС) и рассекают поперечную фасцию живота, отводят клинком РПС брюшинный мешок медиально, формируя раневой канал в забрюшинное пространство, используя его для выделения мочеточника, затем РПС поднимают в кожную рану, которую клинком РПС смещают медиально и вниз до обнажения белой линии живота в надлонной области с отслоением на протяжении 4-5 см подкожной клетчатки от апоневроза прямой мышцы живота, который рассекают на 4-5 см по белой линии или трансректально, после чего разводят прямые мышцы живота, перемещают РПС в предпузырное пространство и отводят им переходную складку брюшины кверху, формируют раневой канал в предпузырном пространстве к мочевому пузырю, затем обнажают и вскрывают переднюю стенку мочевого пузыря.
| Способ доступа к тазовому отделу мочеточника | 1984 |
|
SU1225533A1 |
| СПОСОБ ЛЕЧЕНИЯ ВРОЖДЕННОГО РАСШИРЕНИЯ МОЧЕТОЧНИКА У ДЕТЕЙ | 2003 |
|
RU2255677C1 |
| СПОСОБ УДАЛЕНИЯ КАМНЕЙ В СРЕДНЕЙ ЧАСТИ МОЧЕТОЧНИКА | 1996 |
|
RU2146107C1 |
| RU 2155540 С1, 10.09.2000 | |||
| Способ доступа к верхнему отделу мочеточника | 1983 |
|
SU1139423A1 |
| Вентиль для пневматических камер | 1938 |
|
SU57496A1 |
| ЖУРАВЛЕВ В.Н | |||
| и др | |||
| Хирургические доступы при малоинвазивной открытой ретроперитонеоскопии | |||
| - Эндоскопическая хирургия, 2005, 1, 53-54 | |||
| ANDERSON K.R | |||
| et al | |||
| Laparoscopic lower urinary tract reconstraction, World.J.Urol., 2000, 18(5), 349-54. | |||
Авторы
Даты
2009-01-10—Публикация
2007-07-04—Подача