Изобретение относится к медицине, в частности к абдоминальной хирургии, и может быть использовано для выполнения органосберегающей операции при кистах, травматическом повреждении селезенки с целью сохранения функционально-активной паренхимы органа. Травма селезенки занимает среди всех повреждений брюшной полости первое место (Чарышкин А.Л., 2012, Подкаменев В.В., 2015; Шабунин А.В. с соавт., 2018). Первое место в структуре оперативных вмешательств на селезенки занимают ее травмы - 76%, на втором месте - паразитарные и солитарные кисты - 8% (Ганжий В.В. Кравец Н.С., 2015; Альмяшев А.З. 2016; Беляева О.А. с соавт., 2016).
В настоящее время, не смотря на уже разработанные и утвержденные в качестве клинических рекомендаций, методики органосохраняющих и органозаместительных операций, наиболее распространенной хирургической тактикой при повреждениях селезенки является выполнение спленэктомии (Усеинов Э.Б., 2006; Шапкин Ю.Г., 2006).
В сравнении с органосохраняющими операциями, после спленэктомии возникают негативные изменения как клеточного, так и гуморального звеньев иммунитета: снижается содержание моноцитов в крови, происходит уменьшение содержания иммуноглобулинов, различных фракций системы комплимента, интерлейкинов (Павловский М.П., 1986; В.В. Масляков 2012). Было показано преимущество использования, при наличии показаний, органосохраняющих операций относительно спленэктомии (Алексеев B.C., 1997; Абакумов М.М., 1998; Алимов А.И., 2005; Tokunada Y., 1995).
На сегодняшний день разработаны и внедрены в клиническую практику многочисленные варианты оперативных вмешательств на селезенке, начиная от классической, выполненной через срединный лапаротомный доступ, спленэктомии, заканчивая робот-ассистированными резекциями, с использованием физических методов гемостаза.
Уровень техники.
В литературе описано множество вариантов выполнения органосберегающих операций на селезенке, в том числе и различные варианты резекций. Резекция селезенки представляет собой операцию при которой происходит удаление поврежденной или патологически измененной части органа. В зависимости от показаний может быть выбран тот или иной способ резекции селезенки.
Так, например, известен способ резекции селезенки, заключающийся в выделении селезенки с сохранением сосудов ее верхнего полюса, перевязке магистральных стволов селезеночных артерии и вены в воротах органа, резекции нижних 2/3 органа по границе ишемии (Патент SU 1641285 А1 от 22.12.1987). Его недостатками является удаление большого объема паренхимы, оставляемая ткань селезенки лишена магистрального кровоснабжения, а также, остается открытым вопрос обработки оставшейся культи верхнего полюса селезенки.
Известен способ резекции селезенки, заключающийся в мобилизации органа, проведении и укладке лигатуры по междолевой борозде, перевязке сегментарных сосудов, резекции поврежденной части селезенки и перитонизации среза прядью большого сальника с сохраненным осевым кровоснабжением и последующей фиксацией прошиванием через ткань сальника и селезенки за круговую лигатуру (Патент RU 2113177 С1 от 16.11.1994). Его недостатками является использование пряди большого сальника с сохраненным кровоснабжением, что подразумевает изменение анатомии брюшной полости, более выраженный спаечный процесс, и как следствие риск развития кишечной непроходимости, также недостатком является риск развития гематомы в области примыкания пряди большого сальника к культе селезенки.
Известен способ резекции селезенки, заключающийся в выполнении гемостаза лигированием артерий второго порядка и круговым лигированием селезенки компрессионной клипсой из никелида титана прикрепленной дистальным концом к тракционной нити, свободный конец которой проводят наружу через просвет дренажной трубки, резекции поврежденного участка, фиксацией к культе селезенки пряди сальника (Патент RU 2334476 С1 от 23.04.2007). Недостатками данного способа являются использование пряди большого сальника с сохраненным кровоснабжением, что подразумевает изменение анатомии брюшной полости, более выраженный спаечный процесс, и как следствие риск развития кишечной непроходимости, риск развития гематомы в области примыкания пряди большого сальника к культе селезенки, а также, риск вторичной травматизации селезенки при удалении компрессионной клипсы.
Известен способ бескровной резекции селезенки, заключающийся в выделении и пересечении сосудов, питающих удаляемую часть селезенки, осуществлении радиочастотной абляции по границе резекции, под контролем УЗИ, путем погружения электрода в паренхиму селезенки с последующим рассечением паренхимы с помощью режущего инструмента (Патент RU 2675355 С1 от 06.06.2018). Недостатками данного способа является наличие на границе резекции зоны некроза культи селезенки до 0,5 см, а также необходимость наличия специальной аппаратуры для осуществления радиочастотной абляции.
На сегодняшний день в арсенале хирургов имеется достаточно много экспериментальных и прошедших клиническую апробацию методик, позволяющих успешно выполнить органосберегающие операции на селезенке. Однако ни одна из них не лишена недостатков. Они в свою очередь достаточно разноплановы, включая технологические, экономические и другие аспекты операции. Микрохирургическая техника открывает реальные возможности создания и выполнения принципиально новых способов в абдоминальной хирургии (Каган И.И., Третьяков А.А., 2015).
Прототип.В качестве прототипа авторами выбран способ атипичной резекции селезенки, разработанный Тарасенко С.В. с соавт в 2010 г. (Патент RU №2387387 С1 от 27.04.2010).
Суть способа заключается в следующем. Выполняется обработка раневой поверхности селезенки при ее атипичных резекциях, подразумевающая наложение гемостатических швов на раневую поверхность органа. Манипуляции выполняются на сухом органе, по границе патологического образования и паренхимы селезенки делают разрез капсулы, производят диссекцию, формируя сильновогнутую раневую поверхность, производят лигирование наиболее крупных сосудов, затем начинают ушивать раневую поверхность «от дна», для этого накладывают несколько рядов непрерывных обвивных гемостатических швов, причем направление стежков перпендикулярно ходу трабекул или под углом к ним, и сближают раневые поверхности по типу створок устрицы, затем в проекции «створок» накладывают вторую группу гемостатических швов в виде широких сквозных П-образных швов, проходящих через обе створки устрицы. Недостатком данного способа является обилие используемого шовного материала, в том числе и материала крупного диаметрального сечения, что предполагает выраженную травматизацию органа.
Раскрытие сущности изобретения Задача изобретения - разработка и анатомо-экспериментальное обоснование нового способа полюсной клиновидной резекции селезенки с использованием сквозного П-образного шва и микрохирургической техники или медицинского хирургического клея и микрохирургической техники при кистозном ее поражении и травме для сохранения функционально-активной паренхимы селезенки.
Новизна изобретения заключается в предложении нового способа полюсной клиновидной резекции селезенки, основанного на использовании сквозного П-образного шва и микрохирургической техники или медицинского хирургического клея и микрохирургической техники для восстановления анатомической целостности органа при кистозном ее поражении и травме. Технический результат
Техническим результатом, достигаемым заявленным изобретением, является обеспечение анатомической целостности селезенки при выполнении полюсной клиновидной резекции, за счет использования сквозного П-образного шва при глубине резекции до 2 см или медицинского хирургического клея при резекции глубиной более 2 см, с последующим наложением на капсулу селезенки однорядного узлового микрохирургического шва, без захвата паренхимы, под оптическим увеличением. Заявляемый способ характеризуется надежным гемостазом с минимальной травматизацией органа, точным послойным соприкосновением сшиваемых однородных слоев.
Сущность изобретения.
Суть методики заключается в следующем. Первым этапом осуществляется доступ к селезенке. Далее обрабатываются питающие оперируемый полюс кровеносные сосуды. Затем выполняется клиновидная резекция полюса селезенки под углом в 45°-60°. Далее выбирается один из двух способов восстановления анатомической целостности органа: механический либо комбинированный. При глубине резекции до 2 см используется механический способ восстановления анатомической целостности органа, при котором накладывается сквозной П-образный шов, с последующим наложением на капсулу селезенки узлового микрохирургического шва, под оптическим увеличением. При резекции глубиной более 2 см используется комбинированный способ восстановления анатомической целостности органа, при котором края оперированного полюса селезенки склеиваются медицинским хирургическим клеем, с последующим наложением на капсулу селезенки узлового микрохирургического шва, под оптическим увеличением.
Осуществление изобретения
После выполнения срединной или косой левой подреберной лапаротомии, селезенка мобилизуется в операционную рану. Далее проводиться перевязка и пересечение в воротах селезенки одной или нескольких ветвей селезеночной артерии с сопутствующими венами, соответственно месту повреждения (при повреждении нижнего полюса перевязываются нижние ветви, при повреждении верхнего полюса - верхние ветви селезеночных сосудов и короткие желудочные артерии). Затем выполняется клиновидная резекция таким образом, что иссекается клиновидный фрагмент полюса селезенки. Высота фрагмента должна составлять до  краниокаудалной длины органа. Основание резецированного фрагмента - часть поверхности полюса селезенки, покрытого капсулой. Боковыми стенками фрагмента в дорсо-вентральном направлении являются части висцеральной и париетальной поверхности селезенки.
краниокаудалной длины органа. Основание резецированного фрагмента - часть поверхности полюса селезенки, покрытого капсулой. Боковыми стенками фрагмента в дорсо-вентральном направлении являются части висцеральной и париетальной поверхности селезенки.
На основании выполненных нами экспериментальных резекций, под различными углами, на секционном материале, было установлено, что наиболее оптимальными являются углы резекции в 45°-60°. Так как, при таком объеме операции во время восстановления анатомической целостности органа не происходит чрезмерного натяжения капсулы селезенки и прорезывания швов. А также, выбор угла резекции в пределах данного диапазона позволяет обработать необходимый объем пораженной ткани.
Обнажившаяся паренхима селезенки осушается с помощью марлевых тупферов.
Далее выбирается один из двух способов восстановления анатомической целостности органа: механический либо комбинированный. Механический способ предполагает восстановление целостности посредством использования шовного материала. Показаниями к нему являются повреждения полюса селезенки, предполагающие резекцию глубиной до 2 см. Т.к. подобный объем резекции, не затрагивает крупные сосуды диаметром от 0,6 мм и более. При соблюдении данных условий в области резекции происходит плотное смыкание ткани селезенки без образования полостей, и как следствие, минимизируется риск развития внутриорганных послеоперационных гематом, служащих источником развития инфекционных осложнений. При выборе механического способа восстановления анатомической целостности органа образовавшиеся в ходе резекции селезенки края оперированного полюса сводятся друг с другом и фиксируются в сведенном состоянии сквозным П-образным швом. В качестве шовного материала используется полиэстер 5 Ph. Eur. - синтетический мультифиламентный шовный материал. Последний позволяет избежать прорезывания ткани селезенки и снижения прочности формируемого соединения. После сближения краев резецированного полюса селезенки выполняется восстановление анатомической целостности органа путем наложения на капсулу селезенки однорядного узлового микрохирургического шва. Особенность данного шва заключается в выполнении прецизионного сшивания краев капсулы селезенки под оптическим увеличением, без захвата в хирургический шов паренхимы селезенки. В качестве шовного материала используется Prolene W8706 6/0 75 см. После наложения однорядного узлового микрохирургического шва края капсулы селезенки должны быть герметично соединены друг с другом.
Комбинированный способ восстановления анатомической целостности органа выбирается в случаях, когда глубина резекции составляет более 2 см. Так как на основании проведенного нами макромикроскопического изучения 10 препаратов селезенки человека, установлено, что на глубине более 2 см от капсулы встречаются сосуды, диаметром более 0,6 мм в количестве от 4 до 6 на 1 см из расчета на единицу площади сечения ткани селезенки во фронтальной плоскости. Работа с сосудами данного диаметра предполагает более надежное обеспечения гемостаза, с целью снижения риска развития послеоперационного кровотечения и образования интраорганных гематом. Образовавшиеся в ходе резекции селезенки края оперированного полюса обрабатываются медицинским хирургическим клеем, в эксперименте был использован «Сульфакрилат». Клей наносится на паренхиму селезенки тонким слоем с помощью шприца, наиболее оптимальным для этой задачи является стандартный одноразовый шприц 1 мл. для инъекций инсулина. Расход хирургического клея «Сульфакрилат» составляет ориентировочно 0,6-0,7 мл., при условии работы с селезенкой, имеющей нормальные морфометрические характеристики. Далее края резецированного полюса сводятся друг с другом и фиксируются в сведенном состоянии мануальным способом на 10-15 секунд. Медицинский хирургический клей, в частности «Сульфакрилат», выполняет гемостатическую, бактерицидную и адгезивную функции. Далее капсула селезенки восстанавливается путем наложения однорядного узлового микрохирургического шва с помощью Prolene W8706 6/0 75 см под оптическим увеличением.
Технический результат достигается тем, что выполняется клиновидная резекция одного из полюсов селезенки под заранее выбранным углом. Затем производится сведение и фиксация оставшихся фрагментов оперированного полюса сквозным П-образным швом, либо с помощью медицинского хирургического клея. Далее накладывается однорядный узловой микрохирургический шов на капсулу под оптическим увеличением. Показаниями для выбора механического способа восстановления анатомической целостности органа служат резекции при травмах, кистах и других патологических состояниях глубиной до 2 см. Показания к комбинированному способу восстановления анатмической целостности - резекции, глубиной более 2 см.
Способ полюсной клиновидной резекции селезенки позволяет обеспечить сохранение селезенки, а также, надежный гемостаз с минимальной травматизацией органа.
Предлагаемым способом достигается улучшение результатов лечения заболеваний селезенки, так как обеспечивается надежный гемостаз, точное послойное соприкосновение сшиваемых однородных слоев, предотвращается прорезание паренхимы селезенки, сохраняется практически вся функционально-активная паренхима селезенки.
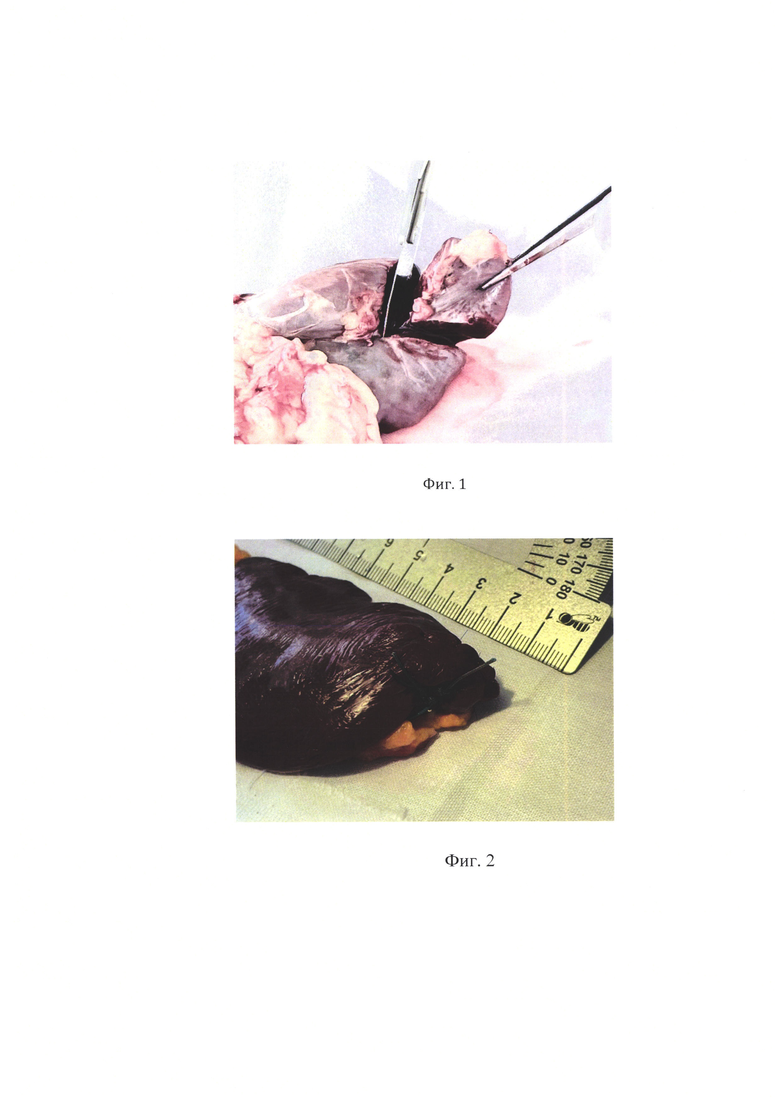
Примеры использования. На трупной селезенке мужчины 65 лет, умершего от причин, не связанных с патологией данного органа выполнена клиновидная резекция по описанной методике под углом в 60° (фиг 1). Далее выполнено ушивание оперированного полюса сквозным П-образным швом полиэстер 5 Ph. Eur. Затем наложен однорядный узловой микрохирургический шов на капсулу селезенки, материалом Prolene W8706 6/0 75 см, под оптическим увеличением в 4 раза (фиг 2). Каких-либо технических сложностей во время выполнения манипуляции не возникло.
На трупной селезенке женщины 63 лет, умершей от причин, не связанных с патологией данного органа выполнена клиновидная резекция по описанной методике под углом в 45°, аналогично как продемонстрировано на фигуре 1. Далее выполнено склеивание краев оперированного полюса медицинским хирургическим клеем «Сульфакрилат» (фиг 3). Затем наложен однорядный узловой микрохирургический шов на капсулу селезенки, материалом Prolene W8706 6/0 75 см, под оптическим увеличением в 4 раза (фиг 4). Каких-либо технических сложностей во время выполнения манипуляции не возникло.
На лабораторном кролике породы «Серый великан», под внутривенной анестезией выполнена косая левая подреберная лапаротомия, выполнена мобилизация селезенки в срединную рану (фиг 5), в толще желудочно-селезеночной связки выделены питающие верхний полюс сегментарные кровеносные сосуды (фиг 6), впоследствии перевязаны, пересечены. Далее выполнена клиновидная резекция верхнего полюса селезенки под углом в 60° (фиг 7). Далее выполнено ушивание оперированного полюса сквозным П-образным швом материалом Prolene W8706 5/0 75 см. Затем наложен однорядный узловой микрохирургический шов на капсулу селезенки, материалом Prolene W8706 6/0 75 см, под оптическим увеличением в 4 раза (фиг 8). Каких-либо технических сложностей во время выполнения манипуляции не возникло.
На лабораторном кролике породы «Серый великан», под внутривенной анестезией выполнена косая левая подреберная лапаротомия, выполнена мобилизация селезенки в срединную рану, в толще желудочно-селезеночной связки выделены питающие верхний полюс сегментарные кровеносные сосуды как продемонстрировано на фигурах 5 и 6, впоследствии перевязаны, пересечены. Далее выполнена клиновидная резекция верхнего полюса селезенки под углом в 60° как продемонстрировано на фигуре 7. Далее выполнено склеивание краев оперированного полюса медицинским хирургическим клеем «Сульфакрилат» (фиг 9, фиг 10). Затем наложен однорядный узловой микрохирургический шов на капсулу селезенки, материалом Prolene W8706 6/0 75 см, под оптическим увеличением в 4 раза (фиг 11). Каких-либо технических сложностей во время выполнения манипуляции не возникло.
Литература
1) Масляков В.В., Ермилов П.В., Поляков А.В. Виды операций на селезенке при ее травме // Успехи современного естествознания. - 2012. - №7. - С. 29-35.
2) Fashing M.D., Coowey D.R. Reimmunization and splenic autotransplatation a longterum of immunologia reaponae and survival following Pneumococcal challenge // J. Surg. Res. - 1980. - №449 - P. 591.
3) Zuidema G.D., Rutherford R.B., Ballinger W.F. The management of trauma. Third edition. 1999. W.B. Saunders Company, Philadelphia, Toronto, London 863 p.
4) Дибижев В.В. О сохраняющих операциях при подкапсульных повреждениях селезенки // Вестн. хирургии им. И.И. Грекова. - 1957. - №6. - С. 91-94.
5) В.В. Шапкин, А.Н. Шапкина, А.П. Пилипенко, О.Г. Полуши. Способ резекции селезенки // Тихоокеанский медицинский журнал, 2004, No. 1, р. 26-27.
6) Рагимов Г.С.Дифференцированный выбор способа гемостаза и тактики хирургического лечения травматических повреждений печени и селезенки: дис. д-р. мед. наук, наук: 14.01.17. - Махачкала, 2010. - 270 с.
7) Бордуновский В.Н. Пластическая хирургия селезенки и печени: автореф. дис.д-р. мед. наук, наук: 14.00.27. - Пермь, 1992. - 53 с.
8) СВ. Берелавичус, А.В. Смирнов, Д.А. Ионкин, А.Г. Кригер, Р.С Дугарова Робот-ассистированные и лапароскопические резекции селезенки при непаразитарных кистах // Хирургия. Журнал им. Н.И. Пирогова. - 2015. - №7. - С. 41-48.
9) Ибрагимов Р.А., Чикаев В.Ф., Бондарев Ю.В. и др. Алгоритм действий хирурга при повреждении селезенки // Казанский мед. журнал. - 2006. - №2. - С. 104-107.
10) Маховский В.В. Современные возможности и концепция обоснования органосохраняющих операций на селезенке // Мед. вестник Северного Кавказа. - 2006. - №1. - С. 54-57.
11) Вальтер В.Г., Одишелашвили Г.Д., Кутуков В.В. Гемостаз при операциях на селезенке // Анналы хир. гепатол. - 2000. - №2. - С. 267.
12) Казимиров Л.И., Горохов A.M., Ставицкая Н.Б. / Способ резекции селезенки. - Патент на изобретение №1641285 А1. 1987.
13) Апарцин К.А., Пак В.Е. / Способ резекции селезенки - Патент на изобретение №2113177 С1. 1994.
14) Gall F. P. Scheele J. Differentialindiskationen der Konservativen und operativen Behandlungsmoglichkeiten der Milzruptur// Langenbecks Arch. Chir. - 1986. - Vol. 369, S. 371-378.
15) Дамбаев Г. Ц., Гюнтер В.Э., Колесникова И.В., Хитрихеев В.Е. / Способ резекции селезенки. - Патент на изобретение № RU 2334476 С1. 2008.
16) Ионкин Д.А., Степанова Ю.А., Икрамов Р.З., Алимурзаева М. 3. / Способ бескровной резекции селезенки. - Патент на изобретение № RU 2675355 С1. 2018.
17) Вагнер Е.А., Урман М.Г. / Способ резекции селезенки. - Патент на изобретение №1641285 А1. 1987.
18) Пикин И.Ю., Нузова О.Б., Каган И.И. Органосохраняющие операции при повреждениях селезенки (обзор литературы) // Здоровье и Образование в XXI веке. - 2019. - №1. - С. 86-90.
19) Асланян А.А., Харченко В.Г., Асланян С.А. Устройство для наложения гемостатических швов на паренхиматозные органы // Хирургия. - 1984. - №7. - С. 25-29.
20) Zajo М., Rosati R. Le splennnectomie segmentaria. Utilita delle sutuzatric mecaniche lineari//MinervaChir. - 1989. - Vol.44. - №23-24. - P. 2367-2371.
21) Тарасенко С.В., Рахмаев Т.С, Копейкин А.А., Песков О.Д., Соколова С Н., Зайцев О. В. / Способ обработки раневой поверхности селезенки при ее атипичных резекциях. - Патент на изобретение №RU 2387387 С1. 2010.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ, ОСЛОЖНЕННОЙ КРОВОТЕЧЕНИЕМ И ПЕНЕТРАЦИЕЙ В ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ | 2015 |
|
RU2578354C1 |
| Способ хирургического лечения осложненной язвы двенадцатиперстной кишки | 2015 |
|
RU2618649C1 |
| Способ органосохраняющей операции на селезёнке | 2016 |
|
RU2649495C1 |
| СПОСОБ МОДЕЛИРОВАНИЯ ПОСТРЕЗЕКЦИОННОЙ ГИПОКАЛЬЦЕМИИ | 2014 |
|
RU2573381C2 |
| Способ лапароскопической резекции селезенки | 2021 |
|
RU2768591C1 |
| СПОСОБ УКРЫТИЯ КУЛЬТИ ПОЧКИ | 2011 |
|
RU2458641C1 |
| Способ ушивания почки П-образно-обвивным швом при резекции | 2024 |
|
RU2832043C1 |
| Способ зашивания раны паренхиматозного органа | 2015 |
|
RU2606181C1 |
| КЛЕЙ МЕДИЦИНСКИЙ | 1999 |
|
RU2156140C1 |
| СПОСОБ ИНТРАОПЕРАЦИОННОГО ОКОНЧАТЕЛЬНОГО ГЕМОСТАЗА НА ПЕЧЕНИ | 2016 |
|
RU2615729C1 |




Изобретение относится к медицине, а именно к абдоминальной хирургии, и может быть использовано для выполнения органосберегающей операции при кистах, травматическом повреждении селезенки. Выполняют клиновидную резекцию верхнего или нижнего полюса селезенки под углом 45-60°. Восстановление анатомической целостности органа осуществляют путем использования сквозного П-образного шва при глубине резекции до 2 см или медицинского хирургического клея «Сульфакрилат» при резекции глубиной более 2 см. Накладывают на капсулу селезенки однорядный узловой микрохирургический шов под оптическим увеличением. Способ позволяет обеспечить сохранение селезенки, надежный гемостаз с минимальной травматизацией органа и точным послойным соприкосновением сшиваемых однородных слоев. 11 ил., 4 пр.
Способ полюсной клиновидной резекции селезенки, включающий выделение, перевязку и пересечение кровеносных сосудов в области ворот селезенки, питающих оперируемый полюс, выполнение клиновидной резекции верхнего или нижнего полюса, отличающийся тем, что резекцию селезенки осуществляют под углом 45-60°, восстановление анатомической целостности органа осуществляют путем использования сквозного П-образного шва при глубине резекции до 2 см или медицинского хирургического клея «Сульфакрилат» при резекции глубиной более 2 см, с последующим наложением на капсулу селезенки однорядного узлового микрохирургического шва под оптическим увеличением.
| СПОСОБ ОБРАБОТКИ РАНЕВОЙ ПОВЕРХНОСТИ СЕЛЕЗЕНКИ ПРИ ЕЕ АТИПИЧНЫХ РЕЗЕКЦИЯХ | 2008 |
|
RU2387387C1 |
| Способ бескровной резекции селезенки | 2018 |
|
RU2675355C1 |
| Подвижная хлебопекарная печь | 1925 |
|
SU433A1 |
| CN 204181664 U, 04.03.2015 | |||
| ШАПКИН В.В | |||
| и др | |||
| "Способ резекции селезенки" Тихоокеанский медицинский журнал, no | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Прибор для получения стереоскопических впечатлений от двух изображений различного масштаба | 1917 |
|
SU26A1 |
| ОДИШЕЛАШВИЛИ Г.Д | |||
| Гемостаз при повреждениях печени, селезенки, почек и поджелудочной железы, автореферат диссерт., Москва, 1996, с.9-12 | |||
Авторы
Даты
2023-08-30—Публикация
2022-11-14—Подача