Изобретение относится к медицине, а именно к хирургии, и может быть применимо для лечения послеоперационных вентральных грыж живота.
Послеоперационные вентральные грыжи составляют до 20-26% от всех наружных грыж живота, занимая по частоте второе место после паховых. Результаты оперативного лечения послеоперационных вентральных грыж далеки от удовлетворительных. Несмотря на обилие методов пластики частота рецидивов пока достаточно высока и достигает 33-43% [1]. Наибольшие трудности возникают при лечении больных с большими и гигантскими вентральными грыжами. По данным И.Г.Гатаулина (1994) частота их рецидивов в 1,5 раза выше, чем при грыжах малого и среднего размеров. Основными причинами неудовлетворительных результатов являются технические и тактические ошибки при фиксации аллотрансплантата, развитие гнойных осложнений, наличие сопутствующих заболеваний, оказывающих неблагоприятное влияние на течение послеоперационного периода [2, 6]. Таким образом, с точки зрения хирургической тактики основным является вопрос месторасположения и способа фиксации эндопротеза [3].
Известен способ комбинированной герниопластики без вскрытия брюшной полости, предложенный Devlin в 1993 г. Сущность этого способа заключается в размещении эксплантата впереди мышечно-апоневротического слоя с минимальным натяжением краев грыжевого дефекта. Пальпаторно определяют размер грыжевого дефекта, иссекают рубец и подкожно-жировую клетчатку над грыжевым мешком, отступив на 4-5 см от края грыжевых ворот, рассекают переднюю стенку влагалища прямых мышц живота с обеих сторон, грыжевой мешок без вскрытия погружают в брюшную полость, затем сшивают медиальные края рассеченных листков влагалища прямых мышц живота, к латеральным краям рассеченных листков подшивают трансплантат [4].
Преимуществом данного способа пластики является отсутствие необходимости рассечения всех слоев передней брюшной стенки и вхождение в брюшную полость, в связи с чем уменьшается вероятность развития осложнений со стороны органов брюшной полости.
Однако способ имеет следующие недостатки: а) риск возникновения осложнений, характерных для подкожного расположения имплантата (серомы, гематомы, инфильтраты); б) невозможность применения данной пластики при послеоперационных вентральных грыжах с дефектом апоневроза более 10 см в поперечнике.
Наиболее близким к предлагаемому является способ Ramirez, предложенный в 1990 г. Идея способа - в пересечении сухожильной части наружной косой мышцы живота с двух сторон, что позволяет уменьшить ширину грыжевого дефекта. Первоначально мобилизуют грыжевой мешок и передние листки влагалищ прямых мышц живота до спигелиевых линий с обеих сторон. После этого по краю мышечной части m. obliquus abdominis externus ее сухожильная часть пересекается на всем протяжении от реберной дуги до подвздошной кости. Зону пластины целесообразно ограничить или с помощью лоскутов грыжевого мешка, или посредством большого сальника. Грыжевые ворота уменьшают швами, избегая большого натяжения. Затем следует эксплантация [5].
Преимущества данной пластики: позволяет укрепить переднюю брюшную стенку при больших и гигантских послеоперационных вентральных грыжах.
Недостатком данного способа является: 1) частое образование скоплений серозной жидкости вследствие пересечения множества лимфатических и кровеносных капилляров в результате отслойки подкожной жировой основы; 2) широкое соприкосновение жировой клетчатки с эксплантатом, что может приводить к отторжению эндопротеза и в дальнейшем - к рецидиву грыжи.
Задача изобретения - улучшить результаты лечения послеоперационных вентральных грыж и снизить количество рецидивов и осложнений.
Поставленную задачу осуществляют за счет того, что после продольного рассечения передних стенок влагалищ прямых мышц живота и отделения переднего листка апоневроза от прямых мышц живота до места прикрепления сухожильной части наружной косой, внутренней косой и поперечной мышц живота выполняют отсечение сухожильной части наружной косой, внутренней косой и поперечной мышц живота, сетчатый эндопротез помещают над прямыми мышцами и пришивают к сухожильной части наружной косой, внутренней косой и поперечной мышцам живота, медиальные апоневротические лоскуты передних стенок влагалищ ушивают между собой по срединной линии без натяжения.
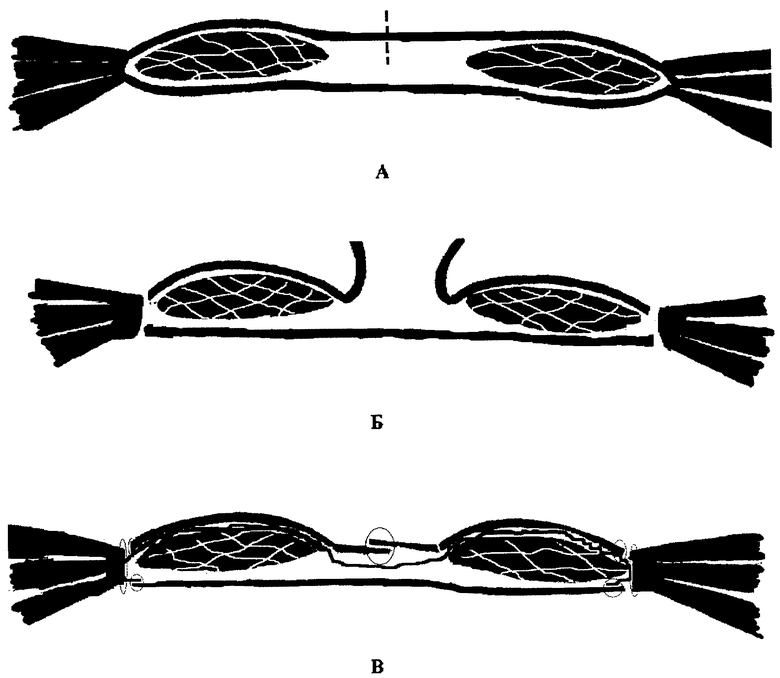
Предлагаемый способ схематически изображен на чертеже, где:
А - продольное рассечение передних стенок влагалищ, отделение передних листков апоневроза от прямых мышц живота;
Б - отсечение сухожильной части наружной косой, внутренней косой и поперечной мышц живота;
В - пришивание помещенного над прямыми мышцами имплантата в виде сетчатого эндопротеза к сухожильной части наружной косой, внутренней косой и поперечной мышцам живота и сшивание медиальных лоскутов переднего листка апоневроза прямых мышц живота.
Сущность изобретения заключается в следующем: двумя полуовальными разрезами иссекают излишки кожи и подкожно-жировой клетчатки над грыжевым мешком, отступив на 4-5 см от края грыжевых ворот, рассекают переднюю стенку влагалища прямых мышц живота с обеих сторон (поз.А), грыжевой мешок без вскрытия погружают в брюшную полость, отделяют передний листок апоневроза от прямых мышц живота до места прикрепления сухожильной части наружной косой, внутренней косой и поперечной мышц живота. Выполняют отсечение сухожильной части наружной косой, внутренней косой и поперечной мышц живота (поз.Б). Имплантат в виде сетчатого эндопротеза пришивают к сухожильной части наружной косой, внутренней косой и поперечной мышц живота. Ушивают между собой по срединной линии над прямыми мышцами медиальные лоскуты переднего листка апоневроза прямых мышц живота (поз.В) без натяжения. Перед ушиванием переднего листка апоневроза устанавливают вакуумный дренаж по Редону в подапоневротическое пространство. Кожную рану ушивают наглухо.
По методике Ramirez (группа сравнения) и по предлагаемому способу (исследуемая группа) было прооперировано по 11 больных. В группе сравнения у 4 (36%) больных образовалась серома с длительной экссудацией из раны в течение 14 дней. При ультрасонографии в подкожной клетчатке определялось скопление серозной жидкости в объеме от 60 до 90 мл, что требовало проведения множественных (3-5 раз) пункций. Дренажи удалялись на 7-9-й день. Инфильтрат в области послеоперационной раны наблюдался у одного (9%) больного. У одного (9%) больного отмечалось поверхностное нагноение послеоперационной раны, сетчатый эндопротез не удалялся. В исследуемой группе серома образовалась у двух (18%) пациентов с экссудацией из раны в течение 5-6 дней. При проведении контрольной ультрасонографии ограниченных скоплений серозной жидкости не наблюдалось. Дренаж был удален на 5-6-й день. Нагноений раны и инфильтрата в области послеоперационной раны в этой группе больных не наблюдалось.
Пример выполнения способа.
Больная Н., 51 год, история болезни № 618, госпитализирована 04.02.2008 г. в плановом порядке для оперативного лечения послеоперационной вентральной грыжи. Жалобы при поступлении на наличие грыжевого выпячивания в области старого послеоперационного рубца, периодически возникающие боли в области грыжевого выпячивания.
Из анамнеза известно, что три года назад больной была выполнена лапаротомия по поводу тупой травмы живота. Через полгода после операции отметила появление грыжевого выпячивания в области послеоперационного шва. Около 1,5 лет назад был эпизод ущемления грыжи, которую пациентка самостоятельно вправила. К врачам не обращалась. Грыжевое выпячивание постепенно увеличивалось в размерах, эпизоды ущемления повторялись.
Сопутствующие заболевания: ишемическая болезнь сердца, стенокардия напряжения II ФК, гипертоническая болезнь II степени.
Состояние при поступлении удовлетворительное. Кожные покровы и видимые слизистые бледно-розовые. Дыхание везикулярное, проводится по всем легочным полям, хрипов нет. АД - 130/90 мм рт.ст. Пульс - 74 в мин. Язык чистый, влажный. Живот мягкий, не вздут, не напряжен, асимметричный за счет грыжевого выпячивания, участвует в акте дыхания, безболезненный при пальпации во всех отделах. Симптомов раздражения брюшины нет. Кишечные шумы нормальной звучности. Физиологические отправления в норме. Локально: на передней брюшной стенке от мечевидного отростка до пупка имеется старый послеоперационный рубец. В верхней трети послеоперационного рубца определяется грыжевое выпячивание, размерами 17,0 на 1,0 см, безболезненное, мягко-эластической консистенции, вправимое в брюшную полость. Симптом «кашлевого толчка» положительный. 06.02.2008 г. Выполнена плановая операция: грыжесечение по предлагаемому способу. На операции: пальпаторно определены размер грыжевого дефекта 17×10 см, иссечен рубец и подкожно-жировая клетчатка над грыжевым мешком, отступив на 4-5 см от края грыжевых ворот, рассечена передняя стенка влагалища прямых мышц живота с обеих сторон, грыжевой мешок без вскрытия погружен в брюшную полость, отделен передний листок апоневроза от прямых мышц живота до места прикрепления сухожильной части наружной косой, внутренней косой и поперечной мышцы живота. Выполнено отсечение сухожильной части наружной косой, внутренней косой и поперечной мышц живота (поз.Б). Имплантат в виде сетчатого эндопротеза размерами 30×30 см пришит к сухожильной части наружной косой, внутренней косой и поперечной мышцам живота. Установлен вакуумный дренаж по Редону. Ушиты между собой по срединной линии над прямыми мышцами медиальные лоскуты переднего листка апоневроза прямых мышц живота (поз.В). Кожная рана ушита наглухо. Йод. Асс. Повязка.
Послеоперационный период протекал гладко. Рана зажила первичным натяжением, швы сняты на 8-е сутки.
Предлагаемый способ позволяет:
- снизить количество осложнений в раннем послеоперационном периоде (сером, нагноений, инфильтратов) на 50%, за счет отсутствия контакта эндопротеза с подкожно-жировой клетчаткой;
- выполнить пликацию прямых мышц живота, восстановить и укрепить белую линию живота за счет рассечения сухожильной части наружной косой, внутренней косой и поперечной мышц живота;
- выполнить пластику без натяжения больших и гигантских послеоперационных вентральных грыж без входа в брюшную полость.
Источники информации
1. Белоконев В.И. с соавт. Пластики брюшной стенки при вентральных грыжах комбинированным способом. Хирургия. 2000, 8. - С.24-26.
2. Егиев В.Н. Ненатяжная герниопластика. - М.: Медпрактика-М, 2002. - 148 с.
3. Ермолов А.С., Упырев А.В. и др. Особенности течения послеоперационного периода при различной технологии пластики грыж брюшной стенки // Новые технологии в хирургии грыж: Тез. докл. научно-практ. конференции. - Саратов, 2006. - С.6-9.
4. Devlin H.B. Managament of abdominal hernias. - London: Butterworths, 2000. - 430 р.
5. Ramirez O.M., Ruas E., Dellon L. 'Components separation' method for closure of abdominal-wall defects: an anatomic and clinical study // Plastic and Reconstructive Surgery. - 1990. - Vol.86. - № 3. - H.519-526.
6. Sauerland S. et al. // Ibib. - 2004. - Vol.8, № 1. - P.42-46.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ КОМБИНИРОВАННОЙ ПЛАСТИКИ БОЛЬШИХ ПОСЛЕОПЕРАЦИОННЫХ СРЕДИННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2009 |
|
RU2391052C1 |
| СПОСОБ КОМБИНИРОВАННОЙ ПЛАСТИКИ ГИГАНТСКИХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2009 |
|
RU2405494C1 |
| Способ пластики срединно-боковых послеоперационных вентральных грыж | 2023 |
|
RU2825698C1 |
| Способ ненатяжной пластики рецидивных вентральных грыж | 2020 |
|
RU2739679C1 |
| СПОСОБ АУТОПЛАСТИКИ БРЮШНОЙ СТЕНКИ ПРИ БОЛЬШИХ ЭПИГАСТРАЛЬНЫХ ГРЫЖАХ ПОСЛЕ ЛАПАРОТОМИЙ ПРИ ПАНКРЕОНЕКРОЗЕ | 2015 |
|
RU2587646C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2016 |
|
RU2618651C1 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖАХ | 2013 |
|
RU2546927C2 |
| Способ ненатяжной герниопластики послеоперационных вентральных грыж после операций доступом по Кохеру | 2021 |
|
RU2772218C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ГРЫЖ БЕЛОЙ ЛИНИИ ЖИВОТА | 1996 |
|
RU2134551C1 |
| Способ лечения послеоперационных вентральных грыж после операций доступом по Кохеру | 2021 |
|
RU2772220C1 |
Изобретение относится к медицине, а именно к хирургии, и может быть применимо для лечения послеоперационных вентральных грыж живота. После продольного рассечения передних стенок влагалищ прямых мышц живота и отделения переднего листка апоневроза от прямых мышц живота до места прикрепления сухожильной части наружной косой, внутренней косой и поперечной мышц живота отсекают сухожильную часть наружной косой, внутренней косой и поперечной мышц живота. Сетчатый эндопротез помещают над прямыми мышцами и пришивают к сухожильной части наружной косой, внутренней косой и поперечной мышцам живота. Медиальные апоневротические лоскуты передних стенок влагалищ ушивают между собой по срединной лини и без натяжения. Способ позволяет снизить количество осложнений в раннем послеоперационном периоде (сером, нагноений, инфильтратов) на 50% за счет отсутствия контакта эндопротеза с подкожно-жировой клетчаткой; - выполнить пликацию прямых мышц живота, восстановить и укрепить белую линию живота за счет рассечения сухожильной части наружной косой, внутренней косой и поперечной мышц живота; - выполнить пластику больших и гигантских послеоперационных вентральных грыж без входа в брюшную полость. 1 ил.
Способ хирургического лечения послеоперационных вентральных грыж, включающий пересечение сухожильной части наружной косой мышцы живота с двух сторон, отличающийся тем, что после продольного рассечения передних стенок влагалищ прямых мышц живота и отделения переднего листка апоневроза от прямых мышц живота до места прикрепления сухожильной части наружной косой, внутренней косой и поперечной мышц живота выполняют отсечение сухожильной части наружной косой, внутренней косой и поперечной мышц живота, сетчатый эндопротез помещают над прямыми мышцами и пришивают к сухожильной части наружной косой, внутренней косой и поперечной мышц живота, медиальные апоневротические лоскуты передних стенок влагалищ ушивают между собой по срединной линии без натяжения.
| СПОСОБ КОМБИНИРОВАННОЙ ПЛАСТИКИ БОЛЬШИХ И ГИГАНТСКИХ СРЕДИННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2006 |
|
RU2324427C2 |
| СПОСОБ ГЕРНИОПЛАСТИКИ БОЛЬШИХ И ГИГАНТСКИХ ПОСЛЕОПЕРАЦИОННЫХ ГРЫЖ | 2001 |
|
RU2215483C2 |
| ЕРМОЛОВ А.С.Новые технологии в хирургическом лечении срединных вентральных грыж | |||
| Ж | |||
| "Трудный процент", 2005, 10, 11 | |||
| Ненатяжная герниопластика | |||
| Под ред | |||
| В.Н.ЕГИЕВА | |||
| - М.: Мед | |||
| Практика, 2003, 182-187 | |||
| RAMIREZ O.M | |||
| et al | |||
| Componets separation method for closure of abdominal - wall defects; an | |||
Авторы
Даты
2010-06-20—Публикация
2009-02-26—Подача