Изобретение относится к области медицины, а конкретнее к области хирургии, а точнее к герниологии, и может быть использовано при хирургическом лечении больных с послеоперационными вентральными грыжами срединно-боковой локализации.
Увеличение количества лапаротомий и расширение объема оперативных вмешательств на органах брюшной полости (в частности, на печени и желчевыводящих путях) привело к увеличению количества послеоперационных грыж срединно-боковой локализации вследствие нарушения анатомо-физиологической целостности брюшной стенки.
Известно, что после лапаротомий с доступом к органам гепатопанкреатобилиарной зоны, операций в правой половине живота, высок риск развития послеоперационной срединно-боковой грыжи в области оперативного вмешательства.
Такие факторы, как послеоперационные осложнения с расхождением краев раны, пожилой возраст, химиотерапия, а также сопутствующие заболевания (гипопротеинемия, авитаминоз, онкологические заболевания, сахарный диабет и др.), могут привести к формированию грыж передней брюшной стенки. С возрастом у больных развивается дряблость и атрофия мышц, апоневрозы и фасции живота теряют прочность.
Ретромускулярная пластика передней брюшной стенки в настоящее время является наиболее физиологичным и надежным способом операции при грыжах срединной локализации. Обозначены, в том числе и в клинических рекомендациях, оптимальные методы пластики для срединных и боковых грыж, но остается открытым вопрос о пластике вентральных послеоперационных грыж срединно-боковой локализации. (Клинические рекомендации «Послеоперационная вентральная грыжа», 2017г.). Разработка оперативных приемов, минимизирующих травматизацию сосудисто-нервных пучков является актуальной задачей.
Известны способы герниопластики послеоперационных грыж передней и боковой стенок живота. В виду недостаточного количества информации о пластике срединно-боковых грыж в патенте рассмотрены наиболее применимые способы пластики передней брюшной стенки при срединных и боковых грыжах.
Известен способ лечения послеоперационных вентральных грыж после операций доступом по Кохеру, включающий в себя иссечение послеоперационного рубца, рассечение подкожной клетчатки, выделение грыжевого мешка из рубцовых сращений, погружение последнего без вскрытия в брюшную полость. Апоневроз наружной косой мышцы живота и передний листок влагалища прямой мышцы живота отделяют от подлежащих тканей до 9 ребра, далее сетчатый протез укладывают под апоневроз наружной косой мышцы живота, а нижний край протеза и боковые стороны фиксируют узловыми швами к апоневрозу внутренней косой мышцы живота, а оставшийся верхний край протеза фиксируют узловыми швами к наружной межреберной мышце, после чего накладывают узловые швы на передний листок влагалища прямой мышцы живота и апоневроз наружной косой мышцы живота. (Сердюков М.А., Кчибеков Э.А. RU 2772220 C1, дата публикации 18.05.2022г.)
Несмотря на выгодное расположение импланта в подапоневротическом пространстве, ввиду отсутствия прохождения в данной области крупных межреберных сосудов и нервов, при данном способе происходит пластика только боковой грыжи живота, что не подходит для пациентов, страдающих срединно-боковой вентральной грыжей.
Известен способ комбинированной пластики больших послеоперационных срединных вентральных грыж, включающий удаление грыжевого мешка и восстановление дефекта брюшины, продольное рассечение задних стенок влагалищ прямых мышц живота, отделение заднего листка апоневроза от прямых мышц живота до места прикрепления сухожильной части внутренней косой и поперечной мышцы живота выполняют отсечение сухожильной части внутренней косой и поперечной мышц живота. Медиальные апоневротические лоскуты влагалищ ушивают между собой по срединной линии, сетчатый эндопротез помещают под прямыми мышцами и пришивают к сухожильной части наружной косой мышцы живота без натяжения с обеих сторон. (Назарьянц Ю.А., Винник Ю.С., Петрушко С.И., Миллер С.В. RU 2391052 C1, опубл. 10.06.2010г.)
При выполнении данной пластики отсекаются места прикрепления внутренней косой и поперечной мышц, что приводит к атрофии данных мышц, снижению функциональности передней брюшной стенки. При данном способе происходит пластика только срединной грыжи живота, что не подходит для пациентов, страдающих срединно-боковой вентральной грыжей.
Также в качестве прототипа нами взят способ пластики больших и гигантских послеоперационных вентральных грыж по способу Novitski - Transversus Abdominis Muscle Release (TAR), являющийся «золотым» стандартом в лечении послеоперационных вентральных грыж, включающий удаление грыжевого мешка и восстановление дефекта брюшины, продольное рассечение задних стенок влагалищ прямых мышц живота, обнажение поперечной мышцы, ее отсечение. Тем самым готовится периперитонеальное пространство под ложе импланта. (Valentin Oprea, Victor Gheorghe Radu, Doru Moga, Chirurgia (Bucur). 2016 Nov-Dec, DOI: 10.21614/chirurgia.111.6.535.)
Недостатками прототипа являются:
- повреждение сосудисто-нервных пучков межреберных нервов и сосудов, что негатвино сказывается на дальнейшей инервации и кровоснабжении мышц передней брюшной стенки, определяет необходимость длительного дренирования ложа импланта, влияет на длительность послеоперационного периода;
- обширность площади ложа импланта, что увеличивает частоту развития осложнений в виде сером и гематом;
- опасность инфицирования скопившегося раневого отделяемого, формирования абсцессов и лигатурных свищей, что может приводить к отторжению эндопротеза и, в дальнейшем, к рецидиву грыжи.
Задача изобретения – улучшить результаты лечения пациентов с большими послеоперационными срединно-боковыми грыжами, за счет укрепления передней брюшной стенки и уменьшения степени натяжения белой линии живота.
Предлагаемое изобретение направлено на улучшение результатов хирургического лечения послеоперационных грыж срединно-боковой локализации.
Указанный технический результат достигается в изобретении тем, что после иссечения послеоперационного рубца, рассечения подкожной клетчатки, выделения грыжевого мешка из рубцовых сращений, погружения последнего в брюшную полость, по возможности без вскрытия, производится формирование ложа импланта. Выделяется пространство под апоневрозом наружной косой мышцы живота путем отделения от подлежащих тканей: сверху 9 ребро и снизу гребень подвздошной кости, сбоку от поясничной мышцы до задних листков прямых мышц живота. Вскрывается влагалище прямых мышц живота, препарируются ретромускулярное пространство прямых мышц живота с двух сторон. Чтобы объединить данные пространства в единое ложе импланта происходит отсечение сухожильной части внутренней косой мышцы живота с сохранением сухожильной части поперечной мышцы. Далее в сформированное ложе укладывается сетчатый имплант, выкроенный под размер ложа, фиксируется по периметру чрескожными трансапоневротическими швами.
Предложенный способ отличается тем, что при пересечении внутренней косой мышцы и сохранении сухожильной части поперечной мышцы объединяются подапоневротическое и ретромускулярные пространства, тем самым подготавливается оптимальное ложе для сетчатого импланта при пластике срединно-боковых грыж. Приведенные выше «Способ лечения послеоперационных вентральных грыж после операций доступом по Кохеру» (Сердюков М.А., Кчибеков Э.А. RU 2772220 C1, дата публикации 18.05.2022 г.) и «Способ комбинированной пластики больших послеоперационных срединных вентральных грыж» (Назарьянц Ю.А., Винник Ю.С., Петрушко С.И., Миллер С.В. RU 2391052C1, опубл. 10.06.2010г.) неэффективны при срединно-боковых грыжах, так как являются способами пластик только срединной или только боковой послеоперационных грыж. Прототип (пластика послеоперационных вентральных грыж по Novitski) может быть использован при лечении послеоперационных вентральных срединно-боковых грыж, но предбрюшинное расположение сетчатого импланта может приводить к предлежанию сетки к внутренним органам и спайкам с сеткой, а также в ходе подготовки ложа импланта пересекаются крупные сосудисто-нервные пучки, что приводит к увеличению частоты гематом и болевого синдрома в послеоперационном периоде.
В предлагаемой позиции имплант:
• не соприкасается с подкожно-жировой клетчаткой, тем самым снижается риск образования сером в послеоперационном периоде;
• не соприкасается с органами брюшной полости и с брюшиной, тем самым исключается риск спаек с внутренними органами;
• в ходе подготовки ложа для импланта не повреждаются крупные сосудисто-нервные пучки, снижается риск гематом в послеоперационном периоде, а также риск атрофии мышц, вследствие денервации.
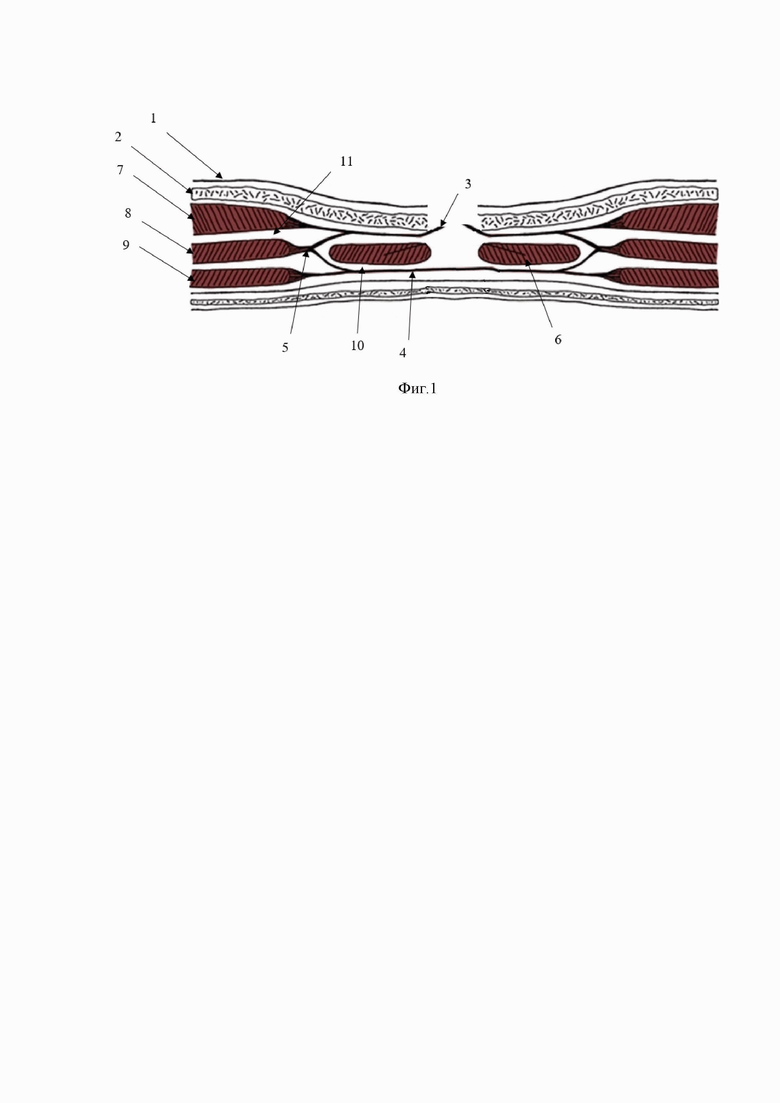
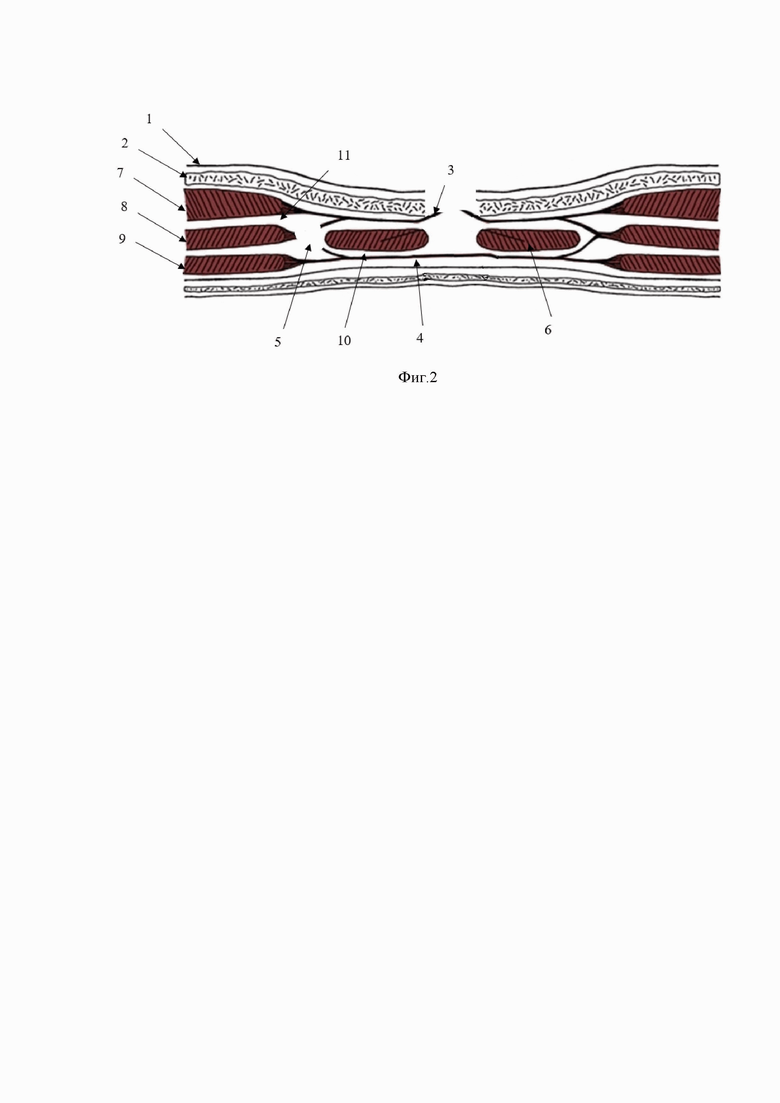
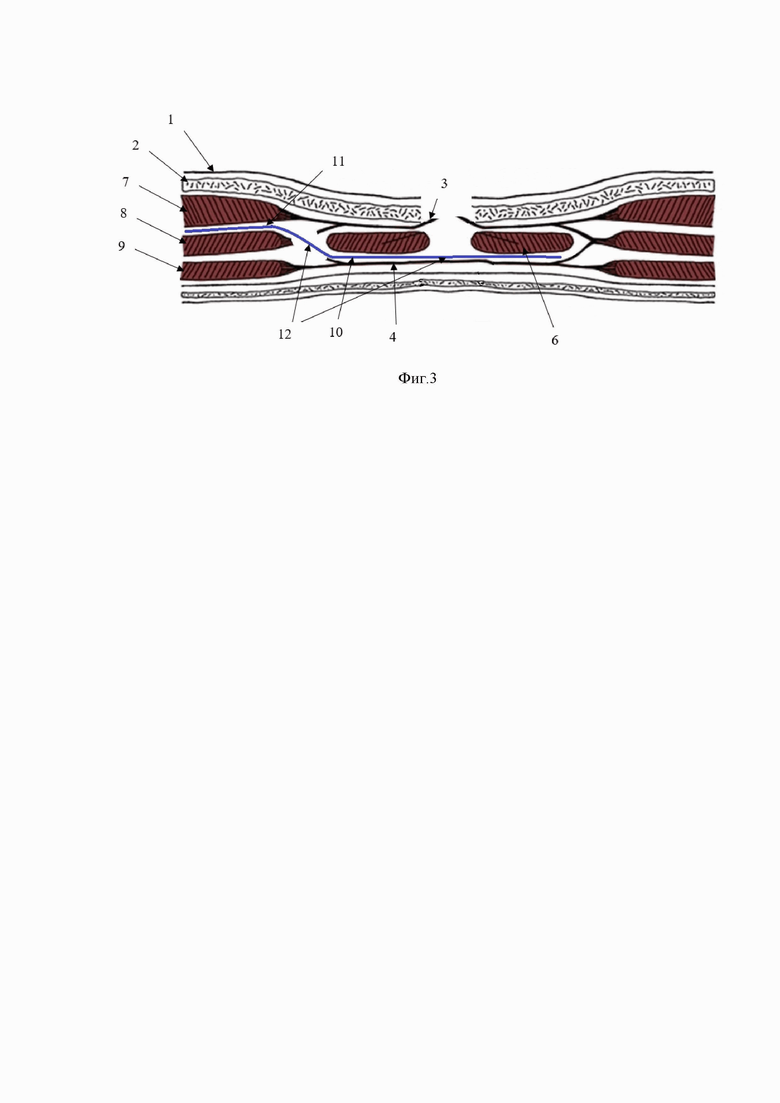
Способ поясняется графическим материалом. На фиг. 1 изображено рассечение кожи (1), подкожной клетчатки (2), переднего листка апоневроза прямой мышцы живота (3), подготовка ретромускулярного пространства (10). На фиг. 2 изображено пересечение сухожильной части внутренней косой мышцы живота (5), подготовка подапоневротического пространства (11) под наружной косой мышцы живота (7), объединение ретромускулярного (10) и подапоневротического пространства (11). На фиг. 3 изображено укладывание сетчатого импланта (12) в подготовленные ретромускулярное (10) и подапоневротическое (11) пространства.
1. Кожа.
2. Подкожная клетчатка.
3. Наружный листок апоневроза прямой мышцы живота.
4. Внутренний листок апоневроза прямой мышцы живота.
5. Сухожильная часть внутренней косой мышцы живота.
6. Прямая мышца живота.
7. Наружная косая мышца живота.
8. Внутренняя косая мышца живота.
9. Поперечная мышца живота.
10. Ретромускулярное пространство.
11. Подапоневротическое пространство.
12. Сетчатый имплант.
Способ позволяет надежно устранить дефект передней и боковой брюшной стенки, сохранить полноценную функцию передней брюшной стенки, снизить частоту рецидивов, улучшить процессы регенерации тканей в области пластики, уменьшить частоту послеоперационных осложнений и улучшить качество жизни больных в послеоперационном периоде, помимо реконструкции передней брюшной стенки, предусматривает сохранение полноценной функции передней брюшной стенки и позволяет ей эффективно участвовать в процессе дыхания
Предлагаемый нами способ прошел успешную апробацию в хирургическом отделении №1 КПХ ФГБОУ ВО Клиники СамГМУ МЗ РФ. Ниже приводятся результаты апробации.
Пример №1. Больной О. 69 лет, поступил в х/о №1 КПХ Клиник СамГМУ. Считает себя больным с 25.09.2020 г., когда по поводу гепатоцеллюлярного рака была выполнена анатомическая резекция печени J-образным доступом. Спустя некоторое время стал отмечать в положении стоя появление объемного образования в правой боковой области живота, которое с течением времени увеличилось. Консультирован хирургом Клиник СамГМУ, диагностирована большая срединно-боковая послеоперационная вентральная грыжа, рекомендовано оперативное лечение в объеме герниопластики сетчатым имплантом.
Иссечен послеоперационный J-образный рубец. Вскрыт многокамерный грыжевой мешок. Разделены сращения грыжевого мешка с большим сальником и петлями тонкой кишки. Под апоневрозом отпрепарирован большой грыжевой мешок, ушит и погружен в брюшную полость. Совокупные размеры грыжевых ворот: длина 25, ширина 35 см. Выделено и отделено от подлежащих тканей пространство под апоневрозом наружней косой мышцы живота сверху до 9 ребра и снизу до гребня подвздошной кости, сбоку от поясничной мышцы до задних листков прямых мышц живота. Вскрыто влагалище правой прямой мышцы живота. Препарировано ретромускулярное пространство. Вскрыто влагалище левой прямой мышцы, препарировано ретромускулярное пространство. Пересечено сухожилие внутренней косой мышцы. Подаповневротическое и ретромускулярные пространства объединены. Контроль на гемостаз и инородные тела. Сетчатый полипропиленовый имплант Pahamesh 30х30 см выкроен под размер ложа, размещен в подготовленном ложе, фиксирован по периметру чрескожными трансапоневротическими швами. Парапротезное пространство дренировано тремя аспирационными дренажами через контрапертуры. Послойные швы на рану с захватом передних стенок влагалищ прямых мышц. Ас. повязка.
Пациент выписан на 10 сутки. При контрольных осмотрах через 3, 6, 12 месяцев и 2 года, болевых ощущений нет, признаков рецидива нет, функция передней брюшной стенки не нарушена.
Пример №2. Больная С. 37 лет, поступила в х/о №1 КПХ Клиники СамГМУ с направительным диагнозом: Послеоперационная вправимая вентральная грыжа M2-4W3R0 L2W3R0. Из анамнеза: считает себя больной с 2020 года, когда была прооперирована по поводу ножевого ранения. Позже отметила наличие объемного образования слева от пупка. Консультирована хирургом СКДЦ Клиник СамГМУ, диагностирована большая срединно-боковая послеоперационная вентральная грыжа, рекомендовано оперативное лечение в объеме герниопластики.
Иссечен послеоперационный рубец, рассечена подкожная клетчатка, выделены и вскрыты два грыжевых мешка: один в околопупочной и надлобковой областях, другой в правой паховой области. Содержимое грыжевых мешков - пряди большого сальника, отделены от стенок грыжевых мешков и погружены в брюшную полость. Грыжевые мешки выделены до грыжевых ворот. Грыжевые ворота двух грыжевых мешков имеют перемычку шириной около 2 см. Она рассечена. Совокупный размер грыжевых ворот составил 35 см по длине и 20 см по ширине. В брюшной полости - выраженный спаечный процесс, петли тонкой и ободочной кишок не раздуты, верхний этаж вследствие спаечного процесса ревизии не доступен. Справа вскрыто влагалище прямой мышцы живота, препарировано ретромускулярное пространство. Слева ниже пупка прямая мышца отсутствует. Выше пупка препарировано ретромускулярное пространство. Пространство под апоневрозом наружной косой мышцы живота слева выделено от 9 ребра до гребня подвздошной кости и от поясничной мышцы до задних листков прямых мышц живота. Пересечена сухожильная часть внутренней косой мышцы живота с сохранением сухожильной части поперечной мышцы. Над лобком слева пересечены остатки прямой мышцы, подапоневротическое и ретромускулярное пространства объединены. Диастаз мышечно-апоневротических слоев составил около 15 см. Брюшная полость закрыта сшиванием задних листков влагалищ прямых мышц, а в нижней части - с использованием части грыжевого мешка. Иссечен избыток грыжевого мешка, остатки ушиты и погружены в брюшную полость. В сформированное ложе помешен сетчатый имплант Флексилнен 30х30 см, выкроенный под размер ложа, размещен в подготовленном ложе, фиксирован по периметру чрескожными трансапоневротическими швами. Через контрапертуры парапротезное пространство дренировано четырьмя аспирационными дренажами. Швы на рану. Ас. повязка.
Пациентке разрешено вставать на вторые сутки. Больная выписана на 8 сутки. При контрольных осмотрах через 3, 6, 12 месяцев и 2 года, болевых ощущений нет, признаков рецидива нет, функция передней брюшной стенки не нарушена.
Предлагаемым способом достигается улучшение результатов хирургического лечения больных с послеоперационными грыжами срединно боковой локализации, а именно:
• надежное устранение дефекта передней брюшной стенки;
• сохранение полноценной функции передней брюшной стенки;
• обеспечение оптимизации функций брюшной стенки, отсутствие высокого внутрибрюшного давления;
• снижение частоты рецидивов и послеоперационных осложнений;
• улучшение процессов регенерации тканей в области пластики;
• улучшение качества жизни больных в послеоперационном периоде;
• ликвидация диастаза за счет сшивания медиальных лоскутов заднего листка апоневроза прямой мышцы живота.
Указанные особенности операции являются условиями, улучшающими как процессы регенерации тканей в области пластики, так и результаты операции в целом, способствуя снижению риска послеоперационных осложнений, повышению качества жизни больных, помимо реконструкции передней брюшной стенки, предусматривает сохранение полноценной функции передней брюшной стенки и позволяет ей эффективно участвовать в процессе дыхания
Разработанный способ может широко применяться в практической работе хирургических отделений, в частности в герниологии.
Источники информации
1. Белоконев В.И. с соавт. Пластики брюшной стенки при вентральных грыжах комбинированным способом. Хирургия, 2000. 8. С.24-26.
2. Патент RU 2391052C1, МПК A61B 17/00, опубликован 11.01.2009.
3. Патент RU 2772220C1, МПК A61B 17/00(2006.01), A61F 2/00(2006.01), A61B 17/04 опубликован 2022.05.18.
4. Жебровский В.В. Монография: Хирургия грыж живота. 2005 г., с. 341.
5. Федоров В.Д., Адамян А.А., Гогия Б.Ш. Лечение больших и гигантских послеоперационных вентральных грыж. Хирургия 2000; 1: 11-14.
6. Valentin Oprea, Victor Gheorghe Radu, Doru Moga, «Transversus Abdominis Muscle Release (TAR) for Large Incisional Hernia Repair» Chirurgia (Bucur). 2016 - №6. – 535-540.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ КОМБИНИРОВАННОЙ ПЛАСТИКИ БОЛЬШИХ ПОСЛЕОПЕРАЦИОННЫХ СРЕДИННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2009 |
|
RU2391052C1 |
| Способ сочетанной пластики больших послеоперационных и рецидивных вентральных грыж | 2023 |
|
RU2822408C1 |
| Способ хирургического лечения больных с большими и гигантскими вентральными грыжами | 2019 |
|
RU2715095C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ ЖИВОТА | 2009 |
|
RU2391924C1 |
| Способ профилактики внутрибрюшной гипертензии при срединной вентральной герниопластике | 2016 |
|
RU2629803C1 |
| СПОСОБ ПРОФИЛАКТИКИ ОБРАЗОВАНИЯ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ У ПАЦИЕНТОВ ГРУППЫ ВЫСОКОГО РИСКА | 2024 |
|
RU2833156C1 |
| Способ ненатяжной пластики рецидивных вентральных грыж | 2020 |
|
RU2739679C1 |
| Способ внутрибрюшинной лапароскопической герниопластики при вентральных и послеоперационных грыжах | 2016 |
|
RU2634038C2 |
| СПОСОБ КОРРИГИРУЮЩЕЙ ПЛАСТИКИ ПРИ ГИГАНТСКИХ ПОСЛЕОПЕРАЦИОННЫХ ГРЫЖАХ С ДЕФИЦИТОМ ТКАНЕЙ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ | 2018 |
|
RU2684549C1 |
| СПОСОБ КОМБИНИРОВАННОЙ ПЛАСТИКИ ГИГАНТСКИХ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ | 2009 |
|
RU2405494C1 |
Изобретение относится к медицине, а именно к хирургии. После иссечения послеоперационного рубца рассекают подкожную клетчатку. Выделяют грыжевой мешок из рубцовых сращений. Погружают грыжевой мешок в брюшную полость. Выделяют пространство под апоневрозом наружной косой мышцы живота путем отделения его от подлежащих тканей: от 9 ребра до гребня подвздошной кости и от поясничной мышцы до задних листков прямых мышц живота. Вскрывают влагалище прямых мышц живота. Препарируют ретромускулярное пространство прямых мышц живота с двух сторон. Пересекают сухожильную часть внутренней косой мышцы живота с сохранением сухожильной части поперечной мышцы, при этом объединяя подапоневротическое и ретромускулярное пространства и формируя ложе импланта. В сформированное ложе укладывают сетчатый имплант, выкроенный под размер ложа. Фиксируют имплант по его периметру чрескожными трансапоневротическими швами. Способ позволяет устранить дефект передней и боковой брюшной стенки, сохранить полноценную функцию передней брюшной стенки, снизить частоту рецидивов, улучшить процессы регенерации тканей в области пластики, уменьшить частоту послеоперационных осложнений и улучшить качество жизни больных в послеоперационном периоде. 3 ил., 2 пр.
Способ пластики больших срединно-боковых послеоперационных вентральных грыж, включающий иссечение послеоперационного рубца, рассечение подкожной клетчатки, выделение грыжевого мешка из рубцовых сращений, погружение грыжевого мешка в брюшную полость, отличающийся тем, что выделяют пространство под апоневрозом наружной косой мышцы живота путем отделения его от подлежащих тканей: от 9 ребра до гребня подвздошной кости и от поясничной мышцы до задних листков прямых мышц живота; вскрывают влагалище прямых мышц живота, препарируют ретромускулярное пространство прямых мышц живота с двух сторон, пересекают сухожильную часть внутренней косой мышцы живота с сохранением сухожильной части поперечной мышцы, при этом объединяя подапоневротическое и ретромускулярное пространства и формируя ложе импланта; в сформированное ложе укладывают сетчатый имплант, выкроенный под размер ложа, фиксируют имплант по его периметру чрескожными трансапоневротическими швами.
| Способ хирургического лечения больных с большими и гигантскими вентральными грыжами | 2019 |
|
RU2715095C1 |
| Способ хранения силосного корма для скота | 1930 |
|
SU23684A1 |
| Казакова В.В | |||
| и др | |||
| Протезирующая пластика брюшной стенки в лечении пациентов со срединными грыжами живота/ Вестник новых медицинских технологий | |||
| Электронное издание | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| Кипятильник для воды | 1921 |
|
SU5A1 |
| Прибор с двумя призмами | 1917 |
|
SU27A1 |
| Carbonell A.M | |||
| et al | |||
| Posterior components separation during retromuscular hernia repair | |||
| Hernia | |||
| Станок для изготовления деревянных ниточных катушек из цилиндрических, снабженных осевым отверстием, заготовок | 1923 |
|
SU2008A1 |
Авторы
Даты
2024-08-28—Публикация
2023-09-15—Подача