Предлагаемое изобретение относится к медицине, а именно к разделу инфекционные болезни, и может быть использовано при прогнозировании повышенного риска развития тяжелой формы геморрагической лихорадки с почечным синдромом.
Геморрагическая лихорадка с почечным синдромом (ГЛПС) является ведущей природно-очаговой инфекцией в краевой патологии Башкортостана (РБ). Ежегодно в РБ заболевает ГЛПС 1,5-2,5 тысяч человек, что составляет 40-60% заболеваемости по Российской Федерации. ГЛПС - острое вирусное заболевание, характеризующееся системным поражением мелких сосудов, геморрагическим диатезом, гемодинамическими расстройствами и своеобразным поражением почек по типу интерстициального нефрита с развитием острой почечной недостаточности. Заболевание нередко протекает с опасными для жизни осложнениями - инфекционно токсическим шоком, острой почечной недостаточностью, кровоизлияниями в жизненно важные органы, ДВС-синдромом, спонтанными разрывами капсулы почек и др.
Вышеизложенное определяет необходимость разработки новых способов прогнозирования клинических вариантов ГЛПС на самых ранних стадиях развития заболевания.
Известны способы прогнозирования течения ГЛПС с использованием лейкоцитарного индекса интоксикации [А.Ю.Мартыненко. Стандартизация оценки степени тяжести и дифференциальная диагностика геморрагической лихорадки с почечным синдромом и лептоспироза Автореф. на соиск. … канд. мед. наук. - Новосибирск - 2001. - 25 с.].
Для прогноза тяжелого течения ГЛПС учитывают степень повышения миоглобина [Е.В.Вехова. Клиническое значение миоглобина сыворотки крови и прогноз тяжелого течения ГЛПС на основе методов многомерной статистики. Автореф. на соиск. … канд. мед. наук. - Санкт-Петербург - 2000. - 17 с.].
Существующие методы исследования не всегда позволяют оценить в начале олигурического периода заболевания степень тяжести и прогноз течения болезни. Генотипирование больных ГЛПС позволит определить индивидуальную предрасположенность к тяжелому течению болезни.
Прототипом изобретения является способ определения повышенного риска тяжелого течения ГЛПС с помощью генов цитокинов: фактора некроза опухоли и интерлейкина 1β [Т.А.Хабелова. Клинико-патогенетическое значение полиморфизма генов цитокинов и индуцибельной синтазы оксида азота у больных геморрагической лихорадки с почечным синдромом в Республике Башкортостан. Автореф. на соиск. … канд. мед. наук. - Москва - 2007. - 23 с.].
Однако при ГЛПС происходят не только сдвиги в иммунной системе, но и накопление эндотоксинов, а также нарушение выведения экзотоксинов. Выраженность симптомов интоксикации находится в прямой зависимости от степени тяжести заболевания. Методов по определению повышенного риска развития тяжелой формы ГЛПС, учитывающих индивидуальные особенности инактивации токсических веществ, не было.
Гены детоксикации ксенобиотиков контролируют биотрансформацию и выведение из организма эндогенных и экзогенных токсических соединений [Баранов B.C., Баранова Е.В., Иващенко Т.Э., Асеев М.В. Геном человека и гены «предрасположенности». (Введение в предиктивную медицину). - СПб.: «Интермедика», 2000. - 272 с.].
Задачей изобретения является разработка объективного, высокоинформативного способа прогнозирования риска тяжелого течения ГЛПС на основе молекулярно-генетических маркеров.
Технический результат - повышение точности критериев прогноза тяжелого течения ГЛПС за счет определения индивидуальных особенностей инактивации токсических веществ.
Предлагаемый способ осуществляется следующим образом. Из лимфоцитов периферической венозной крови выделяют ДНК, проводят ПЦР анализ полиморфных локусов CYP1A1 и GSTP1. При обнаружении гетерозиготного генотипа AG гена GSTP1 или комбинации генотипов CYP1A1 и GSTP1 в виде 1A2C/AG прогнозируют высокий риск развития тяжелой формы ГЛПС.
Материалом для молекулярно-генетического анализа служили образцы ДНК, выделенные из лимфоцитов периферической венозной крови. Кровь набирали в пробирки со стандартным консервантом (1 мл глюгицира) в соотношении 4:1. До выделения образцы крови хранили при температуре +4°С не более месяца. Для выделения ДНК использовался стандартный метод фенольно-хлороформной экстракции [Mathew С.С. The isolation of high of molecular weight eucariotic DNA // Methods in Molecular Biology / Ed. J.M.Walker. - New York., London. - 1984. - Vol.2. - P.31-34].
К 4-8 мл крови добавляли 40 мл холодного лизирующего буфера, содержащего 320 мМ сахарозы, 1% тритона Х 100, 5 мМ MgCl2, 10 мМ трис-HCl, рН 7,6. Ядра осаждали двойным центрифугированием при 4°С и 4000 об/мин (сначала в течение 20 минут, а затем в течение 10 минут после слива супернатанта и повторного добавления 10 мл лизирующего буфера). Полученный осадок ресуспензировали в 400 мкл буфера Soline EDTA (25 мМ EDTA, NaCl 5M, рН 8,0), добавляли 40 мкл 10% SDS и 30-40 мкл протеиназы К («Promega») до конечной концентрации 10 мг/мл. После перемешивания на шейкере инкубировали при 37°С в течение 10-12 часов.
Очистка ДНК от белков производилась с помощью экстракции лизата забуференным фенолом (200 мкл меркаптоэтанола на 50 мл фенола-Трис-HCl, рН 7,8), смесью фенол-хлороформа (1:1) и хлороформом (2 мл изоамилового спирта на 48 мл хлороформа). При этом фенол активно денатурирует белки, смесь фенол-хлороформа полностью ингибирует РНК-зную активность, в результате последней экстракции хлороформом из препарата ДНК удаляют остатки фенола. Экстракцию производили, смешивая лизат и растворитель до образования эмульсии. Разделение фаз проводили центрифугированием при 10000-12000 об/мин в течение 8-10 мин. Осаждение ДНК производилось добавлением двух объемов охлажденного 96% этанола. Осажденную ДНК дважды промывали 70% этанолом для очистки от солей, затем удаляли этанол из пробирки и подсушенный при комнатной температуре осадок ДНК растворяли в деионизированной воде. Раствор ДНК хранили при -20°С. Выделенную ДНК использовали для проведения полимеразной цепной реакции синтеза ДНК.
Анализ полиморфных локусов генов GSTP1 и CYP1A1 проводили методом полимеразной цепной реакции (ПЦР) синтеза ДНК на термоциклере «Терцик» производства компании «ДНК-технология» (г.Москва), в автоматическом режиме с использованием локусспецифических олигонуклеотидных праймеров.
Общая схема ПЦР была следующей. Реакционная смесь содержала 2.5 мкл 10× ПЦР-буфера (60 мM Tris-HCl (рН 8.5), 1,5 мМ MgCl2, 25 мМ KCl, 10 мМ 2-меркаптоэтанол, 0,1% тритон Х-100), 1.0 мкл смеси 5 мM dNTP («Сибэнзим»), примерно 200 нг геномной ДНК, 1 ед Taq-полимеразы 25 мкл, а также по 1.0 мкл соответствующих праймеров, разбавленных до концентрации 1 ОЕ/мл, либо определенное количество концентрированных праймеров, рассчитанное по формуле на 25 мкл ПЦР-смеси:
C=0,114×L/Cисх,
где L - длина олигонуклотида, Cисх - исходная концентрация синтезированного олигонеуклеотида в ОЕ/мл.
С целью оптимизации в состав реакционной смеси вводились вспомогательный реагент 25 мM MgCl2 («Promega»).
Режим амплификации был следующим: предварительная денатурация (94°С, 5-7 мин), 30-32 цикла амплификации: денатурация - 94°С, 40 сек; отжиг - 55°С, 40 сек; синтез - 72°С, 1 мин, завершающий синтез (72°С, 7-10 мин). Как известно, самым вариабельным параметром режима амплификации является температура отжига праймеров, зависящая от их качественного и количественного нуклеотидного состава. Конкретные показатели этого параметра для каждого из исследованных локусов рассчитывались по формуле:
Тотжига°С=[(А+Т)×2°С]+[(G+C)×4°С],
где А, С, G, Т - нуклеотиды, входящие в состав олигопраймера.
Полиморфизм локусов генов CYP1A1 исследовался методом ПДРФ-анализа (полиморфизм длин рестрикционных фрагментов).
После амплификации ПЦР-продукты всех локусов подвергались гидролизу соответствующими эндонуклеазами рестрикции. Для этого 5 мкл амплификата смешивали с 5 ед фермента в соответствующем буфере, смесь выдерживали при определенной температуре согласно рекомендациям производителей («Сибэнзим», «Fermentas», «Promega») в течение ночи.
Амплифицированные фрагменты ДНК разделяли электрофоретически в 7-8%-ном полиакриламидном неденатурированном геле (ПААГ). Электрофорез проводили в однократном трисборатном буфере (0,089 М Трис-HCl, рН 7,8; 0,089 М борная кислота; 0,002 М ЭДТА с рН 8,0) в вертикальных стеклянных пластинах при постоянном напряжении 250-300 вольт после 30-минутного преэлектрофореза. Перед нанесением на гель пробы смешивали в соотношении 1:5 с буфером, содержащим 0,25% бромфенолового синего, 0,25% ксиленцианола, 15% фикола. После окончания электрофореза гель окрашивали раствором бромистого этидия (0,1 мкг/мл) в течение 10 минут и анализировали в проходящем ультрафиолетовом свете на трансиллюминаторе («Vilber Lourmat», TCP-20M). Размеры аллелей определяли путем одновременного электрофореза с маркером (ДНК фага λ, гидролизированный рестриктазой PstI).
Статистические методы обработки результатов исследования.
Математическую обработку результатов исследования проводили на IBM Pentium III с использованием статистических программ: STATISTICA v.5.0, R×C [Roff D.F., Bentzen P. The statistical analysis of mitochondrial DNA: χ2 and problem of small samples // Mol. Biol. Evol. - 1989. - V.6. - P.539-545], а также в программах Microsoft Excel и Microsoft Access.
Среднее значение М и ошибку среднего значения m вычисляли в Microsoft Excel.
Определение частот генотипов (Pi) и аллелей (pi) проводили по стандартной формуле [Животовский Л.А. Популяционная биометрия. - М.: Наука. - 1991. - 272 с.]:
P=Ni/N,
где Ni - число i-тых генотипов (аллелей), N - объем выборки (число проанализированных хромосом).
Разницу в распределении частот генотипов между группами рассчитывали с использованием критерия χ2 с поправкой Йетса на непрерывность с помощью программы R×C-статистика (Rows and Columns) [Roff D.F., Bentzen P. The statistical analysis of mitochondrial DNA: χ2 and problem of small samples // Mol. Biol. Evol. - 1989. - V.6. - P.539-545].
Попарное сравнение частот генотипов проводили с использованием точного двухстороннего теста Фишера. Статистически значимыми считали различия при p<0,05.
Силу ассоциаций маркеров с риском развития и клиническими особенностями ГЛПС оценивали по значениям показателя отношения шансов (odds ratio, OR) по формуле Schlesselman J. [Case-control studies. Design, conduct, analysis. - New York, Oxford: Oxford University Press. - 1982. - P.58-96]:
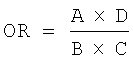
где А и В - число лиц с наличием и отсутствием маркера среди больных; С и D - число лиц с наличием и отсутствием маркера среди здоровых.
В случае, когда один из параметров был равен 0, показатель OR вычислялся по формуле:
[(2A+1)×(2D+1)]/[(2В+1)×(2С+1)]
OR>1 рассматривали как положительную ассоциацию заболевания с аллелем или генотипом («фактор риска»), OR<1 - как отрицательную ассоциацию («фактор устойчивости»), OR=1 считали отсутствием ассоциации. Границы 95% доверительного интервала (confidence interval, CI) определяли по формулам:
верхняя граница: exp[ln(OR)+1,96√0,5622];
нижняя граница: exp[ln(OR)-1,96√0,5622].
Анализ проведен на выборке из 97 больных с серологически подтвержденным методом РНИФ (МФА) диагнозом ГЛПС, в возрасте от 18 до 60 лет, получивших стационарное лечение в городской клинической инфекционной больнице №4 г.Уфы. Контрольная группа была сформирована из 426 серонегативных по ГЛПС доноров, проживающих на территории РБ, соответствующих выборке больных по возрасту и полу.
С учетом клинико-лабораторных показателей, характеризующих течение заболевания, в общей группе больных ГЛПС мы выделили 2 подгруппы: 1) больные тяжелой формой заболевания; 2) больные среднетяжелой и легкой формой заболевания.
Данные по полиморфизму гена GSTP1 у больных ГЛПС с различной степенью тяжести заболевания представлены в таблице 1. Как видно из приведенных данных, гетерозиготный генотип AG достоверно ассоциировался с тяжелым течением заболевания (OR=1,9; CI=1,05÷3,55).
Группа генов фазы I представлена генами суперсемейства цитохрома Р-450, а также нецитохромных окислителей. Один из наиболее известных представителей семейства цитохромов Р-450 - цитохром Р-450 1А1 (арилгидрокарбонкарбоксилаза), кодируется геном CYP1A1. Полиморфизм гена CYP1A1 у больных ГЛПС и в контрольной группе представлен в таблице 2. Статистический анализ не выявил достоверных различий по распределению частот генотипов гена CYP1A1 между больными ГЛПС и в контрольной группе.
Нами исследована значимость комбинаций генотипов по локусам CYP1A1 и GSTP1 в клинической характеристике больных ГЛПС.
Комбинации генотипов CYP1A1 и GSTP1 у больных ГЛПС с различной степенью тяжести заболевания представлены в таблице 3. Как видно из приведенных данных, комбинация генотипов CYP1A1 и GSTP1 в виде 1A2C/AG встречалась только при тяжелой форме заболевания ГЛПС.
Выводы:
1. Гетерозиготный генотип AG гена GSTP1 достоверно ассоциировался с тяжелым течением заболевания (OR=1,9; CI=1,05÷3,55).
2. Комбинация генотипов CYP1A1 и GSTP1 в виде 1A2C/AG встречалась только при тяжелой форме заболевания ГЛПС.
Предлагаемый способ иллюстрируется следующими клиническими примерами.
ПРИМЕР 1: Больной С.Е.В., 22 года, находился на лечении в Городской клинической инфекционной больнице №4 г.Уфы с 28.07.09. Поступил в стационар на
2-й день болезни с жалобами на слабость, головную боль, повышение температуры до 39°С, боли в мышцах, ломоту в суставах. Анамнез болезни: болезнь началась остро, с повышения t° до 40°С, озноба, головной боли, на 2-й день появились боли в мышцах, ломота в суставах. Вызвал «скорую помощь», экстренно госпитализирован.
Эпидемиологический анамнез: за 1 неделю до заболевания выезжал в сад на уборку урожая. Есть случаи ГЛПС среди соседей по саду. Из перенесенных заболеваний - «ОРВИ».
При объективном осмотре при поступлении: состояние тяжелое, в сознании, вялый, на вопросы отвечает с трудом. Температура тела - 39,6°С. Лицо пастозно, красное. Дыхание везикулярное. Тоны сердца приглушены, тахикардия 120 ударов в минуту, артериальное давление - 100/60 мм рт.ст. Симптом поколачивания по поясничной области положителен с обеих сторон. Стул кашицеобразный, мочи за 28.07 - 0,9 л.
Выставлен диагноз: «Геморрагическая лихорадка с почечным синдромом.»
Молекулярно-генетический анализ полиморфных локусов генов CYP1A1 и GSTP1 показал, что больной С.Е.В. является носителем генотипа AG гена GSTP1 и генотипа 1А2С гена CYP1A1, то есть отмечалась предрасположенность к тяжелому течению ГЛПС.
Больной был переведен в палату интенсивной терапии и принимал лечение, соответствующее тяжелой форме ГЛПС. Больной получал: инфузионную терапию - гипертонический раствор глюкозы с 28.07 по 04.08, физиологический раствор, раствор соды - 02.08; анальгетики, десенсибилизирующие, жаропонижающие, витамины, контрикал, преднизолон, церукал (31.07-04.08), лазикс 01.08 - 80 мг, 02.08 - 120 мг, 03.08 - 200 мг.
В последующие дни состояние ухудшилось. Диурез 29.07 и 30.07 - 0,8 л; 31.07 - 0,4 л; 01.08 - 0,4 л; 02.08 - 0,27 л; 03.08 - 0,18 л. С 31.07 по 3.08 беспокоила тошнота, рвота до 3-4 раз в день, головокружение, ночные кошмары. Артериальное давление до 02.08 было на уровне 120/80 мм рт.ст., затем повысилось до 140/100 мм рт.ст., пульс - 74-80 ударов в минуту. С 31.07 снизилась острота зрения. Боли в животе появились 01.08, усилились боли в поясничной области 01.08. Температура нормализовалась 01.08. Появились носовое кровотечение и подкожные гематомы 02.08. Лабораторные данные представлены в таблице 4.
Креатинин (мкмоль/л), 30.07, 01.08, 04.08 соответственно - 641, 756 и 925; мочевина (ммоль/л) - 14,5; 19,6 и 24,8. Фибриноген 28.07 - 25,4 г/л.
Время свертывания 28.07 - 5'10'', 4.08 - 6'32''.
ЭКГ - синусовая тахикардия, 104 удара в минуту, неполная блокада правой ножки пучка Гиса, нарушение метаболических процессов в миокарде, гипоксия передней стенки левого желудочка. УЗИ - почки увеличены с обеих сторон, контуры ровные, деформация чашечно-лоханочной системы и расширение зоны паренхимы - двусторонний нефрозонефрит.
Несмотря на проводимое лечение, состояние больного ухудшалось, и возникла необходимость в неотложном применении гемодиализа (3 раза - в РКБ).
Окончательный диагноз: «Геморрагическая лихорадка с почечным синдромом тяжелой формы, осложненной ОПН». Диагноз ГЛПС подтвержден серологически (МФА).
ПРИМЕР 2: Больная Ф.Е.И., 42 года, находилась на лечении в Городской клинической инфекционной больнице №4 г.Уфы с 30.07 по 27.08.2009.
Поступила в стационар на 6-й день болезни с жалобами на слабость, головную боль, повышение температуры до 39°С, боли в поясничной области, животе, уменьшение мочи.
Анамнез болезни: болезнь началась остро, с повышения t° до 40°С, озноба, головной боли, на 3-й день появились боли в поясничной области, животе, с 5-го дня уменьшение суточного количества мочи, тошнота, «туман» перед глазами. Принимала жаропонижающие средства, отвары трав. Обратилась к участковому врачу 30.07. и экстренно госпитализирована с подозрением на «ГЛПС».
Эпидемиологический анамнез: за 2 недели до заболевания выезжала в сад в Уфимском районе, убирала мусор на участке и в сарае. Есть случаи ГЛПС среди соседей по саду. Из перенесенных заболеваний - «ОРВИ».
При объективном осмотре при поступлении: состояние тяжелое, в сознании, вялая, на вопросы отвечает неохотно. Температура тела - 38,6°С. Лицо гиперемировано, пастозно, склеры инъецированы, субиктеричны. Мелкоточечная сыпь на коже груди. Дыхание везикулярное. Тоны сердца приглушены, брадикардия 58 ударов в минуту, артериальное давление - 100/60 мм рт.ст., живот умеренно болезнен при пальпации почек. Симптом поколачивания по поясничной области положителен с обеих сторон. Стул кашицеобразный, мочи за 30.07 - 0,5 л.
Клинический диагноз: «Геморрагическая лихорадка с почечным синдромом».
Молекулярно-генетический анализ полиморфных локусов генов CYP1A1 и GSTP1 показал, что больная Ф.Е.И является носителем генотипа АА гена GSTP1, и генотипа 1А1А гена CYP1A1, то есть отмечалась предрасположенность к среднетяжелому течению ГЛПС.
Получала лечение: инфузионная терапия - гипертонический раствор глюкозы с 30.07 по 03.08, раствор соды - 02.08, дисоль - с 04.08 по 06.08; преднизолон 30.07 - 60 мг, 31.07 - 60, гидрокортизон по 125 мг 01.08 и 02.08; анальгетики, десенсибилизирующие, жаропонижающие, витамины, трентал, седативные, церукал (31.07-02.08), лазикс 01.08 - 120 мг.
В последующие дни состояние оставалось тяжелым до 04.08. Диурез 31.07 - 0,3 л; 01.08 - 0,8 л; 02.08 - 1,1 л; с 3.08 по 18.08 - от 2,3 до 3,5 л. 31.07 и 01.08 появилась рвота до 3-4 раз в день, головокружение. Артериальное давление до 02.08 было на уровне 90/60 мм рт.ст., пульс - до 04.08 - 54 удара в минуту. «Туман» перед глазами беспокоил до 03.08, боли в животе сохранялись до 04.08, поясничной области - до 15.08, слабость, головные боли - до 23.08. Температура нормализовалась 03.08. Появились вне срока обильные месячные - 10.08, длились дольше обычного - до 18.08.
Лабораторные данные представлены в таблице 5. Креатинин (мкмоль/л), 30.07, 10.08, 26.08 соответственно - 227, 242 и 132; мочевина (ммоль/л) - 12,5; 14,4 и 5,8.
ЭКГ - синусовая брадикардия, 54 удара в минуту, неполная блокада правой ножки пучка Гиса, нарушение метаболических процессов в миокарде.
УЗИ - почки увеличены с обеих сторон, контуры ровные, деформация чашечно-лоханочной системы и расширение зоны паренхимы - двусторонний нефрозонефрит.
Окончательный диагноз: «Геморрагическая лихорадка с почечным синдромом, средней тяжести». Диагноз ГЛПС подтвержден серологически (МФА) - титры антител к вирусу ГЛПС в парных сыворотках 30.07. - 1:256, 10.08. - 1:1024. Больная выписалась из стационара в удовлетворительном состоянии 27.08.2009.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ ТЯЖЕЛОГО ТЕЧЕНИЯ ГЕМОРРАГИЧЕСКОЙ ЛИХОРАДКИ С ПОЧЕЧНЫМ СИНДРОМОМ НА РАННИХ ЭТАПАХ ЗАБОЛЕВАНИЯ | 2022 |
|
RU2790962C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ИНФЕКЦИОННОГО ЭНДОКАРДИТА | 2015 |
|
RU2617060C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ РОЖИ | 2018 |
|
RU2683314C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ОСЛОЖНЕНИЙ ГЕМОРРАГИЧЕСКОЙ ЛИХОРАДКИ С ПОЧЕЧНЫМ СИНДРОМОМ В НАЧАЛЬНЫЙ ПЕРИОД ЗАБОЛЕВАНИЯ | 2010 |
|
RU2433407C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ГЕНЕТИЧЕСКОЙ ПРЕДРАСПОЛОЖЕННОСТИ К ЗАБОЛЕВАНИЮ ИНФЕКЦИОННЫМ ЭНДОКАРДИТОМ | 2016 |
|
RU2618459C1 |
| СПОСОБ РАННЕЙ ДИАГНОСТИКИ ОСТРОГО ИНФЕКЦИОННОГО ЭНДОКАРДИТА | 2017 |
|
RU2651769C1 |
| Способ прогнозирования врожденной расщелины губы и нёба у ребёнка при планировании беременности в регионе с экотоксикантами с применением генетических маркеров | 2021 |
|
RU2760786C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ТЯЖЕСТИ ТЕЧЕНИЯ ГЕМОРРАГИЧЕСКОЙ ЛИХОРАДКИ С ПОЧЕЧНЫМ СИНДРОМОМ | 2024 |
|
RU2838792C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ СТЕПЕНИ ТЯЖЕСТИ ТЕЧЕНИЯ ГЕМОРРАГИЧЕСКОЙ ЛИХОРАДКИ С ПОЧЕЧНЫМ СИНДРОМОМ ПО ПОКАЗАТЕЛЮ C-РЕАКТИВНОГО БЕЛКА | 2024 |
|
RU2828321C1 |
| СПОСОБ ОЦЕНКИ ТЯЖЕСТИ ТЕЧЕНИЯ ГЕМОРРАГИЧЕСКОЙ ЛИХОРАДКИ С ПОЧЕЧНЫМ СИНДРОМОМ | 2009 |
|
RU2392858C1 |
Изобретение относится к медицине, а именно к разделу инфекционных болезней, и может быть использовано для прогноза риска развития тяжелой формы геморрагической лихорадки с почечным синдромом. Из лимфоцитов периферической венозной крови выделяют ДНК, проводят ПЦР анализ полиморфных локусов CYP1A1 и GSTP1. При обнаружении гетерозиготного генотипа AG гена GSTP1 или комбинации генотипов 1A2C/AG генов CYP1A1 и GSTP1 прогнозируют высокий риск развития тяжелой формы ГЛПС. Использование способа обеспечивает точный прогноз развития тяжелой формы заболевания. 5 табл.
Способ прогнозирования тяжелой формы геморрагической лихорадки с почечным синдромом, включающий выделение ДНК из лимфоцитов периферической венозной крови, ПЦР-анализ с последующей рестрикцией амплифицированных фрагментов соответствующими эндонуклеазами, отличающийся тем, что проводят анализ полиморфных локусов генов CYP1A1 и GSTP1 и при выявлении генотипа AG гена GSTP1 или комбинации генотипов 1A2C/AG генов CYP1A1 и GSTP1 прогнозируют риск развития тяжелой формы заболевания у обследуемого.
| ХАБЕЛОВА Т.А | |||
| Клинико-патогенетическое значение полиморфизма генов цитокинов и индуцибельной синтазы оксида азота у больных геморрагической лихорадки с почечным синдромом в Республике Башкортостан: Автореферат на соиск.учен.степ.канд.мед.наук | |||
| - М., 2007, с.23 | |||
| СПОСОБ ОЦЕНКИ ТЯЖЕСТИ ТЕЧЕНИЯ ГЕМОРРАГИЧЕСКОЙ ЛИХОРАДКИ С ПОЧЕЧНЫМ СИНДРОМОМ | 1998 |
|
RU2155337C1 |
| СПОСОБ ОЦЕНКИ ТЯЖЕСТИ ТЕЧЕНИЯ ГЕМОРРАГИЧЕСКОЙ ЛИХОРАДКИ С ПОЧЕЧНЫМ СИНДРОМОМ | 2003 |
|
RU2245552C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ТЯЖЕСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ ГЕМОРРАГИЧЕСКОЙ ЛИХОРАДКИ С ПОЧЕЧНЫМ СИНДРОМОМ (ГЛПС) | 2003 |
|
RU2239186C1 |
Авторы
Даты
2010-12-20—Публикация
2009-09-07—Подача