Изобретение относится к медицине, а именно к внутренним болезням, и может быть использовано для повышения эффективности терапии постменопаузального остеопороза, в том числе у женщин с вторичным гиперпаратиреоидным синдромом.
Известен способ терапии, заключающийся в том, что пациенткам с постменопаузальным остеопорозом назначается бивалос (стронция ранелат) по 1 саше в сутки на ночь, как правило, в сочетании с солями кальция, курсом не менее 6 месяцев (Рожинская Л.Я. Исследование эффективности и безопасности лечения бивалосом (стронция ранелат) постменопаузального остеопороза: результаты Российского многоцентрового исследования / Л.Я.Рожинская, С.Д.Арапова, Л.К.Дзеранова // Терапевтический архив. - 2008. - №5. - С.47-52). Недостатком данного метода лечения является несовместимость бивалоса с солями кальция при одновременном приеме и необходимость соблюдения двухчасового интервала между приемом этих препаратов, т.к. последние значительно уменьшают биодоступность стронция ранелата. Кроме того, бивалос назначается не ранее чем через два часа после ужина, что также снижает приверженность больных к лечению. Также известен способ терапии постменопаузального остеопороза активными метаболитами витамина D, к которым относится альфа-D3 по 1 мкг в сутки в течение 6 месяцев (Шварц Г.Я. Фармакотерапия остеопороза / Г.Я.Шварц. - М.: МИА, 2002. - 271-293 с.). Клиническая эффективность монотерапии витамином D является недостаточной и требует комбинированного приема с солями кальция. Недостатком совместного применения активных метаболитов витамина D с препаратами кальция является его избыточное накопление в организме с развитием нежелательных побочных эффектов в виде нарушений проводящей системы сердца, метеоризма, вздутия, запоров и др., а также формирование ранней кальцификации сосудов. Во избежание гиперкальциемии, представляющей опасность у больных со вторичным гиперпаратиреоидным синдромом, необходим ежемесячный контроль уровней общего и ионизированного кальция в крови, что также затрудняет проведение курсовой терапии.
Целью изобретения является повышение эффективности лечения постменопаузального остеопороза, увеличение приверженности пациенток к терапии и устранение нежелательных побочных эффектов. Указанная цель достигается тем, что больным назначается бивалос (стронция ранелат) ежедневно вечером по 1 саше на ночь и дополнительно альфа-D3 по 1,0 мкг в течение 6 месяцев. Способ осуществляется следующим образом:
пациенткам с подтвержденным диагнозом постменопаузального остеопороза назначался бивалос (стронция ранелат) по 1 саше на ночь и альфа-D3 по 1 мкг в день, ежедневно, курсом 6 месяцев. Предварительно и по завершению курса терапии проводилось комплексное обследование, включающее в себя клинические, лабораторные, функциональные, рентгенологические и инструментальные методы, в том числе и денситометрические. В результате комплексного назначения бивалоса и альфа-D3 отмечалось одновременное уменьшение резорбции кости и повышение костеобразования, что снижало риск переломов костей. Повышение мышечного тонуса и увеличение силы мышц способствовало увеличению устойчивости пациенток при ходьбе и предупреждало падения, способствуя расширению повседневной активности, при этом устраняя фактор гиподинамии.
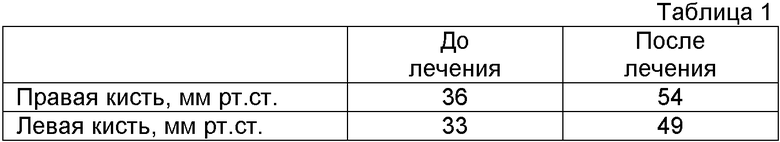
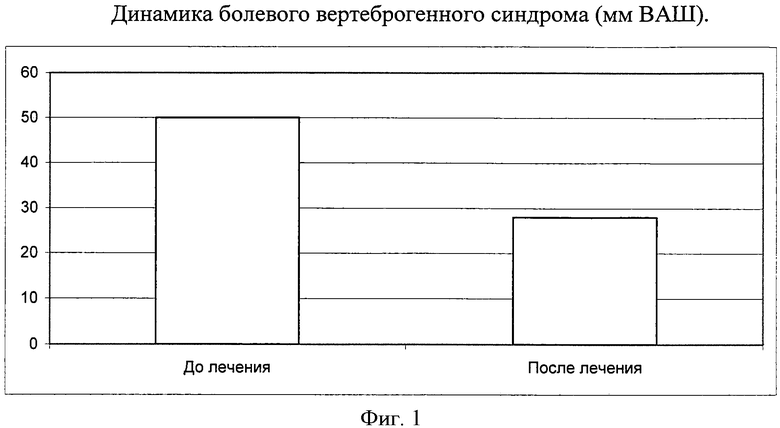
Пример 1: больная P., 57 лет, рост 165 см, вес 59 кг, поступила в ревматологическое отделение Дорожной Клинической больницы (ДКБ) на станции Воронеж-1 09.04.2008 г. с жалобами на ноющие боли в грудном отделе позвоночника, усиливающиеся в вертикальном положении, утомляемость, нарушение сна. Анамнез заболевания: считает себя больной с сентября 2002 г., когда впервые перенесла перелом правой лучевой кости при падении со стула. На этом фоне стала отмечать частые ноющие боли в спине, усиливающиеся при длительном пребывании в положении стоя. Неоднократно обращалась к терапевту и неврологу по месту жительства. Был диагностирован распространенный остеохондроз, назначены нестероидные противовоспалительные средства местно и внутрь, хондропротекторы, ЛФК, массаж без выраженного клинического эффекта. Факторы риска по ОП: женский пол, белая раса, постменопаузальный период 11 лет, пониженный индекс массы тела, фактор гиподинамии. Сопутствующие заболевания: гипертоническая болезнь 2, риск ССО 4. При объективном обследовании: состояние средней тяжести по основному заболеванию. Кожа и видимые слизистые обычной окраски. Питания пониженного, периферические лимфоузлы не увеличены. В легких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритмичные, ЧСС 76 уд/мин, АД 160/100 мм рт.ст. Живот мягкий, безболезненный. Status localis: суставы внешне и функционально не изменены. Отмечается нарушение осанки - кифоз грудного отдела, гиперлордоз поясничного. Болезненность при пальпации паравертебрально в области грудного отдела позвоночника (Th) - Th10-Th12 позвонков. Оценка вертеброгенного болевого синдрома по визуально-аналоговой шкале (ВАШ) - 50 мм. Для оценки функционального состояния мышечной массы нами определялась сила сжатия правой кисти - 36 мм рт.ст., левой кисти - 33 мм рт.ст., тест «устойчивости стояния» - 5 сек, «степ-тест» - 6 сек, «chain rising» - 18 сек. Для анализа состояния минерального обмена определялись щелочная фосфатаза - 132 ед/л, Са ионизированный - 1,02 ммоль/л, Са общий - 2,23 ммоль/л, Р неорганический - 1,43 ммоль/л, экскреция Са в суточной моче - 8,4 ммоль/л/сут. Маркеры костного метаболизма до начала фармакотерапии составили: остеокальцин - 2,3 нг/мл, дезоксипиридинолин -11,7 нмоль/моль креатинина мочи при уровне паратгормона 76 пг/мл. При рентгенографии грудного и пояснично-крестцового отделов позвоночника были выявлены компрессионные переломы L1, L3 позвонков. При денситометрическом исследовании на аппарате DTX-200 выявлено: отклонение Т-критерия - 3,2 СО, что соответствует МПКТ 0,334 г/см2. Клинический диагноз: Постменопаузальный остеопороз, с отклонением Т-критерия - 3,2 СО, осложненный компрессионными переломами L1, L3-тел позвонков. Было назначено лечение: бивалос по 1 саше 1 раз в сутки на ночь, альфа-D3Тева по 1 мкг в день курсом 6 месяцев. Наряду с проводимой медикаментозной терапией нами проводилась коррекция модифицируемого фактора риска гиподинамии путем назначения индивидуального комплекса лечебной физкультуры. По окончании 6-месячного курса терапии клинически у пациентки статистически достоверно уменьшился вертеброгенный болевой синдром до 28 мм по ВАШ (фиг.1). Сравнивая фунуциональное состояние мышечной массы по результатам силы сжатия кистей, было отмечено повышение силовых параметров, что повлияло на устойчивость пациентки при ходьбе и нахождении в вертикальном положении.
В таблице 1 показано мониторирование силы сжатия кистей по результатам фармакотерапии.
Положительная динамика функции мышц была связана с влиянием активных метаболитов витамина D, что нашло подтверждение в результатах теста «устойчивости стояния», который увеличился на 3 секунды и составил 8 секунд. «Степ»-тест пролонгировался до 9 секунд по сравнению с исходным параметром в 6 секунд, а тест «chain rising», определяющий наряду с мышечной силой координацию движений, сократился на 4 секунды, что свидетельствует о расширении двигательной активности.
Представленные показатели кальций-фосфорного обмена: Са общий - 2,45 ммоль/л, Са ионизирований - 1,05 ммоль/л, Р неорганический - 1,41 ммоль/л, эксреция Са с мочой - 7,1 ммоль/сутки, свидетельствуют о том, что они статистически достоверно не отличаются от исходных параметров.
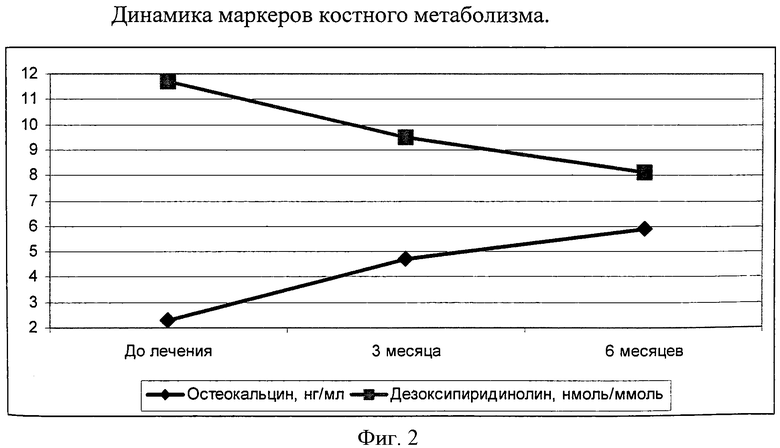
Динамика маркеров костного метаболизма показана на фиг.2. Сравнивая маркеры остеосинтеза и резорбции костной ткани, мы выявили ведущую роль бивалоса и его двоякое действие на баланс костного ремоделирования (фиг.2).
Так, после проведения фармакотерапии нами отмечено повышение величины остеокальцина, что свидетельствует об оптимизации остеосинтетической функции, а также статистически достоверное снижение дезоксипиридинолина, что отражает ингибирование резорбции костной ткани.
По данным денситометрии отмечается стабилизация минеральной плотности костной ткани (МПКТ), которая увеличилась до 0,476 г/см2, причем отклонение Т-критерия стало - 2,6 СО. В результате предложенной нами терапии постменопаузального остеопороза у больной уменьшился болевой вертеброгенный синдром, повысилась устойчивость стояния на фоне положительной динамики координационных тестов, увеличилась сила сжатия, был отмечен рост МПКТ по данным денситометрии. Больная отмечала повышение приверженности к лечению, так как ей было удобно принимать бивалос и альфа-D3 одновременно, что не требовало соблюдения двухчасового временного интервала.
Пример 2: больная П., 66 лет, рост 161 см, вес 72 кг, поступила в ревматологическое отделение ДКБ 14.05.2008 г. с жалобами на боли в области тазобедренных, коленных суставов и ломящие боли в костях голеней.
Анамнез заболевания: артралгии беспокоят в течение последних 10 лет, наблюдалась по месту жительства по поводу полиостеоартроза, получала нестероидные противовоспалительные препараты (НПВП) местно в виде гелей и в таблетках, хондропротекторы, дипроспан внутрисуставно с кратковременным улучшением. В 08.2006 г. после падения с высоты собственного роста перенесла межвертельный перелом правой бедренной кости.
Факторы риска по ОП: женский пол, белая раса, постменопаузальный период 18 лет, фактор гиподинамии, диета, несбалансированная по приему кальция.
Сопутствующие заболевания: гипертоническая болезнь 2, риск ССО 3, H1, ИБС, стабильная стенокардия, ФК 2, сахарный диабет, тип 2 в стадии субкомпенсации. При объективном обследовании: состояние средней тяжести по основному заболеванию. Кожа и видимые слизистые обычной окраски. Периферические лимфоузлы не увеличены. В легких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритмичные, ЧСС 72 уд/мин, АД 180/110 мм рт.ст. Живот мягкий, безболезненный. Status localis: ограничение подвижности и болезненность при движениях в тазобедренных, коленных, голеностопных суставах, преимущественно справа. Количественная оценка болевого вертеброгенного синдрома по ВАШ: - 58 мм. Для определения функционального состояния мышц нами исследовалась сила сжатия правой кисти, составившая 29 мм рт.ст., левой кисти - 25 мм рт.ст.
Исходно тесты, демонстрирующие двигательный режим пациентки, составляли: тест «устойчивости стояния» - 3 сек, «степ»-тест - 4 сек, «chain rising» - 33 сек.
Показатели минерального обмена до лечения: щелочная фосфатаза -141 ед/л, Са ионизированный - 0,94 ммоль/л, Са общий - 2,21 ммоль/л, Р неорг.- 1,39 ммоль/л, экскреция Са в суточной моче - 7,5 ммоль/л/сут. Маркеры костного метаболизма: паратгормон - 83 пг/мл, остеокальцин - 1,9 нг/мл, дезоксипиридинолин 14,8 нмоль/ммоль креатинина мочи. Рентгенография таза: отмечается неравномерное снижение высоты хряща обоих тазобедренных суставов, преимущественно справа, склерозирование поверхности вертлужных впадин, наличие экзостозов, визуализируются последствия межвертельного перелома правой бедренной кости.
Денситометрия на аппарате ДТХ 200 с отклонением Т-критерия - 3,9 СО, что соответствует МПКТ 0,254 г/см2. Клинический диагноз: Постменопаузальный остеопороз с отклонением Т-критерия 3,9 СО, осложненный межвертельным переломом правой бедренной кости. Назначено лечение: бивалос по 1 саше 1 раз/сутки на ночь, альфа-D3тева по 1 мкг в сутки, ЛФК.
По окончании 6-месячного курса терапии у пациентки болевой синдром статистически достоверно уменьшился до 44 мм ВАШ. Сила сжатия кистей повысилась: правой - до 36 мм рт.ст., левой - до 28 мм рт.ст, тест «устойчивости стояния» оптимизировался - 7 сек, «степ-теста» - 7 сек, «chain rising)) - 28 сек. Динамика показателей кальций-фосфорного обмена: Са ионизированный повысился до 1,09 ммоль/л, общий Са до 2,6 ммоль/л, показатели неорганического Р и экскреции Са в суточной моче не изменились. Паратгормон (ПТГ) стабилизировался и составил 69 пг/мл. Отмечалась нормализация маркеров костного метаболизма, причем остеокальцин повысился до 7,0 нг/мл, а дезоксипиридинолин уменьшился до 8,9 нмоль/моль креатинина мочи. При денситометрии от 2.10.2008 г. отмечалось уменьшение до - 2,5 СО, что соответствует 0,321 г/см2. Таким образом, в результате терапии отмечена положительная динамика со стороны улучшения выполнения координационных тестов, увеличения мышечного тонуса, расширения активности движений, уменьшения страха падений, снижения интенсивности болей в суставах нижних конечностей, увеличения МПКТ по данным денситометрии на фоне нормализации ПТГ, отсутствия новых переломов за период наблюдения.
Нами пролечено 30 больных этим новым способом, осложнений не наблюдалось, что позволило в течение 6 месяцев получить аддитивный эффект бивалоса и альфа-D3 в отношении снижения риска переломов, т.к. оба лекарственных средства относятся к препаратам многопланового действия.
С помощью нового метода терапии постменопаузального остеопороза значительно снижается риск развития переломов костей как осложнения постменопаузального остеопороза, уменьшается риск падений за счет улучшения координации движений и мышечного тонуса, снижается интенсивность болевого синдрома и расширяется повседневная активность, увеличивается способность к самообслуживанию и выполнению повседневной домашней работы, повышается возможность самостоятельного передвижения, улучшается координация движений. Использование предлагаемого способа лечения позволяет повысить эффективность терапии постменопаузального остеопороза, в том числе при гиперпаратиреозе, ограничивающем возможность применения препаратов кальция, за счет комплексного воздействия на факторы риска остеопороза.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ПОСТМЕНОПАУЗАЛЬНОГО ОСТЕОПОРОЗА | 2009 |
|
RU2424815C2 |
| СПОСОБ ИССЛЕДОВАНИЯ СЫВОРОТКИ КРОВИ ДЛЯ ФАРМАКОЛОГИЧЕСКОЙ КОРРЕКЦИИ ПРИ ОСТЕОПОРОЗЕ | 2004 |
|
RU2271007C2 |
| СПОСОБ ЛЕЧЕНИЯ ОСТЕОПЕНИЧЕСКОГО СИНДРОМА У ЖЕНЩИН С ОЖИРЕНИЕМ В ПОСТМЕНОПАУЗЕ | 2017 |
|
RU2698269C2 |
| СПОСОБ ЛЕЧЕНИЯ ОСТЕОПОРОЗА У ЖЕНЩИН В ПОСТМЕНОПАУЗЕ НА ФОНЕ ОЖИРЕНИЯ | 2017 |
|
RU2657789C1 |
| Способ фармакологической коррекции оксидативных нарушений при переломах на фоне остеопороза в эксперименте хондроитином сульфатом | 2024 |
|
RU2832054C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОСТЕОПОРОТИЧЕСКИХ ПЕРЕЛОМОВ ПОЗВОНОЧНИКА У ЖЕНЩИН СТАРШЕ 50 ЛЕТ | 2011 |
|
RU2465832C1 |
| СПОСОБ ФАРМАКОЛОГИЧЕСКОЙ КОРРЕКЦИИ ДЕФИЦИТА КАЛЬЦИЯ У БОЛЬНЫХ ОСТЕОПОРОЗОМ | 2003 |
|
RU2246303C2 |
| Способ прогнозирования наличия остеопороза по уровню артериальной жесткости у пациентов высокого риска сердечно-сосудистых осложнений | 2020 |
|
RU2746837C1 |
| СПОСОБ ВЫБОРА ТАКТИКИ ЛЕЧЕНИЯ ПРИ ОСТЕОПЕНИИ | 2009 |
|
RU2403859C1 |
| Способ определения оптимального интервала между операциями эндопротезирования при билатеральном гонартрозе или коксартрозе у пациентов с остеопорозом | 2016 |
|
RU2632705C1 |
Изобретение относится к медицине, а именно к терапии, и может быть использовано для повышения эффективности терапии постменопаузального остеопороза. Для этого принимают бивалос (стронция ранелата) одно саше в сутки на ночь. При этом дополнительно назначается альфа-D3 по 1,0 мкг один раз в сутки на ночь в течение шести месяцев. Способ обеспечивает повышение эффективности лечения и устранение нежелательных побочных эффектов, а также значительно снижается риск развития переломов костей, уменьшается риск падений за счет улучшения координации движений и мышечного тонуса, снижается интенсивность болевого синдрома и расширяется повседневная активность, увеличивается способность к самообслуживанию и выполнению повседневной домашней работы, повышается возможность самостоятельного передвижения, улучшается координации движений. 1 табл., 2 ил.
Способ терапии постменопаузального остеопороза, заключающийся в использовании бивалоса (стронция ранелата) одно саше в сутки на ночь, отличающийся тем, что пациенткам назначается дополнительно альфа-D3 по 1,0 мкг один раз в сутки на ночь в течение шести месяцев.
| МИРОНОВ С.П | |||
| и др | |||
| Ортопедия | |||
| Национальное руководство | |||
| - М.: Гэотар-Медиа, 2008 | |||
| ПНЕВМАТИЧЕСКИЙ ДВИГАТЕЛЬ | 1923 |
|
SU627A1 |
| Машина для обработки голенища валеного сапога | 1929 |
|
SU21447A1 |
| РОЖИНСКАЯ Л.Я | |||
| и др | |||
| Исследование эффективности и безопасности лечения бивалосом (стронция ранелат) постменопаузального остеопороза | |||
| Результаты Российского многоцентрового исследования | |||
| Терапевтический архив | |||
| Станок для изготовления деревянных ниточных катушек из цилиндрических, снабженных осевым отверстием, заготовок | 1923 |
|
SU2008A1 |
Авторы
Даты
2011-07-20—Публикация
2009-08-18—Подача