Изобретение относится к медицине, а именно к педиатрии, и может быть использовано для оценки уровня контроля над бронхиальной астмой у детей.
Бронхиальная астма (БА) - хроническое воспалительное заболевание дыхательных путей, характеризующееся периодическими приступами удушья, кашлем и чувством заложенности в груди, в основе которого лежит аллергическое воспаление слизистой оболочки бронхов (Национальная программа «Бронхиальная астма. Стратегия лечения и профилактика» М., 2008. - с.11). БА относится к числу наиболее распространенных: 6-7% в популяции, и тяжелых хронических заболеваний как среди детей, так и среди взрослых (Глобальная стратегия лечения и профилактики бронхиальной астмы / Под ред. Чучалина А.Г. - М.: Издательский дом «Атмосфера», 2007. - с.22).
Целью лечения БА является достижение и поддержание клинического контроля над заболеванием. Выделяют следующие уровни контроля над БА: контролируемая, частично контролируемая и неконтролируемая БА (Глобальная стратегия лечения и профилактики бронхиальной астмы / Под ред. Чучалина А.Г. - М.: Издательский дом «Атмосфера», 2007. - с.16). В зависимости от уровня контроля над БА каждому пациенту назначается соответствующее лечение, в процессе которого проводится непрерывная оценка и коррекция терапии на основе оценки уровня контроля над БА. При этом эффективность лечения бронхиальной астмы зависит от многих факторов: индивидуальных, медицинских, общебиологических, экономических, социальных и т.п. Поэтому проблема оценки эффективности лечения, основанная на оценке уровня контроля над БА, всегда актуальна для лечащего врача.
Несмотря на наличие различных методик и способов оценки уровней контроля над БА, всем им присущ ряд существенных недостатков. В первую очередь - это недостаточная достоверность оценки, обусловленная субъективизмом оценки, в значительной степени зависящей от теоретической подготовленности врача, его практического опыта и психологического настроя, а также от выбора показателей или характеристик оценки уровня контроля над БА и критерия принятия решения.
Таким образом, разработка новых достоверных способов оценки уровня контроля над БА у детей является актуальной проблемой современной педиатрии.
Проведенным поиском в научно-медицинской и патентной литературе найдены различные способы оценки уровня контроля над БА.
Так, патентом РФ №2354970 (2009 г., БИПМ №13) "Способ оценки эффективности базисной противовоспалительной терапии бронхиальной астмы у детей" реализован способ оценки уровней контроля над БА у детей. У ребенка до и после трех месяцев лечения определяют количество эндотелиальных клеток в периферической крови. При снижении уровня эндотелиемии по сравнению с исходным в 1,5 раза и более оценивают объем и продолжительность противовоспалительной терапии как достаточные с уменьшением ее объема и переходом на предыдущую ступень лечения, т.е. уровень контроля оценивают как контролируемая БА. При отсутствии динамики - как неадекватные, требующие коррекции первоначально назначенных доз или большей продолжительности лечения, т.е. уровень контроля оценивают как частично контролируемая или неконтролируемая БА.
Недостатками способа являются недостаточная достоверность в связи с высокой суточной вариабельностью эндотелиемии, а также его сложность и малодоступность, обусловленные необходимостью наличия специализированного оборудования и реактивов, зачастую отсутствующих в лечебных учреждениях.
В патенте РФ №2356054 (2009 г., БИПМ №14) "Способ прогнозирования эффективности базисной терапии бронхиальной астмы у детей" описан способ оценки уровней контроля над БА у детей. Определяют уровень оксида азота в выдыхаемом воздухе (NOex) и уровни общего IgE, циркулирующих иммунных комплексов (ЦИК) и преципитирующих антител (ПА) в сыворотке крови. Выявление повышенного уровня NOex в сочетании с высоким уровнем общего IgE и уровнем ЦИК и ПА в сыворотке крови в пределах нормы указывает на возможность достижения высокой эффективности базисной терапии, а уровень контроля оценивают как частично контролируемая БА. Выявление уровня NOex в пределах нормы или слегка повышенного при нормальном уровне общего IgE и высоком уровне ЦИК и ПА в сыворотке крови указывает на низкую эффективность базисной терапии, т.е. уровень контроля оценивают как неконтролируемая БА.
Недостатками способа являются его недостаточные достоверность и чувствительность, так как высокий уровень NOex в выдыхаемом воздухе специфичен исключительно для пациентов с IgE - обусловленными аллергическими реакциями и мало информативен для оценки эффективности базисной терапии во всех остальных случаях, а значит и для оценки уровня контроля над БА.
Патентом РФ №2357259 (2009 г., БИПМ №15) защищен "Способ оценки эффективности базисной противовоспалительной терапии бронхиальной астмы у детей". В данной работе описан способ оценки уровней контроля над БА. Определяют концентрацию эндотелина-1 в сыворотке крови до и после трех месяцев лечения. При снижении ее значения по сравнению с исходным в 1,5 и более раз оценивают объем и продолжительность противовоспалительной терапии как достаточные с уменьшением ее объема и переходом на предыдущую ступень лечения, т.е. уровень контроля оценивают как контролируемая БА. При отсутствии динамики - как неадекватные, требующие коррекции первоначально назначенных доз или большей продолжительности лечения, т.е. уровень контроля оценивают как неконтролируемая или частично контролируемая БА.
Недостатками способа являются его трудоемкость и сложность, обусловленные необходимостью наличия специализированного оборудования и высококвалифицированного медицинского персонала.
В патенте РФ №2365330 (2009 г., БИПМ №24) "Способ оценки эффективности бронхолитической терапии у детей, страдающих бронхиальной астмой" описан способ оценки уровней контроля над БА. Проводят мониторинг состояния ребенка с периодическим исследованием пиковой скорости выдоха и ведением дневника симптомов. На фоне базисной терапии у пациента проводят фармакологические пробы с бронхолитиками. Заносят данные в дневник симптомов и отображают графически данные пикфлоуметрии до и после каждого фармакологического воздействия. Проводят компьютерную обработку полученных графиков с представлением площади пространства между графиками в численном виде для визуализации «зоны недостаточного контроля над БА».
Недостатками способа является недостаточная достоверность оценки, обусловленная тем, что индивидуальная реакция на бронхолитики у детей разная, и в детском возрасте пиковая скорость выдоха не всегда коррелирует с симптомами или другими показателями тяжести астмы, а существенно зависит от усилия пациента. При этом частое применение бронхолитиков у детей с БА недопустимо. Также к недостаткам способа следует отнести его техническую сложность, обусловленную необходимостью наличия специализированного оборудования, специальной программы ЭВМ и квалифицированного персонала, а также длительность исследования.
В патенте РФ №2389023 (2010 г., БИПМ №13) "Способ оценки эффективности лечения бронхиальной астмы" реализован способ оценки уровня контроля над БА по контролируемым показателям. В качестве показателя используют количество лимфоцитов периферической крови с экспрессией Fas-L, и при увеличении количества лимфоцитов, экспрессирующих Fas-L по окончании антигенспецифической иммунотерапии в 3 и более раза по сравнению с уровнем до иммунотерапии, оценивают лечение как эффективное, а уровень контроля оценивают как контролируемая БА.
Недостатком способа является ограниченная область применения: возможность его выполнения у ограниченного числа больных детей, находящихся на антигенспецифической иммунотерапии. Данный способ неспецифичен, так как увеличение количества лимфоцитов с экспрессией Fas-L является маркером повышения реактивности организма и может наблюдаться не только у больных БА, а также при аутоиммунных заболеваниях, таких как системная красная волчанка, системный туберкулез кожи, болезнь Грейвса и др.
Для оценки уровней контроля над БА у детей применяют тест по контролю над астмой у детей (Childhood Asthma Control Test) в возрасте от 4 до 11 лет (Национальная программа «Бронхиальная астма. Стратегия лечения и профилактика» М., 2008. - с.54). Тест состоит из 7 вопросов, причем первые 4 вопроса: "Как у тебя дела с астмой сегодня?", "Как сильно астма мешает тебе бегать, заниматься физкультурой или играть в спортивные игры?", "Кашляешь ли ты из-за астмы?" и "Просыпаешься ли ты по ночам из-за астмы? предназначены для ребенка и оцениваются по 4-балльной оценке от 0 до 3 баллов. Вопросы 5-7 предназначены для родителей: "Как часто за последние 4 недели Ваш ребенок испытывал какие-либо симптомы астмы в дневное время?", "Как часто за последние 4 недели у Вашего ребенка было свистящее дыхание из-за астмы в дневное время?" и "Как часто за последние 4 недели Ваш ребенок просыпался по ночам из-за астмы?". Ответы оцениваются по 6-балльной оценке от 0 до 5 баллов. Оценки за все ответы в баллах суммируют, и при значении суммы в 20 баллов и выше уровень контроля оценивают как контролируемая БА, что свидетельствует об эффективности лечения. При значении суммы в 19 баллов и ниже уровень контроля оценивают как неконтролируемая или частично контролируемая БА, что свидетельствует о неэффективности лечения.
Недостатками данного теста являются недостаточная достоверность оценки уровня контроля над БА, обусловленная тем, что ответы детей не всегда коррелируют с симптомами или другими показателями тяжести астмы и характеристиками уровня контроля над БА, а существенно зависят от настроения пациента в конкретный момент времени.
Наиболее близким техническим решением, взятым за прототип, является способ оценки уровней контроля над БА с помощью вопросника (Глобальная стратегия лечения и профилактики бронхиальной астмы / Под ред. Чучалина А.Г. - М.: Издательский дом «Атмосфера», 2007. - с.16). Это рабочая невалидизированная схема, основанная на текущем мнении экспертов. В качестве исследуемых выступают характеристики: функция легких (ФЛ) - пиковая скорость выдоха (ПСВ) или объем форсированного выдоха в 1-ю секунду (OФB1), ночные симптомы/пробуждения (НСП), дневные симптомы (ДС), ограничения активности (ОА), потребность в препаратах неотложной помощи (ППНП) и обострения.
При отсутствии или при наличии не более 2 эпизодов ДС в неделю, при отсутствии ОА и НСП, при отсутствии или при наличии не более 2 эпизодов ППНП в неделю, при нормальной ФЛ, а также при отсутствии обострений уровень контроля над БА оценивают как контролируемая бронхиальная астма.
При наличии в течение любой недели: ДС - более 2 эпизодов в неделю, любых ОА и НСП, при ППНП - более 2 эпизодов в неделю, при ФЛ - менее 80% от должного значения или от наилучшего для данного пациента показателя, а также при наличии 1 или более случаев обострения в год уровень контроля над БА оценивают как частично контролируемая бронхиальная астма.
При наличии одного обострения в течение любой недели или при наличии в течение любой недели трех или более признаков частично контролируемой БА уровень контроля над БА оценивают как неконтролируемая бронхиальная астма.
Недостатками прототипа являются недостаточная достоверность оценки уровня контроля над бронхиальной астмой у детей, обусловленная тем, что при оценке не учитывается целый ряд важнейших факторов, таких как объем проводимого лечения, наличие отягчающих обстоятельств в виде сопутствующих атопических заболеваний, спектр сенсибилизации ребенка, индивидуальные антропометрические характеристики ребенка и наследственно обусловленные - генотипические характеристики функции легких.
Целью изобретения является повышение достоверности оценки уровня контроля над БА у детей.
Поставленная цель достигается тем, что у пациента исследуют ночные симптомы и определяют характеристики функции легких. Ночные симптомы пациента оценивают частотой ночных приступов в месяц (ЧИП), раз/месяц. В качестве характеристик функции легких предварительно определяют значения пиковой скорости выдоха (ПСВ), л/мин: в утреннее, с 8 до 10 часов, время - у ребенка (ПСВР У), его матери (ПСВМ У) и отца (ПСВО У), в вечернее, с 20 до 22 часов, время - у ребенка (ПСВР В), его матери (ПСВМ В) и отца (ПСВО В). Дополнительно на момент исследования определяют возраст, полных лет: ребенка (В), его матери (ВМ) и отца (ВО), а также измеряют рост, см: ребенка и его родителей, в соответствии со значениями которых определяют характеризующие норму табличные величины, л/мин: должное значение ПСВ у ребенка (ПСВР Д), а также средние должные значения ПСВ у его матери (ПСВМ СД) и отца (ПСВО СД). Затем вычисляют генотипические характеристики функции легких, %: показатели генотипических значений пиковой скорости выдоха утром (ГПСВУ) и вечером (ГПСВВ), а также показатель вариабельности генотипических значений пиковой скорости выдоха (ВГПСВ), значения которых вычисляют по формулам:
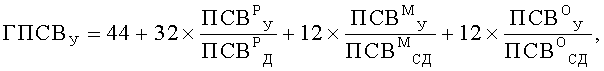
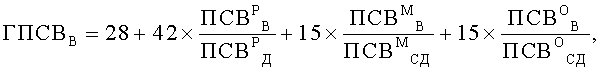
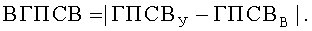
Поскольку бронхиальная астма является мультифакторным заболеванием, в развитии которого принимают участие генетические и средовые факторы (Генетика бронхолегочных заболеваний / Под ред. Пузырева В.П., Огородовой Л.М. - Издательский холдинг «Атмосфера», 2010. - с.78.), для оценки характеристики функции легких с учетом вклада фактора наследственности и временного фактора, нами были введены генотипические характеристики функции легких: показатели генотипических значений пиковой скорости выдоха утром (ГПСВУ) и вечером (ГПСВВ), а также показатель вариабельности генотипических значений пиковой скорости выдоха (ВГПСВ), значения которых вычисляют в % по приведенным выше оригинальным формулам. Определение именно генотипических характеристик функции легких имеет существенное значение для оценки уровня контроля над бронхиальной астмой у детей и позволяет значительно повысить достоверность оценки.
Дополнительно исследуют кровь ребенка, в сыворотке которой определяют содержание общего иммуноглобулина класса Е (IgE), МЕ/мл. Измеряют окружность грудной клетки ребенка (ОГ), м. Определяют временные характеристики, полных лет: возраст в начале заболевания (ВНЗ), продолжительность заболевания (ПЗ), а также длительность противовоспалительной терапии (ДПТ), полных месяцев. Определяют коэффициент половой принадлежности (КПП), причем для лиц мужского пола значение КПП принимают равным «1», для лиц женского пола - «2». Исследуют объем проводимой противовоспалительной терапии (ОППТ): лечение ингаляционными глюкокортикостероидами (ИГКС), комплексное лечение ИГКС совместно с ингаляционными β2-агонистами длительного действия (ИГКСДД), применение кромонов (ПК), применение антилейкотриеновых препаратов (ПАЛ). Каждой составляющей ОППТ - ИГКС, ИГКСДД, ПК и ПАЛ, при ее наличии, присваивают числовое значение, равное «1», а при ее отсутствии присваивают числовое значение, равное «0». Определяют фактор риска (ФР) - пассивное и/или активное курение и сопутствующие патологии (СПП), такие как атопический дерматит (АД) и аллергический ринит (АР). Каждой из СПП и ФР, при ее наличии, присваивают числовое значение, равное «1», при отсутствии - числовое значение, равное «0». Также в сыворотке крови пациента определяют спектр причинно-значимых аллергенов: сенсибилизацию пациента к бытовым (СБ), эпидермальным (СЭ) и пыльцевым (СП) аллергенам. При наличии сенсибилизации соответствующие значения СБ, СЭ и СП принимают равными «1». При отсутствии сенсибилизации соответствующие значения СБ, СЭ и СП принимают равными «0». По результатам описанных выше исследований и измерений вычисляют значение коэффициента (К) оценки уровня контроля над БА по формуле
К=2,84+0,03(ЧНП)-0,02(ГПСВУ)-0,01(ГПСВВ)+0,01(ВГПСВ)+
+0,02(В)+0,0003(IgE)-0,48(ОГ)-0,01(ВНЗ)-0,01(ПЗ)-
-0,004(ДПТ)-0,02(КПП)-0,29(ИГКС)-0,09(ИГКСДД)-
-0,02(ПК)-0,03(ПАЛ)+0,12(ФР)+0,002(АД)+0,2(АР)+
+0,01(СБ)+0,06(СЭ)+0,18(СП)
При значении К<0,7 уровень контроля над БА оценивают как контролируемая бронхиальная астма. При выполнении условия 0,7≤К≤0,8 уровень контроля над БА оценивают как частично контролируемая бронхиальная астма. При К>0,8 уровень контроля над БА оценивают как неконтролируемая бронхиальная астма.
Подробное описание способа.
Для оценки уровня контроля над бронхиальной астмой исследуют ночные симптомы пациента и определяют характеристики функции легких.
Ночные симптомы пациента оценивают частотой ночных приступов в месяц (ЧНП), раз/месяц. Числовое значение величины ЧНП определяют по данным опроса одного из родителей ребенка.
В качестве характеристик функции легких предварительно методом пикфлоуметрии (Национальная программа «Бронхиальная астма. Стратегия лечения и профилактика» М., 2008. - с.44) с помощью, например, пикфлоуметра MicroPeak, производства компании MICRO MEDICAL LTD (Англия) определяют значения пиковой скорости выдоха (ПСВ), л/мин: в утреннее, с 8 до 10 часов, время - у ребенка (ПСВР У), его матери (ПСВМ У) и у его отца (ПСВО У), в вечернее, с 20 до 22 часов, время - у ребенка (ПСВР В), его матери (ПСВМ В) и у его отца (ПСВО В).
Дополнительно по данным опроса определяют на момент исследования возраст, полных лет: ребенка (В), его матери (BМ) и отца (ВО). С помощью, например, медицинского металлического ростомера МСК - 233 производства компании ООО «Квант» (Москва), измеряют рост, см: ребенка и его родителей. В соответствии с полученными значениями возраста и роста определяют характеризующие норму табличные величины, л/мин.
Зависящее от пола (мальчик или девочка) должное значение ПСВ у ребенка (ПСВР Д) определяют по таблице 5.2. «Должные значения ПСВ (л/мин)» (Национальная программа «Бронхиальная астма. Стратегия лечения и профилактика» М., 2008. - с.44; Godfrey S., Kamburoff P.L., Nairn J.R. Spirometry, lung volumes and airway resistans in normal children aged 5 to 18 years // Br. J. Dis. Chest. 1970 / V.64. P.15).
Средние должные значения ПСВ у матери ребенка (ПСВМ СД) и у его отца (ПСВО СД) определяют по таблице средних должных величин пикового потока выдоха (л/мин) (Leiner G.C., et al. Expiratory peak flow rate/ Am. Rev, Respir. Dis. 1963; 88; 644).
Затем вычисляют генотипические характеристики функции легких, %: показатели генотипических значений пиковой скорости выдоха утром (ГПСВУ) и вечером (ГПСВВ), а также показатель вариабельности генотипических значений пиковой скорости выдоха (ВГПСВ). Значения ГПСВУ, ГПСВВ и ВГПСВ вычисляют по формулам
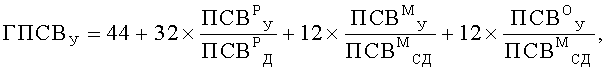
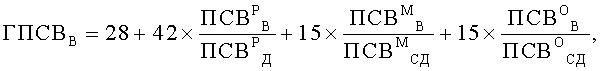
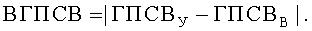
Исследуют кровь ребенка, в сыворотке которой определяют содержание общего иммуноглобулина класса Е (IgE), МЕ/мл. Для этого осуществляют забор 10 мл крови, как правило, из локтевой вены, затем получают сыворотку, в которой методом иммуноферментного анализа определяют содержание общего иммуноглобулина класса Е (IgE) (Аллергология и иммунология: Национальное руководство - под ред. Хаитова P.M., Ильина Н.И. - М.: Геотар-Медиа, 2009. - С.35). Значение IgE выражают в МЕ/мл.
Окружность грудной клетки (ОГ), м, измеряют в положении стоя, руки опущены вдоль туловища. Сантиметровую ленту накладывают горизонтально, сзади - под углами лопаток, спереди: у пациентов мужского пола по околососковым кружкам, у пациентов женского пола - под молочными железами. Измерение проводят с точностью до одной сотой метра.
По данным опроса одного из родителей определяют временные характеристики, полных лет: возраст ребенка в начале заболевания (ВНЗ), продолжительность заболевания (ПЗ), а также длительность противовоспалительной терапии (ДПТ), полных месяцев.
Определяют коэффициент половой принадлежности (КПП), причем для лиц мужского пола значение КПП принимают равным «1», для лиц женского пола - «2».
Путем опроса одного из родителей и анализа записей в индивидуальной карте развития ребенка - форма №112 исследуют объем проводимой противовоспалительной терапии (ОППТ). Определяют, проводилось или нет лечение ингаляционными глюкокортикостероидами (ИГКС), комплексное лечение ИГКС совместно с ингаляционными β2-агонистами длительного действия (ИГКСДД), применялись ли кромоны (ПК) и антилейкотриеновые препараты (ПАЛ). Каждой составляющей ОППТ - ИГКС, ИГКСДД, ПК и ПАЛ, при ее наличии, присваивают числовое значение, равное «1», а при ее отсутствии, присваивают числовое значение, равное «0».
По данным опроса одного из родителей определяют фактор риска (ФР) - пассивное и/или активное курение. Путем опроса одного из родителей, анализа записей в индивидуальной карте развития ребенка - форма №112 и анализа данных объективного обследования пациента определяют наличие или отсутствие у ребенка такой сопутствующей патологи (СПИ), как атопический дерматит (АД) и/или аллергический ринит (АР). Каждой из СПП и ФР, при их наличии, присваивают числовое значение, равное «1», при отсутствии - числовое значение, равное «0».
С помощью известной методики хемилюминесцентного MAST-теста, описанной в работе Горячкиной Л.А., Демборинской А.С. «Определение общего и специфического IgE в сыворотке крови аллергических больных методом хемилюминесценции» (Современные проблемы аллергологии, клинической иммунологии и иммунофармакологии // Материалы симпозиума «Новейшие методы диагностики аллергии» (29-31 мая 2001 г., Москва), с.13-17), например, на аппарате MAST-CLA компании «ЛЮМИНЕРИ», в сыворотке крови пациента определяют спектр причинно-значимых аллергенов: сенсибилизацию пациента к бытовым (СБ), эпидермальным (СЭ) и пыльцевым (СП) аллергенам. При наличии сенсибилизации соответствующие значения СБ, СЭ и СП принимают равными «1». При отсутствии сенсибилизации соответствующие значения СБ, СЭ и СП принимают равными «0». По результатам описанных выше исследований и измерений вычисляют значение коэффициента (К) оценки уровня контроля над БА по формуле
К=2,84+0,03(ЧНП)-0,02(ГПСВУ)-0,01(ГПСВВ)+0,01(ВГПСВ)+
+0,02(В)+0,0003(IgE)-0,48(ОГ)-0,01(ВНЗ)-0,01(ПЗ)-
-0,004(ДПТ)-0,02(КПП)-0,29(ИГКС)-0,09(ИГКСДД)-
-0,02(ПК)-0,03(ПАЛ)+0,12(ФР)+0,002(АД)+0,2(АР)+
+0,01(СБ)+0,06(СЭ)+0,18(СП)
При значении К<0,7 уровень контроля над БА оценивают как контролируемая бронхиальная астма. При выполнении условия 0,7≤К≤0,8 уровень контроля над БА оценивают как частично контролируемая бронхиальная астма. При К>0,8 уровень контроля над БА оценивают как неконтролируемая бронхиальная астма.
Практическая реализуемость предлагаемого способа иллюстрируется примерами из клинической практики.
Пример 1: больная С., 15 лет, История болезни №14621/132, поступила для обследования и лечения в детскую городскую больницу №2 г.Ростова-на-Дону. Предварительный диагноз: бронхиальная астма, атопическая форма, среднетяжелое течение. Сопутствующий диагноз: аллергический ринит. При поступлении отмечались жалобы на одышку, сухой кашель. Из анамнеза известно, что впервые обструктивный синдром развился в возрасте 8 лет на фоне острого респираторного заболевания. В качестве противовоспалительной терапии с 11 лет ребенок получает ИГКС. Отмечалась аллергическая реакция на пыльцевые аллергены. В семье никто не курит. При объективном обследовании ребенка: состояние средней степени тяжести. Экспираторная одышка, частота дыхания 24 дыхательных движений в минуту. Над легкими перкуторно определяется коробочный звук, аускультативно - на фоне ослабленного дыхания рассеянные сухие свистящие хрипы на выдохе. Тоны сердца отчетливые, ритм учащен: ЧСС - 92 удара в минуту, артериальное давление - 100/70 мм рт.ст.
Для оценки уровня контроля над бронхиальной астмой было проведено исследование согласно заявляемому способу, для чего были исследованы ночные симптомы пациента и определены характеристики функции легких.
Ночные симптомы пациента оценивали частотой ночных приступов в месяц (ЧНП), раз/месяц. Числовое значение величины ЧНП определили по данным опроса матери ребенка. По данным опроса матери ребенка ночные симптомы у пациента не наблюдались, т.е. ЧНП=0.
В качестве характеристик функции легких предварительно методом пикфлоуметрии (Национальная программа «Бронхиальная астма. Стратегия лечения и профилактика». М., 2008. - с.44) с помощью пикфлоуметра MicroPeak производства компании MICRO MEDICAL LTD (Англия) определили значения пиковой скорости выдоха (ПСВ), л/мин: утром в 9 часов у ребенка (ПСВР У), его матери (ПСВМ У) и у его отца (ПСВО У), вечером в 21 час у ребенка (ПСВР В), его матери (ПСВМ В) и у его отца (ПСВО В). Были получены следующие значения: ПСВР У=250 л/мин, (ПСВМ У)=390 л/мин, ПСВО У=520 л/мин, ПСВР В=275 л/мин, ПСВМ В=300 л/мин, ПСВО В=605 л/мин.
Дополнительно по данным опроса определили на момент исследования возраст, полных лет: ребенка (В), его матери (ВМ) и отца (ВО). Были получены следующие значения: В=15 лет, ВМ=35 лет, ВО=40 лет.
С помощью медицинского металлического ростомера МСК-233 производства компании ООО «Квант» (Москва) были измерены рост, см, ребенка и его родителей. Были получены следующие значения: рост ребенка 145 см, рост матери 165 см, рост отца - 178 см.
В соответствии с полученными значениями возраста и роста были определены характеризующие норму табличные величины, л/мин.
С учетом пола ребенка - девочка, по таблице 5.2. «Должные значения ПСВ (л/мин)» (Национальная программа «Бронхиальная астма. Стратегия лечения и профилактика». М., 2008. - с.44. Godfrey S., KamburoffP.L., Nairn J.R. Spirometry, lung volumes and airway resistans in normal children aged 5 to 18 years // Br. J. Dis. Chest. 1970 / V.64. P.15) определили должное значение ПСВ у ребенка ПСВР Д. Было получено: ПСВР Д=355 л/мин.
По таблице средних должных величин пикового потока выдоха (л/мин) (Leiner G.C., et al. Expiratory peak flow rate/ Am. Rev. Respir. Dis/ 1963; 88; 644) определили средние должные значения ПСВ у матери ребенка ПСВМ СД и у его отца ПСВО СД. Были получены следующие значения: ПСВМ СД - 442 л/мин, ПСВО СД - 636 л/мин.
Затем вычислили генотипические характеристики функции легких, %: показатели генотипических значений пиковой скорости выдоха утром (ГПСВУ) и вечером (ГПСВВ), а также показатель вариабельности генотипических значений пиковой скорости выдоха (ВГПСВ). Значения ГПСВУ, ГПСВВ и ВГПСВ вычисляли по формулам
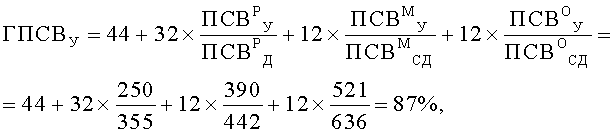
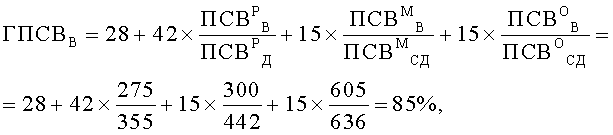
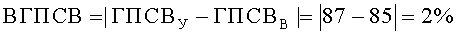
Таким образом были получены следующие значения: ГПСВУ=87%, ГПСВВ=85%, ВГПСВ=2%.
Было проведено исследование крови ребенка, в сыворотке которой определили содержание общего иммуноглобулина класса Е (IgE), МЕ/мл. Из локтевой вены пациента осуществили забор 10 мл крови, получили сыворотку, в которой методом иммуноферментного анализа определили содержание общего иммуноглобулина класса Е (IgE) (Аллергология и иммунология: Национальное руководство - под ред. Хаитова P.M., Ильина Н.И. - М.: Геотар-Медиа, 2009. - С.35). Было получено следующее значение IgE=750 МЕ/мл.
Оружность грудной клетки (ОГ), м, измерили в положении пациента стоя, руки опущены вдоль туловища. Сантиметровую ленту наложили горизонтально, сзади - под углами лопаток, спереди - под молочными железами. Измерение ОГ проводили с точностью до одной сотой метра. Было получено ОГ=0,72 м.
По данным опроса матери ребенка определили временные характеристики, полных лет: возраст ребенка в начале заболевания (ВНЗ), продолжительность заболевания (ПЗ), а также длительность противовоспалительной терапии (ДПТ), полных месяцев. Были получены следующие значения: ВНЗ=8 лет, ПЗ=7 лет, ДПТ=48 месяцев.
Определили коэффициент половой принадлежности (КПП). Поскольку обследовали ребенка женского пола, значение КПП было принято равным «2», т.е. КПП=2.
По данным опроса матери ребенка, анализа записей в индивидуальной карте развития ребенка - форма №112, и анамнеза, исследовали объем проводимой противовоспалительной терапии (ОППТ): проводилось или нет лечение ингаляционными глюкокортикостероидами (ИГКС), комплексное лечение ИГКС совместно с ингаляционными β2-агонистами длительного действия (ИГКСДД), применялись ли кромоны (ПК) и антилейкотриеновые препараты (ПАЛ). Поскольку ребенку проводилось лечение ингаляционными глюкокортикостероидами (ИГКС), величине ИГКС было присвоено числовое значение, равное «1», т.е. ИГКС=1. Поскольку комплексное лечение ИГКС совместно с ингаляционными β2-агонистами длительного действия, кромонами (ПК) и антилейкотриеновыми препаратами (ПАЛ) не проводилось, величинам ИГКСДД, ПК, ПАЛ было присвоено значение, равное «0», т.е. ИГКСДД=0, ПК=0, ПАЛ=0.
По данным опроса матери определили фактор риска (ФР) - пассивное и/или активное курение, и наличие или отсутствие у ребенка такой сопутствующей патологи (СПИ), как атопический дерматит (АД) и/или аллергический ринит (АР). Поскольку пассивное и активное курение отсутствовали, величине ФР было присвоено числовое значение, равное «0»:ФР=0. Т.к. у ребенка отмечалось наличие такой СИИ, как аллергический ринит (АР), а атопический дерматит (АД) отсутствовал, величине АД было присвоено значение, равное «0», а величине АР - «1»: АД=0, АР=1.
С помощью известной методики хемилюминесцентного MAST-теста, описанной в работе Горячкиной Л.А., Демборинской А.С. «Определение общего и специфического IgE в сыворотках крови аллергических больных методом хемилюминесценции» (Современные проблемы аллергологии, клинической иммунологии и иммунофармакологии // Материалы симпозиума «Новейшие методы диагностики аллергии» (29-31 мая 2001 г., Москва), с.13-17) на аппарате MAST-CLA компании «ЛЮМИНЕРИ» в сыворотке крови, был определен спектр причинно-значимых аллергенов: сенсибилизация пациента к бытовым (СБ), эпидермальным (СЭ) и пыльцевым (СП) аллергенам. Т.к. была выявлена сенсибилизация пациента только к пыльцевым аллергенам (СП), значение СП было принято равным «1», т.е. СП=1. Поскольку у пациента отсутствовала сенсибилизация к эпидермальным и бытовым аллергенам, значения СЭ и СБ были приняты равными «0», т.е. СЭ=0, СБ=0.
Для вычисления значения коэффициента (К) оценки уровня контроля над БА, значения величин, полученные в результате описанных выше исследований и измерений, были подставлены в формулу
К=2,84+0,03(ЧНП)-0,02(ГПСВУ)-0,01(ГПСВВ)+0,01(ВГПСВ)+
+0,02(В)+0,0003(IgE)-0,48(ОГ)-0,01(ВНЗ)-0,01(ПЗ)-0,004(ДПТ)-
0,02(КПП)-0,29(ИГКС)-0,09(ИГКСДД)-0,02(ПК)-0,03(ПАЛ)+
+0,12(ФР)+0,002(АД)+0,2(АР)+0,01(СБ)+0,06(СЭ)+0,18(СП)=
=2,84+0,03×0-0,02×87-0,01×85+0,01×2+0,02×15+
+0,0003×750-0,48×0,72-0,01×8-0,01×7-0,004×48-0,02×2-
-0,29×1-0,09×0-0,02×0-0,03×0+0,12×0+0,002×0+0,2×1+
+0,01×0+0,06×0+0,18×1=2,84-1,74-0,85+0,02+0,3+0,225-
-0,3456-0,08-0,07-0,192-0,04-0,29+0,2+0,18=0,16
Поскольку было выполнено условие значение К=0,16<0,7, уровень контроля над БА оценили как контролируемая бронхиальная астма. Коррекции проводимой терапии девочке не потребовалась, более того ей была назначена соответствующая терапия в уменьшенном объеме, результаты которой подтвердили достоверность поставленной согласно заявляемому способу оценки.
Пример 2: больной мальчик И., 8 лет, История болезни №1672/134, поступил для обследования и лечения в детскую городскую больницу №2 г.Ростова-на-Дону. Предварительный диагноз: бронхиальная астма, атопическая форма, тяжелое течение. Сопутствующие диагнозы: аллергический ринит; атопический дерматит. При поступлении имели место жалобы на одышку, кашель, заложенность носа. Из анамнеза известно, что впервые обструктивный синдром развился в возрасте 4 лет на фоне острого респираторного заболевания. В последующем четыре-шесть раз в год ребенок переносил обструктивные бронхиты, в половине случаев не сопровождающиеся повышением температуры тела. Практически ежедневно наблюдались кратковременные эпизоды одышки. Ночные приступы у мальчика отмечались до 2 раз в месяц. В течение последних 12 месяцев в качестве противовоспалительной терапии получает ИГКС, кромоны, антилейкотриеновые препараты. Отмечалась аллергическая реакция на пыльцевые и бытовые аллергены. В семье никто не курит. При объективном обследовании ребенка: состояние средней степени тяжести. Выраженная экспираторная одышка, частота дыхания 28 дыхательных движений в минуту. Над легкими перкуторно определяется звук с коробочным оттенком, аускультативно - на фоне ослабленного дыхания рассеянные сухие свистящие хрипы на выдохе. Тоны сердца отчетливые, ритм учащен: ЧСС - 93 удара в минуту, артериальное давление - 90/60 мм рт.ст.
Для оценки уровня контроля над бронхиальной астмой было проведено исследование согласно заявляемому способу, для чего были исследованы ночные симптомы пациента и определены характеристики функции легких.
Ночные симптомы пациента оценивали частотой ночных приступов в месяц (ЧНП), раз/месяц. Числовое значение величины ЧНП определили по данным опроса матери ребенка. По данным опроса матери ребенка, частота ночных приступов в месяц была оценены следующим образом: ЧНП=2 раза/месяц.
В качестве характеристик функции легких предварительно методом пикфлоуметрии (Национальная программа «Бронхиальная астма. Стратегия лечения и профилактика» М., 2008. - с.44) с помощью пикфлоуметра MicroPeak производства фирмы MICRO MEDICAL LTD (Англия) определили значения пиковой скорости выдоха (ПСВ), л/мин: утром в 9 часов у ребенка (ПСВР У), его матери (ПСВМ У) и у его отца (ПСВО У), вечером в 21 час у ребенка (ПСВР В), его матери (ПСВМ В) и у его отца (ПСВО В). Были получены следующие значения: ПСВР У=115 л/мин, ПСВМ У=165 л/мин, ПСВО У=450 л/мин, ПСВР В = 91 л/мин, ПСВМ В=350 л/мин, ПСВО В=400 л/мин.
Дополнительно по данным опроса определили на момент исследования возраст, полных лет: ребенка (В), его матери (ВМ) и отца (ВО). Были получены следующие значения: В=8 лет, ВМ=30 лет, ВО=30 лет.
С помощью медицинского металлического ростомера МСК-233 производства компании ООО «Квант» (Москва) были измерены рост, см, ребенка и его родителей. Были получены следующие значения: рост ребенка 130 см, рост матери 152 см, рост отца - 178 см.
В соответствии с полученными значениями возраста и роста были определены характеризующие норму табличные величины, л/мин.
С учетом пола ребенка - мальчик, по таблице 5.2. «Должные значения ПСВ (л/мин)» (Национальная программа «Бронхиальная астма. Стратегия лечения и профилактика». М., 2008. - с.44. Godfrey S., Kamburoff P.L., Nairn J.R. Spirometry, lung volumes and airway resistans in normal children aged 5 to 18 years // Br. J. Dis. Chest. 1970 / V.64. P.15) определили должное значение ПСВ у ребенка ПСВР Д. Было получено ПСВР Д=183 л/мин.
По таблице средних должных величин пикового потока выдоха (л/мин) (Leiner G.C., et al. Expiratory peak flow rate/ Am. Rev. Respir. Dis/ 1963; 88; 644) определили средние должные значения ПСВ у матери ребенка ПСВМ СД и у его отца ПСВО СД. Были получены следующие значения: ПСВМ СД=413 л/мин, ПСВО СД=664 л/мин.
Затем вычислили генотипические характеристики функции легких, %: показатели генотипических значений пиковой скорости выдоха утром (ГПСВУ) и вечером (ГПСВВ), а также показатель вариабельности генотипических значений пиковой скорости выдоха (ВГПСВ). Значения ГПСВУ, ГПСВВ и ВГПСВ вычисляли по формулам
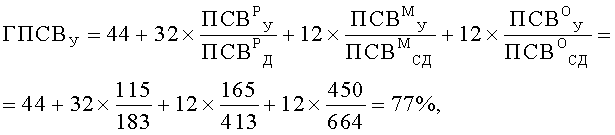
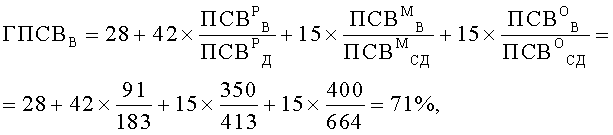
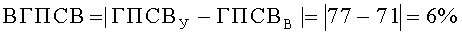
Таким образом были получены следующие значения: ГПСВУ=77%, ГПСВВ=71%, ВГПСВ=6%.
Было проведено исследование крови ребенка, в сыворотке которой определили содержание общего иммуноглобулина класса Е (IgE), МЕ/мл. Из локтевой вены пациента осуществили забор 10 мл крови, получили сыворотку, в которой методом иммуноферментного анализа определили содержание общего иммуноглобулина класса Е (IgE) (Аллергология и иммунология: Национальное руководство - под ред. Хаитова P.M., Ильина Н.И. - М.: Геотар-Медиа, 2009. - С.35) Было получено следующее значение IgE=945 МЕ/мл.
Окружность грудной клетки (ОГ), м, измерили в положении пациента стоя, руки опущены вдоль туловища. Сантиметровую ленту наложили горизонтально, сзади - под углами лопаток, спереди - по околососковым кружкам. Измерение ОГ проводили с точностью до одной сотой метра. Было получено ОГ=0,75 м.
По данным опроса матери ребенка определили временные характеристики, полных лет: возраст в начале заболевания (ВНЗ), продолжительность заболевания (ПЗ), а также длительность противовоспалительной терапии (ДПТ), полных месяцев. Были получены следующие значения: ВНЗ=4 года, ПЗ=4 года, ДПТ=12 месяцев.
Определили коэффициент половой принадлежности (КПП). Поскольку обследовали ребенка мужского пола, значение КПП было принято равным «1», т.е. КПП=1.
По данным опроса матери ребенка, анализа записей в индивидуальной карте развития ребенка - форма №112, и анамнеза, исследовали объем проводимой противовоспалительной терапии (ОППТ): проводилось или нет лечение ингаляционными глюкокортикостероидами (ИГКС), комплексное лечение ИГКС совместно с ингаляционными β2-агонистами длительного действия (ИГКСДД), применялись ли кромоны (ПК) и антилейкотриеновые препараты (ПАЛ). Поскольку ребенку проводилось лечение ингаляционными глюкокортикостероидами (ИГКС), величине ИГКС было присвоено числовое значение, равное «1», т.е. ИГКС=1. Поскольку комплексное лечение ИГКС совместно с ингаляционными β2-агонистами длительного действия (ИГКСДД) не проводилось, величине ИГКСДД было присвоено значение, равное «0», т.е. ИГКСДД=0. Поскольку лечение кромонами (ПК) и антилейкотриеновыми препаратами (ПАЛ) проводилось, величинам ПК и ПАЛ было присвоено значение, равное «1», таким образом, ПК=1, ПАЛ=1.
По данным опроса матери определили фактор риска (ФР) - пассивное и/или активное курение и наличие или отсутствие у ребенка такой сопутствующей патологии (СПП), как атопический дерматит (АД) и/или аллергический ринит (АР). Поскольку в семье никто не курит, значению ФР было присвоено значение, равное «0», т.е. ФР=0. Т.к. у ребенка отмечалось наличие атопического дерматита (АД), аллергического ринита, величинам АД и АР были присвоены числовые значения, равные «1»: АД=1, величине АР - равное «1»: АР=1.
С помощью методики хемилюминесцентного MAST-теста, описанной в работе Горячкиной Л.А., Демборинской А.С. «Определение общего и специфического IgE в сыворотках крови аллергических больных методом хемилюминесценции» (Современные проблемы аллергологии, клинической иммунологии и иммунофармакологии // Материалы симпозиума «Новейшие методы диагностики аллергии» (29-31 мая 2001 г., Москва), с.13-17) на аппарате MAST-CLA компании «ЛЮМИНЕРИ» в сыворотке крови был определен спектр причинно-значимых аллергенов: сенсибилизацию пациента к бытовым (СБ), эпидермальным (СЭ) и пыльцевым (СП) аллергенам. Была выявлена сенсибилизация пациента к бытовым (СБ), пыльцевым (СП) и эпидермальным (СЭ) аллергенам. Поэтому значения СБ, СЭ и СП были приняты равными «1», т.е. СБ=1, СП=1, СЭ=1.
Для вычисления значения коэффициента (К) оценки уровня контроля над БА, значения величин, полученные в результате описанных выше исследований и измерений, были подставлены в формулу
К=2,84+0,03(ЧНП)-0,02(ГПСВУ)-0,01(ГПСВВ)+0,01(ВГПСВ)+
+0,02(В)+0,0003(IgE)-0,48(ОГ)-0,01(ВНЗ)-0,01(ПЗ)-0,004(ДПТ)-
-0,02(КПП)-0,29(ИГКС)-0,09(ИГКСДД)-0,02(ПК)-0,03(ПАЛ)+
+0,12(ФР)+0,002(АД)+0,2(АР)+0,01(СБ)+0,06(СЭ)+0,18(СП)=
=2,84+0,03×2-0,02×77-0,01×71+0,01×6+0,02×8+
+0,0003×945-0,48×0,72-0,75-0,01×4-0,01×4-0,004×12-0,02×1-
-0,29×1-0,09×0-0,02×1-0,03×1+0,12×0+0,002×1+0,2×1+
+0,01×1+0,06×1+0,18×1=2,84+0,06-1,54-0,71+0,06+0,16+
0,2835-0,36-0,04-0,04-0,048-0,02-0,29-0,02-0,03+0,002+0,2+
0,01+0,06+0,18=0,76
Поскольку было выполнено условие 0,7<К=0,76<0,8, уровень контроля над БА был оценен как частично контролируемая бронхиальная астма. Больной была назначена соответствующая терапия, результаты которой подтвердили достоверность поставленной согласно заявляемому способу оценки.
Пример 3: больной мальчик А., 10 лет, История болезни №16902/154, находился на обследовании и лечении в детской городской больнице №2 г.Ростова-на-Дону. Предварительный диагноз: бронхиальная астма, атопическая форма, тяжелое течение. При поступлении ребенок предъявлял жалобы на ежедневные приступы удушья, плохую переносимость физических нагрузок. Сопутствующий диагноз: атопический дерматит. В 7 лет был установлен диагноз тяжелой БА. С 7 лет ребенок получает комплексное лечение ИГКС совместно с ингаляционными β2-агонистами длительного действия (ИГКСДД). Находился на терапии кромонами. Антилейкотриеновые препараты не получал. Родители ребенка курят, ребенок не курит. При осмотре мальчика выявлялась одышка в покое, кашель. Грудная клетка несколько вздута. Перкуторно над всей поверхностью легких коробочный звук, дыхание равномерно ослаблено, хрипы не выслушиваются. Тоны сердца отчетливые, ритм учащен: ЧСС - 97 ударов в минуту, артериальное давление 100/70 мм рт.ст.
Для оценки уровня контроля над бронхиальной астмой было проведено исследование согласно заявляемому способу, для чего были исследованы ночные симптомы пациента и определены характеристики функции легких.
Ночные симптомы пациента оценивали частотой ночных приступов в месяц (ЧИП), раз/месяц. Числовое значение величины ЧНП определили по данным опроса матери ребенка, при этом частота ночных приступов в месяц была оценена следующим образом, ЧНП=15 раз/месяц.
В качестве характеристик функции легких предварительно методом пикфлоуметрии (Национальная программа «Бронхиальная астма. Стратегия лечения и профилактика». М., 2008. - с.44) с помощью пикфлоуметра MicroPeak производства MICRO MEDICAL LTD (Англия) определили значения пиковой скорости выдоха (ПСВ), л/мин: утром в 10 часов у ребенка (ПСВР У), его матери (ПСВМ У) и у его отца (ПСВО У), вечером в 22 часа у ребенка (ПСВР В), его матери (ПСВО В) и у его отца (ПСВО В). Были получены следующие значения: ПСВР У=73 л/мин, ПСВМ У=250 л/мин, ПСВО У=350 л/мин, ПСВР В=164 л/мин, ПСВМ В=370 л/мин, ПСВО В - 550 л/мин.
Дополнительно по данным опроса определили на момент исследования возраст, полных лет: ребенка (В), его матери (ВМ) и отца (ВО). Были получены следующие значения: В=10 лет, ВМ=40 лет, ВО=40 лет.
С помощью медицинского металлического ростомера МСК-233 производства компании ООО «Квант» (Москва) были измерены рост, см, ребенка и его родителей. Были получены следующие значения: рост ребенка 140 см, рост матери 178 см, рост отца 191 см.
В соответствии с полученными значениями возраста и роста были определены характеризующие норму табличные величины, л/мин.
С учетом пола ребенка - мальчик, по таблице 5.2. «Должные значения ПСВ (л/мин)» (Национальная программа «Бронхиальная астма. Стратегия лечения и профилактика». М., 2008. - с.44. Godfrey S., Kamburoff P.L., Nairn J.R. Spirometry, lung volumes and airway resistans in normal children aged 5 to 18 years // Br. J. Dis. Chest. 1970 / V.64. P.15) определили должное значение ПСВ у ребенка ПСВР Д. Было получено: ПСВР Д=236 л/мин.
По таблице средних должных величин пикового потока выдоха (л/мин) (Leiner G.C., et al. Expiratory peak flow rate/ Am. Rev. Respir. Dis / 1963; 88; 644) определили средние должные значения ПСВ у матери ребенка ПСВМ СД и у его отца ПСВО СД. Были получены следующие значения: ПСВМ СД=470 л/мин, ПСВО СД - 680 л/мин.
Затем вычислили генотипические характеристики функции легких, %: показатели генотипических значений пиковой скорости выдоха утром (ГПСВУ) и вечером (ГПСВВ), а также показатель вариабельности генотипических значений пиковой скорости выдоха (ВГПСВ). Значения ГПСВУ, ГПСВВ и ВГПСВ вычисляли по формулам
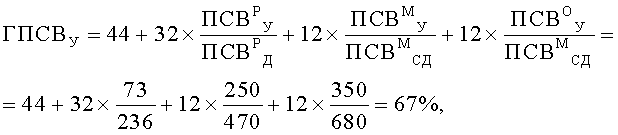
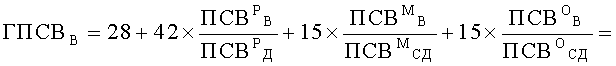
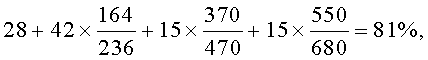
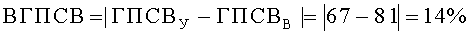
Таким образом были получены следующие значения: ГПСВУ=67%, ГПСВВ=81%, ВГПСВ - 14%.
Было проведено исследование крови ребенка, в сыворотке которой определили содержание общего иммуноглобулина класса Е (IgE), МЕ/мл. Из локтевой вены пациента осуществили забор 10 мл крови, получили сыворотку, в которой методом иммуноферментного анализа определили содержание общего иммуноглобулина класса Е (IgE) (Аллергология и иммунология: Национальное руководство - под ред. Хаитова P.M., Ильина Н.И. - М.: Геотар-Медиа, 2009. - С.35). Было получено следующее значение: IgE=570 МЕ/мл.
Окружность грудной клетки (ОГ), м, измерили в положении пациента стоя, руки опущены вдоль туловища. Сантиметровую ленту наложили горизонтально, сзади под углами лопаток, спереди - по околососковым кружкам. Измерения ОГ проводили с точностью до одной сотой метра. Было получено ОГ=0,81 м.
По данным опроса матери ребенка определили временные характеристики, полных лет: возраст ребенка в начале заболевания (ВНЗ), продолжительность заболевания (ПЗ), а также длительность противовоспалительной терапии (ДПТ), полных месяцев. Были получены следующие значения: ВНЗ=7 лет, ПЗ=3 лет, ДПТ=36 месяцев.
Определили коэффициент половой принадлежности (КПП). Поскольку обследовался ребенок мужского пола, значение КПП было принято равным «1», т.е. КПП=1.
По данным опроса матери ребенка, анализа записей в индивидуальной карте развития ребенка - форма №112, и анамнеза, исследовали объем проводимой противовоспалительной терапии (ОППТ): проводилось или нет лечение ингаляционными глюкокортикостероидами (ИГКС), комплексное лечение ИГКС совместно с ингаляционными β2-агонистами длительного действия (ИГКСДД), применялись ли кромоны (ПК) и антилейкотриеновые препараты (ПАЛ). Поскольку ребенку проводилось лечение ингаляционными глюкокортикостероидами совместно ингаляционными β2-агонистами длительного действия (ИГКСДД) и кромонами (ПК), каждой составляющей ОППТ - ИГКСДД и ПК было присвоено числовое значение, равное «1», т.е. ИГКСДД=1, ПК=1. Поскольку лечение ИГКС не проводилось и антилейкотриеновые препараты (ПАЛ) не применялись, величинам ИГКС и ПАЛ было присвоено значение, равное «0», т.е. ИГКС=0, ПАЛ=0.
По данным опроса матери определили фактор риска (ФР) - пассивное и/или активное курение, и наличие или отсутствие у ребенка такой сопутствующей патологии (СПП), как атопический дерматит (АД) и/или аллергический ринит (АР). Поскольку в семье курят и мать и отец, т.е. имеет место пассивное курение, величине ФР было присвоено числовое значение, равное «1»:ФР=1. Т.к. у ребенка отмечалось наличие такой сопутствующей патологи (СПП), как атопический дерматит (АД), а аллергический ринит отсутствовал, величине АД было присвоено числовое значение, равное «I», а величине АР - «0»: т.е. АД=1, АР=0.
С помощью известной методики хемилюминесцентного MAST-теста, описанной в работе Горячкиной Л.А., Демборинской А.С.«Определение общего и специфического IgE в сыворотках крови аллергических больных методом хемилюминесценции» (Современные проблемы аллергологии, клинической иммунологии и иммунофармакологии // Материалы симпозиума «Новейшие методы диагностики аллергии» (29-31 мая 2001 г., Москва), с.13-17) на аппарате MAST-CLA компании «ЛЮМИНЕРИ», в сыворотке крови был определен спектр причинно-значимых аллергенов: сенсибилизация пациента к бытовым (СБ), эпидермальным (СЭ) и пыльцевым (СП) аллергенам. Т.к. была выявлена сенсибилизация пациента к эпидермальным (СЭ) и пыльцевым (СП) аллергенам, значения СЭ и СП были приняты равными «1», т.е. СЭ=1, СП=1. Поскольку у пациента отсутствовала сенсибилизация к бытовым аллергенам, значение СБ было принято равным «0»:СБ=0.
Для вычисления значения коэффициента (К) оценки уровня контроля над БА значения величин, полученные в результате описанных выше исследований и измерений, были подставлены в формулу:
К=2,84+0,03(ЧНП)-0,02(ГПСВУ)-0,01(ГПСВВ)+0,01(ВГПСВ)+
+0,02(В)+0,0003(IgE)-0,48(ОГ)-0,01(ВНЗ)-0,01(ПЗ)-0,004(ДПТ)-
-0,02(КПП)-0,29(ИГКС)-0,09(ИГКСДД)-0,02(ПК)-0,03(ПАЛ)+
+0,12(ФР)+0,002(АД)+0,2(АР)+0,01(СБ)+0,06(СЭ)+0,18(СП)=
=2,84+0,03×15-0,02×67-0,01×81+0,01×14+0,02×10+
+0,0003×570-0,48×0,81-0,01×7-0,01×3-0,004×36-0,02×1-
-0,29×0-0,09×1-0,02×1-0,03×0+0,12×1+0,002×1+0,2×0+
+0,01×0+0,06×1+0,18×1-2,84+0,45-1,34-0,81+0,14+0,2+0,171
-0,39-0,07-0,03-0,144-0,02-0,09-0,02+0,12+0,002+0,06+0,18=
1,25
Поскольку было выполнено условие К=1,25>0,8, уровень контроля над БА оценили как неконтролируемая бронхиальная астма.
Больному мальчику была назначена соответствующая терапия, результаты которой подтвердили достоверность поставленной согласно заявляемому способу оценки.
С помощью заявляемого способа в Детской городской больнице №2 г.Ростова-на-Дону было обследовано 147 детей.
Результаты исследования:
у 44 детей величина коэффициента К оценки уровня контроля колебалась в пределах от 0,1 до 0,67. Поскольку было выполнено условие К<0,7, уровень контроля над БА у 44 детей оценили как контролируемая бронхиальная астма;
у 23 детей величина коэффициента К оценки уровня контроля колебалась в пределах от 0,72 до 0, 79. Поскольку было выполнено условие 0,7≤К≤0,8, уровень контроля над БА у 23 детей оценили как частично контролируемая бронхиальная астма;
у 80 детей величина коэффициента К оценки уровня контроля колебалась в пределах от 0,83 до 1,5. Поскольку было выполнено условие К>0,8, уровень контроля над БА у 80 детей оценили как неконтролируемая бронхиальная астма.
Результаты назначенного лечения во всех 147 случаях подтвердили достоверность оценки уровня контроля над БА, выполненной согласно заявляемому способу.
Проведенный ретроспективный анализ 88 историй болезни детей, страдающих бронхиальной астмой, которым уровень контроля над БА определяли с помощью способа-прототипа, показал, что достоверность оценки уровня контроля над БА согласно способу-прототипу составляет 89,7%.
Таким образом, предлагаемый способ по сравнению с прототипом позволяет существенно повысить достоверность оценки уровня контроля над бронхиальной астмой у детей.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОПРЕДЕЛЕНИЯ ЭНДОТИПОВ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ И ПОДРОСТКОВ ОТ 5 ДО 12 ЛЕТ | 2020 |
|
RU2734134C1 |
| СПОСОБ ДИАГНОСТИКИ КОНТРОЛЯ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ С АТОПИЧЕСКИМ ДЕРМАТИТОМ | 2019 |
|
RU2706377C1 |
| СПОСОБ ОЦЕНКИ ЭФФЕКТИВНОСТИ ПРИМЕНЕНИЯ ПРЕПАРАТА "БЕРОДУАЛ" ДЛЯ КУПИРОВАНИЯ ПРИСТУПА БРОНХИАЛЬНОЙ АСТМЫ У РЕБЕНКА | 2014 |
|
RU2545895C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЭФФЕКТИВНОСТИ БАЗИСНОЙ ТЕРАПИИ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ | 2007 |
|
RU2356054C1 |
| Способ лечения бронхиальной астмы | 2020 |
|
RU2747677C1 |
| СПОСОБ ВЫБОРА ПРЕПАРАТА-БРОНХОЛИТИКА ДЛЯ ЛЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ У РЕБЕНКА В ПЕРИОДЕ ОБОСТРЕНИЯ ЗАБОЛЕВАНИЯ | 2013 |
|
RU2530658C1 |
| СПОСОБ ЛЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ | 2009 |
|
RU2417802C2 |
| СПОСОБ ПРОФИЛАКТИКИ РАЗВИТИЯ У ДЕТЕЙ СТАРШЕ 5 ЛЕТ НЕКОНТРОЛИРУЕМЫХ ФОРМ БРОНХИАЛЬНОЙ АСТМЫ, ОБУСЛОВЛЕННЫХ ВОЗДЕЙСТВИЕМ МАРГАНЦА И ВАНАДИЯ | 2014 |
|
RU2555341C1 |
| СПОСОБ ПРОФИЛАКТИКИ У ДЕТЕЙ СТАРШЕ 5 ЛЕТ ФОРМИРОВАНИЯ ЧАСТИЧНО КОНТРОЛИРУЕМОЙ БРОНХИАЛЬНОЙ АСТМЫ, ОБУСЛОВЛЕННОЙ ВОЗДЕЙСТВИЕМ МАРГАНЦА И ВАНАДИЯ | 2014 |
|
RU2546525C1 |
| СПОСОБ ПОЛУЧЕНИЯ ИНДУЦИРОВАННОЙ МОКРОТЫ У ДЕТЕЙ ДЛЯ ОЦЕНКИ СТЕПЕНИ И ХАРАКТЕРА ВОСПАЛЕНИЯ СЛИЗИСТОЙ БРОНХОВ | 2008 |
|
RU2364341C1 |
Изобретение относится к области медицины, а именно к педиатрии. Для оценки уровня контроля над бронхиальной астмой у детей проводят исследование ночных симптомов пациента и определение характеристик функции легких. Оценивают частоту ночных приступов, пиковую скорость выдоха у ребенка, матери и отца. Дополнительно определяют возраст и рост ребенка, матери и отца. У ребенка учитывают содержание общего иммуноглобулина класса Е, окружность грудной клетки, возраст в начале заболевания, продолжительность заболевания, длительность противовоспалительной терапии, коэффициент половой принадлежности, объем проводимой противовоспалительной терапии, лечение ингаляционными глюкокортикостероидами отдельно и совместно с ингаляционными β2-агонистами длительного действия, применение кромонов, применение антилейкотриеновых препаратов, пассивное или активное курение, атопический дерматит, аллергический ринит, сенсибилизацию к бытовым, эпидермальным и пыльцевым аллергенам. Уровень контроля над бронхиальной астмой оценивают по значению коэффициента, полученного при применении дискриминантного анализа. Способ позволяет повысить точность оценки уровня контроля над бронхиальной астмой у детей за счет определения характеристики функции легких с учетом вклада фактора наследственности и временного фактора, объема проводимого лечения, сопутствующих атопических заболеваний, спектра сенсибилизации ребенка, индивидуальных антропометрических характеристик ребенка и его родителей. 3 пр.
Способ оценки уровня контроля над бронхиальной астмой (БА) у детей, включающий исследование ночных симптомов пациента и определение характеристик функции легких, отличающийся тем, что ночные симптомы пациента оценивают частотой ночных приступов в месяц (ЧНП), раз/месяц, в качестве характеристик функции легких предварительно определяют значения пиковой скорости выдоха (ПСВ), л/мин: в утреннее, с 8 до 10 ч, время - у ребенка (ПCBР У), его матери (ПСВМ У) и отца (ПСВО У), в вечернее, с 20 до 22 ч, время - у ребенка (ПСВР В), его матери (ПСВМ В) и отца (ПСВО В), дополнительно на момент исследования определяют возраст, полных лет: ребенка (В), его матери и отца, измеряют рост, см: ребенка и его родителей, в соответствии со значениями которых определяют характеризующие норму табличные величины, л/мин: должное значение ПСВ у ребенка (ПСВР Д), а также средние должные значения ПСВ у его матери (ПСВМ СД) и отца (ПСВО СД), после чего вычисляют генотипические характеристики функции легких, %: показатели генотипических значений пиковой скорости выдоха утром (ГПСВУ) и вечером (ГПСВВ), а также показатель вариабельности генотипических значений пиковой скорости выдоха (ВГПСВ), значения которых вычисляют по формулам:
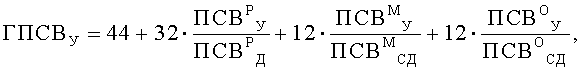
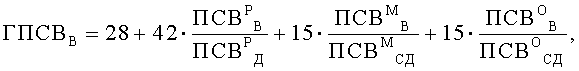
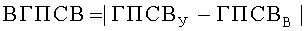
дополнительно исследуют кровь ребенка, в сыворотке которой определяют содержание общего иммуноглобулина класса Е (IgE), МЕ/мл, измеряют окружность грудной клетки ребенка (ОГ), м, определяют временные характеристики, полных лет: возраст ребенка в начале заболевания (ВНЗ), продолжительность заболевания (ПЗ), а также длительность противовоспалительной терапии (ДПТ), полных месяцев; определяют коэффициент половой принадлежности (КПП), причем для лиц мужского пола значение КПП принимают равным «1», для лиц женского пола - «2»; исследуют объем проводимой противовоспалительной терапии (ОППТ): лечение ингаляционными глюкокортикостероидами (ИГКС), комплексное лечение ИГКС совместно с ингаляционными β2-агонистами длительного действия (ИГКСДД), применение кромонов (ПК), применение антилейкотриеновых препаратов (ПАЛ), при этом каждой составляющей ОППТ - ИГКС, ИГКСДД, ПК и ПАЛ, при ее наличии, присваивают числовое значение, равное «1», при ее отсутствии - числовое значение, равное «0»; определяют фактор риска (ФР) - пассивное или активное курение, и сопутствующие патологии (СПП), такие как атопический дерматит (АД) и аллергический ринит (АР), причем каждой из СПП и ФР, при ее наличии, присваивают числовое значение, равное «1», при отсутствии - числовое значение, равное «0»; также, исследуя сыворотку крови пациента, определяют спектр причинно-значимых аллергенов: сенсибилизацию к бытовым (СБ), эпидермальным (СЭ) и пыльцевым (СП) аллергенам, и при наличии сенсибилизации, соответствующие значения СБ, СЭ и СП принимают равными «1», при отсутствии сенсибилизации - равными «0»; вычисляют значение коэффициента (К) оценки уровня контроля над БА по формуле:
К=2,84+0,03(ЧНП)-0,02(ГПСВУ)-0,01 (ГПСВВ)+0,01(ВГПСВ)+
+0,02(B)+0,0003(IgE)-0,48(ОГ)-0,01(BHЗ)-0,01(ПЗ)-
-0,004(ДПТ)-0,02(КПП)-0,29(ИГКС)-0,09(ИГКСДД)-
-0,02(ПК)-0,03(ПАЛ)+0,12(ФР)+0,002(АД)+0,2(АР)+
+0,01(СБ)+0,06(СЭ)+0,18(СП),
и при значении К<0,7 уровень контроля над БА оценивают как контролируемая, при выполнении условия 0,7≤К≤0,8 - частично контролируемая, при К>0,8 - неконтролируемая бронхиальная астма.
| ЧУЧАЛИН А.Г | |||
| Глобальная стратегия лечения и профилактики бронхиальной астмы | |||
| - М.: Изд.дом "Атмосфера", 2007, с.16 | |||
| СПОСОБ ОЦЕНКИ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ | 2008 |
|
RU2389023C2 |
| СПОСОБ ОЦЕНКИ ЭФФЕКТИВНОСТИ БРОНХОЛИТИЧЕСКОЙ ТЕРАПИИ У ДЕТЕЙ, СТРАДАЮЩИХ БРОНХИАЛЬНОЙ АСТМОЙ | 2008 |
|
RU2365330C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ НЕСТАБИЛЬНОГО ТЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ | 2004 |
|
RU2262891C1 |
| ZIORA D | |||
| et al | |||
| Correlation of spirometric parameters taken at a single examination with the quality of life in children with stable asthma | |||
| J | |||
| Physiol. | |||
Авторы
Даты
2012-08-20—Публикация
2011-05-05—Подача