Изобретение относится к медицине, а именно к хирургической стоматологии, и челюстно-лицевой хирургии и может быть использовано при проведении гайморотомии.
Существует классический способ проведения гайморотомии по Колдуэллу-Люку, при котором после соответствующей обработки операционного поля и производства анестезии делают горизонтальный линейный разрез мягких тканей в области переходной складки до кости от латерального резца до третьего моляра. Лоскут вместе с надкостницей отсепаровывают и оттягивают вверх, обнажая область собачьей ямки.
Долотом и молотком или стамеской Воячека в области собачьей ямки создают отверстие. Кусачками или щипцами скусывают костную пластинку в области лицевой стенки, после чего через образовавшееся окно тщательно выскабливают острой ложкой патологически измененные ткани или всю слизистую оболочку пазухи. После выскабливания полости создают искусственное отверстие в сторону носовой полости через нижний носовой ход. Пазуху тампонируют, конец тампона выводят в нос, а рану со стороны рта зашивают [1].
Недостатком известного способа является то, что проведение гайморотомии (создание перфорационного отверстия в верхнечелюстную пазуху) в области собачьей ямки, особенно при низком расположении в ней подглазничного отверстия, а также при создании перфорационного отверстия больших размеров существует реальная возможность повреждения инфраорбитального нерва как острым инструментом, например, при отслаивании слизисто-надкостничного лоскута в области собачьей ямки, так и крючком Фарабефа при растягивании краев раны для лучшего обзора операционного поля. Все это приводит в послеоперационном периоде к развитию стойкой невропатии по типу потери чувствительности в зоне иннервации инфраорбитального нерва.
Задача предлагаемого способа: исключить возможность повреждения инфраорбитального нерва, а также развития его послеоперационной невропатии при проведении гайморотомии.
Поставленную задачу решают за счет того, что гайморотомию проводят в области скулоальвеолярного гребня, после чего через образовавшееся окно проводят ревизию пазухи, пазуху тампонируют йодоформной турундой, конец турунды выводят в нос, а рану со стороны рта зашивают.
Способ осуществляют следующим образом.
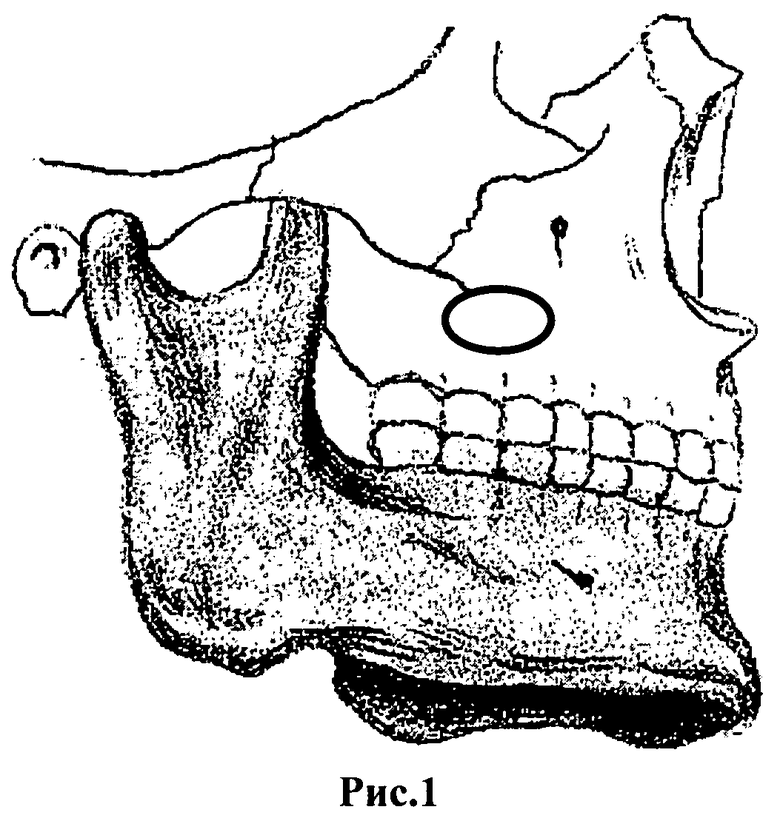
Под интубационным наркозом после двукратной обработки операционного поля проводят разрез слизистой оболочки в области переходной складки левой или правой верхней челюсти до кости: от клыка до третьего моляра. Слизисто-надкостничный лоскут отслаивают и оттягивают вверх, обнажая скулоальвеолярный гребень справа или слева, при этом нет необходимости скелетировать собачью ямку. Фиссурным бором в области скулоальвеолярного гребня создают перфорационное отверстие в правую или левую верхнечелюстную пазуху (рис.1). После этого через образовавшееся окно проводят ревизию верхнечелюстной пазухи: тщательно выскабливают патологически измененные ткани или всю слизистую оболочку пазухи, удаляют инородные тела: корни зубов, пломбировочный материал. Затем создают искусственное отверстие в сторону носовой полости через нижний носовой ход. Пазуху обильно промывают растворами антисептиков, тампонируют йодоформной турундой, конец турунды выводят через искусственно созданное отверстие в нижний носовой ход, слизисто-надкостничный лоскут укладывают на место, а рану зашивают наглухо лавсаном со стороны рта.
Результаты лечения предлагаемым способом 10 пациентов с диагнозом хронический одонтогенный синусит исследуемой группы показали, что в послеоперационном периоде и в будущем у всех больных отсутствовали явления невропатии по типу потери чувствительности в зоне иннервации инфраобитального нерва.
У всех больных были получены положительные результаты лечения, а сроки госпитализации составили в основном от 8-10 дней. В дальнейшем пациенты были выписаны на амбулаторное долечивание у стоматолога-хирурга по месту жительства.
У 12 больных контрольной группы с хроническими одонтогенными синуситами оперативное лечение проводили общепринятым методом, осуществляя гайморотомию в области собачьей ямки.
В послеоперационном периоде у 5 пациентов данной группы отмечались явления невропатии по типу потери чувствительности в зоне иннервации инфраорбитального нерва, что потребовало дополнительного лечения у невропатолога.
Плановый осмотр больных контрольной группы через два месяца после оперативного вмешательства показал, что после проведенного лечения у невропатолога полностью восстановилась чувствительность у 2 -х, частично у 1-го пациента. И у 2-х пациентов развилась стойкая невропатия по типу потери чувствительности в зоне иннервации инфраорбитального нерва.
Клинический пример 1. Больной Р., 32 лет, был госпитализирован в отделение челюстно-лицевой хирургии 12.02.2012 года.
Больной предъявлял жалобы на периодически возникающее гнойное отделяемое из левой половины носа, нередко со зловонным запахом, нарушением носового дыхания слева, односторонней головной болью и чувством тяжести в голове, парестезиями и болью в области разветвлений левого верхнечелюстного нерва.
Из анамнеза установлено, что данные симптомы беспокоят больного в течение последних двух лет. К врачу не обращался, лечился самостоятельно, принимал антибактериальные и обезболивающие препараты. 4.02.12 г. после очередного обострения обратился в поликлинику по месту жительства к отоларингологу и после рентген-контроля направлен на оперативное лечение в отделение челюстно-лицевой хирургии.
При внешнем осмотре нарушения конфигурации лица нет. Регионарные лимфоузлы не увеличены, при пальпации безболезненные. Рот открывает хорошо, движения нижней челюстью не затруднены. Слизистая оболочка полости рта бледно-розового цвета, без признаков воспаления.
На рентгенограмме обнаружено снижение прозрачности левой верхнечелюстной пазухи, наличие инородного тела (ретенированного 28 зуба) в левой верхнечелюстной пазухе (рис.2).
Зубная формула
где О - отсутствует зуб.
Больному был поставлен диагноз: хронический одонтогенный левосторонний верхнечелюстной синусит, инородное тело (ретенированный 28 зуб) левой верхнечелюстной пазухи. Оперативное лечение данного больного осуществляли предлагаемым способом.
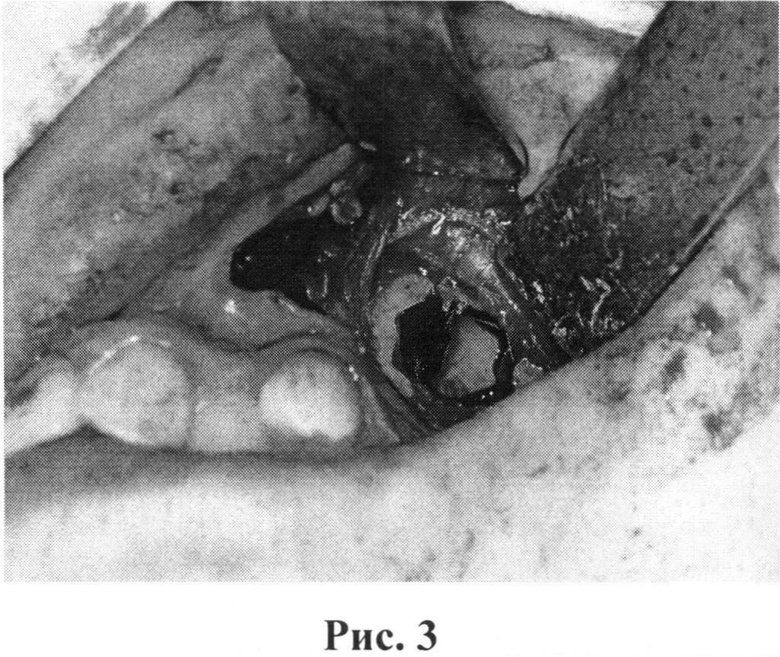
Под интубационным наркозом после двукратной обработки операционного поля провели разрез слизистой оболочки в области переходной складки левой верхней челюсти до кости: от клыка до третьего моляра. Слизисто-надкостничный лоскут отслоили и оттянули вверх, обнажив левый скулоальвеолярный гребень. Фиссурным бором в области левого скулоальвеолярного гребня создали перфорационное отверстие в левую верхнечелюстную пазуху (рис.3). После этого через образовавшееся окно удалили ретенированный 28 зуб (рис.4) и провели ревизию левой верхнечелюстной пазухи: тщательно выскоблили патологически измененную слизистую оболочку пазухи. Затем создали искусственное отверстие в сторону носовой полости через левый нижний носовой ход. Пазуху обильно промыли растворами антисептиков, тампонировали йодоформной турундой, конец турунды вывели через искусственно созданное отверстие в нос, слизисто-надкостничный лоскут уложили на место, а рану наглухо ушили лавсаном (рис.5) со стороны рта.
В послеоперационном периоде у больного отсутствовали явления невропатии (по типу потери чувствительности) в зоне иннервации левого инфраобитального нерва. Заживление раны - без особенностей.
Срок госпитализации составил 9 дней, больной был выписан на амбулаторное долечивание у стоматолога-хирурга по месту жительства.
Контрольный осмотр больного через 6 дней после выписки из стационара показал, что жалоб пациент не предъявляет. Местно: рана в полости рта зажила первичным натяжением, признаков невропатии в зоне иннервации левого инфраобитального нерва нет. Больному сняты операционные швы, рекомендовано приступить к труду.
Клинический пример 2. Больной Б., 48 лет, был госпитализирован в отделение челюстно-лицевой хирургии 16.04.2012 года. Больной предъявлял жалобы на боли в правой половине лица, незначительную заложенность правой половины носа, припухлость щеки, появившиеся около недели назад.
Из анамнеза: находится на лечении у стоматолога три месяца назад. Отмечает, что при лечении 15 зуба после прохождения корневых каналов при промывании антисептиком почувствовал появление жидкости в носу, после этого зуб был запломбирован. Неделю назад появились вышеперечисленные жалобы. Повторно обратился в стоматологическую поликлинику, где на дентальном снимке был обнаружен пломбировочный материал в правой гайморовой пазухе, направлен для лечения в стационар.
При внешнем осмотре определялось умеренное нарушение конфигурации лица за счет сглаженности правой носогубной складки, пальпация ее безболезненна. Рот открывает хорошо, движения нижней челюстью не затруднены, в полном объеме. В полости рта определяется умеренная болезненность по переходной складке правой верхней челюсти в проекции над 14,15,16 зубами. Перкуссия 15 зуба безболезненная. На прямой рентгенограмме придаточных пазух носа имеется снижение пневматизации правой верхнечелюстной пазухи, наличие инородного тела (пломбировочный материал) в правой верхнечелюстной пазухе.
Зубная формула
где О - отсутствует зуб, П- пломба.
Больному был поставлен диагноз: хронический одонтогенный правосторонний верхнечелюстной синусит, инородное тело (пломбировочный материал) правой верхнечелюстной пазухи. После проведения противовоспалительной терапии оперативное лечение данного больного осуществляли предлагаемым способом.
Под интубационным наркозом после двукратной обработки операционного поля провели разрез слизистой оболочки в области переходной складки правой верхней челюсти до кости: от клыка до третьего моляра. Слизисто-надкостничный лоскут отслоили и оттянули вверх, обнажив правый скулоальвеолярный гребень. Фиссурным бором в области правого скулоальвеолярного гребня создали перфорационное отверстие в правую верхнечелюстную пазуху. После чего через образовавшиеся окно провели ревизию правой верхнечелюстной пазухи: тщательно выскоблили патологически измененную слизистую оболочку пазухи и удалили инородное тело - пломбировочный материал. Затем создали искусственное отверстие в сторону носовой полости через правый нижний носовой ход. Пазуху обильно промыли растворами антисептиков, тампонировали йодоформной турундой, конец турунды вывели через искусственно созданное отверстие в нос, слизисто-надкостничный лоскут уложили на место, а рану наглухо ушили лавсаном со стороны рта.
В послеоперационном периоде у больного отсутствовали явления невропатии (по типу потери чувствительности) в зоне иннервации правого инфраобитального нерва. Заживление раны проходило без особенностей.
Срок госпитализации составил 10 дней, больной был выписан на амбулаторное долечивание у стоматолога-хирурга по месту жительства.
Контрольный осмотр больного через 10 дней после выписки из стационара показал, что жалоб пациент не предъявляет. Признаков невропатии в зоне иннервации правого инфраобитального нерва нет. Местно: рана зажила первичным натяжением, операционные швы сняты в поликлинике. Больной приступил к труду.
Предлагаемый способ исключает возможность повреждения инфраорбитального нерва, так как гайморотомию проводят в области скулоальвеолярного гребня и при этом нет необходимости отслаивать ткани и скелетировать собачью ямку. Благодаря этому у пациентов в послеоперационном периоде отсутствуют явления невропатии по типу потери чувствительности в зоне иннервации инфраобитального нерва.
Литература
1. Робустова Т.Г. Хирургическая стоматология. - М., 2003. -504 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОФИЛАКТИКИ РЕЦИДИВОВ ОРОАНТРАЛЬНЫХ СООБЩЕНИЙ | 2012 |
|
RU2510246C1 |
| СПОСОБ УСТРАНЕНИЯ ОРОАНТРАЛЬНОГО СООБЩЕНИЯ | 2012 |
|
RU2506913C2 |
| СПОСОБ ФИКСАЦИИ СКУЛОВОГО КОМПЛЕКСА | 2001 |
|
RU2207071C1 |
| Способ лечения хронического одонтогенного верхнечелюстного синусита, осложненного наличием ороантрального соустья | 2022 |
|
RU2790969C1 |
| СПОСОБ ПРЕДОПЕРАЦИОННОЙ ПОДГОТОВКИ ГАЙМОРОВОЙ ПАЗУХИ К ОСТЕОБЛЕНОПЛАСТИКЕ ПРИ ПЕРФОРАТИВНЫХ ОДОНТОГЕННЫХ ГАЙМОРИТАХ | 1996 |
|
RU2110963C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ЦИСТЭКТОМИИ ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХИ | 2010 |
|
RU2441609C1 |
| СПОСОБ УСТРАНЕНИЯ ОРОАНТРАЛЬНОГО СООБЩЕНИЯ ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХИ И ПОЛОСТИ РТА | 2010 |
|
RU2423939C1 |
| Способ оперативного лечения хронического гайморита | 1982 |
|
SU1041098A1 |
| Способ лечения одонтогенного перфоративного гайморита | 1988 |
|
SU1595478A1 |
| СПОСОБ УСТРАНЕНИЯ ОРОАНТРАЛЬНОГО СООБЩЕНИЯ ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХИ И ПОЛОСТИ РТА | 2018 |
|
RU2675738C1 |



Изобретение относится к медицине, а именно к хирургической стоматологии и челюстно-лицевой хирургии. Гайморотомию проводят в области скулоальвеолярного гребня. Собачью ямку не скелетируют. Через образовавшееся окно проводят ревизию верхнечелюстной пазухи. Пазуху тампонируют йодоформной турундой, конец турунды выводят через искусственно созданное отверстие в нос, рану со стороны рта зашивают наглухо лавсаном. Способ позволяет исключить возможность повреждения инфраорбитального нерва, а также развития его послеоперационной невропатии при проведении гайморотомии за счет того, что гайморотомию проводят в области скулоальвеолярного гребня. 5 ил., 2 пр.
Способ профилактики невропатии инфраорбитального нерва, включающий проведение гайморотомии, отличающийся тем, что гайморотомию проводят в области скулоальвеолярного гребня, после чего через образовавшееся окно проводят ревизию пазухи, пазуху тампонируют йодоформной турундой, конец турунды выводят в нос, а рану со стороны рта зашивают.
| РОБУСТОВА Т.Г | |||
| Хирургическая стоматология | |||
| - М.: Медицина, 2003, с.218-219 | |||
| СПОСОБ УСТРАНЕНИЯ СТОЙКИХ СОУСТИЙ И ДЕФЕКТОВ ДНА ГАЙМОРОВОЙ ПАЗУХИ | 2000 |
|
RU2181264C2 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОГО РЕЦИДИВИРУЮЩЕГО ГАЙМОРИТА | 1994 |
|
RU2077276C1 |
| Оториноларингология | |||
| Национальное руководство под ред | |||
| В.Т.ПАЛЬЧУНА - М.: ГЭОТАР-Медиа, 2008, с.480 | |||
| RODRIGUEZ M.J | |||
| et al | |||
| Extendent sinusotomy for refractory maxillary sinusitis | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
Авторы
Даты
2014-03-27—Публикация
2012-09-10—Подача