ПЕРЕКРЕСТНЫЕ ССЫЛКИ НА СМЕЖНЫЕ ИЗОБРЕТЕНИЯ
Настоящая заявка представляет собой частичное продолжение и заявляет приоритет патентной заявки США № 12/325350, поданной 01 декабря 2008 г.
ОБЛАСТЬ ИЗОБРЕТЕНИЯ
Настоящее изобретение относится к лечению нарушений сна, более конкретно - к системам имплантатов, устройствам и способам лечения пациентов, страдающих от обструктивного апноэ во сне.
ОПИСАНИЕ ОБЛАСТИ ПРИМЕНЕНИЯ ИЗОБРЕТЕНИЯ
Причиной обструктивного апноэ во сне (ОАС) является блокада дыхательных путей, как правило, в результате спадения и смыкания мягких тканей глотки во сне. По данным Национальных институтов здравоохранения США, от обструктивного апноэ во сне (ОАС) страдают более двенадцати миллионов американцев. Во время каждого эпизода апноэ для возобновления дыхания мозг прерывает сон на некоторое время. Однако такой тип сна крайне прерывист и отличается низким качеством. В случае отсутствия лечения ОАС может приводить к повышению кровяного давления, сердечно-сосудистым заболеваниям, увеличению массы тела, импотенции, головным болям, нарушениям памяти, снижению работоспособности, а также являться причиной дорожно-транспортных происшествий. Несмотря на серьезность данного заболевания, недостаток информации у населения и специалистов в области здравоохранения приводит к тому, что в подавляющем большинстве случаев ОАС не диагностируется, следовательно, не проводится лечение.
В настоящее время был предпринят ряд попыток лечения обструктивного апноэ во сне. Например, в патентах США № 5284161 и 5792067 были описаны устройства для электрической стимуляции мягкого неба с целью лечения храпа и синдрома обструктивного апноэ во сне. Указанные устройства дали противоречивые результаты, так как они требуют соблюдения режима использования, причиняют пациенту дискомфорт во время сна, что в результате также приводит к его пробуждению.
При использовании другого способа лечения, обычно называемого способом поддержания непрерывного положительного давления в дыхательных путях (CPAP), в дыхательные пути пациента воздух подается через специальную назальную маску или подушку. Поток воздуха создает положительное давление, что позволяет дыхательным путям оставаться открытыми во время вдоха. Многие считают способ поддержания непрерывного положительного давления в дыхательных путях наиболее эффективным нехирургическим способом лечения храпа и обструктивного апноэ во сне, однако пациенты жалуются на дискомфорт от маски и шлангов, а также на вздутие живота, сухость в носу и в глазах. В результате этого степень соблюдения пациентами режима лечения составляет приблизительно 40%.
Для лечения ОАС также применяют хирургические способы. Одним из таких способов является увулопалатофарингопластика, при которой удаляется приблизительно 2 см заднего края мягкого неба для снижения вероятности вибрации мягкого неба между языком и стенкой глотки. Другой способ подразумевает использование хирургического лазера для создания рубцовой ткани на поверхности мягкого неба. Это приводит к снижению гибкости мягкого неба и, следовательно, уменьшению интенсивности храпа и/или смыкания дыхательных путей. Еще одним способом является операция прижигания мягкого неба с целью придания ему жесткости (CAPSO), которая проводится амбулаторно под местной анестезией. По средней линии мягкого неба удаляют полосу слизистой оболочки мягкого неба, при этом при заживлении образовавшейся раны дряблое мягкое небо становится более жестким.
Хирургические процедуры, подобные перечисленным выше, имеют свои недостатки. В частности, область хирургического вмешательства (т.е. удаления тканей мягкого неба или рубцевания тканей мягкого неба) часто оказывается более обширной, чем необходимо для лечения состояния пациента. Кроме того, вышеперечисленные хирургические процедуры часто являются болезненными и связаны с длительным периодом заживления, в ходе которого пациент испытывает дискомфорт. Например, рубцовая ткань на мягком небе может на долгое время стать раздражителем для пациента. Кроме того, перечисленные процедуры являются необратимыми в случае возникновения нежелательных побочных эффектов.
В другой системе имплантата, поставляемой под торговым наименованием REPOSE™ компании InfluENT (г. Конкорд, штат Нью-Гэмпшир), используют титановый костный винт, который вводят в заднюю часть нижней челюсти на дне полости рта. Петля из шовного материала проходит через корень языка и крепится к винту на кости нижней челюсти. В результате процедуры имплантации Repose™ язык находится в подвешенном состоянии подобно гамаку, что делает менее вероятным пролапс корня языка во время сна. Однако в связи с высокой активностью языка во время бодрствования шовный компонент данного устройства травмирует язык («эффект сырорезки»), что приводит к выходу устройства из строя и необходимости его последующего удаления.
Еще одним способом лечения ОАС является формирование вспомогательного дыхательного пути для прохождения заложенной части основных дыхательных путей. В одном из вариантов осуществления изобретения, описанного в патентной заявке США №-12/182402, поданной 30 июля 2008 г., раскрытие которой включено в настоящий документ в виде ссылки, вспомогательный дыхательный путь формируется путем имплантации удлиненного канала, располагающегося под стенкой глотки. Проксимальный конец удлиненного канала сообщается с первой частью глотки, дистальный конец - со второй частью глотки, а промежуточная секция проходит под стенкой глотки с целью создания обходного пути вокруг ротовой части глотки.
Для лечения ОАС также применяют магниты. Например, в одном из вариантов осуществления изобретения, описанного в патентной заявке США № 12/183955, поданной 31 июля 2008 г., раскрытие которой включено в настоящий документ путем ссылки, магнитный имплантат включает костный фиксатор, первый магнит, соединенный с костным фиксатором, фиксатор языка, второй магнит, соединенный с фиксатором языка, и каркас, соединяющий первый и второй магниты так, чтобы сила отталкивания, возникающая между магнитами, отталкивала второй магнит от первого в направлении костного фиксатора. Каркас удерживает первый магнит на фиксированном расстоянии от костного фиксатора, ориентирует первый магнит относительно второго и направляет движение первого и второго магнитов. Магнитный имплантат, раскрываемый в одном или нескольких вариантах осуществления изобретения, описанного в заявке '955, не имеет резкого останова, благодаря чему предотвращается «эффект сырорезки», наблюдаемый в случае применения имплантатов с резким остановом.
В одном из вариантов осуществления изобретения, описанного в патентной заявке США № 12/261102, поданной 30 октября 2008 г., раскрытие которой включено в настоящий документ путем ссылки, имплантат для лечения обструктивного апноэ во сне включает удлиненный элемент, имеющий центральную зону, имплантируемую в язык, удлиненный элемент, включая первую ветвь, отходящую от первого конца центральной зоны, и вторую ветвь, отходящую от второго конца центральной зоны, при этом первая и вторая ветви проходят через язык и фиксируются в поднижнечелюстной мускулатуре.
Несмотря на описанные выше достижения, по-прежнему сохраняется потребность в дополнительных системах, устройствах и способах лечения ОАС с применением минимально инвазивных подходов, обеспечивающих длительный эффект, способствующих соблюдению пациентами предписаний и минимизирующих дискомфорт для пациентов.
КРАТКОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
Предлагается система для лечения обструктивного апноэ во сне. Система включает первый имплантат, выполненный с возможностью имплантации в поднижнечелюстную зону и имеющий по меньшей мере одно отверстие, проходящее через него, и лентовидный элемент, имеющий первый и второй концы и по существу равномерное некруглое поперечное сечение по всей длине. Лентовидный элемент выполнен с возможностью имплантации в язык, при этом его первый и второй концы проходят через по меньшей мере одно отверстие первого имплантата для соединения лентовидного элемента с указанным первым имплантатом. Первый имплантат может дополнительно включать покровную часть, основную часть и фиксирующий элемент, расположенный между ними, при этом фиксирующий элемент имеет по меньшей мере одно отверстие, проходящее через него. В других вариантах осуществления изобретения фиксирующий элемент имеет жесткость, превышающую жесткость указанных покровной и основной частей, при этом указанный фиксирующий элемент является меньшим, чем указанная покровная и основная части, и/или может состоять из биосовместимого нерассасывающегося материала, такого как силикон, полиуретан, полипропилен, полиэтилен, полиуретан, нержавеющая сталь, нитинол, тантал или титан. Покровная и основная части также могут быть изготовлены из биосовместимой сетки или биосовместимой ткани, таких как рассасывающиеся сетка или ткань, и фиксирующий элемент также может быть изготовлен из сетки.
Также предлагается способ лечения обструктивного апноэ во сне, включающий в себя стадии имплантации первого имплантата, имеющего по меньшей мере одно отверстие, проходящее через него, в поднижнечелюстную зону, имплантации по меньшей мере части лентовидного элемента, имеющего первый и второй концы и по существу равномерное некруглое поперечное сечение по всей длине, в язык, прохождения первого конца лентовидного элемента через по меньшей мере одно отверстие в первом имплантате и прохождения второго конца лентовидного имплантата через по меньшей мере одно отверстие в первом имплантате.
Способ может дополнительно включать соединение первого и второго концов лентовидного элемента друг с другом после второй стадии прохождения через отверстие для скрепления лентовидного элемента и первого имплантата. Кроме того, перед стадией соединения способ может дополнительно включать стадию натягивания первого и/или второго концов лентовидного элемента для коррекции положения лентовидного элемента относительно первого имплантата и/или натягивания первого и/или второго концов лентовидного элемента для увеличения расстояния между корнем языка и задней стенкой глотки. Первый имплантат может быть изготовлен из нерассасываемой биосовместимой сетки или ткани и/или включать сетчатую часть и фиксатор, имеющий жесткость, превышающую жесткость сетчатой части, и содержащий по меньшей мере одно отверстие, проходящее через него.
Наконец, предлагается набор для лечения обструктивного апноэ во сне, который содержит первый имплантат, выполненный с возможностью имплантации в поднижнечелюстную зону, лентовидный элемент, имеющий первый и второй концы и по существу равномерное некруглое поперечное сечение по всей длине, и выполненный с возможностью имплантации в язык и соединения с первым имплантатом по меньшей мере один интродуктор, и по меньшей мере одну петлю, выполненную с возможностью проведения через интродуктор и имеющую дистальный конец, выполненный с возможностью соединения с первым концом лентовидного элемента.
Набор может дополнительно включать шовную нить, имеющую первый и второй концы, с прикрепленной к первому концу иглой. В другом варианте осуществления изобретения набор может дополнительно включать второй лентовидный элемент, имеющий первый и второй концы и выполненный с возможностью имплантации в язык и соединения с первым имплантатом. В других альтернативных вариантах осуществления изобретения первый лентовидный элемент может быть изготовлен из пористого политетрафторэтилена, и/или первый имплантат может дополнительно включать покровную часть, основную часть и фиксирующий элемент между ними, при этом фиксирующий элемент имеет по меньшей мере одно отверстие, проходящее через него.
В другом варианте осуществления изобретения фиксирующий элемент изготавливают из биосовместимого нерассасывающегося материала, такого как силикон, полиуретан, полипропилен, полиэтилен, полиуретан, нержавеющая сталь, нитинол, тантал или титан.
В другом варианте осуществления изобретения набор дополнительно включает прокладку для размещения между лентовидным элементом и первым имплантатом.
В другом варианте осуществления изобретения набор дополнительно включает баллон для размещения между лентовидным элементом и первым имплантатом. К баллону может крепиться заполняющий резервуар.
Ниже будут подробно описаны эти и иные предпочтительные варианты осуществления настоящего изобретения.
КРАТКОЕ ОПИСАНИЕ ЧЕРТЕЖЕЙ
На ФИГ. 1 показано поперечное сечение головы человека с носовой полостью и глоткой.
На ФИГ. 2 показано поперечное сечение носовой полости и глотки человека при нормальном дыхании.
На ФИГ. 3 показано поперечное сечение носовой полости и глотки человека при по меньшей мере частичном перекрытии дыхательных путей.
На ФИГ. 4A показана система для лечения обструктивного апноэ во сне, включающая первую часть имплантата, имплантируемую в поднижнечелюстную ткань, в соответствии с одним из вариантов осуществления настоящего изобретения.
На ФИГ. 4B показана система для лечения обструктивного апноэ во сне, включающая первую часть имплантата, имплантируемую в поднижнечелюстную ткань, и вторую часть имплантата, имплантируемую в язык, в соответствии с одним из вариантов осуществления настоящего изобретения.
На ФИГ. 5A-5C показана вторая часть имплантата, изображенного на ФИГ. 4B, в соответствии с одним из вариантов осуществления настоящего изобретения.
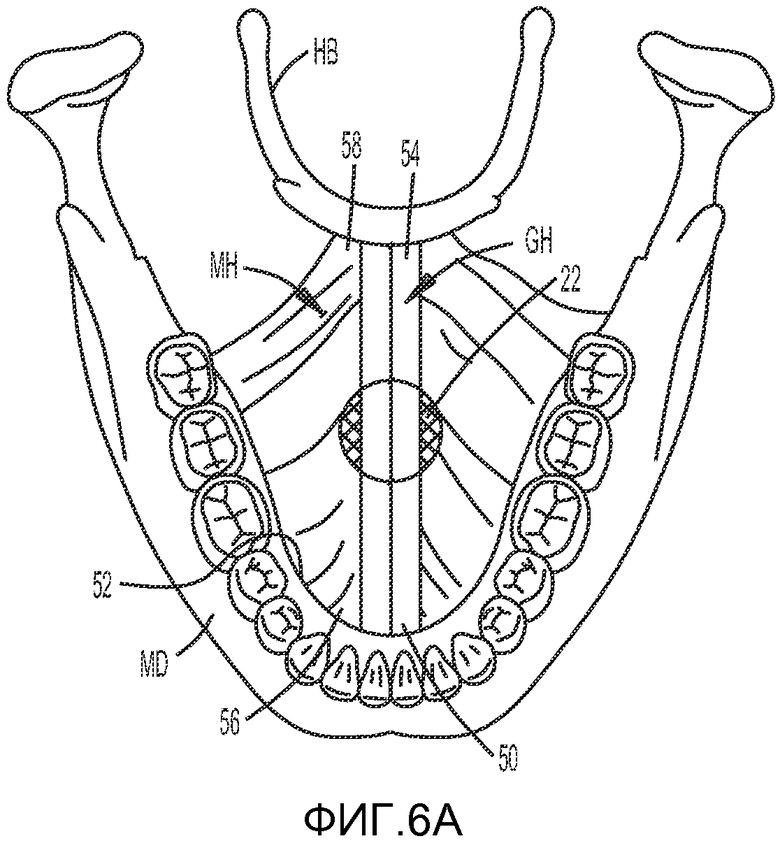
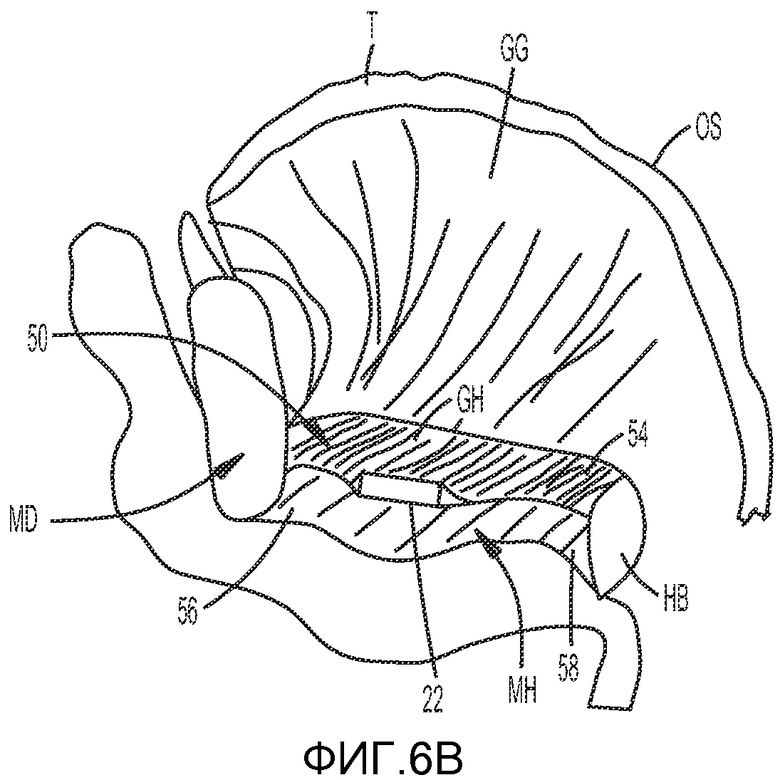
На ФИГ. 6A и 6B показан способ лечения обструктивного апноэ во сне, включая имплантацию первой части имплантата в поднижнечелюстную зону, в соответствии с одним из вариантов осуществления настоящего изобретения.
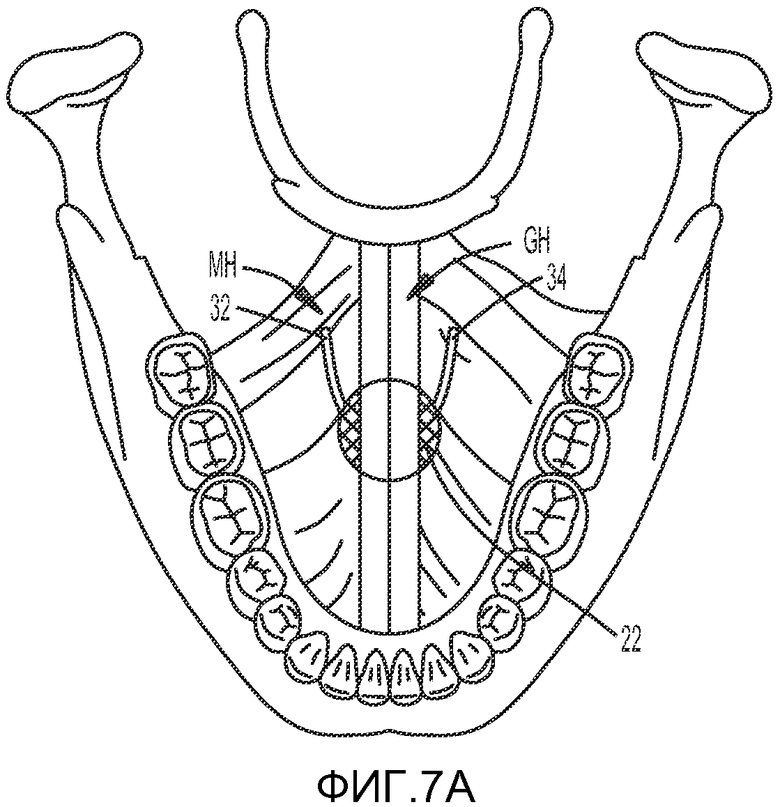
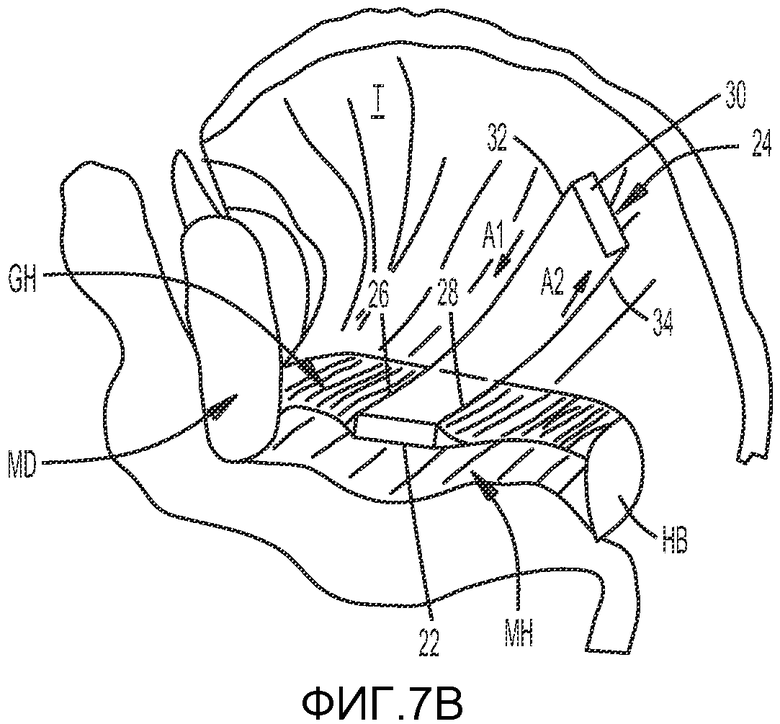
На ФИГ. 7A и 7B показан способ лечения обструктивного апноэ во сне, включая имплантацию второй части имплантата в язык, в соответствии с одним из вариантов осуществления настоящего изобретения.
На ФИГ. 8A и 8B показана вторая часть имплантата, изображенного на ФИГ. 5A-5C, имплантированная в язык, в соответствии с одним из вариантов осуществления настоящего изобретения.
На ФИГ. 9 показана система имплантата для лечения обструктивного апноэ во сне в соответствии с одним из вариантов осуществления настоящего изобретения.
На ФИГ. 10 показана система имплантата для лечения обструктивного апноэ во сне в соответствии с одним из вариантов осуществления настоящего изобретения.
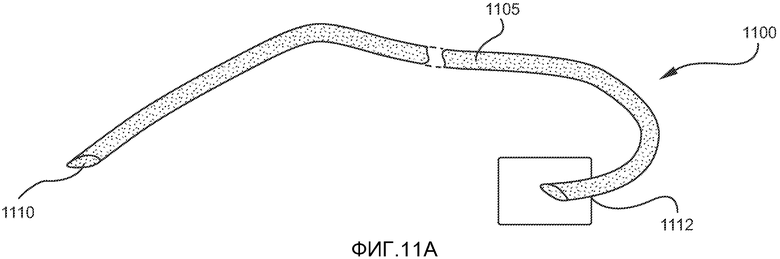
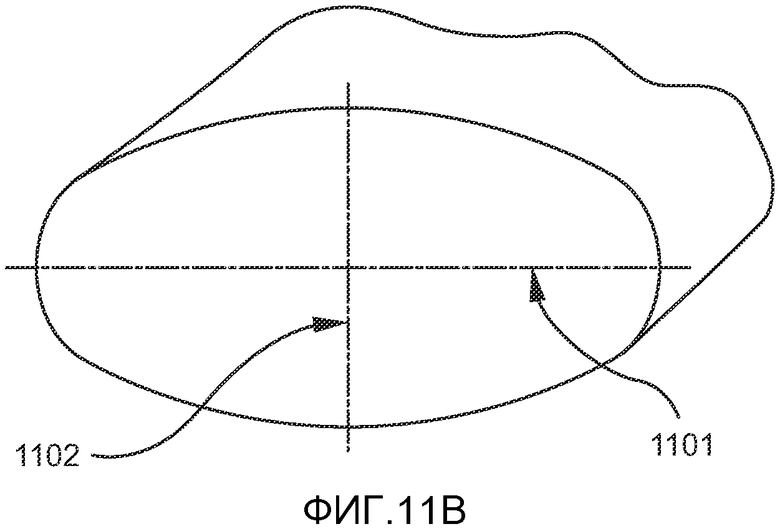
На ФИГ. 11A-11B показан один из вариантов осуществления лентовидного элемента альтернативной системы имплантата, в соответствии с настоящим изобретением.
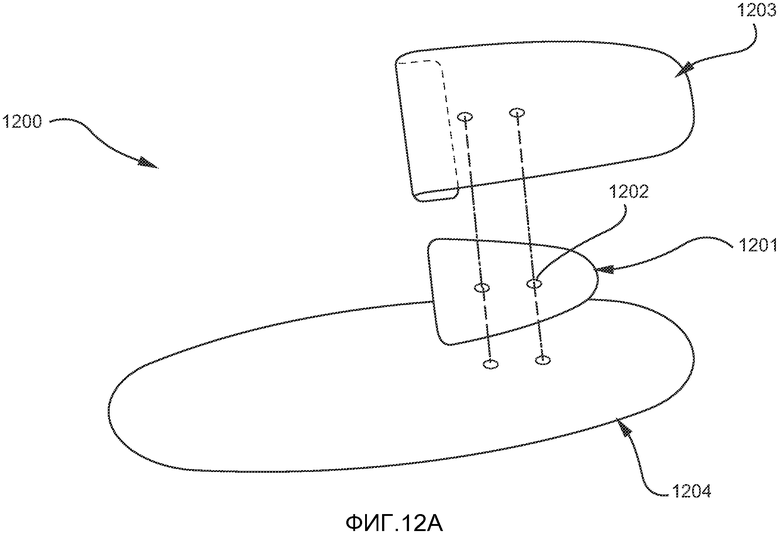
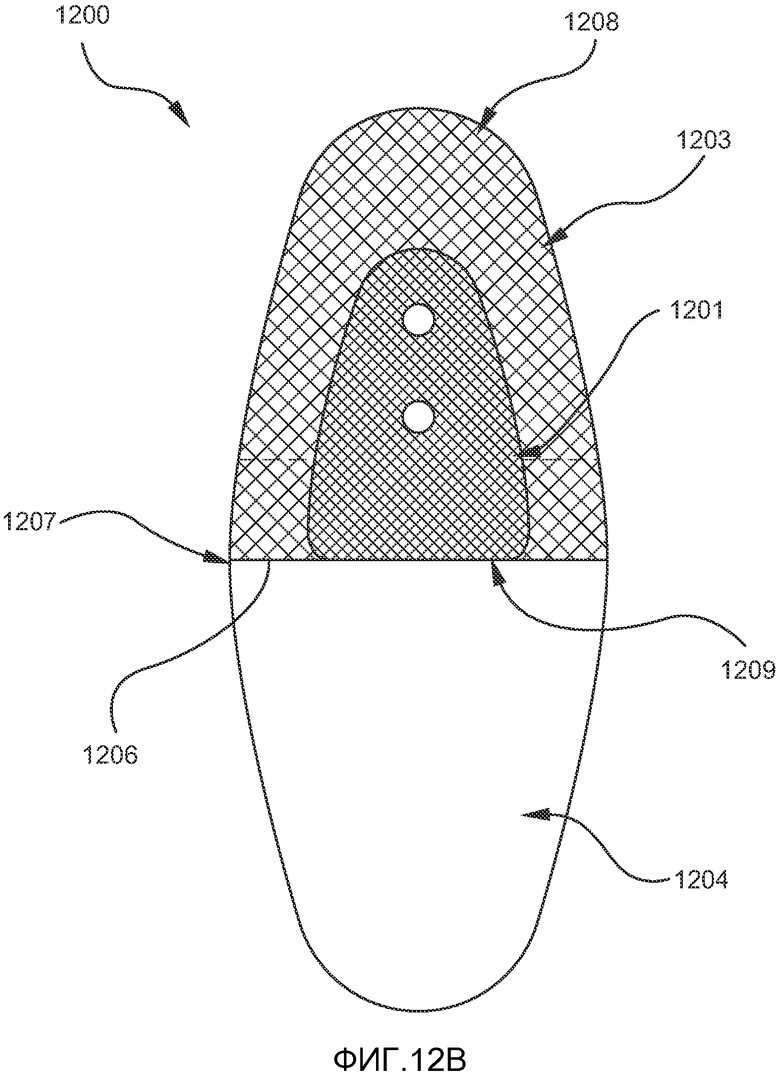
На ФИГ. 12A-12B показан один из вариантов осуществления первого имплантата, который может использоваться с лентовидным элементом, изображенным на ФИГ. 11A-11B.
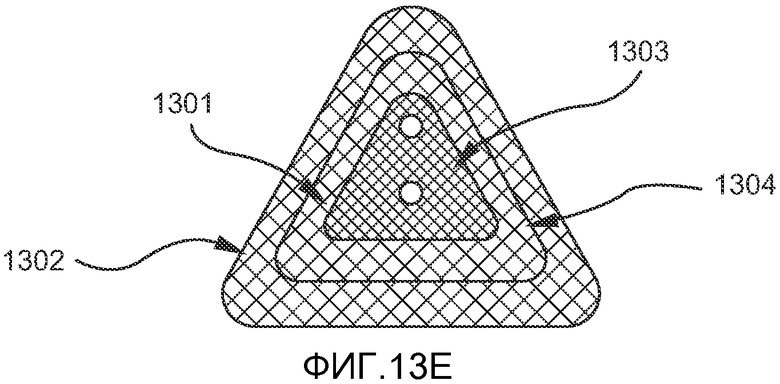
На ФИГ. 13A-13E показаны альтернативные варианты осуществления первого имплантата, изображенного на ФИГ. 12A-12B.
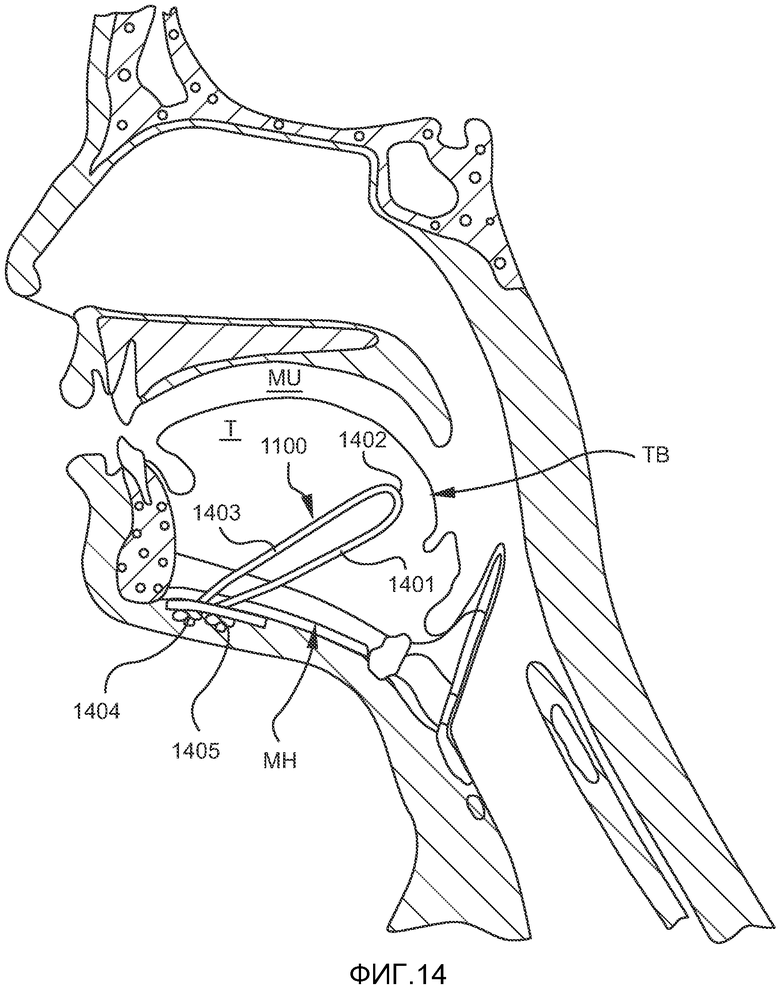
На ФИГ. 14 показан имплантат, подобный изображенным на ФИГ. 11-12, в имплантированном состоянии.
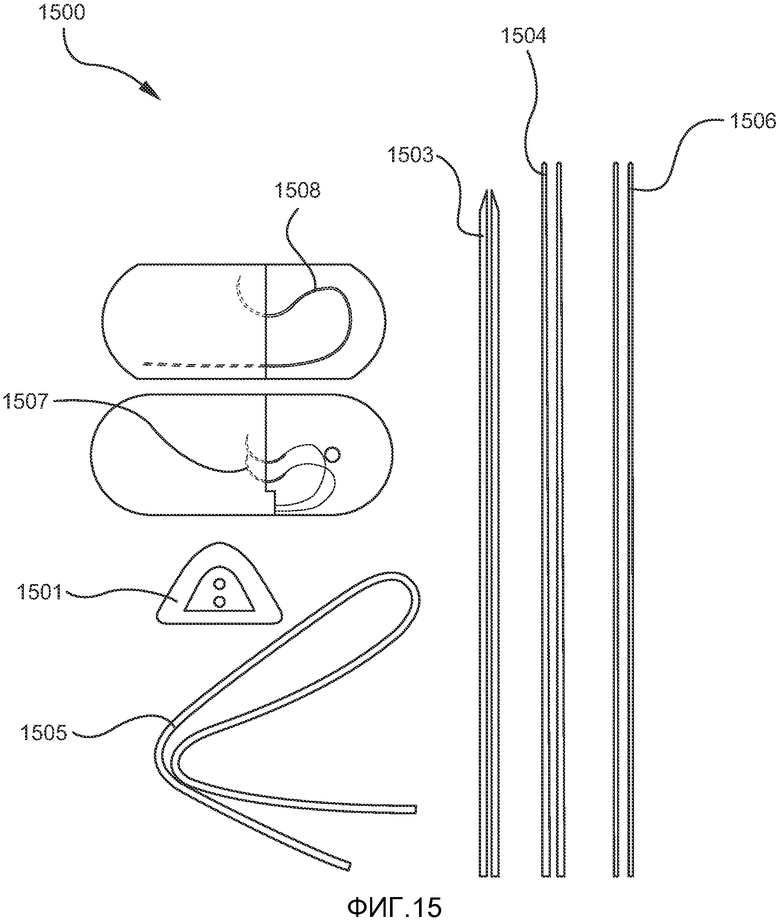
На ФИГ. 15 показан пример набора в соответствии с настоящим изобретением.
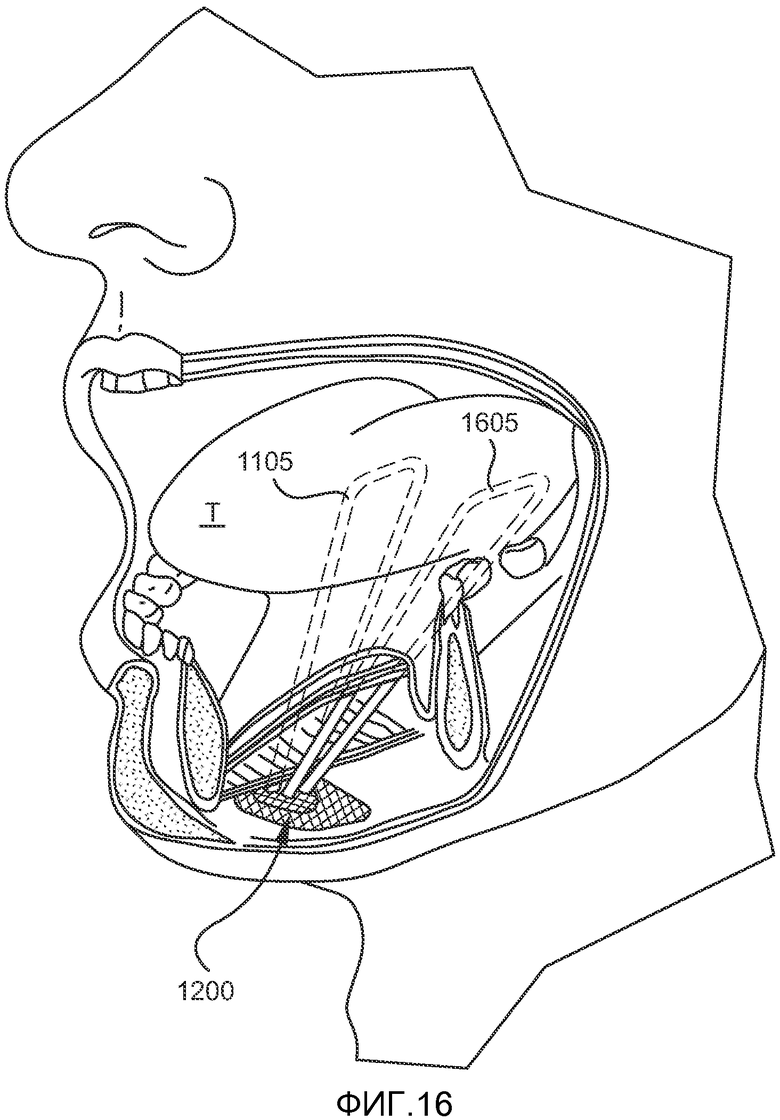
На ФИГ. 16 показан пример имплантата, включающего первый и второй лентовидные элементы, в имплантированном состоянии.
На ФИГ. 17A-F показан способ имплантации имплантата, изображенного на ФИГ. 11-12.
На ФИГ. 18A-B показан пример регулирующего элемента в соответствии с настоящим изобретением.
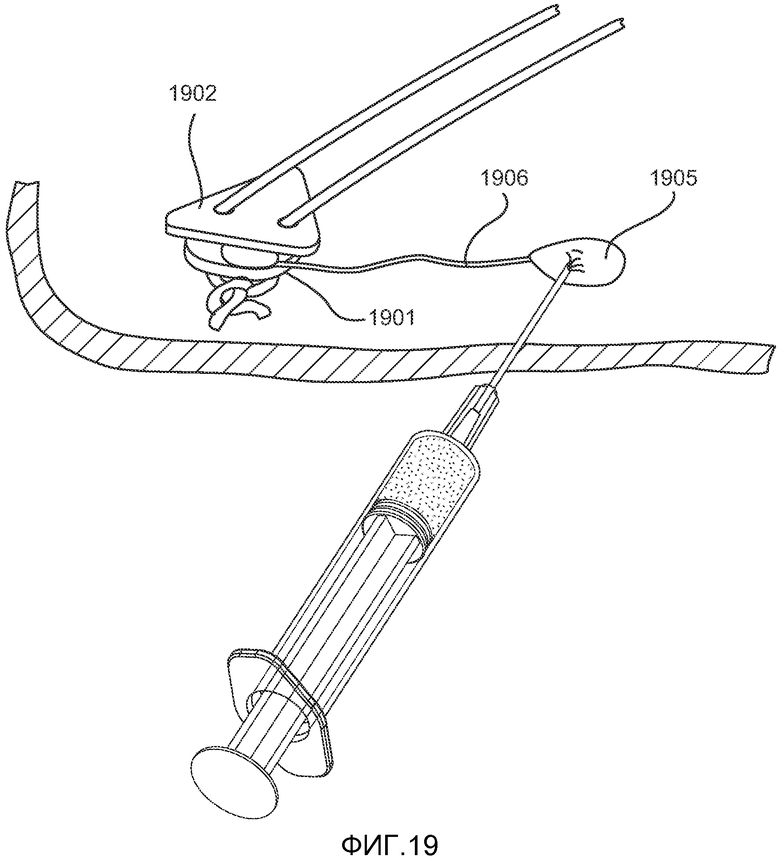
На ФИГ. 19 показан альтернативный пример регулирующего элемента в соответствии с настоящим изобретением.
ПОДРОБНОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
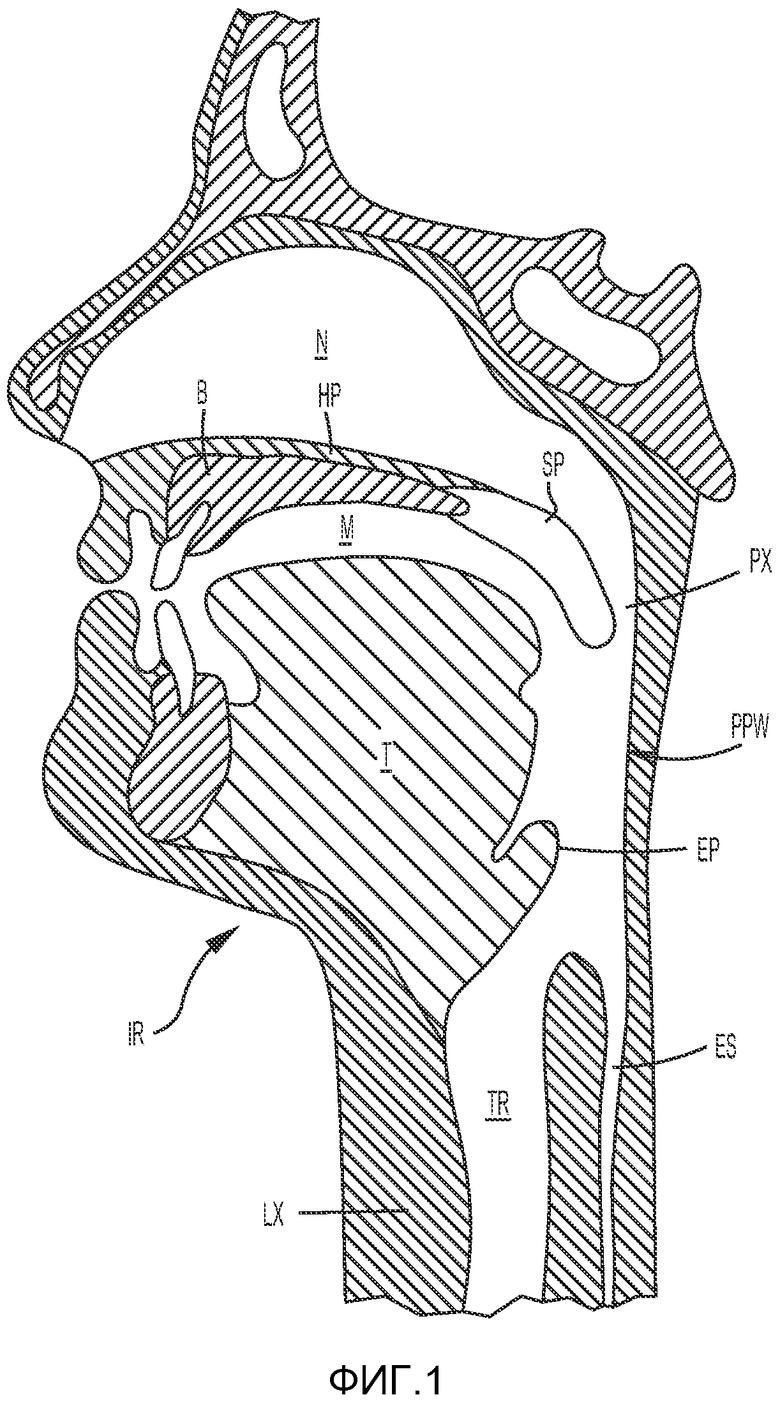
На ФИГ. 1 показано поперечное сечение головы человека с анатомическими структурами, в том числе носовой полостью N, костью B твердого неба HP, мягким небом SP, ртом M, языком T, трахеей TR, надгортанником EP, пищеводом ES, а также задней стенкой глотки PPW. В голове человека воздух находится в пространстве между носовой полостью N и гортанью LX, которое называется верхними дыхательными путями. Наиболее важной частью верхних дыхательных путей, связанной с нарушениями сна, является глотка PX.
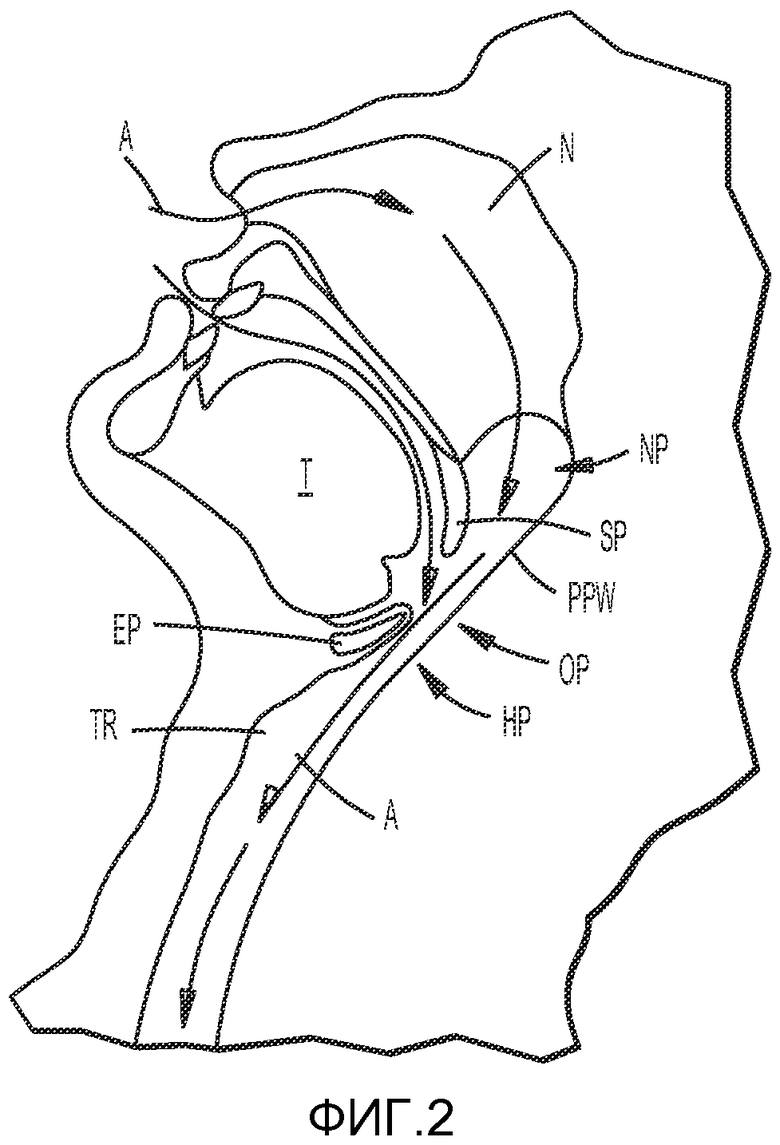
На ФИГ. 2 изображено, что глотка состоит из трех анатомических уровней. Носоглотка NP является верхней частью глотки, расположенной в задней части носовой полости N. Ротовая часть глотки OP является средней частью глотки, в которую входит мягкое небо SP, надгортанник EP и изгиб задней части языка T. Гортанная часть глотки HP является нижней частью глотки, расположенной ниже мягких тканей ротовой части глотки OP. Ротовая часть глотки OP является местом, в котором наиболее вероятно спадение тканей вследствие того, что преобладают структуры из мягких тканей, и при этом остается меньше пространства для воздушного потока. Гортанная часть глотки HP находится ниже отверстия гортани, расположена за гортанью и доходит до пищевода.
Мягкое небо и язык являются очень гибкими структурами, что хорошо известно специалистам в данной области. Мягкое небо SP служит барьером между полостью носа N и ротовой полостью M. Во многих случаях мягкое небо SP имеет длину, большую, чем необходимо, и располагается на значительном расстоянии между корнем языка T и задней стенкой глотки PPW.
Несмотря на то что во время сна мышцы всего тела расслабляются, большинство мышц дыхательной системы остаются активными. Во время вдоха диафрагма сокращается, за счет чего создается отрицательное давление, и воздух A втягивается в носовую полость N и ротовую полость M. Затем воздух проходит через глотку PX и трахею TR в легкие. Отрицательное давление вызывает легкую деформацию тканей верхних дыхательных путей, из-за чего дыхательные пути сужаются. При апноэ мягкое небо SP, язык T и/или надгортанник EP спадаются с задней стенкой глотки PPW и блокируют проход воздуха к трахее. Так как дыхательные пути сужаются, воздушный поток, проходящий через глотку, становится турбулентным, что заставляет мягкое небо SP вибрировать, вызывая храп.
Во время сна у людей обычно возникают кратковременные препятствия для воздушного потока и/или небольшое уменьшение количества проходящего через трахею в легкие воздуха. Блокирование воздушного потока более чем на десять секунд называется апноэ. Уменьшение воздушного потока более чем на пятьдесят процентов называется гипопноэ. Тяжесть расстройств сна определяется количеством приступов апноэ и гипопноэ, которые происходят за час сна.
Если апноэ и гипопноэ происходят более пяти раз в час, большинство специалистов ставят пациенту диагноз «устойчивые нарушения работы верхних дыхательных путей». Многие из таких пациентов часто имеют симптомы, связанные с нарушениями сна, в том числе сонливость в течение дня, депрессию, а также сложности с концентрацией внимания.
Пациенты с десятью или более приступами апноэ и гипопноэ в течение часа сна официально диагностируются как пациенты с синдромом обструктивного апноэ во сне. Когда дыхательные пути блокированы, пациент совершает многократные усиленные попытки вдохнуть воздух. Многие из таких попыток делаются тихо и характеризуются соответствующими движениями живота и грудной клетки, похожими на то, когда человек напрягается, чтобы вдохнуть воздух в легкие. Обычно приступы апноэ могут длиться минуту или более. Уровень кислорода в крови в это время снижается. В итоге препятствие может быть устранено громким храпом или пробуждением с ощущением удушья.
На ФИГ. 2 показано, что во время бодрствования человека задняя часть языка T и мягкое небо SP поддерживают форму и тонус с помощью соответствующих внутренних мышц. В результате этого дыхательный путь A, проходящий через глотку, остается открытым и свободным. Однако во время сна мышечный тонус снижается, и задняя часть языка и мягкое небо становятся более гибкими и эластичными.
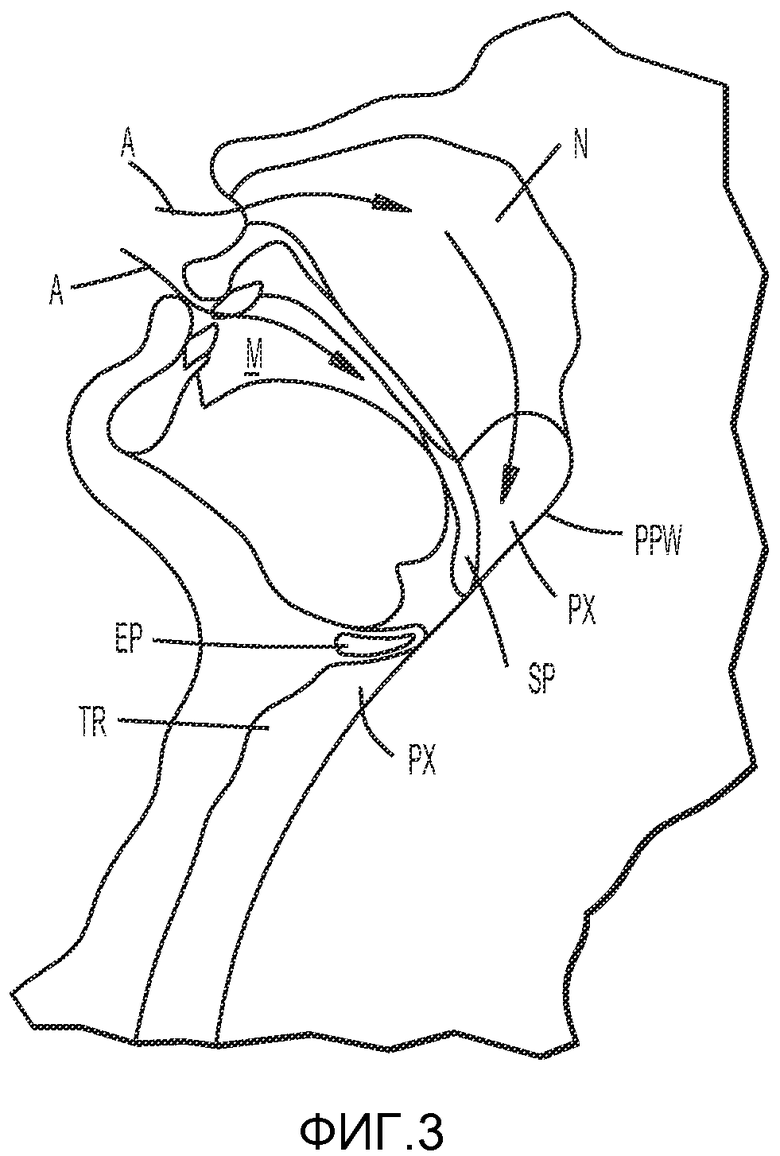
Как показано на ФИГ. 3, при отсутствии нормального мышечного тонуса, необходимого для поддержания формы этих органов и для сохранения их положения как по отдельности, так и в качестве группы задняя поверхность языка T, надгортанник EP и мягкое небо SP склонны к спадению и перекрыванию дыхательных путей A.
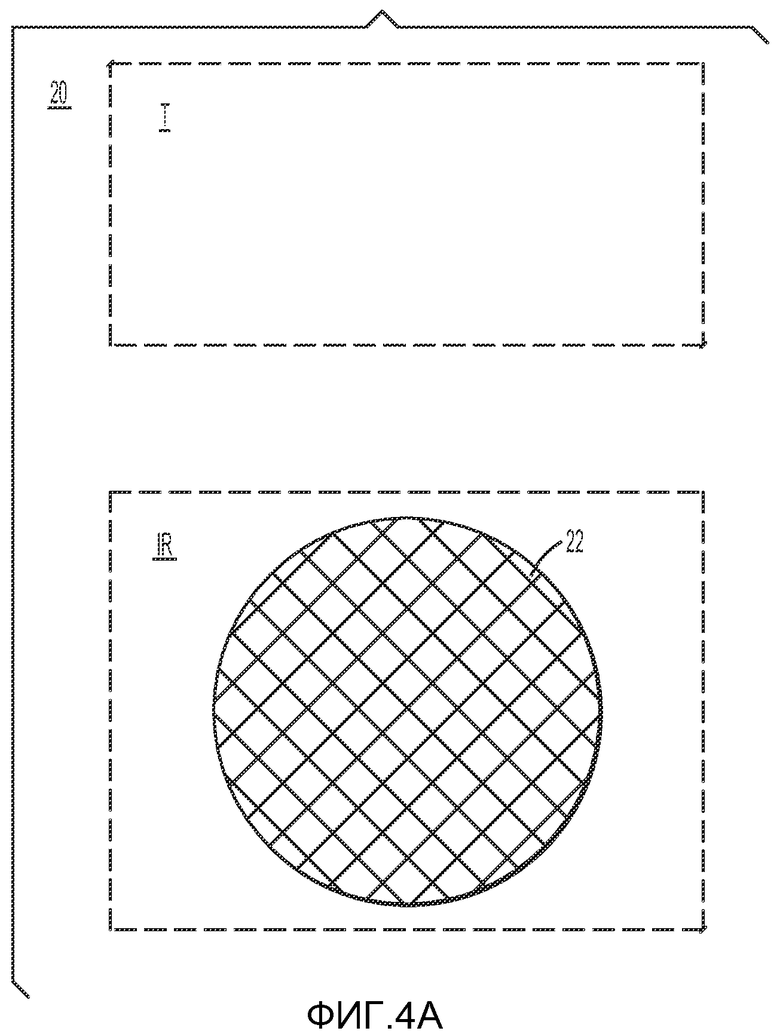
Как видно из ФИГ. 4A, в одном из вариантов осуществления изобретения имплантат 20, используемый для лечения обструктивного апноэ во сне, может включать первую часть имплантата 22 или фиксирующий элемент, имплантируемый в поднижнечелюстную зону IR головы. Первая часть имплантата 22 может быть имплантирована между слоями тканей поднижнечелюстной зоны IR либо между подбородочно-подъязычной мускулатурой и челюстно-подъязычной мускулатурой, либо между челюстно-подъязычной и двубрюшной мышцами. Первая часть имплантата 22 предпочтительно включает биосовместимую гибкую прокладку, такую как сетчатая или тканевая прокладка, тканую или вязаную сетку, нетканую или невязанную сетку, плоский плетеный элемент из полипропилена или любое сочетание перечисленных материалов. Первая часть имплантата 22 дополнительно может быть изготовлена из нержавеющей стали, нитинола, силикона, полиэтилена или политетрафторэтилена и/или рассасывающихся синтетических полимеров, таких как полилактид, полигликолид, полидиоксанон, поликапролактон или их сополимеры. Первая часть имплантата может включать пленку, имеющую отверстия, поры или перфорации, обеспечивающие врастание ткани, либо может включать рассасывающуюся пленку с нерассасывающимися частицами или волокнами, которые обуславливают формирование рубцовой ткани. В сочетании с первой частью имплантата может использоваться склерозирующее вещество, которое способствует формированию рубцовой ткани на, в и/или вокруг первой части имплантата. Для образования рубцовой ткани в поднижнечелюстной зоне могут применяться энергетические методы, такие как использование лазерного излучения или нагревания. Рубцовая ткань представляет собой фиксатор в мягких тканях поднижнечелюстной зоны ротовой полости и предпочтительно представляет собой рубцовый слой или рубцовую пластинку в поднижнечелюстной зоне. Фиксирующий элемент, закрепляемый в поднижнечелюстной зоне, также может включать рубцовую ткань, которая образуется без необходимости имплантации первой части имплантата.
Первая часть имплантата или фиксирующий элемент 22 также может включать сетчатую или тканевую прокладку, содержащую склерозирующее вещество, имплантируемую в поднижнечелюстную зону. Сетчатая или тканевая прокладка остается на месте имплантации по мере того, как рубцовая ткань формируется по меньшей мере частично на, в и/или вокруг тканевой прокладки. По прошествии времени вновь сформированная рубцовая ткань представляет собой массу рубцовой ткани, такую как рубцовый слой или рубцовая пластинка, расположенную в поднижнечелюстной зоне. Рубцовая ткань предпочтительно представляет собой мягкий фиксатор в поднижнечелюстной зоне, который может быть соединен с частью имплантата, расположенной в языке, либо соединен с подъязычной костью.
Первая часть имплантата 22 может иметь размер и форму, которые могут изменяться хирургом во время имплантации. В одном из вариантов осуществления изобретения размер квадратного элемента из биосовместимой сетки или ткани составляет приблизительно четыре дюйма в длину и приблизительно четыре дюйма в ширину. В ходе хирургической операции хирург может обрезать сетку или ткань до нужного размера и формы в соответствии с анатомическими особенностями пациента и выбрать прямоугольную, квадратную, эллиптическую или иную форму.
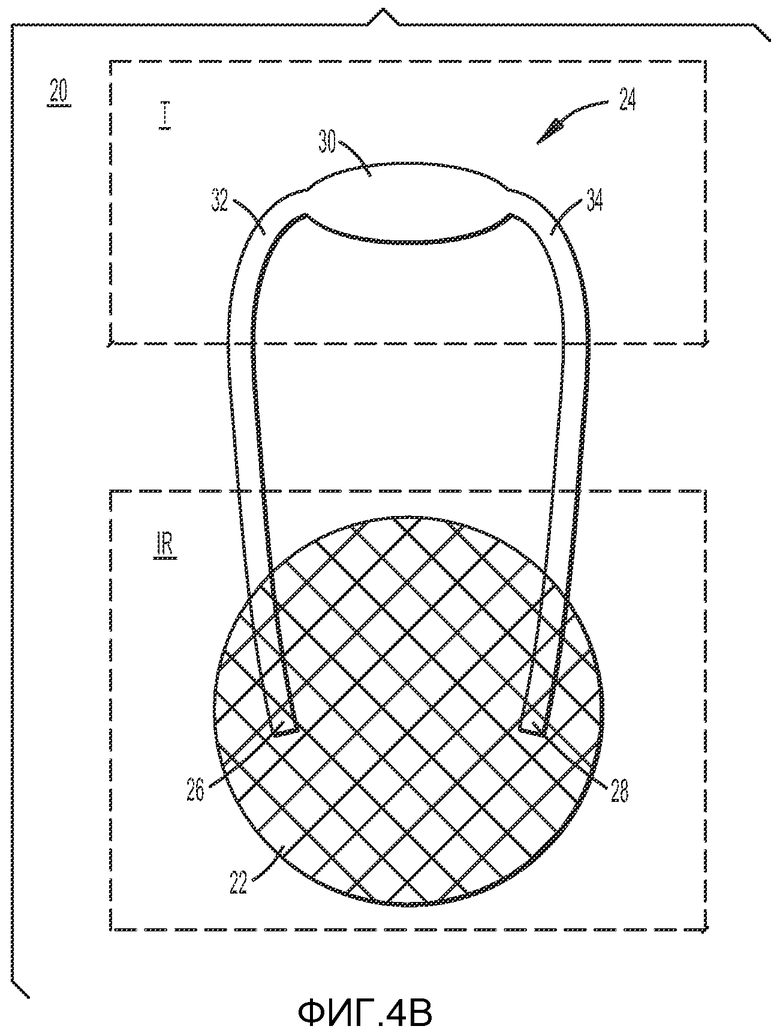
Как показано на ФИГ.4B, имплантат 20 может дополнительно включать вторую часть имплантата 24 в виде лентовидного элемента, имплантируемую в язык T. Вторая часть имплантата 24 может иметь удлиненную форму и может включать нить, плетеную трубку или плетеную шипованную трубку, имеющую первый конец 26 и второй конец 28. Вторая часть имплантата 24 предпочтительно включает усиленную зону 30, расположенную в центре элемента. Вторая часть имплантата 24 также предпочтительно включает первую ветвь 34, расположенную между усиленной зоной 30 и первым концом 26, и вторую ветвь 34, расположенную между усиленной зоной 30 и вторым концом 28. Усиленная зона 30 предпочтительно представляет собой часть второй части имплантата 24, имеющую наибольшую ширину и/или диаметр, и предпочтительно имеет большую ширину и/или диаметр по сравнению с диаметром соответствующих первой и второй ветвей 32, 34. Более широкая усиленная зона 30 предпочтительно обеспечивает повышенную фиксацию второй части имплантата 24 в тканях языка T и минимизирует вероятность сдвига второй части имплантата в языке.
Первая и вторая ветви 32, 34, отходящие от усиленной зоны, могут также иметь шипы. Шипы предпочтительно усиливают закрепление первой и второй ветвей второй части имплантата к первой части имплантата и/или к рубцовому слою, образованному после имплантации первой части имплантата. В одном из вариантов осуществления изобретения шипы на соответствующих первой и второй ветвях отходят в противоположных направлениях.
Вторая часть имплантата 24 может быть изготовлена из нерассасывающихся материалов, рассасывающихся материалов или сочетания нерассасывающихся и рассасывающихся материалов. К числу нерассасывающихся материалов могут относиться полимерные материалы, такие как нерассасывающиеся полимеры, силикон, полиэтилентерефталат, политетрафторэтилен, полиуретан и полипропилен, нитинол, нержавеющая сталь и/или композитные материалы. К числу подходящих рассасывающихся полимеров могут относиться полилактид, сополимеры полигликолида, поликапролактон и/или коллаген.
Первая часть имплантата 22 предпочтительно служит «мягким фиксатором» для второй части имплантата, расположенной в языке. В одном из вариантов осуществления изобретения промежуток между первой частью имплантата 22 и второй частью имплантата 24 может быть отрегулирован путем натягивания первой и второй ветвей 32, 34 второй части имплантата в направлении первой части имплантата для сокращения длины ветвей между двумя частями имплантата. Вторая часть имплантата, расположенная в языке, предпочтительно простирается в переднем и/или заднем направлении, так чтобы предотвращать прилегание языка к задней стенке глотки. Ветви предпочтительно прикрепляют к первой части имплантата так, чтобы поддерживать язык в сдвинутом вперед положении. Дистальные концы 26, 28 первой и второй ветвей 32, 34 предпочтительно прикрепляют к первой части имплантата 22 с использованием способов и устройств, подробно описанных в настоящем документе.
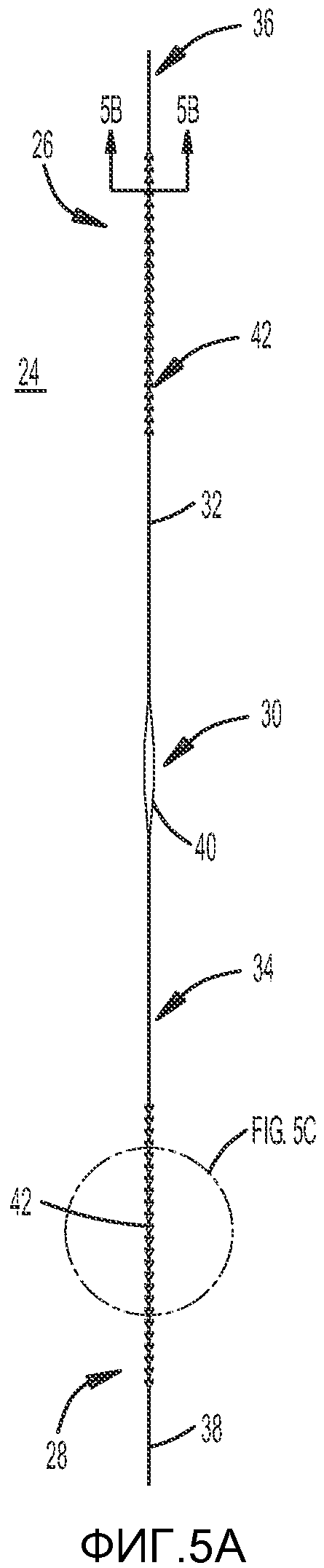
Как показано на ФИГ. 5A, в одном из вариантов осуществления изобретения вторая часть имплантата 24 или язычный имплантат предпочтительно включает первый конец 26 и второй конец 28. Удлиненная вторая часть имплантата 24 предпочтительно включает усиливающую зону 30 в центральной части, первая ветвь 32 располагается между усиленной зоной 30 и первым концом 26, и первая игла 36 прикреплена к свободному концу 26 первой ветви 32. Вторая часть имплантата 24 также предпочтительно включает вторую ветвь 34, которая располагается между усиленной зоной 30 и первым концом 28, первая игла 38 прикреплена к свободному концу 28 второй ветви 34. В одном из вариантов осуществления изобретения усиленная зона 30 предпочтительно представляет собой часть второй части имплантата 24, имеющую наибольшую ширину и/или диаметр, так что усиленная зона 30 имеет большую ширину и/или диаметр, чем ширина и диаметр соответствующих первой и второй ветвей 32, 34.
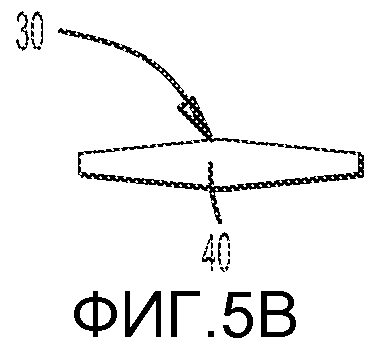
Как показано на ФИГ. 5A и 5B, усиленная зона 30 второй части имплантата 24 предпочтительно включает биосовместимый элемент 40. В одном из вариантов осуществления изобретения биосовместимый элемент 40 может располагаться внутри предварительно имплантированной второй части имплантата или может быть вставлен в центр второй части перед имплантацией второй части имплантата в ткани. Биосовместимый элемент 40 может иметь эллиптическую форму и может также включать биосовместимый металл или сплав.
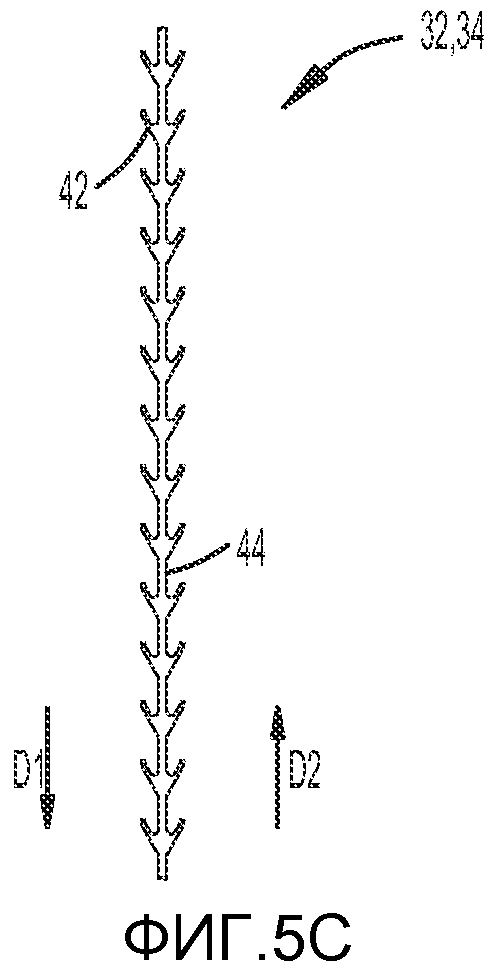
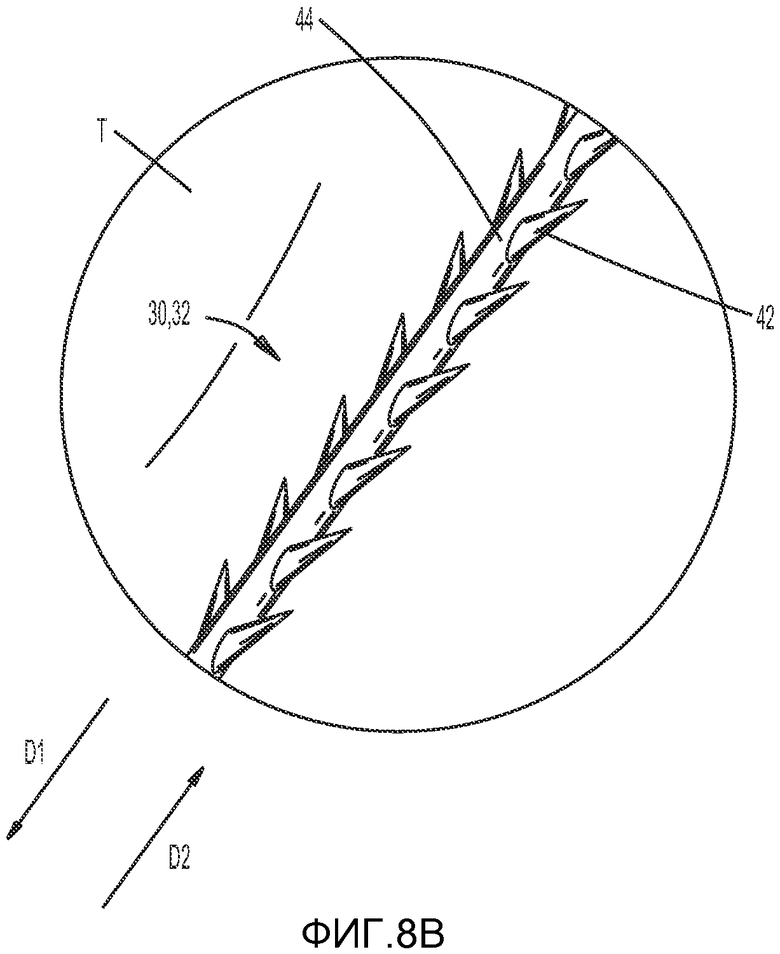
Как показано на ФИГ. 5C, одна или более из первой и второй ветвей 32, 34 могут включать множество шипов 42, выступающих из гибкой центральной части 42. Множество шипов 40 предпочтительно расположены на расстоянии друг от друга вдоль гибкой центральной части 42. В одном из вариантов осуществления изобретения концы последовательно расположенных шипов 42 расположены на расстоянии приблизительно 0,060 дюймов друг от друга, и шипы способны складываться при продвижении сквозь ткань в первом направлении D1 и закрепляться в ткани для крепления первой и второй ветвей 32, 34 при протягивании во втором направлении D2. Основания шипов 42 могут располагаться вдоль оси ветвей 32, 34 либо частично напротив друг друга, либо так, чтобы любые два шипа не располагались прямо напротив друг друга на каждой из ветвей 32, 34.
Как показано на ФИГ. 6A и 6B, ротовая полость пациента включает нижнюю челюсть MD, подъязычную кость HB, подбородочно-подъязычную мускулатуру GH и челюстно-подъязычную мускулатуру MH. Подбородочно-подъязычная мышца GH имеет передний конец 50, прикрепленный к внутренней поверхности 52 нижней челюсти MD, и задний конец 54, прикрепленный к подъязычной кости HB. Челюстно-подъязычная мышца MH имеет передний конец 56, прикрепленный к внутренней поверхности 52 нижней челюсти MD, и задний конец 58, прикрепленный к подъязычной кости HB. Ротовая полость также включает язык T (ФИГ. 6B), имеющий подбородочно-язычную мышцу GG и внешнюю поверхность OS.
Первая часть имплантата 22 или фиксирующий элемент, показанный и описанный выше, может имплантироваться в поднижнечелюстную ткань и, более предпочтительно, между подбородочно-подъязычной мышцей GH и челюстно-подъязычной мышцей MH. В одном из вариантов осуществления изобретения первая часть имплантата 22 представляет собой пористый слой, способствующий врастанию ткани (например, рубцовой ткани) в слои, и предпочтительно имплантируется между подбородочно-подъязычной мышцей GH и челюстно-подъязычной мышцей MH. Данное действие является частью первой фазы хирургической операции. Доступ к подбородочно-подъязычной и челюстно-подъязычной мышцам предпочтительно осуществляется через небольшой разрез в складке ткани под нижней челюстью MD. После имплантации первой части имплантата 22 первая часть имплантата 22 остается на месте имплантации, в результате чего рубцовая ткань формируется в и/или вокруг первой части имплантата. Рубцовая ткань, которая образуется в и/или вокруг первой части имплантата, предпочтительно формирует рубцовый слой или рубцовую пластинку между подбородочно-подъязычной мышцей GH и челюстно-подъязычной мышцей MH. Рубцовый слой или рубцовая пластинка предпочтительно формируют мягкий фиксатор для второй части имплантата, расположенной в языке, как более подробно описано ниже. Первая часть имплантата может рассасываться после формирования рубцовой ткани.
Как показано на ФИГ. 7A и 7B, после имплантации первой части имплантата 22 между подбородочно-подъязычной мышцей GH и челюстно-подъязычной мышцей MH и после формирования рубцовой ткани (например, рубцового слоя) вокруг первой части имплантата 22, вторая часть имплантата 24, как показано и описано выше на ФИГ. 4B и 5A-C, может быть соединена с первой частью имплантата 22 и/или рубцовой тканью, которая образовалась вокруг первой части имплантата.
Вторая часть имплантата или язычный имплантат может быть имплантирована путем протягивания первой и второй ветвей 32, 34 второй части имплантата в латеральном направлении через обратную часть языка T до размещения усиленной зоны 30 второй части имплантата 24 в центральном положении в языке T. Протягивание первой и второй ветвей предпочтительно облегчается путем прикрепления к свободным концам обеих ветвей элементов, выполненных с возможностью прокалывания тканей, таких как иглы. В одном из вариантов осуществления изобретения через мускулатуру и дно ротовой полости вблизи от корня языка предпочтительно может быть протянут троакар небольшого диаметра. Через просвет каждого троакара может быть проведена петля, выполненная с возможностью захвата дистальных концов 24, 26 соответствующих первой и второй ветвей 30, 32. Первую и вторую ветви 30, 32 протягивают через троакар, после чего троакар удаляют. Свободные концы 26, 38 первой и второй ветвей 32, 34 предпочтительно натягивают до тех пор, пока корень языка T не будет сдвинут вперед на достаточное расстояние, чтобы он не мог прилегать к задней стенке глотки. Первая и вторая ветви 32, 34 могут быть прикреплены к первой части имплантата 22 и/или рубцовой ткани, чтобы закрепить язык в новом положении. В вариантах осуществления изобретения, в которых первая часть имплантата является рассасывающейся и в которых достигается формирование рубцовой ткани без использования имплантата, первая и вторая ветви могут дополнительно быть прикреплены к рубцовой ткани, образованной в поднижнечелюстной зоне. Путем закрепления первой части имплантата 22 в мягких тканях, таких как рубцовый слой, между подбородочно-подъязычной мышцей GH и челюстно-подъязычной мышцей MH, достигается предотвращение «эффекта сырорезки», который может наблюдаться для язычных имплантатов, для которых характерен резкий останов (например, с костным фиксатором). Первая и вторая ветви 32, 34 второй части имплантата 24 могут быть прикреплены к первой части имплантата и/или рубцовой ткани с использованием шовного материала, клея, распорных элементов, ультразвукового сваривания, шипованных элементов или прямого связывания удлиненной второй части имплантата 24 с первой частью имплантата 22 или с рубцовой тканью.
В одном из вариантов осуществления изобретения вторую часть имплантата изготавливают в виде конической полой плетеной капсулы, через которую пропускают свободные концы первой и второй ветвей. После расположения языка в надлежащем положении большой конец гибкой трубки надевают на свободные концы первой и второй ветвей. Конец трубки, имеющий малый диаметр, проталкивают вперед в направлении языка в контакте с шипованным элементом. После сжимания трубки так, что конец, имеющий малый диаметр, оказывается зажатым в конце, имеющем большой диаметр, масса сжатой трубки служит несущим нагрузку элементом для окружающих мягких тканей. Хотя данный вариант осуществления изобретения не ограничивается какой-либо конкретной теорией функционирования, предполагается, что вышеописанные структуры представляют собой неограниченное количество мест или точек фиксации для каждого из дистальных концов первой и второй ветвей первой части имплантата.
Хирург может регулировать длину соответствующих первой и второй ветвей 32, 34 для передвижения языка T вперед и/или назад так, чтобы минимизировать возможность возникновения эпизодов ОАС. Первая и вторая ветви 32, 34 могут иметь шипы, которые позволяют протягивать первую и вторую ветви через щели или поры первой части имплантата 22 и/или рубцовую ткань в поднижнечелюстной зоне. Шипы предпочтительно позволяют легко продвигать ветви в направлении, обозначенном A1, однако оказывают больше сопротивления при протягивании ветвей в направлении, обозначенном A2.
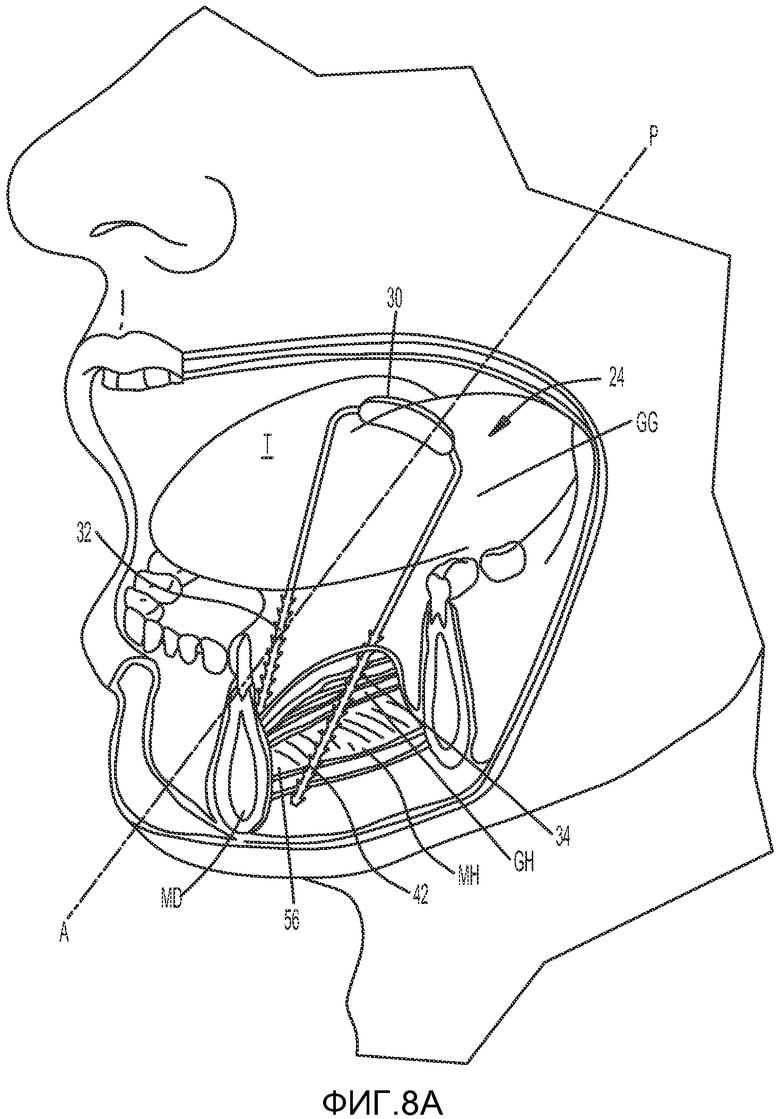
Как показано на ФИГ. 8A и 8B, в одном из вариантов осуществления изобретения вторая часть имплантата 24 или язычный имплантат предпочтительно располагается в языке T так, чтобы усиленная зона 30 находилась в центре языка и располагалась по длине в латеральном направлении к боковым сторонам ротовой полости. Усиленная зона 30 направлена вдоль оси, которая пересекает или по существу является перпендикулярной переднезадней оси языка T (обозначена A-P), и предпочтительно имеет большую площадь поверхности, чем другие участки второго имплантата 24, для фиксирования второй части имплантата и для предотвращения «эффекта сырорезки», наблюдающегося при использовании имплантатов с неподвижным положением фиксатора (например, костным фиксатором), либо имплантатов, имеющих относительно малый диаметр нити, имплантированной в язык. Первая и вторая ветви 32, 34 второй части имплантата 24 предпочтительно отходят от усиленной зоны 30 в направлении переднего конца 53 челюстно-подъязычной мышцы MH.
Одна или более из первой и второй ветвей 32, 34, проходящих через ткань языка T, предпочтительно включают гибкую основную часть 44 и множество шипов 42, отходящих от гибкой центральной части 44, как показано на ФИГ. 8B. Шипы 42 предпочтительно складываются, прилегая к основной части 44, при протягивании ветвей 32, 34 в первом направлении, обозначенном D1. Шипы 42 расправляются и отходят от основной части при протягивании ветвей 32, 34 в противоположном втором направлении, обозначенном D2, для закрепления ветвей 32, 34 в тканях языка T. Предполагается, что шипы 42 усиливают фиксирование второй части имплантата 24 в тканях и увеличивают степень закрепления ветвей 32, 34 второй части имплантата к первой части имплантата и/или рубцовой ткани в поднижнечелюстной зоне.
Один или более шипованных элементов также могут быть расположены в пределах центральной части удлиненной второй части имплантата или язычного имплантата, а также в пределах центральной части оплетенной трубки, либо оплетенная трубка может быть сформирована вокруг одного или более шипованных элементов. Шипы предпочтительно выступают через щели плетеного элемента, обеспечивая усиленную фиксацию в тканях. На соответствующих дистальных концах ветвей могут быть закреплены иглы, выполненные с возможностью протягивания ветвей через ткани, мышцы, хрящи или рубцовую ткань, например, через щитовидный хрящ пациента.
Обратившись снова к ФИГ. 5, можно видеть, что в одном из вариантов осуществления изобретения центральная усиленная зона 30 второй части имплантата 24 выполнена с возможностью имплантации в корень или заднюю часть языка T вблизи ротовой части глотки, а свободные концы первой и второй ветвей 32, 34 выполнены с возможностью прикрепления к первой части имплантата 22 и/или рубцовой ткани, расположенной в поднижнечелюстной зоне. Как было указано выше, центральная усиленная зона 30 второй части имплантата 24 предпочтительно располагается внутри языка.
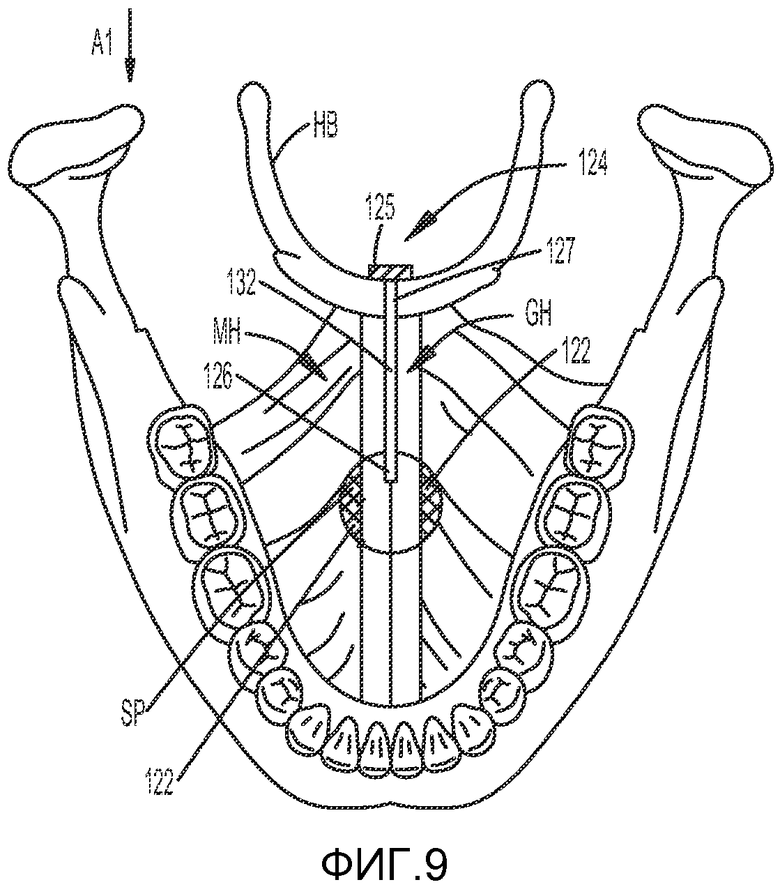
На ФИГ. 9 показана другая система лечения ОАС, включающая первую часть имплантата или фиксирующий элемент 122, имплантируемый в поднижнечелюстную зону головы между подбородочно-подъязычной мышцей GH и челюстно-подъязычной мышцей MH. Первая часть имплантата 122 может быть гибкой или эластичной биосовместимой сеткой или тканью, которая предпочтительно стимулирует образование рубцовой ткани или рубцового слоя SP вблизи первой части имплантата 122. В сочетании с первой частью имплантата может использовать склерозирующее вещество, способствующее росту рубцовой ткани. После имплантации между подбородочно-подъязычной мышцей GH и челюстно-подъязычной мышцей MH первая часть имплантата 122 предпочтительно остается на месте имплантации, при этом вокруг нее происходит формирование рубцовой ткани. Первая часть имплантата может рассасываться после образования рубцовой ткани. Вторая часть имплантата 124, которая может иметь одно или более свойств, проиллюстрированных на ФИГ. 5A-5C, может соединяться с подъязычной костью HB пациента. Вторая часть имплантата 122 предпочтительно включает фиксатор 125 и фал 132, имеющий передний конец 126, соединяющийся с первой частью имплантата 122, и задний конец 127, соединяющийся с фиксатором 125. Фал 132 может иметь шипы для закрепления фала 132 к первой части имплантата 122 или рубцовой ткани. Длина фала 132 может регулироваться для передвижения подъязычной кости HB в переднем и/или заднем направлении, обозначенном A1. При передвижении подъязычной кости HB в переднем и/или заднем направлении, обозначенном A1, задняя поверхность языка предпочтительно сдвигается вперед и/или назад для обеспечения наличия свободного пространства между задней поверхностью языка и противоположной ей стенкой глотки для минимизирования вероятности возникновения эпизодов ОАС.
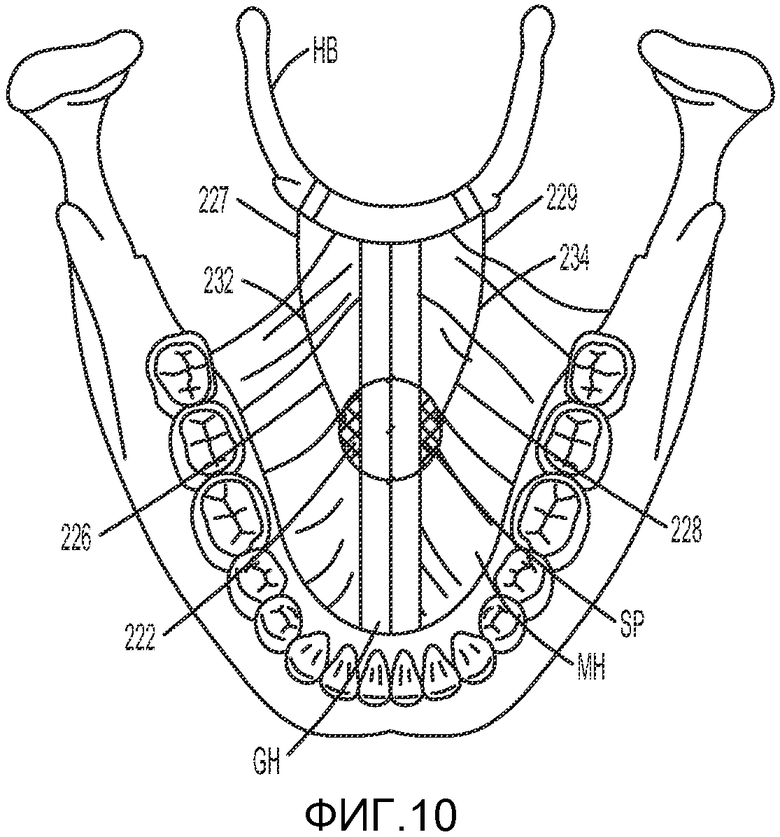
На ФИГ. 10 показана другая система лечения ОАС, предпочтительно включающая первую часть имплантата 222 или фиксирующий элемент, такой как гибкая сетка или пористая ткань, выполненная с возможностью имплантации между подбородочно-подъязычной мышцей GH и челюстно-подъязычной мышцей MH. После имплантации первой части имплантата 222 первая часть имплантата располагается между подбородочно-подъязычной мышцей GH и челюстно-подъязычной мышцей MH так, чтобы обеспечить возможность формирования рубцового слоя SP около первой части имплантата 222. После образования рубцового слоя SP фалы 232, 234 могут использоваться для соединения рубцового слоя с подъязычной костью HB. Первый фал 232 предпочтительно имеет передний конец 226, прикрепленный к первой части имплантата 222 и/или рубцовой ткани, и задний конец 227, соединенный с подъязычной костью HB. Задний конец 227 первого фала 232 оборачивается вокруг подъязычной кости HB по меньшей мере один раз. Предпочтительно задний конец 227 первого фала 232 оборачивается вокруг подъязычной кости HB несколько раз. Система имплантата также включает второй фал 234, имеющий передний конец 228, прикрепленный к первой части имплантата 222 и/или рубцовой ткани, и задний конец 229, соединенный с подъязычной костью HB. Как и в описанном выше случае, задний конец 229 второго фала 234 предпочтительно оборачивается вокруг подъязычной кости HB один или более раз.
На ФИГ. 11-12 показан еще один вариант осуществления системы имплантата для лечения ОАС. Система имплантата 1100 включает лентовидный элемент или петлю 1105, изготовленные из подходящего гибкого нерассасывающегося материала, такого как пористый политетрафторэтилен (пПТФЭ), которые имплантируют в язык как описано выше. Длина лентовидного элемента предпочтительно составляет приблизительно 20-60 см и более предпочтительно - приблизительно 30-40 см. Поперечное сечение лентовидного элемента 1105 предпочтительно имеет большую ось 1101 и малую ось 1102, как показано на ФИГ. 11B. В предпочтительном варианте осуществления изобретения длина большой оси составляет приблизительно 2-5 мм, малой оси - приблизительно 1-3 мм. Если лентовидный элемент изготавливают из пПТФЭ, расстояние между узловыми точками в пределах пПТФЭ предпочтительно составляет 10-100 микрон. Площадь поперечного сечения лентовидного элемента предпочтительно остается по существу постоянной по всей длине. К числу других материалов, подходящих для изготовления лентовидного элемента, входят полиэтилентерефталат, полипропилен, поликарбонат, полиуретан, силикон, нитинол и нержавеющая сталь 316C.
На ФИГ. 12A и 12B показан один из вариантов первого элемента имплантата 1200 системы имплантата 1100, который может включать лентовидный элемент 1105, показанный на ФИГ. 11A и 11B, и который будет подробно описан ниже. Первый имплантат 1200 предпочтительно включает биосовместимую сетчатую покровную часть 1203, сетчатое основание 1204 и относительно твердый фиксатор 1201, который предпочтительно изготавливают из биосовместимого нерассасывающегося материала, такого как силикон, полиуретан, полипропилен, полиэтилен, нержавеющая сталь, нитинол, тантал или титан. Термин «относительно твердый» означает, что жесткость фиксатора превышает жесткость лентовидного элемента и, таким образом, фиксатор может дополнительно включать более толстый сетчатый материал либо рассасывающийся материал, при этом предполагается, что такой материал имеет скорость рассасывания, обеспечивающую адекватное врастание тканей. Фиксатор 1201 имеет по меньшей мере одно отверстие 1202, проходящее через него, через которое могут проходить первый и второй концы 1110, 1112 лентовидного элемента для закрепления на первом имплантате. Диаметр отверстий 1202 в фиксаторе 1201 предпочтительно составляет 1-7 мм, однако эта величина зависит от размера лентовидного элемента.
Как показано на ФИГ. 12B, фиксатор 1201 предпочтительно располагается на открытом пространстве или в кармане 1206, образованном между сетчатой покровной частью 1203 и сетчатым основанием 1204, таким образом, чтобы они оказались прикрепленными друг к другу. Карман 1206 предпочтительно образуется за счет формирования складки 1207 в сетчатой покровной части 1203 и затем сшивания или сваривания сетчатой покровной части с сетчатым основанием в зоне складки 1207. Если для смыкания кромок кармана 1208 используется шовный материал, он предпочтительно является нерассасывающимся. В альтернативном варианте осуществления кромки кармана 1208 могут быть сварены друг с другом. Для сваривания может использоваться ультразвуковая сварка или лазерная сварка. Хотя на фигурах показана одна определенная форма и конфигурация фиксатора, специалисты в данной области поймут, что могут использоваться и другие конфигурации и формы, например прямоугольная, квадратная, треугольная или круглая. Кроме того, сетчатая покровная часть 1203 и основание 1204 могут быть прикреплены друг к другу без формирования складки сетчатой покровной части. Вместо этого два сетчатых компонента могут быть скреплены друг с другом путем сварки, сшивания, клепания и т.д.
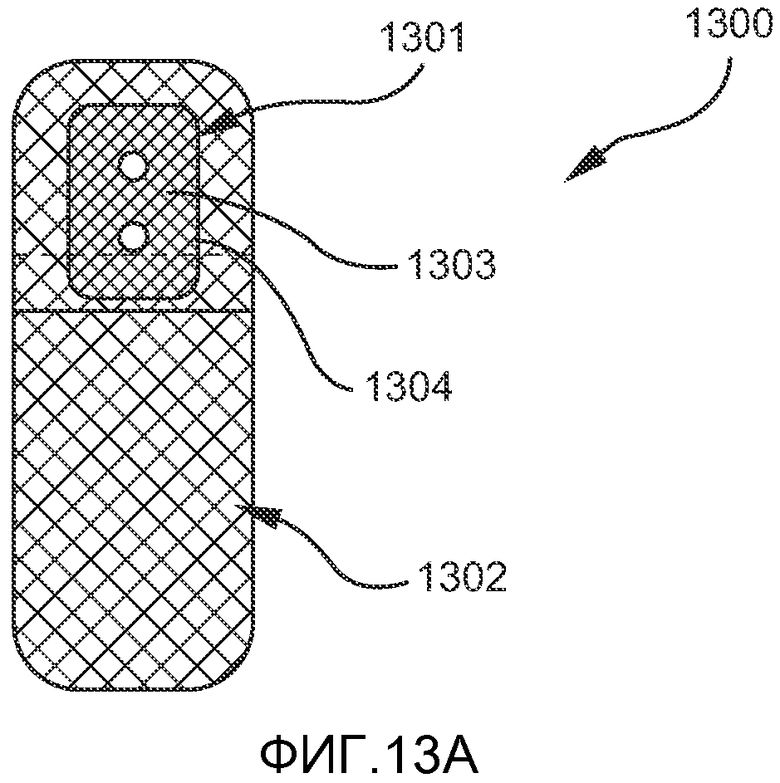
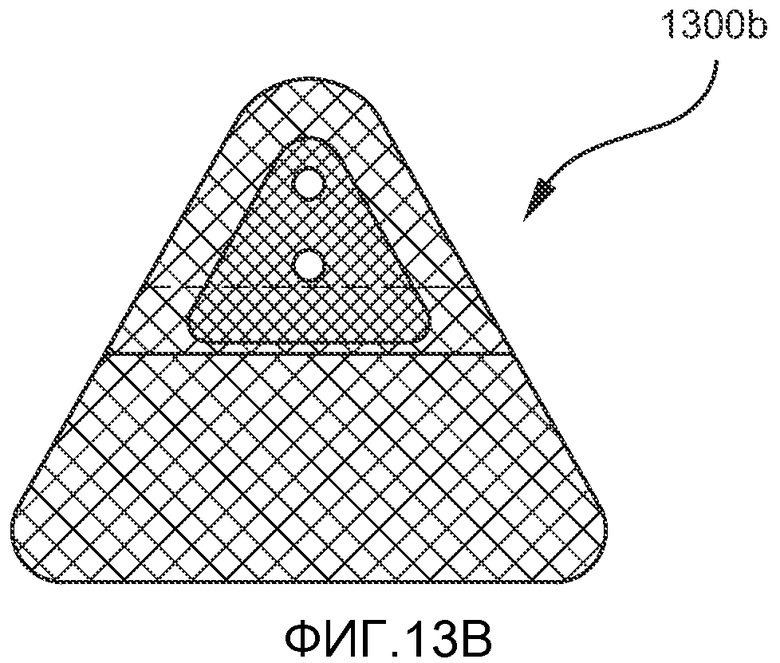
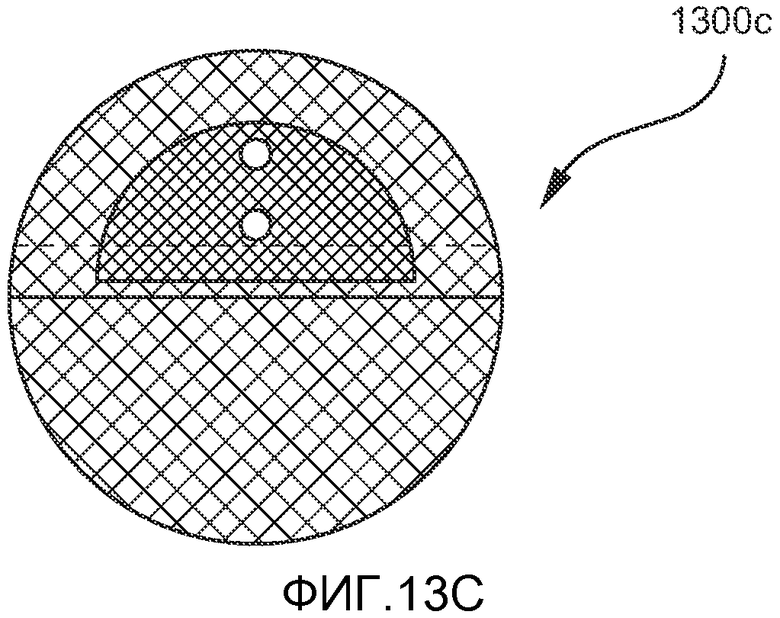
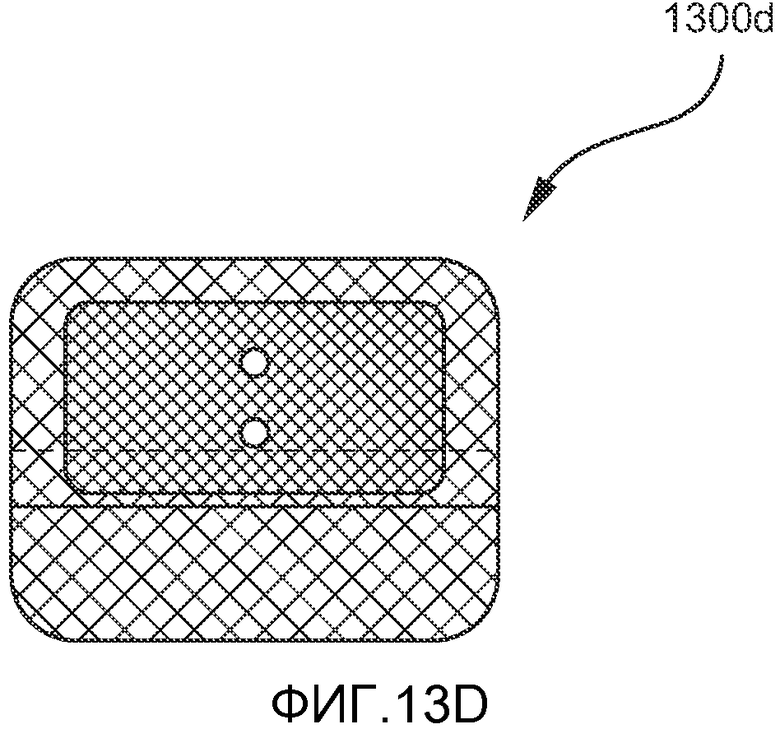
Кроме того, общая форма первого имплантата также может варьировать. На ФИГ. 13A-E показаны примеры альтернативных конфигураций, которые могут применяться для первого имплантата. На ФИГ. 13A показана прямоугольная конфигурация первого имплантата 1300, включающая сетчатую покровную часть 1301, сетчатое основание 1302, фиксатор 1303 с отверстиями 1304, проходящими через него, для прохождения лентовидного язычного имплантата. На ФИГ. 13B-D показаны треугольный (13B), круглый (13C) и квадратный (13D) варианты первого имплантата 1300b, 1300c и 1300d, соответственно. На ФИГ. 13E показано, как сетчатая покровная часть 1301 пришивается поверх фиксатор 1303 с прикреплением сетчатой покровной части 1301 к сетчатому основанию 1302, шов 1304 проходит по периферии сетчатой покровной части 1301. На ФИГ. 14 показан пример имплантата 1100 в имплантированном состоянии.
В одном из вариантов осуществления изобретения первый имплантат имеет форму, близко повторяющую контур внутренней поверхности нижней челюсти на уровне челюстно-подъязычной мышцы. Такая форма позволяет хирургу закрепить первый имплантат с помощью шовного материала или зажимов к плотной соединительной ткани вблизи нижней челюсти и избежать пришивания к мышцам. Первый имплантат может быть изготовлен в виде треугольного элемента, размеры которого больше размеров нижней челюсти, и обрезан до нужного размера хирургом во время имплантации. Либо первый фиксатор может выпускаться в различных размерных вариантах, которые подходят для различных размеров поднижнечелюстного пространства человека.
В альтернативном варианте осуществления изобретения система имплантата включает второй лентовидный элемент 1605, как показано на ФИГ. 16. Второй лентовидный элемент аналогичен по форме и конструкции первому лентовидному элементу, описанному выше. Первый и второй лентовидные элементы позволяют проводить операцию создания «двойной петли», в которой обе петли имплантируют поперек срединной борозды в основании языка, как показано на фигуре. При использовании двух лентовидных элементов для подвешивания языка можно задействовать различные участки основания языка. Расстояние между первым и вторым лентовидным элементом в основании языка может варьировать в пределах 1-20 мм, в зависимости от размера языка, объема обструкции и степени тяжести апноэ. Альтернативно первый и второй лентовидные элементы имплантируют под слизистую оболочку корня языка в переднезадней конфигурации, т.е. ни один имплантат не пересекает срединную борозду. Первый и второй имплантаты протягивают с помощью нити с петлей через одно из имеющихся отверстий и затем под слизистой оболочкой через другое отверстие. В обоих вариантах операции «двойной петли» фиксирующая часть 1601 имплантата 1600 в нижней челюсти должна иметь по меньшей мере два отверстия, предпочтительно, четыре отверстия, выполненных с возможностью прикрепления первого и второго лентовидных элементов.
Фиксатор языка и первый (и необязательно второй) лентовидный элемент могут сочетаться с хирургическими инструментами для формирования набора для проведения имплантации. Набор 1500 может включать первый имплантат 1501, используемый для формирования поднижнечелюстного фиксатора, по меньшей мере один лентовидный элемент 1505 для расположения в языке, по меньшей мере одно вводимое устройство или троакар 1503 и необязательно стилет 1504, выполненные с возможностью проникновения в ткани языка пациента, по меньшей мере одну петлю 1506, выполненную с возможностью прохождения внутри троакара и позволяющую захватить лентовидный элемент, по меньшей мере одну петлевую нить 1508 для протягивания язычного имплантата под слизистой оболочкой и поперек средней линии языка и одну или более нитей 1507 для облегчения закрепления первого имплантата в тканях вблизи нижней челюсти, а также сшивания кожи и фасции. В одном из вариантов осуществления изобретения троакар, стилет и петля могут быть заменены хирургическим шилом, таким как шило, используемое для протягивания спиц в ортопедической хирургии.
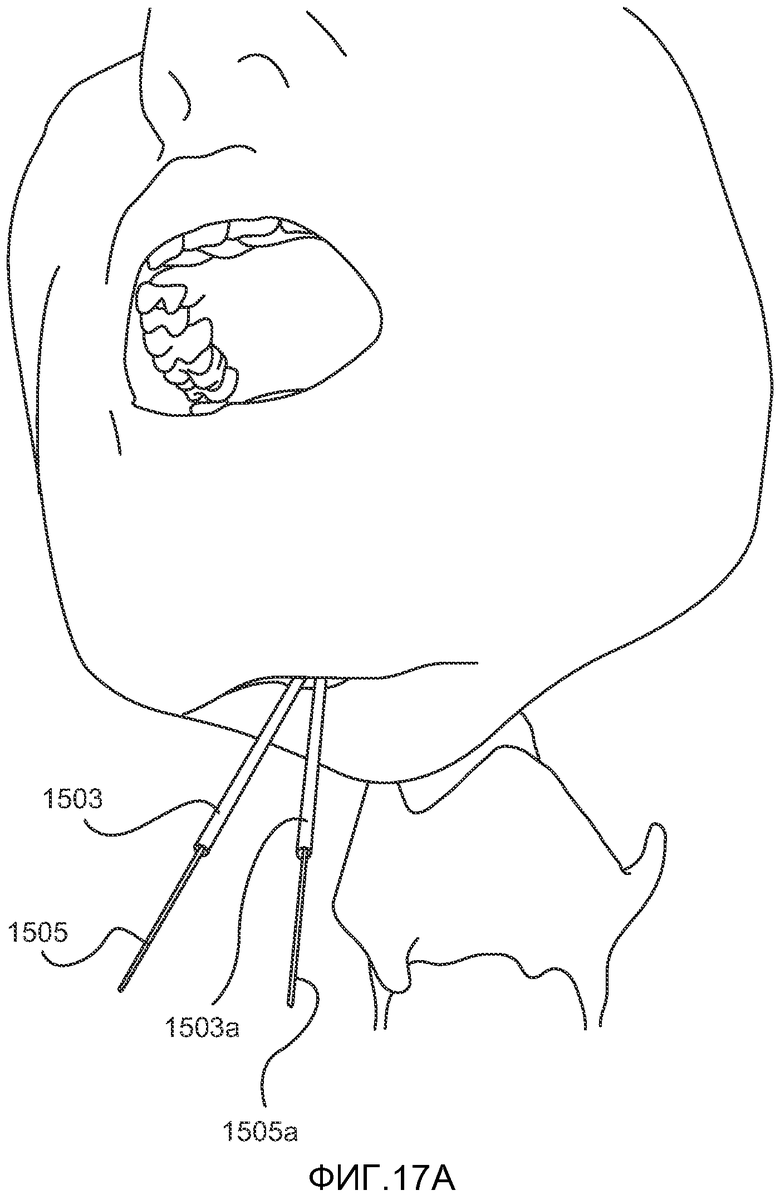
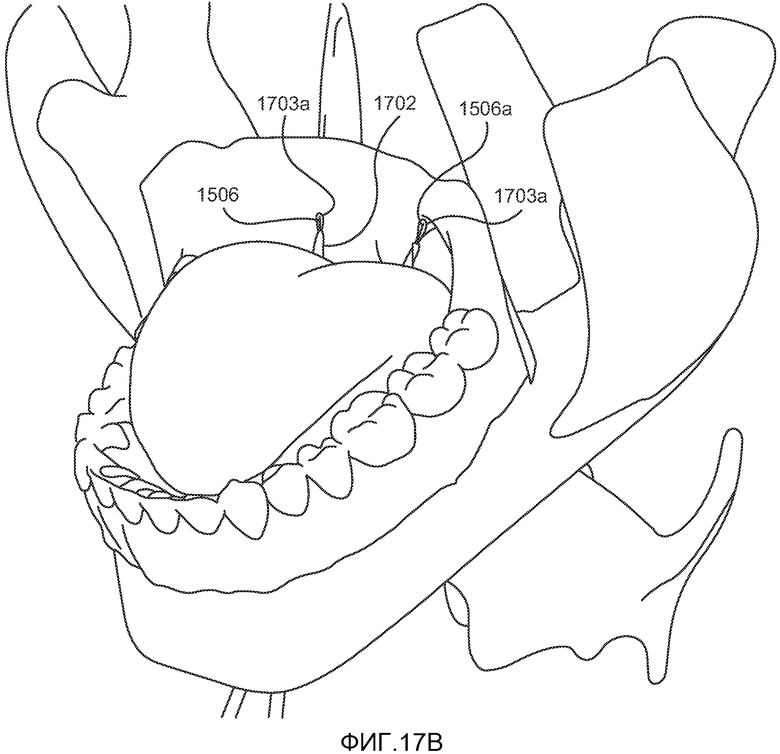
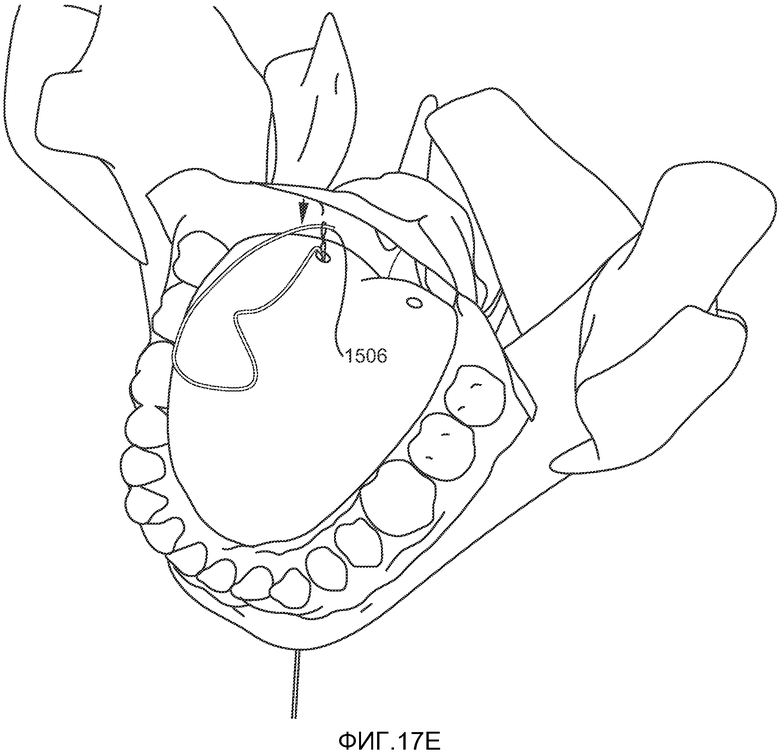
При использовании конкретной системы имплантата, описанной выше и показанной на ФИГ. 11 и 12, пациента вначале подготавливают к хирургической операции с использованием общей анестезии и эндотрахеальной интубации. Через кожу и подкожные ткани (т.е. перпендикулярно средней линии челюстно-подъязычной мышцы) проводят подподбородочный разрез на всю толщину ткани длиной приблизительно 2-4 см для получения доступа к двубрюшной и челюстно-подъязычной мышце. Разрез также может проходить через среднюю линию челюстно-подъязычной мышцы для достижения визуального контроля средней линии парных брюшек подбородочно-подъязычной мышцы. Первый имплантат 1105 располагается над челюстно-подъязычной мышцей и используется в качестве шаблона для маркировки точек введения троакара. Расположение отверстий отмечают стерильным маркировочным карандашом, после чего фиксатор удаляют из разреза. Троакар или обтуратор 1503, как показано на ФИГ. 15, вводят в челюстно-подъязычную мышцу (без затрагивания подбородочно-подъязычной мышцы) и направляют в сторону корня языка так, чтобы кончик 1702 троакара выступал на 0,5-1,0 см из срединной линии между желобовидными сосочками языка и язычными миндалинами, как показано на ФИГ. 17A-B. Может оказаться необходимым проведение небольшого разреза в челюстно-подъязычной борозде между двумя отмеченными точками для обеспечения видимости и оттягивания подбородочно-подъязычной мышцы. Стилет 1505 удаляют из троакара и петлю 1506 проводят через троакар так, чтобы она вышла у корня языка, как показано на ФИГ. 17В. Второй троакар 1503a и вторую петлю 1506a проводят в соответствии с описанием с другой стороны языка.
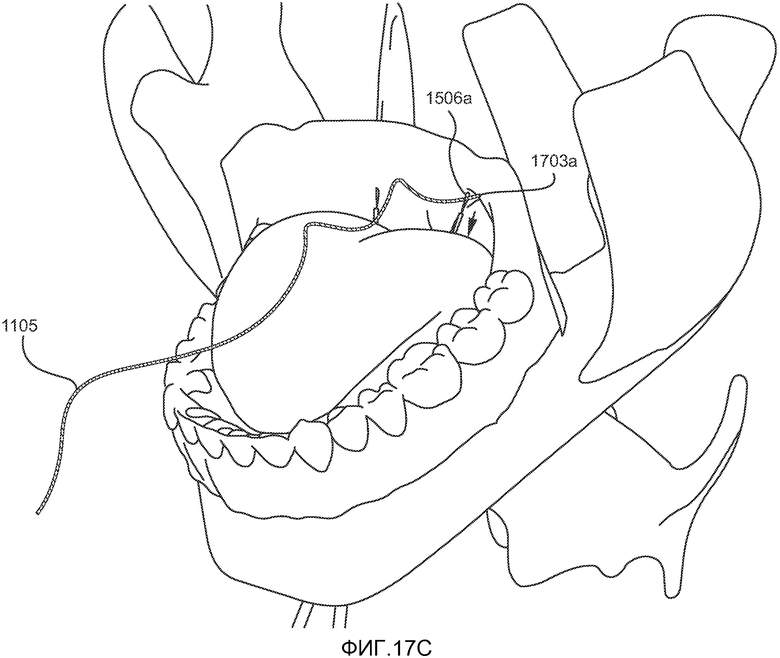
Приблизительно 1-2 см длины лентовидного элемента 1105 вставляют в петлю 1703a петлевого захвата 1506a, как показано на ФИГ. 17С, и проталкивают через канал, предварительно созданный троакаром в языке, в направлении, указанном стрелкой. Затем лентовидный элемент проталкивают через язык так, чтобы в поднижнечелюстной зоне было видно приблизительно 5-10 см петли. Для сохранения стерильности петли в данной зоне может быть использована стерильная салфетка.
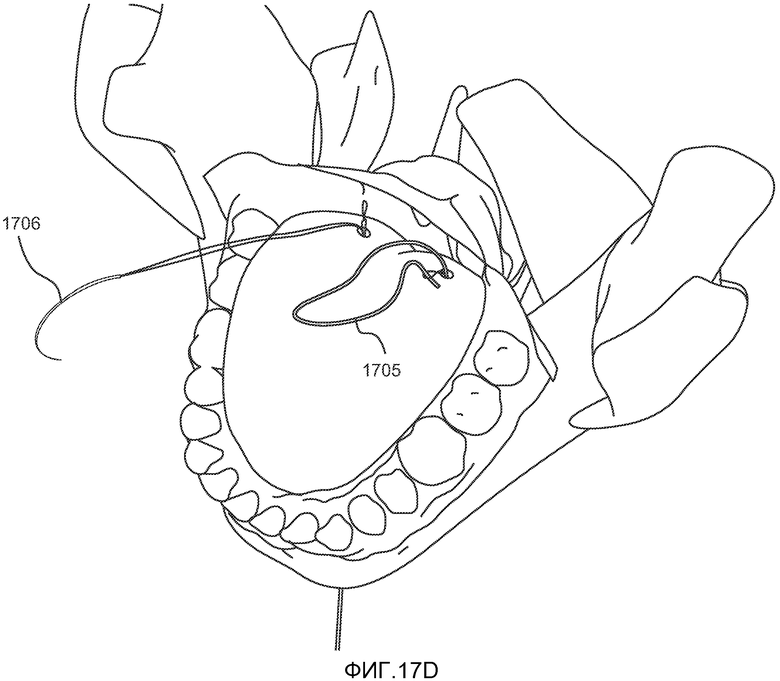
Затем используют нить с петлей 1705 и искривленную иглу 1706 для захвата и протягивания лентовидного элемента на 2-5 мм ниже слизистой оболочки языка до точки выхода петли на другой стороне срединной борозды, как показано на ФИГ. 17D. Приблизительно 1-2 см свободного конца лентовидного элемента захватывается петлей 1506 и используется для протягивания его оставшейся части через язык в направлении, показанном стрелкой на ФИГ. 17E, так, чтобы он вышел из челюстно-подъязычной мышцы.
Затем оба конца лентовидного элемента протягивают через отверстия твердого фиксатора первого имплантата и первый имплантат продвигают по обоим концам лентовидного элемента до челюстно-подъязычной мышцы.
Затем первый имплантат 1200 прикрепляют к челюстно-подъязычной мышце и окружающим тканям вблизи нижней челюсти с использованием шовного материала (предпочтительно использование шовного материала Vicryl Plus®, размер 3-0 или 4-0, производимого и продаваемого компанией Ethicon, Inc., г. Сомервилл, штат Нью-Йорк) с применением непрерывного шва. Затем к обоим концам 1110 и 1112 лентовидного элемента прилагают натяжение для удаления любого ослабления ленты. Сила натяжения, прилагаемая к лентовидному элементу, и степень продвижения языка вперед, в направлении от задней стенки глотки, определяются хирургом и, как правило, определяются особенностями анатомии пациента, тяжестью заболевания и опытом хирурга.
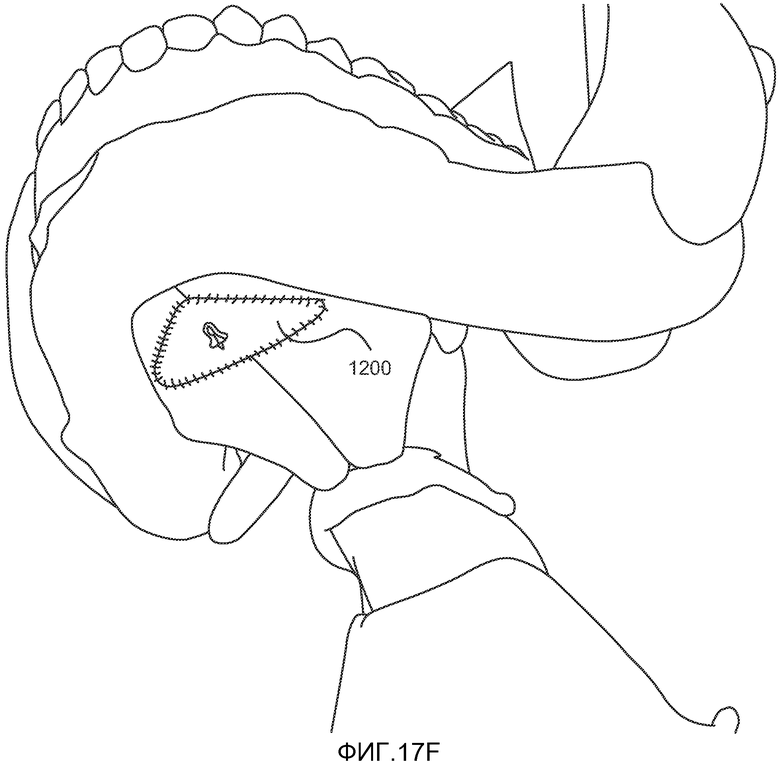
Затем концы 1110, 1112 лентовидного элемента 1105 прикрепляют к фиксатору подходящим способом, например, путем связывания концов друг с другом, как показано на ФИГ. 17F. Избытки длины концов срезают и утилизируют. Затем проводят сшивание подкожной ткани и кожи (предпочтительно использование шовного материала Monocryl®, размер 3-0 или 2-0, также производимого и продаваемого компанией Ethicon, Inc.). Кожу сшивают с использованием шовного материала Monocryl (размер 3-0 или 4-0), возможно также использование цианакрилатного клея.
На ФИГ. 14 показано расположение системы имплантата 1100 после описанной выше хирургической операции. На фигуре видно, что лентовидный элемент 1401 расположен в языке T пациента, при этом центральная его часть 1402 находится на несколько миллиметров ниже слизистой оболочки MU корня языка TB. Геометрические размеры центральной части 1402 предпочтительно по существу не отличаются от геометрических размеров ее остаточной длины. Как показано на фигуре, лентовидный элемент проходит через язык T и далее через отверстия 1404 в первом имплантате 1405, расположенном на поверхности челюстно-подъязычной мышцы MH. В данном конкретном примере концы 1110, 1112 петли 1404 прикреплены друг к другу путем связывания. Другими способами прикрепления концов петли к первому имплантату являются прикрепление скобами, сжатие, сварка и приклеивание.
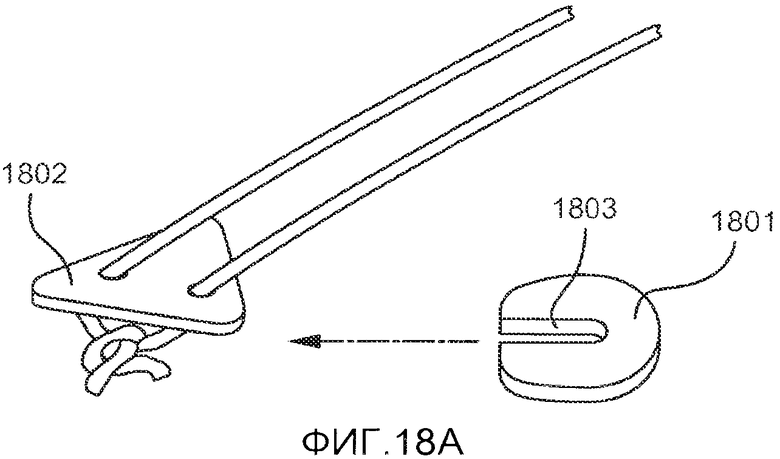
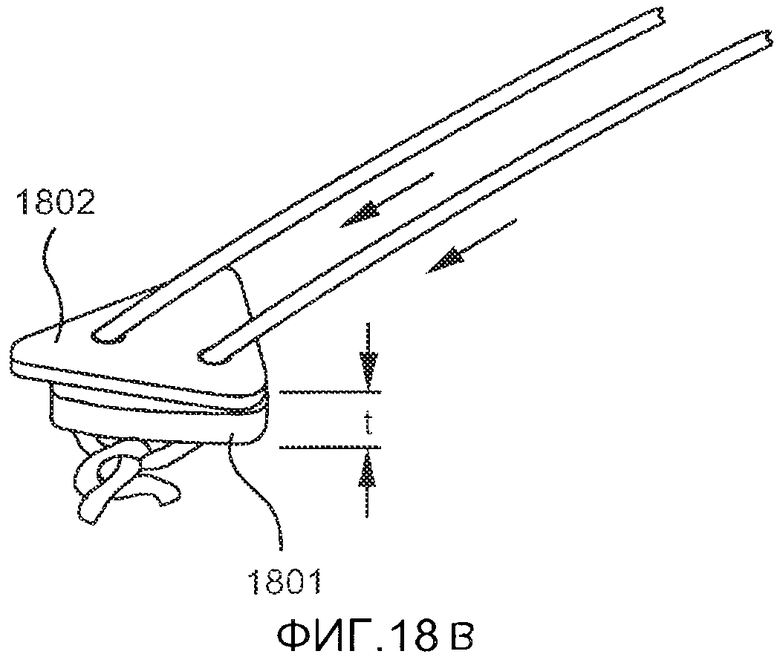
Хирург может выбрать силу натяжения, прилагаемого к лентовидному элементу, на основании своего хирургического опыта, особенностей анатомии пациента и степени выраженности апноэ. В случае необходимости корректировки натяжения после операции хирург может сделать небольшой разрез на коже под челюстью для получения доступа к завязанной части лентовидного элемента. Узел может быть развязан, после чего можно отрегулировать натяжение, связав концы снова после достижения необходимой степени натяжения, либо используя зажимы, скобы и т.д. для соединения концов лентовидного элемента. На ФИГ. 18A-B показана небольшая прокладка 1801, предпочтительно изготовленная из материала, аналогичного материалу фиксатора 1802, которая может быть размещена под узлом для повышения натяжения. Повышение натяжения приводит к оттягиванию корня языка дальше от задней стенки глотки. Прокладка предпочтительно имеет толщину приблизительно 1-5 мм и по меньшей мере одно отверстие 1803, в котором могут проходить концы лентовидного элемента. В набор может входить одна или более прокладок, либо прокладки могут приобретаться отдельно. В другом варианте осуществления изобретения, показанном на ФИГ. 19, небольшой баллон или аналогичная конструкция 1901 может быть размещен между узлом и фиксатором 1902. Объем баллона и, следовательно, натяжение имплантата можно регулировать путем трансдермальной инъекции в баллон стерильного солевого раствора, воды или другой биосовместимой жидкости после имплантации. Либо инъекция может быть произведена в отдельный резервуар 1905, который может располагаться на расстоянии 1-10 см от самого баллона 1901. Резервуар 1905 подвижно соединен с баллоном 1901 посредством трубки 1906, которая предпочтительно имеет одноходовой клапан для поддержания давления в баллоне. Таким образом, при использовании этого варианта для регулировки натяжения лентовидного элемента не требуется проведение разреза. При необходимости заполняющий резервуар 1905 может быть сжат или сдавлен пациентом или врачом для перемещения жидкости в баллон 1901.
Также для формирования рубцовой ткани в поднижнечелюстной зоне могут использоваться методики, хорошо известные специалистам в данной области, такие как применение лазерной энергии, тепловой энергии или склерозирующего вещества. Имплантат, такой как язычный имплантат, может быть соединен с рубцовой тканью для сдвига положения языка с целью сведения к минимуму случаев возникновения ОАС. Также возможно соединение подъязычной кости с рубцовой тканью с использованием одного или более удлиненных элементов, таких как фал.
Описанные выше устройства имеют ряд преимуществ перед уже известными способами и устройствами, применяемыми для лечения синдрома обструктивного апноэ во сне и гипопноэ. Во-первых, способы, системы и устройства, раскрываемые в настоящем документе, облегчают проведение хирургических процедур, характеризующихся минимальной инвазивностью и, как правило, они могут использоваться в амбулаторном режиме. Кроме того, способы, системы и устройства, раскрываемые в настоящем документе, обеспечивают быстрое достижение долгосрочного результата в отношении лечения синдрома обструктивного апноэ во сне и гипопноэ и не требуют соблюдения пациентом сложных рекомендаций.
Существенно, что описанные выше устройства и способы не предполагают прикрепления задней части языка к фиксированной жесткой структуре. Вместо этого используется «мягкий фиксатор», располагающийся в поднижнечелюстной зоне, что значительно понижает вероятность влияния на процессы глотания или речи, что обеспечивает большое преимущество перед другими известными устройствами, системами и способами. Вышеописанные устройства также позволяют предотвратить «эффект сырорезки», который наблюдается при использовании других известных имплантатов, inter alia, за счет идеи использования мягкого фиксатора в поднижнечелюстной зоне и зоны усиления язычного имплантата. Также в описанных устройствах предпочтительно используются материалы, характеризующиеся долгосрочной биосовместимостью.
Несмотря на то, что варианты осуществления, описанные в настоящем документе, относятся к применению у людей, предполагается, что настоящее изобретение может использоваться для всех млекопитающих и у всех животных, имеющих дыхательные пути. Более того, способы, системы и устройства, раскрываемые в настоящем документе, позволяют использовать любые биосовместимые материалы, а также любые растворы или компоненты, обеспечивающие минимизацию отторжения, усиливающие врастание в ткани, стимулирующие формирование слизистых оболочек и повышающие приживаемость устройства в организме после его имплантации.
Заголовки в настоящем документе используются только в организационных целях, но не для ограничения описания или формулы патента. Слово «может», используемое в настоящей заявке, означает наличие возможности (т.е. обозначает потенциал), но не обязательность (т.е. не означает долженствование). Аналогичным образом слова «включать», «включающий» и «включает» означают «включает, помимо прочего». Цифровые обозначения использованы, где это возможно, с целью облегчения понимания и для обозначения элементов, общих для всех рисунков.
Несмотря на то что вышеизложенное относится к вариантам осуществления настоящего изобретения, в рамках изобретения могут быть разработаны другие варианты его осуществления. Таким образом, объем настоящего изобретения ограничивается только формулировками прилагаемой формулы изобретения.
Группа изобретений относится к медицине и может быть использована при лечении обструктивного апноэ во сне. Система включает в себя первый имплантат, выполненный с возможностью имплантации в поднижнечелюстную зону и имеющий, по меньшей мере, одно отверстие, проходящее через него, и вторую часть импланта в виде лентовидного элемента, имеющего первый и второй концы и по существу равномерное, некруглое поперечное сечение по всей длине. Лентовидный элемент выполнен с возможностью имплантации в язык, при этом его первый и второй концы проходят через, по меньшей мере, одно отверстие первого имплантата для соединения указанного лентовидного элемента с первым имплантатом. Набор включает первый имплант и вторую часть импланта в виде лентовидного элемента, по меньшей мере один интродуктор, по меньшей мере одну петлю, выполненную с возможностью пропускания через указанный интродуктор, имеющую дистальный конец, выполненный с возможностью соединения с первым концом указанного лентовидного элемента. Группа изобретений позволяет предотвратить «эффект сырорезки» за счет подвижной мягкой фиксации импланта к подчелюстной области и наличия зоны усиления лентовидного элемента импланта, использовать минимально инвазивное вмешательство. 3 н. и 19 з.п. ф-лы, 19 ил.
1. Система для лечения обструктивного апноэ во сне, включающая:
первый имплантат, выполненный с возможностью имплантации в поднижнечелюстную зону и имеющий по меньшей мере одно отверстие, проходящее через него; и
вторую часть имплантата в виде лентовидного элемента, имеющего первый и второй концы и по существу равномерное, некруглое поперечное сечение по всей длине, где лентовидный элемент выполнен с возможностью имплантации в язык, при этом первый и второй концы проходят по меньшей мере через одно отверстие в первом имплантате для соединения указанного лентовидного элемента с указанным первым имплантатом.
2. Система по п.1, в которой указанный первый имплантат дополнительно включает покровную часть, основную часть и фиксирующий элемент, расположенный между ними, при этом фиксирующий элемент имеет по меньшей мере одно отверстие, проходящее через него.
3. Система по п.2, в которой указанный фиксирующий элемент имеет жесткость, превышающую жесткость указанных покровной и основной частей, при этом указанный фиксирующий элемент является меньшим, чем указанные покровная и основная части.
4. Система по п.3, в которой фиксирующий элемент состоит из биосовместимого нерассасывающегося материала, выбранного из группы, состоящей из силикона, полиуретана, полипропилена, полиэтилена, нержавеющей стали, нитинола, тантала и титана.
5. Система по п.2, в которой указанные покровная и основная части изготовлены из биосовместимой сетки или биосовместимой ткани.
6. Система по п.5, в которой сетка или ткань представляют собой рассасывающуюся сетку или ткань.
7. Система по п.2, в которой фиксирующий элемент состоит из сетки.
8. Способ лечения обструктивного апноэ во сне, включающий:
имплантацию первого имплантата, имеющего по меньшей мере одно отверстие, проходящее через него, в поднижнечелюстную зону;
имплантацию второй части имплантата в виде по меньшей мере части лентовидного элемента, имеющего первый и второй концы и по существу равномерное, некруглое поперечное сечение по всей длине, в язык;
пропускание указанного первого конца указанного лентовидного элемента через указанное по меньшей мере одно отверстие указанного первого имплантата;
пропускание указанного второго конца указанного лентовидного элемента через указанное по меньшей мере одно отверстие указанного первого имплантата.
9. Способ по п.8, дополнительно включающий, после стадии второго пропускания, стадию соединения первого и второго концов лентовидного элемента друг с другом для прикрепления лентовидного элемента к первому имплантату.
10. Способ по п.9, дополнительно включающий, перед стадией соединения, натягивание первого и/или второго концов лентовидного элемента для регулирования положения лентовидного элемента относительно первого имплантата.
11. Способ по п.8, дополнительно включающий натягивание первого и/или второго концов лентовидного элемента для увеличения расстояния между корнем языка и задней стенкой глотки.
12. Способ по п.8, в котором первый имплантат включает нерассасывающуюся биосовместимую сетку или ткань.
13. Способ по п.8, в котором первый имплантат включает сетчатую часть, а фиксатор имеет жесткость, превышающую жесткость сетчатой части, и имеет по меньшей мере одно отверстие, проходящее через него.
14. Набор для лечения обструктивного апноэ во сне, включающий:
первый имплантат, выполненный с возможностью имплантации в поднижнечелюстную зону;
вторую часть имплантата в виде лентовидного элемента, имеющего первый и второй концы и по существу равномерное, некруглое поперечное сечение по всей длине, и выполненного с возможностью имплантации в язык, а также соединения с первым имплантатом;
по меньшей мере один интродуктор;
по меньшей мере одну петлю, выполненную с возможностью пропускания через указанный интродуктор, имеющую дистальный конец, выполненный с возможностью соединения с первым концом указанного лентовидного элемента.
15. Набор по п.14, дополнительно включающий нить, имеющую первый и второй концы, к первому концу которой прикреплена игла.
16. Набор по п.14, дополнительно включающий второй лентовидный элемент, имеющий первый и второй концы и выполненный с возможностью имплантации в язык и для соединения с первым имплантатом.
17. Набор по п.14, в котором лентовидный элемент изготовлен из пористого политетрафторэтилена.
18. Набор по п.14, в котором первый имплантат дополнительно включает покровную часть, основную часть и фиксирующий элемент, расположенный между ними, при этом фиксирующий элемент имеет по меньшей мере одно отверстие, проходящее через него.
19. Набор по п.18, в котором фиксирующий элемент состоит из биосовместимого нерассасывающегося материала, выбранного из группы, состоящей из силикона, полиуретана, полипропилена, полиэтилена, нержавеющей стали, нитинола, тантала и титана.
20. Набор по п.14, дополнительно включающий прокладку, при этом прокладка предназначена для размещения между лентовидным элементом и первым имплантатом.
21. Набор по п.14, дополнительно включающий баллон, предназначенный для размещения между лентовидным элементом и первым имплантатом.
22. Набор по п.21, дополнительно включающий заполняющий резервуар, соединенный с баллоном.
| US 20100108077 A1 06.05.2010 | |||
| US 20100030011 A104.02.2010 | |||
| WO 2011059628 A1 19.05.2011 | |||
| US 20060207608 A1 21.09.2006 | |||
| WO 2007056583 A1 18.05.2007 | |||
| WO 2006012188 A1 02.02.2006 | |||
| NORDGARD S and el | |||
| One-year results: palatal implants for the treatment of obstructive sleep apnea | |||
| Otolaryngol Head Neck Surg | |||
| Пресс для выдавливания из деревянных дисков заготовок для ниточных катушек | 1923 |
|
SU2007A1 |
Авторы
Даты
2014-06-20—Публикация
2009-11-20—Подача