Изобретение относится к медицине, а именно к гинекологии, и может быть использовано для фиксации купола влагалища к крестцово-маточным связкам при хирургическом лечении выпадения половых органов.
Пролапс матки и купола влагалища возникает вследствие разрыва дистальной части крестцово-маточных связок. С целью усиления апикальной поддержки половых органов при хирургическом лечении выпадения матки применяют метод высокого подвешивания купола влагалища к крестцово-маточным связкам.
Известен способ фиксации купола влагалища к крестцово-маточным связкам, заключающийся в последовательном наложении в каудально-медиальном направлении трех нерассасывающихся плетеных лигатур на проксимальную часть обеих крестцово-маточных связок после завершения влагалищной гистерэктомии. Концами всех шести лигатур в краях влагалищной раны прошивают пубоцервикальную и ректовагинальную фасции. После завязывания швов края раны влагалища сопоставляют в поперечном направлении, формируя и подвешивая его купол [Urogynecology and reconstructive pelvic surgery. Ed. MD Walters, MM Karram. St Louis, Missouri: Mosby Inc 1999; 224-227]. Операция приводит к восстановлению анатомии купола влагалища в 85-90% случаев, однако имеет ряд осложнений, среди которых инфекция раны, лигатурная травма ветвей крестцового сплетения на уровне S2-S3, приводящая к невропатиям нижней конечности и повреждение мочеточника с частотой до 11%.
С целью снижения частоты осложнений был предложен способ билатерального наложения на проксимальные отделы крестцово-маточных связок одиночных швов [Doumouchtsis SK, Khunda A, Jeffery ST et al. Long-term outcomes of modified high uterosacral ligament vault suspension (HUSLS) at vaginal hysterectomy. Int Urogynecol J 2011; 22:577-584].
Модифицированная техника операции сохраняет эффект апикальной поддержки влагалища у 85% больных и позволяет добиться снижения частоты повреждения мочеточников до 4,5%, но требует дополнительной пликации дистальной части крестцово-маточных связок в ране купола влагалища с целью профилактики энтероцеле и закрытия раны отдельными швами. Это повышает вероятность ишемии тканей в области швов, создает условия для развития послеоперационных осложнений в виде инфекции раны влагалища и удлиняет период заживления.
Технический результат, достигаемый изобретением, заключается в формировании купола влагалища и закрытии брюшной полости наложением одного шва, снижении вероятности ишемии тканей и инфекции раны.
Заявленный технический результат достигается в способе фиксации купола влагалища к крестцово-маточным связкам при хирургическом лечении выпадения половых органов, включающем билатеральное наложение шва на проксимальный отдел крестцово-маточной связки, совмещающего пубоцервикальную и ректовагинальную фасции в краях раны формируемого купола влагалища, в котором одним швом последовательно прошивают в области «1 час» брюшину пузырно-маточной складки, пубоцервикальную фасцию и влагалищный эпителий, в области «2 часа» прошивают все слои стенки влагалища с выколом в брюшину, прошивают проксимальную часть левой крестцово-маточной связки, в области «5 часов» прошивают брюшину Дугласова пространства, ректовагинальную перегородку с выколом во влагалищный эпителий, аналогичным образом симметрично проводят противоположный конец нити через области «11 часов», «10 часов», проксимальную часть правой крестцово-маточной связки и область «7 часов», шов затягивают, формируя купол влагалища.
Предложенная техника наложения одного шва позволяет осуществить апикальную фиксацию влагалища с одномоментным закрытием брюшной полости. При этом не требуется дополнительного ушивания раны купола влагалища, что снижает вероятность ишемии тканей и инфекции раны. Такой шов позволяет осуществить пликацию Дугласова пространства крестцово-маточными связками с целью профилактики развития энтероцеле. Фиксация купола влагалища к крестцово-маточным связкам одним швом сохраняет функциональную длину влагалища при минимальном использовании шовного материала в куполе влагалищной раны.
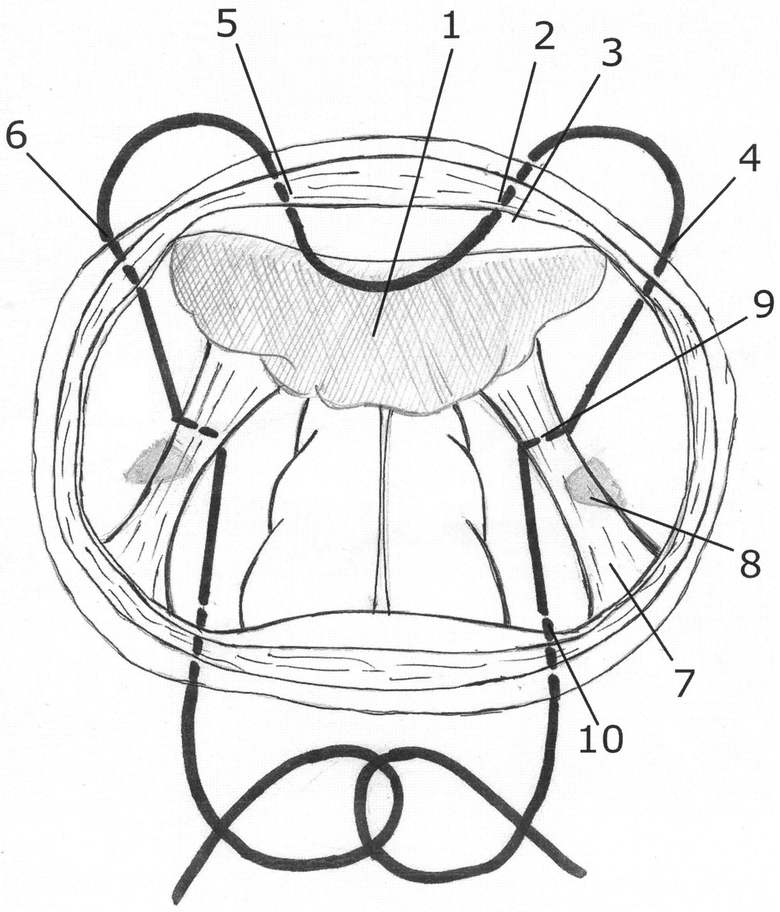
На фигуре представлена схема выполнения способа. Способ осуществляют, например, следующим образом. После завершения вагинальной гистерэктомии Дугласово пространство отграничивают тампоном 1 от петель кишечника. Рассасывающейся монофиламентной нитью из полидиоксанона PDS М4(1) прошивают край раны влагалища в переднем своде, при этом используют колющую иглу 31 мм ½. Вкол 2 осуществляют изнутри в брюшину пузырно-маточной складки 3, отступив 1 см от края раны в области «1 час», прошивая пубоцервикальную фасцию и влагалищный эпителий. Вкол 4 осуществляют снаружи внутрь в области «2 часа» через все слои стенки влагалища с выколом в брюшину на расстоянии 1 см от края раны. Аналогичным образом вколами 5 и 6 противоположный конец нити последовательно проводят через области «11 часов» и «10 часов». Зажимом захватывают край влагалищной раны с дистальным концом левой крестцово-маточной связки 7 и легкой тракцией за зажим идентифицируют крестцово-маточную связку 7. Двумя зеркалами Navratil-Breisky отграничивают от левой крестцово-маточной связки прямую кишку и боковую стенку таза. Трансперитонеально при пальпации определяют расположение левой седалищной ости 8. Концом лигатуры, исходящей из области «2 часа» на 1-1,5 см в каудально-медиальном направлении от левой седалищной ости 8 прошивают в области 9 левую крестцово-маточную связку. Глубина захвата ткани связки составляет примерно 0,5 см. Идентификацию и прошивание правой крестцово-маточной связки осуществляют аналогичным образом из точки «10 часов». Проведение концов шва завершается через заднюю стенку влагалища. Из левой крестцово-маточной связки проводят вкол 10 в брюшину Дугласова пространства на расстоянии 1 см от края раны задней стенки влагалища в области «5 часов». Иглу проводят через ректовагинальную перегородку с выколом во влагалищный эпителий. Из правой крестцово-маточной связки симметрично прошивают брюшину Дугласова пространства, ректовагинальную перегородку с выколом во влагалищный эпителий в области «7 часов». Тампон 1 из брюшной полости извлекают. Концы нити, выведенные через задний свод влагалища, формируют в узел. Шов плавно стягивают с одновременным продвижением узла в формируемый купол влагалища и в направлении крестцовой впадины. После достижения пальпаторной и визуальной фиксации купола влагалища дополнительно завязывают четыре узла. Совмещение пубоцервикальной и ректовагинальной фасций с крестцово-маточными связками обеспечивает восстановление непрерывности тазовой фасции и герметичное закрытие брюшной полости.
Заявленный способ иллюстрируется клиническим примером. Больная Т., 54 года, обратилась с жалобами на выпадение стенок влагалища, причиняющее дискомфорт, усиливающийся в положении стоя, необходимость сильно тужиться и принимать необычную позу, чтобы завершить мочеиспускание, неудобство во время полового акта. Постменопауза 3 года. Страдает выпадением половых органов 5 лет. В анамнезе чревосечение, аппендэктомия. Проведено общеклиническое обследование, УЗИ малого таза, брюшной полости, почек. Гинекологический осмотр: по классификации POP-Q (ICS, 1996) ведущая точка выпадения половых органов С (передняя губа шейки матки) +6 см. Точки Ва и Вр +5 см. Складчатость центральных борозд передней стенки влагалища сохранена. При репозиции влагалища кашлевая проба отрицательная. Имеется несостоятельность мышц тазового дна. Сила сокращения тазовых мышц по Оксфордской шкале 2 балла. Результаты тестирования больной по опроснику ПД-КЖ [Коршунов М.Ю., Сазыкина Е.И. Опросник ПД-КЖ - валидированный способ оценки симптомов дисфункций тазового дна и качества жизни у пациенток с пролапсом тазовых органов. Ж. акуш. и жен. болезн. 2008; LVII:3:86-93] выявили сильное снижение качества жизни, обусловленное влиянием симптомов дисфункций тазового дна. Установлен диагноз: выпадение половых органов III стадии. Операция 09.02.2009: в положении для промежностной литотомии больной выполнена вагинальная гистерэктомия. Дугласово пространство отграничено от петель кишечника. Определено расположение седалищных остей, ход мочеточников и волокон крестцово-маточных связок с двух сторон. Нитью PDS 1, начиная от центра раны переднего свода влагалища, в обе стороны последовательно прошиты в области «1 час» брюшина пузырно-маточной складки, пубоцервикальная фасция и влагалищный эпителий, в области «2 часа» прошиты все слои стенки влагалища с выколом в брюшину, прошит проксимальный отдел левой крестцово-маточной связки на 1,5 см каудальнее седалищной ости, в области «5 часов» прошита брюшина Дугласова пространства, ректовагинальная перегородка с выколом во влагалищный эпителий. Аналогичным образом симметрично проведен противоположный конец нити через области «11 часов», «10 часов», проксимальный отдел правой крестцово-маточной связки и область «7 часов». Концы шва с обеих сторон выведены через задний свод влагалища. При завязывании шва купол влагалища смещен в направлении крестцовой впадины, сформирован и фиксирован к крестцово-маточным связкам. Культи маточных сосудов оставлены экстраперитонеально. После завершения высокой фиксации купола влагалища к крестцово-маточным связкам передняя стенка влагалища приняла правильное положение, в связи с чем от передней кольпорафии решено воздержаться. Выполнена задняя кольпорафия с леваторопластикой. Послеоперационное течение гладкое, больная выписана на 7-е сутки послеоперационного периода. Осмотрена через 6 и 24 месяца после операции. Объективные данные в указанные сроки оставались без изменений, точка С (POP-Q), соответствующая положению купола влагалища, находилась на 9 см выше гименальной плоскости. Восстановилась функция мочеиспускания, отсутствовали проявления физического и сексуального дискомфорта, что подтвердилось данными субъективного анализа повторным тестированием по опроснику ПД-КЖ.
Заявленный способ фиксации купола влагалища к крестцово-маточным связкам был применен у 138 больных. Показанием к операции явилось выпадение половых органов (ВПО) II-III стадии по классификации Международного Общества Удержания - Pelvic Organ Prolapse Quantification system (POP-Q) [Bump R.C., Matiasson A., Bø K. et al. The standartisation of female pelvic organ prolapse and pelvic floor disfunction. Am J Obstet Gynecol 1996; 175:1:10-17], осложненное нарушением функций тазового дна. Средний возраст больных составил 57,9±9,7 лет, длительность симптомов ВПО 8,0±2,8 лет. Ведущая точка ВПО находилась на расстоянии от 1 до 8 см ниже гименальной плоскости. Положение шейки матки, отражающее степень апикального пролапса половых органов, варьировало от уровня гименальной плоскости до 7 см ниже ее (среднее значение 5,2±1,7 см). С целью полного восстановления анатомии влагалища и промежности пациентам проводились хирургические вмешательства по устранению сопутствующих анатомо-функциональных нарушений нижележащих отделов тазового дна: передняя кольпоррафия с пластикой цистоцеле (n=107), субуретральная пликация по Kelly (n=16), задняя кольпоррафия с леваторопластикой (n=133), операции ТУТ (n=4) и TVT Obturator (n=21). Осложнений, связанных с этапом высокой фиксации купола влагалища к крестцово-маточным связкам (повреждение мочеточника, бедренная невропатия, инфекция раны купола влагалища), не зарегистрировано. В послеоперационном периоде у 4 больных была отмечена задержка мочеиспускания, у 5 - гиперактивность детрузора de novo, у одной больной сформировалась гематома ягодичной области после леваторопластики. Данные осложнения благополучно разрешились после проведенного лечения. Пациенты были осмотрены через 12-18 месяцев после хирургического вмешательства. В осмотре приняла участие 131 больная. В силу различных обстоятельств на осмотр не смогли явиться 7 пациентов. Пациенткам осуществлялись измерения положения стенок влагалища по POP-Q. Удовлетворительным результатом проведенного хирургического лечения считалось наличие 0-1 стадии ВПО. Стадия II и более расценивалась как рецидив заболевания. Результаты проведенных измерений до и после проведенного хирургического лечения представлены в таблице.
Суммарная эффективность проведенного хирургического лечения у больных с 0 и I стадией ВПО составила 91,6%. В этой группе пациентов купол влагалища находился на расстоянии 7-11 см выше уровня гименальной плоскости. Средняя длина влагалища была 8,7±1,4 см. Рецидив ВПО установлен в 8,4% случаев, при этом дистальная позиция пролапса влагалища, определяющая стадию ВПО, в 8 наблюдениях отмечена по передней стенке и в 3 - по задней. Выпадения купола влагалища за пределы гименальной плоскости не было ни в одном случае. Согласно данным литературы, частота рецидивов ВПО, развивающихся преимущественно в течение первого года после традиционных хирургических техник с применением вагинального доступа, составляет 30-40%.
Результаты проведенного хирургического лечения подтверждают положение о ключевом значении апикальной поддержки влагалища в анатомии органов тазового дна, соответствуют мировым данным по эффективности высокой фиксации купола влагалища к крестцово-маточным связкам и демонстрируют отсутствие осложнений, свойственных оригинальной технике операции [Yazdany Т., Yip S., Bhatia N.N., Nguyen J.N. Suture complications in a teaching institution among patients undergoing uterosacral ligament suspension with permanent braided suture Int Urogynecol J 2010; 21:813-818].
Заявленный способ оптимизирует технику апикальной реконструкции влагалища, предотвращает развитие рецидивов, не приводит к осложнениям, сокращает затраты шовного материала и в комплексе с симультанными реконструктивными операциями на тазовом дне позволяет достичь удовлетворительных функциональных результатов.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургического лечения передне-апикального пролапса гениталий | 2019 |
|
RU2727758C1 |
| Способ лечения постгистерэктомического пролапса влагалищным передним доступом с использованием полипропиленового имплантата с восстановлением ректовагинальной и пубоцервикальной фасций | 2023 |
|
RU2808371C1 |
| Способ лечения апикального энтероцеле с использованием полипропиленового имплантата | 2022 |
|
RU2791400C1 |
| Способ хирургической профилактики постгистерэктомического пролапса тазовых органов влагалищным доступом | 2024 |
|
RU2840615C1 |
| Способ хирургической коррекции сочетанных форм генитального пролапса с помощью лапароскопической комбинированной продольно-поперечной фиксации купола влагалища или шейки матки (варианты) | 2022 |
|
RU2806872C2 |
| Способ лечения передне-апикального пролапса с гистероптозом 3-4 степени и цистоцеле 2-3 степени с использованием полипропиленового имплантата и собственных тканей | 2022 |
|
RU2780143C1 |
| Способ лечения передне-апикального пролапса 3-4 степеней с использованием полипропиленового имплантата и собственных тканей | 2022 |
|
RU2780142C1 |
| Способ одновременной двухуровневой коррекции энтероцеле лапаровагинальным доступом (варианты) | 2016 |
|
RU2654683C2 |
| Способ хирургической профилактики постгистерэктомического пролапса тазовых органов лапароскопическим и робот-ассистированным доступами | 2024 |
|
RU2840613C1 |
| Способ лечения гистероптоза и ректоцеле с использованием сетчатого полипропиленового имплантата и собственных тканей | 2023 |
|
RU2821561C1 |
Изобретение относится к медицине, а именно к гинекологии. Фиксируют формируемый купол влагалища к крестцово-маточным связкам после вагинальной гистерэктомии. Накладывают шов билатерально. Совмещают пубоцервикальную и ректовагинальную фасции. Последовательно одним швом прошивают брюшину пузырно-маточной складки, пубоцервикальную фасцию и влагалище. Фиксацию тканей производят: в области «1 час» переднего свода влагалища; в области «2 часа» стенку влагалища; левую крестцово-маточную связку каудальнее седалищной ости; в области «5 часов» брюшину Дугласова пространства и ректовагинальную перегородку с выколом во влагалище. Аналогичным образом симметрично проводят противоположный конец нити через области «11 часов», «10 часов», правую крестцово-маточную связку и область «7 часов». Концы нити в области заднего свода влагалища плавно стягивают в узел. Способ позволяет сформировать купол влагалища и закрыть брюшную полость одним швом, снижает риск ишемии тканей и инфекции раны, оптимизирует технику апикальной реконструкции влагалища. Пликация Дугласова пространства крестцово-маточными связками обеспечивает профилактику развития энтероцеле. 1 пр., 1 ил., 1 табл.
Способ фиксации купола влагалища к крестцово-маточным связкам при хирургическом лечении выпадения половых органов после вагинальной гистерэктомии, включающий билатеральное наложение шва, совмещающего пубоцервикальную и ректовагинальную фасции в краях раны формируемого купола влагалища, отличающийся тем, что в области «1 час» переднего свода влагалища одним швом последовательно прошивают брюшину пузырно-маточной складки, пубоцервикальную фасцию и влагалище; в области «2 часа» прошивают стенку влагалища с выколом в брюшину; прошивают проксимальный отдел левой крестцово-маточной связки каудальнее седалищной ости; из левой крестцово-маточной связки прошивают брюшину Дугласова пространства в области «5 часов» и ректовагинальную перегородку с выколом во влагалище; аналогичным образом симметрично проводят противоположный конец нити через области «11 часов», «10 часов», проксимальную часть правой крестцово-маточной связки и область «7 часов»; концы нити, выведенные через задний свод влагалища, формируют в узел, плавно стягивают с одновременным продвижением формируемого купола влагалища в направлении крестцовой впадины.
| СПОСОБ ЛЕЧЕНИЯ НАРУШЕНИЙ АНАТОМИЧЕСКИХ СООТНОШЕНИЙ ОРГАНОВ МАЛОГО ТАЗА У ЖЕНЩИН С АТРОФИЕЙ МЫШЦ, ПОДНИМАЮЩИХ ЗАДНИЙ ПРОХОД, И/ИЛИ МНОЖЕСТВЕННЫМИ ДЕФЕКТАМИ РЕКТО-ВАГИНАЛЬНОЙ ФАСЦИИ | 2011 |
|
RU2468759C1 |
| СПОСОБ ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ПОСТГИСТЕРЭКТОМИЧЕСКОГО ПРОЛАПСА У РАНЕЕ ОПЕРИРОВАННЫХ ЖЕНЩИН | 2010 |
|
RU2446750C2 |
| СПОСОБ ОПЕРАТИВНОЙ КОРРЕКЦИИ ПРОЛАПСА ГЕНИТАЛИЙ | 2011 |
|
RU2455955C1 |
| ДЖАНАЕВ Ю.А | |||
| Трехлетний опыт применения системы Prolift для коррекции генитального пролапса | |||
| - Российский вестник акушера-гинеколога, 2008, с.33-36 | |||
| КЛИФФОРД Р | |||
| У | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| КУЛИКОВСКИЙ В.Ф | |||
| Тазовый пролапс | |||
Авторы
Даты
2014-07-10—Публикация
2013-04-24—Подача