Изобретение относится к области сердечно-сосудистой хирургии, в частности к способу хирургического лечения аневризм аорты с расслоением аорты (РА) А типа по Стенфорду. Может быть использовано в специализированных отделениях сердечно-сосудистой хирургии.
При аневризмах аорты с расслоением А типа вовлекается в патологический процесс обычно вся грудная аорта. В мировой практике наиболее распространена этапная методика реконструкции всей аорты, так как одномоментная тотальная ее замена весьма травматична. Необходимо отметить крайнюю сложность хирургического лечения данной категории больных с послеоперационной летальностью, достигающей 30% и более.
При этапном лечении чаще выполняется вначале протезирование восходящей и дуги аорты. Известная операция протезирования восходящей и дуги аорты с низведением протеза в истинный просвет расслоенной нисходящей аорты при расслоениях А типа является операция Борста ("хобот слона"), которая наряду с протезированием аневризматически расширенных и расслоенных восходящего отдела аорты и дуги предусматривает низведение протеза в истинный канал начальных отделов расслоенной нисходящей грудной аорты для облегчения выполнения второго этапа - реконструкции нисходящей грудной аорты. (Borst H.G., Walterbusch G., Schaps D. Extensive aortic replacement using «elephant trunk» prosthesis. Thorac Cardiovasc Surg 1983; 31: 1: 37-40). Наличие свободного эндопротеза в истинном канале значительно облегчает выполнение второго этапа, так как отпадает необходимость мобилизации проксимального участка нисходящей аорты из рубцовых тканей, а формирование проксимального анастомоза при протезировании нисходящей грудной аорты выполняется не с расслоенной аортой, а с эндопротезом.
Операция Борста выполняется в условиях ИК, гипотермии до 28°С, местной антеградной перфузии головного мозга, местной холодовой и селективной антеградной фармакохолодовой кардиоплегии. ИК осуществляется по схеме: правая подключичная артерия - полые вены". Восходящую аорту и ее дугу продольно вскрывают, иссекают отслоенную интиму, подготавливают для имплантации в протез дуги брахиоцефальные ветви. Пересекают аорту дистальнее отхождения левой подключичной артерии в области перешейка. Перед формированием дистального анастомоза к одному из концов протеза дуги и восходящей аорты подшивают толстую нить, после чего этот конец инвагинируют внутрь протеза таким образом, что остается 5-10 см наружной (неинвагинированной) части протеза. Протез полностью погружают вниз в нисходящую часть аорты, оставляя место перегиба протеза на уровне перешейка аорты. Формируют анастомоз инвагинированного протеза с перешейком аорты. Затем за нить извлекают ввернутую часть протеза, выполняют анастомоз между брахиоцефальными ветвями и протезом дуги аорты, полностью поперечно пересекают восходящую аорту над устьями коронарных артерий, формируют проксимальный анастомоз протеза с восходящей аортой.
Недостатком известного способа является в первую очередь неудобство введения протеза в истинный канал нисходящей аорты, так как диаметр протеза, соответствующего диаметру дуги аорты, всегда больше диаметра истинного просвета расслоенной нисходящей аорты. К тому же протез, введенный в "трубку" значительно меньшего диаметра (истинный канал нисходящей аорты), может в различной степени деформироваться и стенозировать в этом месте просвет аорты.
Задачей предлагаемого способа протезирования восходящей и дуги аорты с проксимальным эндопротезированием истинного просвета нисходящей аорты при расслоениях А типа является упрощение ввода протеза в истинный канал и исключение его деформации.
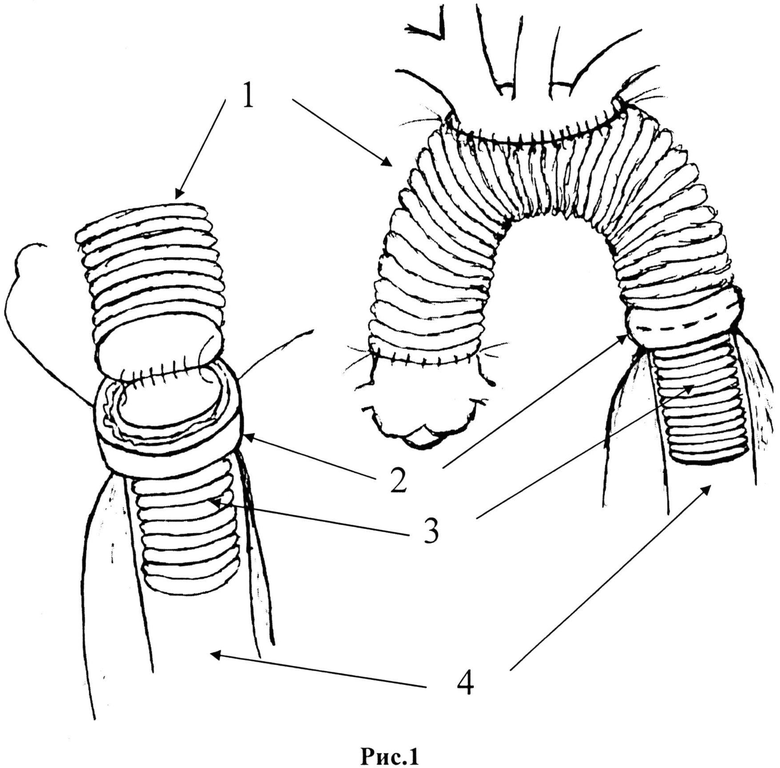
Поставленная задача решается способом протезирования восходящей и дуги аорты с низведением протеза в истинный просвет расслоенной нисходящей аорты при расслоениях А типа, заключающимся в том, что производят доступ к правой подключичной артерии, выполняют ее канюляцию. Производят полную срединную стернотомию и в условиях ИК по схеме: правая подключичная артерия - полые вены, при гипотермии до 26-28°С, селективной антеградной перфузии головного мозга, фоамакохолодовой селективной антеградной кардиоплегии продольно вскрывают восходящую аорту и ее дугу. Полностью иссекают отслоенную интиму, подготавливают для имплантации в протез дуги брахиоцефальные ветви. Затем пересекают аорту дистальнее отхождения левой подключичной артерии в области перешейка. В истинный канал нисходящей аорты низводят отдельный протез длиной 5-10 см с диаметром, соответствующим диаметру истинного просвета нисходящей аорты. После этого формируют дистальный анастомоз между вторым протезом, предназначенным для протезирования восходящей и дуги аорты с нисходящей аортой непрерывным обвивным швом с тефлоновой полоской, расположенной снаружи аорты, с включением в зону анастомоза стенки низведенного в просвет истинного канала нисходящей аорты сосудистого протеза (рис. 1). Далее формируют анастомоз между брахиоцефальными ветвями и протезом дуги аорты, полностью поперечно пересекают восходящую аорту над устьями коронарных артерий, формируют проксимальный анастомоз протеза с восходящей аортой.
Предложенный способ протезирования восходящей и дуги аорты с низведением протеза в истинный просвет расслоенной нисходящей аорты при расслоениях А типа и признаки, отличающие его от известных в медицинской и патентной литературе, не обнаружены, что позволяет сделать вывод о соответствии его критерию «новизна».
Предложенный способ протезирования восходящей и дуги аорты с низведением протеза в истинный просвет расслоенной нисходящей аорты при расслоениях А типа отличается от способа протезирования восходящей и дуги аорты с низведением протеза в истинный просвет расслоенной нисходящей аорты при расслоениях А типа по методике Борста ("хобот слона") использованием для протезирования восходящей и дуги аорты и введения в истинный канал нисходящей грудной аорты не одного инвагинированного протеза с последующим его частичным извлечением, а двух протезов разного диаметра. Это делает данный этап операции более коротким и просто выполнимым, а также исключает возможность деформации протеза, введенного в истинный канал нисходящей грудной аорты, из-за несоответствия диаметров.
Нижепредставленный пример иллюстрирует способ по изобретению (рис. 1).
Больная С., 52 лет, поступила в отделение кардиохирургии 1 (хирургии аорты и ее ветвей) ФГБУ "РНЦХ им. акад. Петровского" РАМН с диагнозом: Расслоение аорты I типа по De Bekey, хроническая стадия. Дисплазия соединительной ткани. Митральная недостаточность 3 ст., Аортальная недостаточность 3 ст., Трикуспидальная недостаточность 3 ст. Кардиомегалия. Варикозное расширение вен нижних конечностей. ХВН 2 ст.
Из анамнеза: В возрасте 18 лет перенесла ДТП, рулевой удар. Год назад отметила повышение АД. 04.06.13 г.внезапно на фоне сильной физической нагрузки развился сильнейший болевой приступ с задержкой дыхания с распространением из области паха до шеи. Была госпитализирована в больницу по месту жительства, где на фоне применения облезболивающих препаратов удалось уменьшить болевой синдром. Однако и к моменту госпитализации сохранялись указанные жалобы. Пациентка предпочитает спать на правом боку, на животе. 07.08.13 г. выполнено КТ, по результатам которого диагностировано расслоение аорты 1 типа. Аневризма восходящей аорты (ВА) с переходом на дугу (ДА), аортальная недостатаосность - 3 ст. митральная недостаточность - 3 ст. недостаточность трикуспидального клапана - 3 ст. По данным ЭХО - ВА - 55 мм.
По данным дополнительного обследования в отделении:
Рентгенография грудной клетки: легочный рисунок несколько усилен в прикорневых и базальных отделах с обеих сторон. Сердце расширено влево за счет левого желудочка. Аорта уплотнена, развернута, расширена.
Эхокардиография: расслаивающая аневризма восходящей аорты, дуги аорты, двустворчатый аортальный клапан, аортальная недостаточность 3-4 степени, умеренное снижение глобальной систолической функции левого желудочка, увеличение левых отделов сердца, митральная недостаточность 3 степени, трикуспидальная недостаточность 2-3 степени, трикуспидальная аннулоэктазия, увеличение правого предсердия, легочная гипертензия 1 степени, множественные добавочные хорды левого желудочка, умеренный перикардиальный
Коронарография: правый тип кровоснабжения сердца. Стенозов коронарных артерий не обнаружено.
Операция: 06.11.2013. Пластика корня аорты. Пластика аортального клапана. Протезирование восходящего отдела и дуги аорты с реиплантацией устьев брахиоцефальных °°расслоенной нисходящей аорты.
Выполнен доступ и канюляция правой подключичной артерии. Полная продольная стернотомия. Отмечается расширение корня и восходящей аорты максимально до 6 см в диаметре, дуга - 4,0 см. Стенка аорты истончена. Раздельная канюляция полых вен. Начало ИК по схеме: правая подключичная артерия - полые вены. Охлаждение больного 28°С. По достижении необходимой температуры - стоп ИК, зажим на брахиоцефальный ствол (БЦС), левую общую сонную артерию (ОСА), левую подключичную артерию (ПклА). Начало антеградной моногемисферальной перфузии головного мозга. Продольно вскрыт просвет ВА, ДА. При ревизии ВА определяется полный поперечный разрыв интимы на 4 см выше синотубулярного гребня. Проксимально расслоение распространяется до уровня фиброзного кольца (ФК). Аортальный клапан (АК) на уровне некоронарного синуса с отслойкой комиссуры между правой коронарной и некоронарной створками, на уровне правого коронарного синуса расслоение распространяется до устья ствола правой коронарной артерии (ПКА) с вовлечением его в процесс с отслойкой комиссуры между правой и левой коронарными створками, на уровне левого коронарного синуса расслоение распространяется до устья ствола левой коронарной артерии (ЛКА). Селективная антеградная фармакохолодовая кардиоплегия. Отслоенная интима иссечена. Ревизия дуги аорты: расслоение распространяется дистально на устья брахиоцефальных ветвей (БЦВ) по задней стенке. Визуализируется фенестрация в области устья левой ОСА с изъязвлением и атероматозом. Сформирована площадка, включающая устья трех БЦВ. Мобилизована начальная часть нисходящей аорты для формирования дистального анастомоза. В истинный канал нисходящей аорты (рис. 1,4) низведен протез "Vascutek 24 мм" длиной 10 мм (рис. 1,3). Аорта в области анастомоза полностью пересечена. Сформирован дистальный анастомоз между стенкой сосудистого протеза "VascuteK 28 мм" (рис. 1,1) и стенкой нисходящей аорты непрерывным обвивным швом полипропиленовой нитью 3/0 с тефлоновой полоской-прокладкой снаружи аорты с включением в зону анастомоза стенки низведенного в просвет истинного канала аорты сосудистого протеза "Vascutek 24 мм" (рис. 1,2). Анастомоз обработан биоклеем. Выкроено боковое окно в протезе для реимплантации ветвей дуги аорты в бок протеза дуги. Площадка аорты с устьями БЦВ имплантирована в бок протеза аорты непрерывным обвивным швом нитью пролен 4/0 с укреплением линии анастомоза тефлоновой полоской. Анастомоз обработан биоклеем. Профилактика воздушной эмболии. Зажим на протез аорты проксимальнее реимплантированных устьев БЦВ. Начало полного ИК. Постепенное согревание больного. Проксимально аорта отсечена на 3 мм выше уровня устьев коронарных артерий. Выполнена фиксация комиссур между правой и левой коронарными створками, между правой коронарной и некоронарной створками П-образными швами на тефлоновых прокладках к стенке аорты. Сформирован проксимальный анастомоз между корнем аорты и протезом "Vascutek 28 мм" непрерывным обвивным швом нитью пролен 4/0 с использованием тефлоновой полоски-прокладки снаружи аорты. Анастомоз просушен и обработан клеем BioGlue. Профилактика воздушной и материальной эмболии. Пуск кровотока по реконструкции. Длительное согревание больного. Гемостаз. Окончание ИК. Деканюляция. Гемостаз. Сухо. Сведение грудины. Раны на груди и в подключичной области послойно ушиты. Оставлены дренажи в перикарде, переднем средостении. Асептическая повязка. Послеоперационный период протекал с нарушениями ритма сердца по типу фибрилляции предсердий, по поводу чего проводилась терапия кордароном, коррекция водно-электролитного баланса. Выписана на 10-е сутки после операции в удовлетворительном состоянии.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ проведения сосудистого протеза в нисходящий отдел при реконструкции грудной аорты | 2018 |
|
RU2708573C1 |
| Способ одномоментного гибридного хирургического лечения расслоений и аневризм грудной аорты | 2016 |
|
RU2648030C1 |
| СПОСОБ ОДНОМОМЕНТНОГО ПОЛНОГО ПРОТЕЗИРОВАНИЯ ГРУДНОЙ АОРТЫ | 2020 |
|
RU2755214C1 |
| СПОСОБ УСТАНОВЛЕНИЯ СТЕНТГРАФТА В ДУГУ И НИСХОДЯЩУЮ АОРТУ ПОСЛЕ ПЕРЕКЛЮЧЕНИЯ ВЕТВЕЙ ДУГИ АОРТЫ ПРИ ГИБРИДНОМ МЕТОДЕ | 2013 |
|
RU2526443C1 |
| СПОСОБ УКРЕПЛЕНИЯ ДИСТАЛЬНОГО АНАСТОМОЗА ПРИ ПРОТЕЗИРОВАНИИ ДУГИ АОРТЫ ПО МЕТОДИКЕ "ХОБОТ СЛОНА" | 2023 |
|
RU2805295C1 |
| СПОСОБ ПРОТЕЗИРОВАНИЯ ДУГИ АОРТЫ ПО МЕТОДИКЕ "ПОЛУДУГИ" БЕЗ ЦИРКУЛЯТОРНОГО АРЕСТА | 2019 |
|
RU2726472C1 |
| Способ хирургического лечения гигантской ложной аневризмы дуги аорты | 2016 |
|
RU2610796C1 |
| СПОСОБ АНТЕГРАДНОЙ ИМПЛАНТАЦИИ АОРТАЛЬНОГО ПРОТЕЗА В НИСХОДЯЩУЮ АОРТУ ПРИ ВЫПОЛНЕНИИ ПРОЦЕДУРЫ "ХОБОТ СЛОНА" | 2023 |
|
RU2816060C1 |
| СПОСОБ ПРОТЕЗИРОВАНИЯ ДУГИ АОРТЫ ПРИ ПОВРЕЖДЕННЫХ БРАХИОЦЕФАЛЬНЫХ АРТЕРИЯХ, СИНТЕТИЧЕСКИЙ СОСУДИСТЫЙ ПРОТЕЗ ДУГИ АОРТЫ ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ И СПОСОБ ЕГО ИЗГОТОВЛЕНИЯ | 2021 |
|
RU2764867C1 |
| СПОСОБ МОДЕЛИРОВАНИЯ ЗОНЫ ФИКСАЦИИ СТЕНТ-ГРАФТА В ДИСТАЛЬНОЙ ЧАСТИ ВОСХОДЯЩЕЙ АОРТЫ ПРИ ГИБРИДНЫХ ВМЕШАТЕЛЬСТВАХ | 2014 |
|
RU2551627C1 |
Изобретение относится к медицине, а именно к сердечно-сосудистой хирургии. Производят доступ к правой подключичной артерии и выполняют ее канюляцию. Осуществляют полную срединную стернотомию. В условиях ИК по схеме: правая подключичная артерия - полые вены, при гипотермии до 26-28°С, селективной антеградной перфузии головного мозга, фармакохолодовой селективной антеградной кардиоплегии продольно вскрывают восходящую аорту и ее дугу. Иссекают отслоенную интиму. Подготавливают для имплантации в протез дуги брахиоцефальные ветви. Пересекают аорту ниже отхождения левой подключичной артерии в области перешейка и в истинный канал нисходящей аорты низводят протез длиной 5-10 см в соответствии с диаметром истинного просвета нисходящей аорты. Затем формируют дистальный анастомоз между протезом восходящей и дуги аорты и нисходящей аортой непрерывным обвивным швом с тефлоновой полоской, расположенной снаружи аорты, с включением в зону анастомоза стенки низведенного в просвет истинного канала нисходящей аорты сосудистого протеза. Формируют анастомоз между брахиоцефальными ветвями и протезом дуги аорты. Полностью поперечно пересекают восходящую аорту над устьями коронарных артерий, формируют проксимальный анастомоз протеза с восходящей аортой. Способ позволяет повысить удобство введения протеза в истинный канал нисходящей аорты, а также исключить возможность деформации введенного протеза за счет несоответствия диаметров протеза и аорты. 1 ил., 2 пр.
Способ протезирования восходящей и дуги аорты с низведением протеза в истинный просвет расслоенной нисходящей аорты при расслоениях А типа, заключающийся в том, что производят доступ к правой подключичной артерии и ее канюляцию, выполняют полную срединную стернотомию, в условиях ИК по схеме: правая подключичная артерия - полые вены, при гипотермии до 26-28°С, селективной антеградной перфузии головного мозга, селективной фармакохолодовой антеградной кардиоплегии продольно вскрывают восходящую аорту и ее дугу, иссекают отслоенную интиму, подготавливают для имплантации в протез дуги брахиоцефальные ветви, пересекают аорту ниже отхождения левой подключичной артерии в области перешейка, в истинный канал нисходящей аорты низводят протез длиной 5-10 см в соответствии с диаметром истинного просвета нисходящей аорты, формируют дистальный анастомоз между протезом восходящей и дуги аорты с нисходящей аортой непрерывным обвивным швом с тефлоновой полоской, расположенной снаружи аорты, с включением в зону анастомоза стенки низведенного в просвет истинного канала нисходящей аорты сосудистого протеза, формируют анастомоз между брахиоцефальными ветвями и протезом дуги аорты, полностью поперечно пересекают восходящую аорту над устьями коронарных артерий, формируют проксимальный анастомоз протеза с восходящей аортой.
| Borst H.G., Walterbusch G., Schaps D | |||
| Extensive aortic replacement using elephant trunk prosthesis | |||
| Гребенчатая передача | 1916 |
|
SU1983A1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ АНЕВРИЗМЫ ВОСХОДЯЩЕГО ОТДЕЛА АОРТЫ С КОРОНАРНЫМ СИНДРОМОМ | 2002 |
|
RU2229268C1 |
| Цукерман Г.И | |||
| и др | |||
| Хирургия аневризм восходящей аорты | |||
| Грудная и сердечно-сосудистая хирургия, 1996, N 3, c.68-72 | |||
| Сердечно-сосудистая хирургия./Под ред | |||
| В.И. | |||
Авторы
Даты
2015-06-10—Публикация
2014-05-30—Подача