Изобретение относится к медицине, а именно к акушерству, и может быть использовано для профилактики осложнений гестации при развитии острой кишечной непроходимости у беременных.
Острая кишечная непроходимость (ОКН) относится к самым тяжелым хирургическим заболеваниям органов брюшной полости, составляя 9-20% от всех больных с острой абдоминальной патологией (Верхулецкий И.Е., Верхулецкий Е.И. Показания к экстренному оперативному лечению при динамической кишечной непроходимости на фоне спаечной болезни // Украинский журнал хирургии. - 2009. - №3. - С. 25-28; Измайлов С.Г., Лукоянычев Е.Е., Рябков М.Г., Гараев В.Н. Алгоритм и инструментально-технический комплекс для профилактики инфекционных осложнений при острой кишечной непроходимости // Современные технологии в медицине. - 2011. - №2. - С. 52-56; Kube R., Granowski D., Stübs P. et al. Surgical practices for malignant left colonic obstruction in Germany // Eur. J. Surg. Oncol. - 2010. - Vol. 36(1). - P. 65-71).
Высокая хирургическая активность современной медицины и недостаточная реабилитация послеоперационного периода способствуют росту кишечной непроходимости, особенно спаечной, в структуре хирургической патологии (Айламазян Э.К., Семенова И.И., Старовойтов В.А. Особенности терапевтической и акушерской тактики при острой кишечной непроходимости у беременных // Вестн. Рос. ассоц. акуш. и гин. - 1995. - №1(3). - С. 42-8; Салов И.А., Рогожина И.Е., Балабанов Н.Г., Хворостухина Н.Ф. Особенности диагностики и акушерской тактики при острой кишечной непроходимости // Журнал Российского общества акушеров-гинекологов. - 2006. - №3. - С. 7-10; Ковалев В.А. Эндолимфатическая антиоксидантная терапия в профилактике и лечении спаечной болезни: автореф. дис. … канд. мед. наук: 14.01.17. - М., 2010 г. - 20 с.; ten Broek R.P., Issa Y., van Santbrink E.J. et al. Burden of adhesions in abdominal and pelvic surgery: systematic review and met-analysis // BMJ. - 2013. - Vol. 3. - P. 347:f5588). Во время беременности частота данной патологии возрастает в 2-3 раза, особенно во II и III триместрах гестации (Акушерство: национальное руководство / под ред. Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Сидельниковой. - М: ГЭОТАР-Медиа, 2007. - С. 958-961; Шехтман М.М., Козинова О.В. Острая кишечная непроходимость у беременных // Гинекология. - 2009. - Т. 11, №3. - С. 48-50; Banerjee A., Prateek S., Malik S., Dhingra D. An unusual cause of intestinal obstruction in pregnancy // J. Emerg. Trauma Shock. - 2012. - Vol. 5(4). - P. 370). При этом летальность у беременных с ОКН достигает 35-50%, а мертворождаемость - 60-75% (Чернов В.Н., Белик Б.М. Острая непроходимость кишечника (патогенез, клиническая картина, диагностика и лечение): руководство для врачей. - М.: Медицина, 2008. - 512 с.; Шехтман М.М. Руководство по экстрагенитальной патологии у беременных. - М.: Триада-Х, 2011. - 896 с.; Сотниченко Б.А., Макаров В.И. Ошибки диагностики и хирургической тактики при острой кишечной непроходимости у беременных // Хирургия. - 1990. - №3. - С. 83-6; Aguayo-Macías Е., Rodríguez-Valle A.J., Gonzalez-Habib R. et al. Volvulus in pregnancy: a case report // Ginecol. Obstet. Мех. - 2012. - Vol. 80(3). - P. 232-4). Безусловно, основной причиной мертворождения при сочетании беременности и ОКН являются ранние и очень ранние преждевременные роды при наличии тяжелой гипоксии плода и его инфицирования в условиях перитонита. Существующие руководства утверждают, что прерывание беременности показано лишь при динамической непроходимости, обусловленной самой беременностью (Акушерство: национальное руководство / под ред. Э.К. Айламазяна, В.И. Кулакова, B.Е. Радзинского, Г.М. Сидельниковой. - М.: ГЭОТАР-Медиа, 2007. - С. 958-961; Шехтман М.М. Руководство по экстрагенитальной патологии у беременных. - М.: Триада-Х, 2011. - 896 с. ). В остальных случаях рекомендуется избегать операций на матке, в связи с высоким риском инфицирования (Шехтман М.М., Козинова О.В. Острая кишечная непроходимость у беременных // Гинекология. - 2009. - Т. 11, №3 - C. 48-50; Салов И.А., Рогожина И.Е., Балабанов Н.Г., Хворостухина Н.Ф. Особенности диагностики и акушерской тактики при острой кишечной непроходимости // Журнал Российского общества акушеров-гинекологов. - 2006. - №3. - С. 7-10). По мнению отечественных и зарубежных ученых, консервативное или хирургическое лечение ОКН следует проводить при сохранении беременности. Несмотря на колоссальную программу интенсивной терапии и, даже выполненный своевременно, адекватный объем операции, частота неблагополучных исходов беременности при ОКН остается высокой.
К сожалению, мы не нашли работ, посвященных вопросам профилактики преждевременных родов при развитии ОКН. Возможно, недостаточное понимание патогенетических механизмов осложнений гестации в условиях развития ОКН не позволяют своевременно и адекватно провести необходимый объем лечебных мероприятий с целью профилактики потерь беременности при данной патологии.
Самым распространенным способом предупреждения и купирования родовой деятельности во II и III триместрах беременности остается использование токолитиков - гексопреналина (Акушерство: национальное руководство / под ред. Э.К. Айламазяна, B.И. Кулакова, В.Е. Радзинского, Г.М. Сидельниковой. - М: ГЭОТАР-Медиа, 2007. - C. 958-961; Галкина А.С, Ван А.В., Некрасова К.Р. и др. Угрожающие преждевременные роды: спорные вопросы диагностики и токолитической терапии (обзор литературы) // Проблемы репродукции. - 2014. - №1. - С. 77-81). Однако в своем исследовании Г.Т. Сухих и соавт. (2014), изучив фармакогенетику терапии β-адреномиметиком (гексопреналина сульфатом) на основании исследования полиморфизма генов цитокинов и β-адренорецепторов, установили, что основным механизмом «низкой эффективности» токолитической терапии в 22-27 недель, в плане пролонгирования беременности, даже при отсутствии острых хирургических заболеваний, может являться склонность к активации воспалительного цитокинового каскада, инициируемая инфекцией (Сухих Г.Т. и др. Молекулярно-генетические предикторы эффективности токолитической терапии в пролонгировании беременности при угрожающих преждевременных родах // Акушерство и гинекология. - 2014. - №2. - С. 27-34). В то же время существуют убедительные данные многих ученых о позитивном влиянии дидрогестерона и микронизированного прогестерона на гормональную функцию плаценты, что существенно снижает число преждевременных родов (Падруль М.М., Олина А.А., Кляусова Е.Г. Опыт применения микронизированного прогестерона при угрожающих преждевременных родах, сопровождающихся укорочением длины шейки матки // Уральский медицинский журнал. - 2013. - №4 (109). - С. 22-26; Радзинский В.Е. Преждевременные роды и перспективы применения прогестерона для их профилактики // Здоровье женщины. - 2013. - №3 (79). - С. 96).
Наиболее близким к предлагаемому изобретению является известный способ лечения ОКН при беременности, который складывается из следующих принципов: консервативные мероприятия, включающие:
- двухстороннюю сакроспинальную блокаду на уровне Th5-Th7.
- постоянную декомпрессию верхних отделов пищеварительного тракта через назогастральный или интестинальный зонд, заведенный при помощи ФГДС;
- интенсивную инфузионную терапию (внутривенно 2-2,5 литра растворов кристаллоидов, реамберин 400 мл, цитофлавин 10,0 мл в разведении на 400 мл 0,9% раствора хлорида натрия, трентал 5,0 - 3 раза в сутки, контрикал 50000 ЕД/сутки, эссенциале 10,0, аскорбиновая кислота 5% 10 мл/сутки) в объеме 2-3 л;
- спазмолитические препараты: папаверин или но-шпа 2,0 в/м 2 раза в сутки 5-7 дней;
- антибактериальные препараты: цефазолин 2,0 в/в или в/м 2-3 раза в сутки, или цефтриаксон 1,0 в/в или в/м 2 раза в сутки - 7-10 дней.
При отсутствии эффекта от проведения консервативных мероприятий в течение 2-3 часов, проводится хирургическое лечение с продолжением интенсивной терапии в послеоперационном периоде. Однако эффективность данного способа общепринятого лечения ОКН при беременности сопровождается высокими показателями материнской летальности и перинатальной смертности: при хирургическом лечении, проведенном в течение первых 3 часов после начала заболевания, летальность не превышает 5%, тогда как при запоздалой операции погибает каждая четвертая беременная, а показатель мертворождаемости достигает 60-75% (Акушерство: национальное руководство / под ред. Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Сидельниковой. - М.: ГЭОТАР-Медиа, 2007. - С. 958-961).
Необходимо подчеркнуть, что применяемые подходы к лечению ОКН у беременных направлены только на купирование симптомов основного заболевания и не учитываются особенности функционирования системы «мать-плацента-плод» в условиях развития данного заболевания.
Задачей изобретения является разработка эффективного способа профилактики акушерских осложнений при ОКН, безопасного для беременной женщины и плода.
Нами впервые установлено повышение сывороточной концентрации стрессорных гормонов - пролактина (ПР), кортизола (К) и дегидроэпиандростерона-сульфата (ДЭАС) у беременных со спаечной ОКН (табл. 1).
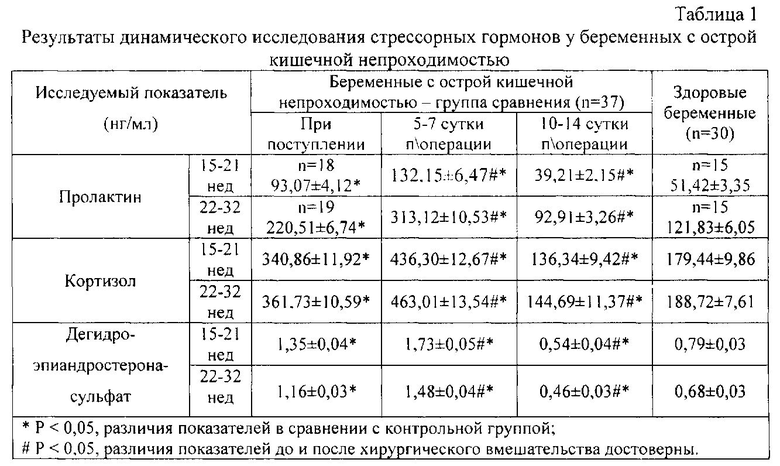
При поступлении беременных в стационар, до начала проведения интенсивных консервативных мероприятий и хирургического вмешательства, содержание пролактина, кортизола и ДЭАС в сыворотке крови достоверно превышало аналогичные показатели при физиологическом течении беременности (Рк<0,05).
По нашему мнению, значительное возрастание пролактина, кортизола и ДЭАС является ответной реакцией гипофизарно-надпочечниковых структур организма женщины в ответ на болевой синдром и стресс, обусловленных развитием острой хирургической патологии, неизбежностью предстоящего оперативного вмешательства и, как следствие, возможной потерей беременности.
Совершенно иная динамика нами отмечена при исследовании стероидных гормонов эстрадиола (Э) и прогестерона (П) (табл. 2). У беременных с острой кишечной непроходимостью выявлено достоверное снижение концентрации и П, и Э во все определяемые сроки гестации (в 1,3 раза) в сравнении с параметрами группы здоровых беременных. По нашему мнению, снижение П и Э у беременных при развитии острой кишечной непроходимости может быть обусловлено нарушением синтеза гормонов в плаценте в виду формирования плацентарной недостаточности.

Изучение в динамике ПР и стероидных гормонов у беременных со спаечной ОКН выявило прогрессивное возрастание уровней стрессорных гормонов на 5-7 сутки после операции (концентрация ПР увеличивалась в 2,6 раза, К - в 2,4 раза и ДЭАС - в 2,2 раза в сравнении с параметрами здоровых беременных). Резкое снижение стрессорных гормонов (в 1,3-1,4 раза ниже нормативных значений) установлено на 10-14 сутки, что совпадало со снижением концентрации П (в 1,7 раза, в сравнении с контрольной группой) и увеличением содержания Э в сыворотке крови беременных (в 1,3 раза) и проявлялось клиническими симптомами угрожающего прерывания беременности у 94,6% женщин (n=35).
Полученные данные согласуются с мнением ряда авторов, отметивших определенную роль ПР в инициации сократительной деятельности матки (Сидельникова В.М. Привычная потеря беременности. - М.: Триада-Х, 2005. - 304 с.; Серов В.Н., Салов И.А., Хворостухина Н.Ф. и др. Синдром мертвого плода. Современный взгляд на проблему // Саратовский научно-медицинский журнал. - 2007. - №1. - С. 63-68). По мнению J.E. Tyson et al. (1985), плацентарный ПР ингибирует сокращения матки путем подавления продукции простагландина Е2 (Tyson J.E., McCoshen J.A., Dubin N.H. Inhibition of fetal membrane prostaglandin by prolactin: Relative importance in the initiation of labor / J.E. Tyson, // Amer. J. Obstet. Gynecol. - 1985. - Vol. 151(6). - P. 1032-1038.). С другой стороны, снижение синтеза и секреции плодового ПР в конце беременности вызывает, через активацию фермента коры надпочечников плода 5-альфа-редуктазу, манифестное образование плодового кортизола. С током крови К поступает в плаценту, тормозит в ней секрецию прогестерона и повышает высвобождение эстрогенов, что является важным фактором в индукции родовой деятельности (В.Н. Серов, 2007; Goland R.S., Jozak S., Conwell I. Placental corticotropin - releasing hormone and the hypercortisolism of pregnancy // Amer. J. Obstet. Gynecol. - 1994. - Vol. 171(6). - P. 1287-1291).
Необходимо отметить, что у 35 беременных в группе сравнения на фоне проведения стандартной терапии имели место клинические (тянущие боли в низу живота, повышение тонуса матки при пальпации) и ультразвуковые признаки угрожающего прерывания беременности (укорочение шейки матки, раскрытие внутреннего зева цервикального канала).
Нами впервые предложен способ профилактики осложнений гестации и преждевременных родов, который заключается в одновременном использовании, на фоне стандартного лечения острой кишечной непроходимости, 2-х сеансов дискретного плазмафереза на 1-е и 3-и сутки после хирургического устранения спаечной кишечной непроходимости, а также натурального микронизированного прогестерона (Утрожестан© в дозе 200 мг интравагинально, с 1-х суток после операции, ежедневно, до срока беременности 37 недель + 1 день), позволяющих предотвратить резкие колебания стрессорных гормонов, способствуя сохранению стабильных концентраций ПР и стероидных гормонов во все сроки послеоперационного периода и создавая благоприятные условия для дальнейшего пролонгирования беременности.
При проведении 2 сеансов дискретного плазмафереза на 1-е и 3-и сутки после хирургического лечения острой кишечной непроходимости у беременных удаляется 30-50% объема циркулирующей плазмы и замещается физиологическим раствором и раствором гидроксиэтилированного крахмала («Волювен 6%», фирмы «Фрезениус Каби»). Раствор крахмала 6% представляет собой плазмозаменитель нового класса, обладающий минимальными побочными эффектами, наряду с присущим ему гемодинамическими и реологическими свойствами, является идеальной инфузионной средой для коррекции гиповолемии, гемореологических нарушений и коллоидно-осмотической недостаточности (Серов В.Н., Баранов И.И. Растворы гидроксиэтилированного крахмала в акушерско-гинекологической практике // Рус. мед. журнал. 2006. - Т. 14., №1. - С. 3-6). Использование дискретного плазмафереза на 1-е и 3-и сутки после операции по поводу спаечной кишечной непроходимости у беременных позволяет предотвратить прогрессирующее возрастание стрессорных гормонов на 5-7 сутки и резкое снижение их на 10-14 сутки, за счет нормализации функции плаценты, а дополнительное назначение натурального микронизированного прогестерона восполняет его дефицит, что является профилактикой преждевременного прерывания беременности.
Способ дискретного плазмафереза осуществляют следующим образом:
1) Пунктируют две кубитальные вены.
2) Производят введение плазмозамещающего раствора. Количество раствора, вводимого до начала эксфузии крови, зависит от показателей гемодинамики и колеблется от 100 до 200 мл (0,9%>физиологический раствор). При необходимости введение плазмозаменителей проводят одномоментно с эксфузией крови.
3) Эксфузию крови (350-450 мл) осуществляют в пластиковые контейнеры типа «Гемакон 500/300».
4) Отделяют форменные элементы крови от плазмы в рефрижераторных центрифугах типа ОС-6М, ЦПР5-01 или CR-412, используя режим 3000 об/мин при температуре +22°С, код ротора 24 в течение 7 минут.
5) Плазму удаляют плазмоэкстрактором, форменные элементы крови реинфузируют пациентке после разведения 100 мл 0,9% натрия хлорида.
6) Повторяют весь цикл в той же последовательности 2 раза (в зависимости от веса пациентки и переносимости процедуры), что позволяет удалить 500-700 мл плазмы (без гемоконсерванта). Объем плазмозамещения за один сеанс составляет 1000-1500 мл, из них физиологического раствора 500-1000 мл и раствора гидроксиэтилированного крахмала 130/04 (Волювен 6%, фирмы «Фрезениус Каби») 500 мл.
Параллельно, с целью коррекции гипопрогестеронемии, беременным с острой кишечной непроходимостью с 1-х суток после операции к стандартной терапии добавляется натуральный микронизированный прогестерон (Утрожестан©) в дозе 200 мг интравагинально, ежедневно на ночь, до срока беременности 37 недель + 1 день. При сроке гестации 37 недель + 1 день - 41 неделя (от первого дня последней менструации) беременность считается доношенной, а роды относят к разряду «нормальных». (Баев О.Р., Комиссарова Л.М., Пучко Т.К. и др. Базовый протокол ведения родов // Акушерство и гинекология. - 2011. - №4. - С. 3-14).
Способ применен у 34 беременных при сроках гестации от 15 до 32 недель (основная группа) с первых суток после хирургического устранения спаечной острой кишечной непроходимости. Определение сывороточной концентрации гормонов у беременных проводилось на 5-7 и 10-14 сутки после операции (табл.3).
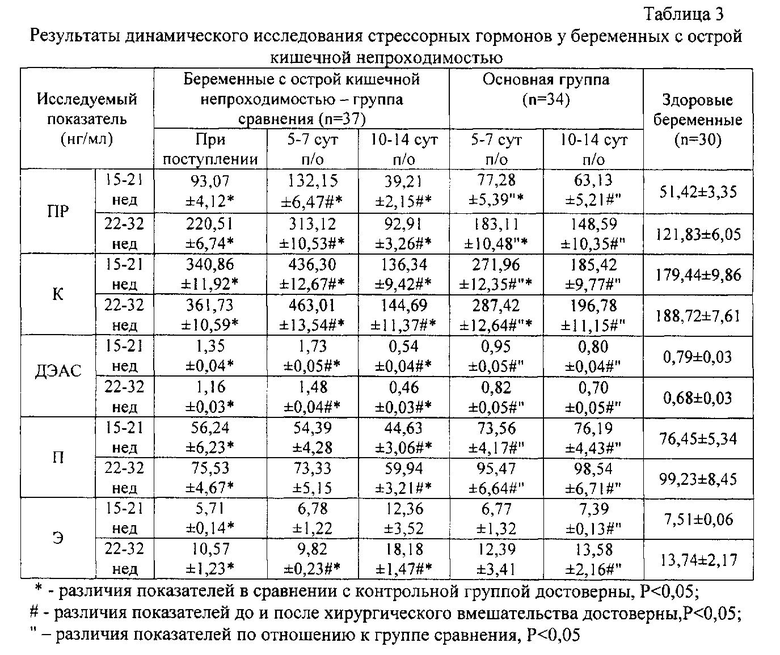
Результаты динамического исследования гормонов показали (табл. 3), что после использования плазмафереза на фоне приема Утрожестана© у беременных основной группы концентрация пролактина, кортизола и ДЭАС на 5-7 сутки была достоверно ниже исследуемых показателей в группе сравнения. В тоже время содержание прогестерона в сыворотке крови беременных основной группы на 5-7 сутки и на 10-14 сутки достоверно превышало уровень гормона в группе пациенток, получавших стандартное лечение (группа сравнения), при этом отсутствовала достоверная разница содержания прогестерона в основной группе в сравнении с показателями при физиологическом течении беременности аналогичных сроков гестации (Рк>0,05).
Наблюдение беременных осуществлялось на протяжении всего срока гестации.
Анализ течения и исхода беременностей, после перенесенной острой кишечной непроходимости, показал высокую частоту осложнений гестации при стандартном ведении послеоперационного периода. Угроза прерывания беременности на 6-14-е сутки после операции зафиксирована у 35 женщин (94,6%). Удельный вес самопроизвольного выкидыша при спаечной ОКН составил 16,2%, антенатальной гибели плода - 29,7%, преждевременных родов - 40,5%. При этом обращала на себя внимание высокая частота мертворождений (315,8‰) при преждевременных родах у женщин, перенесших ОКН при беременности 22-31 недели (6 случаев из 19 беременных при сроках гестации 22-31 недели). Оперативное родоразрешение выполнено у 13,5% беременных с ОКН (n=5), из них в связи с преждевременной отслойкой плаценты у 4 (10,8%). Перинатальная смертность при развитии ОКН у беременных достигает при стандартном ведении 368,4‰ (n=6), а общие репродуктивные потери составляют 48,6% (n=18).
Применение в комплексе лечебных мероприятий разработанного нами способа, основанного на использовании дискретного плазмафереза на 1 и 3 сутки, а также натурального микронизированного прогестерона с 1-х суток после хирургического лечения спаечной ОКН, позволяет пролонгировать беременность во всех случаях. В большинстве наблюдений беременность у пациенток основной группы закончилась родами в срок (94,1%), преждевременные роды констатированы в 2 случаях (5,9%) при сроке гестации 34-36 недель. Случаев перинатальной смертности в основной группе не зафиксировано.
1. Пример 1. Пациентка С. 30 лет. Клинический диагноз: Спаечная тонкокишечная непроходимость. Беременность 29-30 недель. При поступлении: жалобы на тошноту, рвоту, боль в эпигастральной области. Длительность заболевания 20 часов. После проведенного обследования и верификации диагноза, выполнена операция: лапаротомия, рассечение спаек, дренирование брюшной полости. В послеоперационном периоде была продолжена интенсивная инфузионная (внутривенно 2-2,5 литра растворов кристаллоидов, реамберин 400 мл, цитофлавин 10,0 мл в разведении на 400 мл 0,9% раствора хлорида натрия, трентал 5,0 - 3 раза в сутки, контрикал 50000 ЕД/сутки, эссенциале 10,0, аскорбиновая кислота 5% 10 мл/сутки) в объеме 2-3 л (в объеме 15 мл/кг массы тела), спазмолитическая и антибактериальная терапия (цефазолин 2,0 в/в 2 раза в день). На 1-е и 3-и сутки стандартной терапии послеоперационного периода к лечению добавлен дискретный плазмаферез, с удалением 1500 мл плазмы и замещением физиологическим раствором 1500 мл, 6% «Волювен» 1000 мл за два сеанса плазмафереза. С 1-х суток после операции назначена гормонотерапия (Утрожестан©, 200 мг интравагинально, ежедневно на ночь). На фоне проводимой терапии беременная отмечала улучшение общего самочувствия.
Результаты обследования: при поступлении концентрация пролактина составила 226,4 нг/мл, кортизола - 368,3 нг/мл, ДЭАС - 1,15 мкг/мл, прогестерона - 76,9 нг/мл, эстрадиола - 11,6 нг/мл; на 5-е сутки после операции отмечено снижение ПР до 185,0 нг/мл, кортизола - 291,7 нг/мл, ДЭАС - 0,845 мкг/мл, и повышение прогестерона - до 98,3 нг/мл и эстрадиола - 13,2 нг/мл. На 10-е сутки после операции уровень гормонов достоверно не отличался от нормативных значений и соответствовал: ПР до 139,6 нг/мл, кортизола - до 202,0 нг/мл, ДЭАС - 0,73 мкг/мл, прогестерона - до 101,2 нг/мл и эстрадиола - 13,4 нг/мл.
Заключение УЗИ: Беременность 31-32 недели.
На 10-е сутки после операции беременная выписана из хирургического стационара под наблюдение участкового хирурга и акушера-гинеколога с рекомендацией продолжить прием Утрожестана©, 200 мг интравагинально, ежедневно на ночь до срока гестации 37 недель + 1 день. В дальнейшем беременность протекала без осложнений. Родоразрешение в срок через естественные родовые пути. Родился мальчик с оценкой по Апгар 7-8 баллов, вес 3.320 г, рост 51 см.
Пример 2. Пациентка X., 33 лет. Клинический диагноз: Острая тонкокишечная непроходимость. Беременность 22 недели. Миома матки. Нарушение питания фиброматозного узла.
При поступлении жалобы на периодические схваткообразные боли в животе, тошноту, рвоту, задержку стула. Длительность заболевания 15 часов. После проведенного обследования и верификации диагноза выполнена операция: Срединная лапаротомия. Рассечение спаек и устранение тонкокишечной непроходимости. Консервативная миомэктомия. Дренирование брюшной полости. На 1-е и 3-и сутки стандартной терапии послеоперационного периода к лечению добавлен дискретный плазмаферез, с удалением 1500 мл плазмы и замещением физиологическим раствором 1500 мл, 6% «Волювен» 1000 мл за два сеанса плазмафереза. С 1-х суток после операции назначена гормонотерапия (Утрожестан©, 200 мг интравагинально, ежедневно на ночь). На фоне проводимой терапии беременная отмечала улучшение общего самочувствия.
Результаты обследования: при поступлении концентрация пролактина составила 203,0 нг/мл, кортизола - 341,4 нг/мл, ДЭАС - 1,08 мкг/мл, прогестерона - 64,2 нг/мл, эстрадиола - 8,1 нг/мл; на 5-е сутки после операции содержание ПР соответствовало 179,5 нг/мл, кортизола - 285,3 нг/мл, ДЭАС - 0,84 мкг/мл, прогестерона - 93,7 нг/мл и эстрадиола - 10,4 нг/мл и. На 10-е сутки послеоперационного периода уровни гормонов достоверно не отличались от полученных данных на 5 сутки. Заключение УЗИ: Беременность 23-24 недели.
На 11-е сутки после операции беременная выписана из хирургического стационара под наблюдение участкового хирурга и акушера-гинеколога с рекомендацией продолжить прием Утрожестана©, 200 мг интравагинально, ежедневно на ночь до срока гестации 37 недель + 1 день. В дальнейшем беременность протекала без осложнений. Родоразрешение в срок через естественные родовые пути. Родилась девочка с оценкой по Апгар 8-9 баллов, вес 3.700 г, рост 52 см.
Как видно из описания и приведенных примеров, применение дискретного плазмафереза на 1-е и 3-и сутки после операции и Утрожестана© с 1-х суток послеоперационного периода, в дозе 200 мг интравагинально, ежедневно на ночь, до срока доношенной беременности (37 недель + 1 день) в комплексе стандартных лечебных мероприятий по устранению спаечной острой кишечной непроходимости у беременных позволяет предотвратить резкие колебания пролактина и стероидных гормонов во все сроки послеоперационного периода, способствуя стабилизации гормонального фона у беременных женщин и создавая благоприятные условия для дальнейшего пролонгирования беременности, что является надежным и эффективным способом профилактики акушерских осложнений и преждевременных родов.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОФИЛАКТИКИ ПРЕЖДЕВРЕМЕННЫХ РОДОВ ПРИ ОСТРОМ ПАНКРЕАТИТЕ У БЕРЕМЕННЫХ | 2014 |
|
RU2535108C1 |
| Способ профилактики плацентарной дисфункции при остром гестационном пиелонефрите | 2018 |
|
RU2694514C1 |
| СПОСОБ ПРОФИЛАКТИКИ НЕВЫНАШИВАНИЯ БЕРЕМЕННОСТИ ПОСЛЕ АППЕНДЭКТОМИИ | 2012 |
|
RU2475277C1 |
| СПОСОБ ЛЕЧЕНИЯ УГРОЖАЮЩИХ ПРЕЖДЕВРЕМЕННЫХ РОДОВ | 2015 |
|
RU2578476C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ С ТЯЖЕЛЫМИ ФОРМАМИ СИНДРОМА ГИПЕРСТИМУЛЯЦИИ ЯИЧНИКОВ | 2015 |
|
RU2603319C1 |
| Способ профилактики хронической гипоксии и задержки развития плода | 2018 |
|
RU2699559C2 |
| Способ лечения невынашивания беременности, связанной с ретрохориальной гематомой | 2017 |
|
RU2668715C1 |
| Способ комплексной предоперационной подготовки и послеоперационного ухода за пациентами с хирургической коррекцией пролапса гениталий на основе применения локальных форм половых гормонов, лактобактерий и гиалуроновой кислоты | 2019 |
|
RU2715423C1 |
| СПОСОБ КОРРЕКЦИИ ИСТМИКО-ЦЕРВИКАЛЬНОЙ НЕДОСТАТОЧНОСТИ | 2016 |
|
RU2615726C1 |
| СПОСОБ ПРОФИЛАКТИКИ ИЛИ ЛЕЧЕНИЯ СИНДРОМА ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА | 2011 |
|
RU2473339C1 |
Изобретение относится к медицине, а именно к акушерству. Выполняют хирургическое вмешательство и консервативное лечение дезинтоксикационными, спазмолитическими, антибактериальными препаратами. При этом дополнительно с первых суток после операции вводят натуральный микронизированный прогестерон Утрожестан© в дозе 200 мг интравагинально, ежедневно на ночь, до срока беременности 37 недель + 1 день и проводят два сеанса дискретного плазмафереза на первые и третьи сутки после операции. Способ позволяет предотвратить акушерские осложнения и преждевременные роды у пациенток с острой кишечной непроходимостью. 3 табл., 2 пр.
Способ профилактики осложнений гестации при спаечной острой кишечной непроходимости у беременных, включающий хирургическое вмешательство и консервативное лечение дезинтоксикационными, спазмолитическими, антибактериальными препаратами, отличающийся тем, что дополнительно с первых суток после операции вводят натуральный микронизированный прогестерон Утрожестан© в дозе 200 мг интравагинально, ежедневно на ночь, до срока беременности 37 недель + 1 день и проводят два сеанса дискретного плазмафереза на первые и третьи сутки после операции.
| СПОСОБ ПРОФИЛАКТИКИ НЕВЫНАШИВАНИЯ БЕРЕМЕННОСТИ ПОСЛЕ АППЕНДЭКТОМИИ | 2012 |
|
RU2475277C1 |
| СПОСОБ ЛЕЧЕНИЯ ОБТУРАЦИОННОЙ ФОРМЫ ОСТРОЙ СПАЕЧНОЙ ТОНКОКИШЕЧНОЙ НЕПРОХОДИМОСТИ | 2011 |
|
RU2455943C1 |
| ХВОРОСТУХИНА Н.Ф | |||
| и др | |||
| Острая кишечная непроходимость при беременности | |||
| Фундаментальные исследования | |||
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
| STUKAN M | |||
| et al | |||
| Intestinal obstruction during pregnancy | |||
| Ginekol Pol | |||
| Многоступенчатая активно-реактивная турбина | 1924 |
|
SU2013A1 |
Авторы
Даты
2016-03-27—Публикация
2015-03-17—Подача