Изобретение относится к медицине, а именно к неврологии и физиотерапии может быть использовано для лечения дистальных сенсомоторных полиневропатий ДСПН при сахарном диабете 2 типа
Диабетические дистальные сенсомоторные полиневропатии является самым частым осложнением сахарного диабета. При этом существуют различные их клинические варианты. Полиневропатия может быть острой и хронической, симметричной и асимметричной, асимптомной или болевой. Хроническая дистальная симметричная сенсорная и сенсомоторная полиневропатия - это самые частые варианты диабетических ДСПН при СД2. Именно эти формы чаще всего сопровождаются болевым синдромом (см. например, Hugo Adriaensen et al. Critical review of oral drug treatments for diabetic neuropathic pain-clinical outcomes based on efficacy and safety data from placebo-controlled and direct comparative studies. Volume 21, Issue 3, pages 231-240, May/June 2005; Данилов А.Б., Давыдов О.С. Нейропатическая боль. М.: Боргес, 2007, 190 с.; Данилов А.Б., Жаркова Т.Р. Фармакотерапия болевого синдрома при диабетической полиневропатии препаратом Залдиар. // Русский медицинский журнал. 2007, т. 15, №24, с. 1816-1819; Строков И.Α., Баринов А.Н. Клиника, патогенез и лечение болевого синдрома при диабетической полиневропатии. // Неврол. журн. 2001, №6, с. 47-55; Dyck P.J., Dyck P.J. В. Diabetic polyneuropathy. // Diabetic Neuropathy / Eds P. J. Dyck, P. K. Thomas. 2-nd Ed. Philadelphia: W.B. Saunders, 1999. P. 255-278).
Комплексное лечение дистальных сенсомоторных диабетических невропатий включает антиоксидантную терапию, терапию витаминами с нейротропным механизмом действия, вазоактивную терапию, ингибиторы образования конечных продуктов гликирования, иммуномоделирующую терапию, стимуляторы ростовых факторов нервов, коррекцию электролитных расстройств, немедикаментозное лечение. К числу наиболее часто используемых немидекаментозных приемов следует отнести электростимуляцию.
В статье Завьялов А.В., Ласков В.Б. Методика и нейрофизиологическое обоснование сочетанной многоканальной электронейростимуляция при периферических парезах и параличах. Вопросы курортологии и физиотерапии. 1984, N 3, с. 11-16 описаны принципы подбора режимов электростимуляции при нейропатических поражениях.
В патенте РФ №2401074 описан способ восстановления проводимости периферических нервов путем воздействия вибромассажем с дискретным увеличением частот в одной процедуре 9-11 Гц, 29-31 Гц и 74-76 Гц с экспозицией каждой частоты 2-4 мин по ходу травмированного нерва, 1-2 мин на воротниковую зону и 3-5 мин на пояснично-крестцовую зону, при этом проводят воздействие электростимуляцией парными импульсами тока прямоугольной формы в течение 15-20 мин последовательно на дистальные и проксимальные точки периферических и центральных отрезков травмированных нервов и двигательных точек иннервируемых ими мышц с дискретным увеличением частоты на каждую область от 1 до 15 Гц и экспозицией на каждой частоте 5-10 сек, а затем спустя 5-10 мин проводят указанный вибромассаж, на курс 18-20 процедур, ежедневно.
В патенте РФ 2323751 описан способ лечения диабетической нейропатии нижних конечностей путем воздействия бегущим магнитным полем на конечность в проекции пораженного нерва в направлении к периферии конечности. Магнитное поле имеет индукцию 25-45 мТл. Частота сканирования поля находится в диапазоне 15-20 Гц. Расстояние (Т) между воздействующими соленоидами лежит в диапазоне 0,15 1≤Т≤0,25 1, где 1 - длина зоны воздействия. Предлагаемый способ позволяет купировать субъективные симптомы диабетической сенсомоторной полиневропатии, уменьшить сенсорные нарушения, улучшить проводимость периферических нервов.
В статье L. Reichstein. S. Labrenz. D. Ziegler. S. Martin « Эффективное лечение симптоматической диабетической полиневропатии при помощи высокочастотной внешней электростимуляции мышц аппаратом HiTop 191» MedLinks.Ru - Медицина в Рунете версия 4.7.18. © Медицинский сайт MedLinks.ru 2000-2014 www.medlinks.ru, описан способ лечения диабетических невропатий с помощью чрескожной электростимуляции. Этот способ выбран в качестве прототипа заявленного способа лечения.
Недостатком указанного способа является то, что этот способ недостаточно эффективен, что можно объяснить следующим. При реализации известного способа развивается тетанизация нейромышечной передачи, что приводит к болевым мышечным сокращениям, из-за чего приходится применять низкие амплитуды силы тока, не достигающее порога мышечных сокращений. Из-за отключения мышечных сокращений в схеме лечения уменьшается воздействие электростимуляции на нейромышечную проводимость, на мышечные сокращения и на улучшение кровоснабжения в нервах и окружающих тканях. Известный способ основан также на электростимуляции двухфазным током. При таком токе внутриакосональный транспорт молекул не улучшается, а скорее всего вызовет колебательные движения в дистальном и проксимальном направлениях
Техническим результатом заявленного способа является исключение болевых ощущений при реализации способа, повышение эффективности лечения в виде большего процента излеченных и в виде достижения большего лечебного эффекта дистальных сенсомоторных полиневропатий при СД2.
Этот технический результат достигается тем, что в известном способе лечения диабетических дистальных сенсомоторных полиневропатий путем чрескожной электростимуляции пораженного нерва на фоне медикаментозной терапии сахарного диабета электростимуляцию проводят электрическим током частотой 1-2 Гц, длительностью 200-500 мкс и амплитудой 20-90 мкВ или электрическим током частотой 40-100 Гц, длительностью 40-100 мкс и амплитудой 5-15 мкВ, при проведении электростимуляции катод жестко прикрепляют над проксимальным отделом пораженного нерва, а анод оставляют не фиксированным и перемещают его по проекции этого нерва в дистальном направлении, осуществляя стимуляцию через каждые 10-15 см не менее чем в 3 точках с интервалом времени не менее 10 секунд, стимуляцию каждой точки проводят путем дискретного пропускания прямоугольного монофазного электрического тока не менее 5 раз через 3 секунды, сеанс стимуляции повторяют через день до общего количества сеансов 10-15, при этом длительность каждого сеанса не превышает 30 минут. При полиневропатии стоп катод фиксируют на нижнем уровне малоберцового или большеберцового нервов, а анод перемещают по поверхностям пальцев стоп в зоне иннервации соответствующего нерва
При полиневропатии кистей рук катод фиксируют на нижнем уровне или срединного или локтевого или лучевого нервов, а анод перемещают по поверхности пальцев кистей рук в зоне иннервации соответствующего нерва.
Способ осуществляют следующим образом.
1. Подготовка: пациент находится в удобном сидячем или лежащем положении. Больному объясняют подробно цель и ход процедуры до начала электростимуляции. Обезжиривают кожу 70% раствором спирта в месте наложения электродов. Электроды смазывают не большим количеством контактным гелем.
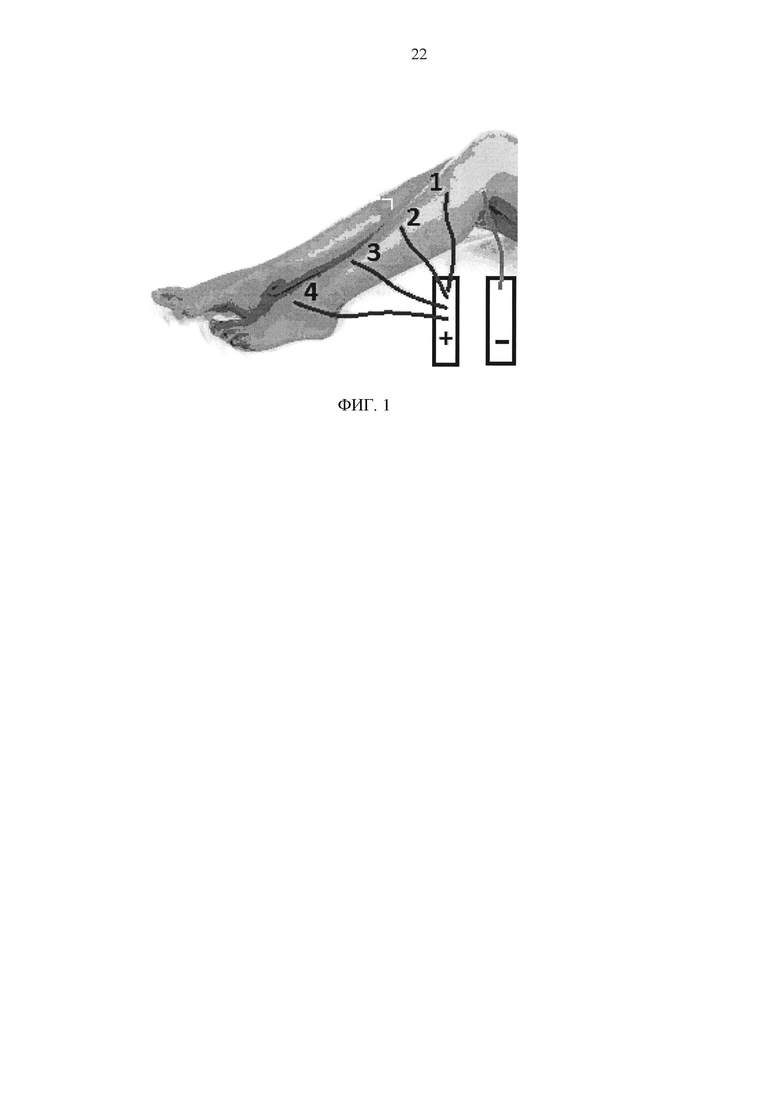
2. Фиксация электродов: катод прикрепляют над проксимальным отделом нерва. Анод не фиксирован, его форма напоминает ручку, смазанную контактным гелем, и периодически соприкасается с кожей над иннервацией выбранного нерва. Перемещение анода осуществляют двумя способами в зависимости от типа стимуляции (см. фиг. 1). На фотографии указаны стимулирующие электроды: катод со знаком (+) и анод со знаком (-). Катод фиксируют в проекции выхода малоберцового нерва из фибулярного канала а анод перемешают каждый 15 см по ходу нерва от проксимального отдела в дистальное направление.
3. Схема стимуляции. Стимуляцию начинают в проксимальном отделе и далее перемещают анод в дистальном направлении. Дистанция между точками составляет 10-15 см. в зависимости от длины конечности. Точками перемещения анода при фиксации катода на нижнем уровне являются пальцы кистей и стоп в зоне иннервации стимулированного нерва фиксированным катодом. Электростимуляцию проводят электрическим током частотой 1-2 Гц длительностью 200-500 мкс и амплитудой 20-90 мкВ или электрическим током частотой 40-100 Гц длительностью 40-100 мкс и амплитудой 5-15 мкВ.
4. Стимуляцию проводят через каждые 10-15 см не менее чем в 3 точках с интервалом времени не менее 10 секунд, стимуляцию каждой точки проводят путем дискретного пропускания прямоугольного монофазного электрического тока не менее 5 раз через 3 секунды, чтобы количество импульсов в каждой точки стимуляции было не менее 15, сеанс стимуляции повторяют через день до общего количества сеансов 10-15, при этом длительность каждого сеанса не превышает 30 минут.
5. Процедура повторяется через день с количеством процедур от 10 до 15.
3. Тип электрического импульса.
Прямоугольный. Монофазный, с частотой 40-100 Гц, длительностью 40-100 мкс и амплитудой 5-15 мкВ или с частотой 1-2 Гц, длительностью 200-500 мкс и амплитудой 20-90 мкВ.
Электростимуляция нижних конечностей.
1. При проксимальной стимуляции фиксируют катод в области фибулярного канала для малоберцового нерва и над большеберцовым нервом в середине подколенной ямки. При этом анод перемешают каждый 10-15 см по ходу стимулируемых нервов от проксимального отдела к дистальному.
2. При дистальной стимуляции катод фиксируют на тыльной поверхности голеностопного сустава, над большеберцовым нервом выше тарзального канала, а анод при стимуляции малоберцового нерва перемешают на дистальный отдел каждого пальца на тыльной поверхности стопы и на дистальный отдел каждого пальца на подошвенной поверхности - при стимуляции большеберцового нерва.
Электростимуляция верхних конечностей.
1. При проксимальной стимуляции фиксируют катод в области медиальной поверхности средней трети плеча для срединного и локтевого нервов и в области прохождения спирального канала для лучевого нерва. При этом анод перемешают, каждый, на 10-15 см по ходу стимулируемых нервов от проксимального отдела к дистальному.
2. При дистальной стимуляции нервов катод фиксируют на запястья на ладонной стороне в проекции срединного нерва при стимуляции срединного нерва, в проекции локтевого нерва - при стимуляции локтевого нерва. При стимуляции лучевого нерва катод фиксируют на тыльной стороне запястья. При стимуляции срединного нерва анод перемешают на дистальные отделы 1-3 пальцев и по латеральной поверхности 4-го пальца на ладонной поверхности кисти. При стимуляции локтевого нерва анод перемешают по дистальным отделам 5-го пальца и латеральной поверхности 4-го пальцев на ладонной поверхности кисти. При стимуляции лучевого нерва анод перемешают по тыльной поверхности кисти на уроне 2-й фаланги 1-2 пальцев кисти и медиальной поверхности 3-го пальца.
Клинические исследования
Материалы и методы исследования.
Под нашим наблюдением с 2004 г. по 2014 г. находилось 222 пациента (Ж:142, М:80) с диагнозом «ДСПН с выраженным болевым синдромом», страдающих СД-2 в стадии компенсации. Все пациенты проходили курс
лекарственной терапии по поводу СД-2 и ДСПН. Пациенты методом рандомизации были разделены на 2 группы, сопоставимые по полу, возрасту и клинической картине заболевания. В контрольную группу вошли пациенты, принимающие в качестве лечения кроме медикаментозных препаратов для лечения СД-2 и ДСПН препарат дулоксетин в дозе 60 мг/сутки. В качестве основных групп были формированы 2 подгруппы. Первая подгруппа состоялась из пациентов, которые помимо лечения, проводимого в контрольной группе (прием дулоксетина в дозе 60 мг/сутки), прошли курс монофазной высокочастотной транскожной электронейростимуляции (МВН ТЭНС). Во вторую подгруппу вошли пациенты, прошедшие кроме проводимого лечения в контрольной группе курс монофазной низкочастотной транскожной электронейростимуляции (МНВ ТЭНС). Контрольная группа состояла из 62 пациентов (женщин - 38, мужчин - 24), средний возраст равен 56,3±12,8. Длительность СД-2 у этих пациентов составила в среднем 9±6,4 лет. В первую подгруппу вошли 97 пациентов (женщин - 64, мужчин - 33). Средний возраст в этой группе составил в среднем 53,9±12,3 года со средней длительностью СД-2 9±6,4 лет. Во вторую подгруппу вошли 63 пациента (женщин - 40, мужчин - 23), средний возраст составил 54±10,6. Длительность СД-2 у этих пациентов составила в среднем 8,7±6,1 лет.
У всех пациентов был изучен болевой синдром с помощью визуальной аналоговой шкалы (ВАШ), русифицированного Мак-Гилловского болевого опросника (РМБО) и схемы тела (СТ). Выраженность ДСПН определялась с помощью шкалы неврологических симптомов (NDS). Всем пациентам проведено электромиографическое (ЭМГ) исследование моторных волокон малоберцовых нервов. ВАШ, СТ и NDS проводились до лечения, через месяц и через 3 месяца после начала лечения. ЭМГ исследование проводилось до лечения и через 3 месяца после начала лечения. ТЭНС проводилась в течение 15 дней, через день с
длительностью процедуры от 20 до 30 минут. При лечении проводилась стимуляция малоберцового и большеберцового нервов на обеих конечностях. Катод прикрепляли над проксимальным отделом нерва. Анод перемещали по ходу нерва через каждые 10-15 см от проксимального отдела до дистального. Также проводили стимуляцию дистальных отделов нервов с фиксацией катода в проекции нерва на уровне голеностопного сустава с перемещением анода на каждом пальце стопы в зоне иннервации стимулируемого нерва. В каждой точке стимуляция проводилась в течение 10 секунд. Стимуляцию каждого нерва проводили в 3 точках. Характер электрического импульса: монофазный прямоугольный с частотой 40-100 Гц, длительностью 40-100 мкс и амплитудой 5-15 мкВ для первой под группы и монофазный прямоугольный с частотой 1-2 Гц, длительностью 200-500 мкс и амплитудой 20-90 мкВ для второй подгруппы. Статистическая обработка данных выполнена с помощью статистической программы Stat Soft Statistica v6.0. Определяли средние значения указанных параметров (М±σ): где М - среднее значение, σ - среднее квадратическое отклонение. Также проводился корреляционный анализ между разными рядами различных параметров. По критериям Стъюдента определена достоверность различия между сравниваемыми величинами. Различия считались достоверными при р<0,05 и меньше.
Результаты исследования и их обсуждение.
При изучении динамики выраженности болевого синдрома до и после лечения мы исследовали болевой синдром по ВАШ и СТ.
Результаты исследования болевого синдрома по ВАШ выявили, что через месяц после начала лечения болевой синдром по ВАШ достоверно уменьшился в контрольной группе от 7,4±1,1 до 4,4±1,4 балла (р<0,01). В первой подгруппе болевой синдром уменьшился от 7,9±1,2 до 1,8±1,2 балла (р<0,01) а во второй подгруппе от 7,5±1,2 до 3±1,2 балла (р<0,01). Через 3 месяца болевой синдром снизился в контрольной группе до 3,7±1,5 балла, в первой подгруппе увеличился по сравнению с предыдущим исследованием до отметки 2,9±1,3 балла. Во второй подгруппе болевой синдром сохранился без существенного изменения и составил 3,2±1,3.
При сравнении результатов лечения в контрольной и первой и второй подгруппах мы отмечаем, что болевой синдром оказался достоверно меньше в первой и второй подгруппах по сравнению с контрольной в конце первого месяца лечения (р<0,01). Если сравнить между собой результаты лечения в первой и второй подгруппах можно заметить, что болевой синдром в первой группе достоверно ниже, чем во второй. Через 3 месяца после начала лечения МВН ТЭНС уровень болевого синдрома в первой подгруппе стал выше, чем сразу после окончания лечения в то время как во второй подгруппе после прохождения курса МНВ ТЭНС регрессия болевого синдрома сохранилась без существенной динамики. Важно отметить, что болевой синдром в первой подгруппе через 3 месяца после начала лечения достоверно меньше, чем аналогичные показателей болевого синдрома в контрольной группе (р<0,05).
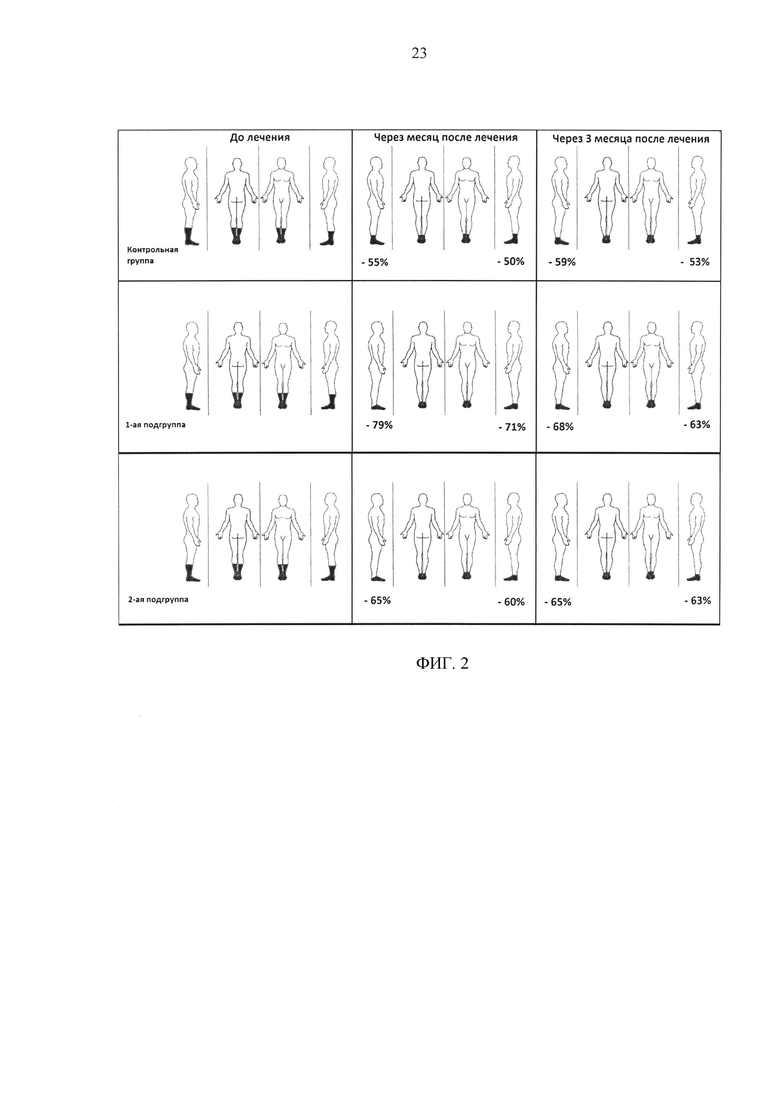
При исследовании болевого синдрома по СТ пациенты указали на различные локализации боли на нижних конечностях. Эти зоны были локализованы в области бедра, подколенной ямки и в дистальных отделах нижних конечностей. Для упрощения статистической обработки мы с помощью специальной трафарета измеряли площадь зоны болевого синдрома в 2-х проекциях на каждой ноге и сравнивали полученные площади между собой. На основании полученных результатов выявлено, что в контрольной группе зона болевого синдрома после месячного курса лечения достоверно уменьшилась на 55% на правой ноге и на 50% на левой ноге. В конце третьего месяца зона болевого синдрома снизилась на 59% на правой ноге и на 53% на левой ноге по сравнению с исходной площадью до лечения. В первой подгруппе зона болевого синдрома в конце первого месяца после лечения уменьшилась на 79% на правой ноге и на 71% на левой ноге. Через 3 месяца зона болевого синдрома уменьшилась на 68% на правой ноге и на 63% на левой ноге по сравнению с исходной площадью до лечения. Во второй подгруппе зона болевого синдрома в конце первого месяца после лечения уменьшилась на 65% на правой ноге и на 60% на левой ноге. Через 3 месяца зона болевого синдрома уменьшилась на 65% на правой ноге и на 63% на левой ноге по сравнению с исходной площадью до лечения (зона болевого синдрома выделена темным цветом) (фиг. 2)
Таким образом, можно отметить, что снижение зоны болевого синдрома более выражено в первой и второй подгруппах по сравнению с контрольной, через месяц после лечения и в отдаленном периоде (через 3 месяца). Если сравнивать результаты исследований первой и второй подгрупп между собой мы отмечаем что зоны болевого синдрома через месяц после лечения достоверно меньше в первой подгруппе по сравнению со второй подгруппой. Однако, через 3 месяца после лечения достоверных отличий между первой и второй подгруппами не отмечалось. Данный результат сопоставлялся с результатами, полученными при изучении болевого синдрома с помощью ВАШ, которые свидетельствуют о выраженном аналгезирующем эффекте МВН ТЭНС в периоде прохождения курса электростимуляци. В связи с этим можно придти к выводу,что применение МВН ТЭНС является методом выбора при лечения болевого синдрома в периодах обострений.
Результаты исследования температурной, тактильной, вибрационной и болевой чувствительностей, а также коленных и ахилловых рефлексов статистически были обработаны с помощью шкалы NDS до лечения и после лечения. Выявлено, что неврологические симптомы ДПНК, отмеченные по NDS, достоверно уменьшились в контрольной группе в конце первого месяца от 9,3±4,7 баллов до 7,4±4,6 баллов (р<0,05), в конце 3-го месяца до 6,9±4,5 баллов (р<0,05). В первой подгруппе снижение показателей NDS отмечалось от 10±4,7 баллов до 5,3±3,7 баллов в конце первого месяца и до 5,4±4,3 баллов в конце 3-го месяца (р<0,05). Во второй подгруппе снижение показателей NDS отмечалось от 10,2±4,4 баллов до 4,1±3,4 баллов в конце первого месяца и до 4±3,5 баллов в конце 3-го месяца (р<0,01).
При сравнении результатов исследования нарушений разных видов чувствительности и сухожильных рефлексов в контрольной, первой и второй подгруппах можно отметить, что выраженность неврологических симптомов ДСПН по NDS оказалась меньше в первой и второй подгруппах, чем в контрольной через месяц после лечения и через 3 месяца после лечения (р<0,05).
Снижение показателей NDS в контрольной группе было достигнуто прежде всего за счет снижения зон тактильной, температурной и болевой гипостезии при этом вибрационная чувствительность сохранилась без существенной динамики. Учитывая то, что препарат дулоксетин не оказывает прямого терапевтического действия на функциональное состояние медленных сенсорных афферентов, есть предположение, что избирательное улучшение афферентации по медленным волокнам носит рефлекторный характер за счет снятия тормозящего влияния вставочных нейронов в желатинозной субстанции, развивающегося как защитный механизм в ответ на гиперафферентацию по ноцициптивным афферентам. Другими словами, при сильном болевом синдроме как защитная реакция возбуждаются клетки обратного контроля, которые в своей очереди оказывают тормозящее влияние на ноцицептивные афферентные и другие медленные афференты, проводящие тактильную, болевую и температурную чувствительность. Таким образом, при сильном болевом синдроме зоны выраженности тактильной, болевой и температурной чувствительности оказываются большими, чем зоны выраженности болевого синдрома при умеренном болевом синдроме или его отсутствия. Благодаря центральному анальгезирующему эффекту дулоксетина имело место улучшение чувствительности по медленным волокнам и тем самым общего количества баллов NDS. Аналогичный эффект наблюдался у пациентов первой подгруппе. Достоверно уменьшились зоны нарушения температурной, тактильной и болевой чувствительности. По сравнению с контрольной группой это снижение носило достоверно более выраженный характер (р<0,05). Вибрационная чувствительность до лечения, через месяц и 3 месяца после лечения сохранялось без существенной динамики (р>1). Важно отметить, что улучшение функции температурной, тактильной и болевой чувствительности сопоставимо с выраженностью снижения болевого синдрома через месяц и через 3 месяца после лечения, при коэффициенте корреляции 0,7. Зоны нарушения тактильной, температурной и болевой чувствительности во второй подгруппе оказалась достоверно меньше, чем в контрольной группе (р<0,05) и чем в первой подгруппе (р<0,01). Кроме того, показатели вибрационной чувствительности оказались достоверно лучше через месяц и через 3 месяца после лечения по сравнению с исходным состоянием до лечения (р<0,05). При этом коэффициент корреляции между снижением болевого синдрома и снижением зон температурной, болевой и тактильной чувствительности составил 0,5. Более выраженный эффект на функцию температурной, болевой и тактильной чувствительности с достоверно меньшим обезболивающим эффектом, чем в первой подгруппе, свидетельствует о дополнительном механизме улучшения функции температурной, болевой, тактильной и вибрационной чувствительности и не исключает прямое воздействие применяемого тока. Это объясняет снижение корреляционной связи между снижением болевого синдрома и снижением зон нарушения температурной, тактильной и болевой чувствительности по сравнению с первой и контрольной группами.
Улучшение показателей NDS объясняется также улучшением Ахиллова рефлекса у многих пациентов после проводимого лечения. Для удобства статистической обработки мы принимали количество пациентов в процентном отношении в контрольной 1-й и 2-й подгруппах с отсутствием Ахиллова рефлекса до лечения и через 3 месяца после лечения. В результате было выявлено что через 3 месяца после лечения ахиллов рефлекс удалось вызвать после его отсутствия до лечения в 25% конечностей в контрольной группе и в 41% конечностей в первой подгруппе и в 55% во второй подгруппе.
Наряду с этим мы исследовали выраженность моторного дефицита через месяц и через 3 месяца после лечения. При этом была исследована сила стопы при разгибании.
При исследовании моторной сферы по 5-бальной шкале при разгибании пальцев стоп мы получили следующее результаты.
Количество конечностей с парезом стопы до лечения достоверно не отличалось до лечения во всех группах. На фоне лечения через месяц и через 3 месяца достоверного снижения количество пораженных конечностей не наблюдалось ни в контрольной и ни в первой подгруппе (р>1). Однако во второй подгруппе отмечалось достоверное снижение количества пациентов с моторным дефицитом через месяц после лечения (р<0,05) с сохранением данного эффекта в отдаленном периоде (через 3 месяца после лечения). Эти результаты свидетельствует о терапевтическом эффекте во второй подгруппе при отсутствии аналогичного эффекта в первой подгруппе и контрольной группе.
При ЭМГ исследовании малоберцовых нервов в статистическую обработку вошли пациенты с аксонопатическим или аксономиелинопатическим поражением малоберцовых нервов. Аксонопатия малоберцовых нервов
была выявлена в 105 обследованных нервов контрольной группы, в 167 нервах в первой подгруппе и в 102 нервах во второй подгруппе. В результате настоящего исследования было выявлено, что средняя амплитуда М-ответа при стимуляции малоберцовых нервов до лечения составляла 2,5±0,5 мВ в контрольной группе, 2,7±0,7 мВ в первой подгруппе и 2,6±0,6 во второй подгруппе. После трехмесячного курса лечения амплитуда М - ответа в контрольной группе составляла в среднем 2,4±0,6 мВ, в первой подгруппе 2,6±0,6 мВ и во второй подгруппе 2,9±0,7 мВ. Снижение скорости проведения импульсов в дистальном отделе малоберцовых нервов была определено при исследовании 23 нервов в контрольной группе, в 19 нервах в первой подгруппе и 17 нервах второй подгруппы. Средняя скорость проведения составила 38±4 м/с в контрольной группе, 37,8±5 м/с в первой подгруппе и 37,6±5 м/с во второй подгруппе. После лечения средняя скорость проведения составила 37,7±5 м/с в контрольной группе, 38±5 м/с и 38,2±5 во второй подгруппе. Таким образом, можно отметить, что амплитуда М-ответа после лечения в контрольной группе и 1-й подгруппе была без существенной динамики по сравнению со значением амплитудой М-ответа до лечения (р>1). Во второй подгруппе наблюдается достоверное увеличение амплитуды М-ответа после лечения по сравнению с результатами обследования нервов до лечения (Р<0,05). Скорость поведения импульсов по моторным волокнам малоберцовых нервов до и после лечения - без существенной динамики во всех обследованных группах (р>1).
Данный результат свидетельствует о том, что нейрофизиологические изменения в периферических нервах нижних конечностей существенно не изменились в результате лечения нейропатического болевого синдрома ни в контрольной группе, ни в первой подгруппе. Это свидетельствует об улучшении неврологического статуса в результате применения препарата дулоксетина и МВН ТЭНС, действие которых в свою очередь обусловлено в первую очередь их анальгизирующим эффектом. Улучшение нейрофизиологического статуса периферических нервов во второй подгруппе на фоне комплексного применения МНВ ТЭНС свидетельствует о прямом воздействии этой модальности тока на функциональное состояния измененных нервов при ДСПН у пациентов с СД-2.
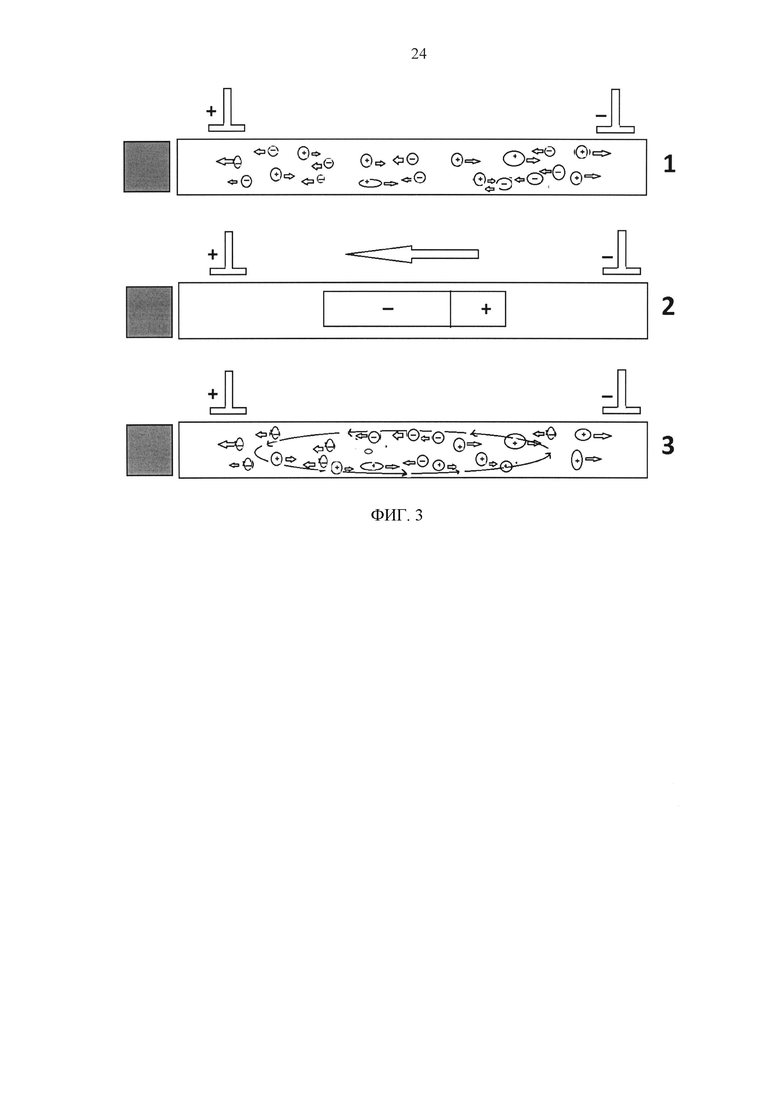
По нашему мнению этот метод позволяет усилить внутриаксональный транспорт белковых, ионных и энергетических молекул с помощью создания биполярного поля между отдаленными стимулирующими электродами, которое выталкивает отрицательно заряженные молекулы в сторону анода и положительно заряженные молекулы в сторону катода. Все эти молекулы движутся вместе и одновременно в зависимости от суммарного их заряда (см. фиг. 3). На фиг. 3 указаны процессы движения внутриаксональных белковых фракций под действием электрического поля, образующегося в нервах между стимулирующим катодом (-) и анодом (+).
Под действием постоянного напряжения между двумя электродами создается электрическое поле, которое притягивает заряженные частица к противоположным по заряду электродам. Молекулы с отрицательным потенциалом движутся в сторону анода, а молекулы с положительным потенциалом - в сторону катода.
1. Молекулы, связанные между собой различными электрическими силами протяжения, движутся в общей массе вместе. Поскольку большинство молекул имеют отрицательный потенциал, поток движения частиц, и в том числе белковых фракций, направляется в сторону анода. Если перемешать анод в дистальное направление, усиливается
ретроградный и антиградный внутриаксональный транспорт в сторону дистальных терминалов.
2. Сочетание движения частиц в общем потоке с их движением к противоположным по потенциалу стимулирующим электродам создает дополнительное круговое внутриаксональное движение
3. Внутри аксона из-за импульсного характера стимуляции сила напряжения тоже имеет неравномерный характер. В связи с этим к движению заряженных молекул между импульсами присоединяется колебательное движение. Такое движение при отсутствии электрического поля между электродами (фаза между импульсами) усиливает хаотичное движение молекул и облегчает диффузное распространение заряженных и не заряженных частиц по всему аксону.
Общий результат действия этого электрического поля заключается в усилении транспорта белковых фракций, в том числе и фактора роста, от проксимального отдела к дистальному, что способствует регрессии дегенеративных процессов и ускорению регенеративных. При этом усиливается движение отдельных молекул в окружающем пространстве, что облегчает диффузию этих молекул в межстимуляционном периоде или после стимуляции в антиградное и ретроградное направления.
Поскольку большинство этих молекул имеют отрицательный заряд, большая масса молекул будет направляться к аноду. Дискретная и
ритмическая стимуляция заставляет молекулы двигаться внутри этого потока в разные стороны, улучшая при этом антиградный и ретроградный транспорт необходимых молекул для восстановления функции поврежденного участка нерва.
Выводы
1. Комплексное лечение с включением МВН ТЭНС и/или МНВ ТЭНС в сочетании с центральными анальгетиками более эффективно при лечении нейропатического болевого синдрома при ДСПН у пациентов с СД-2 типа, чем традиционная анальгезирующая фармакотерапия.
2. Комплексное лечение с включением МВН ТЭНС в сочетание с центральными аналгетиками является методом выбора при лечении острого болевого синдрома, а комплексное лечение с включением МНВ ТЭНС - при наличии моторного дефицита.
3. Наиболее выраженный анальгезирующий эффект МВН ТЭНС в сочетании с центральными анальгетиками оказался сразу после окончания курса стимуляции в связи с прямой активацией сегментарных антиноцицептивных механизмов. Сохранение выраженного анальгезирующего эффекта после окончании курса электростимуляции скорее всего развивается за счет снижения выраженности ноцицептивной сенситизации на уровне спинного и головного мозга, за счет повышения порога третьего нейрона для ноцецептивных афферентов и активации нисходящей антиноцицептивной системы.
4. При снижении уровня нейропатической боли уменьшается выраженность клинических проявлений ДСПН. Более выраженный эффект отмечается при применении МВН ТЭНС и МНВ ТЭНС малоберцовых и большеберцовых нервов в сочетании с центральной
анальгезирующей фармакотерапией. При этом дистальные аксонопатческие нарушения, выявленные с помощью ЭМГ, умеренно уменьшаются на фоне применения МНВ ТЭНС, а при применении МВН ТЭНС эти показатели остаются без существенной динамики.
5. При СД-2 типа не удалось выявить корреляционной связи между выраженностью нейропатической боли и выраженностью ЭМГ нарушений при исследовании периферических нервов нижних конечностей.
6. Зоны тактильной, температурной и болевой чувствительности регрессируют на фоне снижения выраженности нейропатической боли. Более выраженное снижение нарушений чувствительности всех видов отмечается после применения МВН ТЭНС и МНВ ТЭНС.
Практические рекомендации.
1. МВН ТЭНС и МНВ ТЭНС в сочетании с медикаментозной терапией являются методом выбора при лечении нейропатической боли у пациентов с ДСПН при СД-2.
2. ЭМГ контроль в процессе и после лечения нейропатической боли у пациентов с СД-2 не является необходимым.
3. Комплексное применение ВАШ, РЭМБО, СТ, NSS, NDS повышает специфичность диагностики нейропатической боли у пациентов с СД-2 типа и позволяет контролировать динамику клинико-неврологических нарушений.
Литература
1. Gossrau G, Warmer М, Kuschke М, Konrad В, Reichmann Н, Wiedemann В, Sabatowski R. Microcurrent transcutaneous electric nerve stimulation in painful diabetic neuropathy: a randomized placebo-controlled study. Pain Med. 2011 Jun; 12(6):953-60.
2. Heidland A, Fazeli G, Klassen A, Sebekova K, Hennemann H, Banner U, Di Iorio B. Neuromuscular electrostimulation techniques: historical aspects and current possibilities in treatment of pain and muscle waisting. Clin Nephrol. 2013 Jan; 79 Suppl l: S12-23.
3. Jin DM, Xu Y, Geng DF, Yan ТВ. Effect of transcutaneous electrical nerve stimulation on symptomatic diabetic peripheral neuropathy: a metaanalysis of randomized controlled trials. Diabetes Res Clin Pract. 2010 Jul; 89(1):10-15.
4. Kumar D, Marshall HJ. Diabetic peripheral neuropathy: amelioration of pain with transcutaneous electrostimulation. Diabetes Care. 1997 Nov; 20(11):1702-5.
5. Lee S, Kim JH, Shin KM, Kim JE, Kim TH, Kang KW, Lee M, Jung SY, Shin MS, Kim AR, Park HJ, Hong KE, Choi SM. Electroacupuncture to treat painful diabetic neuropathy: study protocol for a three-armed, randomized, controlled pilot trial. Trials. 2013 Jul 18; 14:225. doi: 10.1186/1745-6215-14-225.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВОССТАНОВЛЕНИЯ ПОВЕРХНОСТНОЙ ЧУВСТВИТЕЛЬНОСТИ ПРИ ЛЕЧЕНИИ ДИАБЕТИЧЕСКОЙ ДИСТАЛЬНОЙ ПОЛИНЕВРОПАТИИ НИЖНИХ КОНЕЧНОСТЕЙ С БОЛЕВЫМ СИНДРОМОМ | 2015 |
|
RU2593227C1 |
| СПОСОБ ДИАГНОСТИКИ ДИСТАЛЬНОЙ ПОЛИНЕВРОПАТИИ ВЕРХНИХ КОНЕЧНОСТЕЙ ПРИ САХАРНОМ ДИАБЕТЕ 2 ТИПА | 2015 |
|
RU2593226C1 |
| СПОСОБ ЛЕЧЕНИЯ ДИАБЕТИЧЕСКОЙ ДИСТАЛЬНОЙ СИММЕТРИЧНОЙ СЕНСОМОТОРНОЙ ПОЛИНЕВРОПАТИИ НИЖНИХ КОНЕЧНОСТЕЙ | 2008 |
|
RU2358720C1 |
| СПОСОБ ЛЕЧЕНИЯ КАРПАЛЬНОГО СИНДРОМА | 2015 |
|
RU2595749C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕЙРОПАТИИ ЛУЧЕВОГО НЕРВА В СПИРАЛЬНОМ КАНАЛЕ | 2015 |
|
RU2595746C1 |
| Способ лечения невропатии локтевого нерва в кубитальном канале | 2015 |
|
RU2612496C1 |
| Способ лечения невропатии срединного нерва в карпальном канале | 2024 |
|
RU2837179C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ ОСТЕОХОНДРОЗОМ ПОЗВОНОЧНИКА С ДВИГАТЕЛЬНЫМИ НАРУШЕНИЯМИ | 2001 |
|
RU2195251C1 |
| Способ двухуровневой электростимуляции центральных и периферических нервных структур при закрытых повреждениях нервов верхних и нижних конечностей | 2022 |
|
RU2796185C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ СЕНСОМОТОРНОЙ ФУНКЦИИ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ И ПЕРИФЕРИЧЕСКИХ НЕРВОВ | 2011 |
|
RU2485983C2 |
Изобретение относится к медицине, а именно к способу лечения диабетических дистальных сенсомоторных полиневропатий. Проводят электростимуляцию электрическим током частотой 1-2 Гц, длительностью 200-500 мкс и амплитудой 20-90 мкВ или электрическим током частотой 40-100 Гц, длительностью 40-100 мкс и амплитудой 5-15 мкВ. При проведении электростимуляции катод жестко прикрепляют над проксимальным отделом пораженного нерва. При этом анод оставляют не фиксированным и перемещают его по проекции этого нерва в дистальном направлении. Осуществляют стимуляцию через каждые 10-15 см не менее чем в 3 точках с интервалом времени не менее 10 секунд. Стимуляцию каждой точки проводят путем дискретного пропускания прямоугольного монофазного электрического тока не менее 5 раз через 3 секунды. Сеанс стимуляции повторяют через день до общего количества сеансов 10-15. При этом длительность каждого сеанса не превышает 30 минут. Способ позволяет повысить эффективность лечения за счет увеличения процента излеченных пациентов, а также достижения большего лечебного эффекта дистальных сенсомоторных полиневропатий. 2 з.п. ф-лы, 3 ил.
1. Способ лечения диабетических дистальных сенсомоторных полиневропатий путем чрескожной электростимуляции пораженного нерва на фоне медикаментозной терапии сахарного диабета, отличающийся тем, что электростимуляцию проводят электрическим током частотой 1-2 Гц, длительностью 200-500 мкс и амплитудой 20-90 мкВ или электрическим током частотой 40-100 Гц, длительностью 40-100 мкс и амплитудой 5-15 мкВ, при проведении электростимуляции катод жестко прикрепляют над проксимальным отделом пораженного нерва, а анод оставляют не фиксированным и перемещают его по проекции этого нерва в дистальном направлении, осуществляя стимуляцию через каждые 10-15 см не менее чем в 3 точках с интервалом времени не менее 10 секунд, стимуляцию каждой точки проводят путем дискретного пропускания прямоугольного монофазного электрического тока не менее 5 раз через 3 секунды, сеанс стимуляции повторяют через день до общего количества сеансов 10-15, при этом длительность каждого сеанса не превышает 30 минут.
2. Способ по п. 1, отличающийся тем, что при полиневропатии стоп катод фиксируют на нижнем уровне малоберцового или большеберцового нервов, а анод перемещают по поверхностям пальцев стоп в зоне иннервации соответствующего нерва.
3. Способ по п. 1, отличающийся тем, что при полиневропатии кистей рук катод фиксируют на нижнем уровне или срединного, или локтевого, или лучевого нервов, а анод перемещают по поверхности пальцев кистей рук в зоне иннервации соответствующего нерва.
| Устройство непрерывного автоматического тормоза с сжатым воздухом | 1921 |
|
SU191A1 |
| Приемник для электрических газоанализаторов | 1935 |
|
SU46065A1 |
Авторы
Даты
2016-09-10—Публикация
2015-01-16—Подача