Изобретение относится к области медицины, а именно к акушерству, и может быть использовано для прогнозирования развития критических состояний в родах и послеродовом периоде - near miss ("почти потерянные" или "едва не умершие" пациентки), начиная со второго триместра. На сегодняшний день согласно критериями ВОЗ (Pattinson R., Say L., Souza J.P., van den Broek N., Rooney C. on behalf of the WHO Working Group on Maternal Mortality and Morbi dity Classifications // WHO maternal death and nearmiss classifications Bulletin of the World Health Organization. 2009; 87: 734734.) к near miss относят различные клинические ситуации: дисфункцию сердечно-сосудистой, дыхательной систем и коагуляции; почечную, печеночную, неврологическую дисфункцию; маточную дисфункцию, требующую гистерэктомии вследствие инфекции матки или кровотечения.
Известны способы прогнозирования развития неотложных состояний в родах и послеродовом периоде, основанные на анализе анамнестических данных, включающих общий анализ крови и других форменных элементов на количество лейкоцитов, учете осложнений беременности и наличии соматических заболеваний (Приказ Минздрава России от 12 ноября 2012 г. №572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий»). А также, на учете некоторых особенностей анамнеза и наличия ряда заболеваний: альгоменореи и хронической анемии в анамнезе; анемии, врожденного порока сердца, дефицита массы тела, бактериального вагиноза, инфекции родовых путей, хронической персистирующей гипоксии плода при беременности (Кукарская И.И. Профилактика и резервы снижения материнской смертности в Тюменской области. Автореферат диссертации… доктора медицинских наук. 14.01.01 - акушерство и гинекология. Москва, 2011. 50 с.).
Основной недостаток: невысокая прогностическая ценность.
Соматические заболевания выявляют у 80,0% беременных. При этом тяжелые, потенциально угрожающие жизни женщины осложнения в родах и послеродовом периоде развиваются не более чем в 1,3-2,7% случаев от общего числа родов (Кукарская И.И. Эффективность мониторинга критических акушерских больных в Тюменской области. Образовательный конгресс «Современные технологии охраны материнства и детства в Западной Сибири», г. Тюмень, 30-31 мая 2014 г.).
Технический результат при подсчете ЛИИ: повышение достоверности способа, обеспечивающее обоснованное решение вопросов о маршрутизации беременных (необходимости госпитализации женщины на роды в акушерский стационар III группы), назначение своевременного лечения, направленного на коррекцию патологического состояния.
Способ осуществляется следующим образом: по общим анализам крови, взятым у женщин в первом и во втором триместрах беременности, проводят оценку лейкоцитарного индекса интоксикации (в условных единицах - усл. ед.) по формуле Я.Я. Кальф-Калифа (Кальф-Калиф Я.Я. О лейкоцитарном индексе интоксикации и его практическом значении // Врачебное дело; 1941; 1: 31-35.):
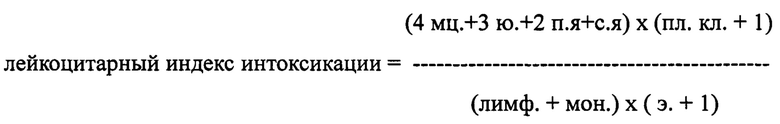
При анализе полученных показателей лейкоцитарного индекса интоксикации принимают во внимание, что у женщин с не осложненным течением беременности в первом триместре он меньше 1,5 усл. ед., а во втором - меньше 2,21 усл. ед. Для тех пациенток, у кого в родах и в послеродовом периоде развиваются критические состояния, характерно длительное (и в первом, и во втором триместрах) повышение лейкоцитарного индекса интоксикации - у таких пациенток лейкоцитарного индекса интоксикации в первом триместре выше 1,5 усл. ед., а во втором триместре - выше 2,21 усл. ед.
К достоинствам данного метода прогнозирования развития критических состояний в родах и послеродовом периоде следует отнести высокую прогностическую ценность с минимальными затратами времени, технических и материальных средств, а также раннее прогнозирование развития неотложных состояний у женщин в родах и послеродовом периоде. Точный прогноз достигается только при наличии двух показателей ЛИИ в первом и во втором триместрах беременности.
Примеры конкретного выполнения:
Пример 1. А-ва Е.Ф., 31 год, встала на учет по поводу беременности в 7 недель. В анамнезе - хронический тонзиллит. Гинекологический анамнез: нарушения менструального цикла. Первая беременность закончилась медицинским абортом, вторая - медицинским абортом, третья - физиологическими родами. Анализируемая беременность - четвертая.
При взятии на учет ИМТ 18 кг/м2; АД исходное 120/70 мм рт.ст. С ранних сроков для профилактики ВПР у плода принимала фолиевую кислоту по 400 мкг/сутки. Оценена как группа высокого риска - 8 баллов, т.е. средний риск развития осложнений беременности.
При обследовании в первом триместре в общем анализе крови лейкоцитов 8,1×109/л, палочкоядерных нейтрофилов - 0%, сегментоядерных нейтрофилов - 60%, лимфоцитов - 29%, моноцитов - 9%, эозинофилов - 4, ЛИИ 0,315 усл. ед. (уровень соответствует показателю лейкоцитарного индекса интоксикации у женщин с не осложненным течением беременности). При обследовании во втором триместре в общем анализе крови лейкоцитов - 7,2×109/л, эозинофилов - 1%, палочкоядерных нейтрофилов - 1%, сегментоядерных нейтрофилов - 56%, лимфоцитов - 34%, моноцитов - 6%. лейкоцитарный индекс интоксикации - 0,725 усл. ед. (соответствует показателю лейкоцитарного индекса интоксикации у женщин с не осложненным течением беременности).
Ультразвуковые исследования в 12, 22 и 34 недели патологии не выявили, допплерометрическое исследование в 32 недели - без особенностей.
В 37 недель машиной «Скорой помощи» доставлена в акушерский стационар с родовой деятельностью. Родилась живая доношенная девочка весом 3 кг 460 г по Апгар 9/9 баллов. Общая кровопотеря составила 360 мл. На 4 сутки мать в удовлетворительном состоянии выписана домой с ребенком.
Заключение: у беременной группы среднего риска с отягощенным соматическим и гинекологическим анамнезом, не осложненным течением беременности, при нормальных показателях лейкоцитарного индекса интоксикации в первом триместре и во втором триместре - роды срочные, самостоятельные. Осложнений в родах и послеродовом периоде не было.
Пример 2. А-на Е.Ф., 26 лет, встала на учет по поводу беременности в 7 недель. В анамнезе - хронический тонзиллит; с 22 лет хронические эндометрит и сальпингит. Первая беременность закончилась медицинским абортом, вторая - самопроизвольным прерыванием беременности, третья - физиологическими родами. Анализируемая беременность - четвертая.
При взятии на учет ИМТ 18 кг/м2; АД исходное 120/70 мм рт.ст. С ранних сроков для профилактики ВПР у плода принимала фолиевую кислоту по 400 мкг/сутки. В 4-5 недель данной беременности перенесла ОРВИ. В 6-7 недель диагностирован вульвовагинит (проведено местное лечение свечами «Гексикон»). В 7-8 недель появились клинические симптомы угрожающего выкидыша (назначен дидрогестерон по 20 мг/сутки, который принимала до 24 недель). Оценена как группа высокого риска - 11 баллов, т.е. высокий риск развития осложнений беременности.
При обследовании в первом триместре в общем анализе крови лейкоцитов 7,8×109/л, палочкоядерных нейтрофилов - 5%, сегментоядерных нейтрофилов - 59%, лимфоцитов - 34%, моноцитов - 2%, эозинофилов - нет, ЛИИ 1,91 усл. ед. (выше показателя лейкоцитарного индекса интоксикации у женщин с не осложненным течением беременности). При обследовании во втором триместре в общем анализе крови лейкоцитов - 7,5×109/л, эозинофилов - 1%, палочкоядерных нейтрофилов - 3%, сегментоядерных нейтрофилов - 73%, лимфоцитов - 21%, моноцитов - 2%. лейкоцитарный индекс интоксикации - 1,71 усл. ед. (соответствует показателю лейкоцитарного индекса интоксикации у женщин с не осложненным течением беременности).
Ультразвуковые исследования в 12, 22 и 34 недели патологии не выявили, допплерометрическое исследование в 32 недели - без особенностей.
С 24 недель беременности - повышение АД до 145/90 мм рт.ст. (назначен допегит по 250 мг 2 раза в сутки). В 37 недель машиной «Скорой помощи» доставлена в акушерский стационар с болями в животе и кровотечением. Там была диагностирована начавшаяся отслойка нормально расположенной плаценты и женщина срочно родоразрешена операцией кесарева сечения. Родилась живая доношенная девочка весом 3 кг 930 г по Апгар 6/8 баллов. Общая кровопотеря составила 1,5 л. В раннем послеродовом периоде проводилась инфузионно-трансфузионная терапия, профилактика послеродовых ГСО. На 7 сутки мать в удовлетворительном состоянии выписана домой с ребенком.
Заключение: у беременной группы высокого риска с отягощенным соматическим и гинекологическим анамнезом, осложненным течением беременности угрожающим выкидышем и АГ, при высоких показателях лейкоцитарного индекса интоксикации в первом триместре и нормальных - во втором роды осложнились отслойкой плаценты, но при этом не развилось тяжелых, угрожающих жизни женщины осложнений в послеродовом периоде. Следовательно, обязательным прогнозом критических состояний является повышение ЛИИ в первом и повышении ЛИИ во втором триместре беременности.
Пример 3. Беременная Т-ва Т.С., 26 лет. Встала на учет по поводу беременности в 10 недель. В анамнезе редкие ОРВИ, хронический гастродуоденит, хронический пиелонефрит с редкими обострениями. Данная беременность четвертая. Первая - закончилась физиологическими родами в 22 года; 2 и 3-я - медицинскими абортами без осложнений. Анализируемая беременность - 4-я, запланированная. Оценена как группа среднего риска - 8 баллов, т.е. средний риск развития осложнений беременности.
С ранних сроков для профилактики ВПР у плода принимала фолиевую кислоту по 400 мкг/сутки. ИМТ 20 кг/м2; АД исходное 120/80 мм рт.ст. При обследовании в первом триместре в общем анализе крови лейкоцитов - 4,6×109/л, эозинофилов - 2%, палочкоядерных нейтрофилов - 1%, сегментоядерных нейтрофилов - 79%, лимфоцитов - 11%, моноцитов - 6%. Лейкоцитарный индекс интоксикации - 1,59 усл. ед. (выше, чем у женщин с не осложненным течением беременности). При обследовании во втором триместре в общем анализе крови лейкоцитов - 10,9×109/л, эозинофилов - 0%, палочкоядерных нейтрофилов - 2%, сегментоядерных нейтрофилов - 79%, лимфоцитов - 13%, моноцитов - 6%. Лейкоцитарный индекс интоксикации - 4,37 усл. ед. (выше, чем у женщин с не осложненным течением беременности). Ультразвуковое исследование в 12, 22 и 32 недели и ДМ в 32 недели патологии не выявили.
Из особенностей течения беременности обращали на себя внимание в 10 недель - чрезмерная рвота беременной (лечение амбулаторное); в 12-13 недель - ОРВИ; в 19-20 недель - обострение пиелонефрита (лечение абмулаторное амоксиклавом); в 21 неделю - вульвовагинальный кандидоз (местно назначен натамицин); в 24-25 недель - острый пиелонефрит справа (лечение стационарное цефуроксимом); в 39 недель - зафиксировано однократное повышение АД до 140/90 мм рт.ст.
На роды поступила в 40 недель в акушерский стационар II группы. Родила живую доношенную девочку весом 3 кг 266 г длиной 52 см по Апгара 9/9 баллов. Максимальное повышение АД в родах - 150/100 мм рт.ст., был эпизод головной боли, однократно рвота. После родов АД 155 /85 мм рт.ст. - продолжена гипотензивная терапия (прием допегита), к лечению добавлен нифедипин. В течение 1-5 суток послеродового периода АД было в пределах 120/80 - 130/90 мм рт.ст.; белок в моче 1,5 г/л - 3,3 г/л; гемоглобин 90-83 г/л; тромбоциты 100 - 80×109/л; АлАТ - 7-21 Ед/л; АсАТ - 34-59 Ед/л; креатинин 83-132-73 мкмоль/л; мочевина 4, 3 - 7,1 - 1,5 ммоль/л.
На 6-е сутки отмечено значительное ухудшение состояния пациентки - повышение АД до 170/100 мм рт.ст.; увеличение протеинурии до 6,6 г/л; снижение гемоглобина до 51 г/л и тромбоцитов до 28×109/л при отсутствии маточного кровотечения. Диагностирован послеродовый HELLP-синдром, начата инфузионная и почасовая магнезиальная терапия, перелита эритромасса, после чего отмечено значительное снижение диуреза. После стабилизации АД женщина переведена в реанимационное отделение многопрофильной больницы. Там на фоне интенсивной терапии состояние пациентки в течение 7 дней оставалось стабильно тяжелым, развилась ОПН, а позднее сформировалась хроническая почечная недостаточность, требующая систематического проведения гемодиализа.
Заключение: у повторнородящей группы среднего риска с отягощенным соматическим анамнезом и неоднократными обострениями хронического пиелонефрита при беременности, при увеличении показателей лейкоцитарного индекса интоксикации в первом и втором триместре в послеродовом периоде развилось тяжелое осложнение беременности и почечная дисфункция, которые привели к формированию хронической почечной недостаточности.
Пример 4. Беременная И-ва И.И., 40 лет. Встала на учет по поводу беременности в 6 недель. Особенности анамнеза: редкие ОРВИ; первая беременность в 30 лет закончилась срочными физиологическими родами; 2-7 беременности - медицинские аборты без осложнений; в 36 лет диагностирован цервицит, после консервативного лечения проведена ДЭК шейки матки; с 34 лет диагностирован хронический эндометрит.
Анализируемая беременность - 8-я, не запланированная. С 6 недель для профилактики ВПР у плода назначены фолиевая кислота по 400 мкг/сутки и для профилактики выкидыша - дидрогестерон 20 мг/сутки. В 11 недель появились клинические симптомы угрожающего выкидыша, в условиях стационара проведено лечение (транексамовая кислота 500 мг 2 раза в день - в течение 3 суток; дюфастон 40 мг однократно, затем по 30 мг/сутки до полного купирования симптомов угрожающего выкидыша; после чего рекомендован прием препарата по 20 мг/сутки до 22 недель, а затем для профилактики преждевременных родов был назначен «Утрожестан» по 200 мг/сутки интравагинально до 34 недель). В 12 недель отмечено повышение АД до 140/90 мм рт.ст. и диагностирована артериальная гипертензия 2-й степени, 2-й стадии (к лечению добавлены допегит по 250 мг 3 раза в сутки и кардиомагнил по 75 мг/сутки; на фоне приема препаратов АД стабилизировалось в пределах 120/80 - 125/85 мм рт.ст.). В 13 недель диагностирован узловой токсический зоб, декомпенсированный гипертиреоз (дополнительно к проводимой терапии назначен тиамазол 5 мг/сутки; к 16 неделям достигнут медикаментозный эутиреоз). Оценена как группа крайне высокого пренатального риска, запланированы роды в акушерском стационаре III группы.
В общим анализе крови в первом триместре: лейкоцитов - 15,4×109/л, эозинофилов - 1%, палочкоядерных нейтрофилов - 13%, сегментоядерных нейтрофилов - 75%, лимфоцитов - 6%, моноцитов - 5%, лейкоцитарный индекс интоксикации - 4,6 усл. ед. (выше, чем у женщин с физиологическим течением беременности). Во втором триместре в общем анализе крови лейкоцитов - 11,8×109/л, эозинофилов - 0%, палочкоядерных нейтрофилов - 12%, сегментоядерных нейтрофилов - 77%, лимфоцитов - 8%, моноцитов - 3%, лейкоцитарный индекс интоксикации - 9,18 усл. ед. (выше, чем у женщин с физиологическим течением беременности).
Ультразвуковое исследование в 13, 20 и 30 недель и ДМ в 30 недель патологии не выявили. Определенные в 13 недель АФП - 1,51 Мом, РАР-А - 0,52 Мом в пределах нормы.
В 22 недели диагностирована железодефицитная анемия (назначен сорбифер 1 таблетка 2 раза в день). В 24 недели перенесла ОРВИ (терапевтом рекомендован лизобакт при болях в горле). В 35-36 недель при УЗИ диагностированы умеренное многоводие и тазовое предлежание плода. В 38 недель планировалась дородовая госпитализация.
В 37 недель доставлена в акушерский стационар II группы в тяжелом состоянии (кожные покровы бледной окраски; АД 160/100 мм рт.ст.; ЧСС 90 ударов в минуту; ЧДД 18 в минуту) с клиническими симптомами отслойки плаценты (кровопотеря на догоспитальном этапе не менее 500 мл) и с дистрессом плода. Через 10 минут после поступления в акушерский стационар под ЭТН была экстренно прооперирована, извлечена живая доношенная девочка весом 3 кг 320 г по Апгар 1 балл, после реанимационных мероприятий 7 баллов. Ребенок переведен на ИВЛ. К концу первых суток - переведен в детскую больницу, где впоследствии умер от последствий перенесенной интранатально тяжелой асфиксии. У женщины после извлечения плода были обнаружены свободно лежащая в полости матки плацента - удалена; плотная матка; петехиальное пропитывание париетальной брюшины. На фоне инфузионно-трансфузионной и антибактериальной терапии, внутривенного введения сернокислой магнезии проведено ушивание матки и передней брюшной стенки, дренирование брюшной полости. Общий объем кровопотери оценен в 3,0 л (4 функциональный класс). В послеродовом периоде отмечена стабилизация состояния, женщина снята с ИВЛ. Но к концу первых суток на фоне антибактериальной и инфузионной терапии появилась субфебрильная температура и сомнительные перитониальные симптомы, а в общем анализе крови увеличился лейкоцитоз до 30,0×109/л. На вторые сутки стал положительным прокальцитониновый тест. Пациентка была переведена в перинатальный центр, где были диагностированы эндометрит после кесарева сечения и сепсис, по поводу чего была произведена экстирпация матки с трубами и дренирование брюшной полости; а в послеоперационном периоде продолжены антибактериальная и инфузионная терапия. После экстирпации матки выписана домой на 18 сутки с выздоровлением.
Заключение: у повторнородящей группы высокого риска с отягощенным соматическим и гинекологическим анамнезом, с осложненным наличием комбинированной и декомпенсированной соматической патологии и угрозой прерывания течением беременности при высоких показателях ЛИИ в первом и втором триместрах, в конце беременности развилась преждевременная отслойка нормально расположенной плаценты, а в послеродовом периоде - маточная дисфункция, потребовавшая гистерэктомии вследствие тяжелого эндометрита после кесарева сечения и сепсиса.
Предложенный способ диагностики апробирован на 34 женщинах с не осложненным течением беременности и родов; на 248 пациентках с различными осложнениями гестации (с угрозой прерывания в разные сроки, плацентарными нарушениями, преэклампсией, перинатальными потерями, рождением детей с врожденными пороками развития) и на 18 роженицах, имевших критические состояния в родах и послеродовом периоде (near miss).
Изобретение относится к области медицины, а именно к гинекологии и акушерству, и касается способа прогнозирования критических состояний у женщин в родах и послеродовом периоде. Сущность способа: в первом и втором триместрах рассчитывают лейкоцитарный индекс интоксикации на основе полученных общих анализов крови и оценивают его показатели, при значении лейкоцитарного индекса интоксикации выше 1,5 усл. ед. в первом и выше 2,21 усл. ед. во втором триместрах прогнозируют развитие критических состояний в родах и послеродовом периоде. Изобретение обеспечивает повышение достоверности способа, что позволяет получить обоснованное решение вопросов о маршрутизации беременных (о необходимости госпитализации женщины на роды в акушерский стационар III группы) и назначение своевременного лечения, направленного на коррекцию патологического состояния. 4 пр.
Способ прогнозирования развития критических состояний у женщин в родах и послеродовом периоде с помощью общего анализа крови, отличающийся тем, что у беременной в первом и втором триместрах рассчитывают лейкоцитарный индекс интоксикации и при его значении выше 1,5 усл. ед. в первом и выше 2,21 усл. ед. во втором триместре прогнозируют развитие критических состояний у женщин в родах и послеродовом периоде.
| СПОСОБ ОЦЕНКИ ЭНДОТОКСИКОЗА ОРГАНИЗМА | 2003 |
|
RU2257576C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РОДОВОЙ ДЕЯТЕЛЬНОСТИ | 2004 |
|
RU2268465C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ АНОМАЛИЙ РОДОВОЙ ДЕЯТЕЛЬНОСТИ НАКАНУНЕ РОДОВ | 1997 |
|
RU2134418C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ СТЕПЕНИ РИСКА РАЗВИТИЯ НЕБЛАГОПРИЯТНЫХ ПЕРИНАТАЛЬНЫХ ИСХОДОВ ПРИ ВНУТРИУТРОБНОМ ИНФИЦИРОВАНИИ | 2013 |
|
RU2530774C1 |
| Приспособление для отливки цинковых полюсов к элементам Мейдингера | 1929 |
|
SU19746A1 |
| OSTROWSKI V.K | |||
| et al | |||
| Blood indices and index in evaluation of Leukocyte intoxication and determining prognosis for inflammatory, septic-purulent and destructive diseases // Clinical laboratory diagnosis | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
| Приспособление для точного наложения листов бумаги при снятии оттисков | 1922 |
|
SU6A1 |
| p | |||
| Устройство для выпрямления многофазного тока | 1923 |
|
SU50A1 |
| СКРЯБИНА В.В | |||
| "Показатели лейкоцитарного индекса интоксикации у беременных с физиологическим и осложненным течении гестации" | |||
| Приволжский научный вестник | |||
| Способ восстановления хромовой кислоты, в частности для получения хромовых квасцов | 1921 |
|
SU7A1 |
| Способ смешанной растительной и животной проклейки бумаги | 1922 |
|
SU49A1 |
| ШАКЛЫЧЕВА-КОМПАНЕЦ Е.О | |||
| Факторы перинатального риска и их прогностическое значение | |||
| Вестник РУДН, сер | |||
| Медицина | |||
| Акушерство и гинекология, 2011, N 6, с | |||
| Способ амидирования жидких сульфохлоридов ароматического ряда | 1921 |
|
SU316A1 |
Авторы
Даты
2018-03-15—Публикация
2017-04-25—Подача