Изобретение относится к медицине, а именно к онкологии, в частности к раку предстательной железы (далее - РПЖ).
РПЖ является одной из наиболее актуальных проблем в онкологии на сегодняшний день в связи с высокими показателями заболеваемости и смертности во всем мире и в России в частности. В 2006 г. в России от РПЖ умерло 8516 мужчин, а в 2016 г. - 12523 мужчины. Средний возраст больных, умерших по причине прогрессии РПЖ, в 2006 г. составлял 71,5 лет, а в 2016 г. несколько увеличился до 73,1 лет. Прирост смертности от РПЖ в России с 2006 по 2016 г. составил 18,97% при среднегодовом темпе прироста 1,72%. Показатель одногодичной смертности, т.е. наступления смерти по причине прогрессирования злокачественного новообразования предстательной железы в течение одного года с момента установления диагноза РПЖ, также заметно снизился в течение последнего десятилетия (Состояние онкологической помощи населению России в 2016 году. Под редакцией А.Д. Каприна, В.В. Старинского, Г.В. Петровой. Москва, 2017). В 2006 г. в течение одного года после диагностирования РПЖ умерло 17,2% больных, а в 2016 г. - 7,9%, что, вероятнее всего, связано с увеличением числа локализованных опухолей на момент установления диагноза, а также с появлением и применением новых и более эффективных лекарственных препаратов для лечения больных РПЖ с отдаленными метастазами и повышением качества проводимой терапии и наблюдения за больными данной категории. Таким образом, РПЖ является одной из наиболее важных и актуальных проблем в онкологи по причине продолжающегося роста заболеваемости и смертности от данной патологии.
Радикальная простатэктомия (далее - РПЭ) является основным методом лечения больных РПЖ наряду с лучевой и гормонолучевой терапией. Основными преимуществами РПЭ являются удаление предстательной железы, семенных пузырьков и окружающих тканей, а также возможность выполнения тазовой лимфаденэктомии (далее - ТЛАЭ), сохранения функции удержания мочи и эрекции, когда это возможно с онкологических позиций. Плановое патоморфологическое исследование операционного материала дает возможность точного стадирования опухолевого процесса (pTNM), что позволяет выработать наиболее рациональную тактику лечения у конкретного больного. К потенциальным недостаткам хирургического лечения относятся наличие анестезиологических рисков, необходимость госпитализации и восстановительный период, возможность развития различных послеоперационных осложнений, вероятность выявления положительного хирургического края при неправильной технике выполнения операции, а также развитие функциональных нарушений после операции (недержание мочи, эректильная дисфункция). Частота осложнений и выявления позитивного хирургического края в большей степени зависит от опыта хирурга, выполняющего операцию. При выборе хирургического метода лечения также важно помнить, что наличие выраженной сопутствующей патологии увеличивает анестезиологические риски и повышает смертность от неонкологических причин. В данной ситуации крайне важной является оценка и расчет предполагаемой продолжительности жизни для выбора хирургической или лучевой стратегии лечения. Рандомизированные многоцентровые клинические исследования подтвердили, что РПЭ улучшает общую выживаемость и увеличивает время до развития отдаленных осложнений по сравнению с динамическим наблюдением, а у ряда больных позволяет достичь излечения. В любом случае, решение об окончательном варианте лечения у каждого больного должно приниматься на консилиуме с участием врачей радиотерапевтов, хирургов онкологов и химиотерапевтов (мультидисциплинарный подход). Больной в обязательном порядке должен быть информирован обо всех преимуществах и потенциальных рисках каждого из методов лечения.
Выполнение тазовой лимфаденэктомии (далее - ТЛАЭ) необходимо у всех больных РПЖ промежуточного или высокого риска, которым предстоит хирургическое лечение, с учетом наличия риска лимфогенного метастазирования более 5%. Расширенная ТЛАЭ обладает достоверно большей диагностической эффективностью при оценке состояния тазовых ЛУ по сравнению со стандартной ТЛАЭ. Кроме того, расширенная ТЛАЭ, по данным ряда авторов, играет терапевтическую роль у больных с микрометастазамив регионарных лимфоузлах. Однако, выполнение расширенной ТЛАЭ может сопровождаться увеличением риска развития интра- и послеоперационных осложнений. Одним из самых распространенных осложнений ТЛАЭ является образование лимфокист и длительная лимфорея (MuschM, KleveckaV, RoggenbuckU, KroepflD. Complications of pelvic lymphadenectomy in 1,380 patients undergoing radical retropubic prostatectomy between 1993 and 2006. JUrol 2008; 179:923-80). Существует ряд исследований, посвященных разработке и оценке эффективности методик, позволяющих уменьшить вероятность или предотвратить развитие лимфокист и длительной лимфореи.
Pietro Grande с коллегами из Урологической клиники в Люцерне (Швейцария) провели рандомизированное проспективное исследование, сравнивающее эффективность использования титановых клипс при пересечении лимфатических протоков во время расширенной ТЛАЭ и пересечение лимфопротоков с помощью биполярной коагуляции во время робот-ассистированной РПЭ (GrandeP, DiPierroGB, MordasiniLetal. Prospective Randomized Trial Comparing Titanium Clips to Bipolar Coagulation in Sealing Lymphatic Vessels During Pelvic Lymph Node Dissection at the Time of Robot-assisted Radical Prostatectomy. Eur Urol. 2017 Feb; 71(2):155-158. doi: 10.1016/j.eururo. 2016.08.006. Epub 2016 Aug 17). В исследование включили 220 больных РПЖ, которым выполнили робот-ассистированную простатэктомию с лимфаденэктомией с 2012 по 2015 годы. В зависимости от метода обработки и пересечения лимфатических протоков во время ТЛАЭ больных рандомизировали в две подгруппы. В первой группе лимфатические протоки клипировали титановыми клипсами и пересекали (n=110), а во второй - коагулировали и пересекали при помощи биполярного электроинструмента. Всем больным выполняли УЗИ малого таза на 10 и 90 день послеоперационного периода. Подавляющее число лимфокист диагностированы на 10 сутки послеоперационного периода: 95% в первой группе и 98% во второй (р=0,5). Не было достоверных различий в подгруппах по количеству выявляемых лимфокист: 47% и 48% соответственно, р=0,9. Также не получено достоверных различий в частоте возникновения клинически значимых симптомных лимфокист: 5% и 4% соответственно, р=0,7. Таким образом, авторы отмечают отсутствие влияния методики обработки лимфатических протоков во время выполнения ТЛАЭ на частоту возникновения лимфокист.
Karsch с коллегами провели исследование влияния обработки зоны лимфодиссекции гемостатическим препаратом на образование лимфокист и длительность лимфорреи в послеоперационном периоде после позадилонной РПЭ. Суммарно в исследование включили 104 больных РПЖ, которых рандомизировали в группы в зависимости от метода профилактики лимфореи: в первой группе выполняли рутинную ТЛАЭ (51 больной), во второй группе после выполнения ТЛАЭ подвздошные сосуды обрабатывали гемостатическим материалом (53 пациента). Лимфоцеле диагностировано у 26 больных в группе рутинной ТЛАЭ и у 19 больных из группы обработки гемостатическим материалом. Симптомные лимфокисты, требующие дренирования, реже выявлялись в группе с гемостатиком (2 против 4 в группе только ТЛАЭ). Длительность лимфореи после вторичного дренирования лимфокисты также значимо различалась в подгруппах. Так, в группе рутинной ТЛАЭ длительность лимфореи после дренирования лимфокисты составила 45 дней, а в группе больных, которым зону лимфаденэктомии обрабатывали гемостатическим материалом, данный показатель составил 12 дней. Авторы сделали заключение, что обработка зоны лимфодиссекции гемостатическим материалом позволяет значительно уменишить длительность лимфореи, а также снизить частоту образования клинически значимых лимфокист после РПЭ с ТЛАЭ. Ограничением данной методики является необходимость приобретения дорогостоящего гемостатического материала, т.е. увеличение финансовых затрат на операцию (Karsch JJ, Berthold М, BreulJ. Evaluation of Lymphorrhea and Incidence of Lymphoceles: 4DryField® PH in Radical Retropubic Prostatectomy. Adv Urol. 2016; 2016:2367432. doi: 10.1155/2016/2367432. Epub 2016 Jun 23).
Известен способ профилактики лимфореи после РПЭ. В конце операции осуществляют обработку раневой поверхности фибриновым клеем, который наносят на гемостатическую губку. Производят аппликацию губки на сухую раневую поверхность по границам лимфаденэктомии. Через 2-3 минуты губку удаляют и послойно ушивают рану (RU 2647620 С1).
Однако данный способ является дорогостоящим, а также повышается риск образования спаек в зоне нанесения фибриновых гемостатических материалов и формирования стриктур дистальных отделов мочеточников.
Fabrizio DalMoro и Filiberto Zattoni в 2017 году оценили влияние оригинальной методики фиксации париетальной брюшины к передней брюшной стенке (preventing lymphocele ensuring absorption transperitoneally (P.L.E.A.T.)) после робот-ассистированной РПЭ на образование лимфокист (MoroFD, ZattoniF. P.L.E.A.T.-Preventing Lymphocele Ensuring Absorption Transperitoneally: ARobotic Technique. UROLOGY 110: 244-247, 2017). Методика заключается в фиксации париетальной брюшины к волокнам прямых мышц живота в надлобковой области, таким образом, обтураторные ямки малого таза свободно сообщаются с брюшной полостью, что позволяет лимфе реабсорбироваться брюшиной. Проанализировано 195 больных, прооперированных по «стандартной» методике и 176 больных, которым выполняли фиксацию брюшины по оригинальной методике P.L.E.A.T. В группе «стандартной» техники в послеоперационном периоде зарегистрировано 8 клинически значимых лимфокист (4,1%), и только 1 больной из группы P.L.E.A.T. потребовал лечебных мероприятий по поводу лимфокисты (р=0,039). Не было отмечено осложнений, связанных с методикой фиксации брюшины P.L.E.A.T. Таким образом, авторы делают вывод, что разработанная методика является простой в применении и дешевой технологией, позволяющей значимо снизить частоту возникновения симптомных лимфокист у больных РПЖ после робот-ассистированной РПЭ с ТЛАЭ.
Однако, недостатком данной методики является риск перекрута петли кишки и развитие кишечной непроходимости.
Задачей данного изобретения является снижение длительности лимфореи и вероятность образования клинически значимых лимфокист.
Указанная технические и лечебные результаты при осуществлении изобретения достигаются за счет того, что также как и в известном способе выполняют радикальную позадилонную простатэктомию с расширенной ТЛАЭ.
Особенность заявленного способа заключается в том, что после удаления предстательной железы с семенными пузырьками, тазовой клетчатки с лимфатическими узлами и формирования везикоуретрального анастомоза, париетальную брюшину вытягивают и рассекают париетальный листок при помощи монополярного коагулятора по переходной складке и дистальным частям латеральных каналов, после чего лимфа из полости малого таза перераспределяется в брюшную полость и реабсорбируется брюшиной, далее полость малого таза справа и слева дренируют, рану послойно ушивают
Фиг. 1 - Вид операционного поля после формирования везикоуретрального анастомоза.
Фиг. 2 - Вид операционного поля после формирования везикоуретрального анастомоза; натянута париетальная брюшина.
Фиг. 3 - Вид операционного поля после формирования везикоуретрального анастомоза. При помощи монополярного коагулятора рассекают натянутую париетальную брюшину.
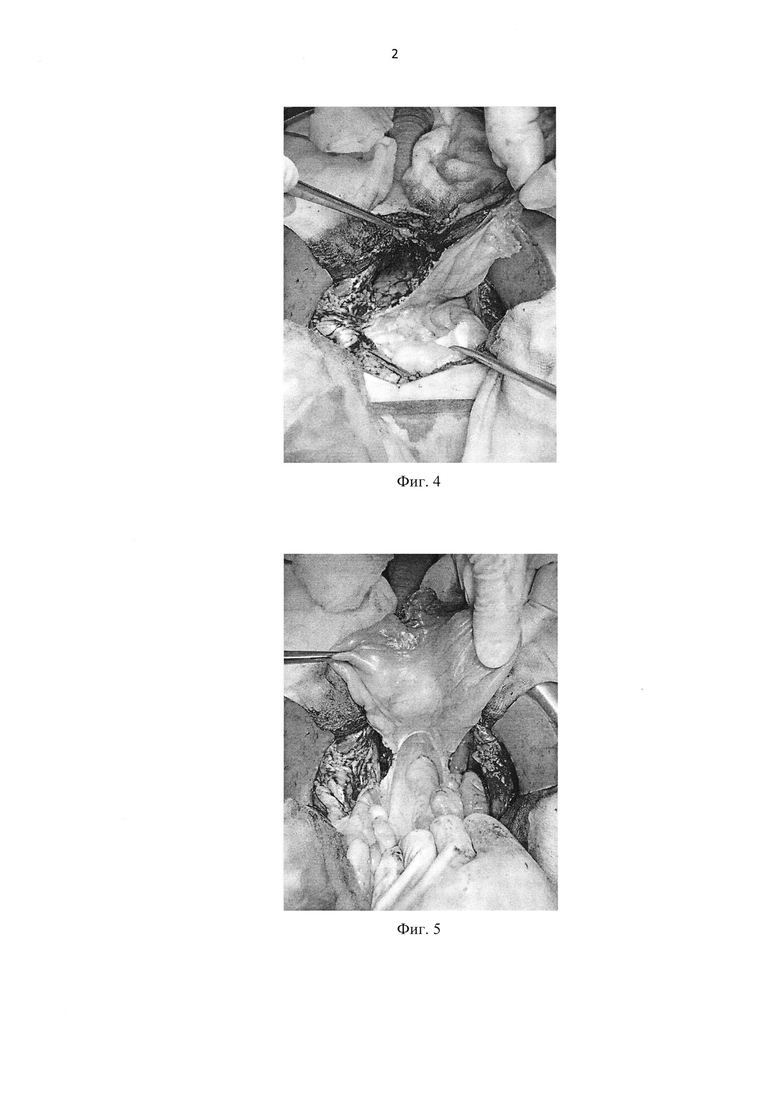
Фиг. 4 - Рассечение брюшины по левому латеральному каналу.
Фиг. 5 - Окончательный вид после широкого рассечения париетальной брюшины.
Способ осуществляют следующим образом.
Выполняют радикальную позадилонную простатэктомию с расширенной ТЛАЭ по стандартной методике (Фиг. 1).
После формирования везикоуретрального анастомоза и проверки последнего на герметичность, париетальную брюшину вытягивают (Фиг. 2) и при помощи монополярного коагулятора выполняют рассечение париетального листка брюшины (Фиг. 3) по переходной складке и дистальным частям латеральных каналов (Фиг. 4) таким образом, чтобы полость малого таза могла свободно сообщаться с брюшной полостью (Фиг. 5). После чего лимфа из полости малого таза перераспределяется в брюшную полость и реабсорбируется с брюшиной. Затем в полость малого таза справа и слева устанавливают дренажи, рану послойно ушивают.
Данный способ позволит снизить длительность лимфореи и вероятность образования лимфокист.
В отделении онкоурологии МНИОИ им. П.А. Герцена - филиал ФГБУ «НМИЦ радиологии» Минздрава России проведен ретроспективный анализ базы данных, включившей 59 больных РПЖ, которым в 2017 г. была выполнена радикальная простатэктомия с расширенной ТЛАЭ. 37 больным (62,7%) выполнялась стандартная ТЛАЭ, соответственно в 22 (37,3%) случаях дополнительно выполнялась лапаротомия. Методика заключается в рассечении париетальной брюшины выше переходной складки с целью обеспечения возможности реабсорбции лимфы из полости малого таза. Характеристики больных представлены в таблице:

В группе больных, которым выполняли ТЛАЭ без лапаротомии в послеоперационном периоде по данным УЗИ у 8 (21,6%) были выявлены лимфокисты, в 5 случаях выполнили дренирование лимфокист под контролем УЗИ, в 2 случаях выполняли пункцию лимфокисты и эвакуацию содержимого, один пациент оставался под наблюдением, при контрольном обследовании отмечено уменьшение объема и организация лимфокисты. В группе ТЛАЭ с лапаротомией только у одного больного (4,5%) в послеоперационном периоде диагностирована лимфокиста, по поводу чего выполнили дренирование под контролем УЗИ. Таким образом, частота выявления клинически значимых лимфокист в раннем послеоперационном периоде была достоверно ниже в группе больных, которым после ТЛАЭ выполняли лапаротомию (р=0,0026). В группе больных без лапаротомии средняя длительность лимфореи составила 9,1±6 дней (3 - 60 дней, медиана 6 дней); медиана удаления первого дренажа из полости малого таза составила 4 дня (5,4±9,1), медиана удаления второго дренажа - 6 дней (9,7±10,7 дней). В группе ТЛАЭ с лапаротомией средняя длительность лимфореи составила 4,3 6±1,4 дней (2-7 дней, медиана 4,0 дня). При этом первый дренаж из малого таза в среднем удаляли на 2 сутки (2,5±1 день), второй дренаж на 4 сутки (4,4±1,4 дня). При статистическом анализе различия оказались достоверными (р=0,027).
Клинический пример выполнения предлагаемого способа.
Больной К. 62 лет, клинический диагноз - рак предстательной железы III ст. cT3aNoMo. Сопутствующая патология: артериальная гипертензия IIcт., 2 ст., остеохондроз поясничного отдела позвоночника. По данным комплексного обследования, уровень ПСА составил 14,7 нг/мл, объем предстательной железы 53 см3, в обеих долях визуализируются гипоэхогенные зоны с признаками инвазии за капсулу железы по данным трансректального ультразвукового исследования. Другой очаговой патологии не выявлено. При комплексном обследовании данных за наличие регионарных или отдаленных лимфогенных метастазов не получено. При гистологическом исследовании биопсийного материала верифицирована ацинарнаяа денокарцинома предстательной железы 7(3+4) баллов по Глисону в 5 фрагментах из 6 в правой доле и 4 фрагментах из 6 в левой доле, опухоль занимает до 50% площади биоптатов. На консилиуме с участием хирурга онкоуролога, радиотерапевта и химиотерапевта больному предложены варианты лечения (лучевая терапия или хирургическое лечение), пациент отдал предпочтение хирургическому методу. В отделении онкоурологии МНИОИ им. П.А. Герцена выполнена позадилонная РПЭ с расширенной ТЛАЭ по стандартной методике, дополненная профилактической лапаротомией по предложенной методике. После удаления препарата и формирования везикоуретрального анастомоза (Фиг. 1), париетальную брюшину вытянули (Фиг. 2) и при помощи монополярного коагулятора выполнили рассечение париетального листка брюшины (Фиг. 3) по переходной складке и дистальным частям латеральных каналов (Фиг. 4) таким образом, чтобы полость малого таза свободно сообщалась с брюшной полостью (Фиг. 5). Полость малого таза справа и слева дренировали. Рану ушивали послойно.
Послеоперационный период протекал без осложнений. Проводилась антибактериальная, инфузионная, симптоматическая терапия, профилактика тромбоза и тромбоэмболических осложнений. Страховые дренажи из полости малого таза удалены на 2 и 3 сутки. На 7 сутки после операции выполняли цистографию с целью оценки герметичности везикоуретрального анастомоза путем введения в мочевой пузырь 20 мл. водорастворимого контрастного вещества и 100 мл. стерильного физиологического раствора, при данном исследовании выхода контраста за пределы анастомоза не выявлено. При контрольном УЗИ малого таза на 8 сутки послеоперационного периода свободной жидкости и отграниченных жидкостных скоплений в полости малого таза не выявлено. Уретральный катетер удален на 7 сутки после операции, восстановлено самостоятельное мочеиспускание. В первые сутки после удаления уретрального катетера пациент отмечал непроизвольное подтекание мочи, по поводу чего требовалось применение 2 прокладок в сутки. Пациент выписан на 8 сутки после операции. По данным планового гистологического исследования в обеих долях предстательной железы выявлена ацинарная аденокарцинома 7(3+4) баллов по Глисону с инвазией за капсулу железы, семенные пузырьки интактны, в 29 исследованных тазовых лимфоузлах метастазов не выявлено, хирургический край резекции, а также дистальный и проксимальный края - без опухолевого роста. С учетом данных планового гистологического исследования, объема и радикального характера проведенного хирургического лечения, больной оставлен под динамическое наблюдение. В течение двух недель после удаления уретрального катетера пациенту требовалось применение 2-3 прокладок в сутки.
По прошествии 6 недель после операции пациент отмечал полное удержание мочи. Срок наблюдения за данным пациентом составил 8 месяцев, за этот период пациент не предъявлял жалобы на затрудненное мочеиспускание, а также не нуждался в применении прокладок. Уровень ПСА составлял 0,0-0,009 нг/мл, по данным ТРУЗИ - без признаков рецидива заболевания.
Разработанный способ прост в исполнении и позволяет существенно снизить риск развития длительной лимфореи и образования лимфокист, уменьшает длительность госпитализации и затраты на лечебные манипуляции, в том числе пункции и дренирование лимфокист.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ профилактики развития лимфатических кист после радикальной простатэктомии с тазовой лимфаденэктомией | 2020 |
|
RU2744352C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ РАКОМ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ С ЛИМФОГЕННЫМ ПРОГРЕССИРОВАНИЕМ ПОСЛЕ РАДИКАЛЬНЫХ МЕТОДОВ ТЕРАПИИ | 2017 |
|
RU2681139C2 |
| Способ профилактики лимфореи после радикальной простатэктомии | 2017 |
|
RU2647620C1 |
| Способ оперативного лечения повреждения прямой кишки в ходе выполнения радикальной простатэктомии | 2020 |
|
RU2733034C1 |
| Способ прогнозирования риска развития лимфогенных осложнений после радикальной простатэктомии с тазовой лимфаденэктомией | 2021 |
|
RU2752949C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ К ВЫПОЛНЕНИЮ РАДИКАЛЬНОЙ ПРОСТАТЭКТОМИИ ПРИ РАКЕ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ | 2014 |
|
RU2549020C1 |
| Способ профилактики лимфоцеле при робот-ассистированной простатэктомии с тазовой лимфаденэктомией | 2023 |
|
RU2817487C1 |
| Способ профилактики несостоятельности уретровезикального анастомоза и недержания мочи после радикальной простатэктомии | 2020 |
|
RU2733694C1 |
| СПОСОБ РАДИКАЛЬНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЛОКАЛИЗОВАННОГО РАКА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ | 2006 |
|
RU2305505C1 |
| СПОСОБ ПРОФИЛАКТИКИ НЕДЕРЖАНИЯ МОЧИ ПОСЛЕ РАДИКАЛЬНОЙ ПРОСТАТЭКТОМИИ | 2010 |
|
RU2434586C1 |

Изобретение относится к медицине, а именно к онкологии, и может быть применимо для профилактики лимфореи и лимфокист у больных раком предстательной железы после хирургического лечения. Удаляют предстательную железу с семенными пузырьками, тазовую клетчатку с лимфатическими узлами, формируют везикоуретральный анастомоз. Париетальную брюшину вытягивают и рассекают париетальный листок при помощи монополярного коагулятора по переходной складке и дистальным частям латеральных каналов. Полость малого таза справа и слева дренируют. Рану послойно ушивают. 5 ил., 1 табл., 1 пр.
Способ профилактики лимфореи и лимфокист у больных раком предстательной железы после хирургического лечения, включающий выполнение радикальной позадилонной простатэктомии с расширенной тазовой лимфаденэктомией, отличающийся тем, что после удаления предстательной железы с семенными пузырьками, тазовой клетчатки с лимфатическими узлами и формирования везикоуретрального анастомоза париетальную брюшину вытягивают и рассекают париетальный листок при помощи монополярного коагулятора по переходной складке и дистальным частям латеральных каналов, после чего лимфа из полости малого таза перераспределяется в брюшную полость и реабсорбируется брюшиной, далее полость малого таза справа и слева дренируют, рану послойно ушивают.
| FABRIZIO DAL MORO et al | |||
| P.L.E.A.T | |||
| - Preventing Lymphocele Ensuring Absorption Transperitoneally: A Robotic Technique | |||
| Urology, 2017, 110, 244-247 | |||
| СПОСОБ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ОСЛОЖНЕНИЙ | 2009 |
|
RU2414174C1 |
| Аппарат для проектирования с прозрачных или непрозрачных лент | 1927 |
|
SU15634A1 |
| АЛЕКСЕЕВ Б.Я | |||
| и др | |||
| Клинические рекомендации по диагностике и лечению рака предстательной железы | |||
| М., 2014, с | |||
| Прибор для нагревания перетягиваемых бандажей подвижного состава | 1917 |
|
SU15A1 |
Авторы
Даты
2018-12-13—Публикация
2018-03-28—Подача