Изобретение относится к области медицины, а именно к гинекологии. Миома матки является наиболее распространенным заболеванием среди женщин репродуктивного (30%), особенно перименопаузального (40%) возраста (Аганезова, Н.В. Современные возможности лекарственной терапии миомы матки / Н.В. Аганезова // Журнал акушерства и женских болезней. - 2016. - Т. LXV, Вып. 3. - С. 79-83). Установлено, что 70% операций в гинекологическом стационаре выполняется по поводу миомы матки, при этом гистерэктомия является наиболее распространенным объемом оперативного вмешательства (Сохранить, нельзя удалять / К.В. Пучков, Н.М. Подзолкова, B.В. Коренная, К.М. Кайибханова // Status praesens. - 2015. - №4. - С. 95-102). В последние два десятилетия прослеживается отчетливая тенденция к «омоложению» лейомиомы, это требует актуализации лечебной тактики с целью сохранения детородного органа у молодых женщин (Фаткуллин, М.Ф. Применение антипрогестинов для профилактики рецидивов после консервативной миомэктомии / М.Ф. Фаткуллин // Акушерство и гинекология. - 2011. - №1. - С. 101-104).
Регрессионные методы лечения, широко применяемые последнее десятилетие, могли бы позволить сократить количество гистерэктомий, но их использование ограничено отсутствием возможности морфологического исследования, а именно определения морфологического типа миоматозного узла (Агеев, М.Б. Эффективность методов органосохраняющего лечения миомы матки / М.Б. Агеев, И.С. Сидорова // Врач-аспирант. - 2017. - Т. 82, №3. - C. 4-9.). В настоящее время принято выделять простую миому, характеризующуюся низкой степенью пролиферативной клеточной активностью в узлах, как правило, единичных, с медленным ростом и редкими рецидивами заболевания. Пролиферирующая миома отличается быстрым, прогрессивным ростом, высокой степенью клеточной пролиферативной активности, множественным характером узлов и склонностью к рецидивированию (Сидорова, И. С. Миома матки (современные проблемы этиологии, патогенеза, диагностики и лечения) / И.С. Сидорова. - М.: МИА, 2003. - 256 с.). Для определения морфологических вариантов миомы матки применяется гистологическое и иммуногистохимическое исследование операционного материала. С целью дооперационной диагностики широко используется УЗ метод исследования. Преобладание соединительнотканных элементов и скудный кровоток по данным УЗИ и допплерометрии характерны для простых узлов. В этом случае патогенетически обоснованным методом регрессионного лечения выступает абляция узлов фокусированным ультразвуком под контролем магнитно-резонансной томографии (Батарина, О.И. Лечение «типичной» миомы матки методом деструкции фокусированным ультразвуком: автореф. дис. … канд. мед. наук / О. И. Батарина. - М., 2013. - 21 с.). В свою очередь, характерной особенностью пролиферирующей миомы является чрезвычайная чувствительных к транзиторной ишемии за счет активного кровоснабжения узлов. В этом случае, методом выбора регрессионных способов лечения будет эмболизация маточных артерий (ЭМА) (Therapeutic management of uterine fibroid tumors: updated French guidelines / H. Marret, X. Fritel, L. Ouldamer [et al.] // Eur Obstet Gynecol Reprod Biol. - 2012. - Vol. 65, №2. - P. 156-164.). Известно, что УЗИ является операторозависимым методом диагностики, а клинический метод, не принимается во внимание. В свою очередь, попытки использовать иммуннологические показатели для неинвазивной верификации мор-фотипа узла, предпринимались многими авторами.
Известен способ неинвазивной диагностики быстрого роста миомы матки, основанного на определении в периферической крови относительного содержания CD38+ лимфоцитов. При относительном содержании лимфоцитов равных или больших 23%, прогнозируют быстрый рост миомы матки в течение года (Способ прогнозирования роста лейомиомы матки: патент на изобретение RU №2236684, G01N 33/577, G01N 33/53, Бюл. №26, 20.09.2004 Л.В. Посисеева, А.И. Малышкина, Н.Ю. Сотникова и др.; заявитель и патентообладатель ГБОУ ВПО Ивановская государственная медицинская академия Минздрава России).
Недостатком способа является использование лишь одного параметра, отличающегося крайней вариабельностью. Так, на содержание количества лимфоцитов имеют влияние различные факторы: прием алкоголя, углеводистой пищи, табакокурение и стрессы. К тому же, количество лимфоцитов зависит от фазы менструального цикла, перед менструацией содержание клеток закономерно увеличивается. В связи с этим, относительное количество лимфоцитов является весьма субъективным показателем, чтобы использовать его в качестве самостоятельного показателя. Кроме того, показатели лимфоцитов характеризуют не только клеточный иммунитет, как основной регулятор опухолевого роста, но и гуморальный, связанный с выработкой антител на вирусные, бактериальные и протозойные инфекции. Поэтому учесть все возможные причины, оказывающие влияющие на данный параметр и основывать на нем объективную оценку не представляется возможным.
Известен способ прогноза характера миоматозных узлов и степени поражения матки, основанный на определении генотипа рецептора фактора некроза опухоли, по выделенной из периферической венозной крови ДНК, объема матки и размеров узлов. При выявлении генотипов +36 GG и +36 AG TNFR1 - прогнозируется наименьшая степень поражения матки, при выявлении генотипа +36 A A TNFR1 - прогнозируется наибольшая степень поражения матки (Способ прогнозирования характера поражения матки миома-тозными узлами: патент на изобретение РФ - №2453850, G01N 33/53, С12Q 1/68, Бюл. №17, 20.06.2012 г. М.И. Чурносов, О.Б. Алтухова, Ю.В. Колесников; заявитель и патентообладатель Белгородский государственный национальный исследовательский университет).
Проведение данного генетического исследования выполняется с использованием специального, дорогостоящего оборудования, метод трудоемок и имеет высокую себестоимость, поэтому его применение в рутинном исследовании не представляется возможным.
Наиболее близким является способ диагностики морфотипа лейомиомы матки (непролиферирующей, пролиферирующей, с неясным морфологическим строением) на основании иммунологического исследования (TNF-α, CD4+ лимфоцитов, CD8+, НСТ-теста), определения общей комплементарной активности крови и общего анализа крови. На основании полученных данных, вычисляют индекс Y по формуле, и при значении Y меньше 4,6 прогнозируют непролиферирующий вариант миомы матки, при Y больше 6,8 - пролиферирующий вариант миомы матки, при Y от 4,6 до 6,8 - прогноз является неопределенным, что требует дополнительного использования анамнестических и клинических критериев (Способ диагностики морфологических типов лейомиомы матки: / Т.Е. Вызова, О.Ю. Севостьянова, И.А. Газиева, Н.Р. Шабунина-Басок, С.В. Слабинский; заявитель и патентообладатель ФГУ "Уральский научно - исследовательский ин-т охраны материнства и младенчества". Патент RU №2400757, G01N 33/53, опубл. Бюл. №27, 27.09.2010).
Для оценки данных тестов (CD4+ лимфоцитов, CD8+, НСТ - тест) необходим опытный специалист клинический иммунолог, без которого результаты могут быть субъективными и не отражать адекватного состояния иммунной системы. Кроме того, показатели TNF-чрезвычайно нестабильны и имеют широкий вариативный разброс референсных значений в зависимости от места проживания, особенностей питания и других факторов внешней среды.
Назначением данного изобретения является создание способа для эффективного прогнозирования вероятности развития пролиферирующей или простой миомы матки за счет использования большего количества клинико-анамнестических данных, а также их сочетаний и маркеров, просчитанных в числовом эквиваленте по мере увеличения их значимости.
Назначение изобретения достигается способом прогнозирования вероятности развития пролиферирующей миомы матки, включающим забор крови и иммунологическое исследование. Проводят сбор анамнестических данных и устанавливают прогностические факторы. При сборе анамнестических данных выявляют: отсутствие родов, наличие абортов, операций на матке, выскабливаний стенок полости матки при сопутствующем аденомиозе, наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия, наличие атипично расположенных миоматозных узлов с нарушением кровоснабжения в них. В сыворотке крови определяют уровень ин-терлейкина-6 (ИЛ-6) и уровень ассоциированного с беременностью альфа-2-гликопротеина (АБГ) в сочетании с оценкой кровоснабжения миоматозных узлов. Затем устанавливают скрининговые баллы (СБ) для каждого фактора, а именно: в системе наличие абортов, при маркере есть аборты, устанавливают СБ, равным (+8), при маркере нет абортов, устанавливают СБ, равным (0), в системе наличия операции на матке, при маркере есть операции на матке, устанавливают СБ равным (+12), при маркере нет операций на матке, устанавливают СБ, равным (0), в системе наличие родов, при маркере есть роды, устанавливают СБ равным (0), при маркере нет родов устанавливают СБ, равным (+5), в системе наличие выскабливаний стенок полости матки при сопутствующем аденомиозе, при маркере наличие выскабливаний стенок полости матки при сопутствующем аденомиозе, устанавливают СБ, равным (0), при маркере наличие выскабливаний стенок полости матки в отсутствии сопутствующего аденомиоза, устанавливают СБ, равным (+10), в системе наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия, при маркере наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия, устанавливают СБ, равным (0), при маркере наличие у женщины заболеваний щитовидной железы в отсутствии гиперплазии эндометрия, устанавливают СБ, равным (+11), в системе атипично расположенные миоматозные узлы с оценкой их кровоснабжения, при маркере атипично расположенные миоматозные узлы с нарушением кровоснабжения, устанавливают СБ, равным (+8), при маркере атипично расположенные миоматозные узлы, без нарушения кровоснабжения, устанавливают СБ, равным (0), в системе уровень АБГ с оценкой кровоснабжения миоматозных узлов, при маркере уровень АБГ менее 0,017 г/л и наличии нарушения кровоснабжения в узлах, устанавливают СБ, равным (+15), при маркере уровень АБГ менее 0,017 г/л в отсутствии нарушения кровоснабжения в узлах, устанавливают СБ, равным (0), в системе уровень ИЛ-6 с оценкой кровоснабжения узлов, при маркере уровень ИЛ-6 более 3,9 пг/мл и наличии нарушения кровоснабжения миоматозных узлов, устанавливают СБ, равным (+21), при маркере уровень ИЛ-6 более 3,9 пг/мл в отсутствии нарушения кровоснабжения миоматозных узлов, устанавливают СБ, равным (0). Полученные баллы суммируют и при значении суммы скрининговых баллов более (+20) прогнозируют пролиферирующую миому матки, при (+20) и менее прогнозируют простую миому матки.
Новизна способа:
1. Дополнительно установлены факторы риска развития пролиферирующей миомы матки для повышения эффективности прогнозирования, увеличено количество используемых новых маркеров: аборт в анамнезе, операции на матке, отсутствие родов в анамнезе.
2. Выявлены факторы риска развития пролиферирующей миомы матки, имеющих значение только в сочетанных вариантах: атипичного расположения миоматозных узлов с нарушением кровоснабжения в них, наличие уровня АБГ менее 0,017 г/л с нарушением кровоснабжения в миоматозных узлах, уровня ИЛ-6 более 3,9 пг/мл с нарушением кровоснабжения в миоматозных узлах, выскабливание стенок полости матки в анамнезе при отсутствии в аденомиоза у больной, наличие заболеваний щитовидной железы при отсутствии гиперплазии эндометрия.
3. Получены скрининговые баллы риска развития простой и пролиферирующей миомы матки.
Совокупность существенных признаков изобретения позволяет получить новый эффект, заключающийся в повышении эффективности неинвазивного определения морфологического типа миомы, а именно пролиферирующей и простой миомы матки. Это позволяет прогнозировать течение патологического процесса и выбирать патогенетически обоснованные регрессионные методы лечения у женщин, желающих сохранить менструальную функцию.
В основу изобретения положены результаты обследования и лечения 284 женщин с диагностированной миомой, из них в 32,4% (92/284) случаев была пролиферирующая миома, и в 67,6% (192/284) случаев - простая.
Уровни интерлейкина-6 (ИЛ-6) в сыворотке крови определялись методом твердофазного иммуноферментного анализа (ИФА) с использование коммерческих тест систем. Содержание АБГ в сыворотке крови определялось методом количественного ракетного иммуноэлектрофореза с использованием моноспецифических антисывороток против данных белков.
Комплекс обследования наряду с клинико-анамнестическими методами исследования включал УЗИ и допплерометрию.
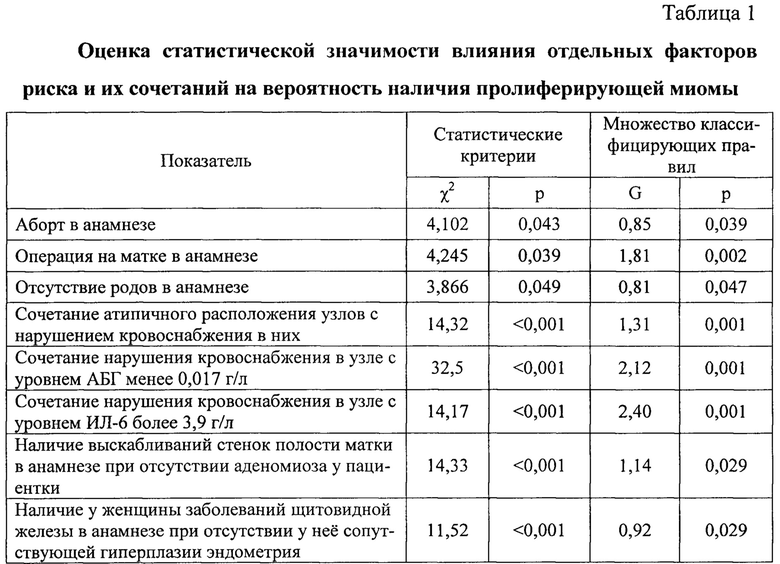
Всего проанализировано 63 фактора, в таблице 1 приведены оценки статистической значимости влияния отдельных факторов на результаты, полученные с помощью статистических критериев и с помощью индекса Джини, рассчитанные на обучающем множестве. Для количественных показателей проводилась проверка влияния как переменной в целом, так и отдельных категорий.
Таким образом, нами установлено, что значимыми факторами риска развития пролиферирующей миомы матки являются: наличие в анамнезе аборта и операций на матке, отсутствие родов, наличие атипичного расположения узла с нарушением кровообращения в нем, сочетание нарушения кровоснабжения в узле с уровнем АБГ менее 0,017 г/л, сочетание нарушения кровоснабжения в узле с уровнем ИЛ-6 более 3,9 г/л, наличие выскабливаний стенок полости матки в анамнезе при отсутствии аденомиоза у пациентки, наличие у женщины заболеваний щитовидной железы в анамнезе при отсутствии у нее сопутствующей гиперплазии эндометрия. Число влияющих факторов 8 соответствует максимально допустимому числу анализируемых признаков для построения модели.
* - в одной или более ячеек ожидаемая частота менее 5, применялся точный критерий Фишера.
Для применения разработанной модели на практике на ее основе была разработана балльная шкала определения морфологического типа узлов миомы простой и пролиферирующей, рассчитанная на основании полученных коэффициентов итогового уравнения логистической регрессии.
В качестве критерия, определяющего возможность классификации с помощью построенной модели, использовался критерий Колмогорова-Смирнова (D=l,50, df=8, р=0,022). Итоговое уравнение модели прогноза пролиферации миомы выглядит следующим образом:
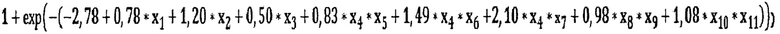
где р - Вероятность пролиферации миомы;
x1 - Аборт в анамнезе (1 - есть, 0 - нет);
х2 - Операция на матке в анамнезе (1 - есть, 0 - нет);
х3 - Отсутствие родов в анамнезе (1 - родов не было, 0 - были);
х4 - Наличие нарушения кровоснабжения миоматозного узла (1 - нарушения есть, 0 - нет);
х5 - Атипичное расположение узлов (1 - расположение атипическое, 0 - другое);
x6 - Уровень АБГ менее 0,017 г/л (1 - менее 0,017 г/л, 0 - более);
х7 - Уровень ИЛ-6 более 3,9 пг/мл (1 - более 3,9 пг/мл, 0 - менее);
х8 - Наличие выскабливаний стенок полости матки в анамнезе (1 - есть, 0 - нет);
х9 - Отсутствие у женщины аденомиоза (1 - отсутствует, 0 - есть);
x10 - Наличие заболеваний щитовидной железы (1 - есть, 0 - нет);
x11 - Отсутствие у женщины гиперплазии эндометрия (1 - отсутствует, 0 - есть);
Скрининговые баллы для каждого фактора риска приведены в таблице 2.
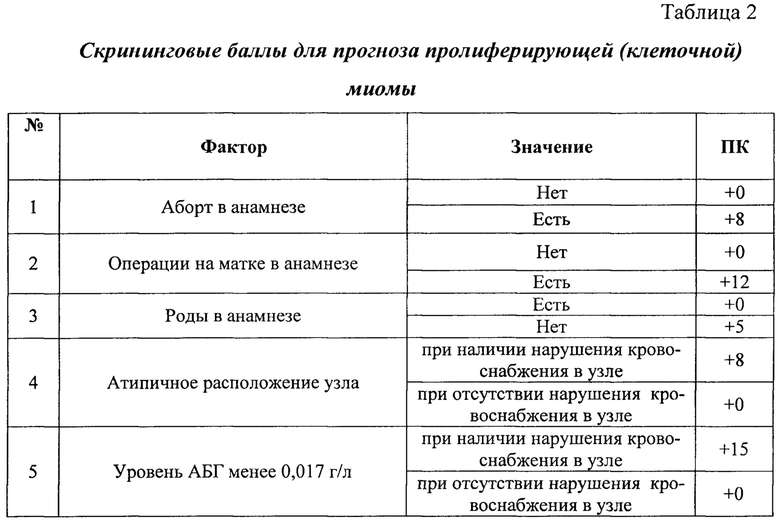

Для каждой конкретной женщины определяли наличие приведенных в таблице факторов риска. За каждый обнаруженный фактор присваивали соответствующий ему скрининговый балл и определяли сумму всех присвоенных баллов.
Далее была определена пороговая сумма баллов. Оптимальной пороговой точкой отсечения, найденной с помощью J-статистики Юдена, является точка 21 где J=0,479.
Таким образом, если сумма баллов по всем факторам риска, которые выявлены у женщины с базовым баллом более 20 баллов (не включительно), то с вероятностью 70% миома у нее будет пролиферирующей, а если 20 баллов и мене - простой.
Точность способа (доля верно выявленных случаев) составляла 78%. Чувствительность модели - способность предсказывать наличие пролиферирующей миомы (характеризуется долей женщин со скрининговым баллом выше порогового среди всех женщин с пролиферирующей миомой) составила 76%. Специфичность модели - способность предсказывать отсутствие пролиферирующей миомы (характеризуется долей женщин со скрининговым баллом ниже порогового среди всех женщин без пролиферирующей миомы) составила 79%.
Способ осуществляется следующим образом.
У женщин с миомой матки при сборе анамнеза заболевания устанавливают наличие прогностических маркеров - наличие аборта и оперативных вмешательств на матке в анамнезе, отсутствие родов. При выполнении УЗИ и допплерографии устанавливают расположение узла (типичное, атипичное) и наличие кровообращения в нем (наличие полноценного кровообращения или нарушенного). Выполняют забор венозной крови из локтевой вены в пластмассовые пробирки, не содержащие антикоагулянт в количестве 5 мл. Сыворотку крови получали путем центрифугирования в течение 30 минут при 3000 оборотах минуту. Затем выполняют исследование сывороточного содержания интерлейкина-6 методом твердофазного иммуноферментного анализа (ИФА) и ассоциированного с беременностью альфа-2-гликопротеина методом количественного ракетного иммуноэлектрофореза с использованием моноспецифических антисывороток против данных белков.
Затем устанавливают скининговые баллы для каждого фактора в соответствии с таблицей 2, а именно: в системе наличие абортов, при маркере есть аборты, устанавливают СБ, равным (+8), при маркере нет абортов, устанавливают СБ, равным (0), в системе наличия операции на матке, при маркере есть операции на матке, устанавливают СБ равным (+12), при маркере нет операций на матке, устанавливают СБ, равным (0), в системе наличие родов, при маркере есть роды, устанавливают СБ равным (0), при маркере нет родов устанавливают СБ, равным (+5), в системе наличие выскабливаний стенок полости матки при сопутствующем аденомиозе, при маркере наличие выскабливаний стенок полости матки при сопутствующем аденомиозе, устанавливают СБ, равным (0), при маркере наличие выскабливаний стенок полости матки в отсутствии сопутствующего аденомиоза, устанавливают СБ, равным (+10), в системе наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия, при маркере наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия, устанавливают СБ, равным (0), при маркере наличие у женщины заболеваний щитовидной железы в отсутствии гиперплазии эндометрия, устанавливают СБ, равным (+11), в системе атипично расположенные миоматозные узлы с оценкой их кровоснабжения, при маркере атипично расположенные миоматозные узлы с нарушением кровоснабжения, устанавливают СБ, равным (+8), при маркере атипично расположенные миоматозные узлы, без нарушения кровоснабжения, устанавливают СБ, равным (0), в системе уровень АБГ с оценкой кровоснабжения миоматозных узлов, при маркере уровень АБГ менее 0,017 г/л и наличии нарушения кровоснабжения в узлах, устанавливают СБ, равным (+15), при маркере уровень АБГ менее 0,017 г/л в отсутствии нарушения кровоснабжения в узлах, устанавливают СБ, равным (0), в системе уровень ИЛ-6 с оценкой кровоснабжения узлов, при маркере уровень ИЛ-6 более 3,9 пг/мл и наличии нарушения кровоснабжения миоматозных узлов, устанавливают СД, равным (+21), при маркере уровень ИЛ-6 более 3,9 пг/мл в отсутствии нарушения кровоснабжения миоматозных узлов, устанавливают СБ, равным (0). При значении суммы скрининговых баллов более (+20) прогнозируют пролиферирующую миому матки, при (+20) и менее прогнозируют простую миому матки.
Пациенткам суммой баллов более (+20), при наличии показаний к оперативному лечению и в отсутствии репродуктивных планов, а также в случае категорического отказа женщины от оперативного лечения или наличия противопоказаний к нему, в качестве альтернативного метода лечение предлагается выполнение ЭМА. При сумме баллов (+20) и менее определяют простой морфологический тип миомы матки. Пациенткам с такой суммой баллов, при наличии показаний к оперативному лечению и в отсутствии репродуктивных планов, а также в случае категорического отказа пациентки от оперативного вмешательства по личным соображениям или наличия противопоказаний к нему, в качестве альтернативного метода лечения предлагается выполнение абляции миоматозных узлов фокусированным ультразвуком под контролем магнитно-резонансной томографии.
Клинические примеры.
Пример 1.
Больная К. 44 лет, обратилась в женскую консультацию с жалобами на учащенное мочеиспускание для очередного планового осмотра. Из анамнеза: миома матки 9 у. н. беременности впервые выявлена 2 года назад, когда пациентке выполнялась гистероскопия, выскабливание полости матки по поводу аномального маточного кровотечения репродуктивного возраста (гистологический результат - железисто-фиброзный полип эндометрия на фоне обратного развития эндометрия). Пациентке предложено с лечебной целью введение внутриматочной системы «Мирена». От предложенного лечения пациентка отказалась. В анамнезе 2-е родов, последние роды 10 лет назад закончились кесаревым сечением (ягодичное предлежание плода), два медицинских аборта без осложнений, деторождение не планирует.
При осмотре определена миома матки размером 13-14 у. н. беременности. По данным УЗИ установлено наличие множественных миоматозных узлов (в общей сумме 8 узлов), расположенных по всей поверхности матки от 2 до 5 см в диаметре. Один из интрамурально-субсерозных узлов, до 3 см в диаметре, располагался атипично, по передней стенке матки в области перешейка, при этом меньшей окружностью межмышечно, с активным кровотоком при доплерометрии. Очагов аденомиоза не выявлено. Заключение УЗИ: Растущая, множественная интрамурально-субсерозная миома матки 13-14 у. н. беременности, атипичное расположение узла. Учитывая наличие растущей, симптомной миомы матки, большие размеры опухоли, пациентке показано оперативное лечение. От оперативного лечения пациентка категорически отказалась. Так как, репродуктивная функция женщиной выполнена, деторождение не планируется, как альтернатива хирургическому методу, возможно применение регрессионных способов лечения. Выполнено исследование сывороточного содержания интерлейкина-6 (ИЛ-6) и АБГ: содержание ИЛ-6 составило 4,2 пг/мл, АБГ 0,001 г/л. Сумма СБ составила 30 баллов: аборт в анамнезе (8 б), операция на матке в анамнезе (12 б), выскабливание полости матки при отсутствии аденомиоза (10 6). Прогнозируем высокую вероятность наличия пролиферирующей миомы матки. При отказе пациентки от оперативного лечения, методом выбора является ЭМА. Пассивное наблюдение при таком течении заболевания сопряжено с высоким риском гистерэктомии в последующем. Пациентка от предложенной тактики лечения отказалась и через 1 год обратилась в женскую консультацию вновь с жалобами на увеличение объема живота, тяжесть в поясничной области, эпизоды острой задержки мочеиспускания. При бимануальном исследовании установлено наличие миомы матки, соответствующее 19-20 недельному сроку беременности. При проведении УЗ-сканирования выявлен множественный характер узлов, два из них располагались атипично: по передней стенке с переходом на правое ребро в область перешейка, другой располагался антецервикально - 5 и 7 см с неоднородной структурой, гипоэхогенными включениями, признаками нарушения кровообращения. Полость матки деформирована миоматозным узлом, исходящим из передней стенки до 4 см в диаметре, М-эхо достигало 4 мм, в придатках матки патологии не выявлено. Вновь выполнено исследование сывороточного содержания ИЛ-6 и АБГ в крови: содержание ИЛ-6 составило 5,2 пг/мл, АБГ 0,019 г/л (0 б). Сумма СБ составила 59 баллов: аборт в анамнезе (8 б), операция на матке в анамнезе (12 б), выскабливание полости матки при отсутствии аденомиоза (10 б), содержание ИЛ-6 составило 5,2 пг/мл при наличии нарушения кровоснабжения в узлах (21 б), АБГ 0,019 г/л (0 б), атипичные узлы (перешеечное, межсвязочное расположение) с нарушением кровообращении в узлах (8 б). Пациентка после полного клинико-лабораторного обследования и предоперационной подготовки направлена в стационар и прооперирована. Выполнена тотальная гистерэктомия с маточными трубами, течение послеоперационного периода правильное, выписана на 7 сутки. Гистологическое заключение: множественная пролиферирующая миома матки, с нарушением кровообращения и некрозом в узлах.
Пример 2.
Больная К. 36 лет, обратилась в дежурный гинекологический стационар с диагнозом быстрорастущей миомы матки 12-13 у. н. беременности с выраженным болевым абдоминальным синдромом. Клиническая симптоматика характеризуется учащенным мочеиспусканием и появлением ноющей боли внизу живота в течение последних 2-х недель. Накануне обращения отмечает повышение температуры тела до 37,5°С. Из беседы с больной выяснено: впервые миома матки выявлена 1 год назад, размеры миомы составляли 7 у. н. беременности, за последний год отмечается рост опухоли до 12-13 у. н. беременности. В анамнезе: 1 медицинский аборт в сроке 7 недель беременности (без осложнений) и 2 оперативных родов: кесарево сечение в экстренном порядке (гипоксия плода) и плановое кесарево сечение в связи с рубцом на матке. С 14 лет наблюдается у эндокринолога по поводу гипотиреоза, лечится не регулярно. Репродуктивная программа выполнена, деторождение не планирует.
По параклиническим данным: лейкоцитоз до 12×1012/л, сдвиг лейкоцитарной формулы влево, ЛИИ 3,9, СОЭ 43 мм/ч. При двуручном исследовании: матка соответствует 13 недельному сроку беременности, по передней стенке определяется резко болезненный при пальпации миоматозный узел до 6-7 см в диаметре. По данным УЗИ выявлено 2 миоматозных узла, один из них расположен интрамурально, в дне матки до 8 см в диаметре, другой - до 6 см в диаметре расположен атипично - антецервикально, на широком основании, субсерозно. При выполнении допплерометрии узел в дне матки с выраженным нодулярным кровотоком, в узле расположенном антецервикально определялись гипоэхогенные локусы, что соответствовало расстройству кровообращению, наличию некроза узла. М-эхо 3 мм, в придатках матки без патологии. Заключение УЗИ: Интрамурально-субсерозная миома матки 13 у. н. беременности, атипичное расположение узла (шеечная миома) с расстройством кровообращения. Выполнено исследование сывороточного содержания ИЛ-6 и АБГ: содержание ИЛ-6 составило 6,9 пг/мл, АБГ - 0,001 г/л. Сумма СБ составляла 54 балла: аборт в анамнезе (8 б), операция на матке в анамнезе (12 б), атипичное расположение узла (шеечная миома) с нарушением кровообращения (8 б), содержание ИЛ-6 составило 2,9 пг/мл (0 б), АБГ - 0,001 г/л при нарушении кровообращении в узле (15 б), заболевания щитовидной железы при отсутствии гиперплазии эндометрия (11 б). Прогнозируем наличие пролиферирующей миомы матки. Пациентке показано оперативное лечение в плановом порядке после полного клинико-лабораторного исследования, но на данном этапе, учитывая клинику нарушения кровообращения в узле, назначена симптоматическая терапия (аналгетическая, спазмолитическая, противотромботическая, противовоспалительная). На фоне проводимого лечения в течение 24 часов отмечена положительная динамика, нормализовалась температура тела, боевой синдром, воспалительные изменения купировались на 3-й сутки и через 7 суток пациентка выписана с рекомендациями оперативного лечения в плановом порядке. Через 6 недель пациентка прооперирована в объеме лапаротомия, миомэктомия. Течение послеоперационного периода правильное. Гистологический результат: пролиферирующая миома матки с дистрофическими изменениями в узлах.
Пример 3.
Больная З., 41 год, обратилась в женскую консультацию с диагнозом: миома матки 10-11 у. н. беременности в сочетании с диффузным аденомиозом. Нарушения менструальной функции не отмечает. В анамнезе срочные роды 12 лет назад, два выкидыша в 8 и 10 недель беременности. Второй брак, планирует беременность. Миома матки впервые выявлена 10 лет назад, размеры опухоли соответствовали изначально 7 у. н. беременности, регулярно наблюдается в женской консультации. В возрасте 40 лет (1 год назад) выполнялась гистероскопия, выскабливание полости матки по поводу полипа эндометрия (гистологическое заключение: железисто-фиброзный полип эндометрия). В протоколе гистероскопического исследования имеется указание на наличие аденомиоза. При бимануальном исследовании: миома матки соответствует 10-11 недельному сроку беременности, в придатках патологии не выявлено. По данным УЗИ: по передней стенке определялся миоматозный узел до 4 см в диаметре, несколько деформирует полость матки, по задней стенке два мелких миоматозных узла до 9-10 мм. В толще передней стенки матки множественные гиперэхогенные рассеянные включения (диффузный аденомиоз II ст). При проведении допплерометрического исследования кровоток в узлах определялся крайне скудный, узлы типичного строения. М-эхо 2 мм, патологии в придатках матки не выявлено. Заключение УЗИ: миома матки 10-11 недель в сочетании с диффузным аденомиозом, центрипетальный рост узла. Учитывая наличие репродуктивных планов, миоматозного узла, деформирующего полость матки и, возможно, являющего причиной привычного невынашивания беременности, пациентке, в плане предконцепционной подготовки целесообразно выполнить миомэктомию. От предложенного оперативного вмешательства отказалась. Выполнено исследование сывороточного содержания интерлейкина-6 (ИЛ-6) и АБГ: содержание ИЛ-6 составило 1,9 пг/мл, АБГ - 0,021 г/л. Сумма СБ составляла 10 баллов: аборт в анамнезе (0 б), операция на матке в анамнезе (0 б), отсутствие родов (0 б), атипичное расположение узла (0 б), содержание АБГ - 0,011 г/л (0 б), уровень ИЛ-6 составило 2,9 пг/мл (0 б), выскабливание полости матки при наличии аденомиоза (10 б), заболевания щитовидной железы при отсутствии гиперплазии эндометрия (0 б). Прогнозируем наличие простой миомы матки. Учитывая, что пациентка отказывается от предложенного оперативного лечения, в качестве альтернативного метода предложена абляция узлов фокусированным ультразвуком под контролем магнитно-резонансной томографии. Женщина отказалась от предложенного лечения и покинула женскую консультацию. Через год, на очередном осмотре в женской консультации, выяснено, что беременность не наступила при наличии регулярной половой жизни без контрацепции и фертильности партнера. По данным УЗИ: узел на передней стенке увеличился в объеме до 5 см, узлы по задней стенке без динамики, признаки диффузного аденомиоза II ст., М-эхо 3 мм, в придатках матки патологии не выявлено. Пациентке вновь предложено оперативное лечение и получено согласие. После предоперационной подготовки и полного клинико-лабораторного исследования выполнена лапароскопия, миомэктомия. Гистологический результат: миома матки типичного строения в сочетании с аденомиозом. Пациентке составлен план прегравидарной подготовки.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВЕРОЯТНОСТИ РАЗВИТИЯ АДЕНОМИОЗА У ЖЕНЩИН С МИОМОЙ МАТКИ | 2018 |
|
RU2676050C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ НАЛИЧИЯ САРКОМЫ У ЖЕНЩИН С ПРОЛИФЕРИРУЮЩЕЙ МИОМОЙ МАТКИ | 2018 |
|
RU2682801C1 |
| Способ дифференциальной диагностики гиперплазии эндометрия и рака эндометрия | 2024 |
|
RU2829052C1 |
| Способ выбора тактики лечения миомы матки и ее сочетания с аденомиозом у женщин | 2019 |
|
RU2718267C1 |
| Способ прогнозирования риска рецидива симптомной миомы матки после проведения селективной эмболизации маточных артерий | 2021 |
|
RU2766809C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ К ГИСТЕРЭКТОМИИ ПРИ ГИПЕРПЛАЗИИ ЭНДОМЕТРИЯ | 2006 |
|
RU2310857C1 |
| СПОСОБ ДИАГНОСТИРОВАНИЯ НАРУШЕНИЯ РЕЦЕПТИВНОСТИ ЭНДОМЕТРИЯ У ПАЦИЕНТОК С МИОМОЙ МАТКИ И БЕСПЛОДИЕМ | 2014 |
|
RU2553340C1 |
| СПОСОБ ЛЕЧЕНИЯ ГИПЕРПЛАСТИЧЕСКИХ ПРОЦЕССОВ В ЭНДОМЕТРИИ, СОЧЕТАЮЩИХСЯ С МИОМОЙ МАТКИ | 2006 |
|
RU2317103C1 |
| СПОСОБ ДИАГНОСТИКИ ГИПЕРПЛАСТИЧЕСКИХ ПРОЦЕССОВ ЭНДОМЕТРИЯ У БОЛЬНЫХ МИОМОЙ МАТКИ | 2007 |
|
RU2327164C1 |
| Способ интраоперационной дифференциальной диагностики миомы матки и аденомиоза III степени при матке размером 12 и более недель беременности | 2016 |
|
RU2634420C1 |
Изобретение относится к области медицины, а именно к гинекологии, и может быть использовано для прогнозирования вероятности развития пролиферирующей миомы матки. Проводят иммунологическое исследование. Проводят сбор анамнестических данных. Устанавливают прогностические факторы. При сборе анамнестических данных выявляют: отсутствие родов, наличие абортов, операций на матке, выскабливаний стенок полости матки при сопутствующем аденомиозе, наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия, наличие атипично расположенных миоматозных узлов с нарушением кровоснабжения в них. В сыворотке крови определяют уровень интерлейкина-6 (ИЛ-6) и уровень ассоциированного с беременностью альфа-2-гликопротеина (АБГ). Оценивают кровоснабжение миоматозных узлов. Устанавливают скрининговые баллы (СБ) для каждого фактора. В системе наличие абортов, при маркере есть аборты устанавливают СБ равным +8, при маркере нет абортов устанавливают СБ равным 0. В системе наличия операции на матке, при маркере есть операции на матке устанавливают СБ равным +12, при маркере нет операций на матке устанавливают СБ равным 0. В системе наличие родов, при маркере есть роды устанавливают СБ равным 0, при маркере нет родов устанавливают СБ равным +5. В системе наличие выскабливаний стенок полости матки при сопутствующем аденомиозе, при маркере наличие выскабливаний стенок полости матки при сопутствующем аденомиозе устанавливают СБ равным 0, при маркере наличие выскабливаний стенок полости матки в отсутствии сопутствующего аденомиоза устанавливают СБ равным +10. В системе наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия, при маркере наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия устанавливают СБ равным 0, при маркере наличие у женщины заболеваний щитовидной железы в отсутствии гиперплазии эндометрия устанавливают СБ равным +11. В системе атипично расположенные миоматозные узлы с оценкой их кровоснабжения, при маркере атипично расположенные миоматозные узлы с нарушением кровоснабжения устанавливают СБ равным +8, при маркере атипично расположенные миоматозные узлы без нарушения кровоснабжения устанавливают СБ равным 0. В системе уровень АБГ с оценкой кровоснабжения миоматозных узлов, при маркере уровень АБГ менее 0,017 г/л и наличии нарушения кровоснабжения в узлах устанавливают СБ равным +15, при маркере уровень АБГ менее 0,017 г/л в отсутствии нарушения кровоснабжения в узлах устанавливают СБ равным 0. В системе уровень ИЛ-6 с оценкой кровоснабжения узлов, при маркере уровень ИЛ-6 более 3,9 пг/мл и наличии нарушения кровоснабжения миоматозных узлов устанавливают СБ равным +21, при маркере уровень ИЛ-6 более 3,9 пг/мл в отсутствии нарушения кровоснабжения миоматозных узлов устанавливают СБ равным 0. Полученные баллы суммируют. При значении суммы скрининговых баллов более +20 прогнозируют пролиферирующую миому матки. При +20 и менее прогнозируют простую миому матки. Способ позволяет повысить эффективность неинвазивного определения пролиферирующей и простой миомы матки, прогнозировать течение патологического процесса и выбирать патогенетически обоснованные методы лечения за счет использования большого количества клинико-анамнестических данных. 2 табл., 3 пр.
Способ прогнозирования вероятности развития пролиферирующей миомы матки, включающий забор крови и иммунологическое исследование, отличающийся тем, что проводят сбор анамнестических данных и устанавливают прогностические факторы, при сборе анамнестических данных выявляют: отсутствие родов, наличие абортов, операций на матке, выскабливаний стенок полости матки при сопутствующем аденомиозе, наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия, наличие атипично расположенных миоматозных узлов с нарушением кровоснабжения в них, в сыворотке крови определяют уровень интерлейкина-6 (ИЛ-6) и уровень ассоциированного с беременностью альфа-2-гликопротеина (АБГ) в сочетании с оценкой кровоснабжения миоматозных узлов, затем устанавливают скрининговые баллы (СБ) для каждого фактора, а именно: в системе наличие абортов, при маркере есть аборты устанавливают СБ равным +8, при маркере нет абортов устанавливают СБ равным 0, в системе наличия операции на матке, при маркере есть операции на матке устанавливают СБ равным +12, при маркере нет операций на матке устанавливают СБ равным 0, в системе наличие родов, при маркере есть роды устанавливают СБ равным 0, при маркере нет родов устанавливают СБ равным +5, в системе наличие выскабливаний стенок полости матки при сопутствующем аденомиозе, при маркере наличие выскабливаний стенок полости матки при сопутствующем аденомиозе устанавливают СБ равным 0, при маркере наличие выскабливаний стенок полости матки в отсутствии сопутствующего аденомиоза устанавливают СБ равным +10, в системе наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия, при маркере наличие у женщины заболеваний щитовидной железы в сочетании с гиперплазией эндометрия устанавливают СБ равным 0, при маркере наличие у женщины заболеваний щитовидной железы в отсутствии гиперплазии эндометрия устанавливают СБ равным +11, в системе атипично расположенные миоматозные узлы с оценкой их кровоснабжения, при маркере атипично расположенные миоматозные узлы с нарушением кровоснабжения устанавливают СБ равным +8, при маркере атипично расположенные миоматозные узлы без нарушения кровоснабжения устанавливают СБ равным 0, в системе уровень АБГ с оценкой кровоснабжения миоматозных узлов, при маркере уровень АБГ менее 0,017 г/л и наличии нарушения кровоснабжения в узлах устанавливают СБ равным +15, при маркере уровень АБГ менее 0,017 г/л в отсутствии нарушения кровоснабжения в узлах устанавливают СБ равным 0, в системе уровень ИЛ-6 с оценкой кровоснабжения узлов, при маркере уровень ИЛ-6 более 3,9 пг/мл и наличии нарушения кровоснабжения миоматозных узлов устанавливают СБ равным +21, при маркере уровень ИЛ-6 более 3,9 пг/мл в отсутствии нарушения кровоснабжения миоматозных узлов устанавливают СБ равным 0; полученные баллы суммируют и при значении суммы скрининговых баллов более +20 прогнозируют пролиферирующую миому матки, а при +20 и менее прогнозируют простую миому матки.
| RU 2013153542 A, 10.06.2015 | |||
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ БЫСТРОРАСТУЩЕЙ МИОМЫ МАТКИ | 2016 |
|
RU2626676C1 |
| WO 2008085777 A2, 17.07.2008 | |||
| УХАНОВА Ю.Ю | |||
| и др | |||
| Инновационный подход к диагностике быстрорастущей миомы матки | |||
| Астраханский медицинский журнал | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| Светоэлектрический измеритель длин и площадей | 1919 |
|
SU106A1 |
| STEWART E.A | |||
| Uterine fibroids | |||
| The Lancet | |||
| Перекатываемый затвор для водоемов | 1922 |
|
SU2001A1 |
| ПРИСПОСОБЛЕНИЕ ДЛЯ ПОДАЧИ УГЛЯ В ТЕНДЕР ПАРОВОЗА | 1920 |
|
SU293A1 |
Авторы
Даты
2018-12-25—Публикация
2018-07-20—Подача