ОБЛАСТЬ ТЕХНИКИ
Настоящая группа изобретений относится к медицинской биотехнологии, биоинженерии, медицине, травматологии, ортопедии, стоматологии и ортодонтии, а именно к способу получения минерального матрикса с остеоиндуктивными свойствами в форме блока, крошки, мелкодисперсного порошка или гранул, и его применению для заполнения дефектов костной ткани, в качестве имплантата в стоматологии или при лечении врожденных патологий, доброкачественных опухолей или травм различного генеза.
УРОВЕНЬ ТЕХНИКИ
Несмотря на повышение доступности высокотехнологичной медицинской помощи и значительные успехи, достигнутые в последние десятилетия в травматологии и ортопедии, сокращение сроков реабилитации и повышение эффективности восстановительных хирургических вмешательств на опорно-двигательном аппарате по-прежнему входят в число наиболее актуальных медицинских и социально-экономических задач. Распространенность травм и иных патологий опорно-двигательного аппарата у лиц трудоспособного возраста, а также достаточно высокий риск инвалидизации в определенных случаях даже при правильной тактике лечения обусловливают особую актуальность данной проблемы. Одной из основных тенденций последних лет является активное тестирование возможности использования регенеративных процессов в качестве альтернативы полному механическому замещению костных дефектов при помощи керамических и металлических имплантатов.
На основании данных доклинических и клинических испытаний использование костных трансплантатов признано общепринятым мировым стандартом при лечении переломов, устранении обширных дефектов костной ткани после травм и оперативных вмешательств, а также при замещении утраченных костей. Оптимальным подходом является использование аутотрансплантатов, однако это имеет ряд серьезных осложнений, связанных с высокой травматичностью такого подхода (массивная кровопотеря, ранняя послеоперационная боль, хроническая боль в месте забора трансплантата, развитие хронической инфекции, формирование рубцов), а также с ограниченностью источников забора костного материала.
Возможной альтернативой костным аутотрансплантатам могли бы являться аллотрансплантаты, однако им не хватает остеокондуктивного и остеоиндуктивного потенциала аутотрансплантатов. Кроме того, их использование связано с высоким риском инфицирования и иммунного отторжения вследствие развития реакции «хозяин против трансплантата».
Современные подходы направлены на разработку различных костных заменителей, опционально включающих костные или эндотелиальные клетки-предшественники или факторы роста в целях стимуляции пролиферации и дифференцировки клеток и активации регенеративных процессов в костной ткани. В настоящее время тканевая инженерия и регенеративная медицина рассматриваются как высокоактуальные области знания, обеспечивающие разработку новых методов лечения и медицинских изделий для лечения врожденных и приобретенных костных дефектов. Подобные инновационные продукты могут успешно применяться в клинической практике у пациентов с врожденными патологиями опорно-двигательного аппарата, а также при доброкачественных новообразованиях костной ткани и травмах костей.
Костный минерал, в частности, гидроксиапатит (гидроксилапатит, Ca10(PO4)6(OH)2) представляет собой нативный биоматериал, вместе с коллагеном I типа в первую очередь ответственный за биофизические и функциональные свойства костной ткани. Процесс выделения минеральной компоненты из костной ткани обладает высокой технологичностью; кроме того, за счет своей трабекулярной или пористой структуры выделяемый кристаллический костный минеральный матрикс является проницаемым для лекарственных средств, после имплантации успешно заселяется клетками и обладает высокой биосовместимостью, что делает его подходящей системой доставки лекарственных средств для таргетной терапии. Кроме того, поскольку входящие в состав кости минералы являются по своей сути естественными для человеческого организма, они не обладают иммуногенностью. Минеральный матрикс (т.е. каркас или скаффолд) на основе костной ткани используется как в сегментарном виде (в форме блоков), так и в виде микроразмерных или наноразмерных гранул для самостоятельного замещения костной ткани либо в составе минерал-полимерных композитов. Минеральный матрикс также широко применяется в тканевой инженерии в качестве вспомогательного материала для увеличения остеокондуктивных и остеоиндуктивных свойств каркасов для замещения костных дефектов.
Наиболее предпочтительным источником получения минерального матрикса является ксеногенный костный материал, выделяемый при помощи физико-химических методов глубокой очистки и децеллюляризации, поскольку как при стандартном распиливании на сегменты, так и при размалывании в микроразмерный или наноразмерный порошок он сохраняет свою пористую структуру и аморфную форму, приобретая при этом высокую чистоту, что позволяет проводить импрегнацию различных биологически активных компонентов. Поскольку как в сегментарной, так и в гранулярной форме минеральный матрикс сохраняет свои изначальные структуру и свойства, в отличие от искусственного синтезируемого гидроксиапатита или других искусственно получаемых форм фосфата кальция, он способен обеспечивать полный спектр остеокондуктивных и остеоиндуктивных сигналов, характерных для нативной костной структуры и необходимых для развития костной ткани, в особенности при искусственном введении в него остеоиндуктивных факторов.
Из предшествующего уровня техники известен способ (патент US5691397 A), где костный порошок смешивали со 100% этанолом и этилацетатом для дегидратации костного матрикса в концентрации реактивов 10 мл на 100 мг костного порошка. Для сушки костный матрикс погружали в 100% этанол, который затем замещали жидким CO2 (10 мл на 100 мг костного порошка). Далее температуру медленно повышали до критической точки CO2 (31°C при давлении в 72,9 атм). Для химической диссоциации костного матрикса костные частицы смешивали с насыщенным додецилсульфатом натрия в метаноле или с другими детергентами в органических растворителях при 20°C (10 мл на 100 мг костного порошка). После обработки костного порошка 100% этанолом проводили удаление липидов из костного порошка реакцией с метанолом/хлороформом в соотношении 1:2 или этилацетатом (10 мл на 100 мг костного порошка). Белки и другие компоненты органического матрикса удаляли обработкой гидразином в течение 12 ч при 2-4°C с последующей обработкой ультразвуком низкой мощности (270 Вт/63 кГц) в течение 3 мин. Для дезагрегации костного матрикса костный порошок смешивали со 100% этанолом (1 мл на 100 мг костного порошка) и снова обрабатывали ультразвуком низкой мощности (270 Вт/63 кГц) при 8°C. Рассеяние одиночных кристаллов и агрегатов кристаллов осуществляли с помощью плазменного озоления низкой мощности (5 Вт) дезагрегированного порошка в 100% этаноле, метаноле или других растворителях с аналогичными диэлектрическими свойствами в течение 5 минут при 8°C. Рассеянные мелкие агрегаты кристаллов удаляли из раствора центрифугированием при 1,000 x g в течение 10 мин. Оставшиеся в надосадке одиночные кристаллы затем собирали ультрацентрифугированием при 30,000 x g в течение 30 мин. Далее кристаллы промывали в 100% этаноле (10 мл на 100 мг кристаллов) и собирали центрифугированием при 10,000 x g с последующим промыванием этилацетатом и вакуумной сушкой. Наконец, высушенные кристаллы обрабатывали плазменным озолением низкой мощности (5 Вт в течение 10 минут при 8°C) для удаления оставшегося растворителя и компонентов костного матрикса.
Важным недостатком данного способа являются использование высокотоксичных органических растворителей (в частности, метанола) и реактивов I класса опасности (гидразина), что не соответствует внедряемым в настоящее время международным стандартам качества Good Manufacturing Practice (GMP) и Good Tissue Practice (GTP). Также указанный способ не позволяет провести разделение микроразмерного и наноразмерного минерального матрикса, хотя данные фракции обладают различными остеокондуктивными и остеоиндуктивными свойствами и могут быть рекомендованы для применения в различных клинических ситуациях. Кроме того, указанный способ не предусматривает введения в минеральный матрикс остеоиндуктивных факторов.
Из предшествующего уровня техники известен способ (патентная заявка US20050191226 A1, опубликована 01.09.2005), где минеральный матрикс получали путем постепенного нагревания рыбьей чешуи (опционально обработанной 0,5N NaOH в течение короткого времени для первичной очистки) на 5°C в минуту до температуры 600-1200°C, которую поддерживали в течение часа с последующим охлаждением на 5°C в минуту, причем размерность получаемого минерального матрикса зависела от максимальной температуры нагревания.
Недостатками данного способа является недостаточная чистота выделяемого минерального матрикса, так как методика не предусматривает наличия отдельных стадий удаления белков и удаления липидов, что не позволяет применять получаемый по ней минеральный матрикс в клиническую практику. Кроме того, несмотря на возможность регуляции размерности выделяемого минерального матрикса при помощи корректировки температуры нагревания, одновременно возможно получать только одну фракцию – либо микроразмерную, либо наноразмерную. Также получаемый по данному способу минеральный матрикс не содержит остеоиндуктивных факторов.
Из предшествующего уровня техники известен способ (патентная заявка US20060014283 A1, опубликована 19.01.2006), где костный материал распиливали на сегменты с дальнейшим размалыванием на мельнице. Затем костный порошок трижды промывали бидистиллированной водой в течение 1 ч, дважды инкубировали в диэтиловом эфире на протяжении 4 ч и оставляли в диэтиловом эфире в течение ночи. После удаления диэтилового эфира и высушивания костного порошка в печи его подвергали фракционированию путем фильтрации и снова дважды инкубировали в диэтиловом эфире на протяжении 4 ч и оставляли в диэтиловом эфире в течение ночи. После повторного фракционирования порошок дважды промывали этанолом в течение 1 ч для удаления диэтилового эфира и затем трижды промывали бидистиллированной водой в течение 1 ч. Далее костный порошок дважды обрабатывали 0,5% гипохлоритом натрия в течение 1 ч, потом дважды обрабатывали 3,5% пероксидом водорода на протяжении 1 ч и оставляли в 3,5% пероксиде водорода на ночь. Затем костный порошок промывали в бидистиллированной воде в течение 3 дней, замораживали и лиофилизировали.
Недостатками данного способа является использование токсичных органических веществ, не рекомендуемых к применению (диэтилового эфира), несовместимых со стандартами GMP и GTP. Кроме того, данный способ не содержит механизма введения остеоиндуктивных факторов в минеральный матрикс.
Из предшествующего уровня техники известен способ (патентная заявка WO2008032928 A1, опубликована 20.03.2008), где лошадиные кости распиливали на сегменты объемом 5 см3 и инкубировали в деионизированной воде в течение 24 ч для удаления компонентов крови. Далее костный материал кипятили в деионизированной воде на протяжении 72 ч, заменяя воду каждые 12 ч, и высушивали в печи при 60°С в течение 24 ч с последующим размалыванием на мельнице. Для удаления липидов 1 г костного порошка смешивали с 20 мл смеси хлороформа и метанола в соотношении 1:1 и помешиванием на ротаторе со скоростью 120 оборотов в минуту в течение 24 ч. Затем костный порошок смешивали с деионизированной водой в соотношении 50:1 и помешивали на ротаторе со скоростью 120 оборотов в минуту в течение 12 ч для удаления органических растворителей, заменяя воду каждые 2 ч. Порошок высушивали в печи при 60°С. Далее к 1 г костного порошка добавляли 25 мл 2-20% раствора гипохлорита натрия и помешивали на ротаторе со скоростью 120 оборотов в минуту в течение 24 ч. Затем костный порошок смешивали с деионизированной водой в соотношении 50:1 и помешивали на ротаторе со скоростью 120 оборотов в минуту в течение 72 ч для удаления гипохлорита натрия, заменяя воду каждые 12 ч (первые 12 ч – каждые 2 ч). Далее 1 г отмытого костного порошка снова погружали в бидистиллированную воду в соотношении 50:1 и нагревали до 120-125°С в течение 0,5-5 ч под давлением. Порошок высушивали в печи при 60°С и далее нагревали до 500-1000°С со скоростью 2°С в минуту с поддержанием пиковой температуры на протяжении 1-24 ч. Затем порошок подвергали фильтрации для фракционирования, промыванию деионизированной водой, и высушивали при 60°С в течение 24 ч.
Недостатками данного способа является применение токсичных веществ (хлороформа и метанола), что не соответствует современным стандартам GMP и GTP. Также в данном способе отсутствуют вводимые в минеральный матрикс остеоиндуктивные факторы.
Из предшествующего уровня техники известен способ (патентная заявка US20110064822 A1, опубликована 17.03.2011), где чешую рыб подвергали первичной паровой очистке (с возможной предварительной очисткой в воде, детергентах или 60% этаноле) и дегидратации (к примеру, путем нагревания в печи или лиофилизации) до содержания воды менее 25-50% с последующим размалыванием до частиц с диаметром менее 5-10 мкм.
Недостатками данного способа является невысокая степень очистки выделяемого минерального матрикса, поскольку отсутствуют четкие стадии удаления белков и липидов. Также в данной методике не представлен способ фракционирования получаемого минерального матрикса и способ введения в него остеоиндуктивных факторов.
Из предшествующего уровня техники известен способ (патентная заявка WO2012052035 A1, опубликована 26.04.2012), где после грубой механической очистки бычьих костей от жиров, остатков мяса и других крупных контаминант, промывания костей проточной водой и их распила электропилой на цилиндрические сегменты длиной 4-7 см кости погружали на 1-24 ч в водный раствор ионного детергента в концентрации 2-25% с итоговым соотношением костной массы к раствору детергента от 1:3 до 1:7. Далее кости кипятили в нагреваемой дистиллированной воде с соотношением костной массы к воде от 1:3 до 1:7 в течение 2-5 ч при давлении 5-8 бар. Затем костный материал погружали в водный раствор карбоната натрия в концентрации 20-35% и кипятили в течение 3-6 ч с замещением испарившейся воды свежей. Процедуры кипячения в дистиллированной воде и карбонате натрия повторяли от трех до пяти раз. Костный материал высушивали при 130-170°С в течение 1-24 ч и размалывали с последующим фракционированием путем серийной фильтрации.
Основными недостатками данного способа является недостаточная степень очистки получаемого минерального матрикса от липидов и отсутствие введения в минеральный матрикс остеоиндуктивных факторов.
Из предшествующего уровня техники известен способ (патент US8298566 B2, опубликован 30.10.2012), где свиной или бычий костный материал распиливали на сегменты толщиной 5 мм с последующей грубой очисткой от мягких тканей и делипидизацией в хлороформе в течение 10 ч. Далее кости высушивали, подвергали гамма-облучению в стерилизующей дозе (25 кГрей), кипятили в дистиллированной воде и промывали метанолом в течение 5 ч. Далее костный материал кипятили в водном растворе этилендиамина в течение 5 ч и снова промывали метанолом в течение 5 ч. После этого образцы промывали раствором пероксида водорода и высушивали при комнатной температуре в течение ночи с последующим спеканием при 200°С в течение 1 ч и повторным промыванием в пероксиде водорода. Окончательное спекание проводилось при 250°С в течение 2 ч.
Недостатками данного способа является применение токсичных веществ (в частности, метанола), что не соответствует актуальным стандартам GMP и GTP. Помимо этого, данная методика не позволяет осуществлять фракционирование получаемого костного порошка и не содержит механизма введения остеоиндуктивных факторов в минеральный матрикс.
Из предшествующего уровня техники известен способ (патент US8586099 B2), где бычьи кости распиливали на сегменты объемом 5 см3 и инкубировали в деионизированной воде в течение 24 ч для удаления компонентов крови. Далее костный материал кипятили в деионизированной воде на протяжении 72 ч, заменяя воду каждые 12 ч, и высушивали в печи при 60°С в течение 24 ч с последующим размалыванием на мельнице. Для удаления липидов 1 г костного порошка смешивали с 20 мл смеси хлороформа и метанола в соотношении 1:1 и помешиванием на ротаторе со скоростью 120 оборотов в минуту в течение 24 ч. Затем костный порошок смешивали с деионизированной водой в соотношении 50:1 и помешивали на ротаторе со скоростью 120 оборотов в минуту в течение 12 ч для удаления органических растворителей, заменяя воду каждые 2 ч. Порошок высушивали в печи при 60°С. Далее к 1 г костного порошка добавляли 25 мл 4% раствора гипохлорита натрия и помешивали на ротаторе со скоростью 120 оборотов в минуту в течение 24 ч. Затем костный порошок смешивали с деионизированной водой в соотношении 50:1 и помешивали на ротаторе со скоростью 120 оборотов в минуту в течение 72 ч для удаления гипохлорита натрия, заменяя воду каждые 12 ч (первые 12 ч – каждые 2 ч). Порошок высушивали в печи при 60°С и далее нагревали до 600°С со скоростью 2°С в минуту с поддержанием 600°С на протяжении 3 ч. Затем порошок подвергали фильтрации для фракционирования, промыванию деионизированной водой, и высушивали при 60°С в течение 24 ч.
Недостатками данного способа является применение токсичных веществ (хлороформа и метанола), что не соответствует современным стандартам GMP и GTP и не позволяет напрямую транслировать технологию в клиническую практику. Кроме того, данный способ не предусматривает введения остеоиндуктивных факторов в минеральный матрикс.
Из предшествующего уровня техники известен способ (патент US9610381 B2, опубликован 04.04.2017), где костный материал после распила неоднократно кипятили в деионизированной воде, промывали холодной деионизированной водой и высушивали в печи при 60-100°С. Далее кости погружали в раствор NaOH (3-50 мл на 1 г костной массы) на 1-60 ч, повторным промыванием в деионизированной воде и высушиванием в печи при 60-100°С. Затем костный материал спекали при 200-600°С в течение 1-50 ч со скоростью нагревания 0,01-10°С в минуту и проводили фракционирование.
Главными недостатками данного способа является отсутствие ясного способа фракционирования получаемого костного порошка и отсутствие в нем остеоиндуктивных факторов.
Из предшествующего уровня техники известен способ (патент US9758377 B2, опубликован 12.09.2017), где чешую различных видов рыб (как пресноводных, так и морских, к примеру, карпа и тилапии) подвергали первичному промыванию проточной и дистиллированной водой, высушивали и измельчали с последующим дополнительным высушиванием при температуре от 40 до 80°C (к примеру, при 60°C). Далее порошок смешивали с превышающим в 7-100 раз объемом ионной жидкости (ацетата или хлорида 1-н-бутил-3-метилимидазолия или 1-н-этил-3-метилимидазолия, хлорида 1-аллил-3-метилимидазолия, ацетата или хлорида 3-метил-н-бутилпиридиния, пропионата 1-этил-3-метилимидазолия, холинацетата, ацетата или лактата триэтаноламина) и нагревали сосуд со смесью в масляной бане при помешивании со скоростью 100-800 оборотов в минуту в течение 1-12 ч при 70-160°C. После растворения чешуи минеральный матрикс осаждали центрифугированием при 3000-15000 оборотов в минуту.
Недостатками данного способа является недостаточная степень очистки получаемого минерального матрикса, поскольку способ не предусматривает наличия отдельных стадий удаления белков и удаления липидов, что не дает возможности использовать выделенный по этой методике минеральный матрикс в клинической практике. Помимо этого, приведенный способ не позволяет разделить микроразмерную и наноразмерную фракции минерального матрикса и не дает возможности введения в минеральный матрикс остеоиндуктивных факторов.
В качестве прототипа выбран способ (патент US5167961 A, опубликован 01.12.1992), описывающий:
(1) Подготовку костной массы и удаление липидов, где бедренные кости свежезабитых крыс распиливаются на слои толщиной 1 см с последующим очищением путем кипячения в воде и срезания мягких тканей. Далее костный материал высушивается при 100°C в печи в течение ночи и распиливается на кольца шириной 1 см (компактное костное вещество) или квадраты площадью 15 мм (губчатое костное вещество). Удаление липидов из костей проводится в экстракторе и кипящем толуоле в течение 72 ч.
(2) Приготовление минерального матрикса из костного вещества, где для приготовления минерального матрикса из компактного костного вещества смешивается 1700 г обезжиренного компактного костного вещества, 1000 мл 99% этилендиамина и 150 мл деионизированной воды с дальнейшим кипячением при 115-119°C в стеклянной колбе, погруженной в масляную баню, в течение 50 ч. После охлаждения фильтруется красно-коричневый аминореагент, костный материал трижды промывается в холодной деионизированной воде и переносится в стеклянный цилиндр с последующим омыванием постоянным потоком воды. Далее кости высушиваются в печи в течение ночи при 100°C и размалываются на валковой мельнице до частиц диаметром менее 2 мм с последующей повторной обработкой этилендиамином аналогично описанной выше процедуре и 15-дневным промыванием. Затем костный материал высушивается при 160°C и нагревается до 350°C на фарфоровой сковороде в течение 20 ч с получением 1102 г чистого гранулярного белого минерального матрикса. Для приготовления минерального матрикса из губчатого костного вещества смешивается 600 г обезжиренного губчатого костного вещества, 1500 мл этилендиамина и 75 мл деионизированной воды с дальнейшим кипячением в течение 50 ч и промыванием водой в течение 6 дней. Влажные кости снова обрабатываются этилендиамином аналогично вышеуказанной процедуре с последующей 17-дневным промыванием. Сушка и нагревание до 350°C проводятся точно так же, как и в случае с компактным костным веществом, с получением 366 г чистого, белого и хрупкого губчатого минерального матрикса.
(3) Приготовление сегментов компактного костного вещества, где 1700 г обезжиренного компактного костного вещества обрабатываются аналогичной двум предыдущим методикам смесью этилендиамина и воды с дальнейшим промыванием в течение 6 дней. Далее влажный минеральный матрикс снова обрабатывается 1000 мл этилендиамина и 50 мл воды с последующим промыванием в течение 10 дней. Для достижения наиболее высокой степени чистоты влажные костные сегменты кипятятся в течение 5 дней в 1 л этилендиамина и далее промываются медленным потоком (1 л/ч) холодной деионизированной воды в течение 22 дней.
(4) Заключительную сушку для окончательной подготовки минерального матрикса, где продукт окончательно высушивается в течение ночи при 160°C и далее нагревается до 400°C в течение 25 ч с получением 1085 г слабо окрашенных в красный цвет хрупких костных сегментов.
Настоящий способ позволяет получить минеральный матрикс высокой степени очистки.
Недостатками данного способа являются его значительная времязатратность, ограничивающая промышленное применение, а также необходимость применения токсичных веществ (в частности, кипящего толуола), что не соответствует активно внедряемым стандартам GMP и GTP. Помимо этого, данная методика не позволяет осуществлять фракционирование получаемого костного порошка, что приводит к получению смеси микроразмерных и наноразмерных гранул, однако не позволяет разделять эти две фракции. Также данная методика не предусматривает введения в минеральный матрикс остеоиндуктивных факторов.
Таким образом, известные из уровня техники решения имеют четыре серьезных недостатка – недостаточную степень очистки минерального матрикса от контаминирующих органических компонентов, несоответствие современным требованиям безопасности как для конечного потребителя, так и для рабочего персонала, невозможность разделения костного порошка по фракциям и отсутствие вводимых в минеральный матрикс остеоиндуктивных факторов.
На сегодняшний день существует потребность в разработке оптимального способа получения высокоочищенного и безопасного минерального матрикса с остеоиндуктивными свойствами для применения в медицинской практике, в частности в имплантологии и хирургии. Процесс получения пригодного к применению в медицинской практике минерального матрикса не должен содержать стадий с использованием токсичных химических реактивов, которые потенциально могут нести опасность для рабочего персонала, медицинского персонала или пациентов.
РАСКРЫТИЕ ИЗОБРЕТЕНИЯ
Общей технической задачей настоящей группы изобретений является повышение эффективности и безопасности использования сегментарного и гранулярного минерального матрикса для замещения дефектов костной ткани.
Общим техническим результатом предлагаемой группы изобретений является получение сегментарного и гранулярного минерального матрикса с остеоиндуктивными свойствами из природного костного материала, не обладающего иммуногенностью и характеризующегося высокой биосовместимостью, остеоиндуктивностью, а также выраженным остеоинтегративным и остеогенным потенциалом при остеосинтезе и костной пластике. Минеральный матрикс может быть представлен в виде сегментов, микроразмерных и/или наноразмерных гранул, характеризоваться нативной аморфной формой и пористой структурой, быть очищенным от клеточных компонентов, липидов, нуклеиновых кислот, белков и иных иммуногенов, содержать остеоиндуктивные факторы с возможностью дополнительной модифицикации везикулярным фосфатидилхолином, холестеролом, гидролизованным коллагеном, ателоколлагеном, биодеградируемыми полимерами (к примеру, поли(е-капролактоном)) и другими биологически активными веществами.
Поставленная техническая задача достигается в настоящем изобретении за счет разработки способа получения высокоочищенного минерального матрикса с остеоиндуктивными свойствами, предназначенного для замещения дефектов костной ткани, из биологического материала, включающего следующие последовательные стадии: (а) стадию предварительной обработки данного биологического материала, включающую по меньшей мере один цикл замораживания этого материала при температурах от -20 до -80°С и последующего оттаивания при температурах от +5 до +37°С; (б) стадию удаления белков и клеток, включающую обработку материала, полученного на предыдущей стадии, в растворе ионного или амфотерного детергента в концентрации 0,1-10 % при 60-100°С в течение 1-72 часов, и затем отмывку материала от детергента в водном растворе; (в) стадию высушивания, включающую постепенное нагревание материала, полученного на предыдущей стадии, до 300-400°С в течение 6 - 288 часов; (г) стадию импрегнации остеоиндуктивных факторов, включающую пропитывание материала, полученного на предыдущей стадии, остеогенной питательной средой, содержащей остеоиндуктивные факторы.
Под постепенным нагреванием материала следует понимать нагревание, приводящее к плавному изменению температуры материала. Допустимо градиентное нагревание материала в указанном диапазоне в течение всего промежутка времени. В одном из вариантов осуществления изобретения постепенное нагревание костного материала происходит следующим способом: сначала нагревание до 100°С в течение 6-72 часов, далее нагревание до 200°С в течение 6-72 часов, далее нагревание до 300°С в течение 6-72 часов и далее нагревается до 4000С в течение 6-72 часов. В других вариантах осуществления изобретения возможны альтернативные режимы нагревания в указанных диапазонах времени и температуры.
В некоторых вариантах изобретения данный способ характеризуется тем, что между стадией удаления белков и клеток и стадией высушивания проводят дополнительную стадию обезжиривания, включающую в себя обработку материала, полученного на стадии удаления белков и клеток, в щелочном растворе в течение 12-48 часов, и последующую отмывку материала от щелочи в водном растворе. В других вариантах изобретения между стадиями обезжиривания и высушивания импрегнации остеоиндуктивных факторов проводят дополнительную стадию ферментации, включающую в себя обработку материала, полученного на стадии обезжиривания, раствором, содержащим ферменты ДНКазу и/или трипсин.
В некоторых вариантах изобретения данный способ характеризуется тем, что между стадиями высушивания и импрегнации остеоиндуктивных факторов проводят дополнительную стадию стерилизации материала, полученного на стадии высушивания, включающую в себя обработку материала сверхкритическим флюидом. В предпочтительных вариантах изобретения на стадии стерилизации обработку материала проводят сверхкритическим углекислым газом при давлении 100-350 бар и температуре 35-41°С в течение 1-3 часов.
В некоторых вариантах изобретения данный способ характеризуется тем, что импрегнацию остеоиндуктивных факторов производят при температуре 22-60°С в течение 24-76 часов в условиях постепенно снижающегося давления в диапазоне от нормального атмосферного давления до давления 0,01-0,7 бар. В предпочтительных вариантах изобретения на стадии импрегнации остеогенная питательная среда содержит везикулярный фосфатидилхолин или холестерол, а также один или несколько остеоиндуктивных факторов. В других предпочтительных вариантах изобретения на стадии импрегнации в качестве остеоиндуктивных факторов используют один или несколько веществ из следующего списка: дексаметазон в концентрации 5-500 нмоль/л, в-глицерофосфат в концентрации 1-50 ммоль/л, L-аскорбиновая кислота-2-фосфат в концентрации 50-500 мкмоль/л, желатин, костный ателоколлаген, поли-(е-капролактон), биоактивный пептид, фактор роста, фактор дифференцировки, ангиогенный фактор. В других предпочтительных вариантах изобретения на стадии импрегнации остеогенная питательная среда содержит везикулярный фосфатидилхолин или холестерол, а также один или несколько остеоиндуктивных факторов.
В некоторых вариантах изобретения данный способ характеризуется тем, что на стадии высушивания материал, полученный на предыдущей стадии, нагревают до примерно 100°С в течение 6-72 часов, далее примерно до 200°С в течение 6-72 часов, далее до примерно до 300°С в течение 6-72 часов, далее нагревается до 400°С в течение 6-72 часов и далее, факультативно, фракционируют получившийся материал при помощи серийной фильтрации.
В некоторых вариантах изобретения данный способ характеризуется тем, что материал дополнительно отжигают при температуре 500-700°С в течение 2-24 часов.
В некоторых вариантах изобретения данный способ характеризуется тем, что перед стадией высушивания проводят обработку материала в условиях химического реактора при температуре 120-150°С и давлении 1-3 атм.
В некоторых вариантах изобретения данный способ характеризуется тем, что после обработки материала в условиях химического реактора материал промывают в растворе амфотерных детергентов.
В некоторых вариантах изобретения данный способ характеризуется тем, что после промывки материала амфотерными детергентами материал промывают буферным раствором.
В некоторых вариантах изобретения данный способ характеризуется тем, что обработку материала в условиях химического реактора проводят дважды, причем после первого цикла обработки материал промывают в растворе амфотерного детергента, а после второго цикла – буферным раствором.
В некоторых вариантах изобретения данный способ характеризуется тем, что промывку материала после обработки в условиях химического реактора проводят в ультразвуковой ванне.
В некоторых вариантах изобретения данный способ характеризуется тем, что на стадии удаления белков и клеток в качестве ионного или амфотерного детергента используют додецилсульфат натрия, и, после обработки материала раствором додецилсульфат натрия, получившийся материал дополнительно обрабатывают раствором неионного детергента в концентрации 0,005-10% при 4-37°С в течение 1-72 часов, и затем осуществляют отмывку материала от детергентов в водном растворе. В предпочтительных вариантах изобретения на стадии удаления белков и клеток в качестве неионного детергента используют Тритон X-100 в концентрации 0,1-5% или Tween-20 в концентрации 0,005-1%.
В предпочтительных вариантах изобретения способ получения высокоочищенного сегментарного и гранулярного минерального матрикса с остеоиндуктивными свойствами из природного костного материала содержит следующие стадии: (1) первичную обработку, очистку и дезинфекцию костного материала; (2) удаление белков (депротеинизацию) и удаление клеток (децеллюляризацию); (3) удаление липидов (обезжиривание, делипидизацию); (4) удаление нуклеиновых кислот (ферментацию); (5) высушивание, включая фракционирование (если оно необходимо); (6) стерилизацию; (7) импрегнацию одного или нескольких остеоиндуктивных факторов; (8) промывку на всех этапах обработки материала.
Указанная техническая задача также решается в настоящем изобретении за счет получения высокоочищенного минерального матрикса с остеоиндуктивными свойствами, предназначенного для замещения дефектов костной ткани, полученного по любому из вышеописанных способов, состоящего из костного гидроксиапатита и фосфата кальция, представленных в нативной аморфной форме, и дополнительно содержащего один или несколько остеоиндуктивных факторов, при этом минеральный матрикс характеризуется тем, что не содержит клеточных белков, пептидов, липидов и нуклеиновых кислот, обладает пористой структурой и остеоиндуктивным потенциалом, является стерильным и может быть представлен в различных формах.
В некоторых вариантах изобретения указанный высокоочищенный минеральный матрикс имеет форму блока, крошки, мелкодисперсного порошка, пасты, мембраны, пластины, микроразмерных гранул или наноразмерных гранул.
В некоторых вариантах изобретения указанный высокоочищенный минеральный матрикс содержит фосфатидилхолин или холестерол. В некоторых вариантах изобретения указанный высокоочищенный минеральный матрикс содержит дексаметазон, β-глицерофосфат, L-аскорбиновая кислота-2-фосфат, желатин, костный ателоколлаген, поли-(ε-капролактон), биоактивный пептид, фактор роста, фактор дифференцировки или ангиогенный фактор. В некоторых вариантах изобретения указанный высокоочищенный минеральный матрикс дополнительно содержит аутологичную стромально-васкулярную фракцию, мезенхимальные стволовые клетки, обогащенную тромбоцитами плазму, аутокровь, антибиотик, антимикотик, антисептик или анестетик. В некоторых вариантах изобретения указанный высокоочищенный минеральный матрикс дополнительно содержит клетки, способствующие неоваскуляризации, такие как, например, зрелые эндотелиальные клетки или эндотелиальные прогениторные клетки.
Указанный высокоочищенный минеральный матрикс может найти применение в качестве имплантата для заполнения дефектов костной ткани, в качестве имплантата в стоматологии или при лечении врожденных патологий, доброкачественных опухолей или травм различного генеза.
ПОДРОБНОЕ РАСКРЫТИЕ ИЗОБРЕТЕНИЯ
В описании данного изобретения термины «включает» и «включающий» интерпретируются как означающие «включает, помимо всего прочего». Указанные термины не предназначены для того, чтобы их истолковывали как «состоит только из».
Если не определено отдельно, технические и научные термины в данной заявке имеют стандартные значения, общепринятые в научной и технической литературе. Под «субъектом» следует понимать человека или другое млекопитающее.
В качестве биологического материала для осуществления изобретения может быть использован ауто-, алло- или ксено- материал костной ткани млекопитающего.
Биоактивные пептиды или факторы роста, которые могут быть импрегнированы для повышения остеокондуктивных или остеоиндуктивных свойств в очищенный матрикс, приготовленный в соответствии с одним из вариантов изобретения, включают в себя, без ограничения, костные морфогенетические белки (BMP-1, BMP-2, BMP-3, BMP-4, BMP-5, BMP-6, BMP-7, BMP-8, BMP-9, BMP- 10, BMP-1 1, BMP-12, BMP- 13, BMP- 15, BMP-16, BMP-17, BMP-18), факторы роста эндотелия сосудов (VEGF-A, VEGF-B, VEGF-C, VEGF-D, VEGF-E), трансформирующие ростовые факторы бета (TGF-в-l, TGF-в- 2, TGF-в-3), факторы стволовых клеток (SCF), тромбоцитарные факторы роста (PDGF-A, PDGF-B, PDGF-C, PDGF-D), инсулиноподобные факторы роста (IGF), факторы роста фибробластов (FGF), ростовые факторы соединительной ткани (CTGF-1, CTGF-2, CTGF-3), Остеопротегерин (sRANKL).
В качестве сверхкритического флюида в данном изобретении может быть использованы следующие вещества:
(1) сверхкритический СО2 – диоксид углерода в чистом виде или с сорастворителями (этиловый спирт, изопропиловый спирт) при температуре от 30 до 41°C и давлении от 73 атм;
(2) сверхкритический СО2 с азеотропообразователем (толуол, ксилол, пропанол, этилбензол, этиламиловый эфир, н-пропилацетат, изопропилацетат, н-бутилацетат, изобутилацетат отдельно или в комбинации) при температуре от 30 до 41°C и давлении от 73 атм;
(3) сверхкритический N2O – окись азота в чистом виде или с сорастворителями при температуре от 37 до 41°C и давлении от 72 атм.
В некоторых вариантах изобретения способ получения высокоочищенного сегментарного и гранулярного минерального матрикса с остеоиндуктивными свойствами для замещения костных дефектов включает ряд последовательных стадий с постадийным промыванием, в том числе: (1) первичную обработку костного материала, включая обработку по температурному градиенту, и последующую дезинфекцию; (2) удаление белков (депротеинизацию) и клеток (децеллюляризацию) в детергентах по температурному градиенту с опциональным параллельным размалыванием; (3) удаление липидов (обезжиривание, делипидизацию) и нуклеиновых кислот (ферментацию) (4) высушивание по градиенту температуры, включая опциональное фракционирование; (5) стерилизацию; (6) импрегнацию остеоиндуктивных факторов по градиенту давления.
Стадия первичной обработки и дезинфекции костного материала включает замораживание костного материала при -20 – -80°С с последующим оттаиванием при комнатной температуре. Факультативно, на этой стадии можно проводить дополнительную обработку дезинфектантами, включающими растворы антибиотиков и антимикотиков, в течение 1-72 часов при температуре 1-8°С; также обработку раствором перекиси водорода в концентрации 0,1-5 % в течение 1-72 часов при температуре 1-8°С, причем соотношение биологической ткани к раствору при обработке предпочтительно составляет от 1:10 до 1:40.
В одном из вариантов осуществления способа цикл замораживания и оттаивания повторяют от 1 до 5 раз, причем оттаивание осуществляют при комнатной температуре на водяной бане.
В одном из вариантов осуществления способа в качестве дезинфектантов используют растворы гентамицин/амфотерицин и пенициллин/стрептомицин и/или нистатин и/или фунгизон.
В одном из вариантов осуществления способа обработку дезинфектантами проводят в условиях ультразвуковой ванны при общих условиях, описанных выше.
В одном из вариантов осуществления способа обработку раствором перекиси водорода проводят в условиях ультразвуковой ванны при условиях, описанных выше.
В одном из вариантов осуществления способа раствор для предварительной обработки меняют от 1 раза в час до 1 раза в 12 часов.
В одном из вариантов осуществления способа проводят дополнительную стадию грубой очистки костного материала, которая включает очистку костного материала от мягких тканей и фиброзного слоя периоста; отмывку костного материала в растворе перекиси водорода в концентрации 0,1-5 % в течение 1-72 часов при температуре 1-8°С, причем соотношение биологической ткани к раствору составляет от 1:10 до 1:40; кипячение костного материала в дистиллированной воде в течение 1-72 часов, причем соотношение биологической ткани к воде составляет от 1:10 до 1:40; высушивание костного материала при 60-100°С в течение 12-48 часов.
В одном из вариантов осуществления способа дополнительную грубую очистку костного материала от мягких тканей проводят после замораживания костного материала при температуре от -20 до -40°С.
В одном из вариантов осуществления способа выполняют распиливание костного материала на сегменты.
В одном из вариантов осуществления способа выполняют распиливание компактного костного вещества на кольца, а губчатого костного вещества – на пластины квадратной формы.
В одном из вариантов осуществления способа выполняют отделение губчатого слоя кости от кортикального слоя.
В одном из вариантов осуществления способа выполняют отделение диафиза трубчатой кости от метафиза и эпифиза.
В одном из вариантов осуществления способа выполняют отделение периостального и среднего слоя от эндостального, причем периостальный и средний слой отделяют на глубину 8-10 мм.
В одном из вариантов осуществления способа обработку раствором перекиси водорода проводят в условиях ультразвуковой ванны.
В одном из вариантов осуществления способа каждый из растворов для грубой очистки меняют от 1 раза в час до 1 раза в 12 часов в течение всей стадии отмывки.
В одном из вариантов осуществления способа высушивание костного материала проводят в печи.
Стадия удаления белков (депротеинизации) и клеток (вторичной децеллюляризации) включает обработку обезжиренного костного материала в водном растворе ионного детергента в концентрации 0,1-10% при 60-100°С в течение 24-72 часов; промывку в дистиллированной воде при 4-8°С в течение 24-72 часов; обработку обезжиренного костного материала в водном растворе неионного детергента в концентрации 0,1-10% при 4-37°С в течение 24-72 часов; промывку в дистиллированной воде при 4-12°С в течение 24-72 часов; высушивание костного материала при 60-100 °С в течение 12-48 часов; опциональное размалывание костного материала на мельнице до частиц нужного диаметра; обработку размолотых костных гранул в водном растворе ионного детергента в концентрации 0,1-10% при 60-100°С в течение 24-72 часов; промывку в дистиллированной воде при 4-8°С в течение 24-144 часов; обработку размолотых костных гранул в водном растворе неионного детергента в концентрации 0,1-10% при 4-37°С в течение 24-72 часов; промывку в дистиллированной воде при 4-12°С в течение 24-72 часов; высушивание размолотых костных гранул при 60-100°С в течение 12-48 часов.
В одном из вариантов осуществления способа в качестве ионного детергента используют додецилсульфат натрия в концентрации 0,1-10%.
В одном из вариантов осуществления способа в качестве неионного детергента используют Тритон X-100 в концентрации 0,1-5% или Tween-20 в концентрации 0,005-1%.
В одном из вариантов осуществления способа каждый из растворов ионных и неионных детергентов и дистиллированную воду для промывки меняют от 1 раза в 8 часов до 1 раза в 24 часа.
В одном из вариантов осуществления способа в промывочный раствор добавляют антибиотики и/или антимикотики, используя, но без ограничений, гентамицин или амфотерицин, пенициллин, или стрептомицин, или нистатин, или фунгизон, или их комбинации.
В одном из вариантов осуществления способа выполняют размалывание костных сегментов до гранул.
В одном из вариантов осуществления способа обработку как сегментов костного материала, так и костных гранул в растворах ионных и неионных детергентов повторяют до 1 до 5 раз.
В одном из вариантов осуществления способа обработку сегментов или гранул компактного костного вещества для получения максимально чистого минерального матрикса проводят еще одну дополнительную стадию обработки в ионном и неионном детергентах с дальнейшей промывкой в дистиллированной воде при 4-12°С в течение 24-144 часов.
В одном из вариантов осуществления способа высушивание сегментарного и гранулярного костного материала проводят в печи.
В одном из вариантов осуществления способа после стадии депротеинизации и децеллюляризации проводят дополнительную стадию удаления липидов (обезжиривания, делипидизации), включающую обработку костного материала в щелочном растворе в условиях постоянного помешивания при 100-800 оборотах в минуту и температуре от 23 до 60°С в течение 12-48 часов; отмывку костного материала в дистиллированной воде при температуре от 23 до 60°С в течение 12-48 часов; высушивание костного материала при 60-100°С в течение 12-48 часов.
В одном из вариантов осуществления способа в качестве щелочного раствора используют водный раствор гидроксида натрия в концентрации 1-20 г/л.
В одном из вариантов осуществления способа щелочной раствор и дистиллированную воду для промывки меняют от 1 раза в 8 часов до 1 раза в 24 часа.
В одном из вариантов осуществления способа обработку костного материала щелочным раствором повторяют до 1 до 5 раз.
В одном из вариантов осуществления способа высушивание костного материала проводят в печи.
В одном из вариантов осуществления способа после стадии удаления липидов проводят стадию ферментации, включающую обработку обезжиренного и депротеинизированного костного материала в растворах ферментов (ДНКазы и/или трипсина) в течение 12-48 часов при 37°С и последующую отмывку в буферных растворах или деионизированной воде в течение 12-48 часов при 4-12°С, причем обработку трипсином осуществляют с добавлением ионов магния (Mg2+) в фосфатно-солевом буферном растворе в концентрации 0,1-2%; высушивание костного материала при 60-100°С в течение 12-48 часов.
В одном из вариантов осуществления способа стадию ферментации осуществляют обработкой в растворе ДНКазы в концентрации 10-500 мкг/мл.
В одном из вариантов осуществления способа стадию ферментации осуществляют обработкой в растворе трипсина в концентрации 0,05-1%.
В одном из вариантов осуществления способа обработку трипсином осуществляют добавлением раствора магния хлорида в концентрации 0,05-5 ммоль.
В одном из вариантов осуществления способа стадию ферментации осуществляют при температуре 37°С на орбитальном шейкере при 100-250 оборотов в минуту.
В одном из вариантов осуществления способа каждый из растворов для ферментации меняют от 1 раза в час до 1 раза в 12 часов.
В одном из вариантов осуществления способа непосредственно после отмывки в буферных растворах проводят центрифугирование минерального матрикса в фосфатно-солевом буферном растворе при 300-3000 оборотах в минуту на горизонтальной центрифуге в течение 10-30 минут с последующим промыванием дистиллированной водой в течение 12-48 часов.
В одном из вариантов осуществления способа высушивание сегментарного и гранулярного костного материала проводят в печи.
В одном из вариантов осуществления стадия высушивания по градиенту температуры включает нагревание костного материала до 100°С в течение 6-72 часов, далее до 200°С в течение 6-72 часов и далее до 300°С в течение 6-72 часов с последующим опциональным фракционированием костных гранул при помощи серийной фильтрации.
В одном из вариантов осуществления способа проводят дополнительное высушивание костного материала при 400°С в течение 6-72 часов.
В одном из вариантов осуществления способа проводят отжиг костного материала при 500°С в течение 5-8 часов.
В одном из вариантов осуществления способа материал дополнительно отжигают при температуре 500-700°С в течение 2-24 часов.
В одном из вариантов осуществления способа перед стадией высушивания проводят обработку материала в условиях химического реактора при температуре 120-150°С и давлении 1-3 атм в течение 1-6 часов.
В одном из вариантов осуществления способа после обработки материала в условиях химического реактора материал промывают в растворе амфотерных детергентов при температуре 37-45°С в течение 2-4 часов.
В одном из вариантов осуществления способа после промывки материала амфотерными детергентами материал промывают буферным раствором при температуре 1 – 14°С в течение 2-24 часов.
В одном из вариантов осуществления способа буферный раствор меняют каждые 2 часа.
В одном из вариантов осуществления способа обработку материала в условиях химического реактора проводят дважды, причем после первого цикла обработки материал промывают в растворе амфотерного детергента, а после второго цикла – буферным раствором.
В одном из вариантов осуществления способа промывку материала после обработки в условиях химического реактора проводят в ультразвуковой ванне.
В одном из вариантов осуществления способа высушивание сегментарного и гранулярного костного материала проводят в муфельной печи.
В одном из вариантов осуществления способа высушивание сегментарного и гранулярного костного материала проводят в сухожаровом шкафу.
В одном из вариантов осуществления способа фракционирование костных гранул проводят с использованием вибрационных сит с диаметром пор 0,5 – 5 мм.
Стадия импрегнации остеоиндуктивных факторов по градиенту давления включает пропитывание остеогенной питательной средой, содержащей остеоиндуктивные факторы, при температуре 22-60°С и при стандартном атмосферном давлении (760 мм рт.ст., 1,01 бар) в течение 24-72 часов, с последующим вакуумным насыщением при постепенно снижающемся с 1,01 бар до 0,01-0,7 бар давлении в течение 1-4 часов.
В одном из вариантов осуществления способа остеогенная среда содержит такие остеоиндуктивные факторы, как дексаметазон в концентрации 5-500 нмоль/л, в-глицерофосфат в концентрации 1-50 ммоль/л, и L-аскорбиновая кислота-2-фосфат в концентрации 50-500 мкмоль/л.
В одном из вариантов осуществления способа остеогенную среду меняют от 1 раза в 8 часов до 1 раза в 24 часа.
В одном из вариантов осуществления способа нижний порог давления составляет 0,5 бар.
В одном из вариантов осуществления способа полученный минеральный матрикс может быть дополнительно импрегнирован везикулярным фосфатидилхолином и/или холестеролом и/или гидролизованным коллагеном и/или ателоколлагеном и/или биодеградируемыми полимерами (к примеру, поли(е-капролактоном)) и/или биологически активными веществами (включая биоактивные пептиды, факторы роста, факторы дифференцировки, ангиогенные факторы и иные биоактивные факторы), а также может быть предварительно заселен зрелыми эндотелиальными клетками или эндотелиальными прогениторными клетками in vitro.
В одном из вариантов осуществления способа импрегнацию биологически активными веществами проводят на стадии стерилизации в сверхкритических средах.
Стадию стерилизации проводят в условиях сверхкритического CO2 при давлении 250 бар и температуре 35-41°С в течение 1-3 часов, причем предпочтительной является температура 37-40°С.
В одном из вариантов осуществления способа изначально проводят статическое насыщение биологического материала сверхкритическим растворителем при температуре 35-41°С в течение 1-3 часов.
В одном из вариантов осуществления способа стерилизацию в сверхкритических средах проводят посредством постоянной подачи CO2 при скорости 1,5-5 кг/ч.
В одном из вариантов осуществления способа соотношение объема камеры и объема стерилизуемой биологической ткани должно составлять 1:20-1:200.
В одном из вариантов осуществления способа после всех стадий способа проводят лиофилизацию полученного костного материала при температуре -20 – -80°С и давлении 20-130 Па в течение 24-72 часов.
В некоторых вариантах осуществления изобретения способ получения и применения высокоочищенного сегментарного и гранулярного минерального матрикса с остеоиндуктивными свойствами для замещения дефектов костной ткани осуществляется рядом последовательных стадий с постадийным промыванием, а именно посредством стадии первичной обработки и дезинфекции костного материала (включая обработку по температурному градиенту), стадии удаления белков (депротеинизации) и клеток (децеллюляризации) в детергентах по температурному градиенту с опциональным параллельным размалыванием, стадии удаления липидов (обезжиривания, делипидизации) и нуклеиновых кислот (ферментации), стадии высушивания по градиенту температуры (включающей опциональное фракционирование), стадии импрегнации остеоиндуктивных факторов по градиенту давления, а также стадии стерилизации.
В некоторых вариантах осуществления изобретения на стадии предварительной обработки и дезинфекции в целях очистки от остатков крови, жиров и соединительной ткани биологический образец подвергается нескольким циклам замораживания и оттаивания, обработке в растворе перекиси водорода и антибиотиков/антимикотиков, при этом замораживание осуществляют при температуре -20 – -40°С, а оттаивание - при комнатной температуре на водяной бане.
В некоторых вариантах осуществления изобретения на стадии удаления белков (депротеинизации) и клеток (вторичной децеллюляризации) проводят обработку обезжиренного костного материала в водном растворе ионного детергента в концентрации 0,1-10% при 60-100°С в течение 24-72 часов с последующей промывкой в дистиллированной воде при 4-8°С в течение 24-72 часов; далее проводят обработку обезжиренного костного материала в водном растворе неионного детергента в концентрации 0,1-10% при 4-37°С в течение 24-72 часов с последующей промывкой в дистиллированной воде при 4-12°С в течение 24-72 часов и высушивание костного материала при 60-100°С в течение 12-48 часов. Причем в качестве ионного детергента рекомендуется использовать додецилсульфат натрия в концентрации 0,1-10%, а в качестве неионного детергента - Тритон X-100 в концентрации 0,1-5% или Tween-20 в концентрации 0,005-1%. Причем при необходимости выполняют опциональное размалывание костного материала на мельнице до частиц нужного диаметра, обработку размолотых костных гранул в растворе ионного детергента с последующей промывкой дистиллированной водой и обработкой в растворе неионного детергента с дальнейшей промывкой в дистиллированной воде согласно вышеописанному протоколу и высушивание костного материала при 60-100°С.
В некоторых вариантах осуществления изобретения на опциональной стадии удаления липидов (обезжиривания, делипидизации) выполняют обработку костного материала в щелочном растворе в течение 12-48 часов, причем в качестве щелочного раствора используют водный раствор гидроксида натрия в концентрации 1-20 г/л, и далее осуществляют отмывку костного материала в дистиллированной воде и высушивание костного материала при 60-100°С. На опциональной стадии ферментации проводят обработку обезжиренного и депротеинизированного костного материала в растворах ДНКазы и/или трипсина, причем обработку трипсином осуществляют в присутствии магния хлорида в концентрации 0,05-5 ммоль.
В некоторых вариантах осуществления изобретения на стадии высушивания по градиенту температуры проводят нагревание костного материала до 100°С в течение 6-72 часов, далее до 200°С в течение 6-72 часов, далее до 300°С в течение 6-72 часов, далее до 400°С в течение 6-72 часов с последующим опциональным фракционированием костных гранул при помощи серийной фильтрации.
В некоторых вариантах осуществления изобретения на стадии импрегнации остеоиндуктивных факторов по градиенту давления осуществляют пропитывание остеогенной питательной средой, содержащей остеоиндуктивные факторы (дексаметазон в концентрации 5-500 нмоль/л, в-глицерофосфат в концентрации 1-50 ммоль/л и L-аскорбиновую кислоту-2-фосфат в концентрации 50-500 мкмоль/л). В данном случае образец со средой пропитывания помещается в толстостенную колбу, подключенной к насосу с микрофильтром, с изначальным стандартным атмосферным давлением и с последующим вакуумным насыщением при постепенно снижающемся давлении с 1,01 бар до 0,01-0,7 бар. Причем насыщение выкуумом происходит градиентно-поступательно с шагом 0,05 бар в равные промежутки времени от 5 минут до 1 часа.
В целях улучшения остеокондуктивных и остеоиндуктивных свойств минерального матрикса готовый очищенный минеральный матрикс может быть дополнительно импрегнирован везикулярным фосфатидилхолином и/или холестеролом и/или гидролизованным коллагеном и/или ателоколлагеном и/или биодеградируемыми полимерами (к примеру, поли(е-капролактоном)) и/или биологически активными веществами (включая биоактивные пептиды, факторы роста, факторы дифференцировки, ангиогенные факторы и иные биоактивные факторы), а также предварительно заселяют зрелыми эндотелиальными клетками или эндотелиальными прогениторными клетками in vitro.
В некоторых вариантах осуществления изобретения на стадии стерилизации проводят обработку костного материала сверхкритическим CO2 при давлении 250 бар и температуре 35-41°С в течение 1-3 часов.
Таким образом, в некоторых вариантах осуществления изобретения при прохождении процедуры образец костного материала подвергается: (1) первичной обработке и дезинфекции костного материала, включая обработку по температурному градиенту; (2) удалению белков (депротеинизации) и клеток (децеллюляризации) в детергентах по температурному градиенту с опциональным параллельным размалыванием; (3) удалению липидов (обезжириванию, делипидизации) и нуклеиновых кислот (ферментации) (4) высушиванию по градиенту температуры, включая опциональное фракционирование; (5) импрегнации остеоиндуктивных факторов по градиенту давления; (6) стерилизации.
Вышеописанный способ позволяет получить высокоочищенный сегментарный и гранулярный минеральный матрикс с остеоиндуктивными свойствами для замещения дефектов костной ткани, причем минеральный матрикс характеризуется нативной аморфной формой и пористой структурой, очищен от клеточных компонентов, липидов, нуклеиновых кислот, белков и иных иммуногенов, содержит остеоиндуктивные факторы и может быть дополнительно модифицирован везикулярным фосфатидилхолином и/или холестеролом и/или гидролизованным коллагеном и/или ателоколлагеном и/или биодеградируемыми полимерами (к примеру, поли(е-капролактоном)) и/или биологически активными веществами (включая биоактивные пептиды, факторы роста, факторы дифференцировки, ангиогенные факторы и иные биоактивные факторы) посредством импрегнации, а также может быть предварительно заселен зрелыми эндотелиальными клетками или эндотелиальными прогениторными клетками in vitro. При этом получаемый минеральный матрикс, представленный в форме костных сегментов, микроразмерных или наноразмерных гранул, является стерильным и безопасным, обладает удовлетворительными физико-механическими свойствами, высокой биосовместимостью, остеокондуктивностью, остеоиндуктивностью, а также выраженным остеоинтегративным и остеогенным потенциалом при остеосинтезе и костной пластике.
В некоторых вариантах осуществления изобретения полученный по данному способу минеральный матрикс непосредственно перед применением может быть обогащен аутологичной стромально-васкулярной фракцией, культурой мезенхимальных стволовых клеток, кондиционированной культуральной средой, обогащенной тромбоцитами плазмой, аутокровью.
В некоторых вариантах осуществления изобретения полученный по данному способу минеральный матрикс может применяться в клинической практике, а именно в травматологии, ортопедии, стоматологии и ортодонтии для заполнения дефектов костной ткани при лечении врожденных патологий, доброкачественных опухолей, травм различного генеза, для использования в качестве имплантата и как носитель лекарственного средства.
В некоторых вариантах осуществления изобретения полученный биорезорбируемый биологический матрикс может быть представлен в форме блока, крошки, мелкодисперсного порошка, пасты, мембраны, пластины. На различных стадиях описанного способа, предпочтительно на стадии стерилизации в условиях сверхкритических сред или непосредственно после данной стадии, в биологический матрикс могут быть импрегнированы синтетический полимер поли-(е-капролактон), гидролизованный коллаген, ателоколлаген, биоактивные пептиды, факторы роста, антибиотики, антисептики, анестетики по отдельности или их комбинации, при этом данные вещества вводятся в составе жировых везикул, состоящих из фосфатидилхолина и/или холестерола.
Нижеследующие примеры осуществления способа приведены в целях раскрытия характеристик настоящего изобретения и их не следует рассматривать как каким-либо образом ограничивающие объем изобретения.
КРАТКОЕ ОПИСАНИЕ ЧЕРТЕЖЕЙ
Фиг. 1. Томограммы контрольных групп и опытных образцов минерального матрикса по настоящему изобретению после 4-х недель имплантации (левые фотографии) и 12-и недель имплантации (правые фотографии). Сверху вниз представлены: отрицательный контроль (группа ОК); положительный контроль (группа ПК); изделие сравнения (группа СИ); минеральный матрикс по настоящему изобретению (группа АРТ).
Фиг. 2. Гистологические срезы дефекта после 12-и недель имплантации образцов исследуемых групп. Сверху вниз представлены: отрицательный контроль (группа ОК); изделие сравнения (группа СИ); минеральный матрикс по настоящему изобретению (группа АРТ).
Фиг. 3. Сканирующая электронная микроскопия верхней поверхности минерального матрикса, изготовленного согласно изобретению; увеличение х6000.
Фиг. 4. Сканирующая электронная микроскопия нижней поверхности минерального матрикса, изготовленного согласно изобретению; увеличение x6000
Фиг. 5. Сканирующая электронная микроскопия боковой поверхности минерального матрикса, изготовленного согласно изобретению; увеличение x100.
ПРИМЕР ОСУЩЕСТВЛЕНИЯ ИЗОБРЕТЕНИЯ.
Опытные образцы костного материала были получены из бедренной кости крупного рогатого скота. Образцы были отмыты и обработаны дезинфектантами согласно процедуре. Костный материал был распилен на удобные для использования сегменты, содержащие как кортикальный слой, так и губчатый слой. Образцы были лиофильно высушены, упакованы в блистерную упаковку и стерилизованы в парах этиленоксида.
В работе использована экспериментальная модель дефекта костей свода черепа, состоящая в хирургическом удалении участка теменных костей диаметром 8 мм. Данный дефект является «критическим», и у взрослых крыс не происходит спонтанное заживление костной ткани. Исследуемые материалы помещали в сформированный дефект, покрывали надкостницей и ушивали. О ходе репаративных процессов судили в динамике по данным исследования образцов костной ткани, сформированной на месте дефекта неразрушающими (микротомография, рентгенография) и/или разрушающими (гистология, тестирование механических свойств) методами.
Животные были распределены на 4-е группы:
(1) Группа ОК – животные без терапии остеозамещающими препаратами;
(2) Группа ПК – животные, которым был имплантирован ауто-материал - собственная кость;
(3) Группа СИ – животным был имплантирован стандартный образец. В качестве стандартного объекта (препарата сравнения) использовали костный материал Bio-Oss® (Geistlich Pharma AG, Швейцария), натуральный костный минерал, получаемый из костной ткани крупного рогатого скота. Данный минерал с остеокондуктивной структурой получают путем многоступенчатой очистки натуральной кости. Geistlich Bio-Oss® использовали в виде гранулята (0.25-1.0 мм).
(4) Группа АРТ – животным был имплантирован опытный образец минерального матрикса по настоящему изобретению.
Образцы исследовали на микротомографе SkyScan 1172 (Brucker, США) при разрешении 8 мкм в вокселе. Томографирование исследуемых образцов проводили одновременно с калибровочными образцами диаметром 8 мм и минеральной плотностью гидроксиапатита 0.25 и 0.75 г/см3. При проведении исследования образцы поддерживали в увлажненном состоянии. Анализ микротомограмм проводили при помощи программного обеспечения CatAn (Brucker, США): рассчитывали минеральную плотность костной ткани, а также количественные характеристики ее трехмерной структуры (пористости). После исследования образцы возвращали в консервант (1% формалин) и хранили при 2-80С до проведения гистологического исследования.
Об общей минерализации тканей в месте создания дефекта костей черепа судили по минеральной плотности тканей, измеренной микротомографически. Дефект крыс группы ОК, заживление у которых происходило спонтанно, практически не содержал минерализованной ткани ни через 4 недели, ни через 12 недель после трепанации. Напротив, у крыс группы ПК после аутотрансплантации костей свода черепа минеральная плотность в области дефекта была максимальной на обоих сроках заживления.
Минеральная плотность тканей костного дефекта, заполненного изделием сравнения (СИ) и исследуемым минеральным матриксом, представлявшими собой очищенную и измельченную гетерологичную костную ткань, была значимо выше, чем у крыс группы ОК и приближалась по величине к показателям группы ПК. Различия с группой ПК сохранялись на протяжении всего времени наблюдения за животными. К 12 недель заживления минеральная плотность тканей в области дефекта приближалась к показателям крыс, на которых применяли минерализованную кость (Таблица 1).
В качестве дополнительной оценки степени репарации костного дефекта на основе данных о минеральной плотности тканей был рассчитан «индекс заживления»: 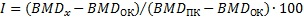 . У крыс групп СИ и APT минерализация составляла около 75% от максимума, как после 4 недель, так и после 12 недель после заживления.
. У крыс групп СИ и APT минерализация составляла около 75% от максимума, как после 4 недель, так и после 12 недель после заживления.
О минерализации собственно костных элементов судили по данным, полученным после отсечения на томограммах неминерализованных участков ткани (TMD, tissue mineral density). Анализ проводили с использованием гистограмм коэффициентов затухания излучения при прохождении через ткань. Минерализация костных элементов у животных экспериментальных групп различалась мало. Следует отметить, что наиболее однородной группой по показателю TMD были крысы группы ПК с аутотрансплантатом костной ткани. У крыс групп СИ и APT минерализация костных элементов была несколько выше, чем у животных группы ПК на обоих исследованных сроках заживления.
Таблица 1.
Величины минеральной плотности тканей (BMD) и минерализованных тканей (TMD) в просвете дефекта через 4 и 12 недель после трепанации. Указаны средние значения (m), значения стандартного отклонения (sd) и значения стандартной ошибки среднего значения (standard error of mean, sem).
Для оценки трехмерной структуры костных элементов в области дефекта был проведен морфометрический анализ микротомограмм (Фиг. 1).
Объем костной ткани в просвете дефекта существенно различался у животных разных групп (F (5, 24)=34.56, р<0.0001) и на разных сроках заживления (F (1, 24)=7.40, р=0.0119); взаимодействие факторов «группа×время» не было значимо (F (5, 24)=1.02, р=0.4268). В частности, у крыс группы ОК костная ткань в просвете дефекта практически отсутствовала и через 4, и через 12 недель после трепанации. Наибольший объем костной ткани в просвете дефекта был у животных группы ПК с аутотрансплантатом кости. У крыс групп СИ и APT объем костной ткани в просвете дефекта был, соответственно, на ≈60% и ≈40% ниже, чем у животных с аутотрансплантатом и не изменялся с 4 по 12 недель после операции.
Вариабельность данных о площади костной ткани определялась фактором группа (F (5, 24)=16.02, р<0.0001), вклад фактора время был близок к статистической значимости (F (1, 24)=3.34, р=0.0800), а взаимодействие факторов не было значимо (F (5, 24)=1.82, р=0.1469). Так, у животных группы ОК, у которых заживления происходило спонтанно, площадь костной ткани в области дефекта была минимальной. У крыс группы положительного контроля площадь костной ткани, в отличие от многих других показателей, не была наибольшей среди экспериментальных групп, поскольку аутотрансплантат представлял собой участок кортикальной кости с относительно небольшой удельной поверхностью. У животных, на которых применяли изделие сравнения, площадь костной ткани была близка к величине для крыс с аутотрансплантатом. У животных, котором дефект заполняли минеральным матриксом АРТ, площадь костной ткани была наибольшей среди всех групп уже на 4й неделе заживления и дополнительно возрастала на 30% к 12й неделе после трепанации.
Толщина костных элементов варьировала в зависимости от группы (F (5, 24)=10.02, р<0.0001) и срока заживления (F (1, 24)=4.15, р=0.0527), однако взаимодействие двух факторов не было значимо (F (5, 24)=1.46, р=0.2385). В группе положительного контроля, в которой костный дефект заполняли аутотрансплантатом костной ткани, средняя толщина костных балок была наибольшей и не изменялась от 4й до 12й недели заживления. У крыс с незаполненным дефектом толщина костных балок на 4й неделе после трепанации была более, чем вдвое ниже, чем у животных группы ПК, а к 12й неделе возрастала до близких к показателям ПК величин. У животных, получавших изделие сравнения СИ и минеральный матрикс АРТ, средний размер костных балок был на 40% процентов ниже, чем у животных группы ПК и не изменялся в ходе эксперимента.
Линейная плотность костных элементов в ткани существенно различалась в зависимости от факторов группа (F (5, 24)=24.01, р<0.0001) и срока заживления (F (1, 24)=3.49, р=0.0740), но не взаимодействия факторов (F (5, 24)=1.96, р=0.1221). Наименьшая плотность костных элементов наблюдалась у животных со спонтанным заживлением дефекта. У животных группы ПК линейная плотность костных балок была сходной через 4 и 12 недель после создания дефекта, но не была наибольшей среди исследованных групп. У крыс, групп СИ и АРТ, у которых дефект кости заполняли изделиями на основе минерализованной кости, линейная плотность костных элементов была несколько выше, чем у животных группы ПК и не изменялась существенно от 4 до 12 недели заживления.
В рамках гистологического исследования анализировали как характеристики костной ткани, так и мягких тканей в месте дефекта и прилежащих тканях (Фиг. 2). Следует отметить, что ни у одного из животных не были выявлены признаки воспаления или фиброза прилегающих к дефекту мягких тканей, а костная ткань, окружающая дефект, была интактной.
Для оценки выраженности остеогенеза были рассчитаны доля минерализованной/костной ткани от площади дефекта. Вариабельность этого параметра определялась фактором группа (F (5, 24)=36.95, р<0.0001), но не сроком заживления (F (1, 24)=0.83, р=0.3721) или взаимодействием факторов (F (5, 24)=0.92, р=0.4873). В частности, у крыс группы ОК минерализованная/костная ткань в просвете дефекта практически отсутствовала, а у крыс группы ОК – заполняла почти весь дефект. Доля костной ткани у животных других групп составляла порядка 50% и не различалась между группами или на разных сроках заживления.
Удельная плотность костных элементов на 1 мм длины дефекта была различной у животных разных экспериментальных групп (F (5, 24)=9.34, р<0.0001) и несколько снижалась по мере репарации (F (1, 24)=4.19, р=0.0519) со сходной динамикой (F (5, 24)=0.64, р=0.6698). Следует отметить, что данный показатель нерепрезентативен для крыс группы ПК, у которых дефект был полностью заполнен кортикальной костью. У животных, которым дефект заполняли минеральным матриксом АРТ удельная плотность минерализованных элементов была наибольшей и снижалась с 4й по 12ю неделю репарации.
О васкуляризации тканей дефекта судили по доли его площади, занимаемой срезами сосудов. Этот параметр не оценивали у животных группы ПК с аутотрансплантатом кости. У других групп васкуляризация не различалась (F (4, 20)=1.50, р=0.2403) и была сходной на разных сроках исследования (F (1, 20)=0.72, р=0.4069).
Среди исследуемых образцов наиболее эффективным оказался минеральный матрикс по настоящему изобретению – АРТ. Минеральный матрикс АРТ по большинству показателей были сравнимы, а по некоторым –превосходили медицинское изделие сравнения –BioOss® (Geistlich, Швейцария). Следует отметить, что полученные данные о минерализации в области дефекта и структуре костной ткани не позволяют различить вклад применяемых медицинских изделий и процессов резорбции/образования костной ткани за исключением минерального матрикса АРТ на основе гетерологичной кости.
Все исследованные образцы были в равной степени безопасны. О безопасности их применения свидетельствуют мало выраженные воспалительные процессы в просвете дефекта и прилежащих тканях, которые свидетельствуют об интенсификации процессов регенерации, а также отсутствие патологических изменений прилежащей к дефекту костной ткани.
Таким образом, можно заключить, что применение минерального матрикса АРТ безопасно и ускоряет репарацию костного дефекта. Наибольшую эффективность, превосходящую эффективность медицинского изделия сравнения, продемонстрировал минеральный матрикс АРТ.
Ультраструктурное исследование показало, что верхняя поверхность минерального матрикса по настоящему изобретению имела пористую структуру с диаметром микропор 300-500 нм и макропор с наибольшим диаметром от 2 мкм до 8 мкм (Фиг. 3). При этом верхняя поверхность характеризовалась существенной гомогенностью. Нижняя поверхность минерального матрикса по настоящему изобретению также характеризовалась присутствием как макропор, так и микропор (Фиг. 4). Макропоры нижней поверхности минерала имели наибольший диаметр приблизительно от 40 до 300 мкм, а микропоры - от 300 до 1500 нм. Основное вещество нижней поверхности состояло из полиморфных частиц, наибольший размер которых составлял от 0,5 до 2,5 мкм.
В отличие от верхней и нижней поверхностей минерала, наибольший диаметр макропор боковой поверхности составлял от 200 до 1000 мкм (Фиг. 5). Толщина перегородок между порами в некоторых участках достигала 32 мкм. Основное вещество перегородок между порами состояло из полиморфных частиц с наибольшим диаметром от 700 до 1700 нм и микропор с наибольшим диаметром от 300 до 1000 нм между ними.
В целом, сканирующая электронная микроскопия минерального матрикса, полученного по разработанной оригинальной технологии из бычьего костного материала, обнаружила сохранность его нативной микро- и макропористой структуры, отсутствие керамизации и высокую степень очистки от клеточных элементов, что характеризует сохранность его механических, остеокондуктивных и остеоиндуктивных свойств. При этом отличительной особенностью минерального матрикса по настоящему изобретению явилось полное отсутствие волокнистого компонента.
Изучение трехмерной структуры минерального матрикса для регенерации костной ткани АРТ методом сканирующей электронной микроскопии продемонстрировало ряд свойств данных продуктов, которые могут считаться благоприятными для их использования по предполагаемому назначению, а именно имплантации для замещения дефектов костной ткани. Минеральный матрикс АРТ полностью децеллюляризирован и после многостадийной физико-химической обработки сохраняют нативную нереконструированную трехмерную структуру костного материала. Это позволяет осуществлять эффективное предварительное заселение данных изделий клетками in vitro и обеспечивает адгезию, миграцию, пролиферацию и дифференцировку клеток реципиента in situ. Минеральный матрикс АРТ обладает сочетанием микро- и макропор, и не имеет волокнистого компонента, что является типичной структурой нативного некерамизованного гидроксиапатита. Детектированная трехмерная структура медицинских изделий АРТ обеспечивает их высокие механические свойства и проницаемость для лекарственных препаратов, а также обеспечивает их значительный остеокондуктивный и регенераторный потенциал.
Выше был описан способ получения и применения высокоочищенного сегментарного и гранулярного минерального матрикса с остеоиндуктивными свойствами для замещения костных дефектов по настоящему изобретению, включающий в себя ряд последовательных стадий с постадийным промыванием: (1) первичную обработку и дезинфекцию костного материала, включая обработку по температурному градиенту; (2) удаление белков (депротеинизацию) и клеток (децеллюляризацию) в детергентах по температурному градиенту с опциональным параллельным размалыванием; (3) удаление липидов (обезжиривание, делипидизацию) и нуклеиновых кислот (ферментацию) (4) высушивание по градиенту температуры, включая опциональное фракционирование; (5) стерилизацию; (6) импрегнацию остеоиндуктивных факторов по градиенту давления.
Полученный по данному способу высокоочищенный минеральный матрикс с остеоиндуктивными свойствами для замещения дефектов костной ткани представлен в форме сегментов, микроразмерных и наноразмерных гранул и отличается тем, что характеризуется нативной аморфной формой и пористой структурой, очищен от клеточных компонентов, липидов, нуклеиновых кислот, белков и иных иммуногенов, содержит остеоиндуктивные факторы, является стерильным, безопасным, обладает удовлетворительными физико-механическими свойствами, высокой биосовместимостью, остеокондуктивностью, остеоиндуктивностью, а также выраженным остеоинтегративным и остеогенным потенциалом при остеосинтезе и костной пластике и может быть дополнительно модифицирован везикулярным фосфатидилхолином и/или холестеролом и/или гидролизованным коллагеном и/или ателоколлагеном и/или биодеградируемыми полимерами (к примеру, поли(е-капролактоном)) и/или биологически активными веществами (включая биоактивные пептиды, факторы роста, факторы дифференцировки, ангиогенные факторы и иные биоактивные факторы) посредством импрегнации, а также может быть предварительно заселен зрелыми эндотелиальными клетками или эндотелиальными прогениторными клетками in vitro.
Хотя настоящее изобретение было подробно описано на примерах вариантов, которые представляются предпочтительными, необходимо помнить, что эти примеры осуществления изобретения приведены только в целях иллюстрации изобретения. Данное описание не должно рассматриваться как ограничивающее объем изобретения, поскольку в этапы описанных способов и устройств специалистами в области медицинской биотехнологии, клеточной технологии и других релевантных изобретению областей науки и техники могут быть внесены изменения, направленные на то, чтобы адаптировать их к конкретным устройствам или ситуациям, и не выходящие за рамки прилагаемой формулы изобретения. Специалисту в данной области понятно, что в пределах сферы действия изобретения, которая определяется пунктами формулы изобретения, возможны различные варианты и модификации, включая эквивалентные решения.
ССЫЛКИ
1. US5691397 A Patent. Isolation of the calcium-phosphate crystals of bone. Melvin J. Glimcher, Hyun-Man Kim, Christian Rey, Children’s Medical Center Corporation (US), 25.11.1997.
2. US20050191226 A1 Patent. Hydroxylapatite powder, porous body and method for preparing thereof. Wei-Hsing Tuan, Ya-Jen Yu, Chin-Yi Chen, National Taiwan University, 01.09.2005.
3. US20060014283 A1 Patent. Inorganic bone graft materials using animal bone and method for preparing thereof. Chang Joon Yim, Se Won Kim, Jung Keun Kim, Jong Yeo Kim, Hyung Gun Kim, Dong Ryung Shin, Yung Mok Yu, Sung Bin Yim, Seon Yle Ko, Sung Churl Lee, Oscotec, Inc., 19.01.2006.
4. WO2008032928 A1 Patent. Method for preparing bone grafting substitute from horse bone. Sang Hoon Rhee, Chong-Pyoung Chung, Yoon-Jeong Park, Sang Hyuk Han, Seoul National University Industry Foundation, 20.03.2008.
5. US20110064822 A1 Patent. Biomaterial and preparation method thereof. Chien-Cheng Lin, Horng-Ji Lai, Shang-Ming Lin, Body Organ Biomedical Corp., 17.03.2011.
6. WO2012052035 A1 Patent. A novel process for the preparation of biomedical natural hydroxyapatite. Yasser Mohamed H. Elkamary, Mohamed Bahgat Elkholi, 26.04.2012.
7. US8298566 B2 Patent. Preparation of bone material. Dimitrios Markoulides, 30.10.2012.
8. US8586099 B2 Patent. Method for preparing a prion-free bond grafting substitute. Sang-Hoon Rhee, Choong-Pyoung Chung, Yoon-Jeon Park, Seoul National University Industry Foundation, 19.11.2013.
9. US9610381 B2 Patent. Process for extracting natural hydroxyaptite granules from bovine bone. Seung Hyun Lee, Yuni Pai, Katherine Park, Dae Kyu Chang, Sigmagraft, Inc., 04.04.2017.
10. US9758377 B2 Patent. Extraction of hydroxyapatite from fish scales employing ionic liquids. Farasat Iqbal, Nawshad Muhammad, Comsats Institute of Information Technology, 12.09.2017.
11. US5167961 A Patent. Process for preparing high purity bone mineral. Heinz Lussi, Peter Geistlich, Ed. Geistlich Sohne Ag Fur Chemische Industrie, 01.12.1992.
| название | год | авторы | номер документа |
|---|---|---|---|
| БИОРЕЗОРБИРУЕМЫЙ БИОЛОГИЧЕСКИЙ МАТРИКС ДЛЯ ЗАМЕЩЕНИЯ ДЕФЕКТОВ КОСТНОЙ ТКАНИ И СПОСОБ ЕГО ПОЛУЧЕНИЯ | 2017 |
|
RU2665962C1 |
| СПОСОБ ПОЛУЧЕНИЯ ДЕМИНЕРАЛИЗОВАННОГО КОСТНОГО МАТРИКСА В ВИДЕ КРОШКИ | 2011 |
|
RU2456003C1 |
| Способ получения средства для регенерации кости, содержащего рекомбинантный белок ВМР-2, и его применение | 2022 |
|
RU2781921C1 |
| ЛИОФИЛИЗИРОВАННЫЙ БИОЛОГИЧЕСКИЙ БИОДЕГРАДИРУЕМЫЙ МИНЕРАЛИЗОВАННЫЙ КОСТНОПЛАСТИЧЕСКИЙ МАТЕРИАЛ И СПОСОБ ЕГО ИЗГОТОВЛЕНИЯ | 2019 |
|
RU2722266C1 |
| РЕГУЛИРОВАНИЕ РОСТА КОСТИ С ИСПОЛЬЗОВАНИЕМ ЦЕОЛИТА В КОМБИНАЦИИ С ЗАМЕНИТЕЛЯМИ КОСТНОГО ТРАНСПЛАНТАТА | 2010 |
|
RU2529791C2 |
| СПОСОБ ПОЛУЧЕНИЯ БЕЛКОВО-МИНЕРАЛЬНОЙ КОМПОЗИЦИИ, СОДЕРЖАЩЕЙ РЕКОМБИНАНТНЫЙ БЕЛОК Collbd-BMP-2 | 2012 |
|
RU2492237C1 |
| Термоотверждаемый и остеоиндуктивный костно-пластический материал на основе композиции хитозанового гидрогеля и частиц из полилактида или хитозана с импрегнированным костным морфогенетическим белком-2 (ВМР-2) | 2021 |
|
RU2779540C1 |
| СПОСОБ ПОЛУЧЕНИЯ НИЗКОЩЕЛОЧНОГО МАТЕРИАЛА НА ОСНОВЕ ПРИРОДНОГО ГИДРОКСИАПАТИТА ИЗ КОСТНОЙ ТКАНИ | 2023 |
|
RU2816361C1 |
| СПОСОБ ОЧИСТКИ, МОДИФИКАЦИИ И СТЕРИЛИЗАЦИИ ПРОИЗВОДНЫХ КОСТНОЙ ТКАНИ И КОЖНОГО МАТРИКСА С ИСПОЛЬЗОВАНИЕМ СВЕРХКРИТИЧЕСКОГО ФЛЮИДА | 2018 |
|
RU2691983C1 |
| СПОСОБ ПОЛУЧЕНИЯ МИНЕРАЛИЗОВАННЫХ КОМПОЗИТНЫХ МИКРОСКАФФОЛДОВ ДЛЯ РЕГЕНЕРАЦИИ КОСТНОЙ ТКАНИ | 2016 |
|
RU2660558C2 |
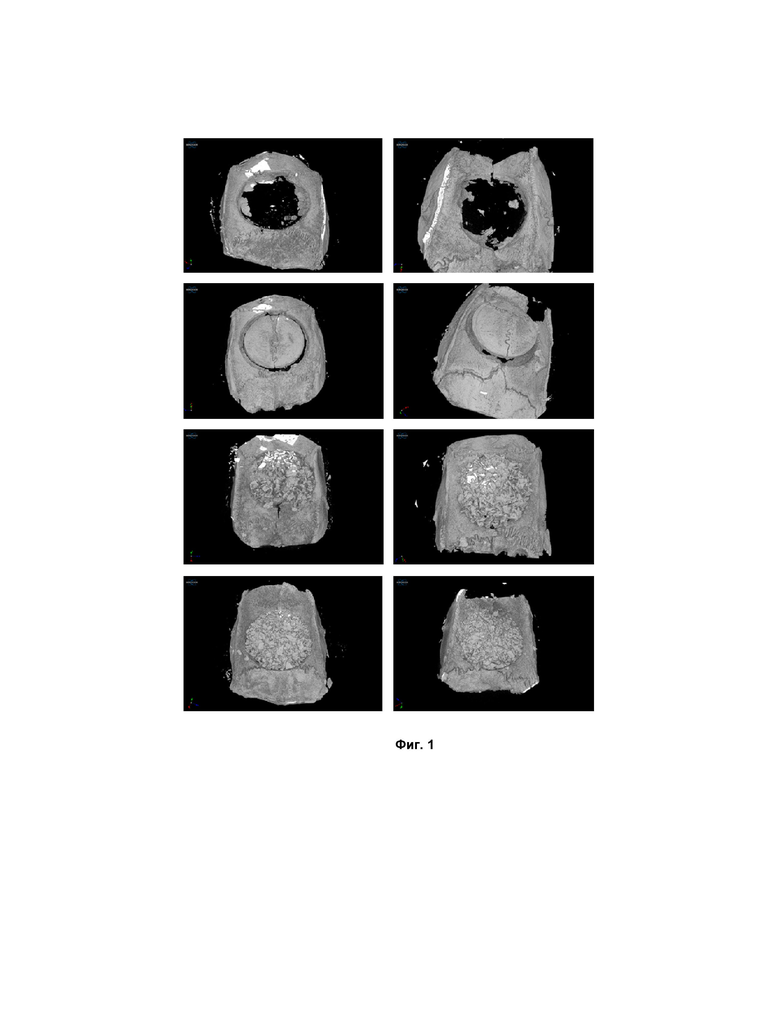




Изобретение относится к области биотехнологии, а именно к получению высокоочищенного минерального матрикса с остеоиндуктивными свойствами, предназначенного для замещения дефектов костной ткани, из биологического материала, представляющего собой костную ткань млекопитающих, и его применению. Способ включает предварительную обработку данного биологического материала, включающую по меньшей мере один цикл замораживания этого материала при температурах от -20 до -80°С и последующего оттаивания при температурах от +5 до +37°С. Затем осуществляют удаление белков и клеток в растворе ионного или амфотерного детергента в концентрации 0,1-10% при 60-100°С в течение 1-72 часов и затем отмывку материала от детергента в водном растворе. Затем осуществляют постепенное нагревание материала до 300-400°С в течение 6-288 часов. Далее осуществляют импрегнацию остеоиндуктивных факторов, включающую пропитывание материала остеогенной питательной средой, содержащей остеоиндуктивные факторы. Матрикс применяют в качестве имплантата для замещения дефектов костной ткани в стоматологии, ортопедии или травматологии, в том числе дефектов костной ткани, возникших в результате врожденных патологий, доброкачественных опухолей или травм различного генеза. Изобретение позволяет получить высокоочищенный минеральный матрикс с остеоиндуктивными свойствами, состоящий из костного гидроксиапатита и фосфата кальция, представленных в нативной аморфной форме, и дополнительно содержащий один или несколько остеоиндуктивных факторов, практически не содержащий клеточных белков, пептидов, липидов и нуклеиновых кислот, обладающий пористой структурой и остеоиндуктивным потенциалом, является стерильным и может быть представлен в различных формах. 3 н. и 17 з.п. ф-лы, 5 ил., 1 табл., 1 пр.
1. Способ получения высокоочищенного минерального матрикса с остеоиндуктивными свойствами, предназначенного для замещения дефектов костной ткани, из биологического материала, представляющего собой костную ткань млекопитающих, включающий следующие последовательные стадии:
(а) стадию предварительной обработки данного биологического материала, включающую по меньшей мере один цикл замораживания этого материала при температурах от -20 до -80°С и последующего оттаивания при температурах от +5 до +37°С;
(б) стадию удаления белков и клеток, включающую обработку материала, полученного на предыдущей стадии, в растворе ионного или амфотерного детергента в концентрации 0,1-10% при 60-100° в течение 1-72 часов, и затем отмывку материала от детергента в водном растворе;
(в) стадию высушивания, включающую постепенное нагревание материала, полученного на предыдущей стадии, до 300-400°С в течение 6- 288 часов;
(г) стадию импрегнации остеоиндуктивных факторов, включающую пропитывание материала, полученного на предыдущей стадии, остеогенной питательной средой, содержащей остеоиндуктивные факторы.
2. Способ по п. 1, характеризующийся тем, что между стадией удаления белков и клеток и стадией высушивания проводят дополнительную стадию обезжиривания, включающую в себя обработку материала, полученного на стадии удаления белков и клеток, в щелочном растворе в течение 12-48 часов, и последующую отмывку материала от щелочи в водном растворе.
3. Способ по п. 2, характеризующийся тем, что между стадиями обезжиривания и высушивания импрегнации остеоиндуктивных факторов проводят дополнительную стадию ферментации, включающую в себя обработку материала, полученного на стадии обезжиривания, раствором, содержащим ферменты ДНКазу и/или трипсин.
4. Способ по п. 1, характеризующийся тем, что между стадиями высушивания и импрегнации остеоиндуктивных факторов проводят дополнительную стадию стерилизации материала, полученного на стадии высушивания, включающую в себя обработку материала сверхкритическим флюидом.
5. Способ по п. 4, характеризующийся тем, что на стадии стерилизации обработку материала проводят сверхкритическим углекислым газом при давлении 100-350 бар и температуре 35-41°С в течение 1-3 часов.
6. Способ по п. 1, характеризующийся тем, что импрегнацию остеоиндуктивных факторов производят при температуре 22-60°С в течение 24-76 часов в условиях постепенно снижающегося давления в диапазоне от нормального атмосферного давления до давления 0,01-0,7 бар.
7. Способ по п. 6, характеризующийся тем, что на стадии импрегнации остеогенная питательная среда содержит везикулярный фосфатидилхолин или холестерол, а также один или несколько остеоиндуктивных факторов.
8. Способ по п. 6, характеризующийся тем, что на стадии импрегнации в качестве остеоиндуктивных факторов используют один или несколько веществ из следующего списка: дексаметазон в концентрации 5-500 нмоль/л, β-глицерофосфат в концентрации 1-50 ммоль/л, L-аскорбиновая кислота-2-фосфат в концентрации 50-500 мкмоль/л, желатин, костный ателоколлаген, поли-(ε-капролактон), биоактивный пептид, фактор роста, фактор дифференцировки, ангиогенный фактор.
9. Способ по п. 8, характеризующийся тем, что на стадии импрегнации остеогенная питательная среда содержит везикулярный фосфатидилхолин или холестерол, а также один или несколько остеоиндуктивных факторов.
10. Способ по п. 1, характеризующийся тем, что на стадии высушивания материал, полученный на предыдущей стадии, нагревают до примерно 100°С в течение 24-72 часов, далее примерно до 200°С в течение 24-72 часов, далее до примерно до 300°С в течение 24-72 часов.
11. Способ по п. 1, характеризующийся тем, что на стадии удаления белков и клеток в качестве ионного или амфотерного детергента используют додецилсульфат натрия, и, после обработки материала раствором додецилсульфат натрия, получившийся материал дополнительно обрабатывают раствором неионного детергента в концентрации 0,005-10% при 4-37°С в течение 1-72 часов, и затем осуществляют отмывку материала от детергентов в водном растворе.
12. Способ по п. 11, характеризующийся тем, что на стадии удаления белков и клеток в качестве неионного детергента используют Тритон X-100 в концентрации 0,1-5% или Tween-20 в концентрации 0,005-1%.
13. Высокоочищенный минеральный матрикс с остеоиндуктивными свойствами, предназначенный для замещения дефектов костной ткани, полученный по способу, изложенному по любому из пп. 1-12, состоящий из костного гидроксиапатита и фосфата кальция, представленных в нативной аморфной форме, и дополнительно содержащий один или несколько остеоиндуктивных факторов, при этом минеральный матрикс характеризуется тем, что практически не содержит клеточных белков, пептидов, липидов и нуклеиновых кислот, обладает пористой структурой и остеоиндуктивным потенциалом, является стерильным и может быть представлен в различных формах.
14. Высокоочищенный минеральный матрикс по п. 13, характеризующийся тем, что он имеет форму блока, крошки, мелкодисперсного порошка, пасты, мембраны, пластины, микроразмерных гранул или наноразмерных гранул.
15. Высокоочищенный минеральный матрикс по п. 13, характеризующийся тем, что он содержит фосфатидилхолин или холестерол.
16. Высокоочищенный минеральный матрикс по п. 13, характеризующийся тем, что он содержит дексаметазон, β-глицерофосфат, L-аскорбиновая кислота-2-фосфат, желатин, костный ателоколлаген, поли-(ε-капролактон), биоактивный пептид, фактор роста, фактор дифференцировки или ангиогенный фактор.
17. Высокоочищенный минеральный матрикс по п. 13, характеризующийся тем, что он дополнительно содержит аутологичную стромально-васкулярную фракцию, мезенхимальные стволовые клетки, обогащенную тромбоцитами плазму, аутокровь, антибиотик, антимикотик, антисептик или анестетик.
18. Высокоочищенный минеральный матрикс по п. 13, характеризующийся тем, что он дополнительно содержит клетки, способствующие неоваскуляризации.
19. Высокоочищенный минеральный матрикс по п. 18, характеризующийся тем, что клетками, способствующими неоваскуляризации, являются зрелые эндотелиальные клетки или эндотелиальные прогениторные клетки.
20. Применение высокоочищенного минерального матрикса по п. 18 в качестве имплантата для замещения дефектов костной ткани в стоматологии, ортопедии или травматологии, в том числе дефектов костной ткани, возникших в результате врожденных патологий, доброкачественных опухолей или травм различного генеза.
| US 20150190547 A1, 09.07.2015 | |||
| КОСТНЫЙ МАТЕРИАЛ И КОЛЛАГЕНОВАЯ КОМПОЗИЦИЯ ДЛЯ ВОССТАНОВЛЕНИЯ ПОВРЕЖДЕННЫХ СУСТАВОВ | 2001 |
|
RU2292858C2 |
| МАТЕРИАЛ ЗАМЕНИТЕЛЯ КОСТИ | 2011 |
|
RU2591087C2 |
Авторы
Даты
2019-07-03—Публикация
2018-06-05—Подача