Перечень последовательностей
[000] Настоящая заявка содержит перечень последовательностей, который был подан в электронном виде в формате ASCII и настоящим включен в данный документ посредством ссылки во всей своей полноте. Указанная ASCII-копия, созданная 16 июня 2015 г., имеет название B7H1-275WO1_SL.txt, и ее размер составляет 103313 байта.
Область техники
Способы лечения рака.
Предпосылки создания изобретения
Лучевая терапия (RT) остается наиболее важным консервативным способом лечения солидных злокачественных опухолей, которое получают приблизительно 50-60% всех пациентов с раком. Включение RT в схемы лечения уменьшает вероятность рецидива заболевания и повышает общую выживаемость при большинстве распространенных форм рака (1-3). Несмотря на ее эффективность, многие пациенты страдают от локального рецидива и метастазирования.
Вдобавок к непосредственному циторедуктивному эффекту RT, новые данные свидетельствуют о том, что формирование противоопухолевых иммунных ответов может играть важную роль в эффективности этого лечения (4, 5). RT может привести к экспрессии экто-кальретикулина на опухолевых клетках, а также - к высвобождению некоторых молекулярных структур, ассоциированных с повреждением (DAMP), в том числе, белка группы высокой подвижности бокс 1 (HMGB1) и ATP, что может привести к рекрутингу и активации антигенпрезентирующих клеток (APC), и примированию Т-клеточных ответов на опухолевые антигены (6-10). Несмотря на это, часто происходит ускользание от иммунного ответа, при этом рецидив опухоли остается главной причиной смертности пациентов, получавших RT (11). Идентификация и подавление ключевых стимулов иммуносупрессии может усилить противоопухолевые иммунные ответы и потенциально улучшить результат лечения пациента.
Новые представления касательно неэффективности лечения и более эффективных подходов с комбинацией RT являются, таким образом, крайне необходимыми.
Путь рецептора программируемой клеточной смерти 1 (PD-1)/лиганда рецептора программируемой клеточной смерти 1 (PD-L1) вовлечен в поддержание периферической толерантности и в модуляцию острых воспалительных ответов посредством подавления функционирования Т-клеток и посредством апоптоза активированных T клеток (12, 13). Вдобавок к связыванию с PD-1 PD-L1 также может угнетать функционирование Т-клеток посредством взаимодействия с CD80 (14). Экспрессия PD-L1 является индуцибельной и, как считается, отвечает на локальное воспалительное окружение, в частности, на интерферон (IFN) I и II типа (12, 15, 16). Несмотря на то, что экспрессия PD-L1 почти не выявляется в большинстве нормальных тканей, она была описана при многих злокачественных опухолях (рассмотрено в (17)). Важно отметить то, что недавние клинические исследования по применению моноклональных антител (mAb) к PD-1 или к PD-L1 продемонстрировали обнадеживающие ответы у пациентов с заболеванием на поздней стадии (18-21).
Стратегия дозирования для комбинирования лучевой терапии с антагонистами PD-1 и/или PD-L1 призвана создать максимальный благоприятный эффект для пациентов, страдающих от рака.
КРАТКОЕ ОПИСАНИЕ
В соответствии с описанием, способ лечения рака у пациента включает
a. применение по меньшей мере одной дозы лучевой терапии и
b. применение по меньшей мере одного антагониста PD-1 и/или PD-L1,
где по меньшей мере один антагонист PD-1 и/или PD-L1 применяют в тот же день, что и дозу лучевой терапии, или в течение периода не более 4 дней спустя, причем включительно.
Согласно другому способу осуществления, по меньшей мере один антагонист PD-1 и/или PD-L1 представляет собой по меньшей мере одно антитело к PD-1, и/или антитело к PD-L1, или их функциональную часть.
Согласно одному аспекту, лучевая терапия представляет собой фракционную лучевую терапию. Согласно одному способу осуществления, фракционная лучевая терапия включает в себя от 2 до 7 фракций. Согласно другому способу осуществления, фракционная лучевая терапия включает в себя 5 фракций.
Согласно одному варианту осуществления, фракции лучевой терапии применяют в последовательные дни. Согласно другому варианту осуществления, фракции лучевой терапии применяют в день 1, день 2, день 3, день 4 и день 5. Согласно одному варианту осуществления, лучевая терапия включает в себя приблизительно 10 Гр за 5 фракций.
Согласно одному аспекту, по меньшей мере один антагонист PD-1 и/или PD-L1 применяют по меньшей мере в день 1 и/или в день 5. Согласно одному способу осуществления, по меньшей мере один антагонист PD-1 и/или PD-L1 применяют несколько раз. Например, по меньшей мере один антагонист PD-1 и/или PD-L1 можно применять 3 раза в неделю.
Согласно одному варианту осуществления, антитело к PD-1, и/или антитело к PD-L1, или их функциональная часть представляют собой MEDI4736.
Согласно другому варианту осуществления, антитело к PD-1, и/или антитело к PD-L1, или их функциональная часть представляют собой пембролизумаб, ниволумаб, BMS-936558, AMP-224 или MPDL3280A.
Согласно одному аспекту, рак представляет собой меланому, колоректальный рак или рак молочной железы. Согласно другому аспекту, проводят более одного курса лечения. Согласно дополнительному аспекту, проводят от 2 до 8 курсов лечения. Согласно одному способу осуществления, курсы лечения проводят каждую неделю или каждую вторую неделю.
Дополнительные цели и преимущества частично будут изложены в следующем описании и частично будут очевидны из описания или могут быть изучены на практике. Цели и преимущества будут реализованы и достигнуты посредством элементов и комбинаций, конкретно указанных в прилагаемой формуле изобретения.
Следует понимать, что как вышеприведенное общее описание, так и нижеследующее подробное описание являются лишь иллюстративными и пояснительными, а не ограничивают формулу изобретения.
Сопроводительные графические материалы, включенные в настоящее описание и образующие его часть, иллюстрируют один (несколько) вариант(вариантов) осуществления и вместе с описанием служат для пояснения принципов, описанных в данном документе.
КРАТКОЕ ОПИСАНИЕ ЧЕРТЕЖЕЙ
На фигурах 1A-F проиллюстрировано, что блокирование пути PD-1/PD-L1 усиливает действие фракционной лучевой терапии. A и B, средняя интенсивность флуоресценции (A) и демонстративные гистограммы (B) экспрессии PD-L1 на клетках CT26, выделенных из опухолей через 1, 3 или 7 дней после обработки с применением приблизительно 10 Гр за 5 ежедневных фракций по 2 Гр. C и D, мыши с опухолью CT26, которые получали приблизительно 10 Гр RT за 5 ежедневных фракций по 2 Гр либо отдельно, либо в комбинации с mAb к αPD-1 (C) или к αPD-L1 (D) в дозе 10 мг/кг 3qw на протяжении вплоть до 3 недель. E, значения объема опухоли через 10 дней после начала терапии у мышей с опухолью 4T1, которые получали 20 Гр RT, доставленные за 5 ежедневных фракций по 4 Гр, либо отдельно, либо в комбинации с mAb к αPD-L1. F, мыши с опухолью 4434, которые получали приблизительно 10 Гр RT, доставленные за 5 ежедневных фракций по 2 Гр, либо отдельно, либо в комбинации с mAb к αPD-L1. Подопытные группы состояли по меньшей мере из 7 мышей и являлись показательными по меньшей мере для 2 независимых экспериментов. A, E и F отображают среднее значение ± SEM. *, P<0,05 **, P<0,01, критерий Манна-Уитни. C и D, * обозначает достоверность при сравнении с контрольными мышами + обозначает достоверность при сравнении с монотерапией. ***/+++, P < 0,001, логарифмический ранговый критерий (Мантеля-Кокса).
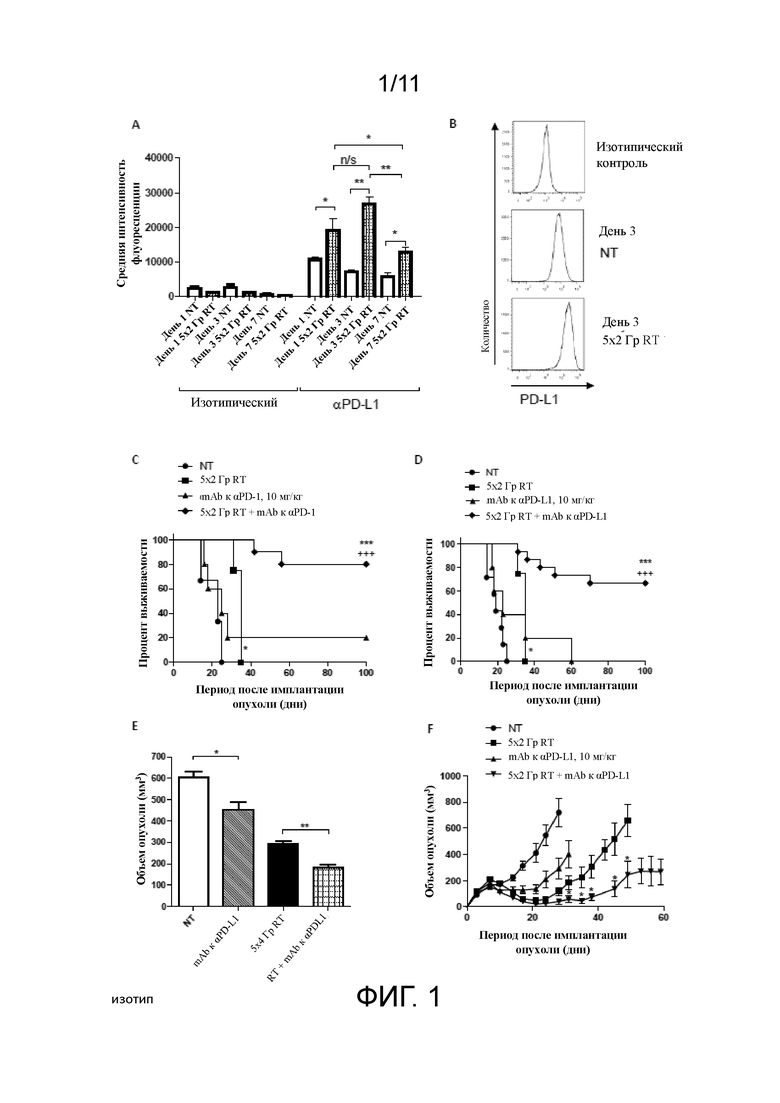
На фигурах 2A-C продемонстрировано, что терапевтическая активность комбинации фракционной RT и mAb к αPD-L1 зависит от активности CD8+ Т-лимфоцитов. A, объем опухоли в день терапии, через 7 и 11 дней после комбинированной терапии с применением 5 фракций по 2 Гр и mAb к αPD-L1. Проводили истощение субпопуляций иммунных клеток (CD8, CD4 или NK клеток) за 1 день до терапии, при этом истощение сохранялось на протяжении 2 недель. ***, P > 0,001, *, P > 0,01, *, P > 0,05, критерий Манна-Уитни. B, кривая выживаемости. ***/+++, P < 0,001, логарифмический ранговый критерий (Мантеля-Кокса). Данные являются показательными для 10 мышей на когорту. C, иллюстративные графики плотности распределения для периферической крови, подтверждающие истощение субпопуляций иммунных клеток.
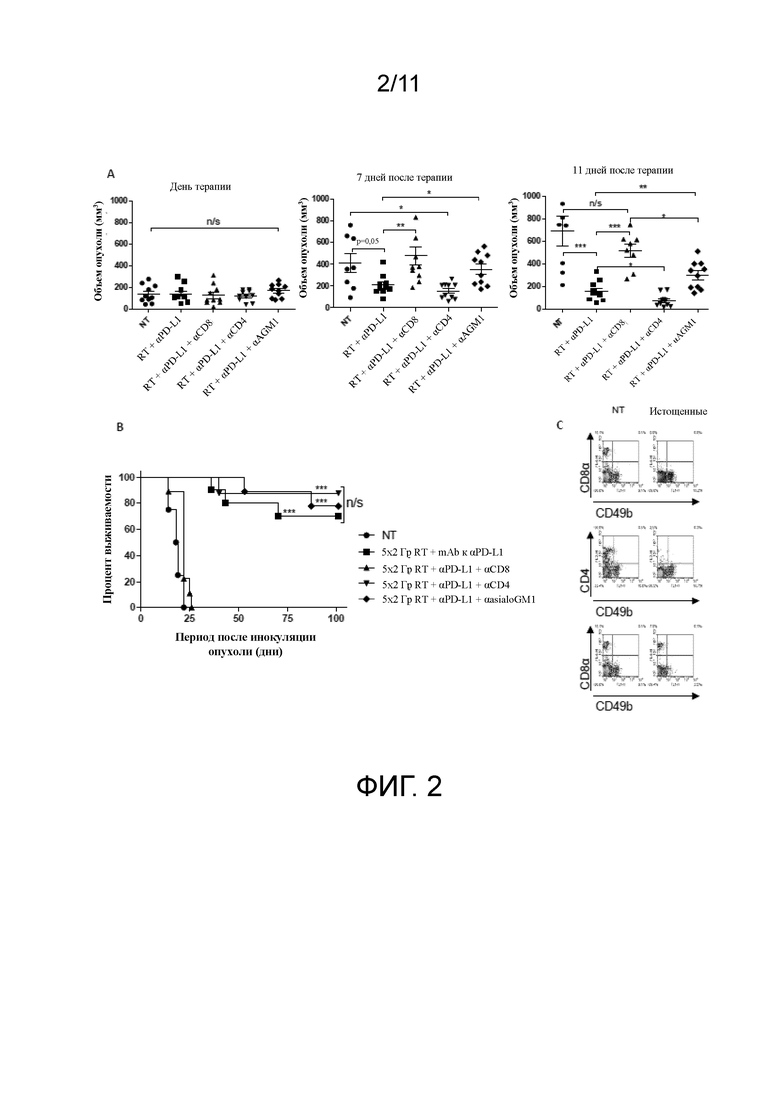
На фигурах 3A-C показано, что комбинация фракционной RT и mAb к αPD-L1 вызывает формирование защитной иммунологической памяти. A, кривая выживаемости мышей с LTS после контралатеральной повторной трансплантации 5×105 клеток CT26. *P < 0,05 по сравнению с контрольными мышами (логарифмический ранговый критерий Мантеля-Кокса). B, демонстративный точечный график выработки IFNγ CD8+ T-клетками, выделенными из мышей без опухоли либо из мышей с LTS, которых изначально обрабатывали с помощью RT и mAb к αPD-L1. C, частота IFNγ+ CD8+ T-клеток, выделенных у мышей без опухоли либо у мышей с LTS, которых изначально обрабатывали с помощью RT и mAb к αPD-L1, с последующим совместным культивированием либо с одним из пептидов, рестриктированных по H2-Ld (AH1 (SPSYVYHQF) (SEQ ID NO: 91); установленный опухолеассоциированный антиген CT26 или β-галактозидаза (TPHPARIGL) (SEQ ID NO: 92); контрольный пептид прокариотического происхождения), либо с клетками CT26, облученными 50 Гр, на протяжении 5 дней, с последующим примированием клетками CT26, облученными 50 Гр. * P<0,05 (критерий Манна-Уитни). Данные являются показательными для 2 независимых экспериментов.
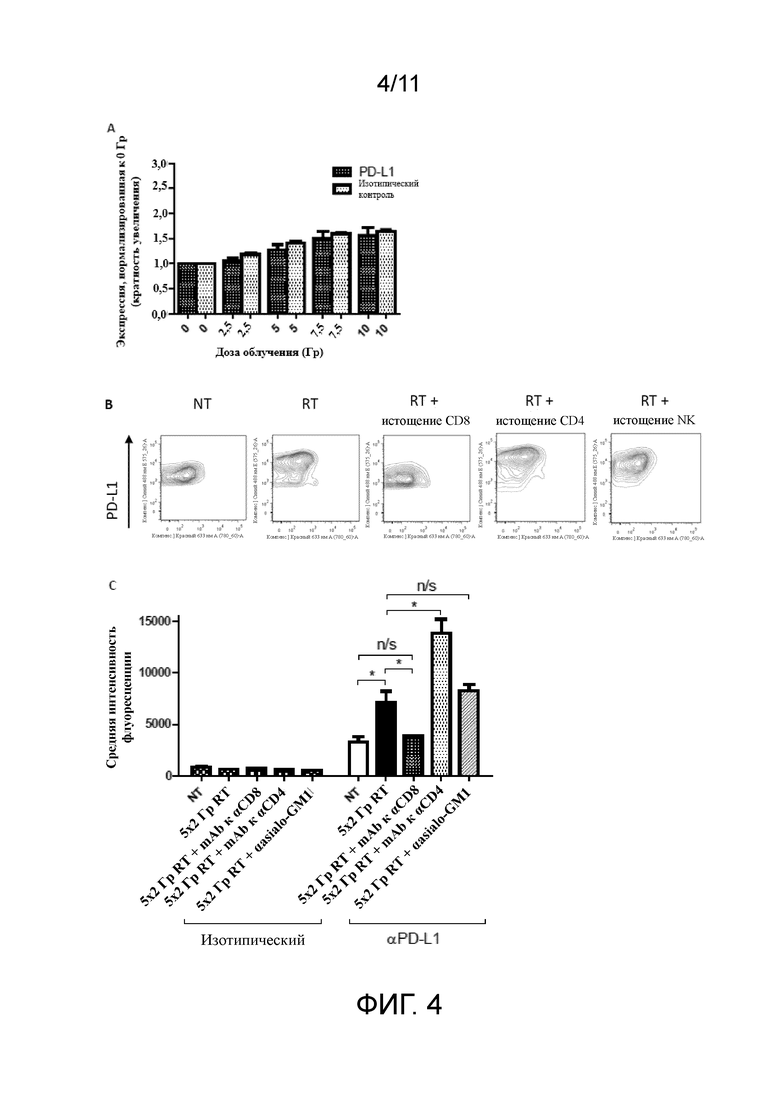
На фигурах 4A-C проиллюстрировано, что фракционная RT увеличивает экспрессию PD-L1 на опухолевых клетках in vivo и зависит от CD8+ Т-клеток. A, экспрессия PD-L1 на клетках CT26 после обработки с помощью RT (2,5-10 Гр) in vitro. B и C, демонстративные контурные графики (B) и средняя интенсивность флуоресценции (C) экспрессии PD-L1 на клетках CT26 (гейтированные как CD45- клетки), выделенных из опухолей через 3 дня после получения приблизительно 10 Гр за 5 ежедневных фракций по 2 Гр в комбинации с антителами, истощающими популяцию CD8, CD4 или NK-клеток. * P<0,05 (критерий Манна-Уитни). Подопытные группы состояли по меньшей мере из 5 мышей и являлись показательными по меньшей мере для 2 независимых экспериментов.
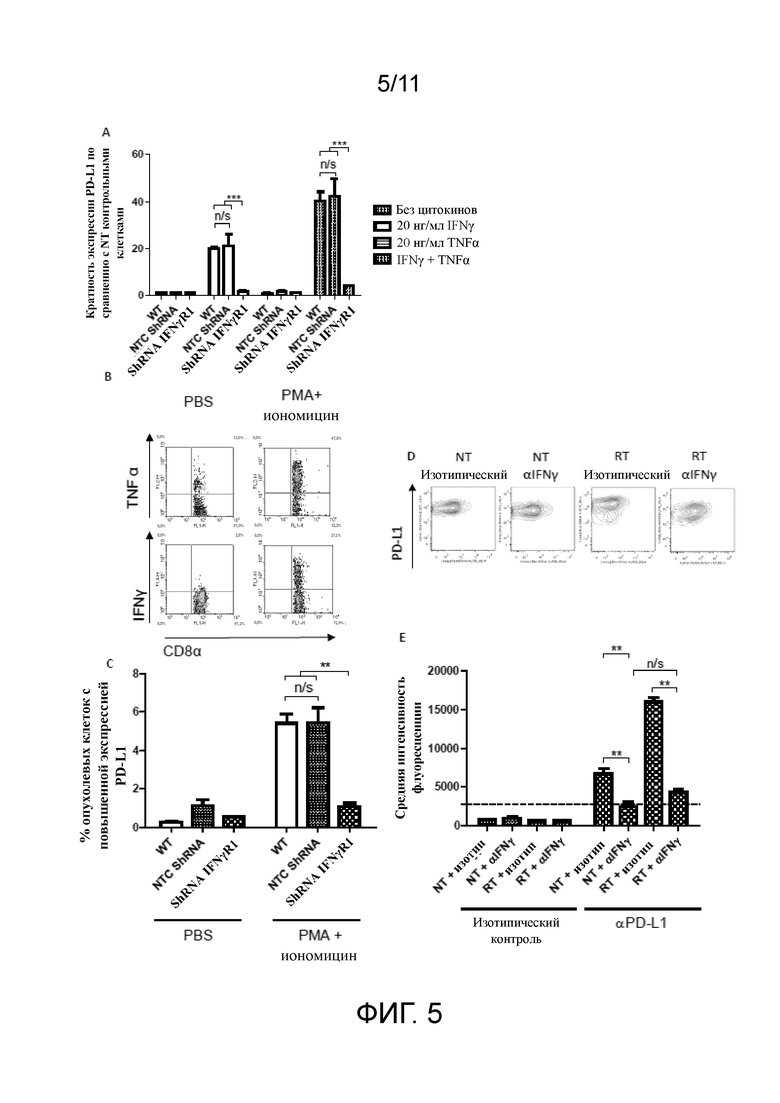
На фигурах 5A-E показано, что выработка IFNγ CD8+ Т-клетками отвечает за положительную регуляцию экспрессии PD-L1 на опухолевых клетках после фракционной RT. A, экспрессия PD-L1 на опухолевых клетках CT26 дикого типа (WT) или клетках, трансдуцированных контрольной ShRNA, не осуществляющей целенаправленное воздействие (NTC), или ShRNA IFNγR1 с последующим совместным культивированием на протяжении 24 часов с 20 нг/мл IFNγ, TNFα или комбинацией обеих цитокинов. B, демонстративные графики плотности распределения, отображающие экспрессию IFNγ и TNFα CD8+ Т-клетками после обработки PBS или форбол-12-миристат-13-ацетатом (PMA) и иономицином, C, частота PD-L1-положительных опухолевых клеток CT26 (WT, NTC ShRNA или ShRNA IFNγR1) после 24-часового совместного культивирования со спленоцитами, активированными PBS или PMA/иономицином. n/s=P>0,05, *** P<0,001 ** P<0,01 (двусторонний t-критерий Стьюдента). D и E, демонстративные контурные графики (D) и средняя интенсивность флуоресценции (E) экспрессии PD-L1 на опухолевых клетках CT26 после обработки с помощью RT (приблизительно 10 Гр за 5 фракций) в присутствии mAb, блокирующих αIFNγ (или изотипического контроля) in vivo. ** P<0,01, (критерий Манна-Уитни). Подопытные группы состояли по меньшей мере из 5 мышей.
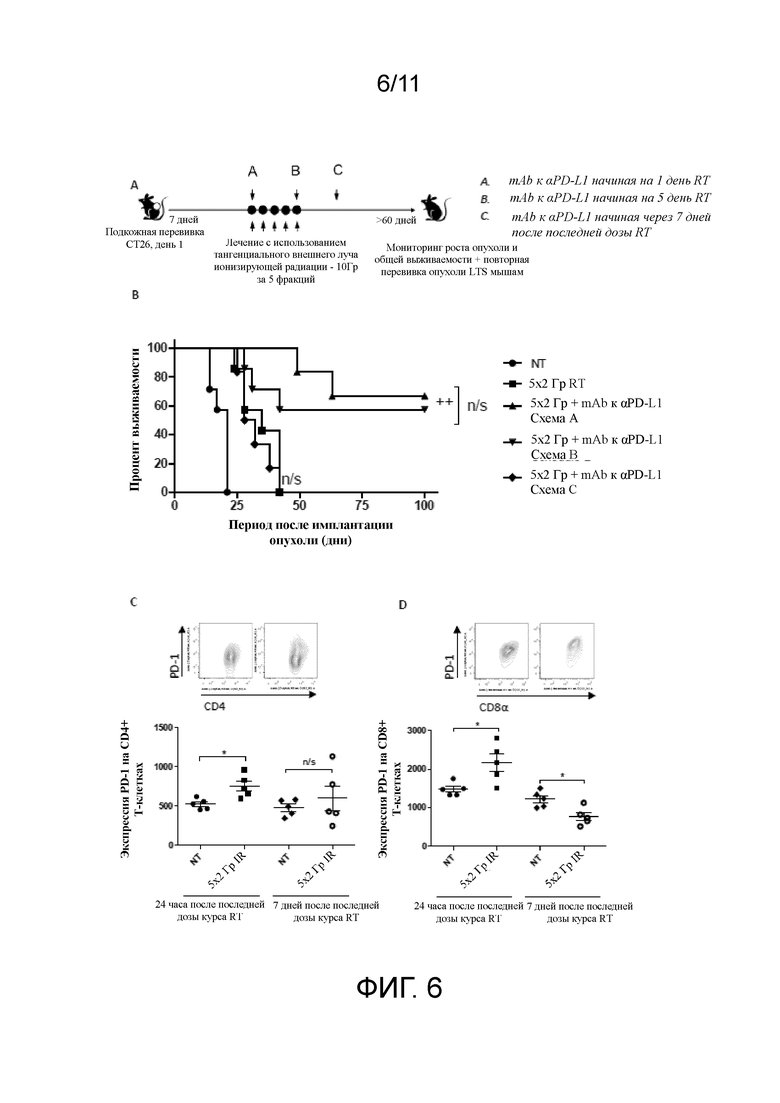
На фигурах 6A-D продемонстрировано, что режим дозирования влияет на результат лечения, при этом усиление эффекта RT наблюдали при сопутствующей, но не при последующей терапии с помощью mAb к αPD-L1. A, схема исследований режима дозирования. Мыши получали фракционную дозу RT (в виде приблизительно 10 Гр за 5 ежедневных фракций по 2 Гр) отдельно или в комбинации с mAb к αPD-L1, начиная с 1 дня курса RT (схема А), с 5 дня курса RT (схема B) или через 7 дней после применения последней дозы RT (схема C). B, кривые выживаемости при терапии. ++, P<0,01 по сравнению с монотерапией (логарифмический ранговый критерий Мантеля-Кокса). C и D, экспрессия PD-1 на CD4+ (C) и CD8+ (D) Т-клетках через 24 часа и через 7 дней после применения последней дозы RT. * P<0,05 (критерий Манна-Уитни). Подопытные группы состояли по меньшей мере из 5 мышей и являлись показательными по меньшей мере для 2 независимых экспериментов.
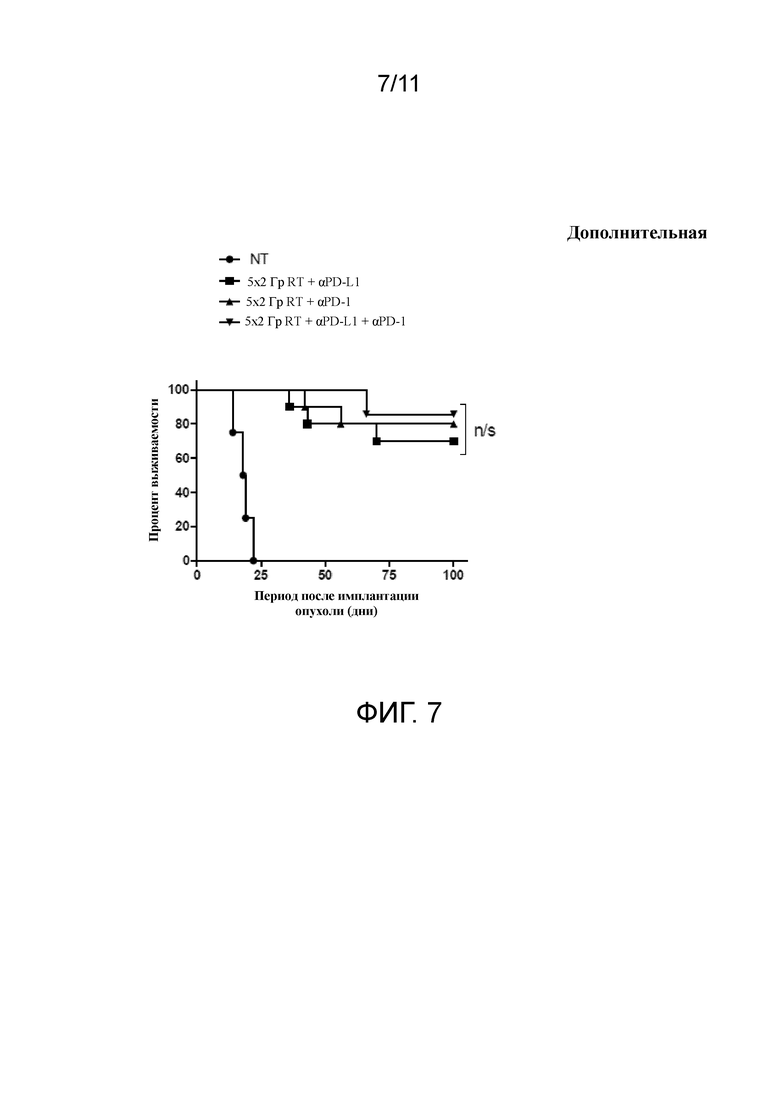
На фигуре 7 показано, что блокирование как PD-1, так и PD-L1 дополнительно не повышает эффективность в комбинации с фракционной RT у мышей с опухолью CT26. A) Кривая выживаемости после применения фракционной дозы RT (в виде 10 Гр за 5 ежедневных фракций по 2 Гр) отдельно или в комбинации с mAb к αPD-1, αPD-L1 или комбинацией обеих mAb, дозированных 3qw на протяжении 3 недель. n/s, P>0,05, логарифмический ранговый критерий Мантеля-Кокса. Подопытные группы состояли по меньшей мере из 5 мышей и являлись показательными для 2 независимых экспериментов.
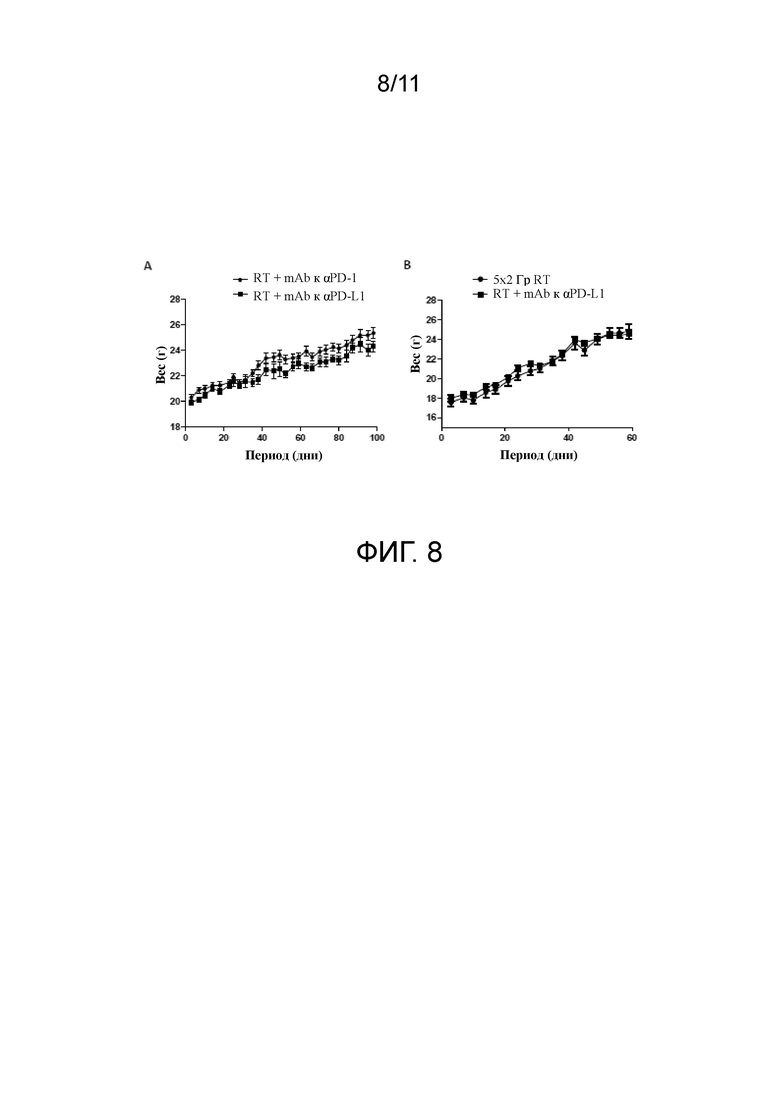
На фигуре 8A-B показано, что комбинированная терапия с применением фракционной RT и mAb к αPD-1 либо к αPD-L1 хорошо переносится мышами. Мыши с опухолью CT26 получали 10 Гр RT за 5 ежедневных фракций по 2 Гр отдельно или в комбинации с mAb к αPD-L1 в дозе 10 мг/кг 3qw на протяжении 3 недель либо 1 недели. Подопытные группы состояли по меньшей мере из 7 мышей и являлись показательными по меньшей мере для 2 независимых экспериментов. n/s, P>0,05, критерий Манна-Уитни.
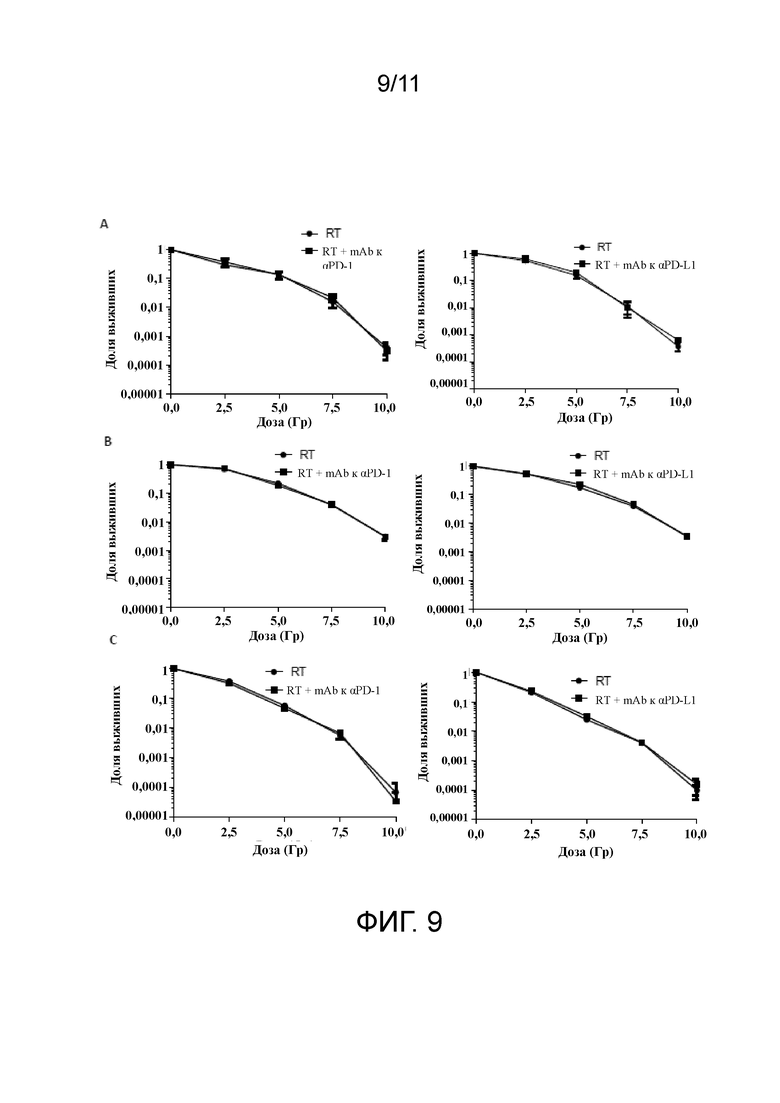
На фигуре 9A-C проиллюстрировано, что обработка опухолевых клеток с помощью mAb к αPD-1 или к αPD-L1 не делает их чувствительными к индуцируемой облучением клеточной смерти in vitro. Кривые выживаемости, оцениваемой по способности образовывать колонии, для клеток CT26 (A), клеток 4T1 (B) и клеток 4434 (C), обработанных с помощью RT (2,5-10 Гр) в присутствии/отсутствии 2 мкг/мл mAb к αPD1 или к αPD-L1.
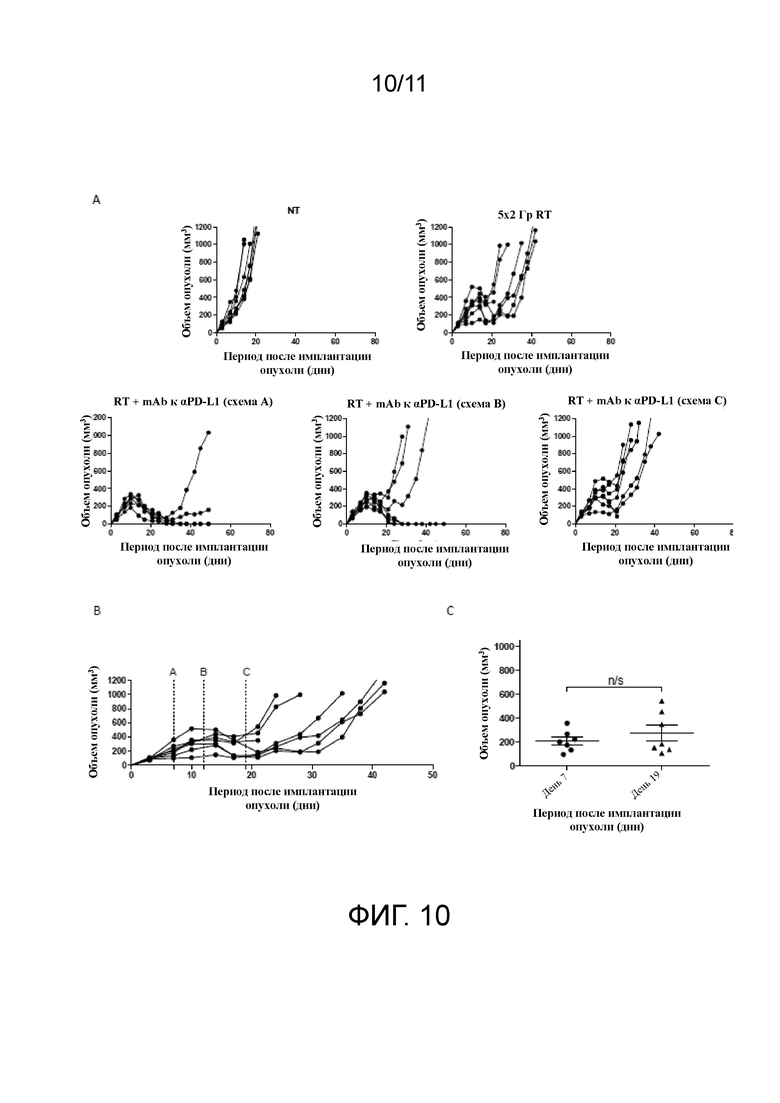
На фигуре 10A-C показано, что режим дозирования влияет на результат лечения. A) значения объема опухоли после применения фракционной дозы RT (в виде 10 Гр за 5 ежедневных фракций по 2 Гр) отдельно или в комбинации с mAb к αPD-L1, начиная с 1 дня курса RT (схема А), с 5 дня курса RT (схема B) или через 7 дней после применения последней дозы RT (схема C). B и C) значения объема опухоли у мышей, обработанных с помощью RT, которые демонстрируют одинаковые значения объема опухоли при разных режимах дозирования. n/s, P>0,05 (критерий Манна-Уитни). Подопытные группы состояли по меньшей мере из 5 мышей и являлись показательными для 2 независимых экспериментов.
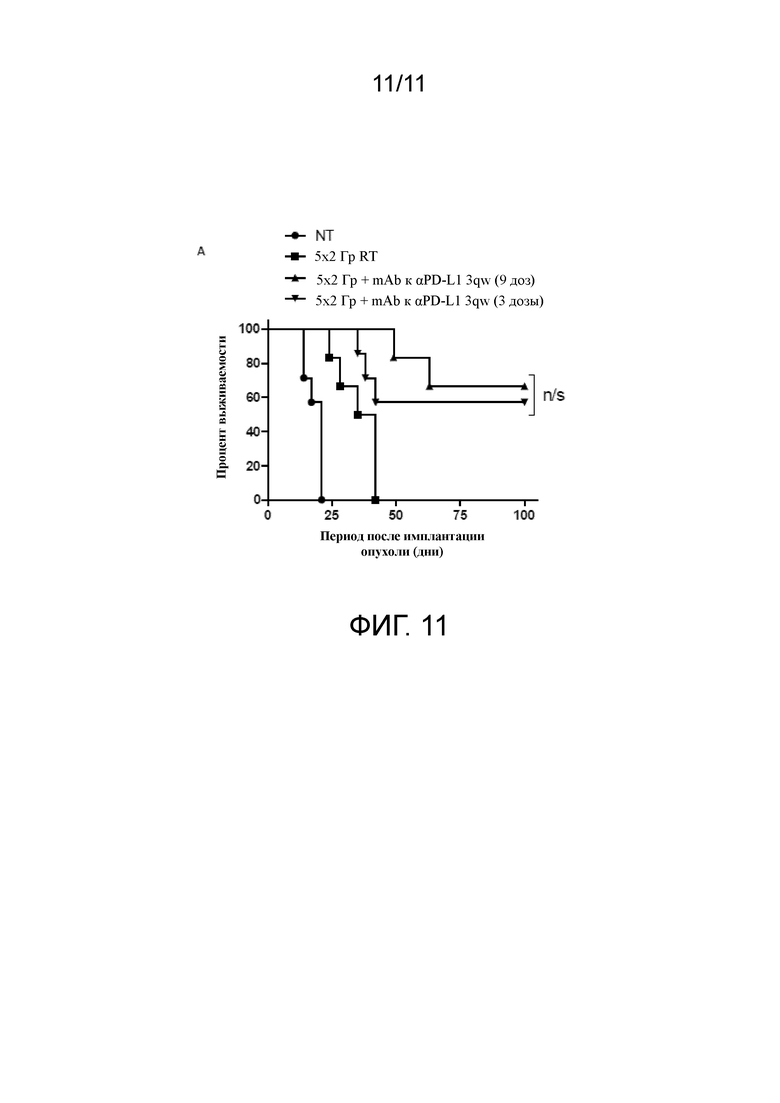
На фигуре 11 показано, что однократное применение mAb к αPD-L1 по сравнению с их длительным применением не влияет на эффективность комбинированной терапии. A, мыши с опухолью CT26, которые получали 10 Гр RT, доставленные за 5 ежедневных фракций по 2 Гр, отдельно или в комбинации с mAb к αPD-L1 в дозе 10 мг/кг 3qw на протяжении 3 недель либо 1 недели. Подопытные группы состояли по меньшей мере из 7 мышей и являлись показательными по меньшей мере для 2 независимых экспериментов. n/s, P>0,05, логарифмический ранговый критерий Мантеля-Кокса.
ОПИСАНИЕ ПОСЛЕДОВАТЕЛЬНОСТЕЙ
В таблице 1 представлен перечень определенных последовательностей, упоминаемых в вариантах осуществления настоящего изобретения. CDR указаны жирным шрифтом и подчеркиванием.
(антитело к PD-L1)
(антитело к PD-L1)
(антитело к PD-L1)
(антитело к PD-L1)
(антитело к PD-L1)
(антитело к PD-L1)
(антитело к PD-L1)
(антитело к PD-L1)
(антитело к PD-L1)
(антитело к PD-L1)
(антитело к PD-1)
(антитело к PD-1)
(антитело к PD-1)
(антитело к PD-1)
(антитело к PD-1)
(антитело к PD-1)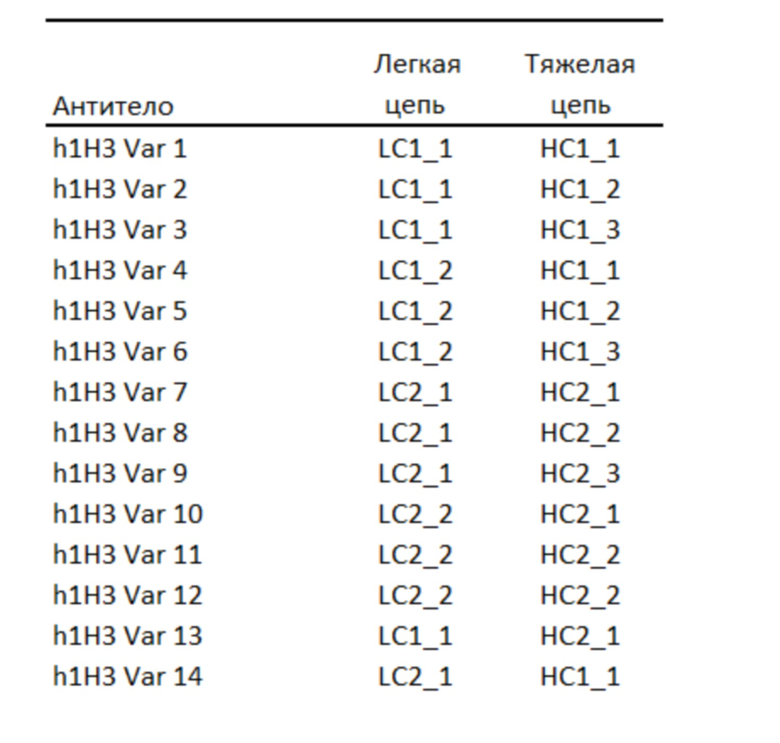
3
10
4
BMS-936558
11
BMS-936558
5
12
6
13
7
14
15
25
16
BMS-936559
26
BMS-93655
17
27
18
28
19
29
20
30
21
31
22
32
23
33
24
34
35
36
ОПИСАНИЕ ВАРИАНТОВ ОСУЩЕСТВЛЕНИЯ
Способы лечения
Настоящие способы охватывают лечение рака с применением по меньшей мере одной дозы лучевой терапии и по меньшей мере одной дозы по меньшей мере одного антагониста PD-1 и/или PD-L1. Например, способ лечения рака у пациента может включать применение по меньшей мере одной дозы лучевой терапии и применение по меньшей мере одного антагониста PD-1 и/или PD-L1, где по меньшей мере один антагонист PD-1 и/или PD-L1 применяют в тот же день, что и дозу лучевой терапии, или в течение периода не более 4 дней спустя, причем включительно.
Способ лечения рака можно применять один раз (в виде единичного курса лечения) или его можно применять более одного раза (т. е. с несколькими курсами лечения), например, в курсе с применением каждую неделю, каждые две недели, каждые три недели или каждый месяц. В случае, если способ применяют более одного раза, его можно применять 2, 3, 4, 5, 6, 7 или 8 раз или больше.
Не вдаваясь в теорию, на ряде общепринятых сингенных опухолевых моделей было обнаружено, что низкие дозы фракционной RT приводят к положительной регуляции экспрессии PD-L1 на опухолевых клетках in vivo. Было показано, что фракционная RT, доставленная в комбинации с mAb к αPD-1 или к αPD-L1, вызывала эффективные противоопухолевые ответы, опосредованные CD8+, что улучшало локальный контроль над опухолью и долгосрочную выживаемость, а также защищало от повторной трансплантации опухоли посредством индукции вторичного иммунного ответа на опухолевые антигены. Было обнаружено, что выработка IFNγ CD8+ T-клетками обуславливает положительную регуляцию экспрессии PD-L1 на опухолевых клетках после фракционной RT. Более того, схема введения mAb к PD-L1 относительно доставки фракционной RT, по-видимому, влияет на терапевтический эффект; при этом применение антагониста в тот же день, что и RT, или вплоть до 4 дней после применения первой дозы фракционной RT продемонстрировало преимущество по сравнению с применением антагониста через более чем 7 дней после завершения лучевой терапии. И, не вдаваясь в теорию, положительная регуляция экспрессии PD-L1 на опухолевых клетках в ответ на низкие дозы фракционной RT, которые используются в рутинной клинической практике, по-видимому, является механизмом адаптивной иммунологической резистентности опухолевых клеток; следовательно, сигнальный путь PD-L1/PD-1, вероятно, способствует неэффективности лечения RT. Комбинированная терапия с применением RT и блокированием сигнального пути PD-1/PD-L1 имеет потенциал к преодолению данной резистентности, но учитывая результаты доклинических исследований авторов, режим дозирования влияет на результаты лечения, что предоставляет важные новые выводы для перехода к клиническим исследованиям.
Антагонисты PD-1 и/или PD-L1 для применения в способах лечения
Согласно одному варианту осуществления, по меньшей мере один антагонист PD-1 и/или PD-L1 для применения в настоящих способах представляет собой антитело к PD-1, и/или антитело к PD-L1, или их функциональную часть.
Согласно одному аспекту, по меньшей мере один антагонист PD-1 и/или PD-L1 применяют в тот же день, что и дозу лучевой терапии, или в течение периода не более 4 дней спустя, причем включительно. Например, согласно одному аспекту, если лучевую терапию проводят в день 1 курса лечения, по меньшей мере один антагонист PD-1 и/или PD-L1 также можно применять в день 1 курса лечения (т. е. в тот же день, что и дозу лучевой терапии). Согласно другому аспекту, если лучевую терапию проводят в день 1 курса лечения, по меньшей мере один антагонист PD-1 и/или PD-L1 применяют в день 5 (т. е. спустя 4 дня). Согласно дополнительному аспекту, антагонист PD-1 и/или PD-L1 можно применять в день 1, в день 2, в день 3, в день 4, в день 5, в день 6 и/или в день 7 курса лечения (включая как единичные, так и многократные схемы лечения).
Согласно одному варианту осуществления, по меньшей мере один антагонист PD-1 и/или PD-L1 применяют несколько раз в ходе курса лечения. Согласно другому варианту осуществления, по меньшей мере один антагонист PD-1 и/или PD-L1 применяют 2, 3, 4, 5 или более раз в ходе курса лечения. Например, антагонист можно применять три раза в неделю за однонедельный курс лечения или три раза в неделю за курс лечения на протяжении двух или более недель, как это описано выше.
Согласно одному аспекту, антитело или его функциональную часть выбирают из тех, что раскрыты в публикации патента США 2010/0028330, который включен посредством ссылки, для обеспечения понимания об этих антителах и их функциональных частях. Согласно одному варианту осуществления, антитело представляет собой MEDI4736.
Согласно другому варианту осуществления, антитело к PD-1 и/или антитело к PD-L1 представляют собой пембролизумаб, ниволумаб, BMS-936558, AMP-224 или MPDL3280A.
Антитела или их функциональные части применяют в терапевтически эффективных количествах. Как правило, терапевтически эффективное количество может варьировать в зависимости от возраста, состояния и пола субъекта, а также от тяжести патологического процесса у субъекта. Терапевтически эффективное количество антитела или его функциональной части варьирует от приблизительно 0,001 до приблизительно 30 мг/кг массы тела, от приблизительно 0,01 до приблизительно 25 мг/кг массы тела, от приблизительно 0,1 до приблизительно 20 мг/кг массы тела или от приблизительно 1 до приблизительно 10 мг/кг. При необходимости, дозу можно регулировать в соответствии с наблюдаемыми эффектами лечения. Соответствующую дозу выбирает лечащий врач, исходя из клинических показаний.
Антитела можно вводить в виде болюсной дозы, чтобы максимально повысить уровни циркулирующих в крови антител до наибольшего периода времени после введения дозы. После болюсной дозы также можно применять непрерывную инфузию.
Используемый в данном документе термин "антитело или его функциональная часть" используется в самом широком смысле. Оно может быть искусственным, как, например, моноклональные антитела (mAb), получаемые с помощью традиционной гибридомной технологии, рекомбинантной технологии, и/или их функциональный фрагмент. Оно может охватывать как интактные молекулы иммуноглобулина, например, поликлональное антитело, моноклональное антитело (mAb), моноспецифическое антитело, биспецифическое антитело, полиспецифическое антитело, антитело человека, гуманизированное антитело, антитело животного (например, антитело верблюда), химерные антитела, так и их части, фрагменты, области, пептиды и производные (получаемые с помощью любой известной методики, такой как, без ограничения, ферментативное расщепление, синтез пептидов или рекомбинантные методики), такие как, например, иммуноглобулин, лишенный легких цепей, Fab, Fab', F(ab')2, Fv, scFv, фрагмент антитела, диатело, Fd, CDR-области, или любая часть, или пептидная последовательность антитела, способная к связыванию с антигеном или эпитопом. Согласно одному варианту осуществления, функциональная часть представляет собой одноцепочечное антитело, одноцепочечный вариабельный фрагмент (scFv), Fab-фрагмент или F(abʹ)2-фрагмент.
Считается, что антитело или его функциональная часть "способны к связыванию" с молекулой, если они способны специфически взаимодействовать с молекулой с последующим связыванием молекулы с антителом. Фрагменты или части антител могут не содержать Fc-фрагмента интактного антитела, быстрее выводиться из кровотока и могут характеризоваться меньшим неспецифичным связыванием в ткани, чем интактное антитело. Примеры такого антитела могут быть получены из интактных антител с помощью способов, хорошо известных из уровня техники, например, путем протеолитического расщепления ферментами, такими как папаин (с получением Fab-фрагментов) или пепсин (с получением F(ab')2-фрагментов). Части антител могут быть получены с помощью любого из вышеупомянутых способов или могут быть получены путем экспрессии части рекомбинантной молекулы. Например, CDR-область(области) рекомбинантного антитела можно выделить и субклонировать в соответствующий вектор экспрессии.
Согласно одному варианту осуществления, антитело или его функциональная часть представляют собой антитело человека. Применение антител человека для терапии у человека может уменьшить вероятность возникновения побочных эффектов, обусловленных иммунной реакцией отдельного человека на последовательности, отличные от человеческих. Согласно другому варианту осуществления, антитело или его функциональная часть являются гуманизированными. Согласно другому варианту осуществления, антитело или его функциональная часть представляют собой химерное антитело. Таким образом, последовательности, представляющие интерес, такие как, например, участок связывания, представляющий интерес, могут быть включены в антитело или его функциональную часть.
Согласно одному варианту осуществления, антитело может иметь изотип IgG, IgA, IgM или IgE. Согласно одному варианту осуществления, антитело представляет собой IgG.
Лучевая терапия для применения в способах лечения
Лучевая терапия, также известная как высокодозовое ионизирующее облучение, является компонентом терапевтического подхода по настоящему изобретению.
Согласно одному способу осуществления, лучевая терапия является фракционной лучевой терапией. Согласно одному варианту осуществления, фракционная лучевая терапия включает в себя от 2 до 7 фракций. Согласно другому варианту осуществления, фракционная лучевая терапия включает в себя от 3 до 6 фракций. Согласно другому варианту осуществления, фракционная лучевая терапия включает в себя от 4 до 5 фракций. Согласно одному способу осуществления, фракционная лучевая терапия включает в себя 2, 3, 4, 5, 6 или 7 фракций. Согласно одному варианту осуществления, фракционная лучевая терапия включает в себя 5 фракций.
Согласно одному способу осуществления, фракции лучевой терапии применяют в последовательные дни. Согласно одному способу осуществления, лучевая терапия может включать более чем одну дозу в день и/или дозы в последовательные дни. Согласно одному способу осуществления, фракции лучевой терапии применяют в день 1, в день 2, в день 3, в день 4 и в день 5. Согласно другому способу осуществления, лучевая терапия включает в себя приблизительно 10 Гр за 5 фракций (т. е. 2 Гр в каждый из 5 дней).
Можно использовать другие схемы фракционирования, в том числе ускоренное фракционирование (для лечения применяют большие дневные или недельные дозы с целью уменьшения количества недель лечения), гиперфракционирование (меньшие дозы излучения применяют более одного раза в день) или гипофракционирование (большие дозы применяют один раз в день или реже с целью уменьшения количества курсов лечения).
Лучевая терапия может представлять собой рентгеновское излучение, гамма-излучение или излучение заряженными частицами. Лучевая терапия может представлять собой внешнюю лучевую терапию или внутреннюю лучевую терапию (также называемую брахитерапией). Также можно использовать системную лучевую терапию, применяя радиоактивные вещества, такие как радиоактивный йод.
Внешняя лучевая терапия включает пространственную конформальную лучевую терапию, лучевую терапию с модулированной интенсивностью, лучевую терапию с визуальным контролем, томотерапию, стереотактическую радиохирургию, протонную терапию или терапию пучками других заряженных частиц.
Формы рака, пригодные для лечения
Настоящие способы можно применять для лечения широкого спектра форм рака. Согласно одному аспекту, способ можно применять для лечения меланомы, колоректального рака или рака молочной железы. Согласно одному варианту осуществления, рак молочной железы представляет собой рак молочной железы с тройным негативным фенотипом.
Согласно одному варианту осуществления, рак представляет собой адренокортикальные опухоли, рак надпочечников, рак анального канала, рак желчного протока, рак мочевого пузыря, рак костей, рак головного мозга, рак молочной железы, рак центральной нервной системы, рак шейки матки, рак грудной клетки, рак толстой кишки, колоректальный рак, рак эндометрия, эпидермоидную карциному, рак пищевода, рак глаза, глиобластому, глиому, рак желчного пузыря, карциноидные опухоли желудочно-кишечного тракта, стромальную опухоль желудочно-кишечного тракта, гестационную трофобластную болезнь, рак головы и шеи, болезнь Ходжкина, саркому Капоши, рак почки, ларингеальный и гипофарингеальный рак, лейкоз, рак печени (такой как гепатоцеллюлярная карцинома), рак легкого (в том числе немелкоклеточный, мелкоклеточный и карциноидные опухоли легкого), рак лимфатических узлов, лимфому, лимфому кожи, меланому, мезотелиому, рак ротовой полости, множественную миелому, рак носовой полости и околоносовых пазух, рак носоглотки, нейробластому, неходжкинскую лимфому, рак полости рта и ротоглотки, остеосаркому, рак яичника, рак поджелудочной железы, рак полового члена, рак гипофиза, рак предстательной железы, злокачественные опухоли детского возраста, рак прямой кишки, ретинобластому, рабдомиосаркому, саркому слюнных желез, рак кожи, рак тонкого кишечника, рак желудка, рак яичка, рак тимуса, рак горла, рак щитовидной железы, рак матки, рак влагалища или формы рака вульвы.
Далее ссылка будет подробно сделана на иллюстративные варианты осуществления настоящего изобретения, примеры которых проиллюстрированы в прилагаемых графических материалах. Там, где это возможно, одни и те же ссылочные номера будут применяться во всех графических материалах для обозначения одних и тех же или подобных частей. Специалистам в данной области техники будут очевидны другие варианты осуществления после рассмотрения описания и практического применения, раскрытых в данном документе. Варианты осуществления дополнительно поясняются в следующих примерах. Эти примеры не ограничивают объем формулы изобретения, а служат лишь для разъяснения определенных вариантов осуществления. Предполагается, что описание и примеры будут рассматриваться лишь как иллюстративные, при этом истинные объем и сущность указаны в нижеследующей формуле изобретения.
ПРИМЕРЫ
Методики
Мыши и линии клеток
Мыши BALB/c и C57Bl/6 приобретали у Harlan, Великобритания. Все эксперименты с животными были одобрены местным этическим комитетом и проводились согласно лицензии, выданной министерством внутренних дел Великобритании. Клетки карциномы толстой кишки мыши CT26 (ATCC) и клетки 4434, выделенные у мышей BRafV600E p16-/- (Richard Marias, Cancer Research UK, Manchester Institute), поддерживали в DMEM, а клетки рака молочной железы с тройным негативным фенотипом 4T1 (ATCC) поддерживали в RPMI-1640, дополненной 10% FCS, 1% L-глутамина (Invitrogen, Великобритания). Все клеточные линии проверяли рутинными методами для подтверждения отсутствия контаминации Mycoplasma.
Опухолевая терапия
Мышам подкожно (s.c.) вводили 5×105 клеток CT26, 1×105 клеток 4T1 или 5×106 клеток 4434. Процедуры облучения проводили через 7-10 дней после инокуляции (когда опухоли достигали по меньшей мере 100 мм3) с применением 320 кВт рентгеновской установки Pantak HF-320 (Gulmay Medical, Великобритания). Аппарат эксплуатировали при 300 кВт, 9,2 мА, при настроенном фильтре рентгеновского луча с получением коэффициента качества излучения при толщине слоя половинного ослабления Cu 2,3 мм. Мышей размещали на расстоянии 350 мм от фокуса рентгеновских лучей, при этом мощность дозы составляла 0,80 Гр/мин. Применение mAb к αPD-1 (клон RMPI-14), к αPD-L1 (клон 10F.9G2) (оба производства Biolegend) или изотипического контроля (IgG2a и IgG2b соответственно) начинали в 1 день курса фракционной RT (если не указано иное) и применяли интраперитонеально (i.p.) 3qw на протяжении вплоть до 3 недель в дозе 10 мг/кг при соотношении доза-объем 100 мкл/10 г в PBS. Для экспериментов по истощению клеток и цитокинов мыши получали mAb к αCD8; клон YTS169 (подарок от M. Glennie, Southampton University), mAb к αCD4; клон GK1.5 (Biolegend), к αAsialo-GM1 (Wako Chemicals) или к αIFNγ; клон XMG1.2 (BioXcell). Образцы периферической крови отбирали в ходе терапии для подтверждения истощения клеток. Для экспериментов с повторной имплантацией опухоли мышам с продолжительным периодом выживаемости (LTS) проводили контралатеральную имплантацию опухолевых клеток как минимум через 100 дней после предыдущей имплантации опухоли. Дополнительным контрольным мышам также проводили имплантацию для подтверждения роста опухоли. Подопытные группы состояли по меньшей мере из 5 мышей/группа и являлись показательными по меньшей мере для 2 независимых экспериментов.
Измерение выработки цитокинов CD8+ Т-клетками, выделенными у мышей с продолжительным периодом выживаемости
Для стимуляции in vitro 3,5×106 спленоцитов от мышей LTS или контрольных мышей культивировали на протяжении 5 дней в RPMI-1640, дополненной 10% FCS, 100 ЕД/мл пенициллина, 100 мкг/мл стрептомицина, 1% L-глутамина, 50 мкM 2-ME и 10 МЕ/мл рекомбинантного IL-2 человека, в присутствии 1×106 опухолевых клеток, облученных 50 Гр, или 1 мкмоль/мл рестриктированных по H2-Ld пептидов SPSYVYHQF (SEQ ID NO: 91) (AH1)/TPHPARIGL (SEQ ID NO: 92) (β-галактозидаза) (Anaspec, Великобритания). Подопытные группы состояли по меньшей мере из 3-5 мышей и являлись показательными по меньшей мере для 2 независимых экспериментов. Через 5 дней культивирования клетки повторно стимулировали опухолевыми клетками, облученными 50 Гр, в соотношении 1:1 на протяжении 16 часов в присутствии 3 мкг/мл брефелдина А (BD Pharmingen, Великобритания) и 100 МЕ/мл рекомбинантного IL-2 человека (Chiron, Нидерланды). Для проведения анализа FACS клетки отмывали и инкубировали с антителами крысы к CD16/32 (eBioscience, Великобритания) для предотвращения неспецифического связывания, после чего метили с помощью mAb к CD8α, конъюгированного с FITC (eBioscience, Великобритания). Затем клетки фиксировали/пермеабилизировали и метили для оценки экспрессии IFNγ, применяя mAb, конъюгированное с APC (eBioscience, Великобритания).
Фенотипирование опухолевых и иммунных клеток с помощью проточной цитометрии
Для получения суспензии отдельных клеток опухоли обрабатывали с применением гомогенизатора gentleMacs и набора для гомогенизации опухолей мышей (Miltenyi Biotec, Великобритания). Для проведения анализа неспецифическое связывание блокировали так, как описано выше, и изучали экспрессию CD4, CD8 (BD Biosciences, Великобритания), CD45, NKP46, PD-1 и PD-L1 с помощью мультипараметрической проточной цитометрии (все производства eBioscience, если не указано иное).
Совместные культуры in vitro
Опухолевые клетки культивировали в присутствии 20 нг/мл IFNγ и/или TNFα на протяжении 24 часов перед оценкой экспрессии PD-L1 с помощью проточной цитометрии, как описано выше. Для проведения анализа совместного культивирования покоящиеся или активированные спленоциты (обработанные PBS или смесью форбол-12-миристат-13-ацетата и иономицина для стимуляции клеток соответственно (eBioscience, Великобритания)) совместно культивировали с опухолевыми клетками в соотношении 1:1 и определяли экспрессию PD-L1 на опухолевых клетках, как описано выше. Подавления экспрессии IFNγR1 достигали посредством лентивирусной трансдукции ShRNA в клетки (клетки также трансдуцировали ShRNA, не осуществляющей целенаправленное воздействие, в качестве контроля) (Thermo Scientific, Великобритания). Измерение выработки цитокинов (IFNγ и TNFα) спленоцитами проводили с помощью внутриклеточной проточной цитометрии, как описано выше.
Блокирование PD-1 или PD-L1 повышает терапевтическую эффективность RT
Было показано, что лучевая терапия модулирует иммуногенность опухолевых клеток, но в редких случаях способна вызывать продолжительные терапевтические ответы, которые сами по себе приводят к системному противоопухолевому иммунитету. Было показано, что низкие дозы локальной фракционной RT, доставленные в виде приблизительно 10 Гр за 5 фракций, приводят к усиленной экспрессии PD-L1 на опухолевых клетках, при этом через 1, 3 и 5 дней после применения последней дозы RT наблюдалась повышенная экспрессия по сравнению с таковой у необработанных мышей (NT) в те же моменты времени (фигура 1A и B). Такое опосредованное RT увеличение экспрессии PD-L1 на опухолевых клетках достигало пика через 72 часа после применения последней дозы RT, и хотя она значительно снижалась через 7 дней после RT (по сравнению с экспрессией в дни 1 и 3; P < 0,05 и P < 0,01, соответственно, критерий Манна-Уитни), она все же оставалась повышенной по сравнению с NT мышами (P < 0,05, критерий Манна-Уитни).
Принимая во внимание эти наблюдения, было предположено, что иммунный ответ, который возникает после RT, можно ограничить за счет пути PD-1/PD-L1. Было обнаружено, что локальная RT, доставленная в дозе приблизительно 10 Гр за 5 ежедневных фракций, значительно улучшает выживаемость мышей с развитыми опухолями CT26 по сравнению с NT контролями (фигура 1C и D; P < 0,05 логарифмический ранговый критерий Мантеля-Кокса). Полученные данные демонстрируют, что локальный контроль над опухолью, опосредованный RT, может быть значительно усилен посредством комбинирования с mAb к αPD-L1 или mAb к αPD-1 (фигура 1C и D; P < 0,001 логарифмический ранговый критерий Мантеля-Кокса). Комбинированная терапия приводила к синергическому противоопухолевому ответу, который был лечебным у 66% и 80% мышей, получавших RT в комбинации с mAb к αPD-L1 или mAb к αPD-1 соответственно. В отличие от комбинации с RT, монотерапия с применением mAb к αPD-L1 либо mAb к αPD-1 не приводила к значимому повышению выживаемости (фигура 1C и D; P > 0,05 логарифмический ранговый критерий Мантеля-Кокса). В дополнение к этому, когда мыши получали RT в комбинации как с mAb к αPD-1, так и с mAb к αPD-L1, значительных улучшений по сравнению с комбинацией только с одним из mAb не наблюдали (фигура 7).
Блокирование PD-L1 также улучшало ответ на RT у мышей с развитыми 4T1 опухолями, при этом комбинированная терапия значительно снижала объем опухоли на 38% по сравнению с RT отдельно (фигура 1E; 10 дней после начала терапии; 184,3 ± 13,5 мм2 в сравнении с 292,8 ± 14,3 мм2 соответственно, P < 0,01, критерий Манна-Уитни) и значительно улучшала выживаемость (P < 0,001 логарифмический ранговый критерий Мантеля-Кокса; данные не показаны). Схожие результаты также наблюдали у мышей с развитыми меланомами 4434 (фигура 1F). Комбинированная терапия с применением локальной RT и mAb, целенаправленно воздействующих на PD-1 либо на PD-L1, хорошо переносилась как мышами BALB/c, так и мышами C57Bl/6 (фигуры 8A и B). Эти доклинические данные четко демонстрируют потенциал к улучшению результатов лечения развитых солидных опухолей после низких доз фракционной RT посредством блокирования пути PD-1/PD-L1.
NK-клетки участвуют в локальном контроле над опухолью после комбинированной терапии, но продолжительная выживаемость зависит от CD8+ Т-клеток
Далее было исследовано механизмы, которые лежат в основе продолжительного контроля над опухолью, наблюдаемого после комбинированной терапии с применением RT и mAb к αPD-L1. Изначально анализ на формирование колоний применяли для подтверждения того, что mAb к αPD-1 и к αPD-L1 не действуют как радиационные сенсибилизаторы посредством прямого взаимодействия с опухолевыми клетками (фигуры 9A-C). Далее, используя истощающие антитела, было изучено роль эффекторных Т-клеток и NK-клеток в опосредствовании противоопухолевой активности после комбинированной терапии с применением RT/mAb к αPD-L1. Полученные данные продемонстрировали, что уже через 7 дней после начала 5-дневного курса фракционной RT (при котором терапию mAb к αPD-L1 начинали в 1 день курса RT) сниженный объем опухоли наблюдался у мышей после комбинированной терапии по сравнению с NT мышами (207,5 ± 29,2 мм2 в сравнении с 409,4 ± 86,88 мм2 соответственно; P=0,067, U-критерий Манна-Уитни) (фигура 2A). Однако, такая статистическая тенденция к снижению объема исчезала после истощения CD8+ Т-клеток или NK-клеток, при этом объемы опухолей значительно не отличались от таковых в когортах NT (P=0,52 и P=0,70 соответственно, U-критерий Манна-Уитни), но были значительно больше, чем у мышей, которые получали комбинированную терапию без истощения иммунных клеток (P < 0,01; комбинированная терапия в сравнении с истощением CD8 и P < 0,05; комбинированная терапия в сравнении с истощением NK-клеток, U-критерий Манна-Уитни). К 11 дню после обработки комбинированная терапия значительно уменьшала объем опухоли по сравнению с NT контролями (P < 0,001, U-критерий Манна-Уитни). В то время как истощение CD8+ Т-клеток или NK-клеток в данный момент времени снижало эффективность комбинированной терапии (P < 0,001 и P < 0,05 соответственно, U-критерий Манна-Уитни), относительный вклад CD8+ Т-клеток и NK-клеток становится более очевидным, так как контроль над опухолью значительно снижен у мышей с истощением CD8-клеток в сравнении с мышами с истощением NK-клеток (P < 0,05, U-критерий Манна-Уитни). Полученные данные также показывают, что истощение CD4+ Т-клеток улучшает локальный контроль над опухолью после комбинированной терапии (153,2 ± 27,0 мм2 в сравнении с 72,7 ± 17,3 мм2 соответственно; P < 0,05, U-критерий Манна-Уитни).
В отличие от контроля над опухолью на ранней стадии после комбинированной терапии с применением RT/mAb к αPD-L1, продолжительная выживаемость (LTS) не зависела от истощения NK-клеток (70% LTS у мышей после обработки RT/αPD-L1 в сравнении с 77,8% после комбинированной терапии с истощением NK-клеток) (фигура 2B). Истощение CD4+ T-лимфоцитов повышало показатель LTS у мышей с 70% до 87,5% (комбинированная терапия в сравнении с комбинированной терапией+истощение CD4), но эти показатели не были статистически значимыми (P >0,05 логарифмический ранговый критерий Мантеля-Кокса). Однако, истощение CD8+ Т-клеток полностью нивелировало терапевтическую эффективность комбинированной терапии с применением RT/mAb к αPD-L1 (P < 0,001 логарифмический ранговый критерий Мантеля-Кокса). Истощение популяций иммунных клеток подтверждали с помощью проточной цитометрии на образцах периферической крови (фигура 2C). Эти данные свидетельствуют о том, что хотя NK-клетки и могут осуществлять некий локальный контроль над опухолью, он не влияет на общую выживаемость и в то время как CD4+ Т-клетки являются для этого несущественными или даже способными угнетать ответы, то CD8+ Т-клетки, по-видимому, выступают в качестве медиатора продолжительного контроля над опухолью после обработки RT и mAb к αPD-L1.
Обработка mAb к αPD-L1 и RT приводит к формированию защитных Т-клеточных вторичных иммунных ответов, специфических к опухолевым антигенам
Далее было исследовано, формируется ли иммунная память после обработки RT и mAb к αPD-L1. Было показано, что мыши с LTS, которых изначально обрабатывали с помощью RT и mAb к αPD-L1, были способны полностью отторгать опухоли после повторной контралатеральной имплантации (фигура 3A). Чтобы количественно оценить такой вторичный иммунный ответ, у мышей с LTS, которые характеризовались безрецидивной выживаемостью на протяжении более 100 дней, выделяли спленоциты и оценивали способность CD8+ Т-клеток к выработке IFNγ после совместного культивирования с пептидом, полученным из опухолеассоциированного антигена CT26 (AH1: SPSYVYHQF (SEQ ID NO: 91)), контрольным пептидом (β-галактозидазой: TPHARIGL (SEQ ID NO: 93)) или с облученными клетками CT26 (фигуры 3B и C). Полученные данные показали, что мыши с LTS имели значительно большое количество IFNγ-продуцирующих CD8+ T-лимфоцитов после совместного культивирования с пептидом AH1 по сравнению с интактными мышами (6,6% ± 0,8 в сравнении с 2,3% ± 0,2 соответственно; P < 0,05, критерий Манна-Уитни). Схожий ответ наблюдали после совместного культивирования спленоцитов с клетками CT26. Сравнение совместного культивирования с пептидом и с опухолевыми клетками показало, что количество CD8+ Т-клеток памяти у мышей с LTS было примерно в 3 раза ниже после совместного культивирования с опухолевыми клетками в сравнении с пептидом AH1 и может отображать угнетение активации Т-клеток, опосредованное опухолевыми клетками. В совокупности, эти данные демонстрируют, что RT при комбинации с блокированием пути PD-1/PD-L1 на мышиных моделях может приводить к формированию защитной иммунной памяти у мышей с продолжительной выживаемостью.
Фракционная RT приводит к адаптивной положительной регуляции экспрессии PD-L1 на опухолевых клетках, которая зависит от CD8+ T-клеток
Изначально было подтверждено, что обработка опухолевых клеток в диапазоне доз RT in vitro не имеет никакого прямого влияния на экспрессию PD-L1 (фигура 4A). Чтобы определить, какая из клеточных популяций в опухолевом микроокружении была ответственна за модуляцию экспрессии PD-L1 на опухолевых клетках, мыши получали курс фракционной RT в комбинации с истощающими антителами к CD8, к CD4 или к NK-клеткам. Полученные данные указывают на то, что истощение CD8+ Т-клеток, а не NK-клеток, полностью нивелирует опосредованную RT положительную регуляцию экспрессии PD-L1 на опухолевых клетках (фигуры 4B и C). Интересно отметить, что было обнаружено, что истощение CD4+ Т-клеток дополнительно усиливает опосредованную RT положительную регуляцию экспрессии PD-L1 на опухолевых клетках (~ в 2 раза по сравнению с обработкой только с помощью RT).
Адаптивная положительная регуляция экспрессии PD-L1 на опухолевых клетках после фракционной RT является IFNγ-зависимой
Принимая во внимание клинические данные о корреляции IFNγ в опухолевом микроокружении с экспрессией PD-L1 (16) и влияние TNFα на такой ответ (22), было оценено влияние этих цитокинов на PD-L1 в исследуемых линиях клеток. Совместное культивирование опухолевых клеток с рекомбинантным IFNγ приводило к достоверному 20-кратному повышению экспрессии PD-L1 на поверхности клеток in vitro (фигура 5A). Более того, в то время как добавление только рекомбинантного TNFα не влияло на экспрессию PD-L1 на опухолевых клетках, смесь IFNγ и TNFα могла дополнительно усиливать экспрессию PD-L1 на опухолевых клетках (~ в 2 раза) по сравнению с экспрессией при использовании только IFNγ (фигура 5A). Было показано, что подавление экспрессии рецептора 1 к IFN-γ (IFNγR1) на опухолевых клетках CT26 с помощью ShRNA полностью нивелирует положительную регуляцию PD-L1 после совместного культивирования с рекомбинантным IFNγ отдельно или с IFNγ и TNFα вместе (фигура 5A).
С целью установить, способны ли активированные иммунные клетки приводить к адаптивному изменению экспрессии PD-L1 на опухолевых клетках за счет выработки IFNγ и TNFα, клетки CT26 WT и таковые, трансдуцированные ShRNA, не осуществляющей целенаправленное воздействие (NTC ShRNA), или ShRNA IFNγR1, совместно культивировали с выделенными покоящимися (обработанными PBS) и активированными (обработанными форбол-12-миристат-13-ацетатом (PMA) и иономицином) спленоцитами (фигуры 5B и C). Важно отметить, что в этих экспериментах продемонстрировано, что активированные иммунные клетки могут повышать экспрессию PD-L1 на опухолевых клетках при физиологически значимых концентрациях IFNγ и TNFα, через IFNγR1-зависимый механизм.
Для подтверждения роли IFNγ в экспрессии PD-L1 на опухолевых клетках в ответ на RT in vivo, мыши получали RT в комбинации с антителом, блокирующим αIFNγ (или с изотипическим контролем). Блокирование IFNγ снижало экспрессию PD-L1 на опухолевых клетках в 2,6 раза у NT мышей до уровня, который наблюдали в культивированных in vitro клетках CT26, что свидетельствует о том, что адаптивная положительная регуляция PD-L1 возникает после имплантации опухоли (фигуры 5D и E). Однако, статистически значимая положительная регуляция экспрессии PD-L1, которую наблюдали после RT (в 2,4 раза по сравнению с NT контролем), полностью нивелировалась блокированием IFNγ, что подтверждает его роль как движущего фактора адаптивной экспрессии PD-L1 на опухолевых клетках после применения RT.
Схема одновременного применения mAb к αPD-L1 и RT приводит к формированию эффективного противоопухолевого иммунного ответа
Было оценено 3 различные схемы комбинирования, при которых мыши с развитыми опухолями CT26 получали курс фракционной RT в дозе приблизительно 10 Гр за 5 фракций с применением mAb к αPD-L1, которое начинали в день 1 курса фракционной RT (схема А), в день 5 курса (схема B) или через 7 дней после завершения RT (схема C) (фигура 6A). Какого-либо значимого отличия в общей выживаемости между схемами А и B не было установлено, при этом LTS составляли 60% и 57% соответственно (P > 0,05 логарифмический ранговый критерий Мантеля-Кокса) (фигура 6B и фигура 10A). В отличие от этого, последовательная обработка с помощью RT, которая сопровождалась спустя 7 дней введением mAb к αPD-L1 (схема C), была полностью неэффективной в повышении общей выживаемости по сравнению с RT в отдельности (медиана выживаемости составляла 30 дней в сравнении с 35 днями соответственно; P > 0,05 логарифмический ранговый критерий Мантеля-Кокса), не смотря на то, что объем опухоли в этих группах был одинаковым (фигуры 10B и C).
Анализ противоопухолевых эффекторных CD4+ и CD8+ Т-клеток через 24 часа после применения последней дозы RT показал повышенную экспрессию PD-1 по сравнению с NT контролями в тот же момент времени (P < 0,05, критерий Манна-Уитни) (фигура 6C). В отличие от этого, через 7 дней после RT не выявляли никакого изменения экспрессии PD-1 на CD4+ Т-клетках, а было обнаружено ее статистически значимое снижение на CD8+ Т-клетках по сравнению с NT контролями в тот же момент времени (P < 0,05, критерий Манна-Уитни) (фигура 6D). Закономерным образом было установлено, что экспрессия PD-1 является выше на противоопухолевых эффекторных CD8+-, чем на CD4+ Т-клетках (фигуры 6C и D). Далее было сравнено активность после применения протоколов с кратковременным введением доз в противовес длительному введению доз mAb к αPD-L1, при которых мыши получали либо 3 дозы mAb совместно с RT, либо то же, но с длительным введением доз (3qw) на протяжении 2 дополнительных недель. Никакого дополнительного благоприятного эффекта при длительном применении mAb к αPD-L1 не наблюдали (фигура 11).
В совокупности, эти данные демонстрируют, что обработка низкими дозами фракционной RT приводит к резкому повышению экспрессии PD-1 на Т-клетках и что последовательная терапия, при которой блокирование сигнального пути PD-1/PD-L1 откладывают до окончания курса RT, может быть потенциально неэффективной в связи с удалением или анергией CD8+ Т-клеток, реактивных по отношению к опухоли.
Обсуждение предшествующих примеров
Низкие дозы фракционной RT приводят к положительной регуляции экспрессии PD-L1 на опухолевых клетках после выработки IFNγ CD8+ T-клетками. На мышиных моделях меланомы, колоректального рака и рака молочной железы было продемонстрировано, что действие RT можно усилить посредством ее комбинирования с mAb к αPD-L1, которое приводит у мышей с продолжительным периодом выживаемости к формированию иммунной памяти, способной защитить от рецидива опухоли. Более того, полученные данные указывают на то, что схема введения дозы может влиять на результат терапии, при этом эффективной в повышении локального контроля над опухолью и выживаемости является совместная, но не последовательная терапия.
Настоящее исследование является первым доклиническим исследованием, которое демонстрирует, что фракционная RT приводит к повышению экспрессии PD-L1 на опухолевых клетках за счет выработки IFNγ CD8+ Т-клетками. В данном случае, экспрессия PD-L1 на опухолевых клетках может служить биомаркером локального противоопухолевого ответа, позволяя предположить, что локальная RT может быть достаточной для примирования ответов CD8+ T-клеток. Однако, в то время как обработка только RT не была способной вызвать формирование продолжительного противоопухолевого иммунитета, было обнаружено, что ее действие усиливалось посредством опосредованного mAb блокирования PD-1 или PD-L1, что свидетельствует о том, что передача сигналов посредством этого пути может ограничить иммунный ответ при RT. Значимых отличий в отношении общей выживаемости не наблюдали между RT, доставленную в комбинации с mAb к αPD-1 либо с mAb к αPD-L1 или в комбинации с обоими mAb. Принимая во внимание эти наблюдения, представляется вероятным, что активность этих mAb при их применении в комбинации с RT опосредована блокированием передачи сигналов PD-1/PD-L1, а не опосредуется путями PD-L1/CD80 или PD-1/PD-L2, однако для подтверждения этого необходимы дальнейшие исследования.
Полученные доклинические данные показали, что истощение NK-клеток снижало локальный контроль над опухолью в начальные моменты времени (вплоть до 11 дней после завершения RT), но не влияло на общую выживаемость. Кроме того, истощение NK-клеток не влияло на экспрессию PD-L1 на опухолевых клетках после RT, что свидетельствует о их незначительном участии в локальной выработке IFNγ. В отличие от этого, тогда как истощение CD4+ Т-клеток не влияло на выживаемость после комбинированной терапии, значительное увеличение экспрессии PD-L1 на опухолевых клетках наблюдали после RT. Истощение CD4+ Т-клеток влияло на популяции как клеток T-хелперов, так и Treg (регуляторных Т-клеток). Несмотря на то, что для определения относительных вкладов этих субпопуляций CD4+ Т-клеток нужны дополнительные исследования, можно предположить, что CD4+ клетки Т-хелперы могут являться несущественными в формировании эффективных ответов, опосредуемых CD8+ T-клетками, после терапии с применением RT/mAb к PD-L1 в исследованной модели и что клетки Т-хелперы или, более вероятно, Treg могут активно угнетать выработку IFNγ в локальном окружении опухоли. Таким образом, терапевтический потенциал к усилению противоопухолевых ответов путем истощения Treg может, по меньшей мере частично, снижаться вследствие усиленной экспрессии PD-L1 на опухолевых клетках.
Экспрессия PD-L1 может модулироваться рядом цитокинов, включая IFN 1 и 2 типа, TNFα и TGFβ (16, 22, 30-32). Было показано, что экспрессия PD-L1 на опухолевых клетках может усилятся после совместного культивирования с IFNγ и что добавление TNFα может дополнительно усилить этот ответ. Однако, блокирование IFNγR1 или истощение IFNγ in vivo демонстрирует зависимость положительной регуляции экспрессии PD-L1 от сигналинга, опосредованного IFNγ, при этом один лишь TNFα не способен модулировать экспрессию PD-L1 на опухолевых клетках. Интересно отметить, что истощение IFNγ in vivo снижает экспрессию PD-L1 на сингенных опухолевых клетках, что совпадает с профилем экспрессии опухолевых клеток in vitro. Это свидетельствует о том, что локальное микроокружение опухоли при отсутствии терапевтического вмешательства может стимулировать иммунологически обусловленную адаптацию опухоли, которая может поддерживать развитие опухоли. Подобным образом, у людей было показано, что экспрессия PD-L1 в меланоцитарных очагах локализируется совместно с областями инфильтрации CD8+ T-клеток и постулируется как свидетельство адаптивного механизма ускользания от иммунологического надзора (16). Однако, в доклинических исследованиях на мышиных моделях монотерапия с применением mAb, нацеленными на PD-1/PD-L1, продемонстрировала только незначительную активность, что свидетельствует о том, что целенаправленное воздействие только на этот путь, вероятно, не может вызывать продолжительные противоопухолевые иммунные ответы во всех схемах лечения и подчеркивает необходимость в комбинированном подходе.
В отличие от применения однократной дозы 12 Гр (30), полученные результаты демонстрируют, что положительная регуляция экспрессии PD-L1 проявляется при намного меньших биологически эффективных дозах, включая доставку фракционной RT с применением приблизительно 10 Гр за 5 ежедневных фракций. Это является важным результатом, принимая во внимание то, что в рутинной клинической практике такую дозу более часто используют за одну фракцию. В нескольких исследованиях было оценено влияние фракционирования дозы RT, сравнивая однократные аблативные дозы, гипофракционную и фракционную RT, на формирование противоопухолевых иммунных ответов и на микроокружение опухоли (4, 5, 25, 26, 33, 34). Однако результаты этих исследований являются неоднозначными, при этом оптимальная доставка RT и влияние фракционирования дозы RT на экспрессию PD-L1 на опухолевых клетках требуют дальнейшего исследования.
До этого времени не проводилось исследований, посвященных влиянию последовательности применения RT и mAb к αPD-L1 на действие терапии. Это особенно актуально, принимая во внимание склонность к применению в клинической практике последовательной комбинированной схемы лечения в качестве стратегии для максимального повышения переносимости. На мышиных моделях было показано, что блокирование PD-L1 только во время доставки RT может усилить терапевтический ответ, тогда как проведение такой терапии через 7 дней после завершения RT не является столь лучшим, чем лечение с применением одной только RT. Кроме того, полученные данные указывают на то, что экспрессия PD-L1 повышается через 24 часа после завершения курса фракционной RT и остается повышенной по меньшей мере 7 дней после завершения курса. Более того, повышенную экспрессию PD-1 на противоопухолевых эффекторных CD4+ и CD8+ Т-клетках обнаруживали через 24 часа после RT по сравнению с контрольными группами. Было выявлено, что экспрессия PD-1 конститутивно выше на CD8+ в сравнении с CD4+ Т-клетками. В совокупности, эти данные свидетельствуют о том, что локальная фракционная RT может примировать CD8+ T-клеточные противоопухолевые ответы, но эти ответы могут быть ослаблены сигналингом посредством пути PD-1/PD-L1, а ингибирование этого пути на раннем этапе может вызвать формирование продолжительного эффективного противоопухолевого ответа. Дополнительно к этому, неоднозначной является необходимость длительного применения в противовес кратковременному применению блокирования пути PD-1/PD-L1 при его комбинации с RT. Каких-либо отличий касательно выживаемости при применении mAb к αPD-L1 3qw на протяжении 1 недели одновременно с применением RT по сравнению со схемой длительного введения на протяжении вплоть до 3 недель не наблюдали. Эти данные свидетельствуют о том, что комбинированные подходы с применением RT могут обеспечить возможность снижения длительности терапии с использованием mAb к αPD-1/PD-L1, необходимой для достижения терапевтических противоопухолевых иммунных ответов. В совокупности, эти данные имеют важное значение для планирования клинических исследований.
Таким образом, в данном исследовании на нескольких мышиных моделях рака продемонстрировано, что обработка с помощью фракционной RT приводит к положительной регуляции экспрессии PD-L1 на опухолевых клетках и что блокирование пути PD-1/PD-L1 может усилить иммунный ответ при фракционной RT. Полученные данные свидетельствуют о том, что схема введения дозы mAb к αPD-L1 вместе с RT может приводить к формированию терапевтических иммунных ответов, способных уменьшить объем опухоли и увеличить выживаемость. Такая терапевтическая комбинация может быть перспективным подходом к лечению многих солидных злокачественных опухолей, при которых применение RT является общепринятым, а переход к ранней фазе клинических испытаний является четко обоснованным.
Протоколы лечения
Пациент А имел колоректальный рак. В неделю 1 пациент А получал эффективное количество лучевой терапии за 5 фракций. В неделю 1 пациент А также получал терапевтическую дозу MEDI4736 в день 1, день 3 день и день 5. Пациенту А повторяли лечение по этой схеме на протяжении 2, 3, 4 и 5 недели.
Пациент B имел рак молочной железы. В неделю 1 пациент B получал эффективное количество лучевой терапии. В неделю 1 пациент B также получал терапевтическую дозу MEDI4736 в день 5. Пациенту повторяли лечение по этой схеме на протяжении 3, 5 и 7 недели.
Отдельные варианты осуществления
Приведенные ниже пункты предоставляют некоторые варианты осуществления, раскрытые в данном документе.
Пункт 1. Способ лечения рака у пациента, включающий
c. применение по меньшей мере одной дозы лучевой терапии и
d. применение по меньшей мере одного антагониста PD-1 и/или PD-L1,
где по меньшей мере один антагонист PD-1 и/или PD-L1 применяют в тот же день, что и дозу лучевой терапии, или в течение периода не более 4 дней спустя, причем включительно.
Пункт 2. Способ по п. 1, где по меньшей мере один антагонист PD-1 и/или PD-L1 представляет собой по меньшей мере одно антитело к PD-1, и/или антитело к PD-L1, или их функциональную часть.
Пункт 3. Способ по любому из пп. 1-2, где доза лучевой терапии составляет приблизительно 11 Гр или меньше.
Пункт 4. Способ по п. 3, где доза лучевой терапии составляет приблизительно 10 Гр или меньше.
Пункт 5. Способ по любому из пп. 1-4, где лучевая терапия представляет собой фракционную лучевую терапию.
Пункт 6. Способ по п. 5, где фракционная лучевая терапия включает в себя от 2 до 7 фракций.
Пункт 7. Способ по п. 6, где фракционная лучевая терапия включает в себя 5 фракций.
Пункт 8. Способ по любому из пп. 5-7, где фракции лучевой терапии применяют в последовательные дни.
Пункт 9. Способ по любому из пп. 5-8, где фракции лучевой терапии применяют в день 1, в день 2, в день 3, в день 4 и в день 5.
Пункт 10. Способ по любому из пп. 7-9, где лучевая терапия включает в себя приблизительно 10 Гр за 5 фракций.
Пункт 11. Способ по любому из пп. 1-10, где по меньшей мере один антагонист PD-1 и/или PD-L1 применяют в день 1.
Пункт 12. Способ по любому из пп. 1-11, где по меньшей мере один антагонист PD-1 и/или PD-L1 применяют в день 5.
Пункт 13. Способ по любому из пп. 1-12, где по меньшей мере один антагонист PD-1 и/или PD-L1 применяют несколько раз.
Пункт 14. Способ по любому из пунктов 1-13, где по меньшей мере один антагонист PD-1 и/или PD-L1 применяют 3 раза в неделю.
Пункт 15. Способ по любому из пп. 1-14, где антитело к PD-1, и/или антитело к PD-L1, или их функциональная часть представляют собой MEDI4736.
Пункт 16. Способ по любому из пп. 1-15, где антитело к PD-1, и/или антитело к PD-L1, или их функциональная часть представляют собой пембролизумаб, ниволумаб, BMS-936558, AMP-224 или MPDL3280A.
Пункт 17. Способ по любому из пп. 1-16, где рак представляет собой меланому, колоректальный рак или рак молочной железы.
Пункт 18. Способ по любому из пп. 1-17, где проводят более чем один курс лечения.
Пункт 19. Способ по п. 18, где проводят от 2-8 курсов лечения.
Пункт 20. Способ по любому из пп. 18-19, где курсы лечения проводят каждую неделю.
Пункт 21. Способ по любому из пп. 18-19, где курсы лечения проводят каждую вторую неделю.
СПИСОК ЛИТЕРАТУРЫ
1. D. Verellen et al., Innovations in image-guided radiotherapy. Nat Rev Cancer 7, 949-960 (2007).
2. L. J. Lee et al., Innovations in radiation therapy (RT) for breast cancer. Breast 18 Suppl 3, S103-111 (2009).
3. E. Kapiteijn et al., Preoperative radiotherapy combined with total mesorectal excision for resectable rectal cancer. N Engl J Med 345, 638-646 (2001).
4. Y. Lee et al., Therapeutic effects of ablative radiation on local tumor require CD8+ T cells: changing strategies for cancer treatment. Blood 114, 589-595 (2009).
5. A. A. Lugade et al., Local radiation therapy of B16 melanoma tumors increases the generation of tumor antigen-specific effector cells that traffic to the tumor. J Immunol 174, 7516-7523 (2005).
6. L. Apetoh et al., Toll-like receptor 4-dependent contribution of the immune system to anticancer chemotherapy and radiotherapy. Nat Med 13, 1050-1059 (2007).
7. S. J. Gardai et al., Cell-surface calreticulin initiates clearance of viable or apoptotic cells through trans-activation of LRP on the phagocyte. Cell 123, 321-334 (2005).
8. F. Ghiringhelli et al., Activation of the NLRP3 inflammasome in dendritic cells induces IL-1beta-dependent adaptive immunity against tumors. Nat Med 15, 1170-1178 (2009).
9. Y. Ma et al., Anticancer chemotherapy-induced intratumoral recruitment and differentiation of antigen-presenting cells. Immunity 38, 729-741 (2013).
10. J. Honeychurch et al., Immunogenic potential of irradiated lymphoma cells is enhanced by adjuvant immunotherapy and modulation of local macrophage populations. Leuk Lymphoma 54, 2008-2015 (2013).
11. B. Cummings et al., Five year results of a randomized trial comparing hyperfractionated to conventional radiotherapy over four weeks in locally advanced head and neck cancer. Radiother Oncol 85, 7-16 (2007).
12. H. Dong et al., Tumor-associated B7-H1 promotes T-cell apoptosis: a potential mechanism of immune evasion. Nat Med 8, 793-800 (2002).
13. G. J. Freeman et al., Engagement of the PD-1 immunoinhibitory receptor by a novel B7 family member leads to negative regulation of lymphocyte activation. J Exp Med 192, 1027-1034 (2000).
14. M. J. Butte et al., Programmed death-1 ligand 1 interacts specifically with the B7-1 costimulatory molecule to inhibit T cell responses. Immunity 27, 111-122 (2007).
15. S. Spranger et al., Up-regulation of PD-L1, IDO, and T(regs) in the melanoma tumor microenvironment is driven by CD8(+) T cells. Sci Transl Med 5, 200ra116 (2013).
16. J. M. Taube et al., Colocalization of inflammatory response with B7-h1 expression in human melanocytic lesions supports an adaptive resistance mechanism of immune escape. Sci Transl Med 4, 127ra137 (2012).
17. M. Sznol et al., Antagonist antibodies to PD-1 and B7-H1 (PD-L1) in the treatment of advanced human cancer. Clin Cancer Res 19, 1021-1034 (2013).
18. J. R. Brahmer et al., Phase I study of single-agent anti-programmed death-1 (MDX-1106) in refractory solid tumors: safety, clinical activity, pharmacodynamics, and immunologic correlates. J Clin Oncol 28, 3167-3175 (2010).
19. J. R. Brahmer et al., Safety and activity of anti-PD-L1 antibody in patients with advanced cancer. N Engl J Med 366, 2455-2465 (2012).
20. O. Hamid et al., Safety and tumor responses with lambrolizumab (anti-PD-1) in melanoma. N Engl J Med 369, 134-144 (2013).
21. E. J. Lipson et al., Durable cancer regression off-treatment and effective reinduction therapy with an anti-PD-1 antibody. Clin Cancer Res 19, 462-468 (2013).
22. A. Kondo et al., Interferon-gamma and tumor necrosis factor-alpha induce an immunoinhibitory molecule, B7-H1, via nuclear factor-kappaB activation in blasts in myelodysplastic syndromes. Blood 116, 1124-1131 (2010).
23. S. L. Topalian et al., Safety, activity, and immune correlates of anti-PD-1 antibody in cancer. N Engl J Med 366, 2443-2454 (2012).
24. S. L. Topalian et al., Durable Tumor Remission, and Long-Term Safety in Patients With Advanced Melanoma Receiving Nivolumab. J Clin Oncol, (2014).
25. M. Z. Dewan et al., Fractionated but not single-dose radiotherapy induces an immune-mediated abscopal effect when combined with anti-CTLA-4 antibody. Clin Cancer Res 15, 5379-5388 (2009).
26. S. J. Dovedi et al., Systemic delivery of a TLR7 agonist in combination with radiation primes durable antitumor immune responses in mouse models of lymphoma. Blood 121, 251-259 (2013).
27. J. Honeychurch et al., Anti-CD40 monoclonal antibody therapy in combination with irradiation results in a CD8 T-cell-dependent immunity to B-cell lymphoma. Blood 102, 1449-1457 (2003).
28. B. C. Burnette et al., The efficacy of radiotherapy relies upon induction of type i interferon-dependent innate and adaptive immunity. Cancer Res 71, 2488-2496 (2011).
29. J. Y. Kim et al., Increase of NKG2D ligands and sensitivity to NK cell-mediated cytotoxicity of tumor cells by heat shock and ionizing radiation. Exp Mol Med 38, 474-484 (2006).
30. L. Deng et al., Irradiation and anti-PD-L1 treatment synergistically promote antitumor immunity in mice. J Clin Invest 124, 687-695 (2014).
31. J. N. Ou et al., TNF-alpha and TGF-beta counter-regulate PD-L1 expression on monocytes in systemic lupus erythematosus. Sci Rep 2, 295 (2012).
32. S. Terawaki et al., IFN-alpha directly promotes programmed cell death-1 transcription and limits the duration of T cell-mediated immunity. J Immunol 186, 2772-2779 (2011).
33. D. Schaue et al., Maximizing tumor immunity with fractionated radiation. Int J Radiat Oncol Biol Phys 83, 1306-1310 (2012).
ЭКВИВАЛЕНТЫ
Изложенное выше письменное описание считается достаточным, чтобы дать возможность специалисту в данной области реализовать на практике варианты осуществления. В изложенных выше описании и примерах подробно определены некоторые варианты осуществления и описан лучший способ осуществления, предполагаемый авторами настоящего изобретения. Будет понятно, однако, что независимо от того, насколько подробно изложенное выше может быть представлено в тексте, варианты осуществления можно реализовать на практике множеством способов, а формула изобретения включает любые их эквиваленты.
В контексте данного документа термин «приблизительно» относится к числовому значению, в том числе, например, целым числам, дробям и процентным значениям, не зависимо от того, указано ли это прямо. Термин «приблизительно» обычно относится к диапазону числовых значений (например, +/-5-10% от указанного значения), который специалист в данной области будет рассматривать, как эквивалентный указанному значению (например, как таковой, что имеет такое же действие или результат). В некоторых случаях термин «приблизительно» может включать в себя числовые значения, которые округлены до первого значащего знака.
| название | год | авторы | номер документа |
|---|---|---|---|
| АНТИТЕЛА ПРОТИВ PD-1 ДЛЯ ЛЕЧЕНИЯ РАКА ЛЕГКИХ | 2018 |
|
RU2771759C2 |
| КОМБИНАЦИЯ АНТИ-PD-L1 АНТИТЕЛА И ИНГИБИТОРА ДНК-ПК ДЛЯ ЛЕЧЕНИЯ ЗЛОКАЧЕСТВЕННОГО НОВООБРАЗОВАНИЯ | 2018 |
|
RU2765997C2 |
| СПОСОБЫ ЛЕЧЕНИЯ РАКА С ИСПОЛЬЗОВАНИЕМ АНТАГОНИСТОВ, СВЯЗЫВАЮЩИХ С ОСЬЮ PD-1, И ИНГИБИТОРОВ TIGIT | 2014 |
|
RU2702108C2 |
| БИСПЕЦИФИЧЕСКИЕ АНТИТЕЛА К CD25 И Fc ГАММА-РЕЦЕПТОРУ ДЛЯ ЭЛИМИНАЦИИ ОПУХОЛЕСПЕЦИФИЧЕСКИХ КЛЕТОК | 2017 |
|
RU2759970C2 |
| КОМБИНИРОВАННЫЕ СПОСОБЫ ЛЕЧЕНИЯ АНТАГОНИСТАМИ PD-L1 | 2016 |
|
RU2766890C2 |
| Антитела к PD-1 и способы их применения | 2015 |
|
RU2701797C2 |
| СПОСОБЫ ЛЕЧЕНИЯ РАКА С ИСПОЛЬЗОВАНИЕМ АНТАГОНИСТОВ, СВЯЗЫВАЮЩИХ С ОСЬЮ PD-1, И ИНГИБИТОРОВ TIGIT | 2014 |
|
RU2825390C2 |
| ПРОТИВОРАКОВАЯ КОМПОЗИЦИЯ, СОДЕРЖАЩАЯ ОПУХОЛЕСПЕЦИФИЧЕСКИЙ ОНКОЛИТИЧЕСКИЙ АДЕНОВИРУС И ИНГИБИТОР КОНТРОЛЬНОЙ ТОЧКИ ИММУННОГО ОТВЕТА | 2018 |
|
RU2777523C2 |
| ПРОТИВОРАКОВАЯ КОМПОЗИЦИЯ, СОДЕРЖАЩАЯ ОПУХОЛЕСПЕЦИФИЧЕСКИЙ ОНКОЛИТИЧЕСКИЙ АДЕНОВИРУС И ИНГИБИТОР КОНТРОЛЬНОЙ ТОЧКИ ИММУННОГО ОТВЕТА | 2018 |
|
RU2740713C1 |
| КОМБИНАЦИЯ ПОКСВИРУСА, КОДИРУЮЩЕГО ПОЛИПЕПТИДЫ ВИРУСА ПАПИЛЛОМЫ ЧЕЛОВЕКА, И IL-2 С АНТИТЕЛОМ К PD-L1 | 2020 |
|
RU2824962C1 |






























































Изобретение относится к медицине и касается способа лечения рака у пациента, включающего введение указанному пациенту по меньшей мере одной фракции фракционной лучевой терапии; введение указанному пациенту по меньшей мере одного антитела к PD-1 и/или PD-L1, где по меньшей мере одно антитело к PD-1 и/или PD-L1 применяют в тот же день, что и фракцию лучевой терапии, или в течение периода не более 4 дней спустя включительно, где указанная фракция составляет 2,2 Гр или меньше и где рак представляет собой рак мочевого пузыря, рак молочной железы, колоректальный рак, рак головы и шеи, рак печени, рак легких, рак яичников, рак поджелудочной железы или рак почек. Изобретение обеспечивает увеличение выживаемости при раке. 16 з.п. ф-лы, 11 ил., 1 табл., 1 пр.
1. Способ лечения рака у пациента, включающий:
a. введение указанному пациенту по меньшей мере одной фракции фракционной лучевой терапии; и
b. введение указанному пациенту по меньшей мере одного антитела к PD-1 и/или PD-L1,
где по меньшей мере одно антитело к PD-1 и/или PD-L1 применяют в тот же день, что и фракцию лучевой терапии, или в течение периода не более 4 дней спустя включительно,
где указанная фракция составляет 2,2 Гр или меньше и где рак представляет собой рак мочевого пузыря, рак молочной железы, колоректальный рак, рак головы и шеи, рак печени, рак легких, рак яичников, рак поджелудочной железы или рак почек.
2. Способ по п. 1, где по меньшей мере одно антитело к PD-1 и/или PD-L1 представляет собой по меньшей мере одно антитело к PD-1, и/или антитело к PD-L1, или их функциональную часть.
3. Способ по п. 1, где указанному пациенту вводят фракции лучевой терапии, которые в сумме составляют 70 Гр или меньше.
4. Способ по п. 3, где указанному пациенту вводят фракции лучевой терапии, которые в сумме составляют 50 Гр или меньше.
5. Способ по п. 1, где фракционная лучевая терапия включает в себя от 2 до 7 фракций.
6. Способ по п. 5, где фракционная лучевая терапия включает в себя 5 фракций.
7. Способ по п. 6, где фракции лучевой терапии применяют в последовательные дни.
8. Способ по п. 7, где фракции лучевой терапии применяют в день 1, день 2, день 3, день 4 и день 5.
9. Способ по п. 1, где по меньшей мере одно антитело к PD-1 и/или PD-L1 применяют в день 1.
10. Способ по п. 1, где по меньшей мере одно антитело к PD-1 и/или PD-L1 применяют в день 5.
11. Способ по п. 1, где по меньшей мере одно антитело к PD-1 и/или PD-L1 применяют несколько раз.
12. Способ по п. 11, где по меньшей мере одно антитело к PD-1 и/или PD-L1 применяют 3 раза в неделю.
13. Способ по п. 2, где антитело к PD-1, и/или антитело к PD-L1, или их функциональная часть представляют собой MEDI4736.
14. Способ по п. 2, где антитело к PD-1, и/или антитело к PD-L1, или их функциональная часть представляют собой пембролизумаб, ниволумаб, BMS-936558, AMP-224 или MPDL3280A.
15. Способ по п. 1, где курсы лечения проводят каждую неделю или каждую вторую неделю.
16. Способ по п. 1, где проводят более чем один курс лечения.
17. Способ по п. 16, где проводят 2-8 курсов лечения.
| VERBRUGGE I | |||
| et al | |||
| Radiotherapy increases the permissiveness of established mammary tumors to rejection by immunomodulatory antibodies.Cancer Res | |||
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
| Печь-кухня, могущая работать, как самостоятельно, так и в комбинации с разного рода нагревательными приборами | 1921 |
|
SU10A1 |
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
| DENG L | |||
| et al | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
Авторы
Даты
2020-01-17—Публикация
2015-06-17—Подача