Изобретение относится к медицине, точнее, к онкологии, и может найти применение при лечении злокачественных новообразований.
Почечно-клеточный рак составляет (ПКР), по данным различных авторов, 2-4% от всех опухолей взрослых. Ежегодно в мире выявляется 338000 новых случаев, и 114000 больных умирает от этого заболевания. 70-85% опухолей имеют гистологическую структуру светлоклеточного рака. У 30% больных при первичном обращении выявляются отдаленные метастазы. Еще у 30% они возникают в течение первого года после радикальной операции. Метастазы являются причиной смерти в 40% случаев. В общей популяции больных ПКР пятилетняя выживаемость у больных с местно-распространенными формами составляет в среднем 67%, а при наличии отдаленных метастазов - 12%. В специализированных центрах, где есть возможность использовать все доступные варианты хирургического и лекарственного лечения, а также очень четко выдерживаются интервалы инструментальной оценки эффективности, этот показатель достигает 23%.
В настоящее время для лечения больных ПКР используются различные варианты хирургического лечения, лучевая, лекарственная и клеточная терапия.
Основу лечения больных слокальными и местно-распространенными формами опухолей составляют различные варианты хирургического вмешательства, включая открытые и эндоскопические операции, интервенционно-радиологические процедуры, локальную гипертермию и криоаблацию. Лекарственная терапия используется лишь как вспомогательный метод при наличии противопоказаний к оперативному лечению.
У больных с диссеминированными формами хирургический метод лечения имеет значение лишь как способ циторедукции для повышения вероятности достижения клинического эффекта при использовании таргетной и иммунотерапии. Оперативные вмешательства используются также для купирования угрожающих жизни осложнений, возникающих вследствие роста опухолевой массы.
В настоящее время известны следующие методы патогенетического лечения больных с диссеминированным ПКР:
1. Таргетная терапия.
1.1. Ингибиторы тирозин-киназ (Сунитиниб, Сорафениб, Пазопаниб).
1.2. Ингибиторы mTOR (Темсиролимус, Эверолимус).
1.3. Ингибиторы ангиогенеза (Бевацизумаб).
2. Иммунотерапия.
2.1. Блокаторы ко-ингибирующих молекул (Ниволумаб).
2.2. Цитокины (IL-2, IFN-α).
2.3. Клеточная терапия.
2.4. Вакцинотерапия.
Современная стратегия лечения больных диссеминированным ПКР включает последовательное применение несколько линий препаратов. В первой линии используют те из них, которые продемонстрировали высокую эффективность у ранее не леченых больных, во второй - средства, оказавшиеся более эффективными по сравнению с аналогами у ранее леченых больных. Начиная с третьей линии четких указаний по выбору препарата нет. Здесь применяются либо ранее не использованные, либо находящиеся на разных фазах клинических испытаний препараты. Выбор тактики в этом случае полностью определяется лечащим врачом исходя из клинической ситуации. При этом основной принцип заключается в использовании препарата с другим механизмом действия при смене линии терапии.
Дизайн клинических испытаний, определяющих использование препарата в той или иной линии, обязательно включает рандомизацию по прогнозу и гистологическому типу опухоли. Для оценки прогноза у больных диссеминированным ПКР в большинстве исследований используется шкала, разработанная Motzer R.J. с соавторами в 1999 году (шкала MSKCC - Memorial Sloan-Kettering Cancer Center). Она включает 5 параметров: лактат-дегидрогеназа, гемоглобин, скорректированный кальций, статус по Карновскому, предшествующая нефрэктомия. Благоприятный прогноз определяется отсутствием факторов риска, 1-2 фактора - промежуточный прогноз, 3 и более - неблагоприятный. Все прогностические системы, включая MSKCC, созданы для светлоклеточного рака, который, по данным разных авторов, составляет от 60% до 90% опухолей почек. Для других гистологических вариантов (папиллярная карцинома (7%-14%), хромофобная (6%-11%), онкоцитома (7%-10%), опухоль собирательных трубочек (<1%)) прогностические факторы не изучены.
Большинство профессиональных ассоциаций к первой линии относят ингибиторы тирозин-киназ (Сунитиниб, Сорафениб, Пазопаниб), ингибитор ангиогенеза (Бевацизумаб) в сочетании с интерфероном-α и ингибитор mTOR (Темсиролимус).
Сунитиниб проходил клинические испытания у больных со светлоклеточным раком с благоприятным и промежуточным прогнозом. В рамках III фазы в группе из 375 больных медиана времени до прогрессирования составила 11 мес., в группе сравнения (IFN-α) - 5 мес. (N. Engl. J. Med. 2007; 356:115-124).
Сорафениб проходил клинические испытания у больных со светлоклеточным раком с благоприятным и промежуточным прогнозом. В рамках III фазы в группе из 451 больного медиана времени до прогрессирования составила 5,5 мес., в группе сравнения (плацебо) - 2,8 мес. (J. Clin. Oncol. 2009; 27 (20):3312-3318).
Пазопаниб - ингибитор тирозин-киназ второй генерации, также продемонстрировал улучшение отдаленных результатов лечения при сравнении с плацебо, уступая при этом Сунитинибу. При сравнении с плацебо у больных со светлоклеточным раком (благоприятный и промежуточный прогноз) в группе из 153 больных медиана времени до прогрессирования составила 11,1 мес., в группе плацебо - 2,8 мес. При сравнении с Сунитинибом медиана времени до прогрессирования составила 8,5 мес., а в группе сравнения - 9,5 мес. (Eur. J. Cancer. 2013; 49 (6):1287-1296N. Engl. J. Med. 2013; 369 (8):722-731).
Темсиролимус - ингибитор mTOR первого поколения. mTOR - компонент универсального внутриклеточного сигнального пути РВКУАКТ/mTOR, регулирующего процессы пролиферации, апоптоза и метаболизм. Темсиролимус проходил клинические испытания у больных с неблагоприятным прогнозом. В рамках III фазы в группе из 209 больных медиана времени до прогрессирования составила 3,8 мес., в группе сравнения (IFN-α) - 1,9 мес. (N. Engl. J. Med. 2007; 356 (22):2271-2281).
Бевацизумаб продемонстрировал свою эффективность в комбинации с IFN-α. В рамках III фазы в группе из 369 больных медиана времени до прогрессирования составила 8,5 мес., в группе сравнения (IFN-α плюс плацебо) - 5,2 мес. (J. Clin. Oncol. 2010; 28 (13):2137-2143).
Во второй линии лечения в большинстве стран профессиональными ассоциациями рекомендовано использовать два ингибитора тирозин-киназ: Кабозантиниб и Ленватиниб; ингибитор mTOR Эверолимус и блокатор ко-ингибирующих молекул Ниволумаб.
Эверолимус - ингибитор mTOR второго поколения. Исторически он был первым препаратом, применяемым во второй линии. В большинстве исследований он в настоящее время используется как препарат сравнения. В рамках III фазы в группе из 272 больных медиана времени до прогрессирования составила 4,6 мес., медиана общей выживаемости - 14,8 мес. В группе сравнения (плацебо) - 1,8 и 14,4 мес. соответственно (Cancer. 2010; 116:4256-4265).
Кабозантиниб - ингибитор тирозин-киназ второй генерации. В рамках III фазы в группе из 330 больных медиана времени до прогрессирования составила 7,4 мес., в группе сравнения (Эверолимус) - 5,1 мес (Lancet. Oncol. 2016; 17:917-927).
Эффективность комбинации Ленватиниб + Эверолимус была оценена в исследовании E7080-G000-205 (II фаза). Частота объективного ответа (сумма полных и частичных ответов на лечение) составила 35% для комбинации, 0% для Эверолимуса и 39% для Ленватиниба. Медиана времени до прогрессирования - 12,8 мес., 5,6 мес. и 9,0 мес. соответственно (Lancet. Oncol. 2015; 16:1473-1482).
Ниволумаб - первый представитель нового класса препаратов (блокаторы ко-ингибирующих молекул, ингибиторы чекпоинтов), механизм действия которого связан с нарушением взаимодействия между ко-ингибирующей молекулой и ее лигандом (PD-1/PD-L1). В настоящее время Ниволумаб является единственным препаратом в своем классе, который успешно прошел III фазу клинических испытаний у больных с местнораспространенным и диссеминированным почечно-клеточным раком. В исследовании ChekMate 025 (N. Engl. J. Med. 2015; 373:1803-1813), где сравнивалась эффективность Эверолимуса и Ниволумаба экспертами признано, что последний должен рассматриваться как препарат выбора во второй линии. Несмотря на то, что не получено существенных различий в медиане времени до прогрессирования в обоих группах (4,6 мес. Ниволумаб и 4,4 мес. Эверолимус), медиана общей выживаемости достоверно больше в группе с Ниволумабом (25 мес. и 19 мес. соответственно).
Вакцинотерапия и различные варианты клеточной терапии используются в настоящее время лишь в клинических испытаниях и широкого распространения в практике не получили.
Известен способ лечения ПКР посредством цитокинотерапии. Наибольшее распространение в клинике получили препараты, созданные на основе интерлейкина-2 (IL-2) и интерферона-α (IFN-α).
К настоящему времени разработано несколько препаратов на основе рекомбинантного IL-2. Некоторые из них получают с использованием Е. Coli:
Пролейкин (Альдеслейкин), Тецелейкин, Биолейкин. Другие - на основе дрожжевых технологий: Ронколейкин, Альбулейкин. Наибольшее распространение получили Пролейкин (Альдеслейкин) в США и Европе и Ронколейкин В Российской Федерации.
В связи с появлением таргетных препаратов, Пролейкин не используется в качестве I линии у больных диссеминированными формами почечно-клеточного рака и меланомы. Его применение, согласно рекомендациям Американской ассоциации клинической онкологии, ограничено второй и последующей линиями. При этом препарат используется в высокодозном режиме: 600,000-720,000 МЕ/кг каждые 8 часов, до 15 болюсных введений. Для оценки роли высокодозного IL-2 в современном комбинированном лечении больных почечно-клеточным раком создан специальный регистр, в котором собирается информация о больных из более, чем 40 клинических центров США (PROCLAIMSM, ProleukinObservationRegistrytoEvaluatetheTreatmentPatternsandClinicalRespons einMalignancy). В настоящее время в этой базе 810 человек, и у 356 Пролейкин применялся в высокодозном режиме в первой линии, и был единственным вариантом лечения. В этой группе у больных с благоприятным прогнозом по М8КССмедиана общей выживаемости составила 64,5 мес., промежуточным - 57,6 мес., не благоприятным - 14 Mec. (J. Immunother. Cancer. 2019; 7:1-7).
Российский препарат Ронколейкин в клинических исследованиях изучался в режиме низких и средних доз в составе комбинированной иммуно- и иммунохимиотерапии. У больных ПКР препарат использовался в комбинации с IFN-α, TNF-α, циклофосфамидом и, в ряде случаев, с ингибиторами ангиогенеза. В группе из 300 человек, получавших препарат в комбинированном режиме с 2000 года, удалось достичь медианы выживаемости 25 мес., а у больных с благоприятным прогнозом - 42 мес. (О.Е. Молчанов. Урологические ведомости; 2018: 8(3), С. 67-79).
IFN-α - плейотропный цитокин, который широко использовался в лечении больных диссеминированными формами ПКР. Он обладает иммуномодулирующими, противовирусными, антипролиферативными и антиангиогенными свойствами, а также способствует созреванию антиген-презентирующих клеток. При использовании IFN-α частота объективного ответа составляет 15% (0-29%). В рамках III фазы клинических испытаний, где проводилось сравнение эффективности комбинации IFN-α с винбластином и винбластина в монорежиме, удалось достичь медианы выживаемости 67,6 недель в исследуемой группе и 37,8 - в контрольной. В настоящее время IFN-α в режиме монотерапии практически не используется у больных ПКР. В современных схемах лечения он играет роль модификатора ингибиторов ангиогенеза и других препаратов.
Известна группа методов лечения, связанная с подавлением функций Т-регуляторных клеток (Treg). Treg - субпопуляция, составляющая примерно 5-10% от общего числа периферических лимфоцитов здорового человека. Впервые описаны в 1995 году. В настоящее время им отводят ключевую роль в предотвращении развития аутоиммунных реакций и иммуносупрессии в процессе канцерогенеза. У онкологических больных число их повышается, что приводит к ускорению прогрессирования заболевания, и снижению эффективности проводимого лечения (WhitesideT.L. Exp.Opin.Ther. Target. 2018; 22 (4):353-363). У больных почечно-клеточным раком в клинической практике используются DenileukinDiftitox (DD)h низкодозный циклофосфамид в сочетании с ингибитором ангиогенеза. Эти варианты лечения рассматриваются как дополнительные (Immunother. 2010; 33 (7):716-722). Достоинство их заключается в том, что они способствуют повышению эффективности основного курса лечения. Но существенный недостаток заключается повышении частоты побочных эффектов, что часто приводит к прекращению их использования.
Существенными достоинствами современных препаратов, используемых в лечении больных диссеминированным ПКР, является возможность улучшения отдаленных результатов лечения и низкая частота серьезных побочных эффектов. Однако, существенным недостатком является отсутствие способа точного определения момента смены линий терапии с целью получения оптимального результата.
Большинство исследователей, изучающих особенности клинического применения таргетных и иммунопрепартов, признают, то существующие в настоящее время методы оценки непосредственного результата лечения не дают возможности точной оценки момента прогрессирования заболевания. В связи с этим в литературе в течение ряда лет дискутируется вопрос о необходимости продолжения лечения в прежнем режиме, несмотря на констатацию прогрессирования. Но если в первых работах, где подобная тактика использовалась у больных, получавших ингибиторы тирозин-киназ, удавалось лишь увеличить медиану выживаемости, то с появлением иммунопрепаратов нового поколения было отмечено, что продолжение лечения после прогрессирования приводит также к уменьшению объема опухолевого поражения. В литературе появился термин «псевдопрогрессирование». Псевдопрогрессирование - феномен, при котором на фоне лечения появляются признаки прогрессирования заболевания, подтверждаемые инструментальными методами, а при продолжении лечения без смены препаратов наблюдается частичный или полный ответ (World. J. Urol. 2018; 36:1703-1709. J. Clin. Oncol. 2015; 33 (31): 3541-3543).
Точного объяснения феномена псевдопрогрессирования не существует. В литературе есть несколько гипотез, основанных на особенностях взаимодействия опухоли и иммунной системы на фоне лечения. Первая основана натом, что иммунной системе нужно много времени, чтобы перестроится на фоне стимуляции или снижения супрессорных влияний. Это приводит к поздним клиническим эффектам, которые реализуются позже, чем интервал между периодами обследований. Вторая гипотеза основана на предположении, что на первом этапе для реализации клинического эффекта необходима гиперинфильтрация опухолевых очагов иммунными клетками. При компьютерно-томографическом исследовании это воспринимается как прогрессирование. Эта гипотеза подтверждена в нескольких исследованиях, где проводилась биопсия метастазов при прогрессировании.
По данным разных авторов, частота псевдопрогрессирования у больных ПКР составляет от 7 до 15%. Максимальное число наблюдений этого феномена отмечено в исследованиях эффективности и безопасности Ниволумаба у больных ПКР. Псевдопрогрессирование при лечении диссеминированных форм ПКР встречается и при применении Сунитиниба. Связано это, по-видимому, с тем, что частично эффект того препарата связан с инактивацией и уменьшением концентрации иммунокомпетентных клеток (PLOSONE. 2014; 9 (5), е96316:1-8).
В процессе клинических испытаний иммунотропных препаратов псевдопрогрессирование отмечено и при других опухолях, включая рак мочевого пузыря, меланому, колоректальный рак и рак легкого. Частота его при этом варьирует от 1,7 до 20%.
Точная дифференциальная диагностика истинного и псевдопрогрессирования - один из ключевых компонентов повышения эффективности лечения диссеминированных форм ПКР. Если не учитывать этот феномен, то констатация факта прогрессирования по рентгенологическим критериям свидетельствует о необходимости смены линии терапии. В случае, если это псевдопрогрессирование, то больной прекращает прием препарата, который был эффективен. Если игнорировать факт рентгенологического прогрессирования и продолжить прием препарата, то больной и в этом случае продолжает получать не эффективное лечение. Увеличение объема опухолевой массы в этот период потенциально уменьшает вероятность положительного клинического эффекта при смене линии терапии. Оба варианта приведут к ухудшению отдаленных результатов лечения.
В литературе прослеживается три стратегии преодоления негативных последствий псевдопрогрессирования на отдаленные результаты лечения:
1. Продолжение лечения вне зависимости от природы прогрессирования.
2. Совершенствование алгоритмов рентгенологической диагностики.
3. Поиск молекулярно-биологических показателей, которые позволили бы подтвердить данные рентгенологических исследований.
Первая стратегия в полной мере реализована при исследовании эффективности и безопасности Ниволумаба рамках I, II и III фаз клинических испытаний. В рамках I фазы у одного 72 - летнего мужчины с множественными метастазами после цикла Ниволумаба отмечено уменьшение размеров всех очагов, кроме поджелудочной железы. Продолжение лечения у него привело к частичному ответу и в этом очаге. Ремиссия продолжалась 16 месяцев. Полученные данные позволили использовать подобную стратегию при разработке протоколов лечения в рамках II и III фазы клинических испытаний. В исследовании ChekMate 025 (111 фаза) у 20% (31 человек) больных при продолжении лечения получен частичный ответ на лечение и у 33% (51 человек) достигнута стойкая стабилизация (таблица 1, частота псевдопрогрессирования у больных диссеминированным почечно-клеточным раком при использовании Ниволумаба; ДАМА. Oncol. 2016; 2 (9): 1179-1186. Eur. Urol. 2017; 72:368-376)
Существенный недостаток такого подхода, по нашему мнению, заключается в том, что больные, у которых после контрольного обследования подтверждается прогрессированние, длительное время продолжают получать препарат, который для них уже утратил свою эффективность. В этот период происходит рост опухолевой массы, и снижается потенциальная польза, которую можно получить при использовании препаратов следующей линии.
Вторая стратегия нивелирования негативных последствий псевдопрогрессирования связана с модификацией рентгенологических критериев ответа опухоли на лечение.
Для оценки ответа опухоли на лечение 1981 ВОЗ предложила критерии, которые включали четыре варианта ответа: полный ответ (CR) - полное исчезновение всех очагов на срок не менее 4 недель; частичный ответ (PR) - уменьшение всех или отдельных опухолевых очагов более, чем на 50% при отсутствии прогрессирования остальных; стабилизация заболевания (SD) - уменьшение менее, чем на 50% или увеличение менее, чем на 25% при отсутствии новых очагов поражения; прогрессирование (PD) - увеличение более, чем на 25% одного или нескольких очагов, либо появление новых.
В 2000 году в связи с внедрением в широкую клиническую практику компьютерной томографии были предложены критерии RECIST (ResponseEvaluationCriteriainSolidTumors), были введены понятия измеряемых, не измеряемых и маркерных очагов (J.Natl.Cancerlnst. 2000; 92: 205-216).
Измеряемые очаги - очаги, имеющие размер в аксиальной плоскости не менее 10 см при спиральной компьютерной томографии с толщиной срезов при реконструкции в 5 мм или минимум 20 мм при шаговой компьютерной томографии с толщиной среза 10 мм.
Не измеряемые очаги: мелкие (до 10 мм), костные метастазы, лептоменингеальные метастазы, перикардиальный и плевральный выпоты, очаги с кистозной или некротической трансформацией, лимфогенный канцероматоз кожи и легких.
Маркерные (таргетные, целевые) очаги - очаги наибольшего диаметра (до 5 на орган, до 10 суммарно), пригодные для точного повторного измерения. Остальные относятся к не маркерным. Критерии ответа по RECIST:полный ответ (CR) - полное исчезновение всех маркерных очагов; частичный ответ (PR) - уменьшение более, чем на 30% суммы максимальных размеров очагов; стабилизация заболевания (SD) - уменьшение менее, чем 30% или увеличение менее, чем на 20% при отсутствии новых очагов поражения; прогрессирование (PD) - появление нового очага или увеличение суммы наибольших размеров более, чем на 20%.
С появлением таргетных препаратов изменился характер динамики опухоли в процессе лечения. В 2009 году появилась модифицированная версия критериев ответа - RECISTv 1.1, где впервые появление новых очагов не рассматривалось как признак прогрессирования заболевания. С появлением новой генерации иммунотропных препаратов был предложен ряд модифицированных шкал для оценки ответа опухоли на лечение: irRC(immune-relatedresponsecriteria), irRECIST (immune-relatedRECIST), iRECIST(immuneRECIST), imRECIST (immune-modifiedRECIST). Принципиальные отличия между ними заключаются в характере измерения очагов (линейные размеры или два взаимно перпендикулярных), базисном размере очагов (5×5 мм и более 10 мм), числе оцениваемых таргетных очагов в каждом органе (5 в irRCn 10 в остальных). Но все эти шкалы требуют подтверждения прогрессирования при последующем исследовании в сроки 4-8 недель (Ann. Oncol. 2019; 30:385-396).
Достоинством указанных модифицированных режимов оценки непосредственного клинического эффекта является то, что появление новых очагов не рассматривается как однозначный признак прогрессирования. Необходимость повторных обследований для подтверждения увеличения размеров очагов позволяет дифференцировать больных с псевдопрогрессированием. Существенным недостатком является невозможность быстрой диагностики исинного прогрессирования. В результате больные продолжают получать лечение, утратившее свою эффективность, что отрицательно сказывается на прогнозе заболевания.
Третья стратегия связана с поиском молекулярных биомаркеров, которые помогли бы с большей точностью, чем рентгенологические методы, дифференцировать истинное и псевдопрогрессирование.
В литературе есть указания на множество молекулярно-биологических компонентов, с помощью которых можно было бы осуществлять мониторинг лечения онкологических больных. Они связаны с оценкой гистологических, серологических маркеров, циркулирующих иммунных клеток, а также использованием методов «жидкостной биопсии», при которой оценивается циркулирующая ДНК и/или циркулирующие опухолевые клетки.
Большинство публикаций связаны с теоретическим обоснованием возможности использования тех или иных маркеров у онкологических больных. Принципиально рассматриваются четыре направления исследований: 1) оценка биологического потенциала опухоли: геномные, функциональные маркеры, маркеры субпопуляций опухоль-инфильтрирующих лимфоцитов; 2) количественная оценка циркулирующих опухолевых и иммунокомпетентных клеток; 3) фенотипическая и функциональная оценка циркулирующих опухолевых и иммунокомпетентных клеток; 4) антиген-специфический мониторинг Т-лимфоцитов: связывание, клональная активация, характеристика т-клеточного рецептора (Mol. Med. 2012; 18:1499-508).
Большинство исследований касаются мониторинга различны вариантов лечения, а также прогностического и предсказательного потенциала биомаркеров. Лишь несколько исследований посвящено дифференциальной диагностике истинного и псевдопрогрессирования. И большинство из них проведено с участием больных меланомой и использованием методов «жидкостной биопсии», оценивающих циркулирующую опухолевую ДНК (Oncol. 2015; 32:579-586).
В настоящее время в доступной литературе нет указания на методы, которые бы позволили точно дифференцировать истинное и псевдопрогрессирование у больных ПКР и определить, таким образом, время прекращения лечения препаратами, утратившими свою эффективность, и начало лечения препаратами следующей линии.
Наиболее близким к предлагаемому является способ определения тактики лечения местно-распространенного и диссеминированного почечно-клеточного рака (Патент 2403056 РФ), который и взят нами в качестве прототипа.
Данный способ основан на вычислении значений дискриминантных функций, прогнозирующих продолжительность жизни больного.
Сущность предложенного авторами способа заключается в том, что больному с гистологически подтвержденным диагнозом почечно-клеточного рака при поступлении в клинику проводят общеклиническое обследование, включающее компьютерные томограммы, УЗИ, изотопные и рентгенологические обследования, в результате чего устанавливают стадию заболевания.
У больных с местно-распространенными и диссеминированными формами проводят иммунологическое обследование, определяя абсолютные концентрации клеток с фенотипом CD 57+ в мм3 и с фенотипом CD4+CD25+Treg в мм3, а также уровень спонтанной продукции интерлейкина - 6 (IL-6) в пг/мл (Х3), интерлейкина - 8 (IL-8) в пг/мл и интерферона - γ (IFN - γ) в пг/мл.
Далее рассчитываются дискриминантные функции:
F1=0,0003 × X1 + 0,0089 × Х2 + 0,0036 × Х3 + 0,0125 × Х4 - 0,0012 × Х5 - 2,197;
F2=0,0018 × X1 + 0,0243 × Х2 + 0,0096 × Х3 + 0,0235 × Х4 - 0,001 × Х5 - 7,876;
F3=0,0234 × X1 + 0,0372 × Х2 + 0,0227 × Х3 + 0,0561 × Х4 - 0,0067 × Х5 - 24,608;
F4=0,0611 × X1 + 0,0506 × Х2 + 0,0415 × Х3 + 0,0305 × Х4 - 0,0091 × Х5 - 63,225,
где X1 - уровень спонтанной продукции интерферона - γ; Х2 - уровень спонтанной продукции интерлейкина - 8; Х3 - уровень спонтанной продукции интерлейкина - 6; Х4 - концентрация клеток с фенотипом CD4+CD25+Treg; X5 - концентрация клеток с фенотипом CD57+.
Затем сравнивают значения дискриминантных функций (таблица 2, прогнозирование продолжительности жизни больного путем сравнения значений дискриминантный функций).
Больным с ожидаемой продолжительностью жизни менее 9 месяцев вводят препараты: Ронколейкин по 2 мг внутривенно капельно - 3 раза в неделю в течение 8 недель, растворяя его в 400 мл 0,9% NaCl; Интераль (интерферон-α) по 12 млн ME внутримышечно через день, чередуя с Ронколейкином - 8 недель; Кселода - 1000 мг/м два раза в сутки - 14 суток, начиная с 8 дня после первого введения Ронколейкина; циклофосфамид в дозе 200 мг в сутки 3 раза в неделю - 3 недели, начиная с 9 дня после первого введения Ронколейкина; Неовастэт - 240 мл в сутки - 8 недель. Такие курсы лечения проводят до прогрессирования заболевания, в случае прогрессирования проводят симптоматическую терапию.
Больным с ожидаемой продолжительностью жизни от 9 до 22 месяцев вводят препараты: Ронколейкин по 2 мг внутривенно капельно - 3 раза в неделю в течение 8 недель, растворяя его в 400 мл 0,9% NaCl; Интераль (интерферон-α) по 12 млн ME внутримышечно через день, чередуя с Ронколейкином - 8 недель; Кселода - 1000 мг/м два раза в сутки - 14 суток, начиная с 8 дня после первого введения Ронколейкина; циклофосфамид в дозе 200 мг в сутки 3 раза в неделю - 3 недели, начиная с 9 дня после первого введения Ронколейкина; Неовастэт - 90 мл в сутки - 8 недель. Такие курсы лечения проводят до прогрессирования заболевания, а в случае прогрессирования проводят такое же лечение, как в группе больных с прогнозируемой продолжительностью жизни менее 9 месяцев.
Больным с ожидаемой продолжительностью жизни от 22 до 36 месяцев вводят препараты: Ронколейкин по 2 мг внутривенно капельно - 3 раза в неделю в течение 8 недель, растворяя его в 400 мл 0,9% NaCl; Интераль (рекомбинантный интерферон-α) по 12 млн ME внутримышечно через день, чередуя с Ронколейкином - 8 недель; Кселода - 1000 мг/м2 два раза в сутки -14 суток, начиная с 8 дня после первого введения Ронколейкина; циклофосфамид в дозе 200 мг в сутки 3 раза в неделю - 3 недели, начиная с 9 дня после первого введения Ронколейкина. В течение первых двенадцати месяцев от момента начала лечения такие курсы проводят с интервалом 4-6 недель, в течение последующих двенадцати месяцев - с интервалом 4-8 месяцев до прогрессирования заболевания, а в случае прогрессирования проводят такое же лечение, как в группе больных с прогнозируемой продолжительностью жизни от 9 до 22 месяцев.
Больным с ожидаемой продолжительностью жизни более 36 месяцев вводят препараты: Ронколейкин по 2 мг внутривенно капельно - 3 раза в неделю в течение 8 недель, растворяя его в 400 мл 0,9% NaCl; Интераль (рекомбинантный интерферон-α) по 12 млн ME внутримышечно через день, чередуя с Ронколейкином - 8 недель; Кселода - 1000 мг/м два раза в сутки -14 суток, начиная с 8 дня после первого введения Ронколейкина; циклофосфамид в дозе 200 мг в сутки 3 раза в неделю - 3 недели, начиная с 9 дня после первого введения Ронколейкина. В течение первых двенадцати месяцев от момента начала лечения такие курсы проводят с интервалом 4-6 недель, в течение последующих двенадцати месяцев - с интервалом 4-8 месяцев. При отсутствии признаков прогрессирования заболевания в течение 24 месяцев от момента начала лечения больным вводят Ронколейкин по 2 мг внутривенно капельно - 3 раза в неделю в течение 8 недель, растворяя его в 400 мл 0,9% NaCl, повторяя такие курсы с интервалом 4-8 месяцев при отсутствии признаков прогрессирования, а при прогрессировании проводят такое же лечение, как в группе больных с прогнозируемой продолжительностью жизни от 22 до 36 месяцев.
Контрольные компьютерно-томографическое и ультразвуковое исследования проводят через 2 недели после окончания очередного курса лечения и с интервалом 12 недель в дальнейшем. Остеосцинтиграфию проводили не чаще 1 раза в 24 недели. При проведении обследования оценивали динамику измеряемых и не измеряемых очагов с использованием стандартных критериев RECIST (JNatlCancerlnst. 2000; 92:205-216).
Таким образом, определение тактики лечения в прототипе осуществлялось в зависимости от расчетной продолжительности жизни. Многолетнее наблюдение за больными (вплоть до их смерти) показало преимущество такого метода по сравнению с известными аналогами, в том числе использованными ранее в нашей клинике (способ прототипа был разработан с участием авторов настоящего изобретения). Такая тактика улучшала отдаленные результаты лечения, однако наши дальнейшие исследования, а также открытия, сделанные в области онкоиммунологии, привели нас к выводу о том, что часть положений, изложенных в прототипе, на данный момент устарело.
Так, один из показателей, который учитывается в дискриминантных формулах прототипа - концентрация Т-регуляторных клеток (CD4+CD25+FoxP3). Это один из фундаментальных показателей, который отражает взаимодействие опухоли и иммунной системы. В последние 7 лет появились лекарственные препараты Ниволумаб, Пембролизумаб, одним из основных механизмов действия которых связан с деплецией или инактивацией Т-регуляторных клеток. Кроме того, внедрение метрономных режимов химиотерапии (длительное введение препаратов ниже цитотоксической дозы) с использованием циклофосфамида привело к тому же результатам (CancerRes. 2012; 72:3439-3444). Это в целом меняет прогноз, и сказывается на расчете предполагаемой продолжительности жизни.
В прототипе в качестве компонента химиотерапии используется препарат Кселода. С момента разработки метода проведено множество исследований, в том числе в нашей клинике, продемонстрировавших, что введение этого препарата в схему лечения существенно повышает ее токсичность. В то же время его вклад в достижение клинического результата невелик. В связи с появлением более эффективных режимов лечения больных ПКР Кселода утратила свое значение в лечении этой патологии. Однако на момент разработки способа лечения, описанного в прототипе, это был единственный препарат, который широко использовался в различных схемах химиоиммунотерапии и позволял реализовывать одновременно цитотоксические и иммуномодулирующие эффекты.
В прототипе также используется препарат Ронколейкин (рекомбинантный дрожжевой IL-2) в режиме низких доз (по 2,0 мг внутривенно капельно три раза в неделю). Известно, что интерлейкин-2 является фактором пролиферации и созревания клеток с маркером CD25. Этот рецептор есть как на Т-хелперах первого типа, «запускающих» клеточный иммунный ответ, так и на Т-регуляторных клетках. Таким образом, этот препарат может либо стимулировать, либо подавлять иммунный ответ, в зависимости от того, с каким типом клеток он взаимодействует. Известно, что аффинность Т-регуляторных клеток к IL-2 в низких дозах (60000-72000 МЕ/кг) выше, чем Т-хелперов. В связи с этим, в нашей клинике и в других учреждениях были разработаны методы лечения, предполагающие одновременное введение IL-2 и препаратов, блокирующих Т-регуляторные клетки. В связи с появлением более эффективных препаратов в настоящее время такие сложные методы в широкой клинической практике не используются. Однако на момент создания прототипа это был наиболее оптимальный вариант, сочетающий высокую эффективность с низкой частотой побочных эффектов. В США и Европейских странах в случае, когда исчерпаны возможности стандартных вариантов лечения, используются высокие дозы IL-2 (600000-720000 МЕ/кг). Такой режим лечения приводит к анергии Т-регуляторных клеток за счет снижения экспрессии рецепторов по системе обратной связи, и способствует достижению хороших результатов лечения.
В прототипе используется препарат Неовастэт. По данным литературы известно, что в монорежиме он является эффективным средством лечения больных диссеминированным ПКР в режиме высоких доз (240 мл в сутки), а в режиме низких доз (60-90 мл в сутки) не эффективен (Ann. Oncol. 2002; 13:1259-1263). В прототипе отмечено, что совместное использование Неовастэта с цитокинами повышает эффективность лечения как в режиме высоких доз, так и в режиме низких доз. Дальнейшие исследования в нашей клинике у больных ПКР продемонстрировали, что комбинация с современными методами лекарственного лечения ПКР не приводит к повышению эффективности.
Все вышеизложенное свидетельствует о том, что в свете последних достижений медицинской науки тактика лечения по прототипу не соответствует современному уровню, являясь недостаточно эффективной, хотя, безусловно, имеет право на существование и, с некоторыми модификациями, может применяться в медицинской практике.
Технический результат настоящего изобретения состоит в увеличении продолжительности жизни больных ПКР за счет более точной дифференциальной диагностики истинного и псевдопрогрессирования, а также оптимизации использования препаратов.
Этот результат достигается тем, что больному осуществляют введение препаратов Альфарону (рекомбинантного IFN-α2в) внутримышечно 3 раза в неделю в количестве 12000000 ME в сутки и Эндоксан, согласно изобретению, Эндоксан (Циклофосфамид) вводят перорально в количестве 50 мг в сутки и дополнительно Рефнот подкожно в количестве 200000 ЕД в сутки два раза в неделю, чередуя его с Альфароной, такое введение этих препаратов осуществляют циклами по 8 недель, выполняя после каждого цикла компьютерно-томографическое обследование, и при наличии рентгенологических признаков прогрессирования заболевания у больного определяют уровни спонтанной продукции IL-10 (X1), индуцированной продукции IL-8 (Х2), спонтанной продукции IL-4 (Х3), индуцированной продукции TNF-α (Х4) и абсолютную концентрацию натуральных киллеров с рецепторами Т-лимфоцитов (CD3+CD16+56+, Х5), по полученным значениям рассчитывают дискриминантные функции:
• F1=0,0588 × X1 + 0,026 × Х2 + 0,0246 × Х3 + 0,0019 × Х4 - 0,0043 × Х5 - 21,6346;
• F2=0,0144 × X1 + 0,0006 × Х2 + 0,0012 × Х3 + 0,0004 × Х4 + 0,0161 × Х5 - 3,9664; и при F1>F2 у больного устанавливают псевдопрогрессирование и продолжают лечение в прежнем режиме, а при F2>F1 лечение проводят препаратом Сунитиниб, который вводят в количестве 50 мг в сутки перорально в течение 8 недель с перерывами в две недели до прогрессирования.
Занимаясь профессионально в течение ряда лет лечением больных ПКР, мы изучали различные варианты иммунотерапии, а также фундаментальные и клинические аспекты взаимодействия опухоли и иммунной системы. В процессе исследований нами разработаны и изучены различные схемы лечения, включавшие цитокины (рекомбинантный IL-2, рекомбинантный TNF-α, рекомбинантный IFN-α), химиопрепараты в иммуномодулирующих режимах (Кселода, 5-фторурацил, циклофосфамид) и ингибиторы ангиогенеза (Неовастэт). Нами были исследованы следующие варианты иммунотерапии:
1. Режимы монотерапии.
- монотерапия рекомбинантным дрожжевым IL-2 (Ронколейкин) в различных курсовых режимах. Препарат вводился в виде длительных внутривенных инфузий, подкожно и ингаляционно с использованием компрессионного небулайзера. Нами изучены низкодозные (2-4 мг на введения) и среднедозные (6-8 мг на введение) режимы использования препарата. Высокодозные режимы (более 10 мг на введения) оказались неприемлемы вследствие высокой частоты побочных эффектов;
- монотерапия препаратами рекомбинантного IFN-α (Интераль, Интрон А, Альфарона) в различных дозировках (от 3000000 до 18000000 ME).
- монотерапия препаратом рекомбинантного фактор некроза опухолей (Рефнот) различных дозировках (от 100000 ЕД до 800000 ЕД).
- монотерапия препаратами циклофосфамида (Циклофосфан, Эндоксан) 50, 100 и 200 мг ежедневно и через день, 400 и 600 мг через день, 1000 мг 1 раз в 5 дней.
2. Комбинированные режимы.
- Комбинация IFN-α с 5-фторурацилом при системном длительном 72 часовом введении 5-фторурацила и при их совместном введении в почечную артерию (Пат. 2179859 С1).
- четырехкомпонентная схема, включающая длительное внутривенное введение рекомбинантного дрожжевого IL-2 (Ронколейкин) в дозе 2 мг или ингаляционное - в дозе 4 мг, рекомбинантный IFN-α в дозе от 9 до 15 млн ME в зависимости от переносимости, Кселоду в дозе 1000 мг/м два раза в сутки и циклофосфамид в дозе 200 мг в сутки.
- четырехкомпонентная схема в сочетании с ингибиторами ангиогенеза (Неовастэт в дозах 90 и 240 мл в сутки).
- трехкомпонентная схема для подавления иммуносупрессивного влияния, обусловленного Т-регуляторными клетками: циклофосфамид - 200 мг три раза в неделю, Неовастэт по 30 мл два раза в день перорально ежедневно и Ронколейкин - три раза в неделю, одновременно с циклофосфамидом в количестве 1 мг внутривенно капельно.
- трехкомпонентная схема, включающая рекомбинантный фактор некроза опухолей - тимозин α1 (Рефнот) в дозе 200000 ЕД в сочетании с препаратом рекомбинантного IFN-α2в (Альфарона) и циклофосфамидом (Эндоксан) в дозе 50 мг в сутки в метрономном режиме.
Важно отметить, что с 1998 года у всех больных диссеминированным ПКР мы изучали иммунный статус с целью оценки прогностической, предсказательной значимости различных параметров, а также выявления различий в динамике иммунологических показателей после прогрессирования. У больных в крови оценивалось содержание лимфоцитов, их субпопуляций и цитокинов. Анализы проводились в иммунологической лаборатории ФГУЗ ВЦЭРМ им. А.М. Никифорова МЧС России на лазерном проточном питометре CytomicsFC 500 (BECKMANCOULTERInc, USA) с использованием моноклональных антител и расходных материалов компаний BECKMANCOULTERInc, IMMUNOTECHS.A.S., ООО «Протеиновый контур» и ООО «Цитокин». Спектр исследуемых параметров и их референсные интервалы отражены в таблицах 3 (субпопуляции лимфоцитов периферической крови) и 4 (параметры цитокинового профиля).
Уровень лимфоцитов и их субпопуляций оценивался в периферической крови. Анализ цитокинового профиля проводился в два этапа. На первом этапе определялась сывороточная концентрация. На втором проводилось исследование в культуре клеток, где определялся их потенциал путем оценки спонтанной и индуцированной продукции цитокинов. Оценка лимфоцитов, их субпопуляций и цитокинового профиля проводилась в одно и то же время суток, чтобы избежать влияния циркадных колебаний.
С 1998 по 2010 годыразличные варианты химиоиммунотерапии получили 248 больных диссеминированным ПКР. Базовым вариантом лечения являлась четырехкомпонентная схема, включавшая Ронколейкин, интерферон-α, Кселоду и антиметаболит (циклофосфамид). Терапия осуществлялось до прогрессирования, появления непреодолимых осложнений или по другим причинам, не связанным с медицинскими показаниями. Компонентный состав и число циклов химиоиммунотерапии отражены в таблице 5 (компонентный состав и число циклов химиоиммунотерапии у больных исследованной группы).
Для оценки прогноза заболевания использовалась шкала MSKCC, принятая в большинстве исследований, и модифицированная нами шкала с включением иммунологических параметров (таблица 6: факторы риска, шкала MSKCC).
Модифицированная шкала создавалась нами с использованием в качестве переменных параметров иммунного статуса и показателей MSKCC. В результате проведения однофакторного и многофакторного анализа с использованием модели пропорциональных рисков Кокса, были выявлены параметры, достоверно влияющие на отдаленные результаты лечения (таблица 7: результаты многофакторного анализа в группе больных почечно-клеточным раком, получавших химиоиммунотерапию).
На основе многофакторного анализа создана интегрированная модель, включающая факторы шкалы MSKCC и иммунологические прогностические факторы (таблица 8: параметры прогностической модели, созданной на основе многофакторного анализа).
Модель включает в себя определение прогноза по шкале MSKCC и оценка его в сочетании с иммунологическими факторами риска (1, 2-3, более 3 факторов).
В результате было сформировано 9 клинических групп с разными отдаленными результатами лечения (таблица 9: отдаленные результаты лечения больных ПКР с разным числом иммунологических прогностических факторов)
Наилучшие отдаленные результаты (медиана выживаемости - 51 месяц) были получены в подгруппе с благоприятным прогнозом и наименьшим числом иммунологических факторов риска.
На втором этапе, начиная с 2010 года, мы модифицировали схему иммунотерапии. Наиболее эффективной комбинацией, по нашему мнению, является сочетание: рекомбинантный фактор некроза опухолей - тимозин α1 (Рефнот) - 200000 ЕД подкожно - два раза в неделю, рекомбинантный интерферон-α2в (Альфарона) - 12000000 ME внутримышечно три раза в неделю, чередуя с Рефнотом и циклофосфамид (Эндоксан) по 50 мг перорально ежедневно.
Рефнот - рекомбинантная форма фактора некроза опухолей-α (ФНО-α, TNF-α). По спектру цитотоксического и цитостатического действия соответствует Рефнот соответствует ФНО-α, но имеет в 100 раз меньшую токсичность. ФНО-α - плейотропный цитокин, который реализует свои эффекты за счет двух типов рецепторов: TNFR1 и TNFR2. Через TNFR1 реализуется его прямое проапоптотическое действие на опухолевые клетки и ингибирование ангиогенеза. TNFR2 локализуется на Т-регуляторных клетках, и по данным некоторых авторов через этот рецепторспособствует их созреванию. По нашим данным, использование препарата Рефнот не увеличивает концентрацию Т-регуляторных клеток в крови больных почечно-клеточным раком.
В клинических исследованиях Рефнот продемонстрировал повышение эффективности лечения больных раком молочной железы в сочетании с химиотерапией. В литературе мы не нашли упоминания об использовании Рефнота у больных ПКР.
В процессе исследования мы изучали различные варианты применения Рефнота у больных: от 100000 ЕД до 800000 ЕД для однократного введения, 2 или 3 раза в неделю, в монорежиме или в сочетании с другими препаратами. Наибольший эффект при минимальной токсичности достигался при дозе 200000 ЕД два раза в неделю в комбинированном режиме.
Сочетание Рефнота с циклофосфамидом повышало эффективность лечения. Нами были изучены различные дозировки циклофосфамида в комбинированном режиме. Наиболее оптимальными оказались метрономные режимы циклофосфамида (50 мг в сутки длительно). Повышение дозы часто приводило к повышению гематологической токсичности, что приводило к необходимости прерывания цикла иммунотерапии.
Мы посчитали целесообразным дополнительно включить в схему иммунотерапии IFN-a в режиме средних доз (12000000 ME). По данным молекулярно-биологических исследований IFN-α и TNF-α потенцируют действие друг друга. По данным наших иммунологических исследований, сочетание циклофосфамида с IFN-α усиливает эффект деплеции Т-регуляторных клеток. В связи с этим мы посчитали целесообразным использовать указанную комбинацию.
С 2010 по 2013 годы у 32 больных ПКР мы использовали схему: Рефнот - 200000 ЕД подкожно - два раза в неделю + Альфарона - 12 млн ME внутримышечно три раза в неделю, чередуя с Рефнотом + Эндоксан по 50 мг перорально ежедневно в виде восьминедельных циклов. Всего проведено 86 циклов лечения (Таблица 10. Отдаленные результаты лечения больных ПКР с разным числом иммунологических прогностических факторов (Рефнот + Альфарона + Эндоксан).
Указанная трехкомпонентная схема по эффективности превосходит препараты, используемые в первой линии лечения у больных диссеминированным ПКР, а также схемы химиоиммунотерапии, используемые ранее (таблица 9).
Разработка способа дифференциальной диагностики истинного и псевдопрогрессирования осуществлялась при анализе динамики заболевания в группе больных, получавших различные варианты химиоиммунотерапии в период с 2005 по 2017 годы, лечение по оптимизированной трехкомпонентной схеме (Рефнот + Эндоксан + Альфарона) в I линии и Ниволумаб во Плинии в рекомендованных производителем дозах (3 мг/кг массы внутривенно капельно один раз в 14 дней). По нашим данным, динамика иммунологических показателей у больных почечно-клеточным раком на фоне рентгенологического прогрессирования не связана с линией лечения, а определяется биологическими особенностями взаимодействия опухоли и имммунной системы на разных этапах канцерогенеза. Валидация методики проводилась на группах больных, получавших оптимизированную трехкомпонентную схему или Ниволумаб (таблица 11: разработка и валидация способа дифференциальной диагностики истинного и псевдопрогрессирования).
Алгоритм разработки метода дифференциальной диагностики включал три этапа. На первом этапе проводился однофакторный анализ, где в качестве переменных были включены иммунологические параметры (таблицы 3, 4), выявлялась взаимосвязь отдельных иммунологических компонентов с истинным или псевдопрогрессировием. На втором этапе проводился многофакторный анализ, в котором исключались взаимовлияющие компоненты. Результаты однофакторного и многофакторного анализа приведены в таблице 12 (иммунологические параметры, определяющие прогрессирование и псевдопрогрессирование). Дискриминантный анализ проводился с использованием параметров, выявленных при многофакторном.
Спонтанная продукция IL-10 (X1), индуцированная продукция IL-8 (Х2), спонтанная продукция IL-4 (Х3), индуцированная продукция TNF-α (Х4), абсолютная концентрация натуральных киллеров с рецепторами Т-лимфоцитов (CD3+CD16+56+, Х5) были использованы в качестве переменных для проведения дискриминантного анализа. По полученным данным были созданы линейные классификационные функции:
F1=0,0588 × X1 + 0,026 × Х2 + 0,0246 × Х3 + 0,0019 × Х4 - 0,0043 × Х5 - 21,6346.
F2=0,0144 × X1 + 0,0006 × Х2 + 0,0012 × Х3 + 0,0004 × Х4 + 0,0161 × Х5 - 3,9664.
F1 соответствует псевдопрогрессированию, F2 истинному прогрессированию. При F1>F2 лечение продолжают в прежнем режиме. При F2>F1 подтверждается истинное прогрессирование и больному рекомендуется продолжать лечение с использованием препарата следующей линии - Сунитиниба.
Сущность способа заключается в следующем.
Больному с гистологически подтвержденным диагнозом ПКР проводят общеклиническое обследование, включающее остеосциниграфию и компьютерно-томографическое исследование органов малого таза, брюшной полости и легких с контрастным усилением, в результате чего устанавливают стадию заболевания. Пациенту с диссеминированной формой ПКР в качестве первой линии проводят восьминедельный цикл терапии с использованием комбинации препаратов Эндоксан (циклофосфамид) - 50 мг в сутки перорально, Альфарона (IFN-α) - 12000000 ME внутримышечно три раза в неделю, чередуя с Рефнотом - 200000 ЕД в сутки два раза в неделю подкожно. Через 8 недель проводят контрольное обследование, включающее компьютерную томографию органов малого таза, брюшной полости и легких с контрастным усилением. Оценка эффективности лечения осуществляется с использованием критериев RECISTv 1.1 (Eur. J. Cancer. 2009; 45:228-247).
При анализе компьютерных томограмм выделяют таргетные очаги - очаги наибольшего диаметра, пригодные для точного повторного измерения. Всего выделяют до пяти очагов (не более двух на орган). Таргетные очаги должны быть не менее 10 мм в диаметре в органах, не менее 10 мм по протяженности при поражении костей (литические или смешанные очаги) и не менее 15 мм при поражении лимфатических узлов. Остальные очаги относятся к нетаргетным. Для оценки размеров метастазов в паренхиматозных органах и костях используется наибольший диаметр очага в аксиальной плоскости, а для лимфатических узлов - размер очага по короткой оси.
После восьминедельного курса лечения проводят оценку: 1) всех ранее выбранных таргетных очагов (даже если их размер перестал быть наибольшим); 2) всех ранее выбранных не таргетных очагов; 3) новых очагов.
Категории общего ответа на лечение: полный ответ (CR), частичный ответ (PR), стабилизация (SD), прогрессирование (PD), оценка невозможна (NE).
Оценка динамики таргетных очагов осуществляется путем расчета суммы их максимальных диаметров (и наименьшего диаметра при поражении лимфатических узлов):
1. Полный ответ (CR) - исчезновение всех экстралимфатических таргетных очагов; уменьшение всех патологических лимфатических узлов до размера по короткой оси менее 10 мм.
2. Частичный ответ (PR) - уменьшение суммы максимальных диаметров очагов как минимум на 30% по сравнению с первичным исследованием.
3. Прогрессирование (PD) - увеличение суммы максимальных диаметров как минимум на 20% по сравнению с наименьшей суммой максимальных диаметров (надиром), рассчитанной при каком-либо из исследований (в том числе и первичном). Сумма максимальных диаметров должна увеличится как минимум на 5 мм.
4. Стабилизация (SD) - отсутствие динамики суммы максимальных диаметров, а также ее увеличение или уменьшение, не соответствующее критериям PR или PD.
Оценка не таргетных очагов:
1. Полный ответ (CR) - исчезновение всех экстралимфатических не таргетных очагов. Уменьшение всех патологических лимфатических узлов до размера по короткой оси менее 10 мм. Нормализация опухолевых маркеров.
2. Неполный ответ / отсутствие прогрессирования - сохранение как минимум одного не таргетного очага или сохранение опухолевых маркеров выше нормы.
3. Прогрессирование (PD) - достоверное прогрессирование существующих не таргетных очагов.
Общий ответ на лечение оценивался при сопоставлении динамики таргетных и не таргетных очагов (таблица 13: общий ответ на лечение у больных с измеряемыми очагами при исходном обследовании).
Остеосцинтиграфию проводят с частотой один раз в 24-26 недель.
При наличии признаков прогрессирования заболевания, больному проводят иммунологическое обследование, определяя в крови больного уровни спонтанной продукции IL-10 (X1), индуцированной продукции IL-8 (Х2), спонтанной продукции IL-4 (Х3), индуцированной продукции TNF-α (Х4), и абсолютную концентрацию натуральных киллеров с рецепторами Т-лимфоцитов (CD3+CD16+56+, Х5). По полученным значениям рассчитывают дискриминантные функции:
F1=0,0588 × X1 + 0,026 × Х2 + 0,0246 × Х3 + 0,0019 × Х4 - 0,0043 × Х5 - 21,6346;
F2=0,0144 × X1 + 0,0006 × Х2 + 0,0012 × Х3 + 0,0004 × Х4 + 0,0161 × Х5 - 3,9664.
В случае, когда F1>F2 y больного устанавливают псевдопрогрессирование и продолжают лечение в прежнем режиме, а при F2>F1, больному проводят лечение препаратом Сунитиниб, который вводят в дозе 50 мг в сутки перорально в виде восьминедельных циклов с перерывами в две недели до прогрессирования.
Сущность способа поясняется примерами.
Пример 1.
Пациент Ч, 1948 г.р.
15.10.2014. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ. Больной активных жалоб не предъявлял. Общее состояние удовлетворительно. Из анамнеза известно, что 14.07.2011 левосторонняя нефрэктомия в Клинической больнице №122 им. Л.Г. Соколова ФМБА РФ по поводу опухоли левой почки. Гистологически - светлоклеточный почечно-клеточный рак (от 27.07.2011). После оперативного вмешательства находился под наблюдением Клинической больницы №122 им. Л.Г. Соколова ФМБА РФ. 17.09.2014 по данным рентгенологического исследования выявлены два округлых образования в левом легком размерами 15 мм и 23 мм. Рекомендована консультация онколога, в связи с чем обратился в поликлинику ФГБУ «РНЦРХТ» МЗ РФ.
При обследовании выявлены следующие изменения.
20.10.2014. Остеосцинтиграфия - без патологии.
20.10.2014. Изотопная ренография - функция правой почки - в пределах нормы. Слева - афункциональная кривая.
23.10.2014. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×20 мм. В левом легком - два очага размерами 15×15×28 мм и 15×15×15 мм.
24.10.2014. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
В результате проведенного обследования установлен диагноз: почечно-клеточный рак левой почки TxN0M0. 14.07.2011 - левосторонняя нефрэктомия. Прогрессирование: метастазы в правом легком от 17.09.2014, метастазы в парааортальные лимфатические узлы от 23.10.2014.
Таргетные очаги:
1. Левое легкое: а) 15×15×28 мм; б) 15×15×15 мм.
2. Лимфатические узлы: 45×20 мм.
Сумма максимальных диаметров: 28 мм + 20 мм + 15 мм=63 мм.
С 27.10.2014 по 21.12.2014 в амбулаторном режиме проведен восьминедельный цикл лечения в режиме: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
27.10.2014, 29.10.2014, 31.10.2014, 3.11.2014, 5.11.2014, 7.11.2014, 10.11.2014, 12.11.2014, 14.11.2014, 17.11.2014, 19.11.2014, 21.11.2014, 24.11.2014, 26.11.2014, 28.11.2014, 1.12.2014, 3.12.2014, 5.12.2014, 8.12.2014, 10.12.2014, 12.12.2014, 15.12.2014, 17.12.2014, 19.12.2014 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
28.10.2014, 30.10.2014, 4.11.2014, 6.11.2014, 11.11.2014, 13.11.2014, 18.11.2014, 20.11.2014, 25.11.2014, 27.11.2014, 2.12.2014, 4.12.2014, 9.12.2014, 11.12.2014, 16.12.2014, 18.12.2014 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 27.10.2014 по 21.12.2014 вводился Эндоксан по 50 мг в сутки перорально.
30.12.2014. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×20 мм. В левом легком - два очага размерами 15×15×31 мм и 15×15×16 мм.
12.01.2015. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное.
Курс лечения перенес удовлетворительно. После введения Альфароны отмечалось кратковременное (до четырех часов) повышение температуры, о тела до 37,5°-38°С, купировавшееся приемом парацетомола.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 15×15×31 мм; б) 15×15×16 мм.
2. Лимфатические узлы: 45×20 мм.
Сумма максимальных диаметров: 31 мм + 16 мм + 20 мм=67 мм. При предыдущем исследовании сумма максимальных диаметров - 63 мм. Прирост +6,3%, что соответствовало критериям стабилизации.
С 12.01.2015 по 8.03.2015в амбулаторном режиме проведен восьминедельный цикл лечения в режиме: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
12.01.2015, 14.01.2015, 16.01.2015, 19.01.2015, 21.01.2015, 23.01.2015, 26.01.2015, 28.01.2015, 30.01.2015, 2.02.2015, 4.02.2015, 6.02.2015, 9.02.2015, 11.02.2015, 13.02.2015, 16.02.2015, 18.02.2015, 20.02.2015, 23.02.2015 25.02.2015, 27.02.2015, 2.03.2015, 4.03.2015, 6.03.2015 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
13.01.2015, 15.01.2015, 20.01.2015, 22.01.2015, 27.01.2015, 29.01.2015, 3.02.2015, 5.02.2015, 10.02.2015, 12.02.2015, 17.02.2015, 19.02.2015, 24.02.2015, 26.02.2015, 3.03.2015, 5.03.2015 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 12.01.2015 по 8.03.2015 вводился Эндоксан по 50 мг в сутки перорально.
10.03.2015. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 50×20 мм. В левом легком - два очага размерами 17×18×35 мм и 15×16×18 мм.
12.03.2015. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. После введения Альфароны отмечалось кратковременное (до четырех часов) повышение температуры тела до 37,5°-38°С, купировавшееся приемом парацетомола.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 17×18×35 мм; б) 15×16×18 мм.
2. Лимфатические узлы: 50×20 мм.
Сумма максимальных диаметров: 35 мм + 18 мм + 20 мм=73 мм. Надир (минимальное значение на протяжении исследований) суммы максимальных диаметров - 63 мм. Прирост +15,9%, что соответствовало критериям стабилизации.
С 16.03.2015 по 10.05.2015 в амбулаторном режиме проведен восьминедельный цикл лечения в режиме: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
16.03.2015, 18.03.2015, 20.03.2015, 23.03.2015, 25.03.2015, 27.03.2015, 30.03.2015, 1.04.2015, 3.04.2015, 6.04.2015, 8.04.2015, 10.04.2015, 13.04.2015, 15.04.2015, 17.04.2015, 20.04.2015, 22.04.2015, 24.04.2015, 27.04.2015 29.04.2015, 1.05.2015, 4.05.2015, 6.05.2015, 8.05.2015 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
17.03.2015, 19.03.2015, 24.03.2015, 26.03.2015, 31.03.2015, 2.04.2015, 7.04.2015, 9.04.2015, 14.04.2015, 16.04.2015, 21.04.2015, 23.04.2015, 28.04.2015, 30.04.2015, 5.05.2015, 7.05.2015 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 16.03.2015 по 10.05.2015 вводился Эндоксан по 50 мг в сутки перорально.
12.05.2015. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 50×20 мм. В левом легком - два очага размерами 18×18×36 мм и 15×17×22 мм.
14.05.2015. Остеосцинтиграфия - без патологии.
15.05.2015. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. После введения Альфароны отмечалось кратковременное (до четырех часов) повышение температуры тела до 37,5°, купировавшееся приемом парацетомола.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 18×18×36 мм; б) 15×17×22 мм.
2. Лимфатические узлы: 50×20 мм.
Сумма максимальных диаметров: 36 мм + 22 мм + 20 мм=78 мм. Надир суммы максимальных диаметров - 63 мм. Прирост +23,8%, что соответствовало критериям прогрессирования.
Учитывая, что у больного по данным компьютерно-томографического исследования выявлены признаки прогрессирования заболевания, проведено иммунологическое исследование.
20.05.2015. Иммунограмма. IL-10 (спонтанная продукция) - 80 пг/мл, IL-8 (индуцированная продукция) - 1995 пг/мл, IL-4 (спонтанная продукция) - 75 пг/мл, TNF-α (индуцированная продукция) - 952 пг/мл, CD3+CD16+56+ - 254/мм3.
22.05.2015. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Расчет дискриминантных функций:
• F1=0,0588 × 80 + 0,026 × 1995 + 0,0246 × 75 + 0,0019 × 952 - 0,0043 × 254 - 21,6346=37,4;
• F2=0,0144 × 80 + 0,0006 × 1995 + 0,0012 × 75 + 0,0004 × 952 + 0,0161 × 254 - 3,9664=2,9.
F1>F2, что соответствовало критериям псевдопрогрессирования.
Продолжено лечение в прежнем режиме. С 25.05.2015 по 19.07.2015 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
25.05.2015, 27.05.2015, 29.05.2015, 1.06.2015, 3.06.2015, 5.06.2015, 8.06.2015, 10.06.2015, 12.06.2015, 15.06.2015, 17.06.2015, 19.06.2015, 22.06.2015, 24.06.2015, 26.06.2015, 29.06.2015, 1.07.2015, 3.07.2015, 6.07.2015 8.07.2015, 10.07.2015, 13.07.2015, 15.07.2015, 17.07.2015 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
26.05.2015, 28.05.2015, 2.06.2015, 4.06.2015, 9.06.2015, 11.06.2015, 16.06.2015, 18.06.2015, 23.06.2015, 25.06.2015, 30.06.2015, 2.07.2015, 7.07.2015, 9.07.2015, 14.07.2015,16.07.2015 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 25.05.2015 по 19.07.2015 вводился Эндоксан по 50 мг в сутки перорально.
21.07.2015. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 40×20 мм. В левом легком - два очага размерами 18×17×35 мм и 15×17×22 мм.
23.07.2015. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. После введения Альфароны отмечалось кратковременное (до четырех часов) повышение температуры тела до 37,5°С, купировавшееся приемом парацетомола.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 18×17×35 мм; б) 15×17×22 мм.
2. Лимфатические узлы: 40×20 мм.
Сумма максимальных диаметров: 35 мм + 22 мм + 20 мм=77 мм.
По сравнению с предыдущим исследованием отмечалась тенденция к уменьшению размеров очагов. Надир суммы максимальных диаметров - 63 мм. По сравнению с надиром отмечалсяприрост +22,2%, что соответствовало критериям прогрессирования.
Учитывая, что у больного по данным компьютерно-томографического исследования по сравнению с надиром (исследование от 23.10.2014) отмечалось прогрессирования заболевания, проведено иммунологическое обследование.
30.07.2015. Иммунограмма. IL-10 (спонтанная продукция) - 53 пг/мл, IL-8 (индуцированная продукция) - 1965 пг/мл, IL-4 (спонтанная продукция) - 30 пг/мл, TNF-α (индуцированная продукция) - 542 пг/мл, CD3+CD16+56+ - 78/мм3.
31.07.2015. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Расчет дискриминантных функций:
• F1=0,0588 × 53 + 0,026 × 1965 + 0,0246 × 30 + 0,0019 × 542 - 0,0043 × 78 - 21,6346=34;
• F2=0,0144 × 53 + 0,0006 × 1965 + 0,0012 × 30 + 0,0004 × 542 + 0,0161 × 78 - 3,9664=-0,52.
F1>F2, что соответствовало критериям псевдопрогрессирования.
Продолжено лечение в прежнем режиме. С 3.08.2015 по 27.09.2015 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
3.08.2015, 5.08.2015, 7.08.2015, 10.08.2015, 12.06.2015, 14.08.2015, 17.08.2015, 19.08.2015, 21.08.2015, 24.08.2015, 26.08.2015, 28.08.2015, 31.08.2015, 2.09.2015, 4.09.2015, 7.09.2015, 9.09.2015, 11.09.2015, 14.09.2015, 16.09.2015, 18.09.2015, 21.09.2015, 23.09.2015, 25.09.2015 вводилась Альфарона в дозе 12000000 млн. ME внутримышечно согласно инструкции.
4.08.2015, 6.08.2015, 11.08.2015, 13.08.2015, 18.08.2015, 20.08.2015, 25.08.2015, 27.08.2015, 1.09.2015, 3.09.2015, 8.09.2015, 10.09.2015, 15.09.2015, 17.09.2015, 22.09.2015, 24.09.2015 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 3.08.2015 по 27.09.2015 вводился Эндоксан по 50 мг в сутки перорально.
29.09.2015. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 40×20 мм. В левом легком - два очага размерами 18×17×35 мм и 15×17×22 мм.
1.10.2015. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. После введения Альфароны отмечалось кратковременное (до четырех часов) повышение температуры тела до 37°С, не требовавшее фармакологической коррекции.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 18×17×35 мм; б) 15×17×22 мм.
2. Лимфатические узлы: 40×20 мм.
Сумма максимальных диаметров: 35 мм + 22 мм + 20 мм=77 мм.
По сравнению с предыдущим исследованием динамики не отмечалось.
Надир суммы максимальных диаметров - 63 мм. По сравнению с надиром отмечался прирост +22,2%, что соответствовало критериям прогрессирования.
Учитывая, что у больного по данным компьютерно-томографического исследования по сравнению с надиром (исследование от 23.10.2014) отмечалось прогрессирования заболевания, проведено иммунологическое обследование.
6.10.2015. Иммунограмма. IL-10 (спонтанная продукция) - 16 пг/мл, IL-8 (индуцированная продукция) - 1923 пг/мл, IL-4 (спонтанная продукция) - 17 пг/мл, TNF-α (индуцированная продукция) - 914 пг/мл, CD3+CD16+56+ - 411/мм3.
9.10.2015. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Расчет дискриминантных функций:
• F1=0,0588 × 16 + 0,026 × 1923 + 0,0246 × 17 + 0,0019 × 914 - 0,0043 × 411 - 21,6346=29,7;
• F2=0,0144 × 16 + 0,0006 × 1923 + 0,0012 × 17 + 0,0004 × 914 + 0,0161 × 411 - 3,9664=4,4.
F1>F2, что соответствовало критериям псевдопрогрессирования.
Продолжено лечение в прежнем режиме. С 12.10.2015 по 6.12.2015 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
12.10.2015, 14.10.2015, 16.10.2015, 19.10.2015, 21.10.2015, 23.10.2015, 26.10.2015, 28.10.2015, 30.10.2015, 2.11.2015, 4.11.2015, 6.11.2015, 9.10.2015, 11.11.2015, 13.11.2015, 16.11.2015, 18.11.2015, 20.11.2015, 23.11.2015, 25.11.2015, 27.11.2015, 30.11.2015, 2.12.2015, 4.12.2015 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
13.10.2015, 15.10.2015, 20.10.2015, 22.10.2015, 27.10.2015, 29.10.2015, 3.11.2015, 5.11.2015, 10.11.2015, 12.11.2015, 17.11.2015, 19.11.2015, 24.11.2015, 26.11.2015, 1.12.2015, 3.12.2015 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 12.10.2015 по 6.12.2015 вводился Эндоксан по 50 мг в сутки перорально.
7.12.2015. Остеосцинтиграфия - без патологии.
8.12.2015. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 40×20 мм. В левом легком - два очага размерами 18×18×39 мм (с центральным распадом 7 мм в диаметре) и 15×16×19 мм.
10.12.2015. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. После введения Альфароны отмечалось кратковременное (до четырех часов) повышение температуры тела до 37°C, не требовавшее фармакологической коррекции.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 18×18×39 мм; б) 15×16×19 мм.
2. Лимфатические узлы: 40×20 мм.
Сумма максимальных диаметров: 39 мм + 19 мм + 20 мм=78 мм.
По сравнению с предыдущим исследованием отмечался рост одного из очагов с появлением центрального некроза и уменьшение второго очага.
Надир суммы максимальных диаметров - 63 мм. По сравнению с надиром отмечался прирост +23,8%, что соответствовало критериям прогрессирования.
Учитывая, что у больного по данным компьютерно-томографического исследования по сравнению с надиром (исследование от 23.10.2014) отмечалось прогрессирования заболевания, проведено иммунологическое обследование.
17.12.2015. Иммунограмма. IL-10 (спонтанная продукция) - 41 пг/мл, IL-8 (индуцированная продукция) - 1620пг/мл, IL-4 (спонтанная продукция) - 49 пг/мл, TNF-α (индуцированная продукция) - 998 пг/мл, CD3+CD16+56+ - 289/мм3.
18.12.2015. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Расчет дискриминантных функций:
• F1=0,0588 × 41 + 0,026 × 1620 + 0,0246 × 49 + 0,0019 × 998 - 0,0043 × 289 - 21,6346=24,8;
• F2=0,0144 × 41 + 0,0006 × 1620 + 0,0012 × 49 + 0,0004 × 998 + 0,0161 × 289 - 3,9664=2,7.
F1>F2, что соответствовало критериям псевдопрогрессирования.
Продолжено лечение в прежнем режиме. С 21.12.2015 по 14.02.2016 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
21.12.2015, 23.12.2015, 25.12.2015, 28.12.2015, 30.12.2015, 1.01.2016, 4.01.2016, 6.01.2016, 8.01.2016, 11.01.2016, 13.01.2016, 15.01.2016, 18.01.2016, 20.01.2016, 22.01.2016, 25.01.2016, 27.01.2016, 29.01.2016, 1.02.2016, 3.02.2016, 5.02.2016, 8.02.2016, 10.02.2016, 12.02.2016 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
22.12.2015, 24.12.2015, 29.12.2015, 31.12.2015, 5.01.2016, 7.01.2016, 12.01.2016, 14.01.2016, 19.01.2016, 21.01.2016, 26.01.2016, 28.01.2016, 2.02.2016, 4.02.2016, 9.02.2016, 11.02.2016 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 21.12.2015 по 14.02.2016 вводился Эндоксан по 50 мг в сутки перорально.
16.02.2016. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 40×20 мм. В левом легком - два очага размерами 14×12×28 мм и 13×15×18 мм.
19.02.2016. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное.
Курс лечения перенес удовлетворительно. После введения Альфароны отмечалось кратковременное (до четырех часов) повышение температуры тела до 37°С, не требовавшее фармакологической коррекции.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 14×12×28 мм; б) 13×15×18 мм.
2. Лимфатические узлы: 40×20 мм.
Сумма максимальных диаметров: 28 мм + 18 мм + 20 мм=66 мм. По сравнению с предыдущим исследованием отмечалось уменьшение обоих очагов.
Надир суммы максимальных диаметров - 63 мм. По сравнению с надиром отмечался прирост +4,8%, что соответствовало критериям стабилизации.
С 22.02.2016 по 17.04.2016 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
22.02.2016, 24.02.2016, 26.02.2015, 29.02.2016, 2.03.2016, 4.03.2016, 7.03.2016, 9.03.2016, 11.03.2016, 14.03.2016, 16.03.2016, 18.03.2016, 21.03.2016, 23.03.2016, 25.03.2016, 28.03.2016, 30.03.2016, 1.04.2016, 4.04.2016, 6.04.2016, 8.04.2016, 11.04.2016, 13.04.2016, 15.04.2016 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
23.02.2016, 25.02.2016, 1.03.2016, 3.03.2016, 8.03.2016, 10.03.2016, 15.03.2016, 17.03.2016, 22.03.2016, 24.03.2016, 29.03.2016, 31.03.2016, 5.04.2016, 7.04.2016, 12.04.2016, 14.04.2016 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 22.02.2016 по 17.04.2016 вводился Эндоксан по 50 мг в сутки перорально.
20.04.2016. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 40×15 мм. В левом легком - два очага размерами 8×10×16 мм и 12×14×16 мм.
28.04.2016. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. После введения Альфароны отмечалось кратковременное (до четырех часов) повышение температуры тела до 37°C, не требовавшее фармакологической коррекции.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 8×10×16 мм; б) 12×14×16 мм.
2. Лимфатические узлы: 40×15 мм.
Сумма максимальных диаметров: 16 мм + 16 мм + 15 мм=47 мм.
По сравнению с предыдущим исследованием отмечалось уменьшение размеров обоих очагов в легких и уменьшение размеров лимфатических узлов.
Надир суммы максимальных диаметров - 63 мм. По сравнению с надиром отмечалось уменьшение - 34%, что соответствовало критериям частичного ответа.
Со 2.05.2016 по 26.06.2016 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
2.05.2016, 4.05.2016, 6.05.2016, 9.05.2016, 11.05.2016, 13.05.2016, 16.05.2016, 18.05.2016, 20.05.2016, 23.05.2016, 25.05.2016, 27.05.2016, 30.05.2016, 1.06.2016, 3.06.2016, 6.06.2016, 8.06.2016, 10.06.2016, 13.06.2016, 15.06.2016, 17.06.2016, 20.06.2016, 22.06.2016, 24.06.2016 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
3.05.2016, 5.05.2016, 10.05.2016, 12.05.2016, 17.05.2016, 19.05.2016, 24.05.2016, 26.05.2016, 31.05.2016, 2.06.2016, 7.06.2016, 9.06.2016, 14.06.2016, 16.06.2016, 21.06.2016, 23.06.2016 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
Со 2.05.2016 по 26.06.2016 вводился Эндоксан по 50 мг в сутки перорально.
28.06.2016. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 40×15 мм. В левом легком - два очага размерами 8×8×12 мм и 12×14×14 мм.
30.06.2016. Остеосцинтиграфия - без патологии.
5.07.2016. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне приема иммунопрепаратов эпизодов повышения температуры не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 8×8×12 мм; б) 12×14×14 мм.
2. Лимфатические узлы: 40×15 мм.
Сумма максимальных диаметров: 12 мм + 14 мм + 15 мм=41 мм.
По сравнению с предыдущим исследованием отмечалось уменьшение размеров обоих очагов в легких и уменьшение размеров лимфатических узлов.
Надир суммы максимальных диаметров - 47 мм (исследование от 20.04.2016). По сравнению с надиром отмечалось уменьшение - 14,6%, что соответствовало критериям стабилизации.
С 11.07.2016 по 4.09.2016 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
11.07.2016, 13.07.2016, 15.07.2015, 18.07.2016, 20.07.2016, 22.07.2016, 25.07.2016, 27.07.2016, 29.07.2016, 1.08.2016, 3.08.2016, 5.08.2016, 8.08.2016, 10.08.2016, 12.08.2016, 15.08.2016, 17.08.2016, 19.08.2016, 22.08.2016, 24.08.2016, 26.08.2016, 29.08.2016, 31.08.2016, 2.09.2016 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
12.07.2016, 14.07.2016, 19.07.2016, 21.07.2016, 26.07.2016, 28.07.2016, 2.08.2016, 4.08.2016, 9.08.2016, 11.08.2016, 16.08.2016, 18.08.2016, 23.08.2016, 25.08.2016, 30.08.2016, 1.09.2016 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
Со 11.07.2016 по 4.09.2016 вводился Эндоксан по 50 мг в сутки перорально.
6.09.2016. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 40×15 мм. В левом легком - два очага размерами 8×8×12 мм и 12×14×14 мм.
9.09.2016. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне использования иммунопрепаратов эпизодов повышения температуры тела не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 8×8×12 мм; б) 12×14×14 мм.
2. Лимфатические узлы: 40×15 мм.
Сумма максимальных диаметров: 12 мм + 14 мм + 15 мм=41 мм.
По сравнению с предыдущим исследованием (надиром)динамики не отмечалось, что соответствовало критериям стабилизации.
С 12.09.2016 по 6.11.2016 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
12.09.2016, 14.09.2016, 16.09.2015, 19.09.2016, 21.09.2016, 23.09.2016, 26.09.2016, 28.09.2016, 30.09.2016, 3.10.2016, 5.10.2016, 7.10.2016, 10.10.2016, 12.10.2016, 14.10.2016, 17.10.2016, 19.10.2016, 21.10.2016, 24.10.2016, 26.10.2016, 28.10.2016, 31.10.2016, 2.11.2016, 4.11.2016 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
13.09.2016, 15.09.2016, 20.09.2016, 22.09.2016, 27.09.2016, 29.09.2016, 4.10.2016, 6.10.2016, 11.10.2016, 13.10.2016, 18.10.2016, 20.10.2016, 25.10.2016, 27.10.2016, 1.11.2016, 3.11.2016 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 12.09.2016 по 6.11.2016 вводился Эндоксан по 50 мг в сутки перорально.
9.11.2016. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 40×15 мм. В левом легком - два очага размерами 6×6×7 мм и 12×12×12 мм.
11.11.2016. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне использования иммунопрепаратов эпизодов повышения температуры тела не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 6×6×7 мм; б) 12×12×12 мм.
2. Лимфатические узлы: 40×15 мм.
Сумма максимальных диаметров: 7 мм + 12 мм + 15 мм=34 мм.
По сравнению с предыдущим исследованием отмечалось уменьшение размеров обоих очагов.
Надир суммы максимальных диаметров - 41 мм (исследование от 20.04.2016). По сравнению с надиром отмечалось уменьшение - 20,1%, что соответствовало критериям стабилизации.
С 14.11.2016 по 8.01.2017 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
14.11.2016, 16.11.2016, 18.11.2016, 21.11.2016, 23.11.2016, 25.11.2016, 28.11.2016, 30.11.2016, 2.12.2016, 5.12.2016, 7.12.2016, 9.12.2016, 12.12.2016, 14.12.2016, 16.12.2016, 19.12.2016, 21.12.2016, 23.12.2016, 26.12.2016, 28.12.2016, 30.12.2016, 2.01.2017, 4.01.2017, 6.01.2017 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
15.11.2016, 17.11.2016, 22.11.2016, 24.11.2016, 29.11.2016, 1.12.2016, 6.12.2016, 8.12.2016, 13.12.2016, 15.12.2016, 20.12.2016, 22.12.2016, 27.12.2016, 29.12.2016, 3.01.2017, 5.01.2017 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 14.11.2016 по 8.01.2017 вводился Эндоксан по 50 мг в сутки перорально.
11.01.2017. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 40×15 мм. В левом легком - два очага размерами 6×6×7 мм и 12×12×12 мм.
16.01.2017. Остеосцинтиграфия - без патологии.
18.01.2017. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне использования иммунопрепаратов эпизодов повышения температуры тела не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: а) 6×6×7 мм; б) 12×12×12 мм.
2. Лимфатические узлы: 40 × 15 мм.
Сумма максимальных диаметров: 7 мм + 12 мм + 15 мм=34 мм.
По сравнению с предыдущим исследованием (надиром) динамики не отмечено, что соответствовало критериям стабилизации.
С 23.01.2017 по 19.03.2017 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
23.01.2017, 25.01.2017, 27.01.2017, 30.01.2017, 1.02.2017, 3.02.2017, 6.02.2016, 8.02.2017, 10.02.2017, 13.02.2017, 15.02.2017, 17.02.2017, 20.02.2017, 22.02.2017, 24.02.2017, 27.02.2017, 1.03.2017, 3.03.2017, 6.03.2017, 8.03.2017, 10.03.2017, 13.03.2017, 15.03.2017, 17.03.2017 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
24.01.2017, 26.01.2017, 31.01.2017, 2.02.2017, 7.02.2017, 9.02.2017, 14.02.2017, 16.02.2017, 21.02.2017, 23.02.2017, 28.02.2017, 2.03.2017, 7.03.2017, 9.03.2017, 14.03.2017, 16.03.2017 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 23.01.2017 по 19.03.2017 вводился Эндоксан по 50 мг в сутки перорально.
21.03.2017. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 40×15 мм. В левом легком - очаг размерами 9×12×12 мм.
24.03.2017. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне использования иммунопрепаратов эпизодов повышения температуры тела не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 9×12×12 мм.
2. Лимфатические узлы: 40×15 мм.
Сумма максимальных диаметров: 12 мм + 15 мм=27 мм.
По сравнению с предыдущим исследованием (надиром, сумма максимальных диаметров - 34 мм) отмечено исчезновение одного из очагов в легких и уменьшение суммы максимальных диаметров - 25,9%, что соответствовало критериям стабилизации.
С 3.04.2017 по 28.05.2017 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
3.04.2017, 5.04.2017, 7.04.2017, 10.04.2017, 12.04.2017, 14.04.2017, 17.04.2017, 19.04.2017, 21.04.2017, 24.04.2017, 26.04.2017, 28.04.2017, 1.05.2017, 3.05.2017, 5.05.2017, 8.05.2017, 10.05.2017, 12.05.2017, 15.05.2017, 17.05.2017, 19.05.2017, 22.05.2017, 24.05.2017, 26.05.20 Пвводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
4.04.2017, 6.04.2016, 11.04.2016, 13.04.2017, 18.04.2017, 20.04.2017, 25.04.2017, 27.04.2017, 2.05.2017, 4.05.2017, 9.05.2017, 11.05.2017, 16.05.2017, 18.05.2017, 23.05.2017, 25.05.2017 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 3.04.2017 по 28.05.2017 вводился Эндоксан по 50 мг в сутки перорально.
31.05.2017. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами 9×12×12 мм.
2.06.2017. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне использования иммунопрепаратов эпизодов повышения температуры тела не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 9×12×12 мм.
2. Лимфатические узлы: 40 × 15 мм.
Сумма максимальных диаметров: 12 мм + 15 мм=27 мм.
По сравнению с предыдущим исследованием (надиром) динамики не отмечалось, что соответствовало критериям стабилизации.
С 5.06.2017 по 30.07.2017 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
5.06.2017, 7.06.2017, 9.06.2017, 12.06.2017, 14.06.2017, 16.06.2017, 19.06.2017, 21.06.2017, 23.06.2017, 26.06.2017, 28.06.2017, 30.06.2017, 3.07.2017, 5.07.2017, 7.07.2017, 10.07.2017, 12.07.2017, 14.07.2017, 17.07.2017, 19.07.2017, 21.07.2017, 24.07.2017, 26.07.2017, 28.07.2017 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
6.06.2017, 8.06.2016, 13.06.2016, 15.06.2017, 20.06.2017, 22.06.2017, 27.06.2017, 29.06.2017, 4.07.2017, 6.07.2017, 11.07.2017, 13.07.2017, 18.07.2017, 20.07.2017, 25.07.2017, 27.07.2017 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 5.06.2017 по 30.07.2017 вводился Эндоксан по 50 мг в сутки перорально.
1.08.2017. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами 9×12×12 мм.
3.08.2017. Остеосцинтиграфия - без патологии.
4.08.2017. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне использования иммунопрепаратов эпизодов повышения температуры тела не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 9×12×12 мм.
2. Лимфатические узлы: 40×15 мм.
Сумма максимальных диаметров: 12 мм + 15 мм=27 мм.
По сравнению с предыдущим исследованием и надиром (21.03.2017) динамики не отмечено, что соответствовало критериям стабилизации.
С 7.08.2017 по 1.10.2017 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
7.08.2017, 9.08.2017, 11.08.2017, 14.08.2017, 16.08.2017, 18.08.2017, 21.08.2017, 23.08.2017, 25.08.2017, 28.08.2017, 30.08.2017, 1.09.2017, 4.09.2017, 6.09.2017, 8.09.2017, 11.09.2017, 13.09.2017, 15.09.2017, 18.09.2017, 20.09.2017, 22.09.2017, 25.09.2017, 27.09.2017, 29.09.2017 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
8.08.2017, 10.08.2017, 15.08.2016, 17.08.2017, 22.08.2017, 24.08.2017, 29.08.2017, 31.08.2017, 5.09.2017, 7.09.2017, 12.09.2017, 14.09.2017, 19.09.2017, 21.09.2017, 26.09.2017, 28.09.2017 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 7.08.2017 по 1.10.2017 вводился Эндоксан по 50 мг в сутки перорально.
3.10.2017. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. Органы брюшной полости - без патологии. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами 9×10×10 мм.
6.10.2017. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне использования иммунопрепаратов эпизодов повышения температуры тела не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 9×10×10 мм.
2. Лимфатические узлы: 40×15 мм.
Сумма максимальных диаметров: 10 мм + 15 мм=25 мм.
По сравнению с предыдущим исследованием отмечалось уменьшение размеров очага в легком. По сравнению надиром (21.03.2017 - 27 мм.) - уменьшение размеров - 8%, что соответствовало критериям стабилизации.
С 9.10.2017 по 3.12.2017 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
9.10.2017, 11.10.2017, 13.10.2017, 16.10.2017, 18.10.2017, 20.10.2017, 23.10.2017, 25.10.2017, 27.10.2017, 30.10.2017, 1.11.2017, 3.11.2017, 6.11.2017, 8.11.2017, 10.11.2017, 13.11.2017, 15.11.2017, 17.11.2017, 20.11.2017, 22.11.2017, 24.11.2017, 27.11.2017, 29.11.2017, 1.12.2017 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
10.10.2017, 12.10.2017, 17.10.2017, 19.10.2017, 24.10.2017, 26.10.2017, 31.10.2017, 2.11.2017, 7.11.2017, 9.11.2017, 14.11.2017, 16.11.2017, 21.11.2017, 23.11.2017, 28.11.2017, 30.11.2017 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 9.10.2017 по 3.12.2017 вводился Эндоксан по 50 мг в сутки перорально.
5.12.2017. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. В правой доле печени - очаг 6 мм в диаметре округлой формы. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами 9×10×10 мм. В правом легком - очаг размерами 8×8×10 мм.
8.12.2017. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне использования иммунопрепаратов эпизодов повышения температуры тела не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
У больного было выявлено два новых очага: в правом легком и в печени, что соответствовало критериям прогрессирования.
Учитывая, что у больного по данным компьютерно-томографического исследования отмечалось прогрессирования заболевания, проведено иммунологическое обследование.
14.12.2017. Иммунограмма. IL-10 (спонтанная продукция) - 38 пг/мл, IL-8 (индуцированная продукция) - 1743 пг/мл, IL-4 (спонтанная продукция) - 43 пг/мл, TNF-α (индуцированная продукция) - 892 пг/мл, CD3+CD16+56+ - 220/мм3.
15.12.2017. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Расчет дискриминантных функций:
• F1=0,0588 × 38 + 0,026 × 1743 + 0,0246 × 43 + 0,0019 × 892 - 0,0043 × 220 - 21,6346=27,7;
• F2=0,0144 × 38 + 0,0006 × 1743 + 0,0012 × 43 + 0,0004 × 892 + 0,0161 × 220 - 3,9664=1,6.
F1>F2, что соответствовало критериям псевдопрогрессирования.
Продолжено лечение в прежнем режиме. С 18.12.2017 по 11.02.2018 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
18.12.2017, 20.12.2017, 22.12.2017, 25.12.2017, 27.12.2017, 29.12.2017, 1.01.2018, 3.01.2018, 5.01.2018, 8.01.2018, 10.01.2018, 12.01.2018, 15.01.2018, 17.01.2018, 19.01.2018, 22.01.2018, 24.01.2018, 26.01.2018, 29.01.2018, 31.01.2018, 2.02.2018, 5.02.2018, 7.02.2018, 9.02.2018 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
19.12.2017, 21.12.2017, 26.12.2017, 28.12.2017, 2.01.2018, 4.01.2018, 9.01.2018, 11.01.2018, 16.01.2018, 18.01.2018, 23.01.2018, 25.01.2018, 30.01.2017, 1.02.2018, 6.02.2017, 8.02.2018 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 18.12.2017 по 11.02.2018 вводился Эндоксан по 50 мг в сутки перорально.
12.02.2018. Остеосцинтиграфия - без патологии.
14.02.2018. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. В правой доле печени - очаг 6 мм в диаметре округлой формы. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами 9×10×10 мм. В правом легком - очаг размерами 8×8×10 мм.
16.02.2018. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне использования иммунопрепаратов эпизодов повышения температуры тела не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 9×10×10 мм.
2. Правое легкое: 8×8×10 мм.
3. Лимфатические узлы: 40×15 мм.
4. Печень: 6×6×6 мм.
Сумма максимальных диаметров: 10 мм + 10 мм + 15 мм + 6 мм=41 мм.
По сравнению с надиром (3.10.2017 - 25 мм) сумма максимальных диаметров увеличилась на 64%, что соответствовало критериям прогрессирования.
Учитывая, что у больного по данным компьютерно-томографического исследования отмечалось прогрессирования заболевания, проведено иммунологическое обследование.
21.02.2018. Иммунограмма. IL-10 (спонтанная продукция) - 68 пг/мл, IL-8 (индуцированная продукция) - 2522 пг/мл, IL-4 (спонтанная продукция) - 38 пг/мл, TNF-α (индуцированная продукция) - 1264 пг/мл, CD3+CD16+56+ - 278/мм3.
28.02.2018. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Расчет дискриминантных функций:
• F1=0,0588 × 68 + 0,026 × 2522 + 0,0246 × 38 + 0,0019 × 1264 - 0,0043 × 278 - 21,6346=50;
• F2=0,0144 × 68 + 0,0006 × 2522 + 0,0012 × 38 + 0,0004 × 1264 + 0,0161 × 278 - 3,9664=3,5.
F1>F2, что соответствовало критериям псевдопрогрессирования.
Продолжено лечение в прежнем режиме. С 5.03.2018 по 29.04.2018 проведен восьминедельный цикл лечения: Альфарона - 12000000 ME внутримышечно три раза в неделю; Рефнот - 200000 ЕД подкожно два раза в неделю, чередуя с Альфароной; Эндоксан - 50 мг в сутки перорально.
5.03.2018, 7.03.2018, 9.03.2018, 12.03.2018, 14.03.2018, 16.03.2018, 19.03.2018, 21.03.2018, 23.03.2018, 26.03.2018, 28.03.2018, 30.03.2018, 2.04.2018, 4.04.2018, 6.04.2018, 9.04.2018, 11.04.2018, 13.04.2018, 16.04.2018, 18.04.2018, 20.04.2018, 23.04.2018, 25.04.2018, 27.04.2018 вводилась Альфарона в дозе 12000000 ME внутримышечно согласно инструкции.
6.03.2018, 8.03.2018, 13.03.2018, 15.03.2018, 20.03.2018, 22.03.2018, 27.03.2018, 29.03.2018, 3.04.2018, 5.04.2018, 10.04.2018, 12.04.2018, 17.04.2018, 19.04.2018, 24.04.2018, 26.04.2018 вводился Рефнот в дозе 200000 ЕД подкожно согласно инструкции.
С 5.03.2018 по 29.04.2018 вводился Эндоксан по 50 мг в сутки перорально.
4.05.2018. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. В правой доле печени - очаг 6 мм в диаметре округлой формы. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами 9×10×10 мм. В правом легком - очаг размерами 8×10×12 мм.
11.05.2018. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне использования иммунопрепаратов эпизодов повышения температуры тела не отмечалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 9×10×10 мм.
2. Правое легкое: 8×10×12 мм.
3. Лимфатические узлы: 40×15 мм.
4. Печень: 6×6×6 мм.
Сумма максимальных диаметров: 10 мм + 12 мм + 15 мм + 6 мм=43 мм.
По сравнению с надиром (3.10.2017 - 25 мм) сумма максимальных диаметров была увеличена на 72%, что соответствовало критериям прогрессирования.
Учитывая, что у больного по данным компьютерно-томографического исследования отмечалось прогрессирования заболевания, проведено иммунологическое обследование.
15.05.2018. Иммунограмма. IL-10 (спонтанная продукция) - 110 пг/мл, IL-8 (индуцированная продукция) - 543 пг/мл, IL-4 (спонтанная продукция) - 85 пг/мл, TNF-α (индуцированная продукция) - 1100 пг/мл, CD3+CD16+56+ - 312/мм3.
18.05.2018. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Расчет дискриминантных функций:
• F1=0,0588 × 68 + 0,026 × 2522 + 0,0246 × 38 + 0,0019 × 1264 - 0,0043 × 278 - 21,6346=1,8;
• F2=0,0144 × 68 + 0,0006 × 2522 + 0,0012 × 38 + 0,0004 × 1264 + 0,0161 × 278 - 3,9664=3,5.
F2>F1, что соответствовало критериям прогрессирования.
Учитывая, что по данным компьютерно-томографического исследования у больного были выявлены признаки прогрессирования заболевания, что также подтверждено значениями дискриминантных функций, продолжено лечение с использованием препарата следующей линии - Сунитиниба.
С 21.05.2018 по 17.06.2018 и со 2.07.2018 по 29.07.2018 больной получал Сунитиниб по 50 мг в сутки перорально.
31.07.2018. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. В правой доле печени - очаг 6 мм в диаметре округлой формы. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами 9×9×10 мм. В правом легком - очаг размерами 8×8×8 мм.
3.08.2018. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. Побочных эффектов на фоне приема Сунитиниба не было.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 9×9×10 мм.
2. Правое легкое: 8×8×8 мм.
3. Лимфатические узлы: 40×15 мм.
4. Печень: 6×6×6 мм.
Сумма максимальных диаметров: 10 мм + 8 мм + 15 мм + 6 мм=39 мм.
По сравнению с первым исследованием после начала приема Сунитиниба (4.05.2018 - 41 мм) сумма максимальных диаметров уменьшилась на 5%, что соответствовало критериям стабилизации.
С 6.08.2018 по 2.09.2018 и с 17.09.2018 по 14.10.2018 больной получал Сунитиниб по 50 мг в сутки перорально.
16.10.2018. Остеосцинтиграфия - без патологии.
18.10.2018. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. В правой доле печени - очаг 6 мм в диаметре округлой формы. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами 9×9×9 мм. В правом легком - очаг размерами 7×8×8 мм.
24.10.2018. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. На фоне Сунитиниба отмечалось повышение давления до 160/90 мм. Проводилась фармакологическая коррекция препаратом Энап по 10 мг в сутки, на фоне которой артериальное давление нормализовалось. Коррекции дозы Сунитиниба не требовалась.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 9×9×9 мм.
2. Правое легкое: 7×8×8 мм.
3. Лимфатические узлы: 40×15 мм.
4. Печень: 6×6×6 мм.
Сумма максимальных диаметров: 9 мм + 8 мм + 15 мм + 6 мм=38 мм. По сравнению с надиром после начала приема Сунитиниба (31.07.2018 - 39 мм) сумма максимальных диаметров уменьшилась на 2,6%, что соответствовало критериям стабилизации.
С 29.10.2018 по 25.11.2018 и с 10.12.2018 по 6.01.2019 больной получал Сунитиниб по 50 мг в сутки перорально.
11.01.2019. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. В правой доле печени - очаг 6 мм в диаметре округлой формы. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами 6 мм в диаметре. В правом легком - очаг размерами 7×6×5 мм.
17.01.2019. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. Продолжал прием препарата Энап по 10 мг в сутки. Артериальное давление 120-130/ 90 мм. Коррекции дозы Сунитиниба не требовалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 6×6×6 мм.
2. Правое легкое: 7×6×5 мм.
3. Лимфатические узлы: 40×15 мм.
4. Печень: 6×6×6 мм.
Сумма максимальных диаметров: 6 мм + 7 мм + 15 мм + 6 мм=34 мм.
По сравнению с предыдущим исследованием отмечалось уменьшение размеров обоих очагов в легких. По сравнению с надиром после начала приема Сунитиниба (18.10.2018 - 38 мм) сумма максимальных диаметров уменьшилась на 11,8%, что соответствовало критериям стабилизации.
С 21.01.2019 по 17.02.2019 и с 4.03.2019 по 31.03.2019 больной получал Сунитиниб по 50 мг в сутки перорально.
2.04.2019. Остеосцинтиграфия - без патологии.
4.04.2019. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. В правой доле печени - очаг 6 мм в диаметре округлой формы. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами менее 5 мм в диаметре. В правом легком - очаг размерами 5×6×5 мм.
11.04.2019. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. Продолжал прием препарата Энап по 10 мг в сутки. Артериальное давление 120-130/ 90 мм. Коррекции дозы Сунитиниба не требовалось.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 5×5×5 мм.
2. Правое легкое: 5×6×5 мм.
3. Лимфатические узлы: 40×15 мм.
4. Печень: 6×6×6 мм.
Сумма максимальных диаметров: 5 мм + 6 мм + 15 мм + 6 мм=32 мм.
По сравнению с предыдущим исследованием отмечалось уменьшение размеров обоих очагов в легких. По сравнению с надиром после начала приема Сунитиниба (11.01.2019 - 34 мм) сумма максимальных диаметров уменьшилась на 6,2%, что соответствовало критериям стабилизации.
С 15.04.2019 по 12.05.2019 и с 27.05.2019 по 23.06.2019 больной получал Сунитиниб по 50 мг в сутки перорально.
26.06.2019. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. В правой доле печени - очаг 6 мм в диаметре округлой формы. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами менее 5 мм в диаметре. В правом легком - очаг размерами 5×6×5 мм.
4.07.2019. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. Продолжал прием препарата Энап по 10 мг в сутки. Артериальное давление 120-130/ 90 мм. Коррекции дозы Сунитиниба не требовалась.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 5×5×5 мм.
2. Правое легкое: 5×6×5 мм.
3. Лимфатические узлы: 40×15 мм.
4. Печень: 6×6×6 мм.
Сумма максимальных диаметров: 5 мм + 6 мм + 15 мм + 6 мм=32 мм.
По сравнению с предыдущим исследованием динамики не отмечалось. По сравнению с надиром после начала приема Сунитиниба (11.01.2019 - 34 мм) сумма максимальных диаметров уменьшилась на 6,2%, что соответствовало критериям стабилизации.
С 8.07.2019 по 4.08.2019 и с 19.08.2019 по 15.09.2019 больной получал Сунитиниб по 50 мг в сутки перорально.
17.09.2019. Компьютерно-томографическое исследование. В области ложа левой почки патологических образований не выявлено. Правая почка - без патологии. В правой доле печени - очаг 6 мм в диаметре округлой формы. На уровне L1-L2 определялась цепочка увеличенных лимфатических узлов размерами 45×15 мм. В левом легком - очаг размерами менее 5 мм в диаметре. В правом легком - очаг размерами 5×6×5 мм.
4.07.2019. Больной на амбулаторном приеме ФГБУ «РНЦРХТ» МЗ РФ.
Активных жалоб не предъявлял. Общее состояние удовлетворительное. Курс лечения перенес удовлетворительно. Продолжал прием препарата Энап по 10 мг в сутки. Артериальное давление 120-130/ 90 мм. Коррекции дозы Сунитиниба не требовалась.
Оценка динамики метастатических очагов по шкале RECISTv 1.1.
Таргетные очаги:
1. Левое легкое: 5×5×5 мм.
2. Правое легкое: 5×6×5 мм.
3. Лимфатические узлы: 40×15 мм.
4. Печень: 6×6×6 мм.
Сумма максимальных диаметров: 5 мм + 6 мм + 15 мм + 6 мм=32 мм.
По сравнению с предыдущим исследованием динамики не отмечалось. По сравнению с надиром после начала приема Сунитиниба (11.01.2019 - 34 мм) сумма максимальных диаметров уменьшилась на 6,2%, что соответствовало критериям стабилизации.
По данным компьютерно-томографического обследования у больного стабилизация заболевания. Продолжено лечение в прежнем режиме: Сунитиниб 50 мг в сутки перорально в течение 8 недель с перерывами в 2 недели.
Больной жив и продолжает наблюдаться в ФГБУ «РНЦРХТ» МЗ РФ. От момента начала лечения прошло 59 месяцев. Время до прогрессирования составило 43 месяца.
К настоящему времени предлагаемый способ прошел клиническую апробацию у 78 больных диссеминированным и местнораспространенным почечно-клеточным раком, получавших лечение в первой линии: 16 (21%) больных с благоприятным прогнозом; 32 (41%) - с промежуточным и 9 (38%) - с неблагоприятным прогнозом по MSKCC. Данные 38 больных использованы для разработки метода, 46 - для валидации. У всех больных при выявлении рентгенологических признаков прогрессирования заболевания проводилась дифференциальная диагностика между истинным и псевдопрогрессированием путем расчета дискриминантных функций в среднем 5 раз (от 2 до 16) за время лечения. Медиана времени до прогрессирования в группе составила 27 месяцев. В подгруппе с благоприятным прогнозом - 37 месяцев, с промежуточным - 26 месяцев и с не благоприятным - 9 месяцев, что существенно превышает результаты прототипа и известных аналогов. Более половины больных (42 человека), получавших лечение в соответствии с разработанным методом, в настоящее время живы. Медиана выживаемости в группе не достигнута. Средняя группе не достигнута. Средняя продолжительность жизни умерших больных в подгруппе с благоприятным прогнозом составила 51 месяц, с промежуточным - 31 месяц. Медиана выживаемости в подгруппе с неблагоприятным прогнозом составила 11 месяцев.
Способ по сравнению с известными аналогами имеет ряд существенных преимуществ:
1. Улучшает непосредственные результаты лечения больных с диссеминированным почечно-клеточным раком.
2. Увеличивает продолжительность жизни больных.
3. Основан на использовании современных достижений молекулярной биологии и клеточной иммунологии.
4. Обладает существенно меньшим числом побочных эффектов по сравнению с другими вариантами лечения.
Способ лечения почечно-клеточного рака разработан в группе молекулярно-биологического прогнозирования и индивидуализации лечения ФГБУ «РНЦРХТ» МЗ РФ им. акад. А.М. Гранова и к настоящему времени прошел клиническую апробацию у 78 пациентов с положительным результатом.
Способ лечения почечно-клеточного рака
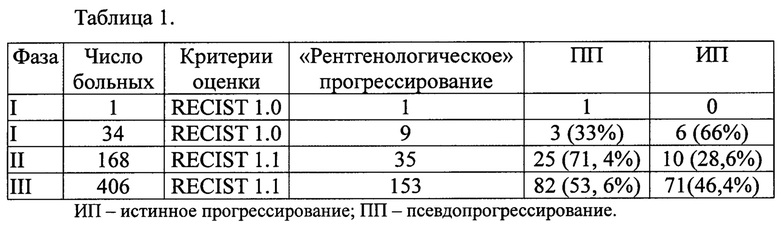
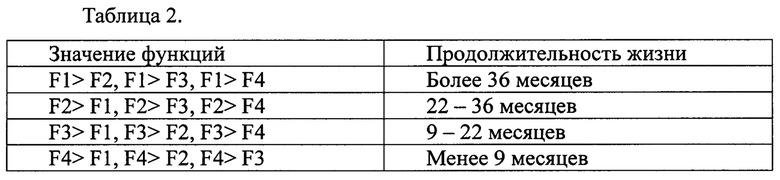
Способ лечения почечно-клеточного рака
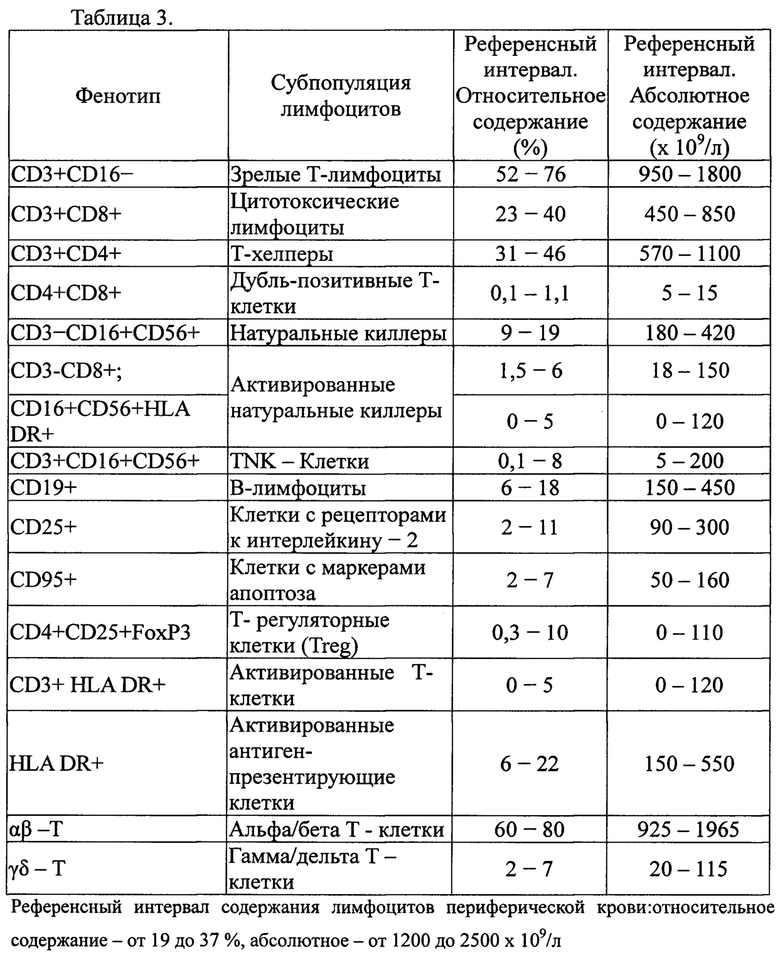
Способ лечения почечно-клеточного рака
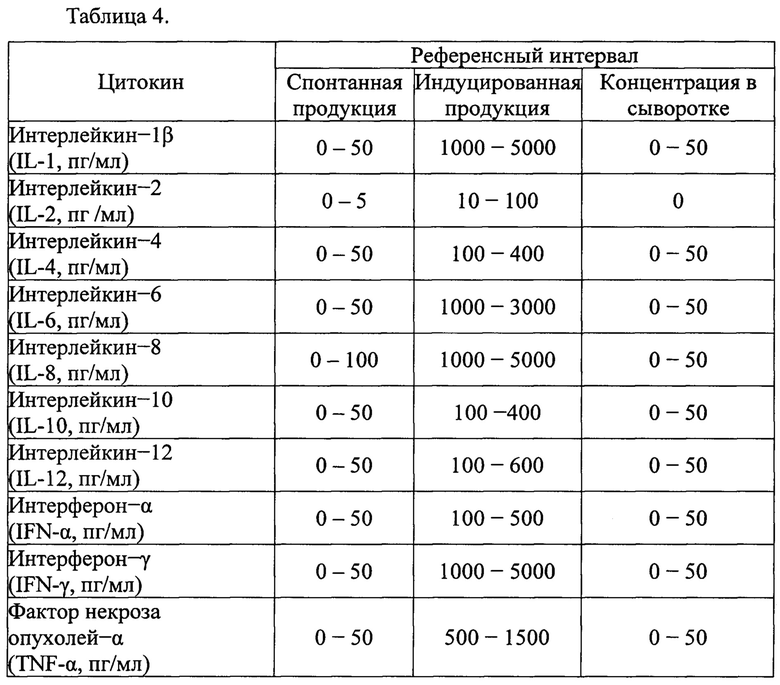

Способ лечения почечно-клеточного рака

Способ лечения почечно-клеточного рака
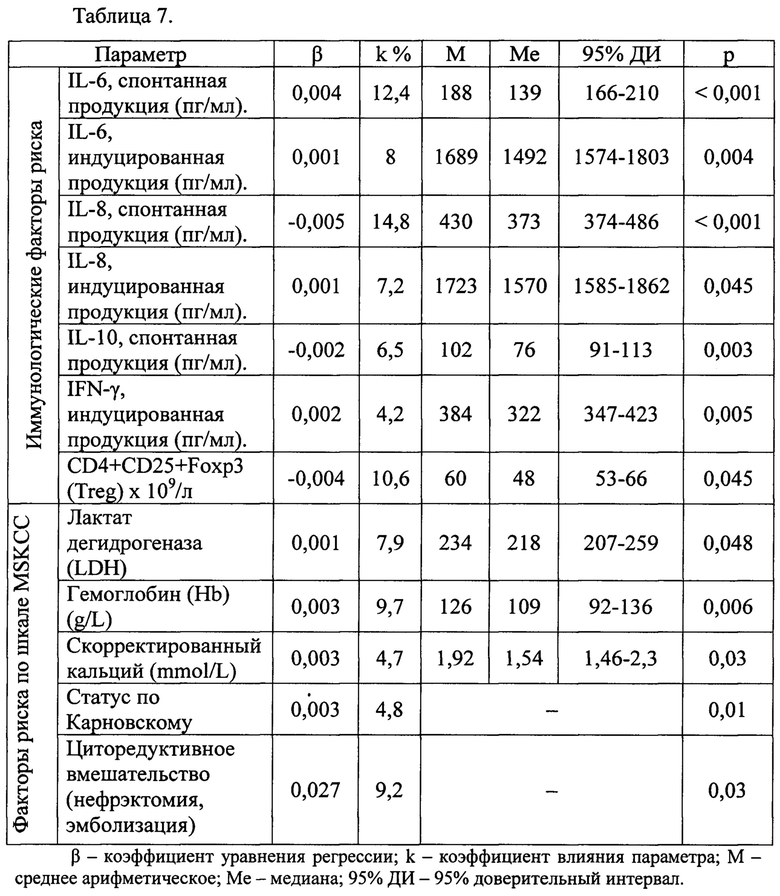
Способ лечения почечно-клеточного рака
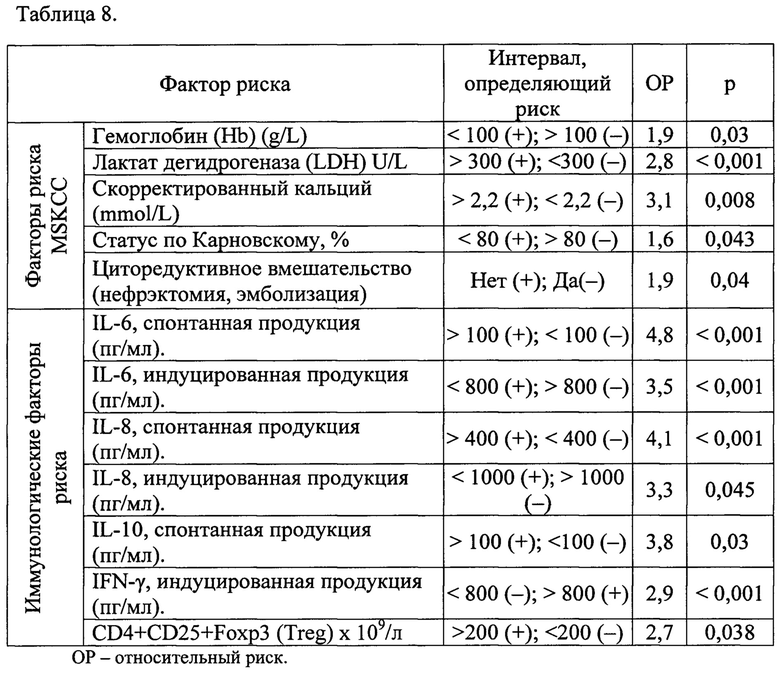
Способ лечения почечно-клеточного рака
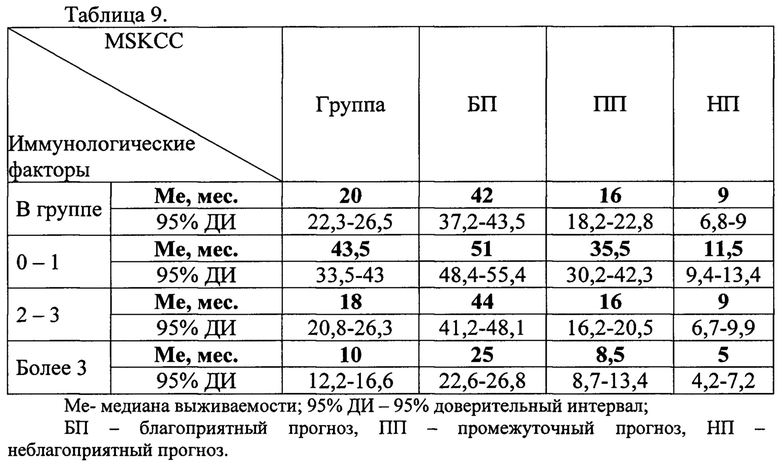

Способ лечения почечно-клеточного рака

Способ лечения почечно-клеточного рака
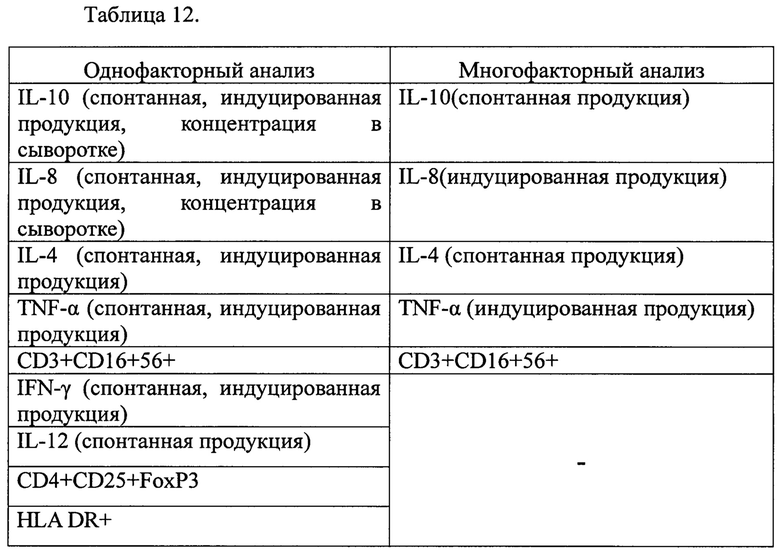
Способ лечения почечно-клеточного рака

| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения диссеминированного почечно-клеточного рака | 2019 |
|
RU2715567C1 |
| Способ оценки непосредственных результатов лечения диссеминированного почечно-клеточного рака | 2020 |
|
RU2751086C1 |
| СПОСОБ ЛЕЧЕНИЯ ДИССЕМИНИРОВАННОГО ПОЧЕЧНО-КЛЕТОЧНОГО РАКА | 2017 |
|
RU2681300C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ТАКТИКИ ЛЕЧЕНИЯ МЕСТНО-РАСПРОСТРАНЕННОГО И ДИССЕМИНИРОВАННОГО ПОЧЕЧНО-КЛЕТОЧНОГО РАКА | 2009 |
|
RU2403056C1 |
| СПОСОБ ЛЕЧЕНИЯ ДИССЕМИНИРОВАННОГО ПОЧЕЧНО-КЛЕТОЧНОГО РАКА | 2009 |
|
RU2409382C1 |
| Способ оценки непосредственных результатов лечения больных диссеминированными формами злокачественных опухолей | 2023 |
|
RU2806483C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПРОДОЛЖИТЕЛЬНОСТИ ЖИЗНИ БОЛЬНЫХ С МЕСТНО-РАСПРОСТРАНЕННЫМ И ДИССЕМИНИРОВАННЫМ ПОЧЕЧНО-КЛЕТОЧНЫМ РАКОМ | 2009 |
|
RU2405150C1 |
| Способ прогнозирования длительности безрецидивного периода у больных резектабельным трижды негативным раком молочной железы | 2021 |
|
RU2780922C1 |
| Способ лечения неоперабельной аденокарциномы головки поджелудочной железы | 2019 |
|
RU2706341C1 |
| Способ лечения операбельной аденокарциномы головки поджелудочной железы | 2019 |
|
RU2706347C1 |
Изобретение относится к области медицины, а именно к онкологии, и предназначено для лечения почечно-клеточного рака. Больному вводят комбинацию препаратов: 3 раза в неделю в количестве 12000000 ME в сутки и Эндоксан. Эндоксан вводят перорально в количестве 50 мг в сутки и дополнительно Рефнот подкожно в количестве 200000 ЕД в сутки два раза в неделю. Каждые 8 недель проводят компьютерно-томографическое исследование. При наличии рентгенологических признаков прогрессирования заболевания определяют уровни спонтанной продукции IL-10 (X1), индуцированной продукции IL-8 (Х2), спонтанной продукции IL-4 (Х3), индуцированной продукции TNF-α (Х4) и абсолютную концентрацию натуральных киллеров с рецепторами Т-лимфоцитов CD3+CD16+56+ (Х5). По полученным значениям рассчитывают дискриминантные функции F1 и F2. При F1>F2 продолжают лечение в прежнем режиме. При F2>F1 больного переводят на терапию сунитинибом. Между 8-недельными циклами сунитиниба делают перерыв по 2 недели. Изобретение позволяет улучшить показатели выживаемости больных почечно-клеточным раком. 13 табл., 1 пр.
Способ лечения почечно-клеточного рака, включающий введение больному препаратов Альфарона внутримышечно 3 раза в неделю в количестве 12000000 ME в сутки и Эндоксана, отличающийся тем, что Эндоксан вводят перорально в количестве 50 мг в сутки и дополнительно Рефнот подкожно в количестве 200000 ЕД в сутки два раза в неделю, чередуя его с Альфароной, такое введение этих препаратов осуществляют циклами по 8 недель, выполняя после каждого цикла компьютерно-томографическое обследование, и при наличии рентгенологических признаков прогрессирования заболевания у больного определяют уровни спонтанной продукции IL-10 (X1), индуцированной продукции IL-8 (Х2), спонтанной продукции IL-4 (Х3), индуцированной продукции TNF-α (Х4) и абсолютную концентрацию натуральных киллеров с рецепторами Т-лимфоцитов CD3+CD16+56+ (Х5), по полученным значениям рассчитывают дискриминантные функции:
• F1=0,0588 × X1 + 0,026 × Х2 + 0,0246 × Х3 + 0,0019 × Х4 - 0,0043 × Х5 - 21,6346;
• F2=0,0144 × X1 + 0,0006 × Х2 + 0,0012 × Х3 + 0,0004 × Х4 + 0,0161 × Х5 - 3,9664; и при F1>F2 у больного устанавливают псевдопрогрессирование и продолжают лечение в прежнем режиме, а при F2>F1 лечение проводят препаратом сунитиниб, который вводят в количестве 50 мг в сутки перорально в течение 8 недель с перерывами в 2 недели до прогрессирования.
| СПОСОБ ОПРЕДЕЛЕНИЯ ТАКТИКИ ЛЕЧЕНИЯ МЕСТНО-РАСПРОСТРАНЕННОГО И ДИССЕМИНИРОВАННОГО ПОЧЕЧНО-КЛЕТОЧНОГО РАКА | 2009 |
|
RU2403056C1 |
| WO 2017176925 A1, 12.10.2017 | |||
| TUPIKOWSKI K et al | |||
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| WOLF B et al | |||
| Serum cytokine profile in metastatic renal cell carcinoma (RCC) patients undergoing immunotherapy | |||
| // Journal | |||
Авторы
Даты
2020-01-29—Публикация
2019-10-09—Подача