Изобретение относится к медицине, а именно к оториноларингологии, и может найти применение при лечении пациентов после травм и хирургического лечения, затрагивающих наружный слуховой проход с развивающимися в последующем гипертрофическими тканями (грануляциями, рубцами, атрезией) в медиальном отделе наружного слухового прохода.
Воспалительный процесс в наружном слуховом проходе и повреждение кожного покрова приводя к образованию грануляций, которые впоследствии реорганизуются в фиброзную ткань. Эта ткань может продолжать свое развитие по гипертрофическому типу с формированием объемных рубцов в просвете наружного слухового прохода, вызывая снижение слуха и постоянные выделения из него. На этапах формирования и развития фиброза возможна остановка этих процессов с последующей инволюцией ткани, для чего могут использоваться инъекции препаратов непосредственно в ткань, однако введение препаратов в просвет наружного слухового прохода имеет ограниченные методики.
Известен способ введения препарата в ткани наружного слухового прохода Wullstein (см. Тос М. «Руководство по хирургии среднего уха», т. 1, Томский Сибирский государственный медицинский университет, 2004, стр. 9).
При осуществлении данного способа проводят первый вкол позади заушной складки, отступя на 2-3 см кзади, затем через туже точку осуществляют инфильтрацию места верхнего и нижнего прикрепления ушной раковины, а также области вокруг слухового прохода.
Недостатками данного способа являются:
- чрезмерный для лечения тканей наружного слухового прохода объем введения препарата, распределяющегося преимущественно в области сосцевидного отростка и менее в области задней стенки наружного слухового прохода;
- малая концентрация препарата (по сравнению с вводимым объемом) в медиальном участке наружного слухового прохода;
- недостаточное проникновение препарата в область передней стенки и переднего меатотимпанального угла, наиболее склонного к формированию гипертрофических тканей;
- отсутствие депо препарата непосредственно в области гипертрофических тканей медиальной части наружного слухового прохода.
Известен также способ введения препарата в ткани наружного слухового прохода по Jongkees (см. Toe М. «Руководство по хирургии среднего уха», т.1, Томский Сибирский государственный медицинский университет, 2004, стр. 9-10).
При осуществлении данного способа производят введение иглы подкожно в области сосцевидного отростка и введение раствора на границе со слуховым проходом, выполнение подкожно укола кпереди от козелка, укол кпереди от завитка ушной раковины и в перепончато-хрящевом отделе наружного слухового прохода на 12, 9, 6, 3 часах, вводя при каждом дозу препарата.
Недостатками данного способа являются:
- большой объем введения препарата, распределяющегося преимущественно в области перепончато-хрящевого отдела наружного слухового прохода;
- малая концентрация препарата (по сравнению с вводимым объемом) в медиальном участке наружного слухового прохода;
- недостаточное проникновение препарата в область переднего меатотимпанального угла, наиболее склонного к формированию гипертрофических тканей;
- повреждение кожи наружного слухового прохода вплоть до отслойки кожи наружного слухового прохода;
- риск кровотечения в просвет наружного слухового прохода;
- отсутствие депо препарата непосредственно в области гипетрофических тканей медиальной части наружного слухового прохода.
Известен также способ введения препарата в ткани наружного слухового прохода по Plester (см. Toe М. «Руководство по хирургии среднего уха», т. 1, Томский Сибирский государственный медицинский университет, 2004, стр. 8-9).
При осуществлении данного способа сначала ушную раковину оттягивают кпереди и вводят часть препарата в заушную складку, затем через заушную складку игла проводят подкожно в область задней стенки наружного слухового прохода. Раствор вводят непосредственно в область кожи задней стенки, при этом сама кожа белеет во время введения раствора. Затем путем введения носового зеркала расширяют наружный слуховой проход и тонкой иглой поднадкостнично путем впрыскивания по 0,3 мл раствор вводят в области середины наружного слухового прохода в верхнюю стенку на 12 часто, переднюю на 3 часа, нижнюю на 6 часов и заднюю на 9 часов.
Недостатками данного способа являются:
- большой объем введения препарата, распределяющегося преимущественно в области кожи перепончато-хрящевого и костного отделов наружного слухового прохода с нарушением вследствие этого микроциркуляции в ней;
- малая концентрация препарата (по сравнению с вводимым объемом) в медиальном участке наружного слухового прохода, возможное недостаточное проникновение препарата в область переднего меатотимпанального угла;
- однозначное повреждение кожи наружного слухового прохода вплоть до ее отслойки;
- повышенный риск кровотечения;
- отсутствие депо препарата непосредственно в области гипетрофических тканей медиальной части наружного слухового прохода.
Наиболее близким по технической сущности к заявляемому решению является способ введения препарата в ткани наружного слухового прохода, включающий проведение иглы через его просвет и введение раствора в виде нескольких инъекций (см. Gulia A.J. «Glasscock-Shambaugh Surgery of the EAR», т. 1, Москва, издательство Панфилова, 2015, стр. 337-340).
При осуществлении данного способа препарат последовательно вводят в козелок, затем кожу наружного слухового прохода. Инъекции осуществляют сначала в область передней вырезки (расщелины между козелком и ножкой завитка), дно и заднюю стенку латеральной части наружного слухового прохода, затем в переднюю стенку наружного слухового прохода и по дну наружного слухового прохода в области сосудистой полоски.
Недостатками данного способа являются:
- больший объем введения препарата, распределяющегося преимущественно в области кожи перепончато-хрящевого и костного отделов наружного слухового прохода с нарушением вследствие этого микроциркуляции в ней;
- малая концентрация препарата (по сравнению с вводимым объемом) в медиальном участке наружного слухового прохода, возможное недостаточное проникновение препарата в область переднего меатотимпанального угла;
- однозначное повреждение кожи наружного слухового прохода вплоть до ее отслойки;
- повышенный риск кровотечения;
- отсутствие депо препарата непосредственно в области гипертрофических тканей медиальной части наружного слухового прохода.
Технический результат заявляемого решения заключается в повышении эффективности лечения гипертрофической ткани наружного слухового прохода путем введения препарата и снижении травматичности процедуры.
Для достижения указанного технического результата в способе введения препарата в ткани наружного слухового прохода при лечении пациентов с гипертрофией ткани в медиальном отделе наружного слухового прохода, включающем проведение иглы через его просвет и введение раствора в виде инъекций, согласно изобретению, проведение иглы через просвет наружного слухового прохода производят до его медиальной части, при этом введение иглы начинают по направлению от переднего меатотимпанального угла к заднему меатотимпанальному углу, инъекции выполняют непосредственно в гипертрофическую ткань путем погружения в нее всего среза иглы, а введение раствора в гипертрофическую ткань осуществляют частями - инъекциями, выполняемыми на расстоянии не ближе 3 мм от мест каждого вкола, создавая депо препарата непосредственно в гипертрофической ткани.
Проведения иглы через просвет наружного слухового прохода позволяет сохранить тонкие стенки наружного слухового прохода интактными, избежать кровотечения при их повреждении, нарушения микроциркуляции при введении в них растворов.
Инъекции непосредственно в гипертрофированные ткани позволяют создать депо препарата непосредственно в очаге патологии, значительно усилив его локальный эффект, время действия, а также сократить дозировку.
Погружение всего среза иглы на глубину не более 1-2 мм от проксимальной части ее среза позволяет избежать проникновения дистального конца иглы через барабанную перепонку в барабанную полость и не допустить вытекания раствора в просвет наружного слухового прохода или барабанную полость при его введении.
Введение раствора в гипертрофированные ткани частями (малыми дозами) путем нескольких описанных инъекций на расстоянии не ближе 3 мм от мест уколов позволяет избежать массивного расслоения тканей и нарушения депонирования препарата в них.
Введение препарата по направлению от переднего меатотимпанального угла к заднему меатотимпанальному углу позволяет улучшить визуализацию труднодоступных мест при инъекции и облегчить ее проведение.
Таким образом, заявляемый способ введения препарата в гипертрофические ткани медиального отдела наружного слухового прохода позволяет повысить эффективность препарата, уменьшить его дозировку, увеличить время рассасывания из депо, добиться максимального избирательного действия по сравнению с другими видами инъекций.
Из вышесказанного следует, что введенные отличительные признаки влияют на указанный технический результат, находятся с ним в причинно-следственной связи.
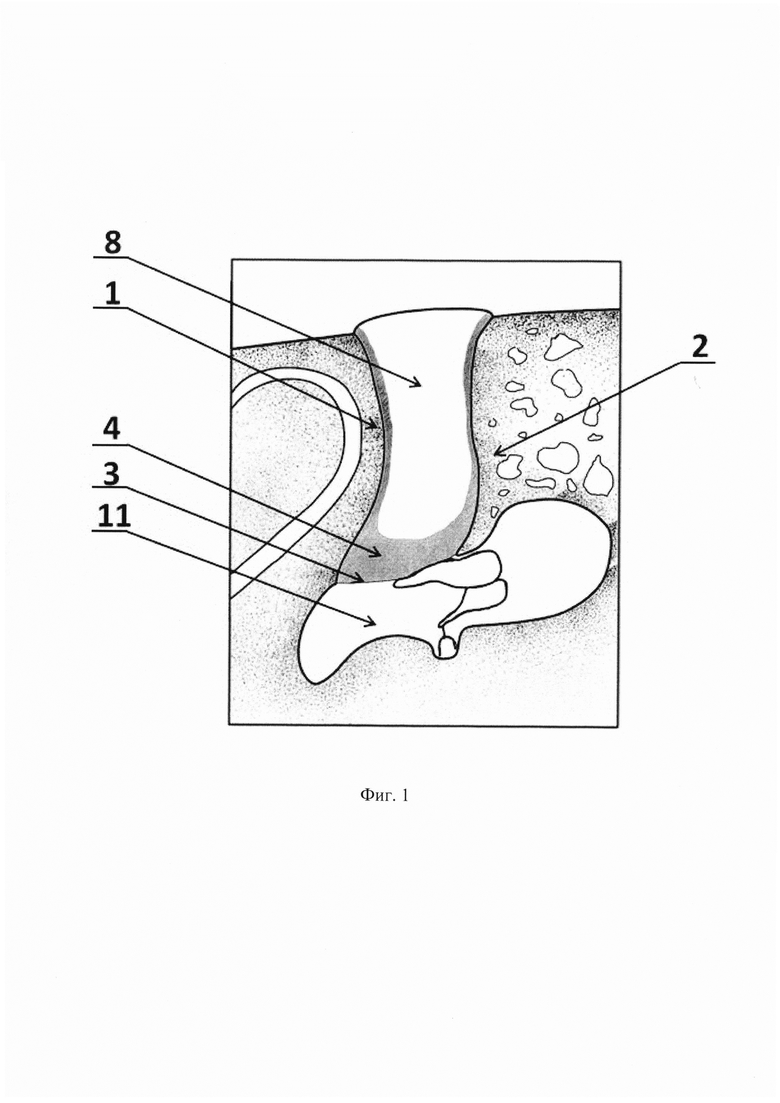
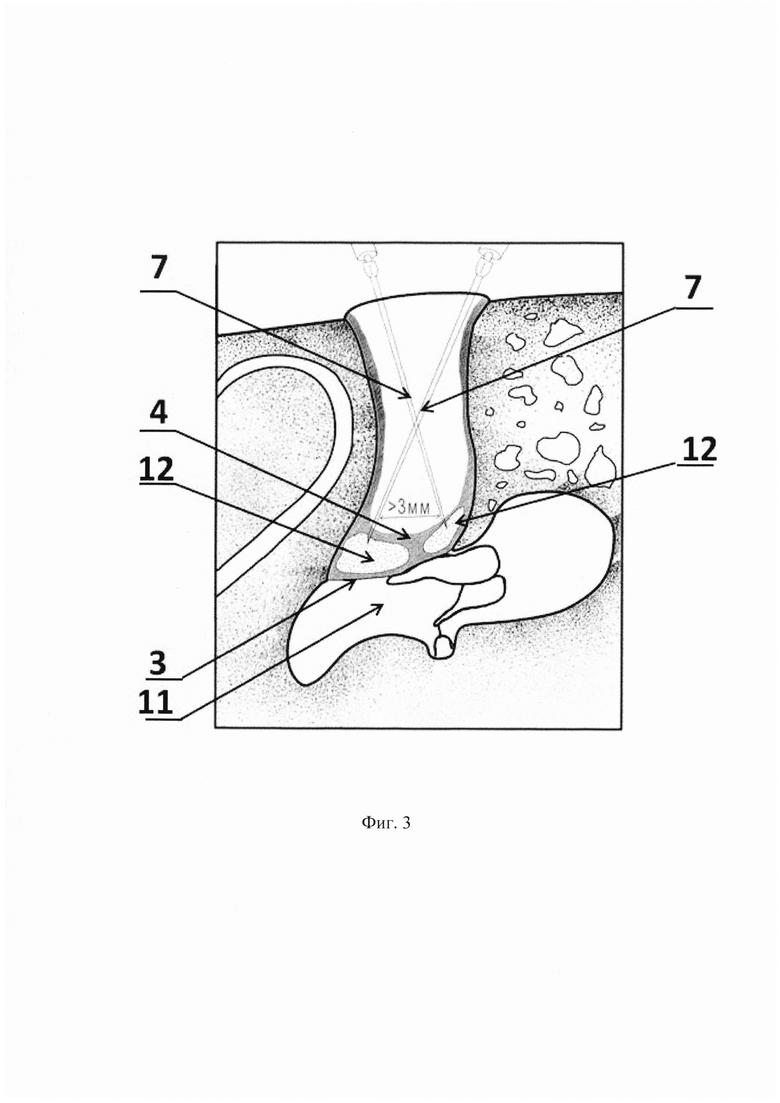
Способ иллюстрируется чертежами, где на фиг. 1 показаны: наружный слуховой проход, барабанная полость, барабанная перепонка гипертрофической тканью над ней в просвете наружного слухового прохода; на фиг. 2 показано введение среза иглы в гипертрофическую ткань медиального отдела наружного слухового прохода; на фиг. 3 показано выполнение инъекций в гипертрофическую ткань медиального отдела наружного слухового прохода и создание депо препарата в ней.
На чертежах использованы следующие позиции: 1 - передняя стенка наружного слухового прохода; 2 - задняя стенка наружного слухового прохода; 3 - барабанная перепонка; 4 - гипертрофическая ткань; 5 - передний меатотимпанальный угол; 6 - задний меатотимпанальный угол; 7 - игла; 8 - просвет наружного слухового прохода; 9 - проксимальный конец среза; 10 - дистальный конец среза; 11 - барабанная полость; 12 - депо препарата.
Способ осуществляют следующим образом.
Инъекцию проводят после предварительной местной инфильтрационной анестезии, выполняемой парамеатально. Ориентацию проводят визуально по передней 1 и задней 2 стенкам наружного слухового прохода, барабанной перепонке 3 и гипертрофической ткани 4 над ней, образованным ими передним 5 и задним 6 меатотимпанальным углам.
Длинную тонкую иглу 7 под визуальным контролем заводят через просвет наружного слухового прохода 8 до гипертрофической ткани 4 над барабанной перепонкой 3. Первую инъекцию осуществляют в области переднего меатотимпанального угла 5, как самого труднодоступного, ориентируясь на предполагаемую костную границу передней стенки костного отдела наружного слухового прохода 1 и предполагаемую границу барабанной перепонки 3.
Срез иглы 7 полностью погружают в гипертрофическую ткань 4, но на глубину не более 1-2 мм от проксимального конца среза 9. При этом дистальный конец среза 10 иглы 7 не должен прокалывать барабанную перепонку 3 и проникать в барабанную полость 11.
Медленно, с необходимым усилием, через иглу 7 раствор вводят непосредственно в толщу гипертрофической ткани 4 таким образом, чтобы она не разорвалась, и создают депо препарата 12 непосредственно в самой гипертрофической ткани. После завершения введения иглу 7 извлекают через просвет наружного слухового прохода 8.
Аналогично проводят инъекцию в другие отделы гипертрофической ткани 4 медиального отдела наружного слухового прохода по направлению от переднего меатотимпанального угла 5 к заднему меатотимпанальному углу 6, при этом расстояние между инъекциями должно быть не менее 3 мм для избегания массивного расслоения гипертрофической ткани 4 и нарушения депо препарата 12 в них.
Некоторое истечение вводимого препарата из места укола свидетельствует о правильном выполнении инъекции и создании в тканях депо препарата 12, где тот находится под давлением. Отсутствие сопротивления при введении раствора в гипертрофическую ткань 4 свидетельствует о ее разрыве, либо о проникновении иглы 7 в барабанную полость 11 и нарушении депо препарата 12.
Способ поясняется следующим примером.
Больному Ш., 1983 г.р. в клинике ФГБУ «Санкт-Петербургский НИИ уха, горла, носа и речи» МЗ РФ было выполнено хирургическое вмешательство устранения приобретенной атрезии косного отдела наружного слухового прохода слева. В послеоперационном этапе на 14 сутки после вмешательства наружный слуховой проход широкий на протяжении, свободный, раневое отделяемое скудное, кожные лоскуты розовые, хорошо приживаются. На аудиометрии смешанная тугоухость I степени слева, средние пороги воздушного звукопроведения в зоне речевых частот 27 дБ, костно-воздушный интервал 15 дБ.
При осмотре пациента через 3 месяца после операции наружный слуховой проход широкий в перепончато-хрящевом и латеральной части костного отделов, покрыт эпидермисом. В медиальной части его костного отдела заполнен гипертрофической мягкоэластической, гладкой ярко-розовой тканью с инъецированными сосудами по периметру, невыраженной крупной бугристостью (фиброзная ткань). На поверхности ткани скудное серозное отделяемое, эпидермизация отсутствует. Неотимпанальная мембрана под толщей новообразованной ткани не визуализируется. На аудиометрии смешанная тугоухость II степени слева, средние пороги воздушного звукопроведения в зоне речевых частот 42 дБ, костно-воздушный интервал 30 дБ.
По данным компьютерной томографии утолщение неотимпанальной мембраны в просвет наружного слухового прохода до 4 мм. Полное заполнение тканью переднего меатотимпанального угла. Признаки инвазивного роста ткани, участков деструкции костной ткани, прорастания в полость среднего уха отсутствуют.
Пациенту после местной парамеатальной анестезии 1% р-ром лидокаина одномоментно выполнены интрамеатальные инъекции препарата Кеналог 40 непосредственно в формирующуюся рубцовую ткань путем введения по 0,2 мл препарата в передне-верхнюю точку меатотимпанального угла, его передне-нижнюю точку и в область заднего меатотимпанального угла по его центру. В результате инъекций наблюдалось накопление препарата непосредственно в толще ткани, увеличение ее в размерах.
При осмотре пациента через 2 недели после инъекций: наружный слуховой проход широкий в перепончато-хрящевом и латеральной части костного отделов, покрыт эпидермисом. В медиальной части отмечено значительное уменьшение в размерах образовавшейся фиброзной ткани, ее цвет стал бледно-розовым, инъекция сосудов значительно уменьшилась и представлена единичными тонкими сосудами в передне-верхнем меатотимпанальном углу. Поверхность ткани гладкая, вогнутая, сухая, с появлением эпидермизации по периметру. В задних отделах видна тонкая неотимпанальная мембрана, в передних отделах сохраняется незначительное утолщение неотипанальной мембраны за счет фиброзной ткани. После местной парамеатальной анестезии 1% р-ром лидокаина одномоментно выполнена одна интрамеатальная инъекция 0,3 мл препарата Кеналог 40 непосредственно в передний меатотимпанальный угол, в участок наибольшей толщины фиброзной ткани по центру угла, наблюдалось накопление препарата непосредственно в толще ткани и увеличение ее в размерах.
При осмотре пациента через 5 недель после первой инъекции и через 3 недели после второй инъекции наружный слуховой проход широкий на всем протяжении, покрыт эпидермисом. Неотимпанальная мембрана полностью покрыта эпидермсом, бледно-розового цвета, тонкая на протяжении, незначительное утолщение сохраняется в переднем меатотимпанальном углу.
При осмотре пациента через 9 месяцев после операции и через 6 месяцев после начала инъекционной терапии по разработанному способу наружный слуховой проход широкий на всем протяжении, покрыт эпидермисом.
Неотимпанальная мембрана полностью покрыта эпидермсом, серо-бледно-розового цвета, тонкая на протяжении с незначительным утолщением на границе с косным отделом в переднем меатотимпанальном углу. На аудиометрии смешанная тугоухость 0-I степени слева, средние пороги воздушного звукопроведения в зоне речевых частот 25 дБ, костно-воздушный интервал 13 дБ. По данным КТ неотимпанальная мембрана тонкая (не более 1 мм), с незначительным утолщением в области переднего меатотимпанального угла до 1 мм.
В результате применения заявляемого способа получены хорошие анатомический и функциональный результаты. Предотвращено повторное развитие атрезии костного отдела наружного слухового прохода. Аудиометрические показатели улучшены до уровня ранних послеоперационных. При дальнейшем наблюдении пациента не отмечено признаков повторного развития атрезии.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ операции при хроническом эпитимпаноантральном гнойном среднем отите | 2023 |
|
RU2813661C1 |
| Способ устранения атрезии костного отдела наружного слухового прохода | 2017 |
|
RU2685638C1 |
| СПОСОБ ТИМПАНОПЛАСТИКИ ПРИ ИЗГИБЕ НАРУЖНОГО СЛУХОВОГО ПРОХОДА | 2024 |
|
RU2837300C1 |
| Способ хирургического лечения хронического туботимпанального гнойного среднего отита | 2022 |
|
RU2799916C1 |
| СПОСОБ ТИМПАНОПЛАСТИКИ | 2024 |
|
RU2823478C1 |
| Способ операции при хроническом туботимпанальном гнойном среднем отите | 2022 |
|
RU2791511C1 |
| СПОСОБ ОПЕРАЦИИ НА УХЕ ПРИ ИЗОГНУТОМ НАРУЖНОМ СЛУХОВОМ ПРОХОДЕ | 2006 |
|
RU2307634C1 |
| Способ хирургического лечения частичной облитерации перепончато-хрящевого отдела слуховой трубы | 2023 |
|
RU2811311C1 |
| СПОСОБ УСТРАНЕНИЯ ЛАТЕРАЛИЗАЦИИ НЕОТИМПАНАЛЬНОЙ МЕМБРАНЫ | 2008 |
|
RU2371155C1 |
| Способ мастоидопластики | 2023 |
|
RU2811310C1 |

Изобретение относится к медицине, а именно к оториноларингологии, и может быть использовано для введения препарата в ткани наружного слухового прохода при лечении пациентов с гипертрофией ткани в медиальном отделе наружного слухового прохода. Для этого осуществляют проведение иглы через просвет наружного слухового прохода и введение раствора в виде инъекций. При этом проводят иглу через просвет наружного слухового прохода до его медиальной части. Введение иглы начинают по направлению от переднего меатотимпанального угла к заднему меатотимпанальному углу. Инъекции выполняют непосредственно в гипертрофическую ткань путем погружения в нее всего среза иглы. Введение раствора в гипертрофическую ткань осуществляют частями - инъекциями, выполняемыми на расстоянии не ближе 3 мм от мест каждого вкола, создавая депо препарата непосредственно в гипертрофической ткани. Способ обеспечивает повышение эффективности лечения при снижении дозы вводимого препарата, увеличении времени его рассасывания из созданного депо, а также снижение травматичности процедуры и позволяет избежать нарушения микроциркуляции при введении растворов. 3 ил., 1 пр.
Способ введения препарата в ткани наружного слухового прохода при лечении пациентов с гипертрофией ткани в медиальном отделе наружного слухового прохода, включающий проведение иглы через его просвет и введение раствора в виде инъекций, отличающийся тем, что проведение иглы через просвет наружного слухового прохода производят до его медиальной части, при этом введение иглы начинают по направлению от переднего меатотимпанального угла к заднему меатотимпанальному углу, инъекции выполняют непосредственно в гипертрофическую ткань путем погружения в нее всего среза иглы, а введение раствора в гипертрофическую ткань осуществляют частями - инъекциями, выполняемыми на расстоянии не ближе 3 мм от мест каждого вкола, создавая депо препарата непосредственно в гипертрофической ткани.
| ГЛАССКОКА-ШАМБО "Хирургия уха", том 1, перевод с английского 6-го издания, под ред | |||
| С.А | |||
| Карпищенко, М., "Издательство Панфилова", 2015 | |||
| Устройство для разогрева вязких жидкостей в железнодорожных цистернах | 1959 |
|
SU128486A1 |
| CN 203802896 U, 03.09.2014 | |||
| АНИКИН И А | |||
| и др | |||
| "Рубцовые процессы в наружном слуховом проходе и методы их коррекции" // "Consilium medicum", том 20, N3, 2018, стр.61-66 | |||
| АНИКИН И.А | |||
| и | |||
Авторы
Даты
2020-02-03—Публикация
2018-12-24—Подача