Изобретение относится к медицине, а именно к хирургической и ортопедической стоматологии и может быть использовано для аугментации атрофированной части альвеолярного отростка челюсти.
Известен способ аугментации атрофированной части альвеолярного отростка челюсти, включающий разрез в области дефекта челюсти, отслаивание слизисто-надкостничного лоскута, мобилизацию лоскута, скелетирование костной ткани наружной поверхности альвеолярного отростка и проведение перфораций в кортикальном слое, заполнение зоны аугментации смесью аутокостной стружки и костно-пластического материала, перекрытие зоны аугментации ограничительной мембраной в виде титановой сетки и ее фиксацию, ушивание раны (Titanium mesh and particulate cancellous bone and marrow grafts to augment the maxillary alveolar ridge. R.K. Gongloff, M. Cole, W. Whitlow, PJ. Boyne // International Journal of Oral and Maxillofacial Surgery, Volume 15, Issue 3, June 1986, Pages 263-268). Этот способ является ближайшим аналогом.
Недостатком способа является необходимость адаптации титановой сетки под реципиентную зону индивидуально для каждого пациента во время операции. Данное изделие изготавливается фабричным методом, имеет прямоугольную или квадратную форму и поступает в продажу только определенного размера. Во время операции по аугментации костной ткани необходимо вырезать сетку нужного размера и изогнуть ее по форме дефекта, что иногда занимает много времени и требует неоднократных примерок. Кроме того, используя титановую сетку, невозможно повторить индивидуальную анатомию челюсти пациента. Возможно лишь примерно скорректировать объем костной ткани, исходя из дефекта. Еще одним недостатком является необходимость перекрывать титановую сетку сверху коллагеновой мембраной с целью предупреждения погружного роста со стороны эпителия слизистой оболочки.
Техническим результатом изобретения является восстановление анатомии исходной костной ткани, создание индивидуальной мембраны любой сложности, сокращение операционного времени, отсутствие необходимости коррекции индивидуальной мембраны во время операции, возможность ношения временных протезов в раннем послеоперационном периоде, отсутствие необходимости удаления мембраны в случае ее частичного обнажения, сокращение послеоперационных осложнений, улучшение эстетических результатов.
Указанный технический результат достигается в способе аугментации атрофированной части альвеолярного отростка челюсти, включающем разрез в области дефекта челюсти, отслаивание слизисто-надкостничного лоскута, мобилизацию лоскута, скелетирование костной ткани наружной поверхности альвеолярного отростка, выполнение перфораций в кортикальном слое, заполнение зоны аугментации смесью аутокостной стружки и костнопластического материала, установку титановой мембраны в зону дефекта и ее фиксацию, ушивание раны, в котором устанавливают индивидуальную титановую мембрану, повторяющую форму дефекта, включающую отверстия для заполнения зоны аугментации и отверстия для фиксирующих шурупов, для изготовления которой предварительно выполняют рентгенологическое исследование челюсти с использованием конусно-лучевого компьютерного томографа, полученные данные в формате DICOM преобразуют в формат .stl и используют в программном обеспечении для воссоздания модели утраченного объема костной ткани альвеолярного отростка, создают 3D модель зоны дефекта и 3D модель индивидуальной мембраны с отверстиями, с помощью 3D печати методом лазерного спекания из титановой пыли изготавливают индивидуальную мембрану толщиной 0,3 мм с отверстиями, причем мембрану устанавливают с перекрытием зоны аугментации, закрепляют и заполняют аутокостной стружкой, смешанной с искусственным материалом ксенографт в соотношении 1:1.
Компьютеризированный подход к созданию индивидуальной мембраны дает возможность точно воспроизвести анатомию челюсти до возникновения дефекта, основываясь на аналогичных зонах в полости рта, в которых присутствуют зубы или по усредненному значению. Благодаря этому можно добиться лучших эстетических результатов для пациентов.
В инструментальном программном обеспечении 3Shape на основе объема вокселей (DICOM данные компьютерной томографии) производится создание требуемого участка поверхности костной ткани в формате .stl.
Технология изготовления индивидуальной титановой мембраны в виде цельной пластины, включающей отверстия для заполнения зоны аугментации и отверстия для фиксирующих шурупов, с помощью 3D печати методом лазерного спекания из титановой пыли на аппарате Concept Laser Mlabcusing 90×90, Germany (технология SLS; AlexLou, Carol Grosvenor. «Selective lasers intering, birth of an industry») дает возможность создать ее любой формы, ширины и высоты, исходя из зоны дефекта и анатомических особенностей той зоны, в которой будет производиться костная аугментация и в последующем дентальная имплантация.
Толщина титановой мембраны составляет 0,3 мм и является оптимальной для обеспечения высокой прочности мембраны и сохранения формы.
Используемая мембрана является цельно фрезерованной структурой и поэтому отсутствует возможность микробной инвазии под мембрану. В связи с этим отсутствует необходимость удаления мембраны в случае ее частичного обнажения, в отличие от сетчатой мембраны.
Способ иллюстрируется фиг. 1-13, где:
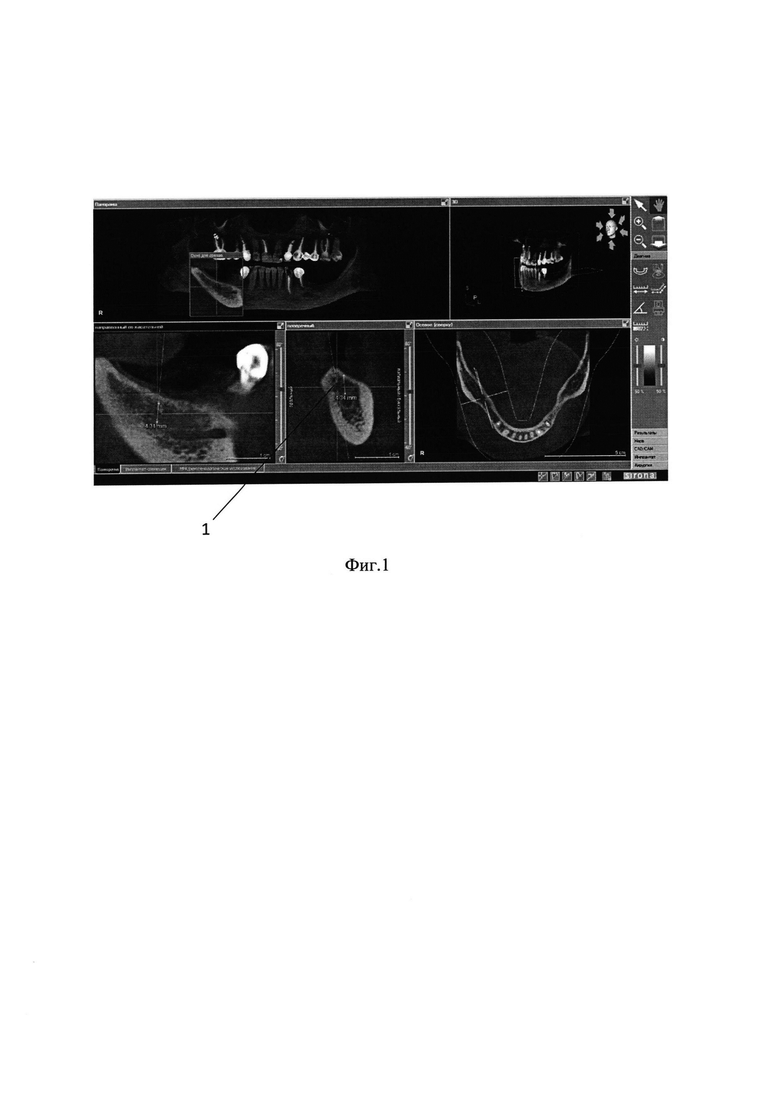
на фиг. 1 - рентгенологическое обследование челюстей с использованием конусно-лучевого компьютерного томографа в формате DICOM;
на фиг. 2 - требуемый для аугментации участок поверхности костной ткани в формате .stl;
на фиг. 3 - модель индивидуальной мембраны;
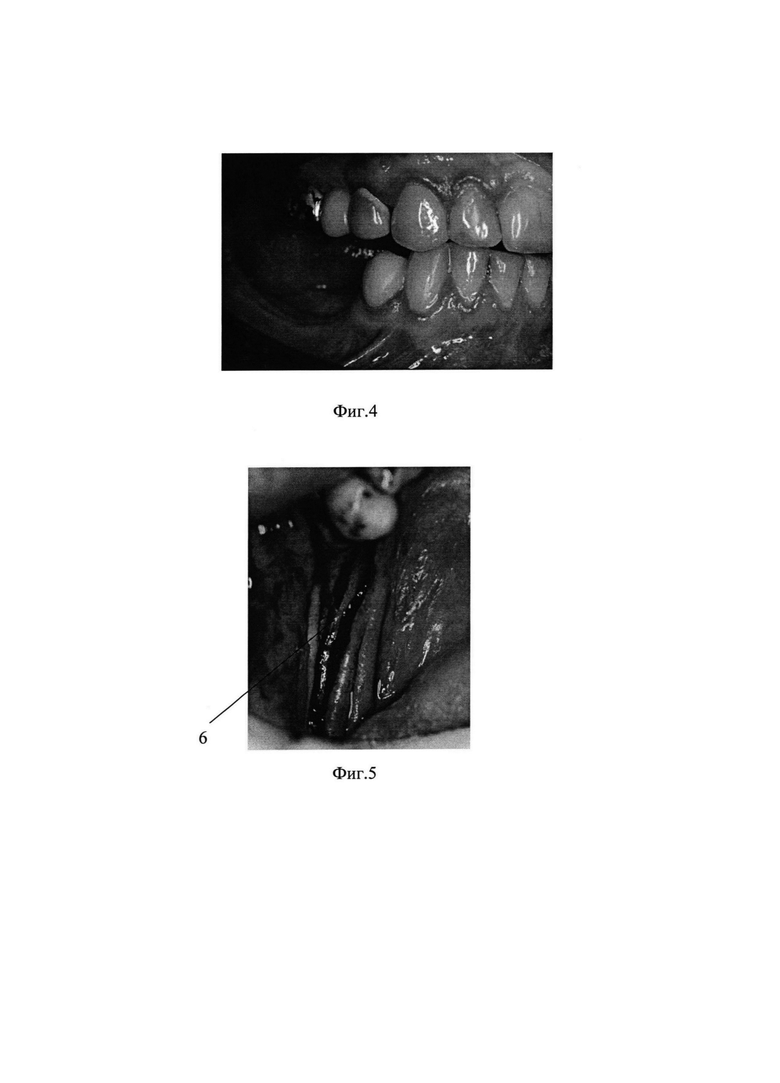
на фиг. 4 - выраженные вертикальная и горизонтальная атрофии альвеолярного гребня на нижней челюсти справа;
на фиг. 5 - разрез слизистой оболочки по середине альвеолярного гребня
на фиг. 6 - скелетирование костной ткани, проведение перфораций в кортикальной пластинке.
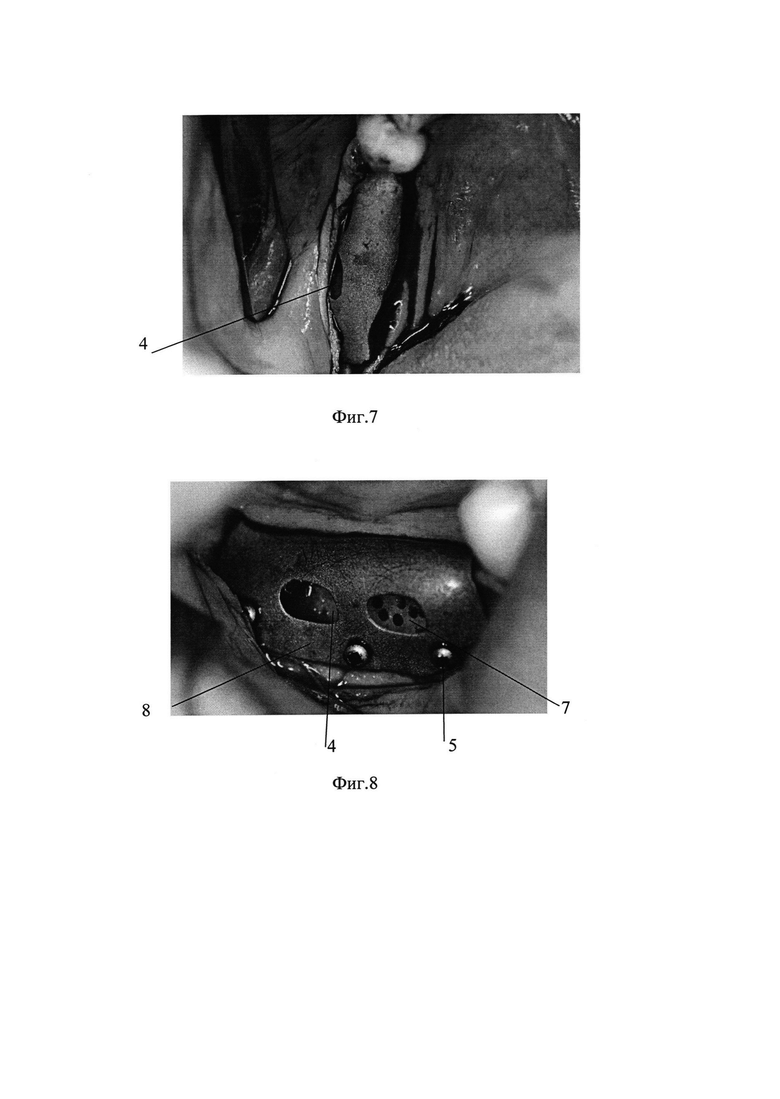
на фиг. 7 - установка мембраны в зоне аугментации.
на фиг. 8 - фиксация индивидуальной мембраны в зоне аугментации с помощью титановых шурупов;
на фиг. 9 - внесение смеси костных материалов через соответствующие отверстия в мембране;
на фиг. 10 - наложение нерассасывающихся швов;
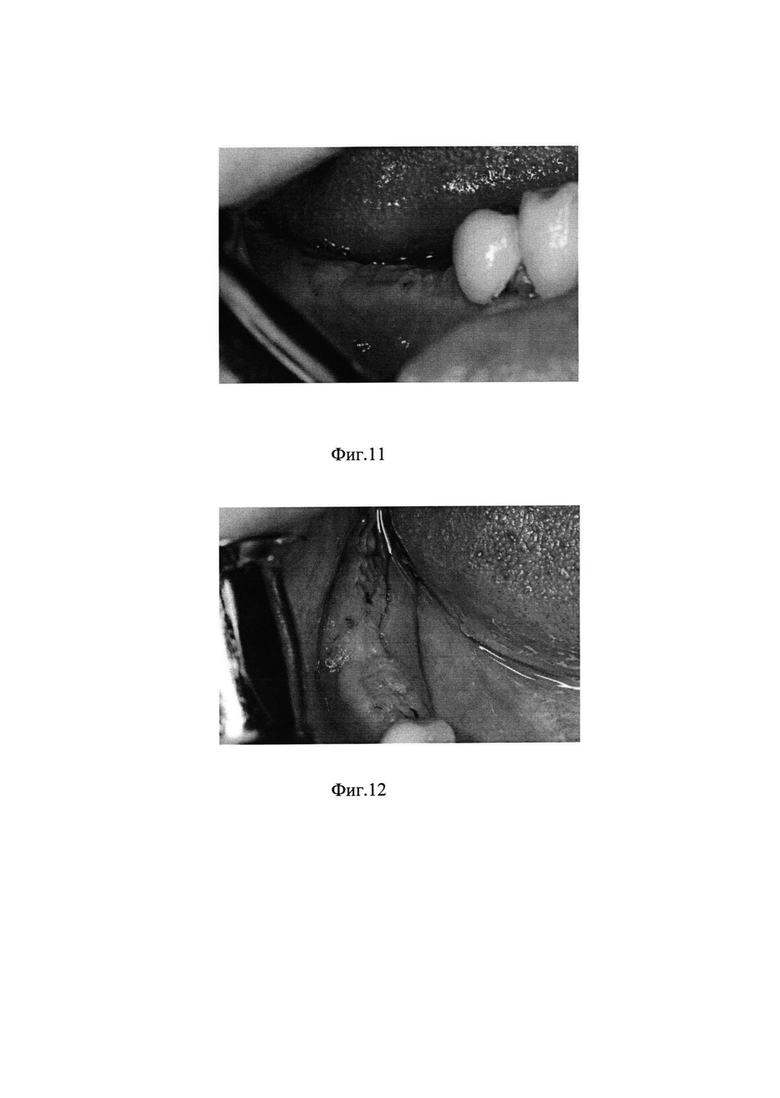
на фиг. 11, 12 - снятие швов через 10-14 дней,
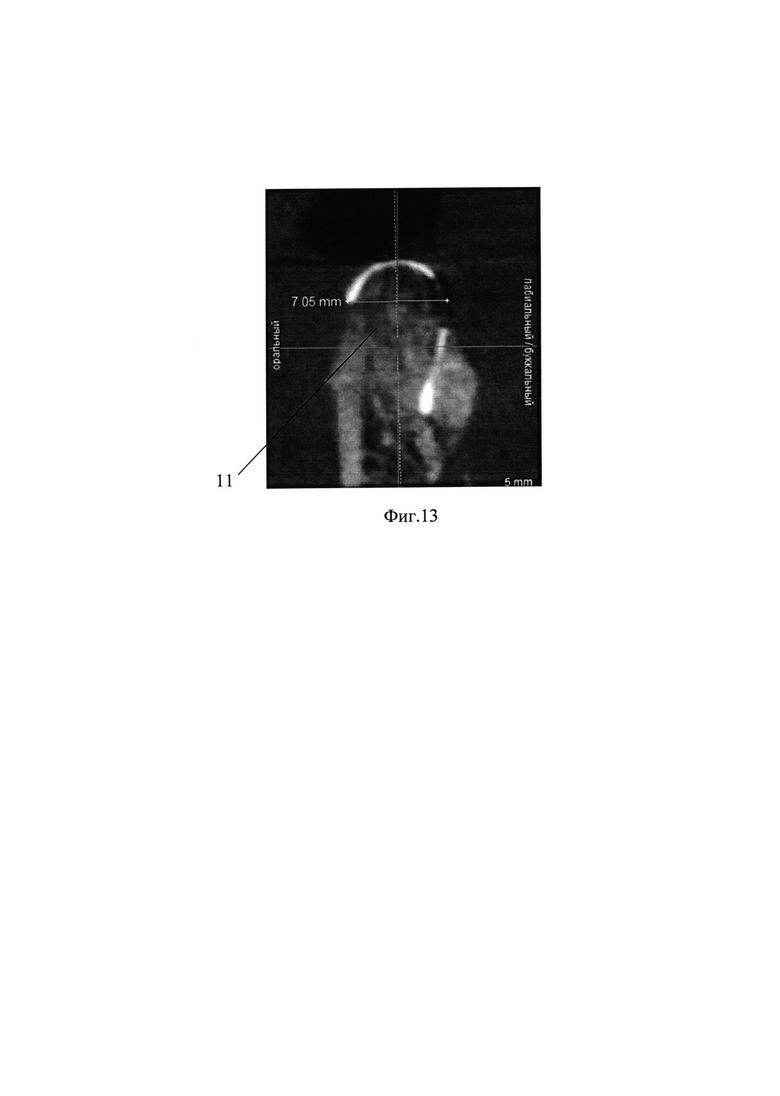
на фиг. 13 - послеоперационное 3D-КТ.
Способ осуществляют, например, следующим образом.
Проводят рентгенологическое обследование челюсти с использованием конусно-лучевого компьютерного томографа в формате DICOM. На полученных изображениях (фиг. 1) определяют участок 1 атрофированной части альвеолярного отростка, подлежащий аугментации. С помощью инструментального программного обеспечения 3Shape на основе объема вокселей производят создание требуемого участка 2 атрофированной части альвеолярного отростка в формате .stl (фиг. 2).
Моделируют утраченный объем участка 3 костной ткани. Создают 3D модель 3 индивидуальной мембраны с отверстиями 4 прямоугольной формы шириной 2-3 мм, длиной 4-6 мм в количестве одного-двух для внесения костно-пластического материала под мембрану и отверстиями 5 для фиксирующих шурупов диаметром 1,2-1,5 мм в количестве 3-5 шурупов.
Модель 3 индивидуальной мембраны отправляют на 3D печать, где методом лазерного спекания из титановой пыли изготавливают заготовку толщиной 0,3 мм, которую затем обрабатывают и отправляют в лечебное учреждение для операции.
Непосредственно перед операцией индивидуальную мембрану подвергают стерилизации (холодная стерилизация, автоклавирование).
Хирургический этап начинают с анестезии. Производят разрез 6 слизистой оболочки, отслаивают слизисто-надкостничный лоскут, производят мобилизацию лоскута. Затем осуществляют скелетирование костной ткани, выполняют перфорацию 7 в кортикальном слое кости челюсти.
Стерильную мембрану 8 устанавливают с перекрытием зоны аугментации, фиксируют с помощью нескольких титановых шурупов диаметром 1,2-1,5 мм и длиной от 4 до 12 мм. Число фиксирующих элементов выбирают с учетом анатомии, плотности кости, размера мембраны на лабораторном этапе. Обычно надежной фиксации можно добиться при помощи 3-5 шурупов.
Вносят смесь 9 аутокостной стружки с искусственным материалом ксенографт в соотношении 1:1 через соответствующие отверстия 4 в мембране 8, которые заранее моделировали на лабораторном этапе. Осуществляют наложение швов 10 не рассасывающимся шовным материалом супрамид 5,0.
Снятие швов осуществляют через 10-14 дней. Снятие мембраны 8 осуществляют через 4-5 месяцев, после чего оценивают объем аугментированной костной ткани, выполняют новое 3D-KT обследование 11 и планируют установку дентальных имплантатов в зону нарощенной костной ткани.
Способ подтверждается клиническим примером.
Пациентка К., 57 лет, частичная потеря зубов на нижней челюсти, атрофия альвеолярного гребня, выраженные вертикальная и горизонтальная атрофии альвеолярного гребня на нижней челюсти справа (фиг. 4).
Пациентке выполнено рентгенологическое обследование нижней челюсти с использованием конусно-лучевого компьютерного томографа (фиг. 1). С помощью инструментального программного обеспечения 3Shape изображение участка костной ткани для аугментации выполнено в формате .stl.
Воссоздана модель утраченного объема костной ткани гребня альвеолярного отростка, создана 3D модель зоны дефекта и 3D модель индивидуальной мембраны с соответствующими отверстиями для внесения костно-пластического материала и для фиксирующих винтов. Выполнено 2 отверстия для внесения костно-пластического материала и 3 отверстия для шурупов.
С помощью 3D печати методом лазерного спекания из титановой пыли с последующей обработкой была заранее изготовлена мембрана в форме пластины толщиной 0,3 мм с отверстиями, повторяющая форму дефекта.
Стерильная мембрана установлена с перекрытием зоны аугментации и закреплена с помощью трех титановых шурупов. После закрепления мембраны зону аугментации заполнили смесью аутокостной стружки и искусственного материала ксенографт (Geistlich Bio-Oss Spongiosa, Geistlich Pharma) в соотношении 1:1. Аутокостная стружка была получена у пациентки интраоперационно из ретромолярной области нижней челюсти справа. Наложены швы нерассасывающимся шовным материалом супрамид 5,0. Швы сняты через 14 дней. Послеоперационных осложнений не было. Мембрана снята через 4,5 месяца, получен требуемый объем костной ткани. Выполнено послеоперационное 3D-КТ обследование (фиг. 13), составлен план установки дентальных имплантатов в зону нарощенной костной ткани. Имплантаты установлены в корректной ортопедической позиции.
По заявляемому способу с использованием индивидуальных титановых мембран было прооперировано 20 пациентов.
У 17 пациентов послеоперационный период протекал без особенностей, не было осложнений. После снятия индивидуальной мембраны был получен требуемый объем костной ткани и дентальные имплантаты установлены в корректной ортопедической позиции. У 3 пациентов в послеоперационном периоде (на сроках от 2 до 6 недель после операции) происходила небольшая экспозиция титановой мембраны по причине дефицита мягких тканей (десны), наличии мышечных тяжей. В данных клинических случаях не производилось преждевременное снятие мембраны. Пациентам давались подробные рекомендации по гигиене за экспонированным участком мембраны. Во всех 3 клинических случаях не происходила микробная инвазия под титановую мембрану. Через 4-5 месяцев после снятия индивидуальной мембраны был получен необходимый объем костной ткани и в последующем установлены дентальные имплантаты.
Таким образом, использование цельной титановой мембраны для костной аугментации решает проблему наиболее частного послеоперационного осложнения, а именно экспонирование мембраны по причине расхождения швов или дефицита мягких тканей в зоне дефекта. При экспозиции коллагеновых мембран или титановой сетки при аугментации костной ткани необходимо удалить мембрану, так как неизбежно происходит микробная инвазия под мембрану и загрязнение костного материала.
Способ обеспечивает восстановление анатомии исходной костной ткани, создание индивидуальной мембраны любой сложности, сокращение операционного времени, не требует коррекции индивидуальной мембраны во время операции, дает возможность использования временных протезов в раннем послеоперационном периоде, позволяет улучшить эстетические результаты, обеспечивает сохранение формы мембраны, не требует удаления мембраны в случае ее частичного обнажения, сокращает число послеоперационных осложнений, улучшает эстетические результаты.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ увеличения объема альвеолярного отростка | 2016 |
|
RU2648857C1 |
| СПОСОБ КОСТНОЙ ПЛАСТИКИ БЛОКОМ АЛЛОПЛАНТА КОСТИ ПРИ АУГМЕНТАЦИИ ЧЕЛЮСТИ | 2015 |
|
RU2592375C1 |
| КАРКАС-СКОРЛУПА ДЛЯ АУГМЕНТАЦИИ КОСТНОЙ ТКАНИ ЧЕЛЮСТИ И СПОСОБ ВЫПОЛНЕНИЯ АУГМЕНТАЦИИ ЧЕЛЮСТИ. | 2021 |
|
RU2788807C1 |
| Способ костной пластики | 2018 |
|
RU2698436C1 |
| СПОСОБ НАПРАВЛЕННОЙ КОСТНОЙ РЕГЕНЕРАЦИИ ЧЕЛЮСТИ ПРИ АТРОФИИ АЛЬВЕОЛЯРНОГО ОТРОСТКА | 2016 |
|
RU2648861C1 |
| СПОСОБ КОСТНОЙ ПЛАСТИКИ ПРИ АТРОФИИ АЛЬВЕОЛЯРНОЙ КОСТНОЙ ТКАНИ ЧЕЛЮСТЕЙ | 2013 |
|
RU2535913C1 |
| Способ увеличения объема костной ткани челюсти | 2023 |
|
RU2806519C1 |
| СПОСОБ НАПРАВЛЕННОЙ КОСТНОЙ РЕГЕНЕРАЦИИ ПРИ АТРОФИИ АЛЬВЕОЛЯРНОЙ КОСТИ ЧЕЛЮСТЕЙ С ПРОВЕДЕНИЕМ ДВУХЭТАПНОЙ ДЕКОРТИКАЦИИ И ФОРМИРОВАНИЕМ ПЬЕЗОХИРУРГИЧЕСКОЙ СЕТКИ НА РЕЦИПИЕНТНОЙ ОБЛАСТИ | 2023 |
|
RU2816539C1 |
| Способ предотвращения неконтролируемого изменения объёма остеогенного трансплантата в послеоперационном периоде после устранении врождённых и приобретённых дефектов кости челюстей | 2021 |
|
RU2778352C2 |
| Способ аугментации кости для устранения дефектов кости верхней челюсти при дентальной имплантации | 2021 |
|
RU2760988C1 |





Изобретение относится к медицине, а именно к хирургической и ортопедической стоматологии, и может быть использовано для аугментации атрофированной части альвеолярного отростка челюсти. С этой целью устанавливают индивидуальную титановую мембрану, повторяющую форму дефекта, включающую отверстия для заполнения зоны аугментации и отверстия для фиксирующих шурупов. Для изготовления мембраны предварительно выполняют рентгенологическое исследование челюсти с использованием конусно-лучевого компьютерного томографа. Полученные данные в формате DICOM преобразуют в формат .stl и используют в программном обеспечении 3 Shape для воссоздания модели утраченного объема костной ткани альвеолярного отростка, создают 3D модель зоны дефекта и 3D модель индивидуальной мембраны с отверстиями. С помощью 3D печати методом лазерного спекания из титановой пыли изготавливают индивидуальную мембрану толщиной 0,3 мм с отверстиями. При этом мембрану устанавливают с перекрытием зоны аугментации, закрепляют и заполняют аутокостной стружкой, смешанной с искусственным материалом ксенографт в соотношении 1:1. Изобретение обеспечивает сокращение времени операции и послеоперационных осложнений. 13 ил., 1 пр.
Способ аугментации атрофированной части альвеолярного отростка челюсти, включающий разрез в области дефекта челюсти, отслаивание слизисто-надкостничного лоскута, мобилизацию лоскута, скелетирование костной ткани наружной поверхности альвеолярного отростка, выполнение перфораций в кортикальном слое, заполнение зоны аугментации смесью аутокостной стружки и костно-пластического материала, установку титановой мембраны в зону дефекта и ее фиксацию, ушивание раны, отличающийся тем, что устанавливают индивидуальную титановую мембрану, повторяющую форму дефекта, включающую отверстия для заполнения зоны аугментации и отверстия для фиксирующих шурупов, для изготовления которой предварительно выполняют рентгенологическое исследование челюсти с использованием конусно-лучевого компьютерного томографа, полученные данные в формате DICOM преобразуют в формат.stl и используют в программном обеспечении 3 Shape для воссоздания модели утраченного объема костной ткани альвеолярного отростка, создают 3D модель зоны дефекта и 3D модель индивидуальной мембраны с отверстиями, с помощью 3D печати методом лазерного спекания из титановой пыли изготавливают индивидуальную мембрану толщиной 0,3 мм с отверстиями, причем мембрану устанавливают с перекрытием зоны аугментации, закрепляют и заполняют аутокостной стружкой, смешанной с искусственным материалом ксенографт в соотношении 1:1.
| Блок имплантата для реконструкции дефектной части кости и способ реконструкции дефектной части кости | 2014 |
|
RU2620494C2 |
| СПОСОБ ПОДПАЗУШНОЙ АУГМЕНТАЦИИ С ОДНОВРЕМЕННЫМ УСТРАНЕНИЕМ АДЕНТИИ | 2017 |
|
RU2649570C1 |
| Способ направленной регенерации костной ткани | 2016 |
|
RU2620884C1 |
| ЛОМАКИН М.В | |||
| Направленная костная регенерация при реконструкции альвеолярного костного объема в области дентальной имплантации | |||
| Российская стоматология | |||
| Способ приготовления лака | 1924 |
|
SU2011A1 |
| R.K | |||
| GONGLOFF | |||
| Titanium mesh and particulate cancellous bone and marrow grafts to augment the | |||
Авторы
Даты
2020-02-18—Публикация
2019-10-21—Подача