Изобретение относится к области диагностики инфекционных заболеваний и может быть использовано для уточнения этиологии патологии легких у больных ВИЧ–инфекцией, в частности, исключения или подтверждения пневмонии цитомегаловирусной природы (цитомегаловирусной пневмонии, ЦМВ–пневмонии).
В настоящее время в Российской Федерации около трети впервые выявленных лиц с ВИЧ–инфекцией имеют поздние стадии болезни. Среди больных, состоящих на диспансерном наблюдении, в связи с поздним выявлением заболевания, непостоянным медицинским контролем, недостаточным охватом и несвоевременным началом антиретровирусной терапии (АРТ), а также низкой приверженности к АРТ, сохраняется значительное число пациентов с глубокой иммуносупрессией и наличием вторичных заболеваний, несвоевременная этиологическая расшифровка которых зачастую приводит к позднему началу этиотропной терапии и неблагоприятному исходу.
Поражение легких является одной из основных причин госпитализации больных ВИЧ–инфекцией и наиболее частой патологией у погибших пациентов [Васильева Т.Е., Литвинова Н.Г., Шахгильдян В.И., Ольшанский А.Я., Филиппов П.Г., Морозова С.В., Кравченко А.В., Груздева Б.М., Данилова Т.В. Структура легочной патологии и характер вентиляционных нарушений у больных ВИЧ–инфекцией с различной глубиной иммуносупрессии. Тер.архив: 2007. Т.79. №11. С.31-35].
В когорте больных с выраженной иммуносупрессией, в том числе ВИЧ–инфицированных, цитомегаловирусная инфекция (ЦМВИ) – одна из наиболее распространенных и тяжелых болезней, в большинстве случаев протекающая с поражением легких. Отсутствие патогномоничных клинических и рентгенологических признаков ЦМВ–пневмонии, нередкое сочетанное поражение легких при ВИЧ–инфекции, длительный, не всегда безопасный, существенный по стоимости курс противовирусной терапии манифестной ЦМВИ требуют обязательного лабораторного подтверждения этиологического диагноза.
Традиционное определение серологических маркеров ЦМВИ с помощью иммунохимических методов, таких как вирусоспецифических антител классов IgM (АТ-IgM), IgG (AT-IgG), авидности вирусоспецифических AT-IgG и т.п. имеет низкое диагностическое значение у больных ВИЧ–инфекцией [Шахгильдян В.И., Кравченко А.В., Шипулина О.Ю., Марченко Н.Р., Ермак Т.Н. Диагностика и клиническая характеристика цитомегаловирусной инфекции у ВИЧ-инфицированных лиц Тер.архив: 1996. T.68, №4. С.6568]. При вторичной активной ЦМВИ у больных ВИЧ–инфекцией вирусоспецифические АТ-IgM в сыворотке крови в большинстве случаев отсутствуют, корреляции между количеством вирусоспецифических АТ-IgG в сыворотке крови и степенью репликационной активности вируса нет, авидность АТ-IgG к антигенам (АГ) ЦМВ почти всегда высокая.
В связи с этим, в практическом здравоохранении все шире используют молекулярно–биологические методы диагностики, в частности методы амплификации нуклеиновых кислот (МАНК), дающие возможность выявления и количественного определения ДНК возбудителей вторичных заболеваний (в том числе, ДНК ЦМВ) в разных типах биологических материалах с целью верификации различных заболеваний, определения активности инфекционного процесса и оценки эффективности проводимой специфической терапии.
Так, в статье Shimomoto H., 1995, показана верификация ЦМВИ при исследовании образцов мокроты ВИЧ–положительных пациентов с пневмонией методом полимеразной цепной реакции (ПЦР). Полученные результаты наряду с учетом иммунологического статуса обследованных, исходя из уровня CD4+ клеток, являлись основанием для назначения терапии пациентам. Для обнаружения ДНК ЦМВ использовали специфические олигонуклеотидные праймеры комплементарные последовательности генома области позднего АГ gp64 вируса. Показано, что в ряде случаев не выявлено клинических проявлений ЦМВИ у пациентов при обнаружении ДНК ЦМВ. По результатам исследований сделан вывод, что использование метода ПЦР для обнаружения ДНК ЦМВ обеспечивает высокую чувствительность анализа, однако существует большой риск обнаружения латентной формы ЦМВИ, что приводит к ложноположительным результатам обследования. Представленные данные подтверждают необходимость введения количественных критериев обнаружения ДНК ЦМВ при верификации ЦМВ–пневмонии у ВИЧ–инфицированных пациентов.
Согласно исследованиям Mann M., 1997, сделан вывод об отсутствии клинической значимости качественного исследования бронхоальвеолярной лаважной жидкости (БАЛЖ) для верификации ЦМВИ у ВИЧ–инфицированных пациентов [Mann M., Shelhamer JH, Masur H, Gill VJ, Travis W, Solomon D, Manischewitz J, Stock F, Lane HC, Ognibene FP, Lack of clinical utility of bronchoalveolar lavage cultures for cytomegalovirus in HIV infection, Am. J. Respir. Crit. CareMed., 1997, 155, 5, 1723-1728]. В данном исследовании оценивали наличие ЦМВ в БАЛЖ в трех субпопуляциях и его корреляцию с клиническим статусом ВИЧ–инфицированных пациентов в течение 3 месяцев наблюдения. БАЛЖ 19 добровольцев без клинического проявления инфекции, 6 пациентов с ЦМВ–ретинитом и 46 пациентов с клиническими симптомами острого заболевания легочной этиологии исследованы на наличие ЦМВ с помощью цитопатологии, традиционного культурального метода и метода обнаружения АГ. В ряде случаев проведена гистологическая оценка образцов биоптата бронхов, направленная на обнаружение патологических изменений, обусловленных вирусом. В ходе данного исследования ЦМВ обнаружены в БАЛЖ у 9 из 19 (47%) добровольцев при отсутствии клинических симптомов инфекции, у 6 (100%) пациентов с ЦМВ–ретинитом и у 33 из 46 (72%) пациентов с клиническими симптомами острого заболевания легочной этиологии. Только у одного пациента с положительным результатами обнаружения ЦМВ в БАЛЖ развилась манифестная ЦМВ–пневмония с последующим генерализованным течением ЦМВИ и летальным исходом. Ни у одного из других обследованных с положительными результатами определения ЦМВ не выявлено пневмонии или какого-либо другого органного поражения ЦМВ–этиологии. Показано, что ЦМВ часто обнаруживают в БАЛЖ у ВИЧ–инфицированных пациентов, независимо от наличия у них клинических симптомов легочной патологии, и его наличие не позволяет предсказать развитие заболеваний легких или смертность через 3 месяца наблюдения.
Ближайшим аналогом заявленного изобретения выбран способ этиологической верификации ЦМВ–пневмонии у пациентов с ВИЧ–инфекцией [Hsiao NY, Zampoli M, Morrow B, Zar HJ, Hardie D., Cytomegalovirus viraemia in HIV exposed and infected infants: prevalence and clinical utility for diagnosing CMV pneumonia, J ClinVirol., 2013, 58, 1, 74-78]. При использовании методики ПЦР для идентификации ДНК ЦМВ в крови ВИЧ–инфицированных детей выявлен порог вирусной нагрузки, составляющий 4,1 lg копий/мл.
Недостатком способа, описанного в ближайшем аналоге, является возможность верификации ЦМВ–пневмонии при ВИЧ–инфекции только в 70% случаев и отсутствие достоверных критериев исключения цитомегаловирусной природы поражения легких у пациентов с ВИЧ–инфекцией.
Таким образом, существует техническая проблема в отсутствии ясности в клинической интерпретации результатов специфических методов амплификации нуклеиновых кислот и четком врачебном представлении о диагностическом значении (диагностических чувствительности и специфичности) концентрации ДНК ЦМВ в том или ином биологическом материале.
В связи с этим поставлена техническая задача, заключающаяся в определении диагностически значимых показателей концентрации ДНК ЦМВ в различных типах биологического материала: цельная кровь, плазма крови, БАЛЖ, биоптат бронхов, мокрота для диагностики поражения легких у больных ВИЧ–инфекцией с целью этиологической верификации ЦМВ–пневмонии.
Диагностическая роль величины репликативной активности ЦМВ, устанавливаемой на основании определения концентрации ДНК вируса, при исследовании различных типов биологического материала для достоверного подтверждения ЦМВ–этиологии легочной патологии у ВИЧ–инфицированных пациентов в настоящее время не известна.
Предлагаемый способ позволяет провести этиологическую верификацию ЦМВ–пневмонии у больных ВИЧ–инфекцией с патологией легких неясной этиологии на основании количественного определения репликативной активности ЦМВ в определенном наборе биологических образцов пациента с использованием диагностически достоверных значений пороговых уровней определяемой ДНК вируса.
Технический результат предложенного изобретения заключается в повышении точности метода диагностики и установлении клинически значимых пороговых концентраций ДНК ЦМВ в уникальном сочетании биологических образцов обследуемого пациента, что позволяет качественно ускорить диагностику поражения легких у ВИЧ–инфицированных пациентов с наличием патологии легких неустановленной этиологии и с высокой степенью достоверности исключить наличие ЦМВ–пневмонии, сделать вывод о наличии поражения легких иной этиологии или подтвердить наличие ЦМВ–пневмонии.
Технический результат достигается за счет осуществления способа диагностики поражения легких у больных ВИЧ–инфекцией с патологией легких неясной этиологии, направленного на выявление величины репликативной активности ЦМВ в образцах биологического материала пациента путем количественного определения ДНК ЦМВ в образцах крови: цельной крови или плазмы крови, а также образцах из респираторного тракта: БАЛЖ и/или биоптате бронхов и/или мокроте с целью установления соответствия показателей величины репликативной активности вируса определенным пороговым уровням. Определение ДНК ЦМВ в образцах цельной крови проводится с перерасчетом на клетки крови (105 лейкоцитов крови).
В частности, способ предусматривает выявление величины репликативной активности ЦМВ по меньшей мере в одном образце из крови и по меньшей мере в одном образце из респираторного тракта, где выявление порогового значения ДНК ЦМВ в цельной крови не более чем 1,0 lg копий/105 лейкоцитов крови или плазме крови – не более чем 400 копий/мл, а также выявление порогового значения ДНК ЦМВ в БАЛЖ не более чем 400 копий/мл, в биоптате бронхов – не более чем 400 копий/105 клеток или мокроте – не более чем 3 500 копий/мл позволяет исключить наличие ЦМВ – пневмонии и сделать вывод о наличии поражения легких иной этиологии и необходимости проведения дальнейшего диагностического поиска.
Выявление порогового значения ДНК ЦМВ в цельной крови не менее чем 2,95 lg копий/105 лейкоцитов крови или в плазме крови – не менее чем 9 000 копий/мл, а также выявление порогового значения ДНК ЦМВ в БАЛЖ не менее чем 25 000 копий/мл и/или в биоптате бронхов – не менее чем 3 500 копий/105 клеток и/или в мокроте – не менее чем 20 000 копий/мл позволяет судить о цитомегаловирусной природе поражения легких, что является основанием для постановки диагноза ЦМВ–пневмонии и проведения курса этиотропной терапии.
В настоящем изобретении может быть использованы как 2 биологических образца пациента с ВИЧ–инфекцией, имеющего легочную патологию неустановленной этиологии, где один выбран из по меньшей мере одного образца крови: цельной крови или плазмы крови, а второй выбран из по меньшей мере одного образца из респираторного тракта: БАЛЖ, биоптат бронхов, мокрота, так и различных сочетаний образцов.
В основе создания предложенного изобретения лежит многолетнее клиническое наблюдение и анализ историй болезни 5 485 пациентов с ВИЧ–инфекцией, госпитализированных в ИКБ №2 ДЗМ. У 87% обследованных возраст составлял 25–45 лет. Более половины больных находились на поздних стадиях заболевания 4Б (СПИД), 4В (СПИД), имели высокую или очень высокую концентрацию РНК ВИЧ в крови и глубокий иммунодефицит. Лишь у малой части из общего числа обследуемых выявляли раннюю субклиническую стадию болезни, низкую вирусную нагрузку и незначительную иммуносупрессию. АРТ получали лишь 17% пациентов. Выписаны или переведены в другой стационар 4 892 пациентов (89,2%), умерли 593 человека (10,8%).
В ходе проведения обследования пациентов проводили клинические, инструментальные, лабораторные исследования. Величину вирусной нагрузки (количество копий РНК ВИЧ в плазме крови) определяли МАНК с применением наборов реагентов с чувствительностью 20 копий РНК ВИЧ/мл; показатели системы иммунитета устанавливали методом проточной цитофлюорометрии с использованием моноклональных антител. Для диагностики вторичных заболеваний, протекающих с поражением легких, помимо клинического осмотра, стандартных лабораторных и инструментальных исследований (в частности, рентгенографии и КТ органов грудной клетки), осуществляли бронхоскопию, плевральную пункцию, биопсию периферических лимфоузлов, с последующим исследованием образцов БАЛЖ, биоптата бронхов, плевральной жидкости, мокроты, биоптатов лимфоузлов и образцов крови (цельной крови и плазма крови) на наличие и определение количества ДНК возбудителей вторичных заболеваний, в том числе ЦМВ МАНК.
Для выявления и определения концентрации ДНК ЦМВ в различных биологических жидкостях и тканях используют МАНК, основанные на ПЦР, дающие возможность прямого качественного и количественного обнаружения ДНК вируса в биологическом материале в кратчайшие сроки.
Методики, основанные на ПЦР в режиме реального времени (ПЦР-РВ) позволяют определять концентрацию ДНК ЦМВ в биологических жидкостях или тканях (клетках). Результаты исследований могут быть выражены в копиях, геномных эквивалентах (ГЭ) или международных единицах (МЕ) ДНК ЦМВ на миллилитр биологической жидкости (например, цельной крови, плазмы крови, спинномозговой жидкости (СМЖ), амниотической жидкости и т.д.), или в МЕ, ГЭ, копиях, десятичных логарифмах копий ДНК ЦМВ (log10 или lg), на стандартное количество клеток (например, 105 лейкоцитов крови). Результаты ПЦР-РВ в количественном формате предназначены для определения степени репликативной активности ЦМВ и подтверждения наличия манифестной инфекции – ЦМВ–природы поражения органа (выявление ДНК ЦМВ в клетках или плазме крови, СМЖ, БАЛЖ, биоптате бронхов, мокроте и др. в клинически значимой концентрации).
Критериями постановки диагноза ЦМВ–пневмонии (помимо данных ПЦР–исследования) служили: патоморфологическое подтверждение ЦМВ–поражения легких и/или комплекс клинико–рентгенологических признаков: относительно характерная клиническая картина заболевания (ремитирующая лихорадка, приступообразный сухой или со скудной мокротой кашель, незначительная одышка) у части больных в сочетании с ретинитом, язвенным эзофагитом или колитом, энцефаловентрикулитом; относительно характерная рентгенографическая картина легких (сетчатость структуры легочной ткани, наличие мелкоочаговых и инфильтративных теней на фоне усиления, деформации легочного рисунка в прикорневой зоне и средненижних отделах легких); отсутствие ДНК Mycobacteriumtuberculosis (МБТ), отсутствие или низкую (диагностически малозначимая) концентрацию ДНК других возбудителей легочной патологии в образцах биологического материала из респираторного тракта, неэффективность антибактериальной и противогрибковой терапии.
Для терапии ЦМВ–пневмонии применяли ганцикловир в дозе 5 мг/кг 2 раза в день внутривенно длительностью лечебного курса 28 дней с переходом на поддерживающий курс валганцикловиром в таблетках в дозе 900 мг/сутки в течение не менее одного месяца. АРТ начинали незамедлительно, убедившись в эффективности и хорошей переносимости ганцикловира.
Для статистической обработки полученных результатов использовали пакеты статистических программ Statistica v. 10.0 и SPSS v. 20, а также язык программирования R. Проверку исследуемых признаков на нормальность проводили с помощью критерия Колмогорова–Смирнова в связи с большим объемом выборки. При отсутствии нормальной распределенности признака вычисляли медиану, интерквартильный размах (25–75 процентили), а также приводили минимальное и максимальное значения.
Для проверки гипотезы об однородности распределений признака в двух независимых группах использовали непараметрический критерий Манна–Уитни.
Для изучения взаимосвязей между основными показателями, определяющими состояние больного ВИЧ–инфекцией, и концентрацией ДНК ЦМВ в исследуемых биологических образцах использовали анализ таблиц сопряженности.
Для составления таблиц сопряженности проводилось распределение больных на клинически обоснованные группы по каждому из показателей.
Распределение пациентов на группы в зависимости от концентрации ДНК ЦМВ в цельной крови и биологическом материале из респираторного тракта проводилось в соответствии с установленными пороговыми значениями: 0, 1 000, 10 000, 100 000 копий. Таким образом, непрерывные переменные, соответствующие исходным показателям, были преобразованы в дискретные, где каждому значению новой переменной соответствовал определенный интервал значений исходной непрерывной переменной.
После указанной группировки проверялись гипотезы об отсутствии зависимости между признаками в таблицах сопряженности с помощью критерия Ȥ2 Пирсона.
Поиск ассоциаций концентрации ДНК ЦМВ в биологическом материале и наличия ЦМВ–пневмонии проводили с применением ROC-анализа.
Для каждого типа биологического материала найдены отрезные точки концентраций ДНК ЦМВ, для которых значения диагностической чувствительности и специфичности совпадали. Проанализировано изменение диагностической чувствительности и специфичности в зависимости от концентрации ДНК ЦМВ в исследуемых типах биологического материала, что позволило выявить ряд дополнительных клинически значимых отрезных точек. Уровень значимости для проверяемых статистических гипотез принимали равным 0,05.
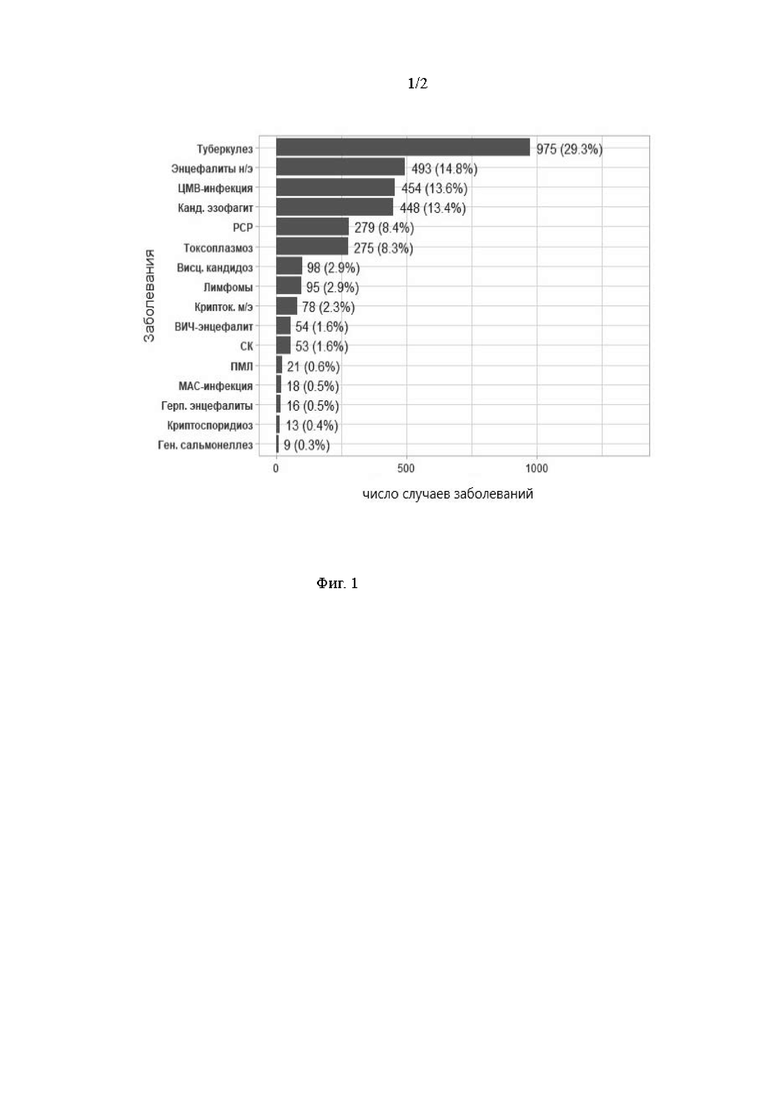
Спектр и частота вторичных заболеваний у 3 333 пациентов на стадиях 4Б (СПИД), 4В (СПИД) представлены на Фиг.1.
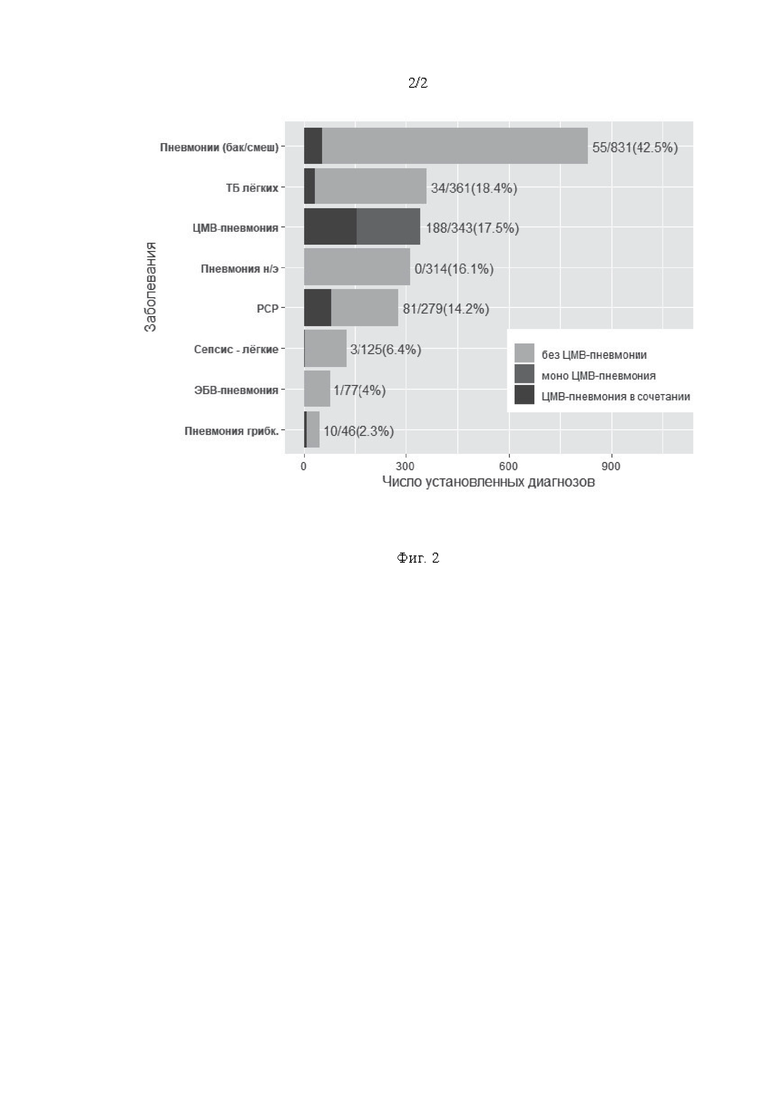
Манифестная ЦМВИ имела место у 453 больных ВИЧ–инфекцией (13,6% от числа лиц на стадии СПИДа) и являлась одной из наиболее частых вторичных патологий. Поражение легких ЦМВ–этиологии диагностировано у 343 пациентов, что составило 75,5% от общего числа случаев клинически выраженной ЦМВИ (453), 10,3% от числа больных на стадии СПИДа (3333) и 17,6% от числа лиц с легочной патологией (1954) (Фиг.2).
Медиана и интерквартильный размах возраста больных ЦМВ–пневмонией составили 35 [32–43] лет, минимальное и максимальное значения – 20 и 70 лет. Мужчин – 233 (68%), женщин – 110 (32%).
У больных манифестной ЦМВИ поражение легких, будучи наиболее частой формой органного поражения (75,5%), могло быть единственным или ведущим проявлением заболевания, но нередко болезнь носила полиорганный характер с развитием поражения надпочечников (17,2%), эрозивно–язвенного колита (15,5%), полирадикулопатии или полинейропатии (11%), некротического ретинита (9,7%), эрозивно–язвенного эзофагита (9,7%), энцефаловентрикулита с нейрокогнитивными нарушениями (7,5%), поражением других органов (3,3%), а также наличием тромбоцитопении, анемии, лейкопении, лимфоцитоза, повышения активности АЛТ, АСТ, ЩФ, ГГТ.
Необходимость точной и быстрой лабораторной диагностики оппортунистической патологии связана и с нередким поражением органов несколькими возбудителями. Так, из 177 умерших ВИЧ–инфицированных больных туберкулезом, микобактериальная инфекция сочеталась с другими заболеваниями у 55 (31%), в том числе с ЦМВ–поражением легких у 23 (13%) и пневмоцистной пневмонией у 2 (1%) пациентов. Среди 50 случаев летальных исходов больных ВИЧ–инфекцией, страдавших ЦМВИ, в 18 (36%) – также выявлен пневмоцистоз, 7 (14%) – туберкулез, 4 (8%) –генерализованный микоз.
В настоящем исследовании ЦМВ–пневмония определена как единственная причина легочной патологии у 188 (54,8%) больных; при сочетанном поражении легких, наиболее часто имели место: пневмоцистная пневмония– 81 случай (23,6% среди пациентов с ЦМВИ), бактериальная пневмония – 55 (16%), туберкулез легких – 34 (9,9%) (Фиг.2).
25% от общего числа пациентов с данной патологией умерло. При патологоанатомических исследованиях отмечали последовательные этапы цитомегаловирусного поражения легких: очаговую или распространенную диссеминацию в легочной ткани цитомегалоклеток (ЦМК)–интерстициальную пневмонию – диффузный персистирующий альвеолит – двусторонний полисегментарный фиброз легких. В ряде случаев в отдельных сегментах среди фиброза имели место очаги плоскоклеточной метаплазии в сочетании с разной степенью дисплазии бронхиального эпителия, формированием «адематозных» структур и наличием ЦМК. У нескольких больных выявлено сочетанное ЦМВ и опухолевое поражение легких. Среди атипичных клеток опухолевой ткани присутствовали большое количество ЦМК.
Из 743 исследуемых образцов цельной крови ДНК ЦМВ в клетках крови обнаружена в 52,8% случаях (393 больных). ЦМВ–пневмония имела место у 133 (33,8%) пациентов с наличием ДНК ЦМВ в клетках крови и лишь у 8 (2,3%) при отсутствии вируса (350 образцов) (Таблица 1). При этом концентрация ДНК ЦМВ составляла от 0,5 до 5,6 lg копий/105 лейкоцитов крови (медиана 1,8; интерквартильный размах [1,2–2,5] lg копий/105 лейкоцитов крови). Концентрация ДНК вируса <1,0 lg копий/105 лейкоцитов крови зафиксировано у 2,6% (19), 1,0–2,0 lg– 28% (212), 2,1–2,9 lg – 13% (94), ≥3,0lg – 9,2% (68) больных.
Наличие ЦМВ–пневмонии у пациента характеризовалось более высокой концентрацией ДНК ЦМВ в исследованных образцах цельной крови (критерий Манна–Уитни, p<0,0001). Для определения диагностического значения количественного содержания ДНК ЦМВ в клетках крови при ЦМВ–поражении легких использован ROC-анализ, в ходе которого выделяли отрезные точки концентраций ДНК вируса и определяли их клиническую чувствительность и специфичность (Таблица 2). Для отрезного значения концентрации ДНК ЦМВ в цельной крови, равного 3,95 lg копий/105 лейкоцитов крови, специфичность (при указанной чувствительности) составила 99% (13%), для значения 2,95 lg копий/105 лейкоцитов крови – 95% (41%), соответственно. Для отрезной точки равной 1,15 lg копий/105 лейкоцитов крови чувствительность (при указанной специфичности) составила 90% (32%), 0,75 lg копий/105 лейкоцитов крови – 99% (7%), соответственно.
Из 3623 образцов плазмы крови ДНК ЦМВ обнаружена в 17,2% случаев (623 больных). ЦМВ–пневмония диагностирована у 175 (28,1%) пациентов с наличием ДНК ЦМВ в плазме крови и 49 (1,6%) при отсутствии вируса в крови (3 000 образцов) (Таблица 1).
Концентрация ДНК ЦМВ в плазме крови находилась в пределах от 100 до 10 000 000 копий/мл (медиана 910, интерквартильный размах [165–4 350] копий/мл). Концентрация ДНК вируса ≤1 000 копий/мл плазмы крови выявлена у 8,9% (322), <1000–≤10000–5,6% (202), <10 000–≤100 000–2,2% (82), >100 000 – 0,5% (17) больных. В результате применения ROC-анализа выделены: отрезное значение 90 000 копий/мл в плазме крови со специфичностью (при указанной чувствительности) 99% (9%), отрезное значение 9 000 копий/мл – со специфичностью (при указанной чувствительности) 94% (47%), соответственно. Для отрезной точки 400 копий/мл чувствительность (при указанной специфичности) составила 90% (46%), при 200 копий/мл – 94% (33%), соответственно (Таблица 2).
ДНК ЦМВ в БАЛЖ обнаружена у 873 (56,8%) из 1536 обследованных больных.
Как видно из Таблицы 1, среди 873 больных с наличием ДНК ЦМВ в БАЛЖ ЦМВ–пневмония диагностирована у 197 (22,6%). При отсутствии ДНК ЦМВ в БАЛЖ (663 больных) – лишь в 7 (1,1%) случаев. Следовательно, отрицательный результат исследования БАЛЖ на наличие ДНК ЦМВ имел клиническое значение (ЦМВ–пневмония была диагностирована только у 1,1% пациентов), но положительный результат не являлся достаточным для подтверждения ЦМВ–природы поражения легких (в 77,4% случаях присутствия ДНК ЦМВ в БАЛЖ этиологическим агентом пневмонии являлся возбудитель иной природы). Соответственно, диагностическая информативность связана с концентрацией ДНК ЦМВ в БАЛЖ в пределах от 100 до 79 900 700 копий/мл (медиана 1 100, интерквартильный размах [300–10 980] копий/мл). Концентрация ДНК вируса ≤1000 копий/мл БАЛЖ выявлена у 27,4% (421), <1 000–≤10 000–14,5% (223), <10 000–≤100 000–9,2% (141), >100 000 – 5,7% (88) больных. Для отрезного значения ДНК ЦМВ в БАЛЖ, равного 63 000 копий/мл, специфичность (при указанной чувствительности) составила 99% (54%), 25 000 копий/мл – 95% (63%), соответственно. Для низкой отрезной точки, соответствующей 1 000 копий/мл, чувствительность (при указанной специфичности) – 91% (60%), соответственно (Таблица 2).
ДНК ЦМВ в образцах биоптата бронхов выявлена в 60 (24,8%) из 242 образцов. Среди больных с наличием ДНК ЦМВ в исследованных образцах биоптата бронхов у 18 (30%) диагностирована ЦМВ–пневмония, из 182 больных, не имевших ДНК ЦМВ в данном материале, – лишь в 5 (2,7%) случаев (Таблица 1). При этом среди 70% пациентов с наличием ДНК ЦМВ в образцах биоптата бронхов ЦМВ–пневмония не подтверждена. Соответственно, отсутствие ДНК вируса в биоптатах бронхов практически исключает вероятность ЦМВ–поражения легких (диагностическая чувствительность теста высока), положительный результат предполагает возможность ЦМВ–пневмонии, но не подтверждает этиологический диагноз, так как специфичность теста низка. Концентрация ДНК ЦМВ в исследованных образцах биоптата бронхов составляла от 100 до 5 203 226 копий/105 клеток (медиана 460, интерквартильный размах [200–2 198] копий/105 клеток). Концентрация ДНК вируса ≤1 000 копий/105 клеток выявлена у 15,7% (38), <1 000–≤10 000–5,4% (13), <10 000–≤100 000–2,9% (7), >100 000 – 0,8% (2) больных.
В ходе применения ROC-анализа для нахождения диагностически достоверной связи концентрации ДНК ЦМВ в образцах биоптата бронхов и наличия ЦМВ–пневмонии получены следующие результаты: для концентрации 10 000 копий/105 клеток специфичность (при указанной чувствительности) составила 100% (50%), 3500 копий/105 клеток– 95% (56%), соответственно. Для значения 200 копий/105 клеток чувствительность (при указанной специфичности) – 89% (29%), соответственно (Таблица 2).
Следовательно, при содержании ДНК ЦМВ в исследуемых образцах биоптата бронхов менее 200 копий/105 клетках наличие ЦМВ–пневмонии практически исключается.
ДНК ЦМВ в мокроте выявлена в 30 (66,7%) из 45 исследуемых образцов. Среди больных с наличием ДНК ЦМВ в мокроте у 6 (20%) поставлен диагноз ЦМВ–пневмонии (Таблица 1). Случаев ЦМВ–пневмонии у больных с отсутствием ДНК ЦМВ в образцах мокроты не выявлено. Концентрация ДНК ЦМВ находилась в широких пределах: от 100 до 1 314 600 копий/мл (медиана 1 800, интерквартильный размах [300–6 900] копий/мл. Концентрация ДНК вируса ≤1 000 копий/мл мокроты выявлена у 31,1% (14), <1 000–≤10 000–22,2% (10), <10 000–≤100 000–11,1% (5), >100 000 – 2,2% (1) больных.
При ROC-анализе количества ДНК ЦМВ в мокроте и наличия ЦМВ–пневмонии установлено: при концентрации 45 000 копий/мл специфичность (при указанной чувствительности) составила 100% (50%), 20 000 коп/мл – 96% (50%). Для значения 5 000 копий/мл чувствительность (при указанной специфичности)–83% (83%), 3 500 копий/мл–100% (71%), соответственно (Таблица 2).
Таким образом, при концентрации ДНК ЦМВ в исследуемых образцах мокроты менее 3 500 копий/мл легочная патология не связана с ЦМВ–этиологией, тогда как концентрация ДНК вируса в мокроте 20 000 копий/мл и тем более 45 000 копий/мл и выше достоверно свидетельствует о ЦМВ–природе легочной патологии.
Краткое описание чертежей:
Фиг.1. Спектр и частота вторичных заболеваний у больных ВИЧ–инфекцией на стадии СПИДа (n=3 333)
Фиг.2. Спектр и частота легочных заболеваний у больных ВИЧ–инфекцией с поражением дыхательной системы (n=1 954) и количество больных с сочетанной ЦМВ–пневмонией.
Пример 1
Пациент, 40 лет, ВИЧ–инфекция выявлена в связи с обследованием по причине ухудшения общего состояния. Больной отмечал наличие лихорадки с повышением температуры до 38°С, периодического озноба, выраженной потливости в ночное время, умеренной слабости, выраженного снижения веса, болей при глотании пищи по ходу пищевода и появления кашля со скудной мокротой. Больной поставлен на диспансерное наблюдение в региональный центр по профилактике и борьбе со СПИДом и инфекционными заболеваниями с целью определения стадии ВИЧ–инфекции, наличия и природы поражения внутренних органов, госпитализирован в профильное по ВИЧ–инфекции отделение инфекционного стационара.
При осмотре: состояние средней тяжести, больной предъявляет вышеуказанные жалобы, имеет место кахексия, усиление кашля, отдышка отсутствует. Отмечено наличие белых плотных налетов на слизистой ротовой полости. При аускультации легких дыхание везикулярное с жестким оттенком в нижних отделах с единичными крепитирующими хрипами. ЧСС 84, АД 100/60. По другим органам и системам без выраженной патологии. Сознание ясное, ориентирован, адекватен. Очаговых и менингеальных симптомов не выявлено. В общем анализе крови умеренная анемия, умеренный лейкоцитоз со сдвигом лейкоцитарной формулы влево. В биохимическом анализе крови повышение активности АСТ, АЛТ до 2,5 норм, повышение активности ГГТ до 3,5 норм. Показатели общего анализа мочи в пределах физиологической нормы. Бактериальный посев крови (трехкратный на высоте лихорадки) отрицательный. Бактериальный посев мочи – отрицательный. В анализе крови выявлено РНК ВИЧ 90 000 копий/мл, количество CD4+ лимфоцитов 130 клеток/мкл (12%), СD8+лимфоцитов 600 клеток/мкл. Диаскинтест – отрицательный. При микроскопии мокроты ДНК МБТ не выявлено.
По данным обзорной рентгенографии органов грудной клетки отмечено увеличение внутригрудных лимфоузлов, признаки двухстороннего диссеминированного поражения легких. По данным УЗИ органов брюшной полости – незначительная гепатомегалия, единичные мелкие очаги в селезенке. По данным эзофагогастродуоденоскопии диагностировано кандидозное поражение пищевода. Поставлен предварительный диагноз: ВИЧ–инфекция в стадии вторичных заболеваний 4В (СПИД), фаза прогрессирования, без АРТ, двухстороннее поражение легких неясной этиологии, кандидозный эзофагит.
Начата антибактериальная терапия без получения положительного эффекта. Назначен флюконазол в дозе 200 мг/сутки с исчезновением клинических симптомов эзофагита через 10 дней терапии. Начато лечение бисептолом для профилактики пневмоцистной пневмонии. С целью установления природы существенного ухудшения состояния больного в течение последнего времени и верификации этиологии поражения легких назначено исследование крови (клетки крови и плазма) и мокроты на ДНК ЦМВ, а также проведена диагностическая бронхоскопия с исследованием БАЛЖ и биоптатов бронхов на ДНК МБТ и ДНК основных возбудителей легочной патологии, включая ДНК ЦМВ, методом ПЦР–РВ в количественном формате. Согласно результатам проведенных лабораторных исследований обнаружена ДНК ЦМВ в концентрации в клетках крови 1,0 lg/105 лейкоцитов, плазме – 400 копий/мл. В БАЛЖ выявлена ДНК МБТ, а также ДНК ЦМВ в концентрации 400 копий/мл. ДНК других возбудителей не выявлена.
Учитывая наличие клинической картины заболевания, данных обзорной рентгенографии органов грудной клетки, наличие ДНК МБТ в БАЛЖ и определенную концентрацию ДНК ЦМВ в крови и БАЛЖ, у больного ВИЧ–инфекцией с глубокой иммуносупрессией диагностирован туберкулез легких. Срочно начата комбинированная противотуберкулезная терапия, продолжена терапия бисептолом в профилактических дозах. Больной переведен в туберкулезный стационар, где, несмотря на проводимую специфическую терапию, назначения АРТ, учитывая выявленную множественную резистентность к противотуберкулезным препаратам и развитие милиарного туберкулеза, больной скончался.
Заключительный диагноз: ВИЧ–инфекция в стадии вторичных заболеваний 4В (СПИД), фаза прогрессирования, милиарный туберкулез легких, кандидозный эзофагит (в анамнезе).
По данным макроскопического патологоанатомического исследования и гистологического исследования аутопсийного материала диагностировано туберкулезное поражение легких. Цитомегаловирусное поражение легких и других внутренних органов не выявлено.
Пример 2
Пациент, 32 г., ВИЧ–инфекция выявлена 8 лет назад, на диспансерном наблюдении не состоял, АРТ не получал.
В связи с выраженным ухудшением состояния, возникновением и сохранением лихорадки реметирующего типа с повышением температуры тела до 39°С в течение 20 дней, выраженным снижением веса (более 20% массы тела в течение трех месяцев), нарастающей слабостью, потерей аппетита и появлением умеренного сухого приступообразного кашля, обратился за медицинской помощью в региональный центр по профилактике и борьбе со СПИДом и инфекционными заболеваниями и был госпитализирован в профильное по ВИЧ–инфекции отделение инфекционного стационара.
При осмотре: состояние средней тяжести, больной предъявляет вышеуказанные жалобы, имеет место кахексия, отмечено усиление сухого приступообразного кашля, незначительная одышка. При аускультации легких дыхание везикулярное с жестким оттенком в нижних отделах с единичными крепитирующими хрипами. ЧСС 80, АД 110/60. По другим органам и системам без выраженной патологии. Сознание ясное, ориентирован. Очаговых и менингеальных симптомов не выявлено. В общем анализе крови умеренная анемия, умеренная лейкопения, выраженная тромбоцитопения (90х109/л). В биохимическом анализе крови незначительный синдром цитолиза. Показатели общего анализа мочи в пределах физиологической нормы. Бактериальный посев крови (трехкратный на высоте лихорадки) – отрицательный. Бактериальный посев мочи – отрицательный. В анализе крови выявлено РНК ВИЧ 520 000 копий/мл, количество CD4+ лимфоцитов 90 клеток/мкл (8%), СD8+ лимфоцитов 400 клеток/мкл. Диаскинтест – отрицательный, квантифероновый тест – отрицательный. При микроскопии мокроты МБТ не выявлены.
По данным обзорной рентгенографии органов грудной клетки отмечено двухстороннее усиление и деформация легочного рисунка в нижних и средних отделах легких с наличием мелких очагов в нижних отделах. По данным УЗИ органов брюшной полости – незначительная гепатомегалия без очаговых поражений печени. Поставлен предварительный диагноз: ВИЧ–инфекция в стадии вторичных заболеваний 4В (СПИД), фаза прогрессирования, без АРТ, двухстороннее поражение легких неясной этиологии.
Начата комбинированная антибактериальная терапия без получения положительного эффекта. Параллельно проводилось лечение бисептолом для профилактики пневмоцистной пневмонии. С целью установления природы существенного ухудшения состояния больного в течение последнего времени и верификации этиологии поражения легких назначено исследование крови (клетки крови и плазма) на ДНК ЦМВ, а также проведена диагностическая бронхоскопия с исследованием БАЛЖ и биоптатов бронхов на ДНК МБТ и ДНК основных возбудителей легочной патологии, включая ДНК ЦМВ, методом ПЦР–РВ в количественном формате. Согласно результатам проведенных лабораторных исследований обнаружена ДНК ЦМВ в концентрации: в цельной крови – 3,1 lg/105 лейкоцитов, в плазме – 12000 копий/мл. В БАЛЖ выявлена ДНК ЦМВ в концентрации 90000 копий/мл. В биоптате бронхов установлена ДНК ЦМВ 4200 копий/105 клеток.
Учитывая наличие лихорадки ремитирующего типа, выраженного снижения массы тела, сильного приступообразного сухого кашля, характера патологических изменений в легких по данным рентгенографии органов грудной клетки, наличие определенных концентраций ДНК ЦМВ в клетках крови и плазме, БАЛЖ и образцах биоптата бронхов, отсутствие или низкую концентрацию ДНК других возбудителей легочной патологии, поставлен диагноз: ВИЧ–инфекция в стадии вторичных заболеваний 4В (СПИД), фаза прогрессирования, без АРТ, манифестная ЦМВИ (ЦМВ–пневмония).
В связи с достоверным подтверждением природы ЦМВ–поражения легких, несмотря на наличие тромбоцитопении, начата этиотропная терапия ганцикловиром в дозе 5 мг/кг 2 раза в день внутривенно, капельно в течение 28 дней.
На фоне антиЦМВ–терапии через 14 дней от начала лечения общее состояние больного существенно улучшилось, выраженность респираторных симптомов существенно уменьшилась, количество тромбоцитов увеличилось до 180х109/мл. При контрольном исследовании ДНК ЦМВ в цельной крови снизилось до 1,1 lg/105 лейкоцитов, в плазме крови – до неопределяемого уровня. Учитывая стабилизацию состояния больного и хорошую переносимость ганцикловира, назначена АРТ по схеме: тенофовир, ламивудин, дарунавир с ритонавиром. Лечение ганцикловиром продолжено.
После окончания лечебного курса при контрольном исследовании концентрация ДНК ЦМВ в цельной крови и плазме крови снизилась до неопределяемого уровня. Состояние больного улучшилось до удовлетворительного состояния. На контрольной рентгенограмме органов грудной клетки – незначительное усиление легочного рисунка.
Больной выписан из стационара с рекомендацией продолжения АРТ согласно указанной выше схеме и поддерживающей антиЦМВ–терапии препаратом валганцикловир в дозе 900 мг/сутки в течение не менее месяца с последующим контролем определения ДНК ЦМВ в цельной крови.
Приведенные данные демонстрируют возможность проведения этиологической верификации цитомегаловирусной пневмонии в кратчайшие сроки у ВИЧ–инфицированных пациентов с наличием патологии легких неустановленной этиологии, при этом с высокой степенью достоверности исключить наличие ЦМВ–пневмонии и сделать вывод о наличии поражения легких иной этиологии или подтвердить наличие ЦМВ–пневмонии ввиду установления диагностического значения определенной концентрации ДНК вируса в исследуемом материале, состоящем из уникальной комбинации образцов биологического материала пациента: цельной крови или плазмы крови, а также БАЛЖ и/или биоптата бронхов и/или мокроты. Выявление ДНК ЦМВ в образце крови, выбранном из цельной крови, в концентрации не более чем 1,0 lg копий/105 лейкоцитов крови или плазмы крови не более чем 400 копий/мл, а также образце БАЛЖ - в концентрации не более чем 400 копий/мл и/или биоптата бронхов – не более чем 400 копий/105 клеток и/или мокроты – не более чем 3 500 копий/мл с 90% вероятностью исключает наличие ЦМВ–пневмонии и позволяет сделать вывод о наличии поражения легких иной этиологии и необходимости проведения дальнейшего диагностического поиска. Выявление ДНК ЦМВ в образце цельной крови в количестве не менее чем 2,95 lg копий/105 лейкоцитов крови или плазмы крови – не менее чем 9000 копий/мл, а также в образце из респираторного тракта: БАЛЖ – не менее чем 25000 копий/мл и/или биоптатов бронхов – не менее чем 3500 копий/105 клетках и/или мокроты – не менее чем 20000 копий/мл с 95% вероятностью подтверждает цитомегаловирусную природу поражения легких и служит основанием для постановки диагноза ЦМВ–пневмонии и проведения курса этиотропной терапии.
Поскольку проведение специфической этиотропной (антицитомегаловирусной) парентеральной терапии (например, препаратами ганцикловир и/или валганцикловир) является высокой по стоимости и не всегда безопасной для тяжелого больного ВИЧ–инфекцией, то своевременная этиологической верификация ЦМВ–пневмонии с высокой степенью достоверности представляется крайне важной для сохранения жизни и облегчения состояния пациентов, страдающих СПИДом.
Таблица 1. Частота ЦМВ–пневмонии в случаях обнаружения/отсутствия ДНК ЦМВ в разных типах биологического материала больных ВИЧ–инфекцией
пациентов, чел.
%/абс.
%/абс.
Таблица 2. Диагностическое значение (диагностические чувствительность и специфичность) различных отрезных точек концентраций ДНК ЦМВ в крови, мокроте, БАЛЖ, биоптате бронхов для диагностики ЦМВ–пневмонии, определенных при анализе соответствующих ROC-кривых
[98–100]
[85–95]
[62–77]
[33–50]
[8–19]
[95% ДИ]
[4–10]
[26–37]
[68–78]
[92–97]
[97–100]
[90–97]
[85–94]
[65–78]
[40–55]
[5–13]
[95% ДИ]
[29–38]
[41-50]
[73–81]
[92–96]
[98–100]
[95% ДИ]
[100–100]
[86–95]
[76–87]
[57–71]
[48–61]
[95% ДИ]
[4–8]
[56–63]
[80–86]
[93–97]
[98–100]
[100]
[72–100]
[44–89]
[33–78]
[28–72]
[0]
[17–43]
[52–81]
[88–100]
[100]
[95% ДИ]
[100-100]
[50–100]
[50–100]
[17–83]
[17–83]
[95% ДИ]
[54–88]
[67–96]
[67–96]
[88–100]
[100]
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ этиологической верификации цитомегаловирусного энцефалита у больных ВИЧ-инфекцией | 2023 |
|
RU2812981C1 |
| Способ оценки активности инфекции, вызванной вирусами герпеса 4, 5 и 6 типа у детей | 2016 |
|
RU2639593C1 |
| СПОСОБ ЛЕЧЕНИЯ ГЕНЕРАЛИЗОВАННОЙ ЦИТОМЕГАЛОВИРУСНОЙ ИНФЕКЦИИ У ДЕТЕЙ РАННЕГО ВОЗРАСТА | 2015 |
|
RU2602953C1 |
| Способ оценки степени тяжести менингоэнцефалитов герпетической этиологии при ВИЧ-инфекции | 2017 |
|
RU2691710C2 |
| Способ диагностики диссеминированного туберкулеза легких у пациентов с ВИЧ-инфекцией и отрицательными результатами бактериоскопических и иммунологических методов | 2020 |
|
RU2750525C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЛЕТАЛЬНОГО ИСХОДА ПРИ КЛИНИЧЕСКОМ ТЕЧЕНИИ КОИНФЕКЦИИ ВИЧ И ТУБЕРКУЛЕЗ, СОПРОВОЖДАЮЩЕМСЯ МНОЖЕСТВЕННОЙ ЛЕКАРСТВЕННОЙ УСТОЙЧИВОСТЬЮ MYCOBACTERIUM TUBERCULOSIS | 2019 |
|
RU2710266C1 |
| СПОСОБ ПРОГНОЗА СРОКА ДОЖИТИЯ ПАЦИЕНТОВ ПРИ КЛИНИЧЕСКОМ ТЕЧЕНИИ КОИНФЕКЦИИ ВИЧ И ТУБЕРКУЛЕЗ, СОПРОВОЖДАЮЩЕМСЯ МНОЖЕСТВЕННОЙ ЛЕКАРСТВЕННОЙ УСТОЙЧИВОСТЬЮ MYCOBACTERIUM TUBERCULOSIS | 2021 |
|
RU2764830C1 |
| Способ прогнозирования течения инфекции вируса герпеса человека 6 типа у детей | 2018 |
|
RU2695323C1 |
| Способ выявления и лабораторного подтверждения наследуемого хромосомно-интегрируемого вируса герпеса человека 6A/B | 2020 |
|
RU2739997C1 |
| Способ прогнозирования манифестной формы врожденной цитомегаловирусной инфекции с поражением ЦНС у новорожденного | 2024 |
|
RU2839129C1 |
Изобретение относится к биотехнологии, в частности к диагностике инфекционных заболеваний, и может быть использовано для уточнения этиологии патологии легких у больных ВИЧ–инфекцией, в частности исключения или подтверждения пневмонии цитомегаловирусной природы (цитомегаловирусной пневмонии, ЦМВ–пневмонии). Способ предусматривает проведение исследования определенного набора биологического материала пациентов, таких как образцы крови и респираторного тракта: БАЛЖ, биоптата бронхов и мокроты. Выявление ДНК ЦМВ в образце крови, выбранном из цельной крови, в концентрации не более чем 1,0 lg копий в 105 лейкоцитах или плазмы крови, а также образце БАЛЖ – в концентрации не более чем 400 копий/мл и/или биоптата бронхов – не более чем 400 копий/105 клеток и/или мокроты – не более чем 3500 копий/мл с 90% вероятностью исключает наличие ЦМВ–пневмонии и позволяет сделать вывод о наличии поражения легких иной этиологии. 2 табл., 2 пр., 2 ил.
Способ этиологической верификации цитомегаловирусной пневмонии у больных ВИЧ-инфекцией, включающий количественное определение ДНК цитомегаловируса (ЦМВ) в образцах биологического материала пациента, отличающийся тем, что у пациента с поражением легких неустановленной этиологии выявляют величину репликативной активности ЦМВ по меньшей мере в одном образце из крови и по меньшей мере в одном образце из респираторного тракта, где
(а) выявление порогового значения ДНК ЦМВ в цельной крови не более чем 1,0 lg копий/105 лейкоцитов крови или плазме крови – не более чем 400 копий/мл, а также
выявление порогового значения ДНК ЦМВ в БАЛЖ не более чем 400 копий/мл, биоптате бронхов – не более чем 400 копий/105 клеток или мокроте – не более чем 3500 копий/мл позволяет исключить наличие ЦМВ-пневмонии и сделать вывод о наличии поражения легких иной этиологии;
(b) выявление порогового значения ДНК ЦМВ в цельной крови не менее чем 2,95 lg копий/105 лейкоцитов крови или плазме крови – не менее чем 9000 копий/мл, а также
выявление порогового значения ДНК ЦМВ в БАЛЖ не менее чем 25000 копий/мл, биоптате бронхов – не менее чем 3500 копий/105 клеток или мокроте – не менее чем 20000 копий/мл позволяет судить о наличии ЦМВ-пневмонии.
| Rosen M | |||
| J., Pulmonary complications of HIV infection, Mt Sinai J Med., 1992, Т | |||
| Устройство для охлаждения водою паров жидкостей, кипящих выше воды, в применении к разделению смесей жидкостей при перегонке с дефлегматором | 1915 |
|
SU59A1 |
| Зюзя Ю | |||
| Р | |||
| И др., СОЧЕТАННЫЕ ВИЧ-АССОЦИИРОВАННЫЕ ИНФЕКЦИИ ЛЕГКИХ - ОСОБЕННОСТИ МОРФОЛОГИЧЕСКОЙ ВЕРИФИКАЦИИ И ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ, клиническая морфология, 2012, 1, стр | |||
| Выбрасывающий ячеистый аппарат для рядовых сеялок | 1922 |
|
SU21A1 |
| Спатаева Г.Д., Ли М.Б | |||
| Оценка результатов метода ПЦР для | |||
Авторы
Даты
2020-07-30—Публикация
2019-12-27—Подача