Изобретение относится к области экспериментальных исследований в хирургии, в частности, к способу оценки жизнеспособности тканеинженерной конструкции при закрытии критического дефекта дыхательных путей на кроликах.
Под критическим дефектом понимается дефект ткани или органа, не способный нормально зажить без пластического закрытия или ушивания [Zhang, L., Liu, Z., Cui, P., Zhao, D., & Chen, W. (2007). SIS with tissue-cultured allogenic cartilages patch tracheoplasty in a rabbit model for tracheal defect. Acta oto-laryngologica, 127(6), 631-636.]. Для кроликов размер критического дефекта трахеи, формирование которого приводит к последующему развитию стеноза трахеи, составляет протяженность более 4 мм (или 4 кольца трахеи) и ширину более 2 мм. При этом трахеальный дефект должен быть сформирован далее 2-го кольца.
Под тканеинженерной конструкцией понимается хирургический материал на основе заселенного клетками естественного или искусственного матрикса-носителя.
Имплантация тканеинженерной конструкции трахеи становится альтернативой трансплантации жизнеспособной реваскуляризированной донорской трахеи и в то же время занимает место нового потенциально радикального метода лечения некурабельных пациентов. Внедрение альтернативных материалов для замещения суженной части трахеи или полное замещение трахеи тканеинженерной конструкцией создает возможность хирургического лечения больных, ранее считавшихся неоперабельными, позволит существенно увеличить продолжительность жизни пациентов с тяжелыми Рубцовыми стенозами, улучшить качество их жизни.
Моделирование дефекта трахеи, как правило, сопровождается хирургическими инвазиями, послеоперационным наблюдением и исследованием аутопсийного материала.
Известен "Способ создания модели для оценки жизнеспособности трахеи и щитовидной железы после периода аноксии и реперфузии" (RU 2332943), который заключается в прекращении кровоснабжение на участке тиреотрахеального комплекса с последующим восстановлением кровотока и качественной оценкой изменений в органе методами макроскопического и гистологического исследований. Способ позволяет более адекватно оценить жизнеспособность трахеи и щитовидной железы после периода аноксии и реперфузии с минимальной травмой для животного. Однако данное изобретение не предназначено для оценки жизнеспособности тканеинженерной конструкции.
Известен "Способ моделирования пластики эпителиального дефекта стенки трахеи" (RU 2654601), который заключается в создании дефекта слизистой на переднебоковой стенке трахеи. На дефект слизистой прикладывают тканеинженерную слизистую, а затем одномоментно между вдохом и выдохом экспериментального животного под контролем зрения per os внутритрахеально устанавливают стент. Стент фиксирует тканеинженерную слизистую изнутри к стенке трахеи, стенку трахеи и рану ушивают, обеспечивая фиксацию тканеинженерной слизистой стенки трахеи. Однако данное изобретение не предназначено для оценки жизнеспособности тканеинженерной конструкции, предполагающей оценку как физиологической, так и биологической совместимости.
Технической проблемой, решаемой изобретением, является создание надежного способа оценки жизнеспособности тканеинженерной конструкции при закрытии критического дефекта дыхательных путей, позволяющего оценить биологическую и физиологическую совместимость трахеального имплантата.
Техническим результатом является получение достоверных данных о биологической и физиологической совместимости тканеинженерных конструкций на основе матриксов различного происхождения при закрытии критического дефекта трахеи на модели экспериментального животного.
Технический результат достигается за счет разработки способа оценки жизнеспособности, включающего иссечение части стенки трахеи экспериментального животного между 2-м и 7-м кольцами с формированием критического дефекта стенки трахеи размером не менее 2×4 мм, фиксацию тканеинженерной конструкции в области дефекта, по истечении 3-х месяцев после фиксации тканеинженерной конструкции проведение исследования трахеи лучевым методом с построением 3D-модели для оценки степени сужения просвета трахеи, по истечении 6-ти месяцев проведение постмортального гистологического и иммуногистохимического исследования эксплантированной тканеинженерной конструкции, определение по результатам исследований диагностических признаков, в качестве которых используют:
процент сужения просвета трахеи в области фиксации тканеинженерной конструкции (Фз), при сужении на 75% и более, присваивают 0 баллов, менее 75% - 1 балл;
оценку эпителизации внутренней поверхности тканеинженерной конструкции (Пэ), при полной эпителизации - 1 балл, при отсутствии эпителизации или частичной эпителизации - 0 баллов;
плотность микрососудов в подслизистом слое тканеинженерной конструкции (Бс), при плотности 0-25 мм-2 присваивают 0 баллов, при 26-50 мм-2 - 1 балл, более 50 мм-2 - 2 балла;
рассчитывают значение Жсб, соответствующее произведению баллов, по формуле: Жсб=Фз*Пэ*Бс и в случае рассчитанного значения Жсб<1 делают вывод об отсутствии жизнеспособности тканеинженерной конструкции, при Жсб≥1 делают вывод о жизнеспособности тканеинженерной конструкции.
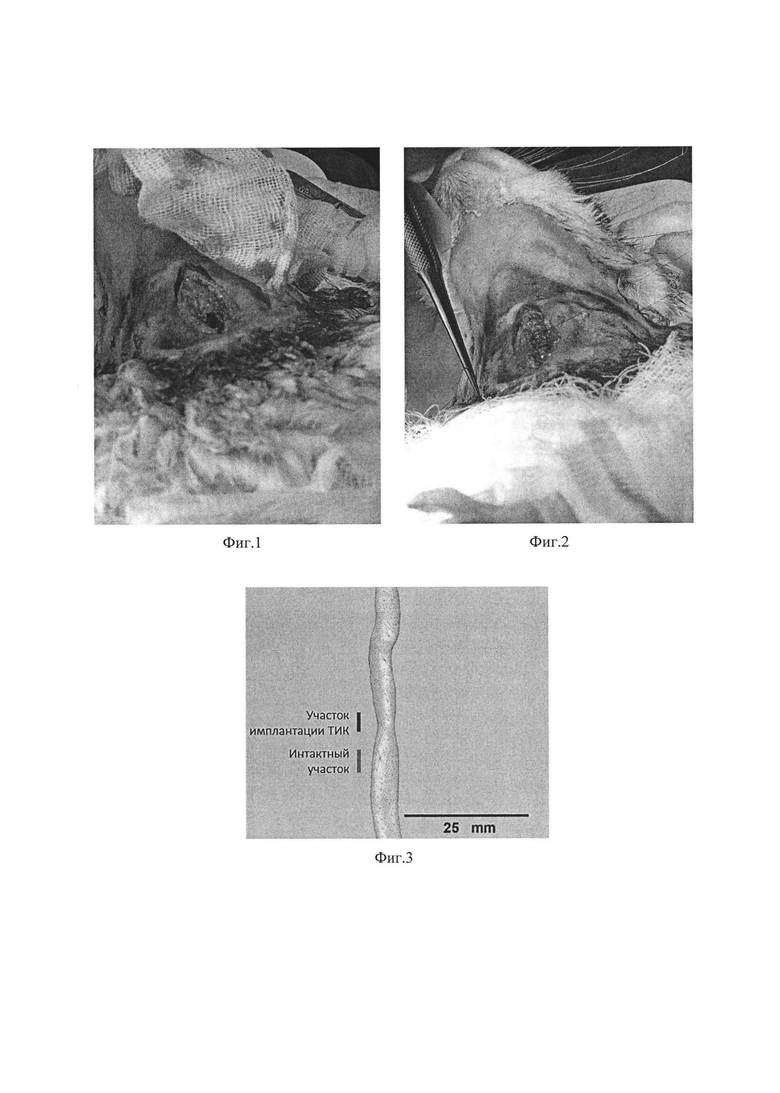
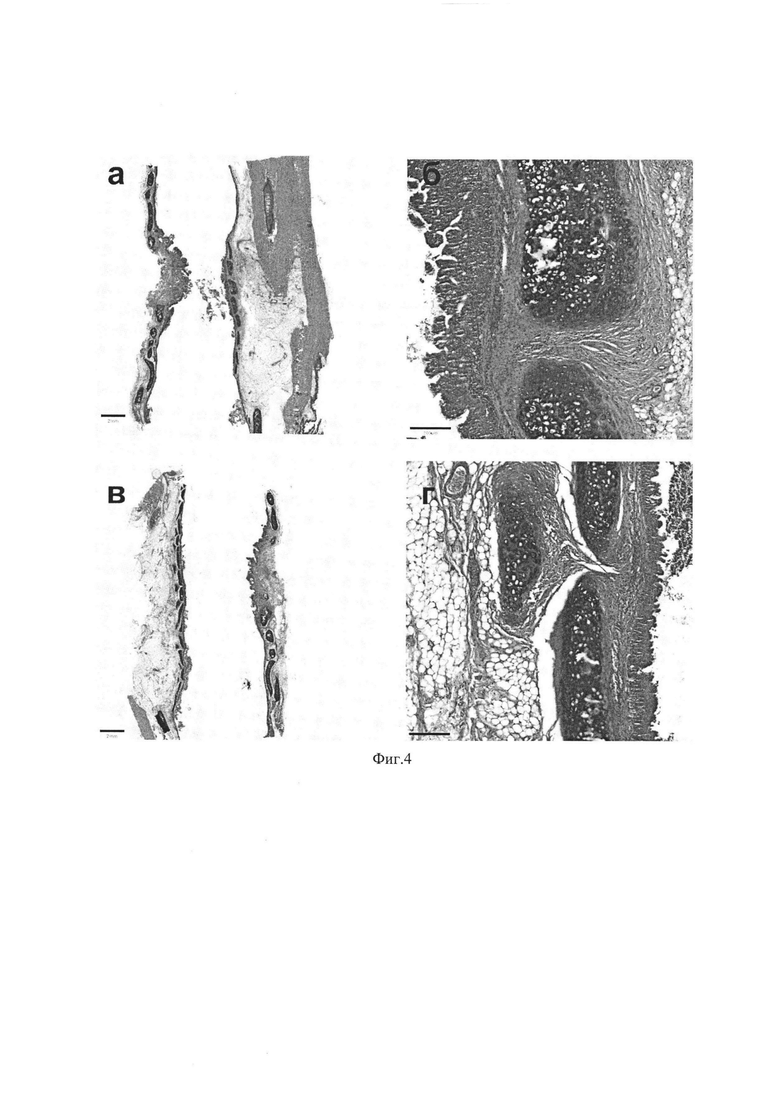
Изобретение поясняется иллюстрациями, где на Фиг. 1 представлена модель критического дефекта трахеи, на Фиг. 2 - закрытие дефекта тканеинженерной конструкцией, на Фиг. 3 - модель просвета трахеи в области имплантации, построенная на основе результатов МСКТ, на Фиг. 4 - образец ткани трахеи кролика на 6 месяц после имплантации конструкции, окраска гематоксилин-эозин, где (а, в) - обзорное изображение тканей трахеи с двух сторон относительно разреза, масштабный отрезок 2 мм; (б, г) участки слизистой оболочки на удалении от очага воспаления, масштабный отрезок 200 мкм; на Фиг. 5 - стенка кроличьей трахеи в зоне имплантации, иммунофлюоресцентная окраска клеточных ядер Hoechst 33342 (голубая флуоресценция), масштабный отрезок 100 мкм, увеличение х200.
Предлагаемый способ осуществляют следующим образом.
Осуществляют иссечение стенки трахеи на протяжении четырех колец ниже 2-го кольца трахеи (иссекаются 3-е, 4-е, 5-е и 6-е кольца), с последующим закрытием дефекта тканеинженерной конструкцией. Физиологическую совместимость имплантата на основе прижизненной оценки степени сужения просвета трахеи проводят через 3 месяца после имплантации с помощью мультиспиральной компьютерной томографии (МСКТ). Через 6 месяцев после имплантации выполняют постмортальное гистологическое исследование биоматериала с окраской гематоксилином-эоцином для подсчета количества микрососудов в подслизистом слое тканеинженерной конструкции и иммуногистохимической окраской с антителами к цитокератину общему (СКРап) и кадгеринам (CDH) для оценки эпителизации внутренней поверхности тканеинженерной конструкции.
Оценку степени сужения просвета трахеи проводят на основе измерения площади просвета трахеи в области имплантации тканеинженерной конструкции и на интактных участках (например, на уровне 10-12 колец трахеи). Критическим сужением является уменьшение площади просвета на 75% и более, - в этом случае у кролика нарушается нормальное дыхание и результаты использования тканеинженерной конструкции признают неудовлетворительными, тканеинженерная конструкция считается физиологически несовместимой, при этом ей присваивают 0 баллов по шкале физиологической совместимости (Фз=0), и дальнейшее морфологическое исследование аутопсийного материала не проводят. При сужении просвета менее 75% - результаты использования тканеинженерной конструкции признают удовлетворительными, тканеинженерная конструкция считается физиологически совместимой и ей присваивают 1 балл по шкале физиологической совместимости (Фз=1).
Оценку биологической совместимости тканеинженерной конструкции выполняют при постмортальном гистологическом исследовании биоматериала с оценкой эпителизации внутренней поверхности тканеинженерной конструкции (Пэ) и оценкой плотности микрососудов в подслизистом слое (Бс).
Оценку эпителизации внутренней поверхности тканеинженерной конструкции (Пэ) проводят на основе результатов иммуногистохимического исследования с окраской антителами к цитокератину общему (CKPan) и кадгеринам (CDH). При этом выставляют следующие оценки: при полной эпителизации внутренней поверхности тканеинженерной конструкции - 1 балл, при отсутствии эпителизации или частичной эпителизации - 0 баллов.
Плотность сосудов в подслизистом слое подсчитывают в случайно выбранных полях зрения размерами 200-300 мкм на не менее 5 окрашенных гематоксилином-эозином гистологических препаратах тканеинженерной конструкции в аксиальной проекции, например, в соответствии с методикой, описанной в работе [Клабуков И.Д., Балясин М.В., Люндуп А.В., и др. Ангиогенная витализация биосовместимого и биодеградируемого матрикса (экспериментальное исследование in vivo) //Патологическая физиология и экспериментальная терапия. - 2018. - Т. 62. - №. 2. - С. 53-60.], с последующим преобразованием в баллы (Бс) при помощи оригинальной шкалы (таблица 1). При этом количество препаратов в выборке (n>5) обосновывается требованиями статистической значимости.

Жизнеспособность тканеинженерной конструкции трахеи рассчитывают по формуле Жсб=Фз*Пэ*Бс и в случае рассчитанного значения Жсб<1 делают вывод об отсутствии жизнеспособности тканеинженерной конструкции, при Жсб≥1 делают вывод о жизнеспособности тканеинженерной конструкции.
Ниже представлены примеры реализации предлагаемого способа.
Пример 1. Использованная тканеинженерная конструкция представляла собой девитализированньш трахеальный матрикс, двухслойно заселенный мезенхимальными стромальными клетками костного мозга и эпителиоцитами легкого кролика породы "Серый Великан".
Хирургическую операцию проводили на кролике породы "Серый Великан" в асептических условиях под комбинированной анестезией (внутримышечное введение комбинации препаратов "Ксила" в дозе 0,1 мл/кг и "Золетил-100" в дозе 0,1 мл/кг, дополненное локальной анестезией операционного поля раствором Новокаина 0,5%. Для ортотопической имплантации тканеинженерной конструкции получали доступ к шейному отделу трахеи через продольный разрез по средней линии шеи протяженностью до 1 см и разделения мышц и фасций шеи тупым и острым путем. Тупым путем мобилизовывались передняя и боковые стенки трахеи. Переднебоковую стенку трахеи резецировали на протяжении четырех колец ниже второго кольца трахеи с формированием окна размерами 2 мм на 4 мм. Размеры тканеинженерной конструкции корректировали интраоперационно под размер дефекта, фиксировали в области имплантации инертным нерезорбируемым материалом Пролен 6-0 с закрытием дефекта переднебоковой стенки, проверяли герметичность шва трахеи, послойно ушивали рану (Фиг. 1). За животным проводили наблюдение до выхода из наркоза, и в течение 5 сут после операции проводили антибиотикотерапию и вводили "Кетанов" (30 мг/мл) в дозе 0,5 мл в сут.
Спустя 3 мес после имплантации тканеинженерной конструкции для промежуточной оценки приживления тканеинженерной конструкции и просвета трахеи в области имплантации животному проводили мультиспиральную компьютерную томографию (МСКТ) под седацией (внутримышечное введение растворов тилетамина и золазепама). МСКТ проводили на томографе Aquillion ONE (Toshiba) и получали изображения в формате DICOM. Для наглядной оценки состояния дыхательных путей и просвета трахеи создавали 3D-модель дыхательных путей в формате STL при помощи метода волюметрического сегментирования в программе 3-D Slicer (Фиг. 3). Сужение просвета трахеи составило 30%, поэтому физиологическая совместимость имплантата признана удовлетворительной (Фз=1).
Животное выводили из эксперимента спустя 6 мес путем передозировки наркоза. Аутопсийный материал забирали в границах интактной трахеи, отступая не менее 5 мм от краев имплантата. Участок трахеи с тканеинженерной конструкции извлекали и фиксировали в 10% растворе формалина, парафинизировали и нарезали на препараты в аксиальной проекции. Затем выбирали препараты с тканеинженерной конструкцией, которые либо окрашивали гематоксилином-эозином (Фиг. 4), либо проводили иммуногистохимическую окраску с использованием антител к СКРап и кадгеринам (CDH) (Фиг. 5). Из фиг. 5 видно, что внутренняя поверхность тканеинженерной конструкции полностью эпителизировалась (Пэ=1). Подсчет сосудов в подслизистой проводился путем подсчета сосудов на 5-ти различных окрашенных гематоксилин-эозином препаратах тканеинженерной конструкции, рассчитанная плотность сосудов составила 34±4 мм-2 (Бс=1).
Итоговое рассчитанное значение общей оценки жизнеспособности составило Жсб=1. Использованная тканеинженерная конструкция трахеи признана жизнеспособной.
Пример 2. В качестве тканеинженерной конструкции использовался микроволокнистый полиэтилентерефталат (длина 4 мм, ширина 2 мм, средний диаметр волокон 10 мкм, пористость - 90%), заселенный сингенными фибробластами кролика породы "Серый Великан".
Животное вводилось в лекарственный наркоз, выполняли доступ к переднебоковой стенке трахеи, которую затем резецировали на протяжении четырех колец ниже второго кольца трахеи с формированием окна размерами 2 мм на 4 мм. Тканеинженерную конструкцию фиксировали в области имплантации хирургической нитью Пролен 6-0 с закрытием дефекта переднебоковой стенки, послойно ушивали рану.
Спустя 3 мес после имплантации тканеинженерной конструкции для промежуточной оценки приживления тканеинженерной конструкции и просвета трахеи в области имплантации животному проводили МСКТ под седацией. Сужение просвета трахеи составило 80%, что сразу позволило рассчитать значение оценки жизнеспособности Жсб=0. Тканеинженерная конструкция признана нежизнеспособной. Дополнительное гистологические исследование выявило отсутствие полной эпителизации внутренней поверхности тканеинженерной конструкции (Пэ=0).
Таким образом, предлагаемый способ может быть использован для оценки жизнеспособности тканеинженерной конструкции при закрытии критического дефекта дыхательных путей, с целью дальнейшего использования в экспериментальной хирургии. Способ предполагает оценку жизнеспособности тканеинженерной конструкции при одномоментном замещении им всей стенки трахеи в границах критического дефекта, а не отдельной ее составляющей, как предлагается, например, в патенте RU 2654601. Кроме того, способ позволяет оценивать и сравнивать сложные многокомпонентные тканеинженерные конструкции, сформированные in vitro и содержащие клеточные культуры (от одного до нескольких типов клеток) и матрикс-носитель. Известные ранее способы не предусматривают использования количественной оценки для сравнения качеств различных по своему составу тканеинженерных конструкций.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ моделирования пластики эпителиального дефекта стенки трахеи | 2017 |
|
RU2654601C1 |
| СПОСОБ УСКОРЕННОЙ ДЕЦЕЛЛЮЛЯРИЗАЦИИ БИОЛОГИЧЕСКОЙ ТКАНИ ИЛИ ОРГАНА | 2019 |
|
RU2714327C1 |
| СПОСОБ ПАТОЛОГОАНАТОМИЧЕСКОЙ ДИАГНОСТИКИ АУТОИММУННОГО ГАСТРИТА | 2023 |
|
RU2819067C1 |
| СПОСОБ НЕПРЕРЫВНОГО СЕРОЗНО-МЫШЕЧНО-ПОДСЛИЗИСТОГО ОДНОРЯДНОГО КИШЕЧНОГО ШВА С ВИЗУАЛЬНЫМ КОНТРОЛЕМ ПО ВСЕЙ ОКРУЖНОСТИ КИШКИ | 2019 |
|
RU2718281C1 |
| СПОСОБ АУТОТРАНСПЛАНТАЦИИ ЗУБА С СОХРАНЕНИЕМ ЖИЗНЕСПОСОБНОСТИ ЕГО ПУЛЬПЫ | 2015 |
|
RU2605630C1 |
| Способ восстановления функциональных свойств тканеинженерной конструкции диафрагмы | 2017 |
|
RU2654686C1 |
| УСТРОЙСТВО ДЛЯ ЗАМЕЩЕНИЯ ЦИРКУЛЯРНЫХ ДЕФЕКТОВ ТРАХЕИ | 2014 |
|
RU2556530C1 |
| Способ пластики переднебоковых стенок гортани и шейного отдела трахеи у пациентов с протяженной гортанно-трахеальной облитерацией просвета | 2021 |
|
RU2773096C1 |
| Способ получения тканеинженерной надкостницы из клеточных сфероидов для восстановления костных дефектов пациентов | 2023 |
|
RU2818176C1 |
| СПОСОБ ПОЛУЧЕНИЯ ТКАНЕИНЖЕНЕРНОЙ КОНСТРУКЦИИ | 2016 |
|
RU2661738C2 |

Изобретение относится к медицине, а именно к экспериментальной хирургии, и может быть использовано для оценки жизнеспособности тканеинженерной конструкции при закрытии критического дефекта трахеи на модели экспериментального животного. Осуществляют иссечение части стенки трахеи экспериментального животного между 2-м и 7-м кольцами с формированием критического дефекта стенки трахеи размером не менее 2×4 мм, фиксацию тканеинженерной конструкции в области дефекта. По истечении 3-х месяцев после фиксации тканеинженерной конструкции проводят исследования трахеи лучевым методом с построением 3D-модели для оценки степени сужения просвета трахеи. По истечении 6-ти месяцев осуществляют проведение постмортального гистологического и иммуногистохимического исследования эксплантированной тканеинженерной конструкции, определение по результатам исследований диагностических признаков, в качестве которых используют: процент сужения просвета трахеи в области фиксации тканеинженерной конструкции (Фз), при сужении на 75% и более присваивают 0 баллов, менее 75% - 1 балл; оценку эпителизации внутренней поверхности тканеинженерной конструкции (Пэ), при полной эпителизации - 1 балл, при отсутствии эпителизации или частичной эпителизации - 0 баллов; плотность микрососудов в подслизистом слое тканеинженерной конструкции (Бс), при плотности 0-25 мм-2 присваивают 0 баллов, при 26-50 мм-2 - 1 балл, более 50 мм-2 - 2 балла. Рассчитывают значение Жсб, соответствующее произведению баллов, по формуле: Жсб=Фз*Пэ*Бс. В случае рассчитанного значения Жсб<1 делают вывод об отсутствии жизнеспособности тканеинженерной конструкции. При Жсб≥1 делают вывод о жизнеспособности тканеинженерной конструкции. Способ обеспечивает получение достоверных данных о биологической и физиологической совместимости тканеинженерных конструкций на основе матриксов различного происхождения при закрытии критического дефекта трахеи на модели экспериментального животного за счет создания надежного способа оценки жизнеспособности тканеинженерной конструкции при закрытии критического дефекта дыхательных путей, позволяющего оценить биологическую и физиологическую совместимость трахеального имплантата. 1 з.п. ф-лы, 1 табл., 2 пр., 5 ил.
1. Способ оценки жизнеспособности тканеинженерной конструкции при закрытии критического дефекта трахеи на модели экспериментального животного, включающий иссечение части стенки трахеи экспериментального животного между 2-м и 7-м кольцами с формированием критического дефекта стенки трахеи размером не менее 2×4 мм, фиксацию тканеинженерной конструкции в области дефекта, по истечении 3-х месяцев после фиксации тканеинженерной конструкции проведение исследования трахеи лучевым методом с построением 3D-модели для оценки степени сужения просвета трахеи, по истечении 6-ти месяцев проведение постмортального гистологического и иммуногистохимического исследования эксплантированной тканеинженерной конструкции, определение по результатам исследований диагностических признаков, в качестве которых используют:
процент сужения просвета трахеи в области фиксации тканеинженерной конструкции (Фз), при сужении на 75% и более, присваивают 0 баллов, менее 75% - 1 балл;
оценку эпителизации внутренней поверхности тканеинженерной конструкции (Пэ), при полной эпителизации - 1 балл, при отсутствии эпителизации или частичной эпителизации - 0 баллов;
плотность микрососудов в подслизистом слое тканеинженерной конструкции (Бс), при плотности 0-25 мм-2 присваивают 0 баллов, при 26-50 мм-2 - 1 балл, более 50 мм-2 - 2 балла;
рассчитывают значение Жсб, соответствующее произведению баллов, по формуле: Жсб=Фз*Пэ*Бс и в случае рассчитанного значения Жсб<1 делают вывод об отсутствии жизнеспособности тканеинженерной конструкции, при Жсб≥1 делают вывод о жизнеспособности тканеинженерной конструкции.
2. Способ по п. 1, характеризующийся тем, что гистологическое исследование проводят посредством окрашивания эксплантированной тканеинженерной конструкции гематоксилином и эозином, а иммуногистохимическое исследование проводят посредством окрашивания тканеинженерной конструкции с антителами к цитокератину общему (CKPan) и кадгерину (CDH).
| RU 2016140178 A, 12.01.2017 | |||
| Способ восстановления функциональных свойств тканеинженерной конструкции диафрагмы | 2017 |
|
RU2654686C1 |
| БАЛЯСИН М.В | |||
| и др | |||
| Экспериментальная ортотопическая имплантация тканеинженерной конструкции трахеи, созданной на основе заселенного мезенхимальными и эпителиальными клетками девитализированного матрикса | |||
| Вестник трансплантологии и искусственных органов | |||
| Станок для придания концам круглых радиаторных трубок шестигранного сечения | 1924 |
|
SU2019A1 |
| ГОРЯИНОВ Д.А | |||
Авторы
Даты
2020-08-26—Публикация
2019-12-17—Подача